Список противопоказаний при диагнозе киста яичника у женщин
Киста яичника — лечение и операция
Доброкачественные опухоли яичников (ДОЯ) — одна из самых актуальных проблем современной гинекологии, так как они возникают в любом возрасте, снижают репродуктивный потенциал женщины, являются показанием для оперативного лечения.
Риск злокачественного перерождения остаётся высоким, результаты лечения злокачественных опухолей яичников неудовлетворительны, так как чаще больная обращается к врачу уже с запущенной стадией.
Почти каждая женщина в течение жизни сталкивается с тем или иным заболеванием, сопровождающимся увеличением яичника. Доброкачественные опухоли составляют 85% всех новообразований, а шанс, что у пациентки до 45 лет опухоль окажется злокачественной, составляет 1 к 15. Факторы риска опухолей яичника:
- раннее начало менструации;
- позднее прекращение менструаций (в норме в 45-55 лет);
- высококалорийная диета с большим содержанием жира;
- наследственная предрасположенность;
- бесплодие;
- курение.
Опухолевидные образования яичников (кисты)
Фолликулярная киста яичника наиболее часто развивается у молодых женщин, чаще проявляя себя нарушениями менструального цикла. Может быть бессимптомной и проходить без лечения. Часто исчезает в течение 3–6 мес. Злокачественное перерождение данной кисты невозможно. При наличии данного образования более 6 месяцев без изменения ее размера в меньшую сторону – диагноз фолликулярная киста ставится под вопрос. Необходимо более тщательное обследование кисты яичника и решение вопроса об операции.
Киста жёлтого тела характеризуется задержкой менструации. Клинические проявления схожи с признаками наступления беременности: тошнота, нагрубание молочных желез, сонливость, слабость и др. Поэтому перед началом лечения необходимо исключение беременности, в том числе и внематочной. Кисты желтого тела склонны к самостоятельному разрыву, в результате чего возможет возникнуть потребность к экстренному хирургическому вмешательству.
Параовариальную кисту рассматривают как доброкачественное образование связочного аппарата матки. Из названия следует, что она располагается рядом с яичником и не является его частью.
Параовариальная киста никогда не перерождается в рак и «не рассасывается» при медикаментозном лечении. Лечение исключительно хирургическое.
Эндометриоидная (шоколадная) киста является проявлением наружного генитального эндометриоза. Часто сопровождается наличием спаек в брюшной полости и других очагов эндометриоза в малом тазу. Клинически эндометриоидная киста сопровождается выраженным болевым синдромом. Боль связана с менструальным циклом, нарастает во время менструации, стихает или исчезает после менструации. При разрыве капсулы эндометриоидной кисты развивается клиника «острого живота». Лечение эндометриоидной кисты исключительно хиругическое.
Киста дермоидная — киста, содержащая волосы, волосяные фолликулы и сальные железы; причиной развития являются нарушения в закладке органов на раннем этапе развития зародыша.
Доброкачественные опухоли яичников
Эпителиальные опухоли яичников специфической клинической картины не имеют. Опухоли чаще односторонние. Двусторонние опухоли нужно рассматривать как подозрение на рак. Менструальный цикл не изменяют. Иногда есть жалобы на боли в низу живота, носящие самый разнообразный характер.
Опухоли полового тяжа и стромальноклеточные. Эти опухоли иногда называют гормонпродуцирующими, хотя реальной гормональной активностью они обладают лишь у 10–14% пациенток.
Герминогенные опухоли. Наиболее часто диагностируемая доброкачественная герминогенная опухоль — зрелая тератома.
Доброкачественные образования яичников и кисты яичников, сохраняющиеся в течение 4–6 месяцев, или размером более 6 см в диаметре — абсолютное показание к госпитализации. Любые боли в низу живота у таких больных — также показание к экстренной госпитализации.
Хирургическое лечение
Любая истинная опухоль — абсолютное показание к оперативному лечению.
Ранее при обнаружении у женщины кисты яичника рекомендовалось провести пункцию кистозного образования. Эта процедура даёт 60% ложноотрицательных результатов, кроме того, её считают недопустимой манипуляцией.
В настоящее время наиболее приемлемым считается эндоскопический доступ (через проколы), он значительно уменьшает риск возникновения спаечного процесса, ускоряет реабилитацию, улучшает репродуктивные результаты.
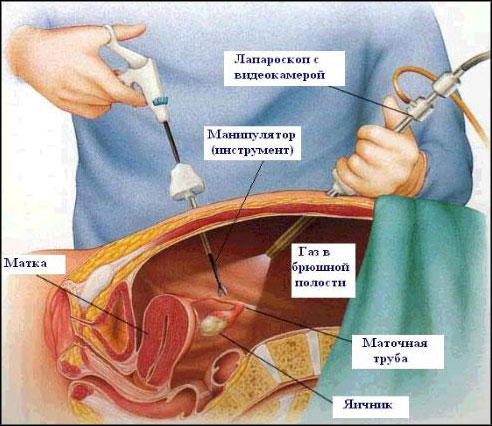
ЛАПАРОСКОПИЯ позволяет произвести удаление кисты с минимальной травмой и максимальным сохранением здоровых тканей яичника.
Эндоскопический доступ позволяет визуализировать и идентифицировать ткани с целью точного отделения здоровой ткани от опухолевой.
Перенесённые полостные операции на брюшной полости, избыточный вес, возраст женщины, спаечный процесс в брюшной полости, размер кистозного образования не считают противопоказаниями к эндоскопической операции. Все кистозные образования (не зависимо от размеров) удаляются из брюшной полости в специальном контейнере, что препятствует контакту опухоли и ее содержимого со здоровыми тканями.
В случаях, когда возникают сомнения в отношении образования (доброкачественное или злокачественное), также возможно проведение эндоскопической операции. В данном случае объем операции уточняется интраоперационно и при сохранении подозрений радикальное вмешательство возможно провести эндоскопически или с переходом на традиционный доступ.
При любом увеличении яичника необходима немедленная консультация гинеколога!
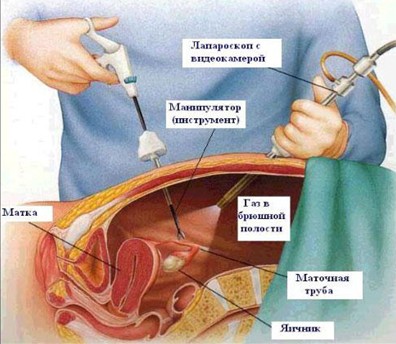
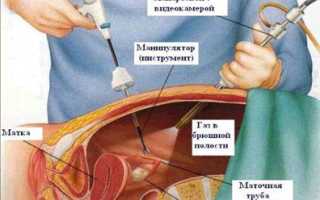
Обнаружив во время исследования кисты, врач может сразу же их удалить.
Кисты яичников. Автор статьи: врач-гинеколог Андиржанова Гульфия Ильдаровна.
В яичнике могут возникать различные процессы, приводящие к увеличению его объема, – как абсолютно безвредные, так и опасные для жизни. Наиболее часто встречаются кисты яичников – доброкачественные образования, представляющие собой скопление жидкости, окруженное оболочкой. Киста яичника (от греч. – мешок, пузырь) – это образование в виде пузыря с жидкостью или полужидким содержимым, возникающее в структуре яичника и увеличивающее его объем в несколько раз. Причины возникновения кист яичников окончательно не установлены. В механизме развития кист могут играть роль гормональные нарушения. Различают следующие виды кист: Функциональные кисты, образующиеся в результате нарушения ежемесячного циклического процесса в яичнике. Фолликулярные кисты возникают в результате отсутствия овуляции и дальнейшего роста неразорвавшегося фолликула. Они не превышают 7-8 см в диаметре, имеют очень тонкую стенку, существуют не более 2 месяцев и самостоятельно вскрываются без серьезных последствий. Кисты желтого тела возникают после произошедшей овуляции в результате накопления жидкости внутри желтого тела яичника и часто сопутствуют беременности. Кисты желтого тела также имеют небольшие размеры, но более толстую стенку, чем фолликулярные. Они могут содержать как прозрачную желтую жидкость, так и кровь. Кисты желтого тела могут существовать в течение нескольких менструальных циклов или в течение первых 3-4 месяцев беременности, после чего самостоятельно рассасываются. Кисты желтого тела иногда разрываются с кровотечением в брюшную полость, что может потребовать хирургического вмешательства. Поликистозные яичники, характеризующиеся наличием в них множественных незрелых фолликулов размерами 5-10 мм. Из-за этих мелких кист оба яичника увеличиваются в размерах, но не превышают 5 см в диаметре. Поликистозные яичники сопровождаются нарушениями менструального цикла и бесплодием. В некоторых случаях для восстановления овуляции проводится лапароскопическая операция. Эндометриоидные кисты, образующиеся в результате поражения яичников и прилежащих органов, эндометриозом. Как следствие повторяющихся небольших кровотечений из очагов эндометриоза, кровь скапливается в отграниченном пространстве и становится густой коричневой жидкостью, в связи с чем эндометриоидные кисты также носят название «шоколадных». Эндометриоидные кисты сопровождаются болями и бесплодием, иногда спонтанно разрываются и, в большинстве своем, требуют хирургического лечения. Дермоидные кисты, являющиеся разновидностью истинных опухолей яичников. Эти кисты являются результатом роста зачаточных клеток в яичнике из-за нарушения эмбриональной дифференцировки тканей. Дермоидные кисты возникают у молодых женщин, обычно имеют небольшие размеры, плотную стенку и содержат жир, пучки волос и иногда зубы, хрящи и кости. Дермоидные кисты имеют длинную ножку и часто подвергаются перекруту, вызывая острые боли и необходимость неотложной госпитализации. Дермоидные кисты обычно легко диагностируются при ультразвуковом исследовании. Цистаденомы, являющиеся истинными опухолями яичников и образующиеся в результате избыточного роста определенных клеток яичника. Цистаденомы имеют прочную оболочку и содержат прозрачную жидкость или слизь. Они могут достигать больших размеров, а также состоять из нескольких камер. Иногда в цистаденомах появляются раковые клетки. Симптомами кистозных образований яичников являются нерегулярные менструации и чувство тяжести внизу живота. Могут отмечаться боли внизу живота с одной стороны, тянущий или ноющий характер, могут появляться или усиливаться при половых актах. Боли могут становиться интенсивными, сопровождаться тошнотой, рвотой, распространяться по животу и отдавать в прямую кишку при развитии осложнений (перекруте или разрыве кисты). Перекруту чаще подвергаются дермоидные кисты, разрыву — лютеиновые. Разрыв фолликулярной кисты может сопровождаться кратковременной болью, но не представляет опасности для здоровья. Нарушения менструального цикла могут проявляться в виде задержки менструации или дисфункционального маточного кровотечения. Увеличение живота встречается только при больших кистозных опухолях. Нередко кисты протекают бессимптомно и обнаруживаются случайно во время ультразвукового исследования (УЗИ), проведенного по другому поводу. УЗИ имеет наибольшую диагностическую ценность при яичниковых кистах еще и потому, что позволяет предположить тип кисты до операции и с учетом этого планировать лечение. Однако не всегда ультразвуковое исследование позволяет отличить функциональные кисты от небольших цистаденом. В этом случае помогает выжидательная тактика в течение 2-х месяцев. Если киста сохраняется более 2-3-х менструальных циклов, проводят ее лапароскопическую оценку и удаление. При операции удаляют кисту с максимальным сохранением здоровой ткани яичника у женщин репродуктивного возраста. Выжидательная тактика применяется при небольших (до 10 см) кистах, если по УЗИ нет явных признаков опухоли (плотных включений). Помимо кист в яичниках могут возникать опухоли, не содержащие жидкость (солидные). Некоторые из них сопровождаются избыточной продукцией гормонов: эстрогенов или андрогенов, и большинство этих опухолей являются злокачественными. Диагностике злокачественных опухолей может помочь тест на опухолевый маркер СА-125, однако наиболее достоверным этот тест является у женщин после менопаузы. В яичниках могут также возникать опухоли, развивающиеся из занесенных кровью раковых клеток других органов (например, желудка). Поэтому при обнаружении солидной опухоли яичника необходимо обследование для исключения рака других органов. Специальные меры для профилактики кист яичника не применяются. Установлено, что использование гормональной контрацепции снижает риск возникновения кист яичников. Для того, чтобы вовремя диагностировать патологию яичников, необходимо 1 раз в полгода проходить УЗИ органов малого таза. При обнаружении на УЗИ кисты яичника, необходимо обратиться к специалисту для решения вопроса о дальнейшей тактике и методе лечения.
Лапароскопия в гинекологии
Лапароскопия – это один из малоинвазивных видов оперативного вмешательства в гинекологии, с помощью которого возможно проведение диагностики и лечения органов репродуктивной системы без полостного разреза брюшной полости. Данный метод подходит для проведения большинства гинекологических операций.
Для доступа к оперируемым органам врач производит проколы размером 5-7 миллиметров. После операции пациенту не требуется длительная реабилитация, так как швы заживают достаточно быстро и доставляют меньше дискомфорта, чем при проведении полноценной полостной операции.
Во время проведения лапароскопии в оперируемую зону вводится специальный прибор – лапароскоп, который представляет собой гибкую трубку, оснащенную системой оптических линз, видеокамерой, специальными датчиками и подсветкой.
Изображение с видеокамеры, увеличенное в 40 раз изображение, передается на монитор, что позволяет оперирующему врачу осмотреть репродуктивные органы, которые невозможно увидеть при обычном гинекологическом, а также выявить нарушения и провести оперативное лечение.
Виды лапароскопии
В зависимости от объема оперативного вмешательства выделяется несколько видов лапароскопии:
- диагностическая – применяется при уточнении или постановке точного диагноза и назначения дальнейший тактики лечения, так как при детальном осмотре внутренних органов врач может выявить отклонения, которые не видны при проведении УЗ-диагностики
- малые лапароскопические операции, к ним относятся — лапароскопическая стерилизация, биопсия яичников, пункция и аспирация кист яичников, коагуляция эндометриоидных очагов, адгезиолизис при минимально выраженном спаечном процессе (удаление спаец органов малого таза)
- большие лапароскопические операции применяются при лечении эндометриоза 2 и 3 степени, пластические операции на маточных трубах при диагнозе «бесплодие», тубэктомия и сальпинготомия при внематочной беременности, цистэктомия
- лапароскопические операции повышенной сложности, данный вид лапароскопии применяется при лечении тяжелых и хронических заболеваний, таких как, лечение эндометриоза 3 и 4 степени, лечение опущения половых органов, миомэктомия, гистерэктомия, лимфаденэктомия, радикальная гистерэктомия, удаление кисты яичников, резекция яичников.
Показания к проведению лапароскопии
Лапароскопия назначается исключительно врачом, после проведения исследований, в следствии чего показания к ее проведению делятся на несколько видов:
Плановые показания:
- трубно-перитонеальное бесплодие
- образования в матке, яичниках и придатках матки (опухоли, опухолевидные образования, миома, спаечный процесс, полипы)
- эндометриоз яичников или тазовой брюшины;
- аномалии развития внутренних половых органов;
- боли неясной этиологии;
Показания к проведению экстренной лапароскопии:
- внематочная беременность;
- апоплексия яичника;
- острые воспалительные заболевания органов малого таза
- подозрение на перекрут ножки или разрыв образований в яичниках, а также перекрут субсерозной миомы;
- дифференциальная диагностика между острой хирургической и гинекологической патологией.
Противопоказания лапароскопии
Как подготовиться к проведению лапароскопии в гинекологии
Проведение лапароскопии требует обязательной подготовки пациента. По назначению лечащего врача пациент должен пройти ряд лабораторных исследований, в том числе обязательное ЭКГ, УЗИ органов малого таза, стандартные анализы мочи и крови, а также мазок из влагалища.
За семь дней назначенной операции пациенту врачи клиники OXY-center рекомендуют исключить из рациона питания копченные, жирные и продукты, и пищу с высоким содержанием углеводов. Последние 3-4 дня до операции объем употребляемой пищи также должно строго контролироваться и постепенно уменьшаться.
Список нерекомендуемых продуктов:
• молоко и черный хлеб;
• жирное мясо и картофель;
• яблоки и сливы;
• все бобовые продукты;
• капуста свежая и соленая;
• яйца и черный хлеб.
В этот период в пищу лучше употреблять только нежирные продукты, например, кисломолочные изделий, рыбу, бульоны и каши. Накануне пред операцией назначают очистительную клизму. Медикаментозная подготовка зависит от заболевания, планируемого объема оперативного вмешательства и может быть назначена только лечащим врачом.
Лапароскопические операции
Что такое лапароскопическая хирургия?
Это лучше всего объяснить путем сравнения данной методики с традиционной хирургией.
При выполнении открытого хирургического вмешательства хирургу необходимо производить разрез, обеспечивающий доступ к органам, на которых выполняется операция. До недавнего времени разрез покровных тканей тела был единственным способом, позволяющим хирургу осуществить операцию.
Лапароскопическая методика исключает необходимость делать большие разрезы. Вместо этого хирург может увидеть органы изнутри тела с помощью лапароскопа — тонкого инструмента, напоминающего телескоп.
После введения в брюшную полость углекислого газа (живот раздувается), лапароскоп вводится в тело пациента по небольшой трубочке (троакару), с помощью которой предварительно делается прокол покровных тканей.
Для этого необходим кожный надрез длиной всего-навсего 1 см. К лапароскопу подключается маленькая видеокамера и источник света, что позволяет передавать изображение с видеокамеры на монитор по волоконно-оптическому кабелю.
Хирург может выполнять операцию, глядя на экран монитора с увеличением изображения в 4-10раз.
Для лапароскопических операций используются специальные инструменты, которые вводятся по таким же троакарам через отдельные проколы.
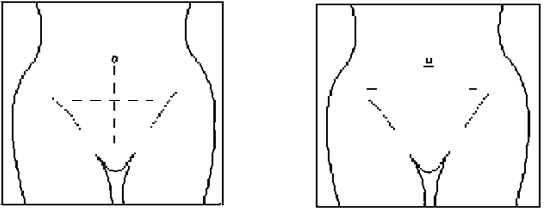
Разрез передней брюшной стенки при обычной и лапароскопической операции
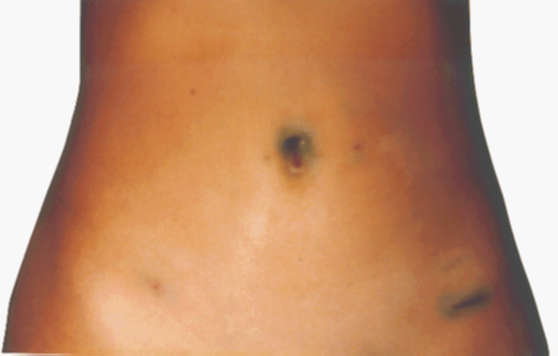
Внешний вид ран после лапароскопической гинекологической операции (4-й день после операции)
Преимущества лапароскопической хирургии.
Большой разрез, обычно применяемый в традиционной хирургии, значительно травмирует мышечную ткань. В связи с этим возникает боль после операции, а период заживления раны занимает довольно долгое время. Небольшие проколы, производимые при эндоскопических хирургических вмешательствах, не травмируют мышечную ткань. В результате этого пациенты:
- испытывают гораздо меньшую боль после операции, что может избавить от необходимости назначения обезболивающих препаратов;
- проводят в стационаре меньшее количество времени (обычно 1-2 дня);
- быстрее выздоравливают, быстрее могут вернуться к нормальной жизнедеятельности и выйти на работу;
- не имеют переживаний по поводу послеоперационного рубца;
- избегают образования спаек в брюшной полости после операции.
Какие гинекологические операции можно выполнить лапароскопически?
Самые первые операции, которые научились выполнять лапароскопически — были гинекологические операции. Сегодня около 95% всех гинекологических операций можно выполнять лапароскопически.
- Диагностическая лапароскопия (исследование внутренних органов при неясном диагнозе — при бесплодии; хронических тазовых болях (подозрение на эндометриоз придатков матки или брюшины, спаечный процесс в малом тазу и др.)
- Добровольная хирургическая стерилизация (перевязка маточных труб)
- Удаление кист и опухолей яичников (в подавляющем большинстве случаев именно лапароскопически).
- Проверка и восстановление проходимости маточных труб при трубном бесплодии, подготовка к ЭКО.
- В экстренном порядке лапароскопия может быть выполнена при: (внематочной беременности; разрыве или перекруте кист яичников; при апоплексии (разрыве) яичника с внутренним кровотечением; в некоторых случаях — при гнойно-воспалительных заболеваниях придатков матки и углублений малого таза (при отсутствии эффекта антибактериальной терапии в течение 24-48 часов); дифференциальная диагностика между острой гинекологической и хирургической патологии).
- Удаление миомы (консервативная миомэктомия), реконструктивные операции при аномалиях развития матки.
- Удаление матки с придатками (экстирпация матки) и без придатков: (при миоме матки; внутреннем аденомиозе; рецидивирующей (повторяющейся) гиперплазии эндометрия и полипах, предопухолевых и начальных опухолевых изменениях матки и шейки матки, при рецидивирующих маточных кровотечениях)
- Удаление матки при фибромиоме (ампутация матки)
- Сакровагинопексия (восстановление взаимоположения органов малого таза при опущении стенок влагалища)
Показана ли Вам лапароскопическая операция?
Эти операции могут быть с успехом произведены большинству пациентов. Однако для решения вопроса о том, целесообразна ли лапароскопическая операция именно для Вас, необходимо проконсультироваться у Вашего лечащего врача и хирурга, хорошо владеющего лапароскопической методикой.
Перед операцией пациентка подписывает согласие на операцию, в котором сказано, что доктор объяснил ей, какой будет объем оперативного лечения (например, при кистах яичника возможно удаление кисты, удаление кисты с частью яичника, в некоторых случаях — удаление всего яичника), какие возможны осложнения.
Также перед операцией проводится беседа с анестезиологом, который рассказывает, какая будет проводиться медикаментозная подготовка к операции (для стабилизации психоэмоционального статуса, профилактики тромбозов и кровотечений), на наркоз пациентка также дает свое согласие.
Обязательно перед операцией проводится очищение желудочно-кишечного тракта, так как раздутый кишечник затрудняет обзор и перекрывает доступ к половым органам, повышается риск ранения кишечника. Очистительная клизма проводится вечером накануне и утром в день операции. За день до операции кушать можно до 18:00, до 24:00 (?) можно пить воду. В день операции ничего нельзя ни есть, ни пить. Также рекомендуется ограничить пищу, вызывающую метеоризм (вздутие) за 3-4 дня до операции (черный хлеб, капусту, бобовые).
Перед операцией пациентка обязательно надевает на ноги антиварикозные чулки или проводит эластическое бинтование. После операции пациентка ходит в этих чулках еще минимум неделю, лучше две. Это необходимо потому, что во время операции в венах на ногах могут образовываться микротромбы, и при отсутствии эластической компрессии эти тромбы попадают в общий кровоток, наиболее опасно их попадание в сосуды легких и сердца.
Противопоказания:
Абсолютными противопоказаниями для лапароскопии являются заболевания сердечно-сосудистой и дыхательной систем в стадии декомпенсации, шоковые и коматозные состояния, кахексия (выраженное истощение), нарушения свертывающей системы крови, грыжа передней брюшной стенки или диафрагмы.
Противопоказаниями для плановой операции являются:
- острые инфекционные заболевания, перенесенные менее чем за 1 месяц до операции
- отклонения в показателях клинико-лабораторного исследования (обычно в этих случаях пациентка направляется к терапевту, для решения вопроса о возможности проведения операции и необходимости дообследования)
- бронхиальная астма с частыми обострениями
- гиперотническая болезнь с высокими значениями артериального давления,
- выраженный спаечный процесс в брюшной полости
- значительные размеры патологического образования внутренних половых органов)
Киста яичника
Нерегулярные болезненные месячные, боль внизу живота — все это первые симптомы кисты яичника. Однако очень часто это заболевание протекает безсимптомно.
Киста яичника представляет полое образование небольшого размера, которое внутри заполнено жидкостью. Как правило, развиваются кисты из созревающего в яичнике фолликула. Стоит отметить, что большинство кист не опасны для здоровья женщины и зачастую проходят самостоятельно без какого-либо лечения, такие кисты называются функциональными или временными.
Такие кисты, как правило, появляются в результате нарушения овуляции. В этом случае, фолликул продолжает расти, а в желтом теле начинается скапливаться жидкость. Функциональные кисты проходят сами собой и не требуют лечения. Однако не исключены возникновения осложнений, таких как: разрыв кисты, перекрут, как следствие — внутреннее кровотечение.
Более серьезными патологиями, требующими лечения, являются аномальные кисты. Основная причина появления этих кист — гормональный сбой в организме женщины. Аномальными кистами считаются те кисты, которые не проходят в течение 3 месяцев. Лечение таких кист может быть, как медикаментозным, так и хирургическим.
Что такое киста яичника?
Киста яичника — это доброкачественное образование яичника, которое относится к опухолевидным процессам и возникает вследствие накопления секрета в ткани яичника.
Она представляет собой полость, заполненную жидкостью. Стенку кисты яичника образует тонкий слой клеток, которые и продуцируют эту жидкость. В случае, если киста не оказывает давления на другие органы, то ее не трогают и лечат медикаментозно, однако если есть опасность влияния кисты на соседние органы, то проводится пункция или назначается хирургическое удаление.
Киста яичника может быть небольшой, а может достигать огромных размеров, разрастаясь в диаметре до 10-12 см.

Виды кист яичника:
Фолликулярная киста яичника может формироваться в том случае, если овуляция не происходит. Чаще всего возникновение фолликулярных кист встречается у девушек в периоде полового созревания.
Киста желтого тела образуется на месте нерегрессировавшего желтого тела, в центре которого, в результате нарушения кровообращения, накапливается геморрагическая жидкость. Диаметр кисты желтого тела обычно не более 6-8 см.
Паровариальная киста возникает и развивается в области брыжейки маточной трубы из околояичника и придатка яичника. Она представляет собой тонкостенное однокамерное образование, в диаметре от 12 до 20 см.
Дермоиндная киста внутри часто содержит различные придатки: волосы, хрящи, жировые клетки, ткани костей и зубов и т.д., заключенные в слизеобразную массу, и покрытые плотной толстостенной капсулой. В диаметре дермоидная киста может достигать 15 см.
Эндометриоидная киста образуется, когда ткани эндометрия растут в яичниках. Эндометриоидные кисты яичников зачастую бывают двусторонними и разраcтаются в диаметре от 4-5 см до 15-20 см.
Резекция яичника
Операции на яичнике являются одними из наиболее популярных хирургических манипуляций в гинекологии. Если у женщины выявлена киста или другое доброкачественное новообразование, не поддающееся медикаментозному лечению, то лечащий врач рекомендует резекцию яичника.
В ходе резекции происходит удаление патологического участка тканей. Операция не предполагает полное удаление репродуктивных органов, поэтому, как правило, способность к деторождению сохраняется. А в некоторых случаях резекция яичника необходима, чтобы повысить шансы естественного зачатия.
Показания и противопоказания
Резекция яичника (овариэктомия) показана при выявлении тех или иных доброкачественных опухолей, поликистоза яичников, эндометриоза, при апоплексии (разрыве кисты), травме яичника и пр.
Противопоказания к проведению операции связаны с тем, что вмешательство всегда проходит под наркозом. В перечень ограничений входит нарушение свёртываемости крови, тяжелые заболевания внутренних органов (патологии сердца и лёгких, почечная или печёночная недостаточность), рак (в этом случае проводится полное удаление придатков), острая инфекция или воспаление.

Подготовка к операции
Подготовка к резекции яичника обязательно включает всесторонне обследование, включающее в себя:
- анализы крови;
- общий анализ мочи;
- коагулограмму;
- рентген груди;
- ЭКГ.
После изучения результатов анализов лечащий врач примет решение о возможности проведения хирургического вмешательства.
Последний приём пищи перед операцией разрешён не позднее, чем за восемь часов. Приём жидкостей также запрещён. Также накануне вмешательства необходимо будет очистить кишечник с помощью клизмы.
Ход операции
Существует два основных метода резекции яичника: лапаротомический (открытый) и лапароскопический (через небольшие проколы). В медицинском центре «СМ-Клиника» удаление яичников проводится лапароскопическим методом. Эта современная методика считается максимально безопасной и малотравматичной для пациентки.
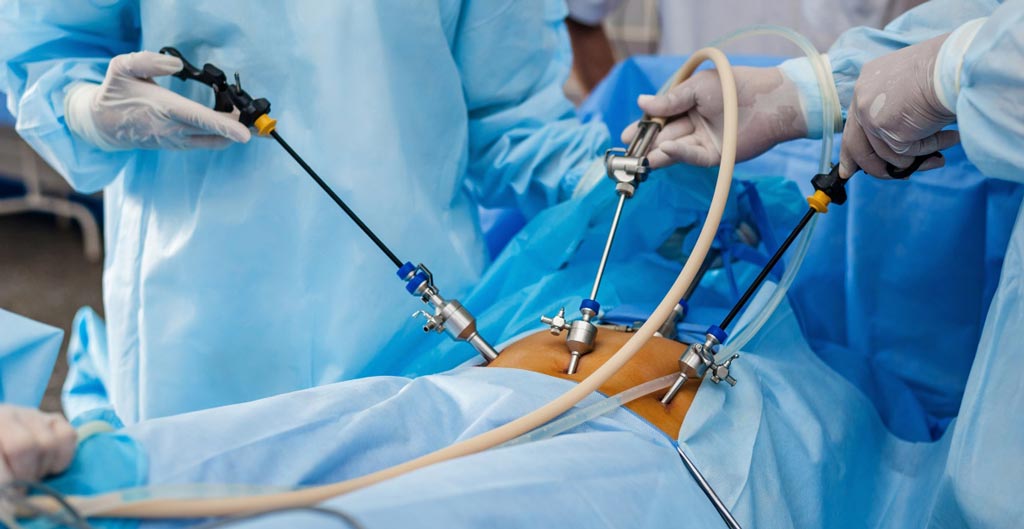
Лапароскопическая резекция яичника проводится под общей анестезией. Хирург делает три-четыре прокола в нижней части живота и вставляет в них медицинские трубки, через которые в брюшную полость попадает углекислый газ. За счёт него брюшные стенки поднимаются, а органы раздвигаются. Затем врач вставляет медицинские инструменты и камеру. После завершения необходимых манипуляций углекислый газ удаляется, на разрезы накладывают хирургические швы.
Восстановление
После операции пациентку переводят в стационарное отделение для наблюдения. При отсутствии каких-либо осложнений вернуться домой можно будет через 3-5 дней.
Для купирования болевых ощущений врач выпишет болеутоляющие средства, в целях профилактики развития инфекции показа приём антибиотиков, для нормализации гормонального фона прописываются оральные контрацептивы.
Послеоперационные швы снимают примерно через неделю. Весь процесс восстановления занимает около месяца. В течение этого периода необходимо исключить половые контакты. Для профилактики развития спаек рекомендована физиотерапия, специальная диета, активный образ жизни.