Нужно ли беспокоиться если анализ мочи показал много слизи
Инфекции мочевыводящих путей у взрослых
Инфекции мочевыводящих путей (ИМП) являются причиной более чем 8 миллионов визитов к врачам ежегодно и около пяти процентов всех посещений врачей. 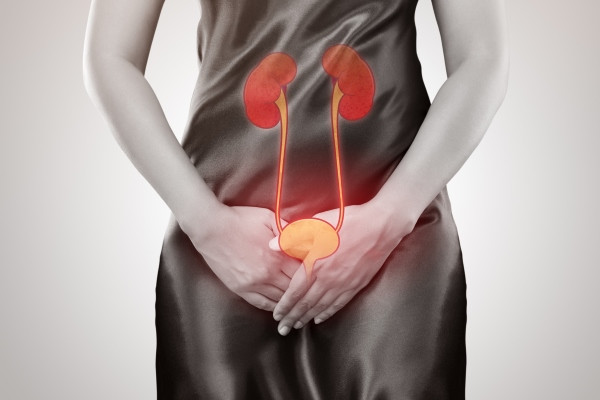 У 40 процентов женщин и 12 процентов мужчин в течение жизни будет по крайней мере один эпизод симптоматической инфекции мочевых путей. Инфекция мочевого пузыря называется циститом, а почечная инфекция – пиелонефритом. Почечные инфекции встречаются гораздо реже, но являются более опасными.
У 40 процентов женщин и 12 процентов мужчин в течение жизни будет по крайней мере один эпизод симптоматической инфекции мочевых путей. Инфекция мочевого пузыря называется циститом, а почечная инфекция – пиелонефритом. Почечные инфекции встречаются гораздо реже, но являются более опасными.
Несколько слов о мочевой системе здорового человека
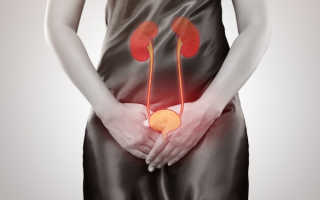
В органах мочевой системы образуется и накапливается моча, являющаяся одним из продуктов жизнедеятельности нашего тела. Моча образуется в почках и проходит вниз по мочеточникам в мочевой пузырь. Мочевой пузырь служит резервуаром для хранения мочи, которая затем опорожняется через уретру. Мочеиспускательный канал заканчивается на пенисе у мужчин и области выше влагалища у женщин.
Почки представляют собой пару органов, размером с кулак, расположенных в поясничной области и служат фильтром для организма, удаляя из крови отходы жизнедеятельности организма в виде мочи. Почки также регулируют баланс в организме различных химических веществ (натрий, калий, кальций , фосфор и др.) и контролируют кислотность крови. В почках образуются некоторые гормоны, которые участвуют в регуляции кровяного давления, стимулируют производство красных кровяных клеток и способствуют развитию крепких костей.
Мочеточники представляют собой две мышечные трубки, которые транспортируют мочу в мочевой пузырь.
Нормальная моча стерильна и не содержит бактерий. Тем не менее, бактерии могут попасть в мочу из уретры и далее проследовать в мочевой пузырь.
Симптомы инфекции мочевых путей
Если у вас есть инфекция мочевыводящих путей (ИМП), слизистая оболочка мочевого пузыря и мочеиспускательного канала становится воспаленной и раздраженной также, как и горло во время простуды. Возможна боль внизу живота и тазовой области, учащенное мочеиспускание c жжением в уретре. Во время мочеиспускания возможно выделение всего нескольких капель мочи, несмотря на отчетливый позыв. Вы также можете обнаружить, что ваша моча приобрела неприятный запах и помутнела.
Почечные инфекции часто сопровождаются лихорадкой и болью в спине. Эти инфекции необходимо лечить своевременно, потому как почечная инфекция может быстро распространиться по кровотоку и привести к опасным для жизни состояниям.
ИМП часто классифицируются как простые (неосложненные) или осложненные. Об осложненных ИМП можно говорить в случае аномалий мочевых путей или в случае когда бактерии, вызывающие инфекцию, устойчивы к большинству антибиотиков.
Каковы причины инфекций мочевых путей?
Большое количество бактерий живут в ректальной области, а также на нашей коже. Бактерии могут попасть в мочу из уретры, оттуда попасть в мочевой пузырь и даже оказаться в почках.
Подобно тому, как некоторые люди более склонны к простудам, многие из нас склонны к ИМП. У женщин, которые прошли через менопаузу отмечаются изменения в слизистой оболочке влагалища и снижение эстрогена, что повышает вероятность ИМП. Женщины в постменопаузе с ИМП могут извлечь пользу от гормональной терапии. Некоторые женщины генетически предрасположены к инфекциям мочевых путей.
Половой акт увеличивает частоту инфекций мочевых путей.
Женщины, которые используют спирали, имеют повышенный риск по сравнению с теми кто использует другие формы контрацепции. Использование презервативов с спермицидным гелем также ведет к увеличению инфекций мочевых путей у женщин. В целом, женщины более склонны к инфекции мочевых путей, потому что имеют более короткую, чем у мужчин уретру, таким образом, бактерии преодолевают незначительное расстояние до мочевого пузыря.
Вероятнее всего получить инфекцию мочевых путей в случае аномалий мочевыводящих путей или в случае инструментальных манипуляций (к примеру, уретральный катетер).
Эндокринные заболевания, такие как диабет, повышают риск ИМП из-за ослабления иммунной системы и, следовательно, снижения сопротивляемости организма к инфекции.
Анатомические аномалии в мочевых путях также могут привести к ИМП. Эти нарушения часто встречаются у детей в раннем возрасте, но также возможны и у взрослых.
Так, как же определить инфекции мочевыводящих путей?
Если вы обеспокоены этим вопросом, то вам следует обратиться к врачу.
Основными видами диагностики ИМП являются лабораторные анализы крови и мочи. Образец мочи исследуют под микроскопом, определяя признаки инфекции – бактерии или лейкоциты в моче. Рекомендуется взять посев мочи для определения микрофлоры и чувствительности к антибиотикам.
Если вы обнаружили кровь в моче, вам следует незамедлительно обратиться к врачу. Кровь в моче может быть связана с инфекцией, но она также может быть проявлением других грозных заболеваний, таких как мочекаменная болезнь или опухоли мочевого пузыря, почек.
Как лечить инфекции мочевых путей?
Простые ИМП, как правило, лечат с помощью короткого курса пероральных антибиотиков. Трехдневный курса антибиотиков бывает вполне достаточно.Тем не менее, некоторые инфекции нуждаются в более длительной терапии вплоть до нескольких недель. В зависимости от типа используемых антибиотиков принимают одну дозу лекарства в день или до четырех ежедневных доз. Несколько доз лекарства могут избавить вас от боли или частых позывов к мочеиспусканию, но вы все равно должны завершить полный курс лечения назначенный вашим врачем, даже если все симптомы уже прошли. Если ИМП полностью не долечить, они могут вернуться и не раз. Вы также должны помнить, что необходимо выпивать много жидкости.
Если у Вас осложненная ИМП, то необходим более продолжительный прием антибиотиков и лекарств, улучшающих ваше состояние. Почечные инфекции, как правило, рассматриваются как осложненные ИМП.
Что можно ожидать после лечения инфекций мочевыводящих путей?
Неосложненная ИМП обычно проходит после нескольких дней антибиотикотерапии и вам не обязательно сдавать анализ мочи на посев, чтобы доказать, что она ушла. Если у вас осложненная ИМП, посев мочи обязателен как до, так и после лечения.
Часто задаваемые вопросы:
Что с моими почками, если у меня ИМП?
Если ИМП лечить на ранних стадиях, то проблем никаких не будет. Периодически повторяющиеся или не до конца пролеченные ИМП могут привести к изменениям в почках, если не устранены в кратчайшие сроки.
 Почему у меня ИМП?
Почему у меня ИМП?
Большинство ИМП переносятся однократно и больше никогда не повторяются. Некоторые пациенты имеют анатомические и генетические предрасположенности, что, как правило, делают одного человека более восприимчивым, чем другого.
Как избежать инфекций мочевых путей?
Есть несколько простых шагов, которые женщины могут использовать, чтобы избежать инфекций мочевых путей:
- Некоторые формы контроля рождаемости, такие как спермицидные гели и спирали, как известно, увеличивают риск ИМП у женщин, которые используют их в качестве контрацепции.
- Необходимо выпивать много жидкости – не менее 2 литров в день.
- Не стоит долго терпеть позывы и не следует прерывать мочеиспускание.
- Женщинам рекомендуется подтираться после туалета спереди назад, чтобы предотвратить занос бактерий из зоны ануса во влагалище или уретру.
- Мочеиспускание после полового акта может уменьшить риск развития ИМП. Иногда прием одной дозы антибиотика после незащищенного полового акта может помочь предотвратить рецидивы ИМП.
Когда стоит беспокоиться?
Если у вас симптомы ИМП продолжают сохраняться после лечения, или у вас есть симптомы ИМП, сопровождающиеся тошнотой и рвотой, то вам следует незамедлительно обратиться к врачу. Если вы когда-нибудь увидите кровь в моче, вам следует также обратиться к врачу.
Что делать, если я беременна?
Если вы беременны и у вас симптомы ИМП, то вам следует срочно обратиться к врачу. ИМП во время беременности может поставить здоровье матери и ребенка в опасность, если не решить эту проблему быстро и правильно.
Если ИМП постоянно повторяются, я смогу когда нибудь от них избавиться?
Если у вас возникли рецидивирующие инфекции мочевых путей (три и более в год), то вы должны обратиться к врачу для дальнейшей углубленной диагностики. Возможно могут понадобиться дополнительные методы лучевой диагностики, чтобы исключить любые аномалии мочевыводящих путей.
Также, может понадобиться более длительный курс антибиотиков в меньших дозах или прием антибиотиков после полового акта.
9 день после переноса эмбрионов
Экстракорпоральное оплодотворение (ЭКО) позволяет преодолеть множество факторов бесплодия. На сегодняшний день существует несколько протоколов, по которым осуществляется процедура. Данная технология реализуется либо в естественном цикле, либо же после предварительного прохождения пациентами терапии. Через 8-10 дней после подсадки эмбрионов в матку в женском организме происходит перестройка, связанная с изменением гормонального фона.
Отрицательный тест – что это значит?
 Тест на ХГЧ – один из наиболее достоверных способов ранней диагностики гестации после процедуры ЭКО. Содержание хорионического гонадотропина в сыворотке крови начинает увеличиваться после имплантации бластоцисты в слизистую матки. По концентрации ХГЧ можно определить:
Тест на ХГЧ – один из наиболее достоверных способов ранней диагностики гестации после процедуры ЭКО. Содержание хорионического гонадотропина в сыворотке крови начинает увеличиваться после имплантации бластоцисты в слизистую матки. По концентрации ХГЧ можно определить:
- вероятность прерывания гестации;
- патологическое развитие плаценты;
- многоплодную беременность;
- хромосомные заболевания и т. д.
Слишком низкий показатель ХГЧ может сигнализировать о замирании плода или внематочной беременности. Согласно статистике, частота внематочной беременности после процедуры ЭКО не превышает 1.5-3%.
Скорость увеличения концентрации гормона в организме во многом зависит от того, какие эмбрионы были подсажены в матку. Бластоцисты пятидневного возраста внедряются в эндометрий уже через 48 часов после процедуры, а трехдневного возраста – через 3-4 суток после процедуры.
Если на 9 день после переноса эмбрионов тест отрицательный, это не всегда свидетельствует об отсутствии беременности. Да, пиковая концентрация ХГЧ в организме достигается на 8-12 день после ЭКО. Но определить ее можно только посредством сдачи крови для проведения анализа. Обычные аптечные тесты измеряют содержание ХГЧ в моче, которое может сильно отличаться от концентрации в сыворотке крови.
Самым оптимальным периодом для проведения теста на содержание ХГЧ является 12-14 день после подсадки бластоцисты в матку. Если показатель находится в промежутке между 25 и 100, такой результат теста расценивают как сомнительный. Поэтому анализ крови проводят повторно через 2-3 дня.
Выделения после ЭКО
Выделения из влагалища после ЭКО – естественный процесс, обусловленный изменениями в гормональном фоне. По количеству и характеру отделяемого можно косвенно судить об особенностях течения беременности на ранних сроках. Увеличение вязкости и количества влагалищного секрета может быть связано с приемом женщиной гормональных средств и искусственным поддержанием в репродуктивных органах необходимого уровня кислотности.
 На 9 день после переноса эмбриона выделения могут быть такими:
На 9 день после переноса эмбриона выделения могут быть такими:
- коричневые (кремовые, бледно-розовые, бежевые);
- повышенная вязкость;
- скудные по объему;
- не имеющие запаха.
Одновременно при появлении данного симптома у женщин могут проявляться и другие признаки беременности. У многих пациенток на 9 день после переноса эмбрионов болит живот, возникает головокружение и тошнота.
Патологический вагинальный секрет после ЭКО
Причиной появления отдельных типов влагалищных выделений могут быть не физиологические, а патологические факторы. К основным признакам нефизиологических изменений в организме можно отнести:
- выделение вязкого секрета желто-зеленого цвета;
- дискомфорт в гениталиях (зуд, жжение);
- прожилки крови в секрете на 9 день после ЭКО;
- творожистые выделения с неприятным запахом.
Появление желто-зеленой слизи связано с развитием внутри репродуктивных органов инфекции. В случае появления данного симптома необходимо обратиться за помощью к специалисту. Несвоевременное реагирование на проблему может стать причиной замирания беременности или ее патологического течения.
 Наиболее опасными считаются ярко-красный или коричневый вагинальный секрет с 14-го дня после переноса бластоцисты. Причиной возникновения симптома могут стать:
Наиболее опасными считаются ярко-красный или коричневый вагинальный секрет с 14-го дня после переноса бластоцисты. Причиной возникновения симптома могут стать:
- отторжение эмбриона;
- замирание плода;
- недостаточная гормональная поддержка.
Если скудное количество секрета с незначительными примесями крови появляется до 12-14 дня после переноса эмбриона, беспокоиться не о чем. В большинстве случаев это свидетельствует об имплантационном кровотечении, которое не угрожает жизни матери или плода.
Симптоматика после ЭКО
У многих женщин на 9 дней после переноса эмбрионов тянет живот, появляются влагалищные выделения, снижается аппетит и проявляется эмоциональная лабильность. Описанные симптомы возникают вследствие гормональной перестройки организма, а также внедрения в полость матки бластоцисты. Убедиться в наступлении беременности можно уже на 12-14 день после ЭКО посредством сдачи анализа крови на содержание ХГЧ.
 Также к возможным специфическим ощущениям на 9 день после переноса эмбрионов относятся:
Также к возможным специфическим ощущениям на 9 день после переноса эмбрионов относятся:
- сонливость;
- тошнота;
- головокружение;
- набухание грудных желез;
- быстрая смена настроения.
Очень важно после проведения ЭКО следить за собственным самочувствием для выявления возможных осложнений. К примеру, у некоторых пациенток на фоне предварительного гормонального лечения развивается синдром гиперстимуляции половых желез. О его возникновении могут свидетельствовать:
- вздутие живота;
- отечность конечностей;
- снижение остроты зрения;
- головные боли.
 Чтобы повысить шансы на успешное зачатие, в течение двух недель после ЭКО женщины должны придерживаться таких правил:
Чтобы повысить шансы на успешное зачатие, в течение двух недель после ЭКО женщины должны придерживаться таких правил:
- спать по 8-9 часов в сутки;
- нормализовать рацион питания;
- носить свободную и комфортную одежду;
- избегать перегрева и переохлаждения;
- исключить на некоторое время половые контакты;
- соблюдать нестрогий постельный режим на протяжении 2-х дней после подсадки эмбрионов.
Не стоит паниковать, если на 9 день после подсадки бластоцисты признаки беременности не наступают. Такой срок еще слишком мал для появления выраженной клинической картины. Чаще всего тянущие боли в животе, тошнота и другие симптомы являются следствием гормональной поддержки и психоэмоционального переживания пациентки.
Нужно ли беспокоиться если анализ мочи показал много слизи
Мазок на заболевания урогенитальной сферы — один из самых распространенных и информативных методов анализа в современной медицине. С его помощью можно выявить не только банальные воспаления, но и предупредить развитие онкологических заболеваний. Несмотря на надежность и доступность метода, не все женщины осознают необходимость регулярного посещения гинеколога и сдачи анализов и нередко обращаются к врачу только в запущенных случаях.

Каждая женщина хоть раз в своей жизни, посещая гинеколога, сдавала мазок на микрофлору или скрытые инфекции. Мазок берется со стенок влагалища, цервикального канала и шейки матки. В лабораторных условиях проводится микроскопическое исследование клеток, содержащихся в биологическом материале. Такой анализ позволяет оценить состояние эпителиальных клеток матки и влагалища, выявить патогенные микроорганизмы и заболевания, передающиеся половым путем. Мазок желательно сдавать регулярно, раз в год, даже если у женщины нет видимых поводов для беспокойства, поскольку многие инфекции в течение длительного времени могут не вызывать никаких симптомов.
В обязательном порядке назначается мазок в тех случаях, когда женщина жалуется на зуд и жжение в области половых органов, необычные выделения из них, внезапную боль внизу живота. Как правило, эти признаки указывают на наличие какого-либо заболевания, диагностировать которое можно только с помощью анализа мазка. Кроме того, желательно провести исследование биоматериала в том случае, если у женщины произошел незащищенный контакт с малоизвестным ей партнером и есть риск заразиться инфекционным заболеванием, передающимся половым путем.
Также врач-гинеколог назначает обязательную сдачу анализа мазка женщинам, планирующим беременность, готовящимся к ЭКО или другим процедурам искусственного оплодотворения (ВРТ). Женщинам, ожидающим ребенка, анализ мазка проводится трижды на всем протяжении срока, поскольку инфекции способны передаваться от матери к ребенку, осложнять роды или вызывать выкидыш.
Типы анализов мазка
Самым распространенным является мазок на флору или общий мазок, при помощи которого врач определяет так называемую чистоту влагалища у женщины. Что он показывает? Этим способом можно определить состояние клеток эпителия и выявить наличие заболеваний, вызванных патогенными микроорганизмами, таких как вагинит, кандидоз (молочница), вагиноз, цервицит.
В результате проведения бактериоскопического исследования также диагностируются некоторые заболевания, передающиеся половым путем — гонорея, трихомониаз. В основе анализа лежит способность разных микроорганизмов окрашиваться в разные цвета в зависимости от степени устойчивости к воздействию антибиотиков. Эта способность была открыта датским ученым Г. К. Грамом. В результате окрашивания биоматериала выявляются грамположительные (грам+) микроорганизмы, имеющие большую чувствительность к антибиотикам, и грамотрицательные (грам—), отличающиеся более тонкой и сложной в строении оболочкой и низкой чувствительностью к препаратам. Грамотрицательные микроорганизмы способны вызвать различные заболевания женской половой сферы.
Врач-лаборант в процессе проведения анализа под микроскопом подсчитывает количество по-разному окрашенных микроорганизмов, лейкоцитов, определяет форму бактерий, их размеры и расположение. В некоторых случаях исследуются неокрашенные (нативные) мазки, что позволяет обнаружить жгутиковые формы трихомонад. Кроме того, в рамках мазка на флору может проводиться так называемый посев на микрофлору. Он используется в тех случаях, когда возбудитель заболевания из-за его малой концентрации не может быть обнаружен под микроскопом и для определения рода и вида бактерий. В этом случае биоматериал, взятый из половых органов женщины, помещают в специальную питательную среду на основе желатина, и через определенное время изучают результат.
Мазок на скрытые инфекции. К скрытым инфекциям относят группу болезней, которые могут бессимптомно протекать на протяжении нескольких месяцев или даже лет, вызывая осложнения, а некоторых случаях — даже бесплодие. На сегодняшний день наиболее достоверным способом выявления скрытых инфекций является исследование мазка при помощи ПЦР (полимеразной цепной реакции). Этот метод используется для диагностики инфекций, не обнаруживаемых в общих мазках. Для проведения анализа берется секрет из шейки матки, влагалища или мочеиспускательного канала и производится многоэтапное повышение концентрации нуклеиновой кислоты и копирование отдельных фрагментов ДНК присутствующих в мазке микроорганизмов. В результате врач может установить видовую и родовую принадлежность всех патогенных бактерий и их способность вызывать развитие заболеваний. В большинстве случаев ПЦР-анализ применятся при подозрении на наличие заболеваний, передающихся половым путем и имеющих на ранних стадиях практически бессимптомное течение.
Преимуществами метода являются:
- высокая точность определения возбудителя инфекции;
- возможность определения именно наличия вируса, а не продуктов его жизнедеятельности или распада;
- возможность постановки точного диагноза на основе всего одной клетки микроорганизма.
Мазок на онкоцитологию, или тест по Папаниколау (пап-тест), позволяет выявить наличие онкологических заболеваний в шейке матки на ранних стадиях и вовремя начать терапию. Пап-тест определяет большинство воспалительных заболеваний, дисплазию эпителия и злокачественные образования. Сдавать этот мазок рекомендуется ежегодно всем женщинам в возрасте от 21 до 65 лет. В случае если у женщины наблюдаются нарушения менструального цикла, воспалительные процессы цервикального канала, бесплодие, врач назначит мазок на онкоцитологию в обязательном порядке. Также рекомендуется пройти пап-тест при диагностировании диабета, ожирения 2−3 степени, в период планирования беременности, при приеме гормоносодержщих препаратов и наличии в организме вирусов генитального герпеса и папилломы.
При анализе мазка можно получить пять типов результата в зависимости от наличия и степени патологии. Первый тип — это отрицательный показатель, говорящий о том, что никаких отклонений от нормы в организме женщины нет, и она полностью здорова. При втором типе присутствует воспалительное заболевание, требующее лечения. Третий тип свидетельствует о наличии в эпителии единичных клеток с аномальным строением ядра. Четвертый тип — подозрение на злокачественное образование или эрозию шейки матки, генитальный герпес, папиллломовирусную инфекцию, паракератоз. Пятый тип — наличие онкологического заболевания, требующего незамедлительного лечения. Следует помнить, что мазок показывает только степень изменения клеток, но не причину, их вызвавшую. Для постановки диагноза необходимы результаты других анализов, включая биопсию, кольпоскопию и гистологическое исследование.
Подготовка к исследованию
При выборе дня для взятия мазка нужно учитывать менструальный цикл. Желательно сдавать анализ перед началом менструации или через несколько дней после ее окончания (оптимальный срок — пятый день), чтобы избежать попадания крови в мазок. Хотя процедура взятия мазка и не слишком сложна, все же необходимо заранее принять некоторые дополнительные меры, чтобы обеспечить чистоту результата. Подготовка к мазку на инфекции у женщин заключается в следующем:
- Не использовать вагинальные свечи, тампоны, мази перед анализом.
- Отказаться от спринцевания.
- При наличии воспалительного заболевания, сопровождающегося обильным выделением секрета необходимо сначала провести лечение и только после полного выздоровления сдавать мазок.
- Воздержаться от половых контактов в течение одного-двух дней до сдачи анализа.
- Не использовать средства интимной гигиены накануне и в день процедуры.
- Воздержаться от опорожнения мочевого пузыря в ближайшее время перед сдачей мазка.
В остальном женщина может вести обычный образ жизни: не требуется ограничений ни по питанию, ни по физической активности.
Что показывает анализ мазка у женщин: интерпретация результатов
После проведения анализа мазка пациентка получает результаты, которые полностью зависят от типа, назначенного ей исследования.
При расшифровке анализа мазка на флору необходимо знать показатели нормы:
- Плоский эпителий (пл.эп) — у здоровой женщины этот показатель не должен превышать 15 клеток в поле зрения. Большее их количество говорит о воспалительном процессе, а меньшее — о наличии гормональных нарушений.
- Лейкоциты (L). Нормальное количество во влагалище — не более 10-ти, а в шейке матки не более 30-ти единиц.
- Палочки Дедерлейна, обеспечивающие нормальную микрофлору женских половых органов. В мазке здоровой женщины они должны присутствовать в большом количестве, поскольку их недостаток свидетельствует о нарушенной микрофлоре влагалища.
- Слизь должна присутствовать в мазке в умеренном количестве. Обильные выделения слизи — признак воспаления или инфекции.
- Грибки рода кандида, гонококки, трихомонады в мазке выявляться не должны. Их наличие свидетельствует о заболевании.
Кроме этих показателей в анализе может быть указана одна из четырех степеней чистоты влагалища. Нормальными являются только первая и вторая степень, третья и четвертая являются признаком заболевания половых путей.
Результаты анализа мазка на скрытые инфекции можно получить через 1−2 суток после сдачи. В некоторых случаях они могут быть готовы прямо в день прохождения процедуры. При помощи мазка выявляются следующие инфекции:
- герпес-вирус человека 1 и 2 типов;
- вирус Эпштейна-Барр;
- цитомегаловирус;
- герпес-вирус человека;
- вирус папилломы человека;
- бледная трепонема;
- мобилункус;
- бактероиды;
- гонококк;
- гарднерелла;
- микоплазма;
- уреаплазма;
- хламидии.
Важно!
Интерпретировать анализ мазка на скрытые инфекции несложно, обычно напротив наименования той или иной инфекции просто указывается результат — положительный или отрицательный. Тем не менее расшифровку любого анализа и назначение лечения должен делать только лечащий врач, инициатива пациента в этом случае недопустима.
Мазок на инфекции в большинстве случаев является достаточно надежной диагностической процедурой. С его помощью можно выявить большинство серьезных заболеваний половой сферы, при этом стоимость анализа является вполне доступной даже в частных клиниках.
Кровь в моче
, MD, David Geffen School of Medicine at UCLA
- 3D модель (0)
- Аудио (0)
- Боковые панели (0)
- Видео (0)
- Изображения (0)
- Лабораторное исследование (0)
- Таблица (1)
Кровь в моче (гематурия) может окрасить мочу в розовый, красный или коричневый цвет, в зависимости от количества крови, продолжительности присутствия крови в моче и уровня кислотности мочи. Количество крови, слишком незначительное для того, чтобы изменить цвет мочи (микроскопическая гематурия), может быть обнаружено путем химических анализов или осмотра под микроскопом. Микроскопическая гематурия может быть обнаружена при выполнении общего анализа мочи по другим причинам.
Пациенты с гематурией могут иметь другие симптомы заболеваний мочевыводящих путей, например, боль в боку или в спине, боль в нижней части живота, острые позывы к мочеиспусканию или затруднения при мочеиспускании, в зависимости от причины появления крови в моче. Если в моче присутствует достаточно большое количество крови, кровь может образовывать сгусток. Сгусток может полностью блокировать поток мочи, вызывая внезапную острую боль и неспособность помочиться. Тяжелое кровотечение, способное образовать такой сгусток, обычно вызвано травмой мочевыводящих путей.
Красный цвет мочи не всегда вызван наличием эритроцитов. Красный или красновато-коричневый цвет мочи может быть вызван следующими причинами:
Гемоглобин (который переносит кислород в эритроцитах) в моче из-за разрыва эритроцитов
Мышечный белок (миоглобин) в моче из-за разрыва мышечных клеток
Порфирия (расстройство, вызванное нехваткой ферментов, участвующих в синтезе гема, химического соединения, содержащего железо и придающего крови красный цвет)
Продукты питания (например, свекла, ревень и иногда пищевые красители)
Лекарственные препараты (чаще всего феназопиридин, но иногда каскара, дифенилгидантоин, метилдопа, рифампин, фенацетин, фенотиазины, сенна)
Причины
Кровь в моче может быть вызвана проблемами в любом участке мочевыводящих путей — от почек до мочеточников, мочевого пузыря или уретры. Некоторые женщины сначала ошибочно принимают вагинальное кровотечение за кровь в моче.
Распространенные причины
Наиболее частыми причинами являются следующие (в некоторой степени они отличаются в зависимости от возраста):
Менее распространенные причины
Менее распространенные причины включают:
заболевания мелких кровеносных сосудов почек (так называемые нарушения почечной фильтрации или гломерулярные болезни);
рубцовые сужения (так называемые стриктуры) или другие аномалии мочеточников.
Рак и доброкачественная гиперплазия предстательной железы может являться причиной крови в моче. Эти нарушения являются проблемой в основном у людей старше 50 лет, хотя у молодых людей с факторами риска (курение, семейная история или воздействие химических веществ) может развиться рак.
Патологические изменения микроскопических кровеносных сосудов почек (клубочков) могут быть причиной в любом возрасте. Нарушения почечной фильтрации (гломерулярные болезни) могут быть проявлением заболевания почек или возникнуть в результате заболевания другой локализации. К числу таких заболеваний относятся инфекции (инфекционное заболевание клапана сердца), заболевания соединительной ткани (системная красная волчанка) и васкулит, болезни крови (сывороточная болезнь) и некоторые хронические заболевания (диабет). Кроме того, почти любой вид повреждения почек может вызвать появление небольшого количества крови в моче.
Тяжелые травмы, например, падение или автомобильная авария, могут травмировать почки или мочевой пузырь и вызвать кровотечение.
Кровяная шистосома — паразитический червь, который вызывает инфекции в Африке и в меньшей степени в Индии и некоторых районах Ближнего Востока, может попасть в мочевыводящие пути, вызывая появление крови в моче. Врачи принимают в расчет шистосомоз, только если люди провели какое-то время в регионах, где обнаружен этот червь. Туберкулез также может стать причиной появления крови в моче.
Обследование
Врачи сначала пытаются установить, что причиной красного цвета мочи является кровотечение. Потом они ищут причины кровотечения, в том числе, в каком именно участке мочевыводящих путей (или иногда в других местах) началось кровотечение. Следующая информация может помочь больным узнать, обращаться ли к врачу и чего ожидать во время проведения оценки врачом.
Настораживающие признаки
У людей с кровью в моче некоторые симптомы и характеристики являются причиной для беспокойства. Они включают:
Большое количество крови в моче
Возраст старше 50 лет
Когда обратиться к врачу
Заметив кровь в моче, следует обратиться к врачу в течение двух дней. Тем не менее, при обнаружении в моче большого количества крови, неспособности мочиться или наличии интенсивной боли следует немедленно обратиться к врачу.
Что делает врач
Сначала врачи расспрашивают о симптомах и собирают анамнез, а затем выполняют физикальное обследование. Данные, полученные врачами при сборе анамнеза и физикальном обследовании, часто указывают на причину появления крови в моче и на исследования, которые могут потребоваться (см. таблицу Некоторые причины и характеристики крови в моче).
Пациента спрашивают, в течение какого срока кровь присутствовала в моче, и имели ли место эпизоды кровотечения в прошлом. Пациента спрашивают о повышении температуры тела, потере веса, симптомах блокады оттока мочи, таких, как затрудненное начало мочеиспускания или невозможность опорожнить мочевой пузырь полностью. Боль и дискомфорт являются важными показателями. Жжение во время мочеиспускания или тупая боль в нижней части живота чуть выше лобковой кости предполагает инфекцию мочевого пузыря. У мужчин боль легкой или умеренной степени в области поясницы или таза часто является результатом инфекции предстательной железы. Чрезвычайно интенсивная боль обычно обусловлена наличием камня или кровяного сгустка, блокирующего поток мочи.
Затем они проводят физикальное обследование. У женщин обычно требуется обследование органов малого таза. При наличии крови у женщин во влагалище, возможно, потребуется ввести катетер в мочевой пузырь, чтобы определить, является ли источником крови мочевой пузырь или влагалище. У мужчин обычно проводится пальцевое ректальное обследование предстательной железы.
Зачем сдавать общий анализ мочи и как расшифровать результаты
Обследование может помочь найти заболевания до того, как появились симптомы.
Зачем нужен общий анализ мочи
Только врач может дать направление на это обследование Urinalysis . Обычно это случается, когда человек обращается в больницу или поликлинику, проходит диспансеризацию или собирается лечь на операцию.
Благодаря общему анализу мочи у пациента могут обнаружить признаки диабета, заболеваний мочевыделительной системы и печени. Во время исследования лаборант ищет вещества или клетки, которые указывают на проблему. Например, глюкоза в пробах может сообщить о диабете ещё до появления симптомов.
Бывает, что анализ назначают не для поиска болезни, а для подтверждения диагноза. Положим, если пациент пришёл к доктору с симптомами инфекции мочевыводящих путей: кровью в моче, болезненным и частым мочеиспусканием, болью в спине и животе.
Как подготовиться к общему анализу мочи
Подготовка начинается накануне Общий анализ мочи (с микроскопией осадка) . За сутки постарайтесь не есть продукты, которые могут придать моче красноватый или оранжевый оттенок. Это свёкла, черника и морковь. Лучше не пить алкоголь, крепкий чай и кофе. Также врачи просят перед сдачей анализа не принимать мочегонные препараты, не заниматься спортом и не посещать баню или сауну.
Если параллельно вы проходите другие обследования, возможно, перед ними придётся Urinalysis ничего не есть. Обычно доктора сами предупреждают об этом.
Некоторые препараты Urinalysis: Results and Follow‑Up могут исказить результаты анализа. Например, миорелаксанты и витамин С. Поэтому врачу нужно рассказать о лекарствах, которые вы принимаете.
Женщинам не стоит сдавать мочу во время менструации Urinalysis: Results and Follow‑Up . Из‑за примеси крови результат тоже получается недостоверным.
Накануне анализа купите в аптеке одноразовый стерильный контейнер. Стеклянная баночка из‑под детского питания не подойдёт.
Как собирать мочу, чтобы не исказить результаты анализа
Собирать образцы врачи рекомендуют утром Urinalysis . После сна моча концентрированная, поэтому отклонения от нормы становятся более очевидными.
Чтобы получить максимально точные результаты, лучше набрать в банку мочу из середины потока методом «чистого улова». Вот как это сделать:
- Вымойте водой с мылом наружные половые органы и отверстие уретры. Женщинам нужно раздвинуть половые губы и очистить их в направлении спереди назад. Мужчины моют кончик полового члена.
- Начните мочиться в унитаз.
- Подставьте контейнер под струю, не прерывая мочеиспускания. Вам нужно собрать 30–60 миллилитров.
- Закройте баночку крышкой и в течение часа отнесите в лабораторию. Если не успеваете, поставьте ёмкость в прохладное место.
Как расшифровать результаты общего анализа мочи
Лаборант оценивает образец тремя способами: визуальный осмотр, тест‑полоска и микроскопическое исследование. Каждый из этапов отвечает за выявление определённых веществ. Все данные заносятся в справку с результатами. Как правило, в ней указано 20 параметров.
В норме моча имеет цвет от соломенно‑жёлтого до насыщенного жёлтого. При отклонениях оттенок меняется. Например, на коричневый Urine analysis II: Physical examination Urinary sediment , если человек страдает от заболеваний печени или желчевыводящих путей.
Прозрачность
Если всё в порядке, проба будет прозрачной Клинический анализ мочи. Характеристика лабораторных показателей . Помутнение могут вызывать бактерии, соли или слизь. Что конкретно, лаборант устанавливает во время микроскопического анализа.
Запах
Моча здоровых людей почти не пахнет Клинический анализ мочи. Характеристика лабораторных показателей . Запах ацетона может появиться при диабете. Аммиака — при цистите, туберкулёзе или онкологических заболеваниях.
Относительная плотность (удельный вес)
Указывает на концентрацию веществ Клинический анализ мочи. Характеристика лабораторных показателей , растворённых в моче, например солей. Эти данные говорят о том, насколько хорошо работают почки. Допустимыми считаются значения Общий анализ мочи от 1,003 до 1,035.
Кислотность (pH)
Указывает на уровень кислоты Urinalysis в моче. Нормальным считается диапазон Клинический анализ мочи. Характеристика лабораторных показателей от 5,0 до 7,0. Большие отклонения могут появиться из‑за заболеваний почек или мочевыводящих путей.
Белок
В норме Общий анализ мочи молекул белка альбумина в моче либо нет совсем, либо очень мало — до 0,140 грамма на литр. Если значение превышено, учёные говорят о протеинурии Protein in urine . Она может стать ранним признаком заболевания почек.
Глюкоза (сахар)
Обычно в пробах мочи настолько мало глюкозы Urinalysis , что обнаружить её невозможно. Если лаборант всё же нашёл сахар, нужно провериться на диабет.
Кетоновые тела
В норме их не должно быть в образце Urinalysis: A Comprehensive Review . Они могут появляться во время беременности, безуглеводной диеты или голодания. Но обычно кетоновые тела в моче трактуют как признак диабета, поэтому нужно проводить дополнительные анализы.
Билирубин
Это продукт распада эритроцитов. Обычно его перерабатывает печень, после чего он входит в состав желчи. Билирубина Urine Tests: Normal Values в моче быть не должно. Если он появился, это может быть признаком повреждения или болезни печени.
Уробилиноген
Это продукт восстановления билирубина. Его большая часть выводится с калом, малая — с мочой. Допустимые значения Urine Tests: Normal Values — от 0,2 до 1,0. Превышение, то есть уробилинурия Клинический анализ мочи. Характеристика лабораторных показателей , может говорить о гепатите, циррозе, гемолитической анемии и заболеваниях кишечника.
Лейкоциты
Нормальными считаются значения Клинический анализ мочи. Характеристика лабораторных показателей до 3 у мужчин и до 5–6 у женщин и детей. Превышение называется лейкоцитурией. Она может быть признаком воспаления почек или мочевыводящих путей.
Лейкоцитарная эстераза и нитриты
У здоровых людей тесты на них отрицательные Urinalysis . Наличие этих веществ тоже может говорить об инфекции мочевыводящих путей.
Эпителий плоский
Его клетки Клинический анализ мочи. Характеристика лабораторных показателей попадают в образцы из наружных половых органов и мочеиспускательного канала. В норме этот показатель должен быть не больше 5. У мужчин эпителий плоский иногда появляется в моче при воспалении уретры.
Эпителий переходный
Выстилает оболочку мочевого пузыря, мочеточников и почечных лоханок. Если лаборант находит в пробах 1 Общий анализ мочи клетку, скорее всего, всё нормально. Превышение Клинический анализ мочи. Характеристика лабораторных показателей может указывать на цистит, пиелит или образования в мочевыводящих путях.
Эпителий почечный
В норме его клетки не встречаются. Если они есть в образце, это может Клинический анализ мочи. Характеристика лабораторных показателей говорить об интоксикации, инфекции или поражении почек, например нефрите.
Эритроциты (кровь)
В моче здоровых людей обнаруживается Общий анализ мочи до 2 эритроцитов. Если их больше, это может говорить о проблемах Urinalysis с почками, заболеваниях крови или раке мочевого пузыря.
Цилиндры
Они бывают нескольких видов Клинический анализ мочи. Характеристика лабораторных показателей . Например, пигментные цилиндры появляются при почечных саркомах, а лейкоцитарные — при пиелонефрите. В пробах мочи здоровых людей эти белковые образования не встречаются.
Бактерии и дрожжевые грибки
В норме Urinalysis их не должно быть. Иногда они появляются из‑за инфекции мочевыводящих путей.
Если в пробах нет солей Urinalysis , всё в порядке. Когда лаборант находит их, это может указывать на камни в почках.
Слизь
В анализах Клинический анализ мочи. Характеристика лабораторных показателей здоровых людей её либо совсем нет, либо есть, но мало. Тогда лаборант делает пометку «незначительное количество». Если слизи много, это может говорить о воспалении мочевых путей.
Что делать, если в результатах общего анализа мочи есть отклонения
Ставить себе диагноз и подбирать препараты самостоятельно сразу после общего анализа мочи нельзя. Это может навредить.
Результаты указывают Urinalysis: Results and Follow‑Up на возможную проблему, а не на её источник. Поэтому данные обязательно нужно отнести врачу, который назначил анализ. Только специалист может правильно расшифровать показатели и решить, что делать дальше. Возможно, понадобятся дополнительные обследования. Например, анализ крови. Это поможет узнать, есть ли заболевание.
Если выяснится, что в целом человек здоров Urinalysis , то небольшие отклонения от нормы не повод для беспокойства. Если у больного обнаружатся, например, проблемы с почками, врач назначит лечение.
О чем расскажут анализы мочи
Значение непонятных слов и показателей в анализе расшифровывает заведующая лабораторией Клинико-диагностического центра Тульской областной клинической больницы Елена Половинкина.
Значение непонятных слов и показателей в анализе расшифровывает заведующая лабораторией Клинико-диагностического центра Тульской областной клинической больницы Елена Половинкина.
Работа лаборанта на первый взгляд не видна, но тоже может
спасти жизнь! На фото фельдшер-лаборант Татьяна Сакина.
Чем бы вы ни заболели, один из первых анализов, который назначит вам врач, – общий анализ мочи.
 – Моча – конечный продукт деятельности почек, – говорит Елена Половинкина. – По анализу мочи можно судить не только о работе почек и мочевыделительной системы, но и других органов.
– Моча – конечный продукт деятельности почек, – говорит Елена Половинкина. – По анализу мочи можно судить не только о работе почек и мочевыделительной системы, но и других органов.
Очень важно правильно собрать мочу для анализа. Делать это следует утром после тщательного туалета половых органов. Собирается вся утренняя порция в сухую и чистую баночку, но на исследование нужно принести только 100 мл. Важно сдать собранный анализ в лабораторию в течение 1-1,5 часа. Находясь до исследования в посуде более 2-3 часов, моча подвергается различного рода изменениям, которые искажают результат анализа.
Накануне сдачи анализа не ешьте овощи и фрукты, которые могут изменить цвет мочи.
Общий анализ мочи включает оценку физико-химических характеристик и микроскопию осадка, – говорит Елена Половинкина.

Цвет и прозрачность мочи могут меняться:
Плотность (удельный вес). Относительная плотность мочи – один из важных показателей работы почек. В норме – от 1000,15 до 1000,30.
Плотность мочи выше при:
Плотность ниже дают:
Реакция мочи. Показатель баланса кислот и щелочей. В норме – кислая реакция. Реакция может меняться в зависимости от пищевого режима. Повышение кислотности может говорить о сахарном диабете, хронических заболеваниях почек, голодании. Ощелачивание – при рвоте и инфекционных заболеваниях мочевого пузыря.
Белок. Норма – от 0 до 0,12 г/л. Белок в моче может говорить о болезни почек и мочевыводящих путей, сахарном диабете, нефрите. Белок в небольшом количестве появляется при сильных физических нагрузках, но быстро исчезает.
Сахар. В норме сахара в моче не должно быть. Большое содержание сахара говорит о диабете, дисфункции щитовидной железы и заболевании почек. Или – о чрезмерном употреблении сладкого.
Эпителий. Не больше 5 в поле зрения – нормально. Клетки почечного эпителия с цилиндрами в моче говорят о тяжелом поражении почек.
Лейкоциты. В норме – 1-2 в поле зрения или отсутствие. Их количество повышается при воспалительных заболеваниях, например, при пиелонефрите.
Эритроциты. В моче их быть не должно (максимум 1 в поле зрения). Их количество повышается, например, при травмах мочевого пузыря или при различных заболеваниях. Но также эритроциты могут попасть в мочу из-за неправильно собранного анализа. Такой анализ нужно пересдать и снова оценить результат.
Цилиндры – белковые или клеточные образования цилиндрической формы. В норме в общем анализе мочи цилиндров нет.
Слизь. Наличие слизи в моче – это нормально, в небольшом количестве она есть всегда. При воспалении мочевыводящих путей содержание слизи повышается.
Соли. Моча представляет собой раствор различных солей. Присутствие кристаллов в осадке мочи в первую очередь указывает на изменение реакции мочи в кислую или щелочную сторону.
Бактерии. У здорового человека их не должно быть в моче. Бактерии появляются при воспалительных процессах в почках, мочевом пузыре
и мочеиспускательном канале.
> Кстати
Какие еще бывают анализы мочи
- По Нечипоренко. Назначается, если в общем анализе мочи выявлены патологии, для количественного определения эритроцитов и лейкоцитов. Для исследования берут разовую порцию мочи (желательно утреннюю) в середине мочеиспускания (25-50 мл). Исследование требует особо тщательного соблюдения гигиены – назначают его при подозрении на заболевания почек, и любые «посторонние» примеси могут быть истолкованы неверно, что помешает постановке диагноза.
- Проба Зимницкого. Основана на исследовании относительной плотности в отдельных порциях мочи, выделяемых в течение суток. Мочу собирают каждые три часа.

на правах рекламы