Высокий уровень пролактина у женщин и способы его снижения
Гиперпролактинемия – повышение уровня пролактина
Это состояние, когда длительное время повышен уровень гормона пролактина. Он вырабатывается отделом мозга гипофизом, влияет на рост молочных желез, выработку молока и работу репродуктивной системы. Чаще появляются признаки гиперпролактинемии у женщин в возрасте от 25 до 40 лет, но такой диагноз (в редких случаях) может быть поставлен и мужчинам. Диагностику и лечение гиперпролактинемии проводит эндокринолог, гинеколог-эндокринолог.
Симптомы гиперпролактинемии у женщин
В норме выработка трех гормонов (пролактина, эстрогена и дофамина) взаимосвязаны. Количество пролактина колеблется – повышается ночью и утром, во второй половине менструального цикла. Говорить о сбое можно при длительном увеличении содержания гормона в крови и проявлении внешних признаков гиперпролактинемии.
Заподозрить патологию можно по:
- проблемам с менструальным циклом – нерегулярные, редкие месячные или их полное отсутствие;
- бесплодию на фоне отсутствия овуляций;
- аноргазмии, снижении полового влечения;
- лактореи – аномальной выработке молочными железами молозива или молока;
- гипермастии – увеличении груди;
- гирсутизму – избыточному оволосению;
- сбоям метаболизма – ожирению, остеопорозу;
К симптомам гиперпролактинемии могут относиться и психоэмоциональные расстройства – нарушения сна, постоянная усталость, беспричинные перемены настроения. Это происходит из-за того, что пролактин уменьшает действие дофамина на организм.
Причины
Чтобы понять, как лечат гиперпролактинемию, стоит знать причины гормонального сбоя. Основные:
- фармакологические – прием гормональных контрацептивов, нейролептиков, антигистаминных, противосудорожных, противорвотных препаратов, антидепрессантов;
- патологические – опухолевые образования в гипофизе, дисфункция щитовидной железы, поликистоз яичников, почечная недостаточность, цирроз печени, заболевания коры надпочечников и ряд других патологий;
- функциональные – при больших физических нагрузках, высоком потреблении белка.
Как лечить гиперпролактинемию у женщин
Уровень гормона гипофиза определяется по анализу крови из вены. Его сдают трижды в разные дни, потому что есть суточные колебания уровня этого гормона. Забор крови делают в первой половине менструального цикла, натощак, как минимум спустя час после сна.
Для лечения гиперпролактинемии важно не только установить превышение норм пролактина, а и причины. Для поиска заболеваний, которые могут влиять на выработку гормона, проводят:
- анализы крови и мочи для исследования уровней других гормонов;
- рентгенография или МРТ гипофиза и гипоталамуса;
- УЗИ матки и придатков.
Терапия направлена на нормализацию содержания гормона и восстановление у женщин менструального цикла. Для помощи пациенту применяется антагонисты дофамина – препараты, которые снижают производство пролактина. Также способ лечения выбирается в зависимости от причин. Так, если сбой вызван приемом медикаментов, их отменяют или заменяют другими. При заболеваниях внутренних органов (почек, печени) основная терапия направлена на них. Лечение опухолевых образований в головном мозге проводят медикаментозными и хирургическими методами.
Во многих случаях лечение гиперпролактинемии у женщин – комплексный процесс, в котором участвуют врачи нескольких специализаций. Уменьшить клинические проявления возможно, а полное выздоровление – зависит от устранения причин патологии.
Гиперандрогения у женщин: Чем она опасна и как ее лечить
Гиперандрогения — наиболее часто встречающаяся патология эндокринной системы у женщин. По данным литературы, гиперандрогенное состояние диагностируют у 10–20% пациенток [12]. Известно, что патогенетически обоснованное лечение гиперандрогенного состояния должно включать применение препаратов, содержащих антиандрогены [1]. Тем не менее, многие специалисты не совсем верно трактуют само понятие «гиперандрогения», ошибочно отождествляя его с гиперандрогенемией — повышением уровня андрогенов в крови. Именно поэтому пациентки с гиперандрогенным состоянием, не сопровождающимся повышением уровня андрогенов в крови, часто не получают вовремя необходимого лечения, что приводит к прогрессированию проявлений гиперандрогении и ухудшению состояния. У подавляющего большинства женщин гиперандрогенное состояние (акне, себорея, каждый второй случай гирсутизма) возникает при нормальном уровне андрогенов в крови за счет других патогенетических механизмов. И в таких случаях необходимо лечение препаратами, содержащими антиандрогены, например Диане 35, а при более выраженных нарушениях его комбинируют с андрокуром. Эти препараты производит компания «Шеринг АГ» (Германия). Ниже рассмотрены основные вопросы, касающиеся механизма возникновения, диагностики и лечения гиперандрогенного состояния.
Гиперандрогенией называют состояние, которое у женщин клинически проявляется себореей, акне, гирсутизмом и андрогензависимой алопецией. Следует отметить, что при этом уровень андрогенов в крови может быть повышен или оставаться в пределах нормы. Очень часто при гиперандрогении определяются изменения структуры яичников, характерные для поликистоза яичников (ПКЯ).
Гиперандрогения обусловлена не только избыточной продукцией мужских половых гормонов яичниками и/или надпочечниками, но и усиленным превращением в андрогенчувствительных тканях андрогенов-предшественников в более активные (тестостерон (Т) ® дигидротестостерон (ДГТ), а также увеличением утилизации андрогенов при повышенной чувствительности органов-мишеней (кожи) к этим гормонам. Например, акне чаще всего развивается при повышенной чувствительности сальных желез к андрогенам и возникает при нормальном уровне мужских половых гормонов в крови. При гирсутизме повышенный уровень андрогенов в крови определяется в 40–80% случаев [10], а в остальных случаях, то есть при идиопатическом гирсутизме, причиной избыточного оволосения, вероятно, является усиленное превращение Т в 2,5 раза более активный ДГТ вследствие повышенной ферментативной активности 5- a -редуктазы.
Кроме того, гиперандрогенное состояние у женщин может возникать при снижении уровня глобулина, связывающего половые гормоны (ГСПГ). Этот глобулин связывает свободный Т в крови, предотвращая его проникновение в клетку и взаимодействие со специфическими андрогенными рецепторами. Синтез ГСПГ осуществляется в печени, поэтому при нарушении ее функции может возникать или прогрессировать гиперандрогенное состояние. Синтез ГСПГ также зависит от уровня эстрогенов и гормонов щитовидной железы. При снижении их уровня выработка ГСПГ также снижается.
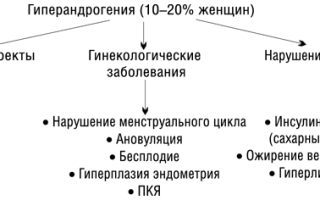
При гиперандрогении у женщин могут развиваться различные нарушения функций органов и систем (схема).
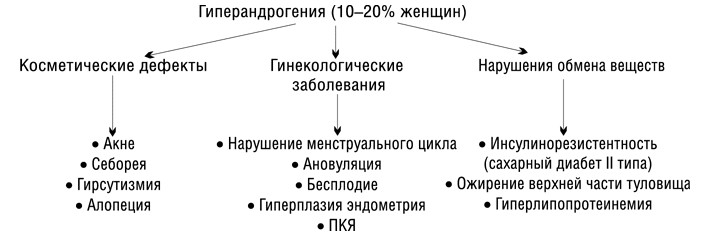
У женщин с гиперандрогенией часто отмечаются нарушения менструального цикла. Он нерегулярный, а при высоком уровне андрогенов в крови может развиться аменорея.
Нередко гиперандрогении сопутствует ановуляция, вследствие чего вырабатывается недостаточное количество прогестерона и развивается относительная гиперэстрогенемия. Гормональный дисбаланс приводит к чрезмерной стимуляции эндометрия эстрогенами без его эффективной секреторной трансформации. Таким образом, относительная гиперэстрогенемия повышает риск развития гиперплазии эндометрия и рака матки [2]. Следствием высокой частоты ановуляции у женщин с гиперандрогенией является бесплодие.
Известно, что при гиперандрогении часто нарушается чувствительность рецепторов к инсулину. Уровень инсулина в крови повышается и возрастает риск развития инсулиннезависимого сахарного диабета (II типа) [9]. Поэтому женщинам с гиперандрогенным состоянием рекомендуется скрининговое исследование уровня глюкозы в крови и толерантности к углеводам. Гиперандрогения при ПКЯ часто сопровождается ожирением с характерным перераспределением жировой ткани, поэтому наряду с медикаментозным лечением необходимо соблюдение диеты.
При проведении дифференциальной диагностики кроме клинического осмотра, инструментальных методов исследования и тщательного сбора анамнеза можно проводить (по показаниям) исследование уровня Т, андростендиона (А), лютеинизирующего гормона (ЛГ), фолликулостимулирующего гормона (ФСГ), пролактина (ПРЛ) и дегидроэпиандростерона сульфата (ДГЭАС) в крови.
Безусловно, нет необходимости проводить гормональное исследование каждой женщине. Учитывая факт, что при акне и себорее повышенный уровень андрогенов определяют очень редко (только при наличии других проявлений гиперандрогении), лечение можно назначать без проведения указанных исследований. При гирсутизме повышенный уровень андрогенов, по мнению большинства авторов, определяется у каждой второй женщины, и в этом случае исследование уровня гормонов может помочь при проведении дифференциальной диагностики. Тем не менее, нет необходимости рекомендовать пациентке с гирсутизмом исследование уровня всех гормонов.
Как было отмечено выше, часто при гиперандрогении у женщин уровень андрогенов в крови соответствует нормальным показателям. Во всем мире таким пациенткам рекомендуют применять пероральные контрацептивы, содержащие антиандрогены. В Украине сегодня зарегистрирован только один препарат, предназначенный для лечения проявлений гиперандрогении и обладающий контрацептивным эффектом, — Диане 35. Препарат содержит антиандроген ципротерона ацетат и эстроген этинилэстрадиол.
При гиперпродукции (неопухолевого генеза) яичниками андрогенов (при ПКЯ) проявления гиперандрогении прогрессируют медленно, на протяжении многих лет. ПКЯ определяют у 40–92% женщин с гирсутизмом [3, 5]. В исследовании, проведенном под руководством J. Adams [3], было установлено, что ПКЯ определяется у 92% женщин с гирсутизмом, а повышенный уровень андрогенов в крови — у 50%, исходя из этого, некоторые из наблюдаемых женщин, вероятно, страдают симптоматической гиперандрогенией.
Важным диагностическим критерием является увеличение соотношения ЛГ и ФСГ ( і 3). Уровень андрогенов может быть повышен, но умеренно. При ультразвуковом исследовании определяются увеличенные яичники со множеством кист, в отдельных случаях с уплотненной капсулой. Если пациентка планирует беременность, то лечение начинают со стимуляции овуляции. Если в данный момент беременность не планируется, то для нормализации гормонального статуса и замедления прогрессирования заболевания рекомендуют Диане-35 как монотерапию или в комбинации с АНДРОКУРОМ (10–100 мг/сут в течение первых 10 дней менструального цикла) [11].
При андрогенпродуцирующих опухолях яичников (лютеома, текома) симптомы возникают внезапно и быстро прогрессируют. Важным диагностическим критерием является очень высокий уровень андрогенов, равный таковому у мужчин (более 200 нг/дл). В этом случае следует провести ультразвуковое исследование, компьютерную томографию. При подтверждении диагноза рекомендуют хирургическое лечение. Андрогенпродуцирующие опухоли яичников встречаются менее чем у 1% женщин с гирсутизмом [5].
При надпочечниковой гиперпродукции (неопухолевого генеза) андрогенов — вирильной форме адреногенитального синдрома (АГС), обусловленного ферментативным блоком синтеза глюкокортикостероидов и сопровождающегося усиленным синтезом андрогенов в коре надпочечников под влиянием высокого уровня АКТГ, — проводят пробу с дексаметазоном с определением содержания кетостероидов в суточной моче (в эндокринологическом отделении) и определение уровня ДГЭАС, являющегося маркером андрогении надпочечникового генеза. Уровень ДГЭАС при АГС повышен умеренно (до 200 мкг/дл).
При надпочечниковой гиперандрогении назначают глюкокортикостероиды (дексаметазон, преднизолон) в минимальных дозах, позволяющих нормализовать синтез андрогенов в надпочечниках. При гирсутизме и ПКЯ можно дополнительно рекомендовать Диане-35. АГС встречается у 1–4% женщин с гирсутизмом [5].
Надпочечниковая гиперандрогения может наблюдаться и при синдроме галактореи-аменореи . Пролактин стимулирует синтез андрогенов в надпочечниках и одновременно блокирует стероидогенез в яичниках [8]. Исследование уровня пролактина в крови позволит определить этиологию гиперандрогении в данном случае. При синдроме галактореи-аменореи назначают бромкриптин и другие ингибиторы синтеза пролактина.
При андрогенпродуцирующих опухолях надпочечников наиболее важным критерием диагностики является очень высокий уровень ДГЭАС в крови (свыше 800 мкг/дл). В этом случае рекомендуют проведение компьютерной и магнитно-резонансной томографии. В редких случаях, при сложности визуализации опухоли проводят катетеризацию надпочечниковой и яичниковой вен. Данная патология встречается менее чем у 1% женщин с гирсутизмом [6]. Лечение — хирургическое.
Лечение женщин с гирсутизмом приведено в таблице.
Определение пролактина с макропролактином
Пролактин (от англ. promotion – «стимулирование», lactation – «лактация») образуется в лактотрофах аденогипофиза. Основной функцией этого гормона является обеспечение лактации в молочных железах кормящей грудью женщины. Причем беременность и лактация являются единственными состояниями, при которых стойкое повышение уровня пролактина является нормой, в остальных случаях это нарушение.
Макропролактин — это пролактин, связанный в иммунные комплексы с аутоантителами. Являются ли эти аутоантитела непосредственной причиной заболевания или возникают в ответ на повышение концентрации пролактина до конца не ясно. В отличие от мономера пролактина, более крупный макропролактин удаляется почками дольше. Поэтому при макропролактинемии уровень пролактина часто значительно повышается, до 700мМе/л и более. При этом в результате взаимодействия с аутоантителом активность пролактина в молекуле макропролактина сильно снижена. Поэтому, в отличие от гиперпролактинемии, вызванной повышением концентрации пролактина в форме мономера (истинной гиперпролактинемии), макропролактинемия характеризуется бессимптомным течением или протекает в легкой форме. Самый распространенный ее признак – нарушение менструального цикла, а галакторея и бесплодие встречаются реже.
Вот почему важно определять какой процент от пролактина составляет именно макропролактин.
Мономерный пролактин-один из наиболее важных гормонов, регулирующих репродуктивные функции человека .Он вырабатывается в передних долях гипофиза и наиболее важен для женщин. Кроме участия в обменных процессах и формировании вторичных половых признаков, основная функция этого гормона – осуществление лактации. Пролактин мономерный или по-другому – пост-ПЭГ – помогает в формировании молочных желез и стимулирует выработку молока после родов. Поэтому в период грудного вскармливание нужен повышенный уровень этого гормона. Кроме стимуляции лактации, он тормозит овуляцию и препятствует наступлению беременности.
Если мономерный пролактин повышен, женщина не может зачать ребенка. Этот гормон может вызвать не только исчезновение овуляции, но и вообще прекращение менструаций. Это приводит к бесплодию и многим заболеваниям женской половой сферы, поэтому анализ на его содержание чаще проводят гинекологи.
Причины повышения пролактина
Существует 2 вида гиперпролактинемиии — патологическая и физиологическая.
Патологическая возникает при некоторых заболеваниях:
- Болезни гипофиза (кисты мозга, аденома гипофиза ).
- Болезни гипоталамуса (туберкулез, герминома, радиоактивное облучение, саркоидоз).
- Другие заболевания (цирроз печени, хронический простатит, первичный гипотиреоз, эстрогенпродуцирующие опухоли, идиопатическая (не ясна причина) гиперпролактинемия).
Физиологическая — когда гормон пролактин повышается у здорового человека.
И бывает она в таких случаях:
- Кормление грудью (лактация).
- Гипогликемия (голод).
- Спортивные нагрузки (активность на спортивных площадках, а также выполнение работы, которая связана с поднятием тяжестей).
- Половой акт.
- Стресс.
- Беременность.
- Медицинские процедуры (длительные сеансы массажа области шеи, так как уровень пролактина контролируется нервными узлами, расположенными в шейном отделе).
- Стимуляция сосков при физическом напряжении или некачественным бельем. Выделения из сосков молочных желез посылают импульсы в кору головного мозга и этим провоцируют чрезмерное выделение пролактина.
Повышение пролактина также могут вызывать различные медикаменты: антидепрессанты, эстрогены, нейролептики, амфетамины, наркотические средства опиатного ряда.
Чем опасен повышенный пролактин?
Собственно повышения уровня гормона не несет в себе опасности для жизни. Если заболевание вызвано аденомой гипофиза, то с ростом образования в гипофизе могут нарастать симптомы сдавливания соседних сосудов отделов мозга.
Для женщин высокий уровень гормона является серьезным препятствием для зачатия и рождения ребенка. У мужчин пролактин в большом количестве может вызвать снижение половой функции и качества спермы, кроме этого может развиться гинекомастия, т. е. увеличение молочных желез.
Уровень пролактина 700мМЕ/л и более считается критерием необходимости проводить исследование на макропролактин, так как при такой концентрации пролактина наиболее часто встречается гипермакропролактинэмия.
В нашем медицинском центре при выполнении исследования на пролактин при его значении 700мМЕ/л и более, будет автоматически выполнен тест на определение макропролактина без дополнительной оплаты.
При значении пролактина менее 700мМЕ/л проводить определение макропролактина нецелесообразно, так как это не имеет диагностического значения.
Если желательно проведения теста на макропролактин, независимо от результата пролактина, можно оформить тест «Определение пролактина с макропролактином»
Гиперпролактинемия
Гиперпролактинемия – состояние, при котором повышено содержание гормона пролактина в крови. Возникновение такой ситуации возможно как в норме (физиологическая гиперпролактинемия), так и при патологии, которая в иных случаях может оказаться предвестником тяжелых заболеваний.
Гормон пролактин отвечает за размножение. Он способствует росту и развитию молочных желез. Основная его задача – стимуляция образования молока у родившей женщины. В организме мужчины этот гормон вырабатывается в меньшем количестве. Пролактин вместе с другими гормонами (ЛГ, ФСГ) в организме женщины стимулирует образование эстрогенов, которые отвечают за полноценное созревание яйцеклетки. От них зависит стабильность менструального цикла, вероятность зачатия. Если говорить о мужчинах, то благодаря этим гормонам вырабатывается тестостерон. Даже подвижность сперматозоидов зависит от пролактина.
Причины
В зависимости от факторов, спровоцировавших развитие гиперпролактинемии, в медицине принято разделять это состояние на виды:
1. Физиологическая. Уровень пролактина повышается из-за нормальных процессов в человеческом организме. Диагностируют у новорожденных, беременных и кормящих женщин.
2. Патологическая. Причина кроется в определенной патологии. Но, как показывает практика, чаще всего вызывает гиперпролактинемию опухоль гипофиза.
3. Фармакологическая. Такое состояние связано с приемом лекарственных препаратов, наркотиков.
4. Идиопатическая. Уровень гормона растет по неизвестным причинам.
Симптомы
Гиперпролактинемия у мужчин проявляет себя следующим образом: снижением потенции,лактореей (выделение молозива или молока из соска), психоэмоциональной неустойчивостью, бесплодием, остеопорозом, ожирением, снижением выраженности вторичных половых признаков.
Симптомы у женщин: нарушение менструального цикла, бесплодие, снижение либидо, дискомфорт во время полового акта, вызванный отсутствием смазки, аноргазмия, акне, себорея волосяного покрова головы, апоплексия, женщина приобретает мужские черты, у нее гипертрофируется клитор, растут волосы по всему телу.
Синдром гиперпролактинемии вызывает у человека бессонницу, проблемы с памятью. Трудоспособность значительно снижается, хотя видимых причин на это нет. Другими психическими проявлениями являются: постоянное чувство тревоги и страха, перепады настроения, раздражительность, психозы, в редких случаях возникают спонтанные боли в грудной клетке без органического основания.
Диагностика
После сбора анамнеза и детального выяснения жалоб пациентки врач, как правило, проводит следующие диагностические мероприятия:
1. Забор крови на определение уровня гормона в крови.
2. Определение уровня гормонов щитовидной железы – изменение их уровня может говорить о наличии патологии в той области гипофиза, где продуцируется пролактин.
3. Краниограмма (рентгеновский снимок черепа в 2-х проекциях) – благодаря этому возможна диагностика турецкого седла (область расположения гипофиза в клиновидной кости черепа).
4. Исследование глазного дна и полей зрения обязательно в комплексе обследования женщин с гиперпролактинемией, особенно при наличии олиго-, аменореи. Изменение сосудов глазного дна может указывать на наличие опухоли гипофиза, располагающейся над турецким седлом.
5. Компьютерная томография (КТ) и магниторезонансная томография (МРТ) необходимы для диагностики патологии гипофиза.
Лечение
Специальные препараты способствуют уменьшению выделения пролактина опухолью, уровень которого в крови часто снижается до нормы уже через несколько недель после начала лечения. У женщин по мере нормализации пролактина восстанавливаются менструальный цикл и способность к зачатию.
У мужчин вместе со снижением уровня пролактина возрастает уровень тестостерона, что нормализует качество половой жизни.
В связи с эффективностью медикаментозного лечения при пролактиномах редко прибегают к операциям и лучевой терапии. Лишь небольшой части больных с макропролактиномами, у которых размер опухоли не уменьшается на фоне медикаментозного лечения, может понадобиться операция или лучевая терапия.
Cochrane
В чем суть проблемы?
Гиперпролактинемия — это высокий уровень циркулирующего в сыворотке крови пролактина, гормона, играющего важную роль в лактации. Идиопатическая гиперпролактинемия — это термин, используемый в том случае, когда не были обнаружены причины повышенной секреции пролактина, и это связано с выкидышами у беременных женщин, в особенности у тех, кто испытал несколько необъяснимых выкидышей. Скрытая гиперпролактинемия, при которой уровень пролактина утром в норме, но в течение дня повышается — это особенный тип гиперпролактинемии, который также связан с выкидышем. Агонисты дофамина представляют собой препараты, которые обладают высокой эффективностью в снижении уровня пролактина. Одним из таких препаратов является бромокриптин. Он восстанавливает важные функции яичников, которые позволяют женщинам сохранить беременность.
Почему это важно?
Нам больше всего было интересно узнать, могут ли агонисты дофамина уменьшить процент выкидышей и повысить шансы женщин на рождение живого ребенка. Мы изучили результаты исследования эффективности и безопасности агонистов дофамина для предотвращения выкидышей у женщин с историей повторного выкидыша.
Какие доказательства мы обнаружили?
Мы провели поиск исследований 30 июня 2016 года и выявили одно исследование с небольшим числом женщин — были набраны 48 женщин, но в анализ включены 46 женщин (42 беременности — 4/46 женщины не забеременели в течение периода исследования). Клиническое испытания было проведено в Японии, и, по оценкам, имеет место высокий риск смещения (систематической ошибки). В исследование были включены женщины (в возрасте от 24 до 40 лет) с идиопатической гиперпролактинемией и историей от двух до четырех самопроизвольных выкидышей; у 24 женщин обнаружили скрытую гиперпролактинемию поровну в каждой группе. За женщинами наблюдали во время исследования (вплоть до конца девятой недели беременности), а затем еще в течение одного года после этого. В этом исследовании, женщины одной группу получали агонист дофамина, бромокриптин (от 2,5 до 5,0 мг в день до конца девятой недели беременности), а женщины другой группы не получали никакого лечения (контрольная группа).
Результаты исследования показали, что агонист дофамина бромокриптин был эффективен в предотвращении выкидыша ( низкое качество доказательств ). Тем не менее, живорождение и частота зачатия были сходными у женщин, которые получали бромокриптин и женщинами, которые не получали лечения ( очень низкое качество доказательств ). В исследовании сообщили об уровне пролактина сыворотки крови только у женщин, которые были беременны. В исследовании не сообщили о каких-либо неблагоприятных эффектах, которые агонисты дофамина могли потенциально вызывать у женщин (например, тошнота, рвота, головная боль, головокружение, усталость, гипотония, аритмия и психотические симптомы) или ее ребенка (например, врожденные дефекты, низкий вес при рождении, и пороки развития).
Что это значит?
Мы оценили качество доказательств в отношении исходов этого обзора: выкидыша, как низкое, живорождения и зачатия, как очень низкое, из-за вопросов по дизайну исследования, малого числа женщин в исследовании, и из-за того, что было найдено только одно рандомизированное контролируемое исследование. В настоящее время нет достаточных доказательств (в результате одного малого исследования), чтобы оценить эффективность и безопасность агонистов дофамина для предотвращения будущих выкидышей у женщин с идиопатической гиперпролактинемией и историей повторных выкидышей. Необходимы дальнейшие исследования высокого качества в этой области. Будущие исследования (включающие большое число женщин) необходимы для того, чтобы расширить результаты этого обзора. Дальнейшие исследования должны изучить различные агонисты дофамина (включая бромокриптин, каберголин и хинаголид) и рассмотреть важные исходы (включая неблагоприятные эффекты как для матери, так и для ее ребенка).
Влияние пролактина на эндокринное здоровье и зачатие
Пролактин – гормон, который влияет на репродуктивную функцию, лактацию, общее состояние женщины, уровень обменных процессов (метаболизм), состояние здоровья молочных желез, работу мозга и даже остроту зрения.
В норме уровень пролактина для женщин, не находящихся в состоянии беременности или лактации, соответствуют 4,79-23,3 нг/мл. Во время беременности, особенно в третьем триместре, уровень пролактина значительно повышается и может достигать даже 470 нг/мл.
После родов и в первые месяцы лактации уровень пролактина в организме женщины снижается, но по-прежнему может оставаться высоким довольно длительное время после родов. Состояние повышенного уровня пролактина в крови называется гиперпролактинемией.
Пролактин вырабатывается в гипофизе – отделе головного мозга, а также выделяется в небольших количествах плацентой, яичниками и эндометрием.
Влияние пролактина на органы репродуктивной системы
Влияние пролактина на органы репродуктивной системы проявляется практически на всех уровнях регуляции. Еще в период полового созревания, пролактин обеспечивает процессы роста и структурного развития молочной железы. В яичниках, благодаря пролактину, происходит синхронизация процессов созревания фолликулов и овуляции.
Таким образом, недооценивать значение пролактина в регуляции репродуктивной системы невозможно. Однако основная роль этого уникального гормона – стимуляция синтеза молока железистой тканью молочных желез, проявляется после родов, когда имеется физиологическое повышение уровня пролактина в крови. Именно поэтому во время грудного вскармливания снижается вероятность зачатия и достаточно редко происходит менструальный цикл.
Что происходит при повышении уровня пролактина?
Повышенный уровень гормона пролактина блокирует выработку гормона прогестерона, чем негативно влияет на зачатие и ранний период вынашивания беременности.
Вот почему при нарушении регулярности менструального цикла – следует обязательно определить уровень пролактина. А при сниженном уровне эстрогенов в матке происходит угнетение толщины эндометрия. Так что даже если происходит овуляция и яйцеклетка встречается со сперматозоидом, эмбрион не может «прикрепиться» к тонкому эндометрию.
Происходит четкая зависимость между работой щитовидной железы и уровнем пролактина. При гипотиреозе (сниженной функции щитовидной железы) – уровень пролактина часто повышается.
Повышение уровня пролактина в женском организме приводит к:
- выраженному увеличению риска развития мастопатии;
- формированию кист молочных желез.
Пролактин так же влияет на скорость обменных процессов – при его повышении метаболизм замедлен, идет к тенденция к увеличению уровня тестостерона и инсулина в крови у женщины, что может влиять на состояние кожи – появление высыпаний, повышению аппетита – тягу к углеводам, и склонности к набору веса.
Повышение уровня этого гормона так же может влиять на появление головных болей, снижение остроты зрения, снижение усвояемости кальция – соответственно снижение косной плотности, что в превую очередь отоброжается на состоянии зубов.
Факторы влияющие на повышение уровня пролактина
Пролактин очень чувствителен к эмоциям, поэтому спровоцировать повышение его уровня в крови могут стрессы и другие эмоциональные всплески. Кроме того, уровень пролактина может подняться из-за:
- физических нагрузок, интимной жизни накануне сдачи анализа;
- приёма гормональных контрацептивов, психотропных, снотворных, антигистаминных (противоаллергических) препаратов, гипотензивных (верапамил) препаратов, анестетиков и некоторых других лекарств;
- травм.
Даже недосыпание способно повысить уровень пролактина.
Поэтому перед исследованием уровня пролактина, мы рекомендуем соблюдать правила подготовки:

- не применять лекарственные препараты, влияющие на уровень пролактина за три дня до сдачи анализа, если это возможно;
- избежать стрессовых ситуаций, исключить физическую нагрузку, не посещать фитнес накануне вечером и утром.
- не иметь полового контакта прошедшей ночью или утром;
- не голодать накануне, но прийти натощак;
- не пальпировать себе грудь, не посещать маммолога перед взятием крови на анализ;
- не курить утром.
При получении повышенного значения пролактина, следует обратиться к квалифицированному специалисту.