Цитомегаловирусная инфекция у беременных – в чем опасность?
Цитомегаловирус и беременность

Заразиться цитомегаловирусной инфекцией при беременности можно несколькими путями:
• половым путем, который является основным способом заражения среди взрослого населения. Цитомегаловирус может проникнуть в организм не только при генитальном контакте, но и при оральном или анальном сексе без применения презерватива;
• бытовым путем. Заражение цитомегаловирусом в этом случае происходит редко, но возможно в том случае, если он находится в активной форме. Вирус может попасть в организм через слюну при поцелуях, пользовании одной зубной щеткой или посудой;
• гемотрансфузионным путем. В медицинской практике были случаи, когда происходило заражение цитомегаловирусной инфекцией при переливании донорской крови и ее компонентов, трансплантации тканей и органов, использовании донорских яйцеклеток или спермы.
Данная вирусная инфекция может попасть в организм ребенка во время нахождения его в утробе матери, в процессе родов или при грудном вскармливании.
Разнообразие путей передачи вызвано тем, что вирус может находиться в крови, слезах, грудном молоке, сперме, влагалищном секрете, моче и слюне.
Симптомы цитомегаловируса
Если у человека сильный иммунитет, то вирус не проявляет себя. Он находится в организме в виде скрытой инфекции. Лишь при ослаблении защитных сил организма он дает о себе знать.
Очень редким проявлением активности данного вируса у людей с нормальной иммунной системой является мононуклеозоподобный синдром, который проявляется высокой температурой, недомоганием, головной болью. Он возникает примерно через 20–60 суток с момента заражения. Продолжительность мононуклеозоподобного синдрома может равняться 2–6-ти неделям.
Наиболее часто при беременности и цитомегаловирусе возникают симптомы, которые напоминают ОРВИ. Именно поэтому многие женщины в положении принимают цитомегаловирус за обычную простуду, ведь наблюдаются практически все ее симптомы: повышение температуры тела, быстрая утомляемость, слабость, насморк, головные боли, увеличение и воспаление слюнных желез, а иногда даже воспаление миндалин. Основное отличие цитомегаловирусной инфекции от ОРВИ заключается в том, что она намного дольше длится – примерно 4–6 недель.
При иммунодефицитном состоянии цитомегаловирусная инфекция может протекать с осложнениями, а именно с возникновением следующих заболеваний: пневмонии, артрита, плеврита, миокардита, энцефалита. Также возможны вегетативно-сосудистые расстройства и множественные поражения различных внутренних органов.
При генерализованных формах, которые встречаются крайне редко, болезнь распространяется на весь организм. В подобных случаях выделяют следующие симптомы:
• воспалительные процессы почек, поджелудочной железы, селезенки, надпочечников, печеночной ткани;
• поражение пищеварительной системы, легких, глаз;
• паралич (он возникает в крайне тяжелых случаях);
• воспалительные процессы структур головного мозга (это приводит к смерти).
Стоит еще раз подчеркнуть, что цитомегаловирусная инфекция в основном проявляется симптомами, похожими на простуду. Все остальные вышеперечисленные признаки возникают крайне редко и только в случаях очень ослабленной иммунной системы.
Опасность цитомегаловируса во время беременности
Очень опасным является заражение вирусом в первом триместре беременности. Цитомегаловирус может проникнуть через плаценту в организм плода. Заражение может вызвать его внутриутробную гибель.
Если инфицирование произойдет позже, то возможна следующая ситуация: беременность будет продолжаться, но инфекция поразит внутренние органы ребенка. Малыш может родиться с врожденными уродствами, различными заболеваниями (водянкой головного мозга, микроцефалией, желтухой, паховой грыжей, пороком сердца, гепатитом).
Страшных последствий можно избежать, если вирус будет вовремя обнаружен, поэтому очень важно планировать беременность и сдавать анализы на наличие каких-либо инфекций до зачатия, а также регулярно посещать врача во время всего срока беременности. При правильном лечении малыш может родиться здоровым, являясь лишь пассивным носителем цитомегаловируса.
Анализ на цитомегаловирус при беременности
Самостоятельно узнать о наличии в своем организме цитомегаловируса практически невозможно. Находясь в латентной форме, вирус абсолютно никак себя не проявляет. При активной форме инфекцию можно спутать с другим заболеванием. Чтобы обнаружить вирус, необходимо сдать анализ на цитомегаловирус при беременности, а точнее на TORCH-инфекции. С помощью него выявляют наличие или отсутствие не только цитомегаловируса, но и токсоплазмоза, краснухи, вируса простого герпеса (1–2 типа).
Цитомегаловирус диагностируют с помощью следующих методов:
• полимеразной цепной реакции;
• цитологического исследования осадков мочи и слюны;
• серологических исследований сыворотки крови.
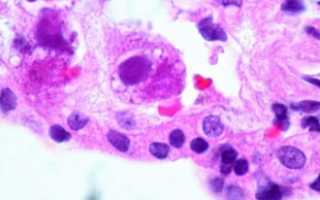
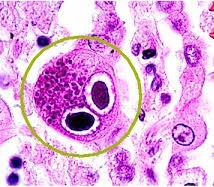
Полимеразная цепная реакция основана на определении дезоксирибонуклеиновой кислоты, которая является носителем наследственной информации вируса и содержится внутри него. Для исследования используются соскобы, кровь, моча, мокрота и слюна. Цитомегаловирус в мазке при беременности диагностируется по наличию гигантских клеток. Цель серологических исследований сыворотки крови – обнаружение антител, которые являются специфическими для цитомегаловируса. Наиболее точный метод – иммуноферментный анализ (ИФА), который обеспечивает определение разных видов иммуноглобулинов (IgM, IgG).
В результатах анализа на цитомегаловирус может быть указано несколько вариантов:
1. IgM не выявлен, IgG в пределах нормального значения;
2. IgM не выявлен, IgG выше нормального значения (положительный IgG цитомегаловируса при беременности);
3. IgM выше нормы.
В первом случае женский организм не контактировал с цитомегаловирусом, а значит следует выполнять профилактические меры и избегать ситуаций, при которых можно заразиться.
Второй анализ свидетельствует о том, что женский организм встречался с вирусом, но в данный момент он находится в неактивной форме. Первичного заражения во время беременности можно не опасаться, но есть риск реактивации вируса.
Третий анализ говорит о том, что произошло первичное заражение или развивается реактивация цитомегаловируса, который находился в организме в скрытой форме.
Стоит отметить, что IgM не всегда обнаруживаются. Врачи ориентируются на уровень IgG. Нормальный уровень IgG у разных женщин может отличаться. Целесообразно сдавать анализы до зачатия. Это позволяет определить норму цитомегаловируса при беременности. О реактивации вируса свидетельствует число IgG, которое увеличивается в четыре или более раз.
Лечение цитомегаловируса при беременности
К сожалению, не существует средств, позволяющих навсегда избавиться от цитомегаловируса. Ни одно лекарство не способно уничтожить вирус в человеческом организме. Цель лечения заключается в устранении симптомов и «удерживании» цитомегаловируса в неактивном (пассивном) состоянии.
Беременным женщинам, у которых обнаружен вирус, врачи назначают витамины, иммуномодулирующие препараты, которые укрепляют иммунитет. Это делается в том случае, если инфекционный процесс протекает латентно (скрыто). Препараты, направленные на укрепление иммунитета, назначаются в качестве профилактики.
Если заболевание протекает активно, то одних иммуномодулирующих препаратов, витаминов и чаев будет недостаточно. Врачами назначаются антивирусные средства. Цель лечения цитомегаловируса при беременности – избежать возникновения осложнений. Такая терапия позволит женщинам в положении выносить малыша и родить его здоровым и без каких-либо отклонений.
Самостоятельно лечить цитомегаловирусную инфекцию нельзя. Только профессиональный врач может назначить необходимые препараты. Свое решение он принимает, исходя из формы протекания инфекции, состояния иммунитета пациентки, ее возраста, наличия сопутствующих заболеваний. Женщина, желающая родить здорового ребенка, должна выполнять все рекомендации врача.
В заключение стоит отметить, что цитомегаловирусная инфекция является очень опасной для беременной женщины. Маскируясь под обычную простуду, она может привести к страшным последствиям (особенно на начальном сроке). При возникновении простудных симптомов во время беременности необходимо сразу же обратиться к врачу, ведь это может быть цитомегаловирусная инфекция. Заниматься самолечением не нужно, так как выбранные самостоятельно препараты могут не помочь, а только навредить.
TORCH-инфекции и беременность
Планирование беременности доставляет много хлопот каждой женщине. Это основательная подготовка, как к наступлению беременности, так и к появлению малыша. Доверяйте своему организму, будущему ребенку и лечащему врачу! И, конечно же, здоровье Вашего будущего малыша во многом зависит от Вас. Вам достаточно легко избежать многих опасностей — сауна, алкоголь, сигаретный дым. Не так ли? Но как же быть, когда угроза невидима?
Что такое TORCH -инфекции?
Аббревиатура T .О. R . C . H . появилась из первых букв наиболее опасных для плода инфекций:
- Т (toxoplasmosis) – токсоплазмоз
Заражение токсоплазмозом, как правило, происходит от кошек (при контакте с их экскрементами), через загрязненную воду, при несоблюдении правил личной гигиены, употреблении в пищу полусырого мяса. Токсоплазмоз может протекать бессимптомно и быть причиной прерывания беременности в ранние сроки.
- О (other) – другие инфекции (гепатит B, сифилис, хламидиоз, другие инфекции, вызванные различными вирусами и бактериями)
Все эти инфекции могут протекать бессимптомно, но при этом представляют значительную угрозу для плода. Например, при наличии хламидийной инфекции у беременной женщины может родиться недоношенный ребенок.
- R (rubella) – краснуха
Вирусное заболевание, которое передаётся здоровому человеку от больного чаще всего при чихании и кашле. При заражении краснухой беременной женщины эта инфекция может нанести значительный вред плоду. Поэтому при планировании беременности необходимо сделать анализ на наличие иммунитета к вирусу краснухи, даже если вам делали прививку от краснухи в детстве.
- C (citomegalia) – цитомегаловирусная инфекция
Большинство инфицированных цитомегаловирусом людей переносят инфекцию, даже не замечая ее. Особое значение эта инфекция приобретает при беременности. Она является одной из причин прерывания беременности и преждевременных родов, а также тяжелых пороков развития головного мозга, легких, печени и глаз. Цитомегаловирус может передаваться половым путем, через кровь, при грудном вскармливании.
- H (herpes) – герпес I-II, II типа
Возбудителем заболевания является вирус простого герпеса I и II типа. II тип вируса передается половым путем. После заражения вирус остается в организме человека на всю жизнь.
Насколько опасны TORCH -инфекции?
При беременности опасно первичное заражение какой-либо из группы TORCH -инфекцией. То есть встреча с той инфекцией, к которой не выработался иммунитет. Наличие у беременной женщины инфекции может спровоцировать прерывание беременности на любом сроке. Важно также знать, что риск развития патологии плода выше при острой инфекции, чем при хронической инфекции.
Когда нужно проходить обследование?
Обследование нужно проходить за 2-3 месяца до планируемой беременности и каждые 2 месяца во время беременности (мониторинг по инфекциям, к которым у Вас не обнаружено защитных антител). А также обязательно исследование на наличие вируса краснухи на 16-18 неделе беременности. Выявление TORCH – инфекции до беременности даёт возможность провести лечебные или профилактические мероприятия, а так же в будущем сравнить результаты до и во время беременности.
Лабораторное исследование на TORCH -инфекции прояснит ситуацию
Важной особенностью инфекций группы TORCH является то, что симптомов может не быть или они могут быть слабо выражены, поэтому диагноз только по клиническим проявлениям (сыпь, температура и т.д.) часто вызывает затруднения. Более точной является лабораторная диагностика – определение иммуноглобулинов в крови.
Подготовка к исследованиям:
- кровь сдается натощак
- в течение 3-х недель до исследования не принимать антибактериальные и противовирусные препараты
После получения результатов исследования проконсультируйтесь с Вашим лечащим врачом.
Немецкая диагностическая лаборатория»СИНЛАБ» искренне желает Вам и Вашему будущему малышу крепкого здоровья!
Цитомегаловирус определение антител IgM и IgG
Цитомегаловирус IgM и IgG
Определение антител класса IgM и IgG к цитомегаловирусу в Челябинске – специфические иммуноглобулины, вырабатывающиеся в организме человека в остром периоде цитомегаловирусной инфекции и являющиеся ранним серологическим маркером этого заболевания.
Антитела класса IgM к цитомегаловирусу (ЦМВ).
Anti-CMV-IgM, CMV Antibody, IgM.
Твердофазный хемилюминесцентный иммуноферментный анализ («сэндвич»-метод), ИФА исследование.
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Не курить в течение 30 минут до сдачи крови.
Общая информация об исследовании
Цитомегаловирус (ЦМВ) относится к семейству вирусов герпеса. Так же, как и другие представители этой группы, он может сохраняться у человека всю жизнь. У здоровых людей с нормальным иммунитетом первичная инфекция протекает без осложнений (и часто бессимптомно). Однако цитомегаловирус опасен при беременности (для ребенка) и при иммунодефиците.
Цитомегаловирусом можно заразиться через различные биологические жидкости: слюну, мочу, сперму, кровь. Кроме того, он передается от матери к ребенку (во время беременности, родов или при кормлении).
Как правило, цитомегаловирусная инфекция протекает бессимптомно. Иногда заболевание напоминает инфекционный мононуклеоз: повышается температура, болит горло, увеличиваются лимфатические узлы. В дальнейшем вирус сохраняется внутри клеток в неактивном состоянии. Но если организм окажется ослаблен, то вирус снова начнет размножаться.
Для женщины важно знать, была ли она заражена ЦМВ в прошлом, потому что именно это определяет, есть ли риск осложнений при беременности. Если раньше она уже была инфицирована, то риск минимален. Во время беременности может возникнуть обострение старой инфекции, однако такая форма обычно не вызывает тяжелых последствий.
Если у женщины еще не было ЦМВ, значит, она входит в группу риска и ей следует уделять особое внимание профилактике цитомегаловирусной инфекции. Для ребенка опасна именно инфекция, которой мать заразилась первый раз во время беременности.
При первичной инфекции у беременной женщины вирус часто попадает и в организм ребенка. Это еще не означает, что он заболеет. Как правило, заражение ЦМВ протекает бессимптомно. Однако примерно в 10 % случаев оно приводит к врожденным патологиям: микроцефалии, церебральной кальцификации, сыпи и увеличению селезенки и печени. Это часто сопровождается снижением интеллекта и глухотой, возможен даже летальный исход.
Таким образом, для будущей матери важно знать, была ли она в прошлом заражена ЦМВ. Если да, то риск осложнений из-за возможного ЦМВ становится незначительным. Если же нет – нужно проявлять особую осторожность во время беременности:
§ избегать незащищенного секса,
§ не контактировать со слюной другого человека (не целоваться, не использовать общую посуду, зубные щетки и пр.),
§ соблюдать правила гигиены при играх с детьми (мыть руки, если на них попадает слюна или моча),
§ сдавать анализ на ЦМВ при признаках общего недомогания.
Кроме того, цитомегаловирус представляет опасность при ослаблении иммунной системы (например, из-за иммунодепрессантов или ВИЧ). При СПИДе ЦМВ протекает в тяжелой форме и является частой причиной смерти больных.
Основные симптомы цитомегаловируса:
§ воспаление сетчатки (которое может приводить к слепоте),
§ колит (воспаление толстой кишки),
§ эзофагит (воспаление пищевода),
§ неврологические расстройства (энцефалит и др.).
Выработка антител – это один из способов борьбы с вирусной инфекцией. Существует несколько классов антител (IgG, IgM, IgA и др.), которые отличаются по своим функциям.
Иммуноглобулины M (IgM) обычно появляются в крови первыми (раньше, чем антитела других типов). Затем их количество постепенно уменьшается (этот процесс может длиться несколько месяцев). Если же произойдет обострение латентной инфекции, то уровень IgM вновь повысится.
Таким образом, IgM выявляются:
§ при первичной инфекции (в этом случае уровень IgM наиболее высокий),
§ при обострении болезни (а также при реинфекции, т. е. заражении новой формой вируса).
Для чего используется исследование?
Для диагностики острой цитомегаловирусной инфекции.
Когда назначается исследование?
§ При иммунодефиците (в частности, при ВИЧ-инфекции).
§ Когда у человека с нормальным иммунитетом есть симптомы мононуклеоза (если тесты не выявили вирус Эпштейна – Барр).
§ Если у новорожденных детей подозревают ЦМВ-инфекцию.
§ Во время беременности:
§ при симптомах заболевания,
§ если УЗИ выявило нарушения развития плода,
ЦМВ-инфекция у беременных женщин часто протекает бессимптомно. Однако в некоторых случаях повышается температура, увеличиваются лимфоузлы, печень и/или селезенка.
При иммунодефиците симптомы ЦМВ-инфекции могут быть достаточно разнообразными: от общего недомогания до ретинита, колита, энцефалита и др.
§ Новорожденному анализ может быть назначен, если у ребенка:
§ увеличена селезенка и/или печень,
§ размер головы меньше нормального,
§ есть нарушения слуха или зрения,
§ есть неврологические расстройства (задержка умственного развития, конвульсии).
Что означают результаты на определение антител класса IgM?
В данный момент нет текущей ЦМВ-инфекции. Если есть симптомы некоего заболевания, то они вызваны другим возбудителем. При этом ЦМВ может присутствовать в латентной форме. Правда, если заражение произошло совсем недавно (несколько дней назад), то антитела IgM, возможно, еще не успели появиться в крови.
Недавнее заражение (первичная инфекция). При первичной инфекции уровень IgM выше, чем при обострении.
После первичной инфекции IgM могут выявляться еще в течение нескольких месяцев.
Обострение латентной инфекции.
Иногда нужно узнать, заражен ли новорожденный ребенок цитомегаловирусом. Для этого используют ПЦР и дополнительно определяют антитела. Если в крови ребенка выявляются IgM, значит, он действительно инфицирован ЦМВ.
Что такое реинфекция? В природе существует несколько разновидностей ЦМВ. Поэтому возможна ситуация, когда человек, уже инфицированный одним типом вируса, заражается еще и другим.
Что означают результаты?
Референсные значения: 0 — 0,5 Ед/мл.
Отрицательный результат при беременности
§ Женщина раньше не была инфицирована ЦМВ – есть риск приобрести первичную ЦМВ-инфекцию. Однако если с момента заражения прошло не больше 2-3 недель, то IgG могли еще не появиться. Чтобы исключить этот вариант, нужно сдать анализ повторно через 2 недели.
Положительный результат до беременности
§ Женщина уже была инфицирована ЦМВ в прошлом – риск осложнений минимален.
Положительный результат во время беременности
§ Нельзя сделать однозначный вывод. Возможно, ЦМВ попал в организм до беременности. Но не исключено, что женщина заразилась недавно, в начале беременности (за несколько недель до теста). Такой вариант представляет опасность для ребенка. Для точного диагноза нужны результаты других анализов (см. таблицу).
При попытке установить возбудителя неизвестного заболевания единичный тест на IgG дает мало информации. Нужно учитывать результаты всех анализов.
Результаты тестов в разных ситуациях
Обострение давней инфекции
ЦМВ в латентном состоянии (человек был инфицирован в прошлом)
Человек не заражен ЦМВ
IgG: первые 1-2 недели отсутствуют, потом их количество увеличивается.
IgM: есть (высокий уровень).
Авидность IgG: низкая.
IgG: есть (количество увеличивается).
IgM: есть (невысокий уровень).
Авидность IgG: высокая.
IgG: присутствуют на постоянном уровне.
Авидность IgG: высокая.
§ Иногда нужно узнать, заражен ли цитомегаловирусом сам новорожденный ребенок. Однако анализ на IgG в данном случае неинформативен. IgG могут проникать через плацентарный барьер, поэтому, если антитела есть у матери, то они же будут присутствовать и у ребенка.
§ Что такое реинфекция? В природе существует несколько разновидностей ЦМВ, так что возможна ситуация, когда человек, уже инфицированный одним типом вируса, заражается еще раз другим.
Анализ на торч инфекции при беременности
В качестве наиболее распространенных причин инфицирования детей выступает поражение TORCH-инфекциями характеризующимися тем, что имеют повышенный риск заражения и способностью передаваться трансплацентарно, при родах, грудном вскармливании или переливании крови. Причем, риск заболевания довольно высок не только в стертой, но и обостренной форме заболевания. Главной характерной особенностью выступает то, что при первичном поражении ими организма беременной они способны оказать крайне негативное воздействие на все системы и органы плода, способствуя повышению риска выкидыша, мертворождению или проявлению врожденных уродств у рожденного малыша, формированию всевозможных пороков его развития.
Как показывает практика, именно поражение торч-инфекциями выступает главным показанием к вынужденному прерыванию беременности. Чтобы избежать столь негативного последствия важно своевременно сдавать кровь на наличие антител к ним в период планирования беременности.
Важно напомнить, что самым опасным для дальнейшего развития плода выступает первичное инфицирование в первом триместре беременности. Если же в крови женщины будут выявлены антитела к подобным инфекциям, то она спокойно сможет приступить к планированию беременности, т.к. ее малышу при этом ничего угрожать не будет. Если же подобных антител не будет обнаружено, то потребуется предпринимать вспомогательные меры.
Если до беременности данные анализы не были исследованы, то стоит это осуществить как можно раньше. Это связано с тем, что во многих случаях инфекции TORCH-группы протекают бессимптомно.
Ниже рассмотрим каждую торч-инфекцию несколько подробнее, чтобы вы смогли понять, какое влияние оказывается на организм беременной и формирование внутриутробного плода.
Токсоплазмоз – инфекционное заболевание, от которого страдает треть населения нашей планеты. Его возбудителем является токсоплазма. Зачастую источником инфицирования выступает домашняя кошка, в организме которой может активно развиваться данный микроорганизм. Также заразиться им можно при не соблюдении гигиены (например, не моя руки, употребляя грязные фрукты, овощи и т.д.), поэтому данное заболевание чаще всего встречается в детских садах и школах. Что касается взрослых лиц с хорошим иммунитетом, то они могут даже и не заметить то, что им переболели. Человеческий организм вырабатывает устойчивый иммунитет, поэтому повторно заразиться токсоплазмозом фактически невозможно. Крайне опасно это заболевание при беременности.
Лабораторное исследование заключается в выявлении специфических антител, присутствующих в крови некоторое время. При проникновении возбудителя инфекции в человеческий организм через 1-2 недели начнут активно вырабатываться IgM антитела. К 20 дню их количество достигает максимального уровня. Однако спустя 3-4 месяца они практически полностью исчезают. Одновременно с этим в крови могут быть выявлены максимальные показатели IgG антител, по снижению которых можно говорить о выработке устойчивого иммунитета и полного выздоровления.
При поражении организма токсоплазмозом при беременности важно определиться со сроком, когда токсоплазмы проникли в организм. Наиболее тяжелых последствий стоит ожидать на ранних, несмотря на низкий риск заражения. Несколько иначе складывается ситуация на более поздних сроках беременности, когда риск передачи инфекции существенно увеличивается, но риск поражений плода при этом многократно снижается.
Самым опасным периодом заражения можно отметить первые 12 недель беременности. Как показывает практика, врожденный токсоплазмоз провоцирует гибель плода. По этой причине на ранних сроках рекомендуют делать вынужденное прерывание беременности.
Важно отметить, токсоплазмоз можно с легкостью предупредить, соблюдая простейшие правила гигиены.
Краснуха – инфекционно-вирусное заболевание, передаваемое воздушно-капельным путем. По сути, это довольно безобидная инфекция, не приводящая к особо тяжким негативным последствиям. Она проявляется сыпью по телу, напоминая аллергию.
Наиболее опасна краснуха в инкубационный период, поскольку заболевание себя никак не проявляет. Преимуществом выступает то, что при выздоровлении вырабатывается устойчивый иммунитет, и повторного заражения обычно не наблюдается.
Несмотря на безобидность инфекции для человеческого организма, для плода – это смертельно опасная угроза, т.к. на ранней стадии беременности поражается сердце, нервная система и ткани глаза. Именно поэтому заболевание в первом триместре выступает главным показанием к вынужденному прерыванию беременности. При заболевании на более позднем сроке серьезных последствий не отмечается. Для предотвращения столь негативных последствий назначаются профилактические меры по предотвращению недостаточности плаценты или общеукрепляющая терапия. При появлении болезни перед родами, ребенок может появиться на свет с проявлениями данного заболевания в легкой форме.
Для постановки диагноза определяют уровень IgM антител в сыворотке крови, их максимальный титр отмечается на 2-3 неделе, а полное исчезновение возможно через 1-3 месяца. IgG антитела можно выявить только с 7-го дня болезни, максимально возможный титр выпадает на 21 день, после чего отмечается постепенное снижение показателя титра до нормы, что говорит о выработке стойкого иммунитета и полном выздоровлении.
О чем говорят комбинации IgG и IgM антител:
l +IgG, -IgM – сообщает о перенесенном ранее заболевании и выработанном устойчивом иммунитете;
l -IgG, +IgM либо +IgG, +IgM – поражение произошло первично и находится в острой форме или бессимптомно. Как правило, данная комбинация встречается у трети больных. При выявлении данной комбинации в первом триместре показано прерывание беременности из-за высокого риска. Для подтверждения данного факта можно повторно сдать анализ через 1-2 недели;
l -IgG, -IgM – иммунитет не выработан. Как показывает практика, примерно 10-20% будущих мам не выработали стойкого иммунитета к рассматриваемому вирусу. Для исключения возможного риска еще на этапе планирования беременности рекомендуется сдать все анализы и пройти вакцинацию. Обследование на наличие подобных антител проводится каждый триместр.
Цитомегаловирусная инфекция — инфекционно-вирусное заболевание, выявленное сравнительно недавно. Возбудителем при этом выступает цитомегаловирус (ЦМВ), способный передаваться через кровь, с грудным молоком матери или половым путем. Его воздействие напрямую зависит от иммунитета: при здоровом он фактически не представляет никакой опасности, но при сниженном – возможно поражение практически всех органов и систем человеческого организма. В основном это заболевание протекает бессимптомно, но выработанные антитела сохраняются на всю жизнь, за счет чего повторное заражение не наблюдается.
Как и в случае с другими заболеваниями торч-комплекса, цитомегаловирусная инфекция способна нанести серьезный вред плоду в период беременности. Причем инфицирование возможно от обоих родителей в момент зачатия. Как правило, ЦМВ проникает в организм плода через плаценту или плодные оболочки, при прохождении через зараженные родовые пути или при грудном вскармливании. Последний вариант менее рискованный, т.к. причинить серьезный вред здоровью уже не способен.
Врожденная цитомегаловирусная инфекция характеризуется проявлением следующих пороков развития: водянка или недоразвитость головного мозга, гепатит, поражение селезенки или печени, врожденные уродства и т.д. У рожденного малыша может наблюдаться врожденная глухота, церебральный, отставание в умственном или физическом развитии. Причем врожденная инфекция данного типа проявляется не сразу, а спустя несколько лет. Исходя из этого, следует вывод, что выявление первичной цитомегаловирусной инфекции выступает главным показанием к вынужденному прерыванию беременности.
Если же до беременности женщина уже была носителем данной инфекции, а при беременности она обострилась, то опасаться негативных последствий не стоит. В этом случае назначается курс антивирусных лекарственных препаратов и иммуномодуляторов.
Лабораторное исследование ЦМВИ выстраивается на выявлении подобных антител в крови совместно с иными способами определения антигена и ДНК вируса.
О чем говорят комбинации IgG и IgM антител:
l -IgG, -IgM – ранее инфицированию не подвергалась. При таком варианте беременные включаются в особую группу риска и направляются на прохождение обследования периодически на протяжении всего срока беременности, вплоть до родов;
l ±IgG, +IgM — первичное заражение. Характеризует высокую степень риска инфицирования плода;
l +IgG, ±IgM — хроническая инфекция. Менее опасная и протекает практически без характерных симптомов. Однако, в некоторых ситуациях возможны мертворождения, выкидыши или появление на свет детей с пороками развития;
l +IgG, -IgM – ослабление или полное исчезновение симптомов заболевания. Особой опасности для дальнейшего развития плода не возникает, но характеризует инфицированность беременной.
Герпес — это полный спектр вирусно-инфекционных заболеваний, условно подразделяющихся на:
- I тип – заболевание, проявляющееся на губах;
- II тип – заболевание, вызывающее поражение половых органов.
Он может передаваться воздушно-капельным или половым путем. В некоторых ситуациях наблюдается инфицирование и через плаценту. Как и в рассмотренных выше заболеваниях, при герпесе в человеческом организме активно вырабатываются антитела, немного приглушающие дальнейшее развитие вируса.
Если женщина имела данный тип инфекции до беременности, то особой опасности для дальнейшего развития плода нет. Но при заражении на том или ином сроке беременности, герпес смертельно опасен для развития вашего будущего малыша. При генитальном герпесе отмечаются пороки сердца, врожденные уродства и т.д. Нередко приходится сталкиваться и с преждевременными родами.
Исходя из всего вышесказанного, можно сделать вывод, что здоровье будущего малыша зависит от ответственности пары. При обследовании на этапе планирования беременности можно выявить возможные заболевания и риски, а также создать все условия для рождения здорового ребенка без осложнений. При обнаружении вируса герпеса врач сможет назначить нужное лечение, укрепляющие иммунитет и стимулирующие выработку интерферона в организме препарата.
- Пациентам
- Организациям
- Каталог вакцин
- Медкомиссии
Цитомегаловирус: что за инфекция и чем опасна?
Цитомегаловирус — вирус герпеса 5 типа.
Цитомегаловирусная (ЦМВ) инфекция, или цитомегалия — хроническое герпесвирусное заболевание человека с возможностью поражения практически всех органов и систем: ЖКТ, бронхо-легочной и мочеполовой систем.
До 80% всех людей на свете инфицированы ЦМВ, но у большинства с ним нет хлопот. Если только речь не идет об иммунодефицитах, беременности и внутриутробном развитии.
Чем же так коварен ЦМВ?
1. ЦМВ отличается высоким тропизмом (любовью) к клеткам слюнных желез и в локализованной форме находится только там.
2. Вирус способен поражать любые клетки практически всех внутренних органов.
3. ЦМВ — хроническая персистирующая инфекция человека. Однажды заразившись, человек инфицирован навсегда, но для здоровых это не опасно.
4. Развитие цитомегалии связано с потерей иммунного контроля над латентным состоянием ЦМВ.
5. Инкубационный период составляет от 20 до 60 дней.
6. Цитомегаловирус передается через близкий физический контакт человека с человеком. Это может происходить через жидкости организма:
- слюну;
- кровь (при переливании крови и трансплантации органов);
- грудное молоко;
- семенную жидкость;
- вагинальный секрет.
Во время беременности заражение происходит через плаценту или непосредственно во время родов.
Инфицирование возможно при поцелуе или при контакте с предметами, на которых есть частички слюны или мочи больного человека.
Основная часть людей заражается в детстве, обычно в яслях или детском саду, т.е. там, где есть много контактов между детьми. Реже инфицирование происходит в возрасте 10-35 лет.
Выделяют следующие формы заболевания:
1. Приобретенная ЦМВ:
- скрытая (локализованная)
- острая мононуклеозная
- генерализованная
2. Врожденная ЦМВ:
- острая
- хроническая
3. ЦМВ у ВИЧ-инфицированных и др. лиц с ослабленным иммунитетом.
Что же происходит когда мы инфицируемся ЦМВ?
Первая встреча с вирусом чаще всего протекает бессимптомно. Только в 2% случаев отмечают симптомы, похожие на ОРВИ (повышение температуры, боль в горле, в суставах и мышцах, увеличение лимфатических узлов). У людей с нормальным иммунитетом инфекция обычно не вызывает серьезных осложнений.
Гораздо опаснее врожденная ЦМВ. Чаще всего беременные женщины получают ЦМВ от больных детей младшего возраста. Различные врожденные патологии диагностируют у 10% детей, инфицированных во время внутриутробного развития. Вирус существенно увеличивает риск преждевременных родов, задержки внутриутробного развития, спонтанного прерывания беременности.
ЦМВ относят к группе так называемых TORCH-инфекций, чаще всего связываемых с аномалиями развития плода и патологией беременности. Заражение вирусом может произойти до беременности или непосредственно во время внутриутробного развития ребенка. В первом случае нет клинических проявлений, а в крови выявляются только специфические «поздние» антитела. Такая ситуация не опасна ни для плода, ни для женщины, риск осложнений не превышает 1%.
Первичное инфицирование матери во время беременности связано с большим риском для плода (30–50%).
В результате 10–15% детей могут иметь нарушения слуха или зрения, судороги, замедление внутриутробного развития, микроцефалию (уменьшение размера мозга). После рождения возможны неврологические симптомы, задержка умственного и физического развития, поражение печени, которое чаще всего проявляется желтухой, увеличение селезенки. ⠀ Вот такая вроде как «неопасная» инфекция.
Как же можно заподозрить, что у человек инфицирован ЦМВ?
Симптомы вирусных инфекций, если ты не врач, кажутся одинаковыми.
У здоровых людей заболевание может себя вообще ничем себя не проявлять и человек может даже не узнать, что заразился. Реже болезнь протекает в виде острой ЦМВ, по симптомам напоминающей инфекционный мононуклеоз:
- увеличение лимфатических узлов;
- температура тела выше 38 градусов;
- слабость, утомляемость, отсутствие аппетита;
- боль в мышцах и суставах;
- сильная боль в горле, воспаление миндалин;
- головная боль.
Как правило, выздоровление наступает за 2 недели.
- поражение печени
- желтуха
- боли в грудной клетке
- кашель
- одышка
- диарея
- боли в животе.
У больных с иммунодефицитом ЦМВ протекает более тяжело, так как вирус быстро распространяется по организму и вызывает:
- поражение центральной нервной системы с возможными судорогами, возникновением комы;
- тяжелую диарею;
- пневмонию, затруднения дыхания;
- ретинит (поражение сетчатки);
- гепатит (поражение печени).
Заподозрить инфекцию можно по общему анализу крови, где уровень лимфоцитов превышает 50% ( у взрослых) и 72% (у детей до 4,5 лет), и появляются атипичные лимфоциты (мононуклеары).
Точную диагностику ЦМВ проводят с помощью анализа:
ИФА позволяет определить антитела к ЦМВ в сыворотке крови. Оценивают наличие иммуноглобулинов — IgG и IgM.
Высокий уровень IgM в крови больного обычно свидетельствует о первичном инфицировании. При реактивации вируса количество IgM может расти.
Если определяют IgG, то встреча организма с ЦМВ уже не первая; эти антитела остаются на всю жизнь. Их количество может расти при активации вируса.
Расшифровка результатов анализов ведется врачом.
ПЦР определяет наличие специфических для ЦМВ участков ДНК в образцах слюны, грудного молока и т.д.
Как лечить цитомегаловирусную инфекцию?
Вопрос на самом деле сложный. Так как специфического лечения и профилактики ЦМВ-инфекции нет.
Рекомендуется комбинированная терапия противовирусными препаратами (ганцикловир, фоскарнет -— у детей не применяются) и иммунными средствами (интерферонотерапия).
В тяжелых случаях применяется посиндромная терапия (в зависимости от вовлечения в инфекционный процесс внутренних органов).
Обоснованием включением в терапевтический комплекс противовирусных средств иммунного действия (интерферонов) является то, что клинические проявления инфекции обычно связаны с иммунодефицитными состояниями различной степени выраженности.
При ЦМВ инфекции всегда наблюдается сниженная выработка собственного интерферона. Учитывая, что ЦМВ является хроническим, персистирующим возбудителем, интерферонотерапия может быть рекомендована и в качестве профилактики обострений.
Но данную терапию назначает врач.
Профилактика ЦМВ
Специфическая профилактика ЦМВ инфекции отсутствует.
Эффективной и безопасной вакцины против ЦМВ пока не существует.
Вирус передается при половых контактах, поцелуях, совместном использовании столовых приборов, игрушек, зубных щеток. Поэтому соблюдение общих правил гигиены, мытье рук с мылом перед приготовлением еды, после похода в туалет или смены подгузника поможет предотвратить заражение. При контакте с биологическими жидкостями (спермой, мочой) необходимо использовать резиновые перчатки.
Уязвимым группам пациентов — например, принимающим иммунодепрессанты после пересадки органов или беременным — нужно более тщательно соблюдать гигиенические правила.
По возможности нужно избегать контакта с маленькими детьми (особенно до 5 лет) и тем более не целовать их, не есть с ними из одной посуды.
Цитомегаловирус: эмбрион в опасности
Этот вирус был открыт сравнительно недавно – в 1956 году. Вирус еще недостаточно изучен. В научном мире он является предметом дискуссий; в практической медицине нередко становится предметом спекуляций. Попробуем разобраться в том, что такое цитомегаловирус и чем он опасен. Нас консультирует заведующий отделом клинической иммунологии КДБ «Охматдет», врач высшей категории Валерий Ромашко.
Пленник иммунной системы
Передаваться ЦМВ может любым путем, но заражение предполагает очень тесный контакт. Поэтому чаще передается половым путем, через кровь, при грудном вскармливании. Вирус проявляет себя только в условиях снижения иммунитета. Для взрослого здорового человека этот вирус опасности не представляет. Инфицированный человек, как правило, переносит инфекцию, даже не замечая ее. Повторное заражение также невозможно, поскольку антитела к ЦМВ сохраняются на всю жизнь. Специфического лечения цитомегаловирусной инфекции не существует, а часть вирусных частиц пожизненно сохраняется в неактивном состоянии в клетках крови – моноцитах. Иммунная система «хранит» вирус, хоть и держит его «взаперти». Но если возбудитель активизировался, то он не выбирает себе мишень, как это делают многие другие вирусы, а поражает практически все системы и органы. Хотя этот вирус склонен в первую очередь инфицировать слюнные железы, поэтому часто первичное заражение происходит до трех лет или в юности: ЦМВ, как и мононуклеоз, называют «болезнью поцелуев».
Во время беременности
Как и в случае с остальными TORCH-инфекциями, первичное заражение цитомегаловирусом при беременности может нести очень серьезные последствия. А поскольку ЦМВ легко проходит плацентарный барьер, защищающий плод от инфекций, то риск внутриутробной передачи инфекции очень велик. Этот вирус занимает одно из первых мест по внутриутробному инфицированию. При внутриутробном заражении цитомегаловирусная инфекция может привести к внутриутробной гибели плода или рождению ребенка с врожденной цитомегаловирусной инфекцией.
Врожденная цитомегаловирусная инфекция может проявиться сразу после рождения ребенка такими пороками развития, как недоразвитый головной мозг, водянка головного мозга, гепатит, желтуха, увеличение печени и селезенки, пневмония, пороки сердца, врожденные уродства. Родившийся ребенок может страдать задержкой психического развития, глухотой, эпилепсией, церебральным параличом, мышечной слабостью. Иногда ЦМВ может проявиться только на втором-пятом году жизни ребенка. Из-за таких тяжелых последствий на ранних сроках беременности первичная цитомегаловирусная инфекция является показанием к искусственному ее прерыванию.
Надо сказать, что первичное заражение беременных происходит гораздо реже, чем обострение инфекции. Ведь во время беременности иммунитет снижается, чтобы не пострадал плод. Если будущая мать была заражена цитомегаловирусной инфекцией ранее, а во время беременности произошло ее обострение, риск опасных последствий невелик. Женщине назначается лечение антивирусными препаратами и иммуномодуляторами.
Как уберечь будущего малыша
Анализ на антитела к цитомегаловирусу необходимо сдать до наступления беременности. Если антитела не будут обнаружены, то женщине будет рекомендовано проводить ежемесячное исследование крови, которое не позволит упустить первичное заражение, наиболее опасное для плода. Если же антитела к ЦМВ обнаружатся и выяснится, что беременная женщина является пассивным носителем, то ей рекомендуют приложить дополнительные усилия к поддержанию нормального иммунитета.
Важно знать, что ЦМВ может «подарить» ребенку не только мать, но и отец, поэтому на цитомегаловирусную инфекцию должна обследоваться не только женщина, планирующая беременность, но и будущий отец ее ребенка.