Гипоксическиишемическое поражение ЦНС энцефалопатия у новорожденных
Перинатальное поражение центральной нервной системы (ППЦНС)
Что такое ППЦНС?
Само словосочетание перинатальный период говорит о том, что перинатальное поражение ЦНС развивается у еще не родившегося или только появившегося на свет ребенка.
Перинатальное поражение центральной нервной системы (ППЦНС) — это не один, а несколько диагнозов, которые подразумевают нарушение функций работы в головном мозге новорожденного ребенка и могут привести к стойким неврологическим последствиям в более старшем возрасте (например, ДЦП, ЗПРР).
Весь перинатальный период условно делится на три этапа:
– с 28 недели и до момента родов длится антенательный период;
– сам процесс родов называется интранатальным периодом;
– неонатальный период это промежуток времени с момента рождения до 7 дня жизни включительно.
В современной медицине нет точного названия заболевания при поражении ЦНС плода, есть только сборное, его называют ППЦНС или же перинатальная энцефалопатия. Перинатальное поражение ЦНС у новорожденных, проявляется нарушениями в работе двигательного аппарата, нарушением речи и психики.
С развитием медицины, перестали данный диагноз употреблять для детей старше одного месяца. По истечении месяца врач должен поставить точный диагноз ребенку. Именно в этот период невролог с точностью определяет, насколько сильно повреждена нервная система. Назначает лечение и следит за тем, чтобы оно было подобрано правильно.
Каковы причины и факторы риска ППЦНС?
Причины, по которым может развиться перинатальное поражение центральной нервной системы достаточно разнообразны, среди самых популярных:
– соматическое заболевание матери, которое сопровождается хронической интоксикацией;
– наличие острых инфекционных заболеваний или хронических очагов инфекции, в то время когда будущая мать вынашивала ребенка;
– в случае, если у женщины нарушен процесс питания, или же она не созрела для беременности и родов;
– нарушение маточно-плачцентарного кровотока во время беременности;
– изменения в обмене веществ также влечет за собой расстройство нервной системы у будущего ребенка (повышение уровня биллирубина, неонатальная желтуха);
– в случае сильного токсикоза, как на ранней стадии, так и на поздней, или появление иных проблем с вынашиванием ребенка;
– окружающая среда выступает немаловажным фактором в развитии заболевания;
– появление патологии во время родов — это может быть слабая родовая деятельность, ускоренные роды;
– если ребенок рождается недоношенным, то и его организм не развит полностью, поэтому на данном фоне может появиться нарушение в работе ЦНС;
– наибольшему риску развития поражений ЦНС подвержены малыши, у которых присутствует наследственный фактор.
Все остальные причины возникновения ППЦНС ситуативные и в большей степени предугадать их появление просто нельзя.
Выделяют несколько путей развития перинатального поражения ЦНС у новорожденных детей в зависимости от причины и последующей симптоматики, анализ которых позволяет поставить первоначальный диагноз: 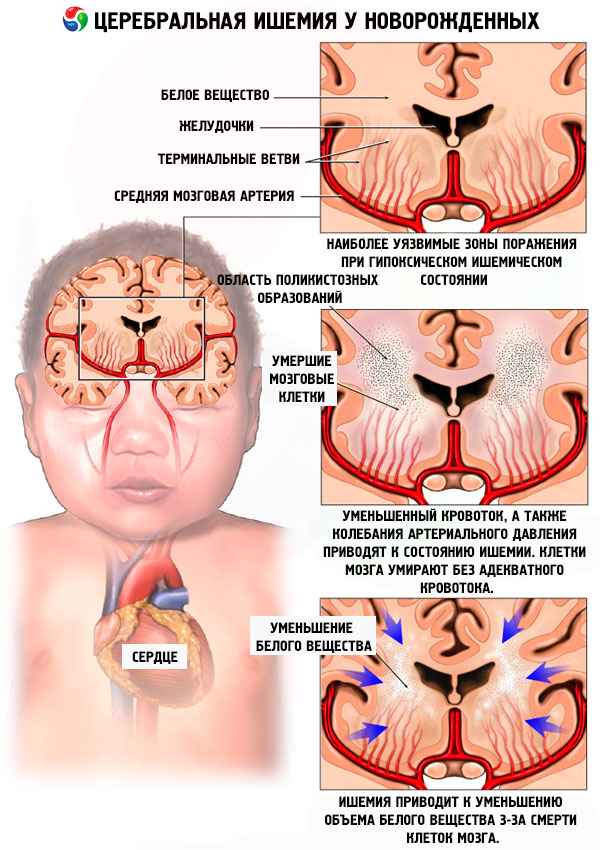
– Если четко зафиксирован недостаток кислорода, во время нахождения малыша внутри организма матери (гипоксия), то диагностируют гипоксическое поражение ЦНС.
– Во время родов у младенца может быть повреждена тканевая структура (это может быть как головной мозг, так и спинной). В этом случае, уже идет речь о травматическом поражении ЦНС, в результате чего появляются изменения в работе головного мозга.
– В случае нарушения обмена веществ могут появиться метаболические и токсико-метаболические поражения. Это может быть связано с употреблением во время беременности алкоголя, лекарственных препаратов, никотина.
– Изменения в ЦНС при наличии инфекционных заболеваний перинатального периода.
Какие бывают разновидности синдромов ППЦНС?
ППЦНС условно делится на несколько периодов, в зависимости от того, на какой стадии было выявлено нарушение и как оно проявилось.
– Острый период длится от 7 до 10 дней, крайне редко, но он может растянуться и до месяца.
– Период, в которым происходит восстановление (восстановительный период), может длиться до 6 мес. Если организм ребенка восстанавливается медленно, то данный период может занять до 2 лет.
Детские неврологи выделяют следующие разновидности перинатальных поражений ЦНС в зависимости от сопутствующих симптомов и синдромом:
– Нарушение мышечного тонуса. Этот синдром диагностируется согласно отклонениям от нормы в зависимости от возраста грудного ребенка. В начальный период времени жизни ребенка, достаточно сложно диагностировать данный синдром, так как помимо этого встречается физиологический гипертонус (физиологическая скованность мышц новорожденного).
– Синдром нервно-рефлекторной возбудимости — синдром, связанный с нарушением сна, дрожанием подбородка, вздрагиваниями ребенка на любой шорох или прикосновение. Данный синдром можно диагностировать только в том случае, когда будет исключены соматические заболевания новорожденного (например, кишечные колики). При осмотре такого ребенка невролог определяет повышение сухожильных рефлексов, а также усиление (оживление) автоматизмов новорожденного (рефлекс Моро).
– Синдром угнетения нервной системы. Такой синдром по своим характеристикам противоположен предыдущему. Его диагностируют у детей, которые в первые месяцы своей жизни не активны, они много спят, у них понижен тонус, они не могут удерживать голову, плохо цепляются своими ручками.
– Неблагоприятный прогноз для ребенка, если развился синдром внутричерепной гипертензии. Основными его признаками являются повышенная возбудимость и нервозность, при этом начинает набухать и уплотняться родничок. Появляются частые срыгивания. При осмотре невролог замечает избыточный рост окружности головы, возможно расхождение швов черепа, симптом Грефе (симптом «заходящего солнца»).
– Одним из наиболее опасных и тяжелых состояний при ППЦНС является судорожный синдром, именно он является одним из наиболее серьезных проявлений при перинатальном поражении ЦНС.
Кроме того, любая внимательная мама может заметить отклонения в состоянии здоровья у своего ребенка намного быстрее, чем врач невролог, хотя бы потому, что она наблюдает за ним круглосуточно и не один день.

В любом случае, малыш, живя первый год с любыми (даже минимальными, но не проходящими) отклонениями в состоянии здоровья требует неоднократных консультаций у специалистов медицинского центра, включение его в программу диспансеризации (т.е. пристального наблюдения неврологом и при необходимости — дополнительного обследования, такого как УЗИ головного мозга, электроэнцефалография, исследование крови для определения компенсаторного потенциала нервной системы и т.д.). На основании полученных заключений специалистами центра разрабатывается план развития такого ребенка, подбирается индивидуальная схема профилактических прививок, введения прикормов в рацион питания, а также проведения лечебных мероприятий при необходимости.
Какие симптомы и диагностические критерии у ППЦНС?
– Не каждая мама, которая не имеет медицинского образования, сможет на первый взгляд отличить и определить, что у ее ребенка перинатальное поражение ЦНС. Но, неврологи с точностью определяют заболевание по появлению симптомов, которые не свойственны другим нарушениям.
– при осмотре малыша может быть обнаружен гипертонус или гипотонус мышц;
– ребенок чрезмерно беспокоен, тревожен и возбужден;
– возникновение дрожания в области подбородка и конечностей (тремор);
– при осмотре с молоточком заметно нарушение рефлекторной сферы;
– появление неустойчивого стула;
– меняется частота сердечных сокращений; появление неровностей на коже ребенка.
Как правило, после года данные симптомы пропадают, но затем появляются с новой силой, поэтому запускать данную ситуацию просто нельзя. Одним из наиболее опасных проявлений и последствий ППЦНС при отсутствии реакции на симптоматику является приостановка развития психики ребенка. Не развивается речевой аппарат, наблюдается задержка развития моторики. Также одним из проявлений заболевания может стать церебрастенический синдром.
Как лечат ППЦНС?
Для восстановления основных функций ЦНС, а также для снижения проявления неврологических симптомов малышу назначаются целый комплекс лечебных препаратов. В лечении могут применяться, например, ноотропные препараты, которые смогут восстановить трофические процессы в работе головного мозга — пирацетам, церебролизин, кортексин, пантокальцин, солкосерил и многие другие. Для того чтобы простимулировать общую реактивность новорожденному ребенку проводят курс лечебного массажа, специальной гимнастики, а при необходимости комплекс физиотерапевтических процедур (напрмер, электрофорез и микротоки).
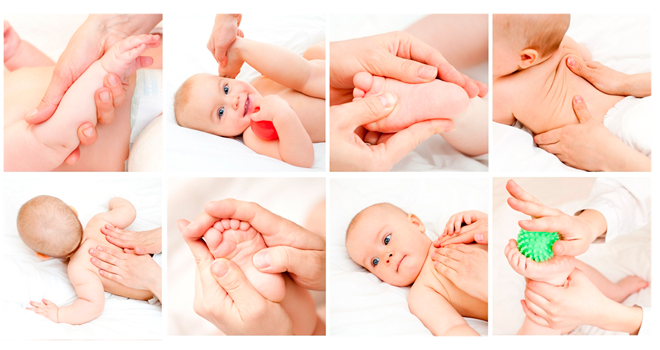
В случае, если родители обнаружили хотя бы один из признаков поражений ЦНС необходимо срочно обратиться к врачу. Не стоит забывать о том, что развитие каждого ребенка процесс индивидуальный. Такие индивидуальные особенности новорожденного ребенка в каждом конкретном случае играют немаловажную роль в процессе восстановления функций высшей нервной деятельности.
В чем опасность и последствия ППЦНС?
Среди специалистов бытует мнение о том, что в случае, если была поражена центральная нервная система плода, то полностью восстановлена она быть не может. Но неврологи-практики утверждают обратное. Они говорят о том, что если правильно и своевременно лечить заболевание, то можно добиться частичного или полного восстановления функций нервной системы. Но даже несмотря на такой оптимистический прогноз, если смотреть на все возможные заболевания ребенка, связанные с нервной системой, то к инвалидности приводит 50 % от их общего количества, при этом около 80 % от него отведено на перинатальное поражение центральной нервной системы.
ГИПОКСИЧЕСКИ-ИШЕМИЧЕСКАЯ ЭНЦЕФАЛОПАТИЯ У НОВОРОЖДЁННЫХ, РОЖДЁННЫХ В ТЯЖЁЛОЙ АСФИКСИИ
Полный текст:
- Аннотация
- Об авторах
- Список литературы
- Cited By
Аннотация
Ключевые слова
Об авторах
Список литературы
1. Зарубин А.А., Голуб И.Е., Богданова А.Д., Мельников В.А., Ионушене С.В., Федорова О.С. Применение лечебной гипотермии при лечении тяжёлой интранатальной асфиксии [Электронный ресурс] // Universum: Медицина и фармакология: электрон. научн. журн. — 2015. — № 11. — Режим доступа: www.7universum.com/ru/med/archive/item/2714 (дата обращения 10.01.2016).
2. Зарубин А.А., Голуб И.Е., Федорова О.С., Мельников В.А., Богданова А.Д. Системная лечебная гипотермия в терапии тяжёлой асфиксии у новорождённых // Анестезиология и реаниматология. — 2016. — № 4. -С. 269-272
3. Ианг И., Розенберг Г.А. Повреждение гемато-энцефалического барьера при острых и хронических цереброваскулярных заболеваниях // Журнал национальной ассоциации по борьбе с инсультом «Stroke». Российское издание. — 2012. — № 1. — С. 91-96
4. Иванов Д.О. Нарушения обмена глюкозы у новорождённых. — СПб.: Изд-во Н-Л, 2011. — 100 с
5. Иова А.С., Щугарева Л.М., Гармашов Ю.А. Пути повышения чувствительности шкалы комы Глазго у детей (педиатрическая шкала комы Глазго — Санкт-Петербург) // Матер. I Всерос. конф. по детской нейрохирургии. — М., 2003. — С. 134-135
6. Пальчик А.Б., Шабалов Н.П. Гипоксически-ишемическая энцефалопатия новорождённых. — М.: МЕДпресс-информ, 2009. — 253 с
7. Петренко Ю.В., Иванов Д.О., Курзина Е.А. Оценка органной недостаточности у новорождённых // Бюллетень Федерального Центра сердца, крови и эндокринологии им. В.А. Алмазова. — 2011. — № 2. — С. 43-50
8. Салмина А.Б., Окунева О.С., Таранушенко Т.Е., Фурсов А.А., Прокопенко С.В., Михуткина С.В., Малиновская Н.А., Тагаева Г.А. Роль нейронастроглиальных взаимодействий в дизрегуляции энергетического метаболизма при ишемическом перинатальном поражении головного мозга // Анналы клинической и экспериментальной неврологии. — 2008. — № 3. -С. 44-51
9. Abu-Shaweesh J.M. (2011). Respiratory disorders in preterm and term infants. In: Martin R.J., Fanaroff A.A., Walsh M.C. (eds.). Fanaroff and Martin’s neonatal perinatal medicine: diseases of the fetus and infant, (2), 1141-1170.
10. Anderson P. (2012). Neuropeptide could be biomarker for stroke. J. Am. Coll. Cardiol., 60, 346-354.
11. Azzopardi D. (2014). TOBY study group. Predictive value of the amplitude integrated EEG in infants with hypoxic ischaemic encephalopathy: data from a randomized trial of therapeutic hypothermia. Arch. Dis. Child Fetal Neonatal Ed., 99, 80-82.
12. Azzopardi D., Strohm B., Marlow N. (2014). Effects of hypothermia for perinatalasphyxia on childhood outcomes. N. Engl. J. Med., 371, 140-149.
13. Barkovich A.J. (2005). Magnetic resonance techniques in the assessment of myelin and myelination. J. Inherit. Metab. Dis., 28, 311-343.
14. Chakkarapani E., Dingley J., Aquilina K., Osredkar D., Liu X., Thoresen M. (2013). Effects of xenon and hypothermia on cerebrovascular pressure reactivity in newborn global hypoxic-ischemic pig model. J. Cereb. Blood Flow Metab, 33, 1752-1760.
15. Cowan F.M., de Vries LS. (2005). The internal capsule in neonatal imaging. Semin. Fetal Neonatal Med., 10 (5), 461-474.
16. Da Silva S., Hennebert N., Denis R., Wayenberg J.-L. (2000). Clinical value of a single postnatal lactate measurement after intrapartum asphyxia. Acta Paediatr., 89 (3), 320-223.
17. De Vries L.S., Groenendaal F. (2010). Patterns of neonatal hypoxic-ischemic brain injury. Neuroradiology, 52 (6), 555-566.
18. Edwards A.D., Brocklehurst P., Gunn A.J., Halliday H., Juszczak E., Levene M. Strohm B., Thoresen M., Whitelaw A., Azzopardi D. (2010). Neurological outcomes at 18 months of age after moderate hypothermia for perinatal hypoxic ischaemic encephalopathy: synthesis and meta-analysis of trial data. Br. Med. J., 340, 363.
19. Elmandy H., El-Machad A.R., El-Bahrawy H., El-Gohary T., El-Barbary A., Aly H. (2010). Pediatrics. Human recombinant erythropoietin in asphyxia neonatorum: pilot trial. Pediatrics, 125 (5), 1135-1142.
20. Fan X., Kavelaars A., Heijnen C.J., Groenendaal F., van Bel F. (2010). Pharmacological neuroprotection after perinatal hypoxic-ischemic brain injury. Curr. Neurophar-macol, 8 (4), 324-334.
21. Field D., Juszczak E., Linsell L. (2013). Neonatal ECMO study of temperature (NEST): a randomized controlled trial. Pediatrics, 132, e1247-e1256.
22. Frymoyer A., Lee S., Bonifacio S.L., Meng L., Lucas S.S., Guglielmo B.J., Sun Y., Verotta D. (2013). Every 36-h gentamicin dosing in neonates with hypoxic-ischemic encephalopathy receiving hypothermia.J. Perinatol., 33, 778-782.
23. Gonzales-Portillo G.S., Reyes S., Aguirre D. (2014). Stem cell therapy for neonatal hypoxic-ischemic encephalopathy. Front. Neurol., 5, 147.
24. Hellstrom-Westas L., Rosén I., de Vries L.S., Greisen G. (2006). Amplitude-integrated EEG classification and interpretation in preterm and term infants. NeoReviews, 7 (2), 76-87.
25. Hill A., Volpe J.J. (1994). Neurologic disorders. In: Avery G.B, Fletcher M.A, MacDonald M.G. (eds.). Neonatology: Pathophysiology and management of the newborn. Philadelphia NY, 1117-1138.
26. Holmes G.L. (2005). Effects of seizures on brain development: lessons from the laboratory. Pediatr. Neurol., 33 (1), 1-11.
27. Huang B.Y., Castillo M. (2008). Hypoxic-ischemic brain injury: imaging findings from birth to adulthood. Radiographics, 28 (2), 417-439.
28. Jacobs S.E., Berg M., Hunt R. (2013). Cooling for newborns with hypoxic ischaemic encephalopathy. Cochrane Database Syst. Rev., 1, CD003311.
29. Jeanie L.Y., Cheong J.L., Coleman L., Hunt R.W., Lee K.J., Doyle L.W., Inder T.E., Jacobs S.E. (2012). Prognostic utility of magnetic resonance imaging in neonatal hypoxic-ischemic encephalopathy: substudy of a randomized trial. Arch. Pediatr. Adolesc. Med., 166, 634-640.
30. Jing L., Yue S. (2010). Clinical characteristics, diagnosis and management of respiratory distress syndrome in full-term neonates. Chin. Med. J., 123 (19), 2640-2644.
31. Kecskes Z., Healy G., Jensen A. (2005). Fluid restriction for term infants with hypoxic-ischaemic encephalopathy following perinatal asphyxia. Cochrane Database Syst. Rev., CD004337.
32. Liu J., Li J., Gu M. (2007). The correlation between myocardial function and cerebral hemodynamics in term infants with hypoxic-ischemic encephalopathy. J. Trop. Pediatr., 53 (1), 44-48.
33. Massaro A.N., Chang T., Kadom N., Tsuchida T., Scafidi J., Glass P., McCarter R., Baumgart S., Vezina G., Nelson K.B. (2012). Biomarkers of brain injury in neonatal encephalopathy treated with hypothermia. J. Pediatr., 161 (3). 434-440.
34. Murray D.M., Boylan G.B., Ryan C.A., Connolly S. (2009). Early EEG findings in hypoxic-ischemic encephalopathy predict outcomes at 2 years. Pediatrics, 124, 459-467.
35. Natarajan G., Shankaran S., Laptook A.R., Pappas A., Bann C.M., McDonald S.A., Das R., Higgins D., Hintz S.R., Vohr B.R. (2013). Apgar scores at 10 min and outcomes at 6-7 years following hypoxic-ischaemic encephalopathy. Arch. Dis. Child Fetal Neonatal Ed., 98, 473-479.
36. Perlman J.M. (2006). Intervention strategies for neonatal hypoxic-ischemic cerebral injury. Clin. Ther., 28 (9), 1353-1365.
37. Pin T.W., Eldridge B., Galea M.P. (2009). A review of developmental outcomes of term infants with post-asphyxia neonatal encephalopathy. Eur. J. Paediatr. Neurol., 13 (3), 224-234.
38. Pressler R.M., Boylan G.B., Morton M., Binniea C.D., Rennieb J.M. (2001). Early serial EEG in hypoxic ischaemic encephalopathy. Clin. Neurophys., 112, 31-37.
39. Rutherford M., Ramenghi L.A., Edwards A.D., Brocklehurst P., Halliday H., Levene M., Strohm B., Thoresen M., Whitelaw A.D. (2010). Assessment of brain tissue injury after moderate hypothermia in neonates with hypoxic-ischaemic encephalopathy: a nested substudy of a randomised controlled trial. Lancet Neurol., 9, 39-45.
40. Sabir H., Jary S., Tooley J., Liu X., Thoresen M. (2012). Increased inspired oxygen in the first hours of life is associated with adverse outcome in newborns treated for perinatal asphyxia with therapeutic hypothermia. J. Pediatr., 161 (3), 409-416.
41. Sarnat H.B., Sarnat M.S. (1976). Neonatal encephalopathy following fetal distress: A clinical and electro-encphalographic study. Arch. Neur., 33, 696-705.
42. Shah P. (2010). Hypothermia: a systematic review and meta-analysis of clinical trials. Seminars in Fetal and Neonatal Medicine, 15 (5), 238-246.
43. Shankaran S., Barnes P.D., Hintz S.R. (2012). Brain injury following trial of hypothermia for neonatal hypoxic-ischaemic encephalopathy. Arch. Dis. Child Fetal Neonatal Ed., 97, 398-404.
44. Shankaran S., Pappas A., McDonald S.A. (2011). Predictive value of an early amplitude integrated electroencephalogram and neurologic examination. Pediatrics, 128, 112-120.
45. Shankaran S., Pappas A., Scott A., McDonald S.A., Vohr B.R., Hintz S.R., Epi M.S., Yolton K., Gustafson K.E., Theresa M. (2012). Childhood outcomes after hypothermia for neonatal encephalopathy. N. Engl. J. Med., 36, 2085-2092.
46. Shellhaas R.A., Ng C.M., Dillon C.H., Barks J.D., Bhatt-Mehta V. (2013). Population pharmacokinetics of phenobarbital in infants with neonatal encephalopathy treated with therapeutic hypothermia. Pediatr. Crit. Care Med, 14, 194-202.
47. Thoresen M., Hellström-Westas L., Liu X., de Vries L.S. (2010). Effect of hypothermia onamplitude-integrated electroencephalogram in infants with asphyxia. Pediatrics, 126, 131-139.
48. Thoresen M., Tooley J., Liu X., Jary S., Fleming P., Luyt K., Jain A., Cairns P., Harding D., Sabir H. (2013). Time is brain: starting therapeutic hypothermia within three hours after birth improves motor outcome in asphyxiated newborns. Neonatology, 104, 228-233.
49. Traudt C.M., McPherson R.J., Bauer L.A. (2013). Concurrent erythropoietin and hypothermia treatment improve outcomes in a term nonhuman primate model of perinatal asphyxia. Dev. Neurosci., 35, 491-503.
50. Vohr B.R., Stephens B.E., McDonald S.A. (2013). Cerebral palsy and growth failure at 6 to 7 years. Pediatrics, 132, 905-914.
51. Zanelli S.A., Stanley D.P., Kaufman D. (2012). Hy-poxicischemic encephalopathy [Электронный ресурс]. Available at: http://emedicine.medscape.com/article/973501 (date of access: 25.09.2012).
Для цитирования:
Зарубин А.А., Михеева Н.И., Филиппов Е.С., Белогорова Т.А., Ваняркина А.С., Шишкина А.А. ГИПОКСИЧЕСКИ-ИШЕМИЧЕСКАЯ ЭНЦЕФАЛОПАТИЯ У НОВОРОЖДЁННЫХ, РОЖДЁННЫХ В ТЯЖЁЛОЙ АСФИКСИИ. Acta Biomedica Scientifica (East Siberian Biomedical Journal). 2017;2(2):95-101. https://doi.org/10.12737/article_59a614fd4eb886.85071185
For citation:
Zarubin A.A., Mikheeva N.I., Filippov E.S., Belogorova T.A., Vanyarkina A.S., Shishkin A.A. HYPOXIC-ISCHEMIC ENCEPHALOPATHY IN NEONATES BORN TO SEVERE BIRTH ASPHYXIA. Acta Biomedica Scientifica (East Siberian Biomedical Journal). 2017;2(2):95-101. (In Russ.) https://doi.org/10.12737/article_59a614fd4eb886.85071185

Контент доступен под лицензией Creative Commons Attribution 4.0 License.
Перинатальная энцефалопатия. Что нужно знать родителям.
Очень часто детям первого года жизни с отклонениями со стороны нервной системы ставится диагноз: перинатальная энцефалопатия. Дословно перинатальная означает — вокруг (около) рождения и энцефалопатия — болезнь головного мозга.
В последнее время этот диагноз сменился диагнозом гипоксически-ишемическая энцефалопатия или гипоксически-ишемическое поражение центральной нервной системы.
Однако, статистические данные свидетельствуют о том, что имеет место гипердиагностика (болезнь выражена слабее, чем указано в заключении или вообще отсутствует) и перинатальной энцефалопатии, и гипоксически-ишемической энцефалопатии. Гипоксически-ишемическое поражение мозга действительно могло иметь место у вашего ребенка, если вы были переведены с ним из роддома в отделение патологии новорожденных.
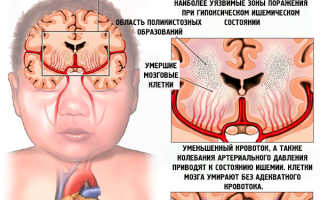
Гипоксия – это недостаток кислорода в крови. «Гипо» означает – мало; «окси» – кислород. Таким образом гипоксическое поражение мозга означает, что он пострадал из-за нехватки кислорода. Гипоксия мозга может развиться еще до родов (внутриутробная гипоксия) или произойти в родах и сразу после рождения (асфиксия).
Ишемия – это недостаточное поступление крови в мозг или его часть. «Иш» – означает задержка, недостаточность, «емия» – кровь. Обычно при ишемии страдает не весь мозг, а ограниченный его участок. Конкретно в зоне ишемии происходит некроз (гибель и распад клеток).
Сочетание общей гипоксии и локальной ишемии у новорожденных вызывает гипоксически-ишемическое поражение мозга.
Именно поэтому Вам следует знать, что диагноз гипоксически-ишемическое поражение центральной нервной системы у новорожденных является собирательным.
Что же может в действительности скрываться за данным диагнозом у Вашего ребенка?
- во-первых, инфекционные поражения нервной системы, поразившие мозг еще в период беременности (внутриутробно);
- во-вторых, различные врожденные поражения нервной системы, в том числе наследственные метаболические болезни;
- в-третьих, этот диагноз может «маскировать» не выставленный ранее диагноз родовой травмы;
- в-четвертых – ребенок может быть практически здоровым, на какие-либо сомнительные временные отклонения дали основания врачу выставить этот диагноз;
- в-пятых – может действительно иметь место настоящее гипоксически-ишемическое поражение.
Чем грозит настоящее (!) гипоксически-ишемическое поражение мозга.
По мировым данным и в среднем по Украине у 20 процентов детей с этим поражением к первому-второму году жизни формируются заболевания, приводящие к инвалидности — детский церебральный паралич, умственная отсталость, тяжелая эпилепсия.
Следует заметить, что нельзя сразу после родов, когда проводятся реанимационные мероприятия, установить, чем обусловлено плохое состояние ребенка: необратимым повреждением мозга или преходящим его расстройством. Только после окончания реанимационных мероприятий и прекращения искусственной вентиляции легких (ИВЛ) врач может предполагать варианты худшего. Основанием для прогноза грубого отставания в развитии и (или) тяжелой формы детского церебрального паралича является быстрое формирование обширных и множественных полостей на месте погибших участков мозга.
Диагностика «настоящего» гипоксически-ишемического поражения мозга у маленького ребенка осуществляется с помощью нейросонографии.
Гипоксически-ишемическое поражение
Гипоксически-ишемическое поражение (ГИП) ЦНС – это комплекс изменений в организме ребенка, возникающий вследствие недостаточного снабжения кислородом органов и тканей. Гипоксия на ранних сроках (6-11 недель) может привести к аномалиям развития структур головного мозга плода, а на поздних стадиях – к задержке внутриутробного развития, поражению ЦНС и снижению адаптационных возможностей малыша после рождения.
Основные причины развития ГИП ЦНС:
— анемия у мамы (снижение количества гемоглобина, при котором снижается доставка кислорода и питательных веществ к тканям организма малыша)
— любые хронические заболевания и пороки: врожденные пороки сердца, легких других органов, заболевания почек, наличие сахарного диабета, которые способствуют нарушению кровообращения
— осложнения беременности и родов (гестоз, угроза преждевременных родов, патология плаценты и пуповины, недонашивание и перенашивание беременности, многоплодная беременность, многоводие и маловодие, различные аномалии родовой деятельности)
— заболевания плода (гемолитическая болезнь новорожденных, внутриутробное инфицирование, кровотечения)
Ощутимые признаки гипоксии плода преимущественно выражаются в изменении его двигательной активности (внезапное усиление, учащение сердцебиения и движений (шевеления) плода при острой или урежение и ослабление их же при хронической гипоксии). При выявлении диагноза внутриутробная гипоксия плода, будущей маме необходимо проведение процедур по выявлению причин с последующим комплексным лечением их источника с возможной госпитализацией в стационар, соблюдением постельного или домашнего режима и режима дня.
Диагностика:
Необходимо проведение ультразвукового исследования плода, применение кардиотокографии (запись сердечной деятельности плода) и доплерометрии (исследование кровотока сосудов матки и пуповины плода) с той частотой, которой назначит лечащий врач. Также применяются аускультация (выслушивание) сердцебиения плода стетоскопом.
Следует отметить, что не каждая беременность протекает на фоне вышеперечисленных заболеваний, осложняя внутриутробную гипоксию плода. Чтобы не допустить возможного появления гипоксии, особое внимание уделяется ее профилактике: длительные прогулки на свежем воздухе, обязательные дозированные физические нагрузки (гимнастика, зарядка, упражнения для беременных и дыхательные упражнения, плавание, йога). Возможно применение гипербарической оксигенации (ГБО) по назначению лечащего врача. Необходимо помнить, что лечение должно быть назначено гинекологом, быть комплексным и учитывать индивидуальный подход к каждой будущей маме.
Ранние симптомы, с которыми следует обратиться к детскому неврологу
— вялое сосание груди, поперхивание при кормлении, вытекание молока через носик малыша
— слабый крик ребенка, гнусавый или осиплый голос
— частые срыгивания и недостаточная прибавка в весе
— снижение двигательной активности ребенка, сонливость, вялость или выраженное беспокойство
— дрожание подбородка, верхних и/или нижних конечностей, частые вздрагивания
— трудности при засыпании, частые пробуждения во сне
— запрокидывание головы
— замедление или быстрое увеличение окружности головы
— низкий (дряблые мышцы) или высокий тонус мышц конечностей и туловища
— уменьшение активности движений руки или ноги с какой-либо стороны, ограничение разведения бедер или наличие позы «лягушки» с выраженным разведением бедер, необычная поза ребенка
— косоглазие, кривошея
— рождение ребенка путем кесарева сечения, в тазовом предлежании, с аномалием родовой деятельности или с применением акушерских щипцов, выдавливанием, с обвитием пуповины вокруг шеи
— недоношенность ребенка
— наличие судорог при родах или в послеродовом периоде
Поздние симптомы проявления родового травматизма
Бывают случаи, когда при рождении у малыша имеются минимальные нарушения, но спустя годы, под влиянием тех или иных нагрузок – физических, умственных, эмоциональных – неврологические нарушения проявляются с различной степенью выраженности. Это, так называемые, поздние проявления родового травматизма. Среди них:
— снижение мышечного тонуса (гибкость), которая так часто является дополнительным плюсом при занятиях спортом. Нередко таких детей с радостью принимают в секции спортивной и художественной гимнастики, в хореографические кружки. Но большинство из них не выносят тех физических нагрузок, которые имеют место быть в данных секциях.
— снижение остроты зрения, наличие асимметрии надплечий, углов лопаток, искривления позвоночника, сутулости – признаков возможной родовой травмы шейного отдела позвоночника
-возникновение головных болей, головокружения
При наличии вышеперечисленных жалоб не откладывайте визит к детскому неврологу! Специалист назначит определенные обследования, курс лечения и обязательно поможет Вам!
Гипоксическиишемическое поражение ЦНС энцефалопатия у новорожденных


Мы в социальных сетях:



 Всероссийская перепись населения 2020
Всероссийская перепись населения 2020

Пальчик, А. Б. Гипоксически-ишемическая энцефалопатия новорожденных / А. Б. Пальчик, А. П. Шабалов. — 5-е изд., испр. и доп. — Москва : МЕДпресс-информ, 2020. — 304 с. : ил. (Шифр 616.831-005.4-053.31 П 14)
28.05.2020

Глава I. Эпидемиология и факторы риска возникновения гипоксически-ишемической энцефалопатии
Глава II. Этиология и патогенез гипоксическиишемической энцефалопатии
Глава III. Основные механизмы нейрохимических нарушений при гипоксически-ишемических поражениях головного мозга у новорожденных
Глава IV. Основные представления о патоморфологии гипоксических поражений головного мозга у новорожденных
Глава V. Морфофункциональные изменения в нейронных сетях при гипоксии и ишемии (модификация нейронов): пластичность и регенерация
Глава VI. Клиническая картина гипоксически-ишемических поражений головного мозга новорожденных
6.1 Нормальный и девиантный неврологический статус новорожденного
6.2 Классификации гипоксической энцефалопатии (фазовый принцип)
6.3 Классификации перинатальных поражений нервной системы (синдромологический принцип)
6.4 Особенности ряда синдромов гипоксических поражений мозга у новорожденных
6.4.1 Синдром угнетения центральной нервной системы
6.4.2 Синдром повышенной нервно-рефлекторной возбудимости
6.4.3 Синдром внутричерепной гипертензии. Гидроцефальный синдром
6.4.4 Судорожный синдром
6.4.6 Синдром двигательных расстройств
6.5 Клинические особенности гипоксических поражений головного мозга у недоношенных детей
6.6 Течение гипоксических поражений головного мозга и клиническая картина восстановительного периода
Глава VII. Диагностика гипоксически-ишемических поражений мозга у новорожденных
7.1 Клиническая диагностика
7.1.1 Схемы неврологического обследования новорожденного
7.1.2 Шкала оценки поведения новорожденного T.B.Brazelton
7.1.3 Неврологическая оценка доношенного новорожденного, по H.F.R.Prechtl
7.1.4 Французская схема неврологического осмотра новорожденного
7.1.5 Неврологическая оценка новорожденного
7.1.6 Скрининг-схемы оценки состояния нервной системы новорожденного (профиль угнетения-раздражения)
7.2 Ультразвуковая диагностика
7.3 Аксиальная компьютерная томография
7.4 Магнитно-резонансная томография
7.5 Позитронно-эмиссионная томография
7.6 Околоинфракрасная спектроскопия
7.7 Магнитно-резонансная спектроскопия
7.8 Определение величины внутричерепного давления
7.9 Нейрофизиологическая диагностика
7.9.1.1 Рутинная ЭЭГ
7.9.1.3 Низкочастотная ЭЭГ, или ЭЭГ полного диапазона
7.9.1.4 Суммарная (амплитудная) ЭЭГ и мониторинг мозговой активности
7.9.2 Вызванные потенциалы головного мозга
7.9.2.1 Слуховые стволовые вызванные потенциалы
7.9.2.2 Соматосенсорные вызванные потенциалы
7.9.2.3 Зрительные вызванные потенциалы
7.9.3 Электромиография и электронейромиография
7.10 Видеозапись спонтанной двигательной активности плода, новорожденного и грудного ребенка
7.11 Биохимическая диагностика
Глава VIII. Прогноз при перинатальных поражениях головного мозга гипоксического генеза
Глава IX. Лечение и профилактика
9.1 Лечение в остром периоде гипоксических поражений головного мозга новорожденных
9.2 Лечение последствий гипоксических поражений головного мозга новорожденных
9.3 Профилактика гипоксических поражений головного мозга у новорожденных
Глава X. Некоторые актуальные проблемы в представлениях о гипоксических поражениях головного мозга новорожденных
10.1 Границы понятий гипоксических поражений головного мозга новорожденных, гипоксически-ишемической и неонатальной энцефалопатии
10.2 Сравнительная характеристика классификаций гипоксических поражений головного мозга у новорожденных
10.3 Границы понятий нормального и девиантного неврологического статуса новорожденного и ребенка раннего возраста
10.4 Проблемы диагностики гипоксических поражений головного мозга новорожденных
10.5 Корректность лечения гипоксических поражений головного мозга новорожденных
10.6 Взаимоотношение теоретической науки, нейронауки и клинической неонатальной неврологии
Перинатальные поражения центральной нервной системы
Перинатальные поражения центральной нервной системы (ПП ЦНС) или гипоксически-ишемическая энцефалопатия — это группа патологических состояний, связанная с повреждением головного мозга в перинатальный период.
Основные причины ПП ЦНС:
- Гипоксия плода (хроническая внутриутробная; острая в родах)
- Родовая травма
- Интоксикация (билирубиновая энцефалопатия)
- Гипогликемия
- Инфекционный фактор
Клинические проявления ПП ЦНС
- Синдром возбудимости нервной системы: избыточные и множественные движения, тремор подбородка, языка, конечностей, срыгивания, нарушения сна (избыточное бодрствование), спонтанный рефлекс Моро (раскидывание ручек в положении на спине)
- Синдром угнетения нервной системы: снижение спонтанной двигательной активности, кратковременное бодрствование, избыточный сон, слабость сосательного рефлекса, недостаточная ответная эмоциональная реакция при взаимодействии с ребенком.
- Синдром вегетативно-висцеральных дисфункций: расстройства терморегуляции, преходящий цианоз, нарушение частоты сердечных сокращений и ритма дыхания, мраморность кожи, гипотермия конечностей, вегетативно-сосудистые пятна на коже, срыгивания, рвота, неустойчивый стул.
- Синдром внутричерепной гипертензии, гидроцефальный синдром: избыточный прирост окружности головы, выбухание родничка, запрокидывание головы назад, громкий монотонный плач (мозговой крик), запрокидывание головы назад вплоть до выгибания туловища (опистотонус), упорные рвоты и срыгивания не связанные с приемом пищи, повышенная чувствительность к звуковым раздражителям (гиперестезия), спонтанные выпучивание глаз (синдром Грефе), трудности засыпания (хочет спать, а уснуть не может), кратковременный и поверхностный сон, возбудимость.
- Судорожный синдром: разнообразные внезапные и повторяющиеся сокращения век, мышц лица, отведение глаз, пароксизмально возникающие жевание, глотание, сосание, высовывания языка, плавательные движения рук, педалирование, тоническое напряжение туловища или конечностей, единичные или групповые подергивания мышц конечностей, сопровождающиеся судорожными движениями глаз или «остановкой» взора, апноэ.
- Нарушение регуляции мышечного тонуса (мышечные дистонии) повышенный, пониженный, смешанный тонус мышц в конечностях, объем движений в суставах, спонтанная поза во сне и в бодрствовании, положение кистей и стоп, опора при вертикализации, положение головы при тракции ( подтягивании) за ручки.
Исходы и последствия ПП ЦНС
Последствия ПП ЦНС можно определить к 1 году жизни. Ниже представлены основные их проявления:
- Нарушение моторного развития: задержка приобретения навыков удерживания головы, переворотов, сидения, ползания, вставания, самостоятельной ходьбы относительно физического возраста ребенка.
- Формирование парезов и параличей как одной, так и нескольких конечностей (моноплегия, диплегия, гемипарез, тетрапарез), которые относятся к различным формам детского церебрального паралича.
- Нарушение психо-речевого развития: задержка приобретения навыка гуления, лепета, первых слов и фраз, качество произносимых звуков, сроки формирования пинцетного захвата и указательного жеста, понимание обращенной речи, интерес к окружающим предметам и использование их по назначению, характер игры, запоминание новой информации, концентрация внимания с формированием синдрома дефицита внимания с гиперактивностью.
- Нарушение поведения и эмоций: сроки формирования комплекса оживления, дифференцировка родных и чужих, эмоциональный резонанс, степень выраженности эмоций, общение со сверстниками и взрослыми, возможность совместной игры, формирование навыков опрятности, возможно приводящие к расстройствам аутистического спектра.
- Гидроцефалия: избыточный прирост окружности головы, деформация головы, выраженность подкожных вен в височных областях, признаки гипертензионного и гидроцефального синдромов.
- Пароксизмальные состояния не эпилептического генеза: аффективно-респираторные приступы, доброкачественный миоклонус младенчества ( синдром Фиджермана), доброкачественные неонатальный миоклонус сна, синдром Сандиффера, младенческий тортиколис, беспокойный сон, ночные страхи, ритмичные движения во сне (раскачивания, мотание головой, сосание пальца, скрежет зубов).
- Возрастзависимые эпилептические синдромы: ранняя инфантильная эпилептическая энцефалопатия ( синдром Отахара), ранняя миоклоническая энцефалопатия, синдром Драве, синдром Веста, доброкачественные неонатальные эпилептические синдромы, доброкачественная миоклоническая эпилепсия младенчества, доброкачественная парциальная эпилепсия младенчества.
Инструментальная диагностика
В КДЦ НИИ педиатрии и восстановительного лечения проводят инструментальную диагностику с целью уточнения диагноза:
- УЗИ мозга ( нейросонография)
- ЭЭГ дневного сна и бодрствования
- КТ головного мозга
- МРТ головного мозга и позвоночника
Наша помощь
На базе КДЦ работают специалисты отдела нейробиологии развития НИИ педиатрии и охраны здоровья ЦКБ РАН:
- Диагностику, наблюдение и лечение проводят опытные неврологи, кандидаты медицинских наук с 20 летним стажем работы с этой проблемой. Наши специалисты являются авторами книги «Современные нейробиологические аспекты перинатальных поражений ЦНС», выпущенной издательством российской академии наук.
- К диагностике привлекаются дефектологи и клинические психологи, которые помогают уточнить наличие нарушений в развитии. Оценка развития проводится по унифицированным таблицам развития.
- При необходимости дети могут получить специализированные лечебно-коррекционные, развивающие занятия со специалистами по раннему развитию, направленные на а стимуляцию сенсорных, зрительных, аудиальных, тактильных, координаторных функций.
- Имеется возможность комплексного наблюдения детей с перинатальным поражением ЦНС с привлечение квалифицированных специалистов, кандидатов медицинских наук.
- Сопровождение опытного педиатра, который ответит на все вопросы по уходу, питанию, профилактике рахита и ОРВИ, закаливанию.
- Отделение вакцинопрофилактики: консультация вакцинолога-иммунолога с целью составления индивидуального календаря прививок и непосредственное проведение вакцинации под его контролем.
- Привлечение любых других специалистов педиатрического профиля, включая ортопедов и офтальмологов.
Наши специалисты свяжутся с вами, в ближайшее время