Кризис новорожденности причины симптомы осложнения
Развитие психики ребенка в младенческом возрасте (0 — 1 год)
1. Кризис новорожденности
Процесс рождения — тяжелый, переломный момент в жизни ребенка. Психологи называют этот период — кризис новорожденности.
Причины кризиса новорожденности:
— Физиологические (рождаясь, ребенок физически отделяется от матери. Он попадает в совершенно иные условия: холод, яркая освещенность, воздушная среда, требующая другого типа дыхания, необходимость смены типа питания).
— Психологические (психика новорожденного ребенка представляет собой набор врожденных безусловных рефлексов, которые помогают ребенку в первые часы его жизни).
Какие же безусловные рефлексы имеет новорожденный? Это, прежде всего дыхательный и сосательный рефлексы, защитные и ориентировочные рефлексы. Некоторые рефлексы являются атавистическими («цеплятельный») — они получены от предков-животных, бесполезны для ребенка и вскоре исчезают. Основную часть времени ребенок спит.
2. Психологическая характеристика периода новорожденности
Ребенок обладает чувствительностью: различает соленый, горький, сладкий вкус; реагирует на звуковые раздражители.
Важные события в психической жизни ребенка — возникновение слухового и зрительного сосредоточения. Слуховое сосредоточение появляется на 2-3 неделе. Резкий звук, например, хлопнувшей двери, вызывает прекращение движений, ребенок замирает и замолкает. Позже, на 3-4 неделе, такая же реакция возникает на голос человека. В это время ребенок не только сосредоточивается на звуке, но и поворачивает голову в сторону его источника. Зрительное сосредоточение, появляющееся на 3-5 неделе, внешне проявляется так же: ребенок замирает и задерживает взгляд (разумеется, недолго) на ярком предмете.
Новорожденный, приобретя способность реагировать на голос ухаживающей за ним матери, видеть ее лицо, устанавливает с ней эмоциональные связи. Примерно в 1 месяц ребенок, увидев маму, останавливает взгляд на ее лице, вскидывает руки, быстро двигает ногами, издает громкие звуки и начинает улыбаться. Эта бурная эмоциональная реакция была названа «комплексом оживления»
Комплекс оживления, включающий истинно человеческую особенность — улыбку, — знаменует собой появление первой социальной потребности — потребности в общении. А становление у ребенка потребности в общении означает, что он в своем психическом развитии переходит от новорожденности в собственно младенчество.
3. Эмоциональное общение со взрослым как ведущая деятельность младенца
Ведущая деятельность младенческого возраста — эмоциональное общение со взрослым.
Ребенок в этом возрасте является слабым и совершенно беспомощным. Хотя, родившись, он отделился от матери физически, но биологически еще связан с ней. Ни одной своей потребности он не может удовлетворить самостоятельно: его кормят, купают, одевают в сухое и чистое, перемещают в пространстве, следят за его здоровьем. И, наконец, с ним общаются. Такая беспомощность, полная зависимость от взрослого человека составляют специфику социальной ситуации развития младенца.
Потребность в общении у ребенка появляется рано, примерно в 1 месяц, после кризиса новорожденности (по некоторым данным, в 2 месяца). Комплекс оживления при появлении мамы (или другого близкого человека, ухаживающего за ребенком) показывает возникновение потребности в общении, которая должна как можно более полно удовлетворяться. Непосредственно-эмоциональное общение со взрослым создает у ребенка радостное настроение и повышает его активность, что становится необходимой основой для развития его движений, восприятия, мышления, речи.
Что же происходит, если потребность в общении не удовлетворяется или удовлетворяется недостаточно? Дети, оказавшиеся в больнице или детском доме, отстают в психическом развитии. До 9-10 месяцев они сохраняют бессмысленный, безразличный взгляд, устремленный вверх, мало двигаются, ощупывают свое тело или одежду и не стремятся схватить попавшиеся на глаза игрушки. Они вялы, апатичны, не испытывают интереса к окружающему. Речь появится у них очень поздно. Более того, даже при хорошем гигиеническом уходе дети отстают в своем физическом развитии. Эти тяжелые последствия недостатка общения в младенчестве получили название госпитализма.
4. Основные линии психического развития ребенка
Развитие сенсорики: зрительное сосредоточение, появившееся еще на этапе новорожденности, совершенствуется. После второго месяца сосредоточение становится достаточно длительным, к 3 месяцам его продолжительность достигает 7-8 минут. В этом возрасте ребенок определяет форму предметов, реагирует на цвет. Ребенок может прослеживать движущиеся предметы. В 4 месяца он не просто видит, а активно смотрит: реагирует на увиденное, двигается и повизгивает.
Познавательному развитию ребенка способствует разнообразие впечатлений, которые он получает. Взрослые, ухаживающие за ребенком, должны удовлетворять его потребность в новых впечатлениях, стараясь, чтобы окружающая его обстановка не была однообразной, неинтересной. Познавательное развитие (в первую очередь, развитие восприятия) младенцев, живущих в однообразной среде, оказывается несколько замедленным по сравнению с развитием тех, кто получает много новых впечатлений.
Половой криз у новорожденных ( Генитальный криз , Гормональный криз , Малый пубертат , Синкаиногенез )
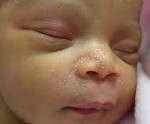
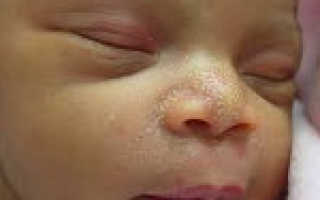
Половой криз у новорожденных – это ряд транзиторных состояний, возникающих в первые дни и недели внеутробной жизни при снижении уровня материнских эстрогенов в организме ребенка. Сопровождается нагрубанием молочных желез, кровянистыми и слизистыми вагинальными выделениями, появлением кожной пигментации и сыпи, отека половых органов. Диагностируется неонатологом в родильном доме, участковым педиатром при патронаже на основании характерных визуальных признаков. Специфического лечения не требует, опасности для жизни ребенка не представляет. Проходит спонтанно на 2-4-й неделе жизни без врачебного вмешательства.
МКБ-10
- Причины
- Патогенез
- Симптомы полового криза
- Физиологическая мастопатия
- Десквамативный вульвовагинит
- Метроррагия
- Милиа
- Арборизация носовой слизи
- Отек гениталий
- Осложнения
- Диагностика
- Лечение полового криза новорожденных
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Половой криз (синкаиногенез, генитальный криз, гормональный криз, малый пубертат) является переходным состоянием периода новорожденности, представляет собой половое созревание в миниатюре. Он развивается на 3-5-е сутки жизни, сохраняется до трех недель. Наиболее выраженные проявления гормонального криза отмечаются на 5-15 сутки. Встречается у 75% всех новорожденных детей. По статистике, синкаиногенез чаще выявляется у девочек. Появление симптомов полового криза не означает, что ребенок болен. Они указывают на нормальное развитие младенца и говорят о том, что его организм успешно адаптируется к внеутробной жизни.

Причины
Половой криз – это физиологическая реакция организма новорожденного на изменение в крови уровня материнских эстрогенов. В норме в течение гестации концентрация эстрогенов у плода увеличивается. При этом количество гормонов не зависит от пола младенца: достаточный уровень эстрогенов необходим для полноценного формирования половых органов, как мальчиков, так и девочек.
Эстрогены вырабатываются преимущественно в фолликулярном аппарате яичников беременной, меньше – в коре надпочечников. На 14-16-й неделе гестации синтез эстрадиола также происходит в плаценте. Концентрация гормонов растет к сроку родов. Эстрогены проникают через плаценту, оказывая влияние на развитие половых органов плода. После родов материнские гормоны перестают поступать в кровь ребенка. Концентрация эстрогенов у новорожденных резко снижается, развивается половой криз – закономерный результат падения уровня гормонов.
Синкаиногенез развивается не у всех новорожденных. Малый пубертат выявляется у 3/4 детей первого месяца жизни. Транзиторные гормональные изменения у девочек встречаются чаще. Это объясняется наличием органов-мишеней (матки, яичников, влагалища), реагирующих на изменение концентрации эстрогенов. Со стороны матери определяют следующие факторы, способствующие развитию полового криза новорожденных:
- Угроза прерывания беременности. Для пролонгирования гестации обычно назначаются поддерживающие препараты из группы гестагенов. Они меняют естественный гормональный фон и повышают вероятность манифестации полового криза у новорожденного.
- Гестоз. Клинические исследования показывают, что при тяжелом течении позднего токсикоза возрастает вероятность развития синкаиногенеза. Гестоз возникает при нарушении адаптации организма женщины к беременности. При этом увеличивается активность коры надпочечников, растет уровень эстрогена в крови матери и ребенка. Разница между пренатальной и постнатальной концентрацией эстрогенов оказывается столь значимой, что вызывает гормональный криз.
Патогенез
После родов уровень эстрогенов в крови младенца падает в десятки раз. Это приводит к закономерным перестройкам в органах-мишенях. В условиях резкого снижения эстриола у девочек происходит отторжение эндометрия с развитием кратковременного вагинального кровотечения. Воздействие пролактина приводит к увеличению молочных желез у детей и появлению молозивоподобного секрета. Возникает отек половых органов, происходит изменение характера секрета слизистых оболочек. Спустя 2-3 недели организм приспосабливается к уровню половых гормонов, и проявления криза стихают.
Гормональный криз практически не фиксируется у недоношенных или детей с задержкой внутриутробного развития. Он формируется у здоровых новорожденных, способных быстро адаптироваться к новым условиям жизни. Синкаиногенез играет значимую роль в развитии гипоталамуса и дальнейшей дифференцировке головного мозга. Наблюдения показывают, что у детей с ярко выраженным гормональным кризом реже диагностируется транзиторная желтуха, они менее подвержены инфекционным заболеваниям.
Симптомы полового криза
Синкаиногенез проявляется в различных формах. Некоторые симптомы встречаются только у девочек или мальчиков, другие выявляются у детей обоего пола. Выраженность симптоматики зависит от индивидуальных особенностей организма. Нормальным считается появление, как всех существующих признаков, так и только одного из них.
Физиологическая мастопатия
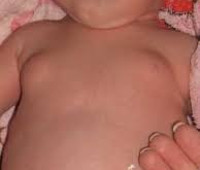
Проявляется уплотнением молочных желез. Встречается у новорожденных обоего пола. Возникает на 4-й день жизни, достигает пика на 7-10-е сутки. Полностью исчезает через две недели после рождения. Характеризуется симметричным уплотнением и увеличением молочных желез до 2 см. Кожа груди не изменена или слегка гиперемирована. При пальпации из соска может выделяться серовато-белый секрет, схожий по составу с материнским молозивом.
Десквамативный вульвовагинит
Возникает у 60% всех новорожденных девочек. Характеризуется появлением обильного сероватого или белесоватого секрета (белей) из половых путей. Неприятного запаха нет. Развивается вульвовагинит в первые два дня жизни, спонтанно исчезает на 5-е сутки.
Метроррагия
Маточное кровотечение характеризуется появлением скудных кровянистых выделений из влагалища. Возникает у 5% девочек. Первые симптомы отмечаются вскоре после завершения десквамативного вульвовагинита – на 5-8-й день. Врачи-педиатры отмечают, что скрытую кровь в вагинальных выделениях можно обнаружить и в первые дни после рождения. Объем кровотечения не превышает 2 мл, длительность – 3 дня.
Милиа
Белесовато-желтые узелки на коже появляются в первую неделю жизни и спонтанно регрессируют к концу первого месяца. Достигают величины не более 2 мм. Локализуются на переносице и крыльях носа, реже видны на подбородке. У 5% детей распространяются по всему телу. Подобные узелки могут формироваться и на слизистой оболочке носовой полости. Одинаково часто встречаются у девочек и мальчиков.
Арборизация носовой слизи
Феномен диагностируется у 20% новорожденных любого пола. Выявляется на 1-2 неделе жизни. Внешне этот признак незаметен. Арборизация определяется только при специальном исследовании. Под микроскопом при осмотре засушенной носовой слизи виден характерный рисунок: причудливые линии складываются в узор – лист папоротника или оленьи рога.
Отек гениталий
Отечность наружных половых органов чаще регистрируется у мальчиков. Симптом возникает на 3-й день и сохраняется до двух недель. Не причиняет дискомфорта, не сопровождается болью. Нередко сочетается с гиперпигментацией кожных покровов вокруг половых органов. У мальчиков может быть умеренная водянка яичка, которая спонтанно регрессирует спустя 2 недели.
Осложнения
Малый пубертат в преобладающем большинстве случаев протекает благополучно и не сказывается негативно на здоровье ребенка. Транзиторные симптомы не доставляют дискомфорта младенцу. При недостаточном уходе возможно поражение увеличенных молочных желез с развитием истинного мастита. Не исключен инфекционный вульвовагинит на фоне обильной влагалищной секреции при редком подмывании девочки. Попытки выдавить милиа могут привести к развитию гнойной инфекции кожи.
Диагностика
Диагноз выставляется на основании типичных проявлений. Клинические симптомы гормонального криза определяет неонатолог при контрольном осмотре новорожденного в роддоме или педиатр на патронаже в установленные сроки. Специальное обследование не требуется. В практической педиатрии дифференциальная диагностика проводится со схожими заболеваниями. Физиологическое нагрубание молочных желез следует отличать от гнойного мастита. Милиа нужно дифференцировать с инфекционным поражением кожи. Метроррагии у девочек важно отличать от геморрагической болезни.
Лечение полового криза новорожденных
Специальная терапия транзиторных явлений не проводится. Если симптоматика укладывается в принятую норму, лечение не назначается. Клинические проявления синкаиногенеза проходят самостоятельно в течение 2-4 недель без последствий. Требуется только наблюдение за младенцем и регулярные осмотры педиатра. Для профилактики развития осложнений рекомендуется строго соблюдать правила ухода за ребенком. Необходимо поддерживать чистоту кожи – ежедневно купать новорожденного в теплой воде. При появлении милиа дополнительные средства для обработки кожи не требуются. Нельзя выдавливать угри – это может привести к гнойным осложнениям.
Новорожденных девочек при появлении транзиторных слизистых или кровянистых выделений следует ежедневно подмывать теплой водой. При обильном отделяемом следует дополнительно протирать половые органы мягким ватным диском. Не нужно пытаться смыть весь секрет – так можно повредить слизистую оболочку вульвы. Важно регулярно менять подгузник, не допускать загрязнения кожных покровов.
Физиологическая мастопатия специального ухода не требует. При выраженном нагрубании молочных желез накладывается стерильная повязка для профилактики гнойного инфицирования тканей. Нельзя массировать молочные железы, выдавливать секрет. При развитии мастита назначается антибактериальная терапия с учетом возможного возбудителя болезни.
Прогноз и профилактика
Прогноз при половом кризе новорожденных благоприятный. Транзиторное состояние проходит без последствий в течение первого месяца. У большинства детей проявления гормонального криза стихают спустя 1-2 недели. В дальнейшем синкаиногенез не оказывает негативного влияния на развитие младенца. При появлении инфекционных осложнений прогноз зависит от их тяжести и своевременности оказанной медицинской помощи. Профилактика не разработана – синкаиногенез не является заболеванием, и предупредить его появление невозможно.
ГУЗ «Куркинская центральная районная больница»
Официальный сайт
Девять заблуждений, которые мешают бросить курить
Заблуждение №1: Я курю так давно и так много, что отказ от курения мне уже не поможет…
Даже если стаж курения огромен, то при отказе от этой вредной привычки в Вашем организме произойдут колоссальные изменения в сторону восстановления организма.
Заблуждение № 2: Причем тут курение, когда, вокруг так много вредных факторов: при таком загрязнении окружающей среды – дышать все равно вредно…
К сожалению, проблема загрязнения окружающей атмосферы существует, особенно в условиях мегаполиса. Но знаете ли Вы, что курение в сочетании с воздействием химических или физических факторов или биологической пыли является исключительно опасным. Совокупное воздействие табачного дыма и токсических веществ из окружающей среды, в том числе на рабочем месте, намного увеличивает тяжесть негативных последствий, которые можно было бы ожидать от курения или вредных факторов окружающей среды, взятых в отдельности. Причем, курение в этом тандеме играет не последнюю роль…
В сочетании с неблагоприятным воздействием различных видов пыли, провоцирующих респираторные заболевания, аллергию и астму, курение может приводить к раку носовой перегородки придаточных пазух. У шахтеров-угольщиков распространение бронхитов среди курильщиков гораздо выше, чем среди некурящих. Более того, различия между курильщиками в угольном забое, и некурящими, работающими на поверхности, показало, что курение оказывает в пять раз более сильное воздействие, чем угольная пыль. Курящие шахтеры подвергаются большему риску риску развития хронического бронхита и эмфиземы. Возможным объяснением этого может служить то, что курение затрудняет вентиляцию легких, изменяя физические и химические свойства слизистых оболочек.
Заблуждение № 3: Я слышала, что бросать курить во время беременности нельзя, это может вызвать стресс и повредит будущему ребенку…
Это неправильная и очень опасная позиция! Курение во время беременности влияет не только на здоровье женщины, но и непосредственно на рост и развитие плода. Для младенцев курение в утробе матери может быть причиной низкого веса при рождении, синдрома внезапной детской смертности (установлена причинная взаимосвязь частых респираторных инфекций в детстве и сердечно-сосудистой и бронхолегочной патологии позже, во взрослой жизни). Также пагубно влияет на здоровье малыша и окружающий табачный дым после рождения, например, курение родителей. Есть факты, что дети младше одного года, у кого курили мамы, в 4 раза больше остальных подвергались госпитализации.
Пассивное курение у детей также частая причина воспаления среднего уха, острых инфекционных заболеваний нижних дыхательных путей и хронических респираторных симптомов, бронхитов, пневмоний, развития и нарастания тяжести бронхиальной астмы. Пассивное курение детей и курение подростков пагубно влияет на развитие легочной ткани. При этом внутриутробное воздействие табачного дыма опаснее его воздействия после рождения для развития легочной функции.
Так что, если Вы действительно думаете о здоровье будущего ребенка, бросайте курить, как можно скорее, а лучше – немедленно!
Если бросить курить, то через 9 месяцев риск осложнений при беременности или смерти плода возвращается к уровню некурящей женщины, а женщины, бросившие курить до беременности или в течение первых 3 месяцев беременности, снижают свой риск иметь ребенка пониженного веса до уровня никогда не куривших женщин. Так что все можно и нужно исправлять!
Заблуждение № 4: Я бы бросил курить, но боюсь поправиться…
Возможно, даже не перспектива набрать лишний вес, а именно страх перед нею мешает принять решение отказаться от курения? Набираемый вес после отказа от курения (в среднем 3 кг) – не «лишний», именно столько Вы бы весили, не отравляя себя табачным дымом. Так считают ученые. И если Вы не склонны к полноте, набор «лишних» килограммов Вам не грозит или, по крайней мере, не страшен. Это, во-первых. Во вторых, когда бросают курить, прибавка в весе бывает не такой уж значительной, как обычно это представляется, а лишний вес можно убрать. Вред же от курения во много раз превышает вред от нескольких «лишних» килограммов.
Понятно, что одно удовольствие необходимо заменить другим, а что может быть лучше еды? И это не страшно, так как это явление обратимое. Канадские ученые доказали. Что примерно через год после отказа от курения большинство женщин (и некоторые мужчины) сбрасывают все набранные килограммы. Пациентам, отказавшимся от курения и продержавшимся в течение 2 лет, ожирение грозит в меньшей степени, чем заядлым курильщикам. Кстати, среди курящих лиц полных людей ничуть не меньше, чем среди тех, у кого нет проблем с лишним весом. Само курение не способствует снижению веса, но всего лишь притупляет чувство голода. А вот длительное курение может привести к нарушениям обмена веществ, и тогда человек по-настоящему будет страдать от ожирения и лишнего веса. Известно также, что курение может способствовать предрасположенности к целлюлиту, так как оно ухудшает снабжение клеток кислородом.
Заблуждение № 5: Я курю теперь только «легкие» сигареты, Они не так вредны…
Это представители табачной индустрии придумали «легкие» сигареты, которые, по их определению должны содержать меньшее количество никотина и смол, а значит, просто обязаны быть более безопасными, чтобы успокоить совесть многих курильщиков, время от времени задумывающихся о негативном влиянии курения на здоровье. Однако исследования показывают, что смысл термина «легкие» существенно варьирует применительно к различным маркам. Многие «легкие» сигареты вообще не являются легкими, а многие, так называемые «мягкие» сорта сигарет, характеризуются крайне высоким содержанием смол. Кроме того, при курении «легких» сигарет риск развития заболеваний не снижается. Употребляя «легкие» сигареты, курильщик выкуривает их гораздо больше, чтобы утолить жажду и обеспечить необходимую концентрацию никотина в крови. Знайте, что безвредных сигарет не существует. Говорить о легких сигаретах все равно, что говорить о яде, как о «легком» цианиде или мышьяке.
Большинство людей просто не представляют, насколько официальные данные о содержании никотина, смол и окиси углерода могут быть обманчивыми. Эти данные основаны на результатах тестов с использованием машин, имитирующих процесс курения среднего человека. Однако при курении, количество токсичных компонентов, попадающих в организм при каждой затяжке, прямо зависит от того, как именно сигарета выкуривается. Например, если сигарету выкурить быстро и интенсивно, то в организм может попасть в 4 раза больше смолы. Способами снижения смол и никотина считаются:
— ускорение процесса сгорания сигареты (уменьшение количества затяжек): курильщик приспосабливается к ускоренному сгоранию, делает больше затяжек и получает привычные дозы смол и никотина.
— вентиляции фильтров: проделываемые в фильтрах микроскопические отверстия дают возможность затягивать больше воздуха и меньше дыма. Курильщик легко блокирует вентиляционные отверстия пальцами и губами в процессе курения, тем самым резко увеличивая уровень вдыхаемого никотина и смолы.
Таким образом, курильщики «легких» сигарет часто модифицируют процесс курения, чтобы компенсировать потерю смолы и никотина: они затягиваются чаще и глубже, оставляют более короткие окурки, выкуривают больше сигарет, закрывают вентиляционные отверстия в фильтре.
И еще, «легкие» и «ультра-легкие» сигареты намного опаснее для окружающих, чем обычные. Табачный дым, выпускаемый в атмосферу, содержит намного больше токсичных веществ, чем дым, вдыхаемый и выдыхаемый курильщиком, и самое высокое соотношение установлено в «ультра-легких» сигаретах
Заблуждение № 6: Курение помогает мне сосредоточиться, думать и творить…
А может, наоборот, отсрочка одной сигареты не дает сосредоточиться, отвлекает от мыслей, мешает творческому процессу? Самая банальная хроническая болезнь под названием «никотиновая зависимость», являющаяся, по сути, наркоманией, ничуть не уступающая по силе героиновой или кокаиновой наркомании, возвышает курение в ранг магического ритуала, без которого любой мыслительный и творческий процесс обречен на провал! Ученые доказали, что пагубная привычка одурманивать себя клубами табачного дыма снижает интеллектуальный потенциал. Доказано также, что курение приводит к повреждению сосудов, нарушению кровообращения, в том числе и сосудов головного мозга, нарушению питания мозга кислородом. А это приводит к снижению интеллектуального потенциала.
Заблуждение № 7: Курение помогает мне снять стресс и нервное напряжение. Я брошу курить, когда все будет хорошо…
А Вы не задумывались, чем вызвано нервное напряжение? Неужели курение Вам помогает справиться со стрессом, связанным с неприятностями на работе, болезнью близкого человека или всеобщим экономическим кризисом? Или все-таки это преодоление нервного напряжения, связанного с отсутствием привычной сигареты или очередной порции табака? Или это страх перед ситуацией, которая может возникнуть, если, не дай Бог, не будет этой сигареты или порции табака?
Недавно ученые окончательно опровергли мнение о том, что курение снимает стресс. Они установили, что курение, напротив, вызывает нервозность и непреодолимое желание закурить следующую сигарету. Курящие больше страдают тревожно-депрессивными состояниями, и чем больше и дольше они курят, тем больше вероятность этих состояний и тем сильнее они выражены.
Так что рассчитывать на то, что в один день наступит всеобщая гармония и «все будет хорошо», по крайней мере, наивно. А чтобы противостоять жизненным неурядицам, которые, к сожалению, неизбежны, нужны крепкие нервы и хорошее здоровье. Вот и подумайте, курить Вам или не курить?!
Заблуждение № 8: Возможно, курение и вредно для здоровья, но мне ничего не будет…
Здоровье это то, что мы не замечаем, когда оно есть. Болезни, как правило, появляются после 10-15 лет непрерывного и активного курения. В результате чего может возникнуть импотенция, болезни сердца и легких, рак легких и желудка, но до такого возраста еще нужно дожить.
Заблуждение № 9: Курение – это привычка. Я могу избавиться от нее, когда захочу.
На самом деле – это не так просто. Даже если поначалу это и так, то очень скоро курение из привычки превращается в болезнь. Возникает самая настоящая зависимость от сигареты – не только психическая, но и физическая. И тогда уже не так легко «в любую минуту» отказаться от курения.
ПОМНИТЕ. что бросив курить, Вы не только освобождаетесь от так называемой «вредной привычки», но и вылечиваетесь от опасного заболевания, которое может привести к возникновению других, еще более опасных Заболеваний!
Добавить комментарий Отменить ответ
Для отправки комментария вам необходимо авторизоваться.
Беременные женщины и дети, родившиеся во время пандемии COVID-19, находятся под угрозой из-за перегруженных систем здравоохранения и перебоев в оказании услуг
116 миллионов родов ожидаются в течение примерно девяти месяцев с момента признания пандемии COVID. ЮНИСЕФ призывает правительства и доноров поддерживать оказание спасающих жизни услуг для беременных женщин и новорожденных

- Доступно на:
- English
- русский
НЬЮ-ЙОРК, 7 мая 2020 года. В сегодняшнем заявлении ЮНИСЕФ, сделанном в канун Дня матери, говорится о том, что рождение приблизительно 116 миллионов детей будет омрачено пандемией COVID-19. Согласно прогнозам, эти дети родятся в течение периода продолжительностью почти в 40 недель с того момента, как 11 марта COVID-19, который сегодня является причиной перегруженности систем здравоохранения и цепочек поставок медицинской продукции во всем мире, был признан пандемией.
Согласно заявлению ЮНИСЕФ, роженицы и новорожденные столкнутся с суровой реальностью, включая такие глобальные меры по сдерживанию распространения коронавируса, как самоизоляция и комендантский час; перегруженность медицинских центров из-за принимаемых ответных мер; дефицит материалов и оборудования; и нехватка квалифицированных акушерских работников, поскольку медперсонал, в том числе акушерки, перенаправляются на лечение пациентов с COVID-19.
«Миллионы женщин по всему миру готовились стать матерями в том мире, каким он был раньше. Теперь они должны подготовиться к тому, чтобы дать начало новой жизни в том мире, каким он стал сейчас, – в мире, в котором будущие матери опасаются посещать медицинские центры, потому что боятся заразиться, или рискуют не дождаться неотложной медицинской помощи по причине перегруженности служб здравоохранения и самоизоляции, – заявила Исполнительный директор ЮНИСЕФ Генриетта Фор. – Трудно представить себе, насколько сильно пандемия коронавируса изменила материнство».
В преддверии Дня матери, который отмечают в мае в более чем 128 странах, ЮНИСЕФ предупреждает о том, что меры по сдерживанию распространения COVID-19 могут нарушить оказание таких жизненно важных медицинских услуг, как помощь при родах, и тем самым подвергнуть огромному риску миллионы беременных женщин и их детей.
Странами с наибольшим ожидаемым числом родов за девять месяцев с момента объявления пандемии являются Индия (20,1 миллиона), Китай (13,5 миллиона), Нигерия (6,4 миллиона), Пакистан (5 миллионов) и Индонезия (4 миллиона). В большинстве из этих стран отмечались высокие показатели неонатальной смертности даже до пандемии, и нельзя исключить повышения этих уровней в условиях COVID-19.
Данный кризис затронул даже более богатые страны. В США — стране, которая занимает шестое место по ожидаемому числу родов, — по прогнозам, в период с 11 марта по 16 декабря родятся более 3,3 миллиона детей . В Нью-Йорке власти ищут альтернативные родильные центры, поскольку многие беременные женщины испытывают беспокойство в связи с родами в больницах.
ЮНИСЕФ предупреждает о том, что, несмотря на наличие доказательных данных, свидетельствующих о том, что COVID-19 не затрагивает беременных женщин в большей степени, чем другие группы людей, страны должны обеспечить беременным женщинам доступ к дородовым, акушерским и послеродовым услугам. Кроме того, больные новорожденные нуждаются в неотложной помощи, поскольку подвержены высокому риску смерти. Семьям с новорожденными требуется поддержка для начала грудного вскармливания, а также для получения лекарственных средств, вакцин и питания в целях поддержания здоровья своих детей.
От имени матерей всего мира ЮНИСЕФ обращается к правительствам и поставщикам медико-санитарной помощи с настоятельным призывом спасти жизни в ближайшие месяцы путем:
- оказания помощи беременным женщинам в прохождении дородовых осмотров и получении квалифицированной помощи во время родов, услуг послеродовой помощи и медицинской помощи в связи с COVID-19 по мере необходимости;
- обеспечения медицинских работников необходимыми средствами индивидуальной защиты и проведения приоритетного тестирования и вакцинации медицинских работников после появления вакцины против COVID-19, с тем чтобы они могли оказывать высококачественную медицинскую помощь всем беременным женщинам и новорожденным во время пандемии;
- гарантированного применения всех мер по профилактике инфекций и борьбе с инфекциями в медицинских учреждениях во время родов и сразу после них;
- обеспечения медицинским работникам возможности охватить беременных женщин и рожениц с помощью посещений на дому, стимулирования проживающих в отдаленных районах женщин к использованию центров дородового ухода и применения стратегий мобильного здравоохранения для проведения телеконсультаций;
- обучения, защиты и оснащения медицинских работников чистыми комплектами для родов в целях оказания помощи при домашних родах там, где закрыты медицинские учреждения;
- выделения ресурсов для оказания спасающих жизни услуг и материалов в целях охраны здоровья матери и ребенка.
Хотя по-прежнему неизвестно, передается ли вирус от матери ее ребенку во время беременности и родов, ЮНИСЕФ рекомендует всем беременным женщинам:
- соблюдать меры предосторожности, чтобы защитить себя от воздействия вируса, тщательно отслеживать у себя симптомы COVID-19 и обращаться за консультациями в ближайшее специализированное учреждение при возникновении проблем или симптомов;
- принимать те же меры предосторожности, какие соблюдают и другие люди, чтобы избежать заражения COVID-19;
- соблюдать физическую дистанцию, избегать собраний людей и пользоваться онлайновыми медицинскими услугами;
- обращаться за медицинской помощью на ранней стадии, если женщины проживают в затронутых или подверженных риску районах и у них наблюдаются жар, кашель или затрудненное дыхание;
- продолжать грудное вскармливание своих детей даже в случае заражения или подозрения на заражение, поскольку вирус не был обнаружен в образцах грудного молока. Матери, зараженные COVID-19, должны носить маску при кормлении ребенка, мыть руки перед тем, как прикоснуться к ребенку, и после этого, а также регулярно очищать и дезинфицировать поверхности;
- продолжать носить новорожденного на руках и осуществлять уход за ним в контакте «кожа к коже»;
- узнать у своей акушерки или своего врача, где, по их мнению, безопаснее всего рожать, и разработать план для родов, чтобы снизить беспокойство и обеспечить возможность вовремя добраться до нужного места;
- продолжать получение медицинской поддержки, включая плановую иммунизацию, после рождения ребенка.
По оценкам, еще до пандемии COVID-19 каждый год умирали 2,8 миллиона беременных женщин и новорожденных, или 1 человек каждые 11 секунд, в основном из-за предотвратимых причин. ЮНИСЕФ призывает к незамедлительному осуществлению инвестиций для обеспечения наличия медицинских работников с соответствующей подготовкой, оснащенных необходимыми лекарственными средствами для безопасного ухода за каждой матерью и новорожденным в целях предотвращения и лечения осложнений во время беременности, родоразрешения и родов.
«В этом году День матери отмечается с особенно щемящими чувствами на душе, так как многие семьи были вынужденно разлучены во время пандемии коронавируса, – заявила Фор. – Однако это еще и время для единения, время для того, чтобы сплотить всех вместе в знак солидарности. Мы можем помочь спасти жизни, если обеспечим получение каждой беременной женщиной той поддержки, в которой она нуждается, для того чтобы безопасно родить в предстоящие месяцы».
Примечания для редактора
Анализ был проведен на основе данных из World Population Prospects 2019 («Перспективы роста численности населения в мире, 2019 год») Отдела народонаселения Организации Объединенных Наций.
В среднем доношенная беременность обычно длится в течение девяти полных месяцев или 39–40 недель.
В целях проведения данной оценки было рассчитано число рождений за 40-недельный период в 2020 году.
В настоящей оценке используется 40-недельный период с 11 марта по 16 декабря на основе оценки ВОЗ от 11 марта, согласно которой COVID-19 можно охарактеризовать как пандемию.
Интоксикация организма — причина болезней. Доктор наук об экологии тела

Специалист по необычному направлению – эндоэкологической медицине — рассказала в интервью «АиФ-Башкортостан», почему важно проводить очистку организма, как проявляют себя экологические отравления. А также поделилась результатами своих исследований проблемного в плане экологии башкирского Зауралья.

В океане токсинов
Светлана Истомина, «АиФ-Башкортостан»: Закия Сагадатовна, насколько серьёзна и актуальна проблема «экологии тела»?
Закия Терегулова: Ещё в 90-е годы ведущие учёные мира предупреждали о невиданном загрязнении внутренней среды человека, запускающем цепную реакцию заболеваний, и неспособности организма к полному самоочищению. Это можно характеризовать как кризис эндоэкологии. Причём накопление вредных веществ в организме человека наблюдается в труднодоступном для очищения околоклеточном пространстве.
— Какими путями происходит интоксикация организма?
— 80-85 % токсинов поступают в организм с пищей и водой. По официальным данным, до 60 % продуктов, особенно молочных, фальсифицированы и произведены с использованием заменителей и пищевых добавок, многие из которых не просто вредны, а опасны: они являются аллергенами, канцерогенами и т.п. Так, широко распространённые сегодня ненасыщенные трансжиры способствуют развитию атеросклероза, сахарного диабета, ускоряют старение организма. Повсеместно применяемая ПЭТ-тара в значительной мере сама является загрязнителем продуктов.
Мощная токсическая нагрузка преследует человека и в помещении: фенол-формальдегидные смолы, которые используют в производстве мебели, излучение от СВЧ-печей, кабелей, мобильных телефонов
Как не «закиснуть»?
— Как проявляют себя экологические отравления?
— Симптомы привычны: это аллергические реакции, кожный зуд, бронхоспазм, синдром хронической усталости, немотивированная головная боль, постоянные подкашливания, целлюлит, полипы, ретинопатии и др. Токсины накапливаются в лимфатической, соединительной ткани, околоклеточном пространстве, бронхолегочной системе, поэтому рутинная лабораторная диагностика не способна выявить их. Когда организм «зашлакован», перегруженные лимфосистема, печень, почки не справляются, перестают выполнять функцию очищения организма, о чём сигнализируют через боль и другие неприятные ощущения. Но многие предпочитают любой симптом, любую боль забивать лекарствами. А это ещё более усиливает интоксикацию организма, угнетает иммунную систему и ускоряет развитие заболеваний.
— Но как без лекарств справиться, например, с головной болью или гипертонией?
— На начальной стадии гипертонии результата можно добиться путем очищения сосудов, оптимизации питания и водного баланса. Головная боль тоже возникает не случайно. Для оздоровления нужны, в первую очередь, полноценное питание и качественная безопасная вода.

— Существуют ли эффективные методики очищения?
— Они просты и доступны любому человеку. Принципы очистительной диеты: ограничить, а лучше исключить белый хлеб, рафинированное подсолнечное масло, фастфуд, печенье и торты, в состав которых входят трансжиры. Рекомендую отказаться от пакетированного чая – его «крепость» и «аромат» достигаются за счёт красителей и ароматизаторов. Наш народ вообще удивляет экологической беспечностью. Например, американка не пойдет в магазин без справочника с перечнем нерекомендованных Е-добавок, мы же практически не придаём этому значения. Надо возвращаться к простым продуктам, которые составляли основу питания наших предков: репе, редьке, тыкве, травам, квашеной капусте (самая богатая органическими кислотами). В ежедневном рационе должны быть полноценные белки, источники полиненасыщенных жирных кислот омега–3 (льняное, нерафинированное подсолнечное, оливковое масло, жирная рыба, детям — рыбий жир), витамины, минералы, органические кислоты, клетчатка или пищевые волокна (отруби – для взрослого человека 35-40 гр. в день), свёкла, груша, чёрный хлеб и др.
Для детоксикации организма надо выпивать 35 мл воды на кг веса в холодное время года, 40-50 мл – летом. Непревзойденным лимфодренажным и очищающим эффектом обладает баня — через потовые железы и кожу выделяется много токсичных веществ. Эффективный метод — ходьба с небольшим грузом. Отличное средство очистки крови и нормализации лимфотока – гирудотерапия.
Территория экобедствия
— О чем говорят результаты ваших исследований влияния экологии на здоровье жителей башкирского Зауралья?
— Основные источники загрязнения в этом районе — Учалинский горно-обогатительный комбинат, его Сибайский филиал, Белорецкий металлургический комбинат, Бурибаевский ГОК и «Башкирская медь». Несовершенство технологий при низком уровне природоохранных мероприятий приводит к тому, что в окружающую среду поступает огромное количество токсичных соединений, в том числе тяжёлых металлов. В воздухе, почве, продуктах отмечаются повышенные уровни меди, цинка, никеля, кадмия, железа.

Сегодня рост первичной заболеваемости в Зауралье в 11 раз превышает среднереспубликанские показатели, а уровень общей заболеваемости сибайских детей до 14 лет выше в 1,7 раза. Для сравнения: в соседних Абзелиловском и Зилаирском районах, где нет промпредприятий, эти значения ниже средних по республике. Среди взрослого населения Сибая преобладают болезни органов дыхания (превышение в 1,3 раза), системы кровообращения (в 2,3 раза), мочеполовой системы (в 1,6 раза), крови (в 1,7 раза). Токсичные элементы содержатся в волосах, ногтях, крови жителей региона. Содержание свинца в волосах новорожденных, который они получают через плацентарный барьер, в 5-6 раз выше, чем у матери!
В зоне высокого и чрезвычайно высокого загрязнения и частные подворья, что негативно сказывается на качестве сельхозпродукции. В мясе, овощах и молочных продуктах местного производства определяется хром, никель, цинк, кадмий, свинец. В Хайбуллинском районе в мышечных тканях крупного рогатого скота отмечено превышение по меди, цинку, кадмию, свинцу. То же – в организмах людей, работающих на этих территориях.
— Что можно предпринять в этой ситуации?
— Для жителей обследованных регионов мы разработали концепцию экопротективного лечебно–профилактического питания с добавлением в продукты сорбентов и пектинов. Результаты эксперимента показали значительное снижение содержания тяжелых металлов в организме участников фокус-группы. Эта методика вполне применима и к населению других регионов.
Сегодня каждый грамотный врач, назначая пациенту лечение, начинает с очищающей диеты. Поскольку доказано, что кишечный тракт – наш второй мозг (там обнаружены клетки, аналогичные

К сожалению, практическая медицина базируется на принципах, разработанных до кризиса экологии, когда не было таких мощных техногенных, экологических и психоэмоциональных нагрузок. Но изменение течения известных болезней, «омоложение» наследственных заболеваний ломают рамки существующих представлений. Ещё в 1993 г. участники первого Международного конгресса «Проблемы экологии» одобрили меморандум, призывающий все страны внедрить в практику органов здравоохранения методы эндоэкологической реабилитации. Продвинутые специалисты начали использовать эти подходы. Надеюсь, в скором будущем мы тоже придём к этому.
Как проявляется послеродовая депрессия?
время чтения 5 мин.

У вас только что родился чудесный малыш, и вы ожидали, что вас будут переполнять только радость и нежность, вы будете буквально парить от счастья. А вместо этого вас одолевают страхи, все чувства и ощущения обострились до состояния оголённого провода, часто возникает ощущение, что вы не справитесь… Такая повышенная эмоциональность очень характерна для многих мам в первые месяцы после рождения ребенка. И дело не только в постоянном недосыпе и в том, что ваша жизнь сильно изменилась, и вам действительно нужно многому учиться буквально с нуля: налаживать грудное вскармливание, ухаживать за младенцем, налаживать новый быт для семьи. А еще и в том, что в период, пока ваш ребёнок совсем маленький и всё еще очень тесно связан с вами, ваши привычные психологические защиты ослабевают, и это нормально. Но если время идёт, а ваши переживания все больше углубляются, и вам становится тяжелее несмотря на приобретаемый опыт жизни с младенцем, возможно, вы столкнулись с послеродовой депрессией. Это вовсе не значит, что с вами что-то не так или что вы слабая, скорее это состояние можно рассматривать как физиологическое осложнение после родов. Почитайте подробнее о том, что такое послеродовая депрессия, чтобы знать ее симптомы, а также понять, как с ней бороться. Если вы наблюдаете у себя признаки депрессии, обязательно поделитесь своими опасениями с врачом.
Что такое послеродовая депрессия?
Послеродовая депрессия — это нарушение эмоциональной сферы , из-за которого в первые месяцы после рождения ребенка мама переживает сильные негативные эмоции. Ниже мы перечислим основные симптомы послеродовой депрессии.
Послеродовая депрессия может возникнуть не только после первых родов. Как правило, она начинается между первой и третьей неделей после родов. Однако некоторые женщины переживают депрессию через несколько месяцев или даже через год после рождения ребенка.
Как часто встречается послеродовая депрессия? Это намного более распространенное явление, чем принято считать, хотя точных статистических данных нет, они колеблются в довольно сильном диапазоне в зависимости от критериев оценки депрессии в разных странах. По данным разных исследований, через послеродовую депрессию проходит каждая пятая-седьмая женщина. Около половины тех, у кого диагностировали послеродовую депрессию, испытывали первые симптомы еще во время беременности. Если вы сейчас в послеродовой депрессии, помните, что вы не одиноки. Это состояние временно, его не следует скрывать, и когда вы получите помощь, и вам обязательно станет лучше.
Как долго длится послеродовая депрессия? Как и в случае с обычной депрессией, всё индивидуально. У некоторых женщин симптомы могут достигнуть пика через пару недель, потом пойти на спад и вяло проявляться на протяжении 3–12 месяцев. Чем раньше вы получите квалифицированную помощь, тем проще будет справляться с симптомами и полностью избавиться от них. Послеродовую депрессию не стоит путать с нестабильным эмоциональным состоянием после родов, которое получило название baby blues, или послеродовый блюз. Однако речь не о музыкальном произведении, а о нарушении настроения мамы. Симптомы похожи: сниженный фон настроения, плаксивость, легкая форма бессонницы, беспокойство. Но они проявляются не в столь сильной форме, и, как правило, появляются спустя пару дней после родов и сходят на нет через пару недель. Если у вас бэби блюз, смело переходите к разделу советов и рекомендаций, и вы точно почувствуете себя лучше. Послеродовую депрессию также нельзя путать с довольно редким аффективным расстройством, которое называется послеродовой психоз. Тут симптомы намного более тяжелые и включают в себя галлюцинации.
Послеродовая депрессия: признаки и симптомы
Чтобы понять, есть ли у вас послеродовая депрессия или нет, внимательно прислушайтесь к себе. Вот признаки послеродовой депрессии: