Причины и диагностика набухания молочных желез у мальчиков подростков
Подросток: каковы норма и отклонения полового развития
Определяем темпы взросления в пубертатаный период
Акселерация – ускорение физического взросления у мальчиков и девочек – беспокоит медиков и психологов последние полтораста лет. Дети становятся выше, раньше обзаводятся усиками или бюстом, но, к сожалению, созревание головного мозга отстает от роста тела, а ранние гормональные бури приводят к непредвиденным последствиям. На что следует обратить внимание у пубертатных подростков?
В организм каждого человека встроены биологические часы. Они регулируют рост и развитие, подключение и увядание различных функций – так младенец ищет грудь и сосет палец, подросток бурно растер, а у стариков седеют волосы и покрывается морщинами кожа. Команду к переменам дает гипоталамус – участок мозга, заведующий деятельностью эндокринной системы, а гипофиз – железа, расположенная в мозгу – выделяет необходимые для запуска процесса гормоны. Каждый переходный период дается организму нелегко, требует времени на адаптацию к новым возможностям. Но пубертат протекает особенно сложно – слишком много перемен подстерегает неокрепшее детское тело.
Мальчишки и девчонки.
Пубертатный период можно разделить на три этапа – препубертат (7-9 лет у девочек, 8-10 у мальчиков), собственно пубертат (10-15 лет у девочек, 11-16 у мальчиков) и взросление (15-18 у девушек и 17-21 у мальчиков). В первый период организм готовится к будущим изменениям, копит силы и запасы, во втором начинается активный рост, работа половых желез, изменения фигуры по женскому или мужскому типу, изменение голоса, характера, появление «взрослых» хронических заболеваний и ремиссия некоторых детских. Третий период – закрепление приобретенных признаков, стабилизация изменений, прекращение роста, начало половой жизни и деторождение.
Девочки «стартуют» на 1-2 года раньше мальчиков и на 1-2 года раньше останавливаются. В 10-11 лет у них набухают соски и околососковый кружок, затем начинает увеличиваться грудь, расширяются бедра, появляется оволосение в паху, под мышками, реже на ногах и лице, и, наконец, наступает менархе – первая менструация.
У мальчиков в 11-12 лет тоже на время набухают грудные железы, начинают расти пенис и яички, появляется оволосение в подмышках, паху, на лице. Возникает половое влечение, эрекции, а спустя 1,5-2 года после начала созревания – поллюции (семяизвержение во сне) и эякуляция.
В пубертатный период и у мальчиков и у девочек возникают одни и те же проблемы со здоровьем. Воспаляются сальные железы, особенно на лице, спине, плечах и ягодицах, кожа становится слишком жирной. Появляются боли в суставах и мышцах, легкие нарушения координации, особенно если ребенок быстро прибавляет в росте. Возможны головокружения, обмороки, повышенная утомляемость, особенно во время первых менструаций. Не редкость боль в грудных железах, внизу живота перед месячными.
Подростковые бунты и изменения характера во многом имеют гормональную природу. Как только в кровь начинают поступать большие дозы тестостерона или эстрогенов, у детей начинает скакать настроение, они становятся то беспричинно буйными, то слезливыми, легко гневаются и впадают в эйфорию. К сожалению, это не лечится, можно лишь смягчить гормональную бурю здоровой диетой, с минимальной возрастной нормой калорий, исключающей «легкие» углеводы, шоколад, кофе, кока-колу и избыток жиров. В период активного роста всем подросткам необходимо потреблять много кальция и белков (молоко, творог, рыба), а девочкам – железа (печень, красное мясо, гранатовый сок). Юношам и девушкам, которые особенно тяжело переживают пубертат, рекомендуются курсы витаминов, адаптогенов (янтарная кислота, лимонник, эхинацея) и растительные успокоительные средства (валериана, пустырник, мята).
Сложности перехода
Как уже было сказано, пубертатный период работает «спусковым крючком» для многих заболеваний. Довольно часто возникает первый приступ гастрита, холецистита, дискинезии желчных путей, диабета, мигрени, появляется близорукость, наступает декомпенсация врожденного и не диагностированного вовремя порока сердца. Недостаток кальция и физических упражнений, неудобная обувь, слишком тяжелые портфели могут вызвать сколиоз и плоскостопие.
11-15 лет – возраст ювенильной (подростковой) онкологии (лейкемия, лимфомы, саркомы). В этом же возрасте проявляет себя и подростковая шизофрения. Зато многие дети «перерастают» астматический бронхит, энурез, энкопрез, аденоиды, у них ослабевают аллергические реакции, уходит небольшое ожирение.
Существуют и типичные подростковые недуги.
Акне – распространенное воспаление сальных желез, поражающее всю кожу лица.
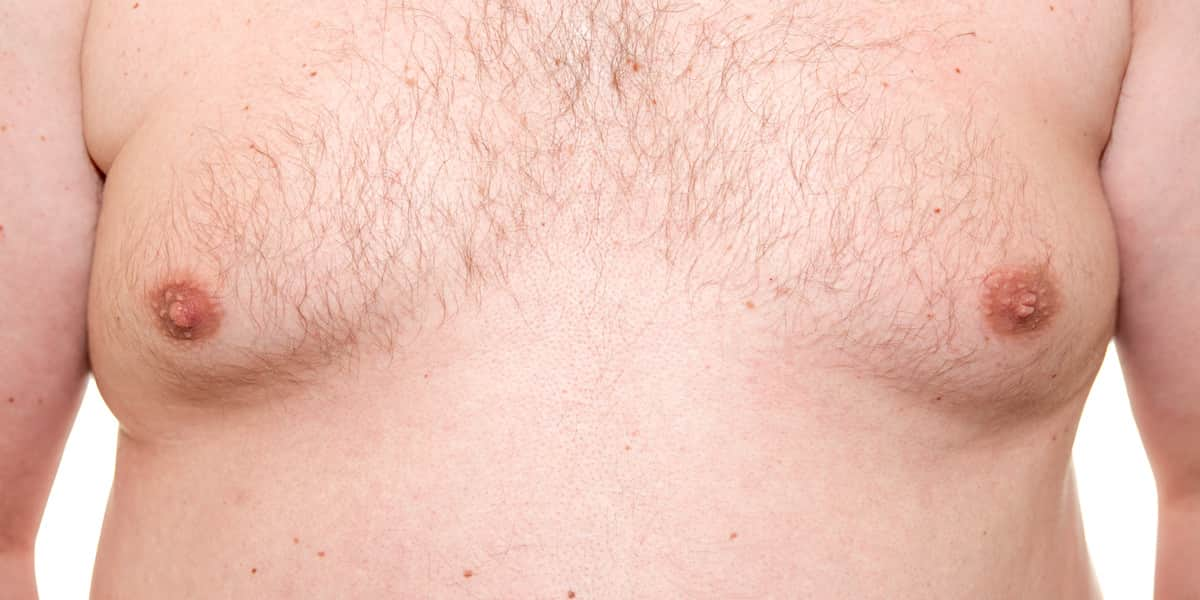
Гинекомастия – болезненное увеличение грудных желез у мальчиков, особенно полных и страдающих от недостаточной выработки тестостерона.
Гирсутизм – избыточное оволосение. Если у девочки появляются «усики», волоски на сосках и вдоль белой линии живота, следует обязательно обратиться к эндокринологу.
Меноррагии – излишне обильные и длительные менструации. В первый год цикла могут сопровождаться метроррагиями – несвоевременными кровотечениями.
За здоровьем подростка надо тщательно наблюдать, следя, чтобы он правильно питался и достаточно отдыхал. Раз в год полезно сдавать анализы мочи и крови, проходить диспансеризацию. При любых проблемах со здоровьем, особенно если они сочетаются с повышенной утомляемостью, сонливостью, появлением гематом или кровотечений, обмороками, рвотами, повышенной возбудимостью, судорогами, нужно обязательно обратиться к врачу.
Спешка и опоздание
Порой случается, что биологические часы дают сбой. Если у девочки половое созревание начинается в 8 лет и раньше, а у мальчика до 9 лет – это слишком рано. Организм ещё не готов к изменениям, он не накопил достаточно сил. Преждевременное созревание может вести к раннему климаксу, угасанию функции половых желез. Раннее начало сексуальной жизни опасно для здоровья и вредит будущему ребенка, особенно если приводит к нежелательной беременности. Самой юной в мире маме, Лине Медина из Перу, на момент рождения сына исполнилось всего 5 лет 7 месяцев, а 9-10 летние мамы, увы, уже не редкость.
Преждевременное половое созревание вызывается или естественными причинами или болезнью. Естественное протекает так же, как пубертат у более старших детей и по той же схеме – сперва увеличение молочных желез, потом оволосение и т.д. Многие врачи считают, что виной тому – гормональные добавки, которыми пичкают свиней, коров и кур (мясо потом попадает в пищу), вещества, входящие в состав пластмасс и пластиковых упаковок, и избыток калорий в еде.
Преждевременное половое созревание, вызванное болезнью, не проходит стадии пубертата последовательно. У девочки вдруг начинаются менструальноподобные кровотечения из половых органов, у мальчика – эрекция и влечение к противоположному полу, или, наоборот, рост груди и оволосение по женскому типу. Причин для этого много и все они довольно серьёзные – эндокринные нарушения, опухоли головного мозга, гипофиза, надпочечников и половых органов. Поэтому при появлении первых признаков преждевременного созревания надо обратиться к врачу. А для предотвращения раннего пубертата лучше не перекармливать детей, особенно девочек, сластями, следить за их весом и обеспечивать физической нагрузкой.
Возможна и обратная ситуация – задержка полового развития, когда в 14-15 лет у девочки едва-едва намечается грудь, и практически нет растительности на теле, а у мальчика пенис остается детским. В некоторых случаях такое опоздание остается в границах нормы – если подросток астенического телосложения (высок и худ) и родители у него такие же, если он перенес тяжелую болезнь, много занимался спортом, сидел на строгой диете. У девочек расстройство также может быть вызвано анорексией. Но когда в 15-16 лет никаких признаков созревания нет, проконсультироваться с врачом просто необходимо – такая задержка может быть вызвана генетическими заболеваниями, вызывающими отклонение в развитии. Отдельной консультации требует девушка с выраженным оволосением, сформировавшимися молочными железами, но без менструаций – это может быть вызвано заращением девственной плевы или отсутствием матки при работающих яичниках.
Пубертатный период – один из самых важных в развитии человека, от его прохождения зависит физическое и психическое здоровье на протяжении всей жизни. Родители, будьте внимательней к своим подрастающим детям!
ПЕДИАТРИЧЕСКИЕ АСПЕКТЫ ГИНЕКОМАСТИИ
ГОУ ВПО «Саратовский государственный медицинский университет им. В.И. Разумовского» (г. Саратов)
В статье представлены теоретические сведения о гинекомастии – увеличении молочных желез у мужчин. Представлены также собственные данные наблюдения 22-х мальчиков-подростков, среди которых 20 – с пубертатной гинекомастией и двое юношей – с патологической гинекомастией.
Ключевые слова: педиатрия, юноши, гинекомастия, молочная железа
Гинекомастия (с латинского genes – женщина, mastos – грудь, молочная железа – женская грудь) – видимое или определяемое при пальпации увеличение молочных желез у лиц мужского пола – может являться физиологическим проявлением пубертатного периода или свидетельствовать о патологических нарушениях, связанных с нарушением синтеза, метаболизма и инактивации эстрогенов [1, 2, 4]. В любом случае показано обследование и диспансерное наблюдение пациентов с гинекомастией [1, 2, 4]. Педиатр, как специалист первичного звена здравоохранения, должен уметь диагностировать и знать тактику действий при гинекомастии.
У мальчиков пубертатного возраста увеличение молочных желез встречается, по данным различных авторов, от 40 до 75 % [1, 2, 4]. Размер молочной железы при гинекомастии может составлять от 1-го до 10 см, в среднем, около 4 см. Выделяют несколько пиков заболеваемости гинекомастией. Первый, неонатальный, связанный с действием эстрогенов матери; второй, пубертатный, в который развитие молочных желез ассоциируют с физиологическим снижением уровня свободного тестостерона, повышением уровня эстрадиола и ГСПГ (глобулин, связывающий половые гормоны). Третий пик приходится на возраст 50–80 лет. Различают ложную (преобладание жировой ткани) и истинную гинекомастию (преобладает железистая ткань); симметричную (увеличение обеих желез) и асимметричную гинекомастию (увеличение одной железы). Гинекомастию, прежде всего, следует дифференцировать с раком молочной железы, который встречается у лиц мужского пола в 100 раз реже, чем у женщин и клинически может проявляться синдромом втяжения соска (в 50 % случаев), фиксацией кожи над опухолью (30 %), изъязвлением кожи над опухолью (30 %), фиксацией опухоли к большой грудной мышце (15 %), увеличением регионарных лимфатических узлов (15 %).
Гинекомастия возникает вследствие гормональных нарушений – абсолютного или относительного повышения уровня эстрогенов. Абсолютное повышение уровня эстрогенов отмечается при приеме лекарственных средств, содержащих эстрогены; развитии опухоли из клеток Лейдига (редкий вид опухоли яичек, синтезирующих эстрадиол, в 90 % случаев опухоль доброкачественная); опухолей, синтезирующих эстрогены – редкие, чаще доброкачественные новообразования; опухолей, продуцирующих хорионический человеческий гормон (ХГЧ) (опухоли яичек и карциномы различных локализаций). Относительное повышение уровня эстрогенов отмечается при возрастном гипогонадизме – снижении секреции тестостерона яичками; первичном гипогонадизме – синдроме Клайнфельтера; гипогонадотропном гипогонадизме – снижении синтеза тестостерона при сохранении выработки надпочечниками эстрогенов (развивается относительная гиперэстрогенемия). Относительное повышение уровня эстрогенов развивается при синдроме «возобновленного кормления» после долгого недоедания; почечной недостаточности и проведении диализа, при которой повышен уровень лютеинизирующего гормона (ЛГ), эстрадиола (Э), пролактина (П) и снижен уровень тестостерона (Т); хронической печеночной недостаточности (когда снижение метаболизма андрогенов в печени приводит к повышению ароматизации андрогенов в эстрогены, увеличению уровня ГСПГ соответственно снижению уровня свободного Т); гипертиреозе (гинекомастия обусловлена повышением ГСПГ и усилением активности ароматизации андрогенов в эстрогены); гиперпролактинемии (стимулирует пролиферацию эпителиальных клеток молочной железы и подавляет выработку гонадотропинов, что приводит к возникновению вторичного гипогонадизма и развитию гинекомастии), а также ВИЧ-инфекции, которая приводит к гиперпролактинемии и симметричной гинекомастии, ятрогенная гинекомастия и наркомания. Ятрогенная гинекомастия связана с приемом лекарственных средств (наркотические анальгетики, спиронолактон, сердечные гликозиды, фенотиазины, цитостатики, циметидин).
Механизм развития гинекомастии связывают с пролиферацией ранее неактивной железистой ткани молочной железы вследствие преобладания действия эстрогенов, а также гиперплазией жировой ткани.
Выделяют несколько стадий гинекомастии: развивающуюся (начальная стадия продолжительностью 4 месяца, на которой возможен регресс), промежуточная (созревание ткани молочной железы, продолжительностью до 4 месяцев, обратное развитие или регресс возможен, но затруднителен) и фиброзная стадия, характеризующаяся появлением в молочной железе зрелой соединительной ткани, отложением жировой ткани вокруг железистой и невозможность обратного развития молочной железы (регресса).
При выявлении подростка с гинекомастией следует тщательно собрать анамнез (длительность существования увеличения молочной железы, наличие жалоб на боли, прием лекарственных средств, изменение массы тела). При осмотре обращают внимание на симптомы тиреотоксикоза, проводят пальпацию молочных желез, живота (для исключения спленомегалии, гепатомегалии, увеличения надпочечников), осматривают наружные половые органы и оценивают половое развитие. Пациенты с гинекомастией должны проходить полное обследование (биохимический анализ крови с определением уровня креатинина, печеночных ферментов; исследования уровня гормонов – общего тестостерона, ГСПГ, Э, ЛГ, фолликулостимулирующего гормона (ФСГ), П, дегидроэпиандростерона-сульфата (ДГЭА-С), тиреотропного гормона (ТТГ), свободного тироксина (Т4), бета-ХГЧ; по показаниям проводится маммография или УЗИ молочных желез, ТАБ – тонкоигольная аспирационная биопсия).
Лечение гинекомастии зависит от ее этиологии. Пубертатная гинекомастия не требует терапии и регрессирует самостоятельно через 2–3 года от начала пубертатного периода. Показанием к хирургическому лечению является персистирующая пубертатная гинекомастии (сохранение увеличения молочной железы более 5 см в течение 3 и более лет) [4].
Пациенты и методы. Под наблюдением находились 22 юноши с гинекомастией (средний возраст – 14,9 ± 1,5 года). Проводились сбор анамнеза, общий клинический осмотр, УЗИ молочных желез, исследование уровня гормонов методом иммуноферментного анализа: П, ЛГ, ФСГ, Т, ТТГ, свободного Т4, ДГЭА-С и Э. Все исследования проводились в соответствии с требованиями Хельсинской декларации [3].
Результаты. В 20-ти (91 %) клинических случаях была диагностирована пубертатная (юношеская) гинекомастия (17 – двусторонняя и 3 – односторонняя), у одного пациента – патологическая (ятрогенная) – была связана с приемом цитостатиков по поводу заболевания крови, у другого юноши – микропролактиномой. Биохимический анализ крови и уровень гормонов у пациентов с юношеской гинекомастией были нормальными. Средний уровень гормонов составил: П – 141,3 ± 92,0 (норма 53–360,0 мМе/л); ЛГ – 1,4 ± 0,7 (норма 0,8–7,6 МЕ/л); ФСГ – 1,5 ± 0,4 (норма 0,7–11,1 МЕ/л); Т – 14,8 ± 2,5 (норма 3,5–21,4 нмоль/л); ТТГ – 1,9 ± 0,2 (норма 0,4–4 мЕд/л); свободный Т4 – 15,2 ± 2,3 (норма 10–25 пмоль/л); ДГЭА-С – 3519,2 ± 1791,8 (норма 1200–9600 нмоль/л) и Э – 54,8 ± 20,2 (норма 20–130 пмоль/л). Эхо-картина молочных желез при юношеской гинекомастии выглядела следующим образом: ткань желез была представлена жировыми дольками (участки гипоэхогенности) и опорной (соединительнотканной) стромой (гиперэхогенные участки).
Пациенты с патологической гинекомастией были обследованы и получили этиопатогенетическое лечение в профильных клиниках. Пациенты с юношеской гинекомастией осматривались один раз в 6–12 месяцев, показаний к хирургическому лечению не было, регресс отмечался в возрасте 17–18 лет.
Выводы. У юношей в большинстве случаев диагностируется пубертатная, т. е. физиологическая гинекомастия, не требующая специального лечения, но предполагающая диспансерное наблюдение. Знание проблемы гинекомастии в педиатрической практике актуально наличием различных этиологических факторов увеличения молочных желез у лиц мужского пола.
Список литературы
- Дедов И. И. Руководство по детской эндокринологии / И. И. Дедов, В. А. Петеркова. – М. : Универсум Паблишинг, 2006. – 600 с.
- Дедов И. И. Половое развитие детей : норма и патология / И. И. Дедов, Т. В. Семичева, В. А. Петеркова. – М., 2002. – 232 с.
- Хельсинская декларация всемирной медицинской ассоциации: рекомендации для врачей по проведению биомедицинских исследованиях на людях // Клин. медицина. – 2000. – № 9. – С. 13–16.
- Эндокринология : национальное руководство / Под ред. И. И. Дедова, Г. А. Мельниченко. – М. : ГЭОТАР-Медиа, 2008. – 1072 с.
Учредитель: Федеральное государственное бюджетное образовательное учреждение высшего образования «Новосибирский государственный медицинский университет» Министерства здравоохранения Российской Федерации (ФГБОУ ВО НГМУ Минздрава России)
Государственная лицензия ФГБОУ ВО НГМУ Минздрава России
на образовательную деятельность:
серия ААА № 001052 (регистрационный № 1029) от 29 марта 2011 года,
выдана Федеральной службой по надзору в сфере образования и науки бессрочно
Свидетельство о государственной аккредитации ФГБОУ ВО НГМУ Минздрава России:
серия 90А01 № 0000997 (регистрационный № 935) от 31 марта 2014 года
выдано Федеральной службой по надзору в сфере образования и науки
на срок по 31 марта 2020 года
Адрес редакции: 630091, г. Новосибирск, Красный проспект, д. 52
тел./факс: (383) 229-10-82, адрес электронной почты: mos@ngmu.ru
Выпуск сетевого издания «Медицина и образование в Сибири» (ISSN 1995-0020)
прекращен в связи с перерегистрацией в печатное издание «Journal of Siberian Medical Sciences» (ISSN 2542-1174). Периодичность выпуска — 4 раза в год.
Архивы выпусков «Медицина и образование в Сибири» доступны на сайте с 2006 по 2016 годы, а также размещены в БД РИНЦ (Российский индекс научного цитирования) на сайте elibrary.ru.
Средство массовой информации зарегистрировано Федеральной службой по надзору в сфере связи, информационных технологий и массовых коммуникаций (Роскомнадзор) —
Свидетельство о регистрации СМИ: ПИ № ФС77-72398 от 28.02.2018.
© ФГБОУ ВО НГМУ Минздрава России, 2020
22.05.2017
Сетевое издание «Медицина и образование в Сибири» преобразовано в печатное издание «Journal of Siberian Medical Sciences». Дата перерегистрации: 18.05.2017. Свидетельство о СМИ: ПИ № ФС 77-69793.
Подробнее >>
03.04.2017
С 2017 года Издательско-полиграфическим центром НГМУ осуществляется выпуск печатного издания «Сибирский медицинский вестник».
Подробнее >>
08.02.2016
Уважаемые авторы! Открыт прием статей во 2-й номер 2016 года (выход номера — середина мая 2016 г.).
Подробнее >>
11.01.2016
Уважаемые авторы! Продолжается прием статей в 1-й номер 2016 года (выход номера — конец февраля 2016 г.).
Подробнее >>
28.12.2015
Уважаемые авторы! Сетевое издание входило в Перечень ВАК до 30 ноября 2015 г. Работа по включению издания в новый Перечень ВАК продолжается.
Информация о формировании Перечня ВАК
Подробнее >>
Самообследование молочных желез

Доктор Чэнь Михаил Николаевич рекомендует — самообследование молочных желез.
Первый и очень важный этап медицинской помощи на поле боя — оказание само-и взаимопомощи. Действительно: пока дело дойдет до квалифицированного врача, можно многое успеть. Успеть помочь — или успеть упустить возможность спасения.
А в мирной жизни?
Тут постоянно идет своя война, и главный враг человека — раковая опухоль. Нынешняя статистика онкозаболеваемости и смертности не внушает оптимизма. И если мужчин чаще убивает рак легких, простаты или прямой кишки, то женщин — рак груди. Убивает, калечит, приводит в ужас. Сильный и опасный враг. А нужно ли самообследование? Судьбу не обманешь. Да, заболеваемость раком велика, причем с каждым прожитым годом риск растет. Но ведь есть и другая статистика. Успехи медицины давно отменили непреложное древнее правило: «Рак — это приговор». Знаете ли вы, что при раннем обнаружении рака груди полное излечение возможно в 94% случаев? Известно ли вам, что из десяти случаев выявленных патологических изменений в молочной железе девять — заслуга самих пациенток? Не становитесь «десятой женщиной», ваше здоровье — буквально в ваших руках. Проводя самообследование, не впадайте в панику: «А вдруг я что-нибудь найду?» Будьте уверены и спокойны: «Если я что-нибудь найду, я смогу вовремя получить помощь». Это просто профилактическая процедура — вроде чистки зубов. Страшного ничего нет, но от многих бед избавляет.
Кто нуждается в самообследовании? Как часто его нужно проводить? Регулярное самообследование необходимо каждой женщине: начиная со старших классов школы — и до глубокой старости. Самообследование нужно проводить раз в месяц. Если вы не входите в группу риска, можно и раз в два-три месяца.
Самообследование молочной железы.
Ежемесячное самообследование молочных желёз рекомендуют проводить всем женщинам начиная с 20 лет. Цель самообследования – повышение внимания женщин к состоянию груди и своевременному обращению к врачу при выявлении патологических изменений в молочных железах.
Проводить самообследование лучше всего в один и тот же день менструального цикла, так как в течение этого периода в структуре молочной железы и ее размерах происходят изменения. Наиболее подходящее время для этой процедуры – 5 – 6-й день от начала менструации, когда молочная железа находится в расслабленном состоянии. Во время менопаузы данную процедуру необходимо проводить в один и тот же день каждого календарного месяца. Это мероприятие женщина должна проводить ежемесячно, но не чаще, иначе изменения всякий раз могут быть слишком незначительными, чтобы их можно было заметили.
Процедура самообследования состоит из шести этапов, однако при правильном и последовательном выполнении она занимает немного времени.
• Первый этап — осмотр белья. Одним из признаков того, что в молочной железе происходят изменения могут быть выделения из соска. Незначительные выделения из соска могут остаться незамеченными на его поверхности, но оставлять следы на бюстгальтере.необходимо тщательно его осмотреть: нет ли на нем следов выделения из соска в виде кровянистых, бурых, зеленоватых или желтоватых пятен, корочек.
• Второй этап — общий вид молочных желез. Необходимо раздеться до пояса и встать перед зеркалом. Затем свободно опустить руки. Осмотрите в зеркале каждую молочную железу. не отмечаются ли какие-то изменения их величины, формы и контуров (учтите, что иногда одна железа может быть немного больше другой, это нормально). Обязательно обратить внимание на симметричность обеих молочных желез: расположены ли они на одном уровне, равномерно ли они перемещаются при поднятии и заведении рук за голову, наклонах туловища, поворотах налево и направо. Обратите внимание, не отмечается ли фиксация или смещение одной из молочных желез в сторону. После этого поднимите руки вверх перед зеркалом и еще раз осмотрите по очереди каждую молочную железу, обращая внимание на то, смещаются ли они кверху, книзу или в стороны. Обратите внимание на возможные изменение формы желез с образованием возвышений, западаний, втягивания кожи или области соска. Посмотрите, не появляются ли при этих действиях из соска капели жидкости.
• Третий этап — состояние кожи. На этом этапе проверяется состояние кожи, покрывающей молочные железы. Необходимо проверить эластичность кожи, как хорошо она собирается в складку. Обратите внимание на изменения цвета кожи, наличие покраснения всей ее поверхности или отдельных участков, нет ли на ней опрелости, сыпи, изменений в виде «лимонной корки». Прощупайте кожу на предмет ее уплотнений, набухания, наличия ямочек или бугорков на ее поверхности, втянутости, язвочек или сморщенности кожи. При этом брать ткань молочной железы в складку между пальцами не следует, так как из-за ее дольчатого строения у женщины может создаться ошибочное впечатление наличия в ее толще опухолевого уплотнения. Молочные железы рекомендуется прощупывать стоя поверхностью ладони с сомкнутыми пальцами.
• Четвертый этап — ощупывание молочных желез в положении стоя.. Если женщина проводит это обследование в комнате, рекомендуется использовать крем или лосьон. Обследование левой молочной железы проводится при этом правой рукой, а правой – левой рукой. Ощупывание проводится подушечками пальцев, а не их кончиками. Для этого сомкните три или четыре пальца. Затем начните ощупывание круговыми проникающими движениями. Большой палец в таком ощупывании не участвует. При больших размерах молочной железы ее надо поддерживать противоположной рукой. Сначала проводится так называемое поверхностное прощупывание, при этом подушечки пальцев не проникают в толщу молочной железы. Это дает возможность выявить небольшие неглубокие образования, расположенные непосредственно под кожей. После этого проводится глубокое ощупывание, когда подушечки пальцев последовательно постепенно достигают ребер. Такое ощупывание необходимо проводить от ключицы до нижнего края ребер и от грудины до подмышечной линии, включая и область подмышек, где можно обнаружить увеличенные лимфоузлы.
• Пятый этап — ощупывание молочных желез в положении лежа. Данный этап является наиболее важной частью самообследования молочных желез, потому что только этим способом можно хорошо прощупать все их ткани. Ощупывание проводится лежа на твердой, плоской поверхности. Под обследуемую железу можно подложить какой-нибудь валик или жесткую подушечку. Руку следует вытянуть вдоль туловища или завести за голову. На этом этапе имеются два метода ощупывания:
o Метод квадратов:когда вся поверхность передней грудной стенки от ключицы до реберного края и молочная железа мысленно делятся на небольшие квадраты. Ощупывание молочных желез проводится последовательно в каждом квадрате сверху вниз.
o Метод спирали: когда прощупывание молочной железы проводится по спирали, начиная от подмышки и доходя до соска. Подушечками пальцев совершаются круговые движения, перемещаясь в направлении соска.
• Шестой этап — обследование соска молочной железы. Проводя осмотр сосков необходимо определить не изменены ли их форма и цвет, нет ли в их области втянутости, мокнутий, изъязвлений или трещин. Необходимо прощупать сосок и область под соском, так как в этой области может быть опухоль.В конце самообследования необходимо осторожно взять сосок большим и указательным пальцами и надавить на него, обращая внимание на то, имеются ли из него выделения и их характер, если они есть.
Однако помните, что самообследование — не замена профилактических врачебных осмотров. Вы чистите зубы ежедневно — но дважды в год посещайте стоматолога. Следите за состоянием груди — но раз в год (а с возрастом — раз в полгода) обращайтесь к маммологу, хирургу-онкологу или гинекологу. Просто для того, чтобы он подтвердил, что все в порядке. Ведь у него на вооружении имеются знания, опыт и высокоинформативные методы обследования (УЗИ, маммография и другие).
Если же Вам кажется, что происходит что-то необычное, откладывать визит к специалисту нельзя: лучше перестраховаться, чем упустить драгоценное время.
В каких случаях следует срочно обращаться к маммологу?
За помощью к врачу маммологу следует обратиться при наличии одного или нескольких признаков:
Болезненные ощущения в груди. Очень часто боль наблюдается в результате гормонального сбоя, перестройки организма и обостряется в определенные дни цикла. Как правило, это не представляет опасности и проходит без врачебной помощи через несколько дней. Если болевой синдром наблюдается на протяжении длительного времени только в одной груди, усиливается во время надавливания или нажатия, стоит без промедления обратиться в медицинское учреждение к маммологу.
Наличие выделений. Любого рода выделения, не связанные с лактацией или определенным периодом менструального цикла, должны вызвать подозрения у женщины и во избежание патологий и осложнений стоит пройти диагностику и обследования у маммолога.
Образование уплотнений в груди или подмышечной впадине. Наличие данного признака может быть свидетельством развития сложного опухолевого заболевания, которое может привести к необратимым последствиям. Уплотнения могут быть твердыми с четко очерченными краями или более мягкими.
Изменение размера груди, набухание сосков, их чрезмерная болезненность или покраснение являются показанием к посещению маммолога.
Не стоит откладывать посещение кабинета маммолога после травмы груди или переохлаждения.
Гинекомастия у мужчин и женщин – как избавиться?
Гинекомастия – увеличение у мужчин одной или обеих грудных желез по причине разрастания жировой либо железистой ткани. Железы в диаметре при этой патологии могут достигать 15 см. Встречается юношеская гинекомастия (в возрасте около 14 лет у мальчиков, до 70%), у молодых (40%), у пожилых и престарелых (до 70%). У женщин как таковая гинекомастия диагностируется редко, потому что постоянный рост молочных желез – вариант нормы. О патологии говорят, когда их объем превышает 400 см 3 , в других случаях это гипертрофия.
Причины возникновения
У мужчин грудные железы – недостаточно развитый орган, который состоит из жира и железистой ткани. Если в организме начинают преобладать эстрогены, ткани теряют чувствительность к тестостерону. Как следствие, молочные железы растут по женскому типу, то есть разрастается железистая ткань. Отложение же жира провоцируется аденомой гипофиза. Другие причины:
- повышенное выделение пролактина;
- нарушенные обменные процессы;
- сердечно-сосудистая недостаточность;
- локальные травмы;
- ВИЧ;
- интоксикация организма;
- почечная недостаточность;
- цирроз;
- прием определенных медикаментов;
- алкоголизм, наркомания.
У женщин патология может развиваться по 4-м основным причинам:
- ожирение;
- беременность и период лактации;
- прием некоторых лекарств (глюкокортикостероиды, анаболики и др.);
- гормональный сбой.
Симптомы
Для мужчин характерна следующая симптоматика:
- увеличение молочных желез до 15 см в размере и массе – до 150 г;
- увеличение ареолы (до 3 см), соска, повышение пигментации, молочнообразные выделения (редко);
- чувствительность сосков на фоне безболезненности груди;
- чувство давления, распирания молочных желез
У женщин основной симптом – это увеличение груди с одной или двух сторон. Чаще встречается двухсторонняя форма патологии. Это простой вид заболевания. Однако бывает узловая разновидность, для которой характерны, кроме увеличения груди:
- болевой синдром;
- уплотнения;
- выделения из сосков, в том числе и с кровью.
Диагностика
У мужчин
Врач осматривает пациента, пальпирует яички и молочные железы, собирает анамнез. Затем проводятся анализы для гормонального обследования. Это сдача крови на ФСГ, эстрадол, ХГЧ, тестостерон, пролактин, ЛГ и др. Чтобы исключить опухоли, назначают КТ, рентгенографию, УЗИ мошонки. При подозрении на рак проводят УЗИ, биопсию.
У женщин
Проводится тщательный осмотр и пальпация пациентки в положениях лежа на спине, боку, стоя. Далее назначается маммография, УЗИ, дуктография, МРТ. При подозрении на рак необходима биопсия.
Классификация гинекомастии
Истинная
При таком типе гинекомастии аномально разрастается строма и железистая ткань. Подразделяется на три вида:
- у детей до одного года и новорожденных, для которых характерно увеличение грудных желез в 60-90% случаев в связи с попаданием в организм материнских гормонов еще в утробе;
- подростковая (30-60% случаев), преимущественно возникающая в 13-14 лет в виде двухстороннего увеличения ввиду гормональной незрелости;
- у пожилых, связанная с гормональной перестройкой.
Ложная (псевдо гинекомастия)
Происходит активное отложение жира в зоне молочных желез.
Почему опасно запускать заболевание?
Отсутствие лечения или малая эффективность консервативной терапии приводят к длительному существованию патологии. В ходе ее развития повышается риск перерождения болезни в рак.
Важно! Обычно первые изменения поддаются медикаментозному лечению. Однако на принятие мер есть не более 4 месяцев. Поэтому следует немедленно обратиться к врачу при первых симптомах, чтобы избавиться от гинекомастии как без хирургического вмешательства, так и последствий.
Методы лечения
Гинекомастия физиологических видов не требует у мужчин специализированного лечения, проходит без операции и приема медикаментов.
Медикаментозная терапия предполагает применение гормональных препаратов. Если на их фоне нет улучшений, проводится пластическая операция:
- мастэктомия, совмещенная с липосакцией;
- мастэктомия, сохраняющая контур ареолы;
- эндоскопическая мастэктомия, проводимая при малых увеличениях размера.
Аналогичный подход к лечению практикуется у женщин.
К какому врачу обратиться для лечения?
Сначала нужно посетить терапевта, который проводит предварительный осмотр и сбор анамнеза. После этого врач дает направление чаще всего к эндокринологу. При подозрениях на рак пациенту необходимо получить консультацию онколога и хирурга.
! Хирургическое лечение гинекомастии в нашей клинике — подробнее об операции по уменьшению груди и стоимости процедуры
Гинекомастия
Увеличение одной или обеих молочных желез у мальчиков или мужчин, связанное с неопухолевой гипертрофией железистой ткани, иногда с гипертрофией жировой ткани. Гипертрофия только жировой ткани называется липомастией.
Патомеханизм и причины
1) увеличение концентрации свободного (биологически активного) эстрадиола относительно свободного тестостерона в крови в результате:
а) увеличения биосинтеза эстрогенов (в период полового созревания [физиологическое], новообразования яичек [продуцирующие эстрогены или гонадотропины], при гипертрофии или опухоли надпочечников);
б) уменьшение синтеза андрогенов (при гипогонадизме или у пожилых мужчин);
в) увеличение синтеза в печени белка, связывающего половые стероиды (ГСПГ; напр., при гипертиреозе);
г) замедленный метаболизм эстрогенов и андрогенов (напр., цирроз печени или хроническая почечная недостаточность);
2) локально увеличенная активность ароматазы (фермент, который превращает тестостерон в эстрадиол), напр., при ожирении;
3) чрезмерная чувствительность молочной железы к эстрогенам;
4) врождённый дефект андрогенового рецептора или блокирование его экзогенными факторами, напр., антиандрогенными ЛС (спиронолактон, кетоконазол, эналаприл, верапамил, ранитидин, омепразол).
Классификация по времени проявления и наиболее частые причины:
1) у мальчиков в возрасте 13–14 лет — гинекомастия подростковая;
2) у мужчин в зрелом периоде — гинекомастия, сохранившаяся с периода полового созревания, идиопатическая, медикаментозная, или как симптом гормональных нарушений или других заболеваний (симптоматическая), напр., опухоли;
3) гинекомастия у мужчин в периоде старения — из-за гормональных изменений или симптоматическая.
1. Анамнез и объективное обследование: лекарственный анамнез. Определите скорость увеличения молочных желез, а также наличие боли и чувство напряжения молочных желез. Обследуйте внимательно молочные железы (плотность, эластичность, подвижность железистой ткани по отношению к окружающим тканям; небольшим нажатием убедитесь, нет ли выделений из соска), яички, наружные половые органы и периферические лимфатические узлы. Проверьте наличие симптомов гипертиреоза и гиперкортицизма, печеночной и почечной недостаточности, а также опухолей ЦНС.
2. Дополнительные методы исследования:
1) лабораторные исследования — морфология периферической крови, определение показателей функции печени и почек, а также уровня эстрадиола, общего тестостерона, пролактина, ФСГ, ЛГ и ТТГ в сыворотке крови, в случае подозрения на наличие опухолей из половых клеток определите их маркеры;
2) визуализирующие исследования — УЗИ обеих молочных желез (чтобы исключить опухоль молочной железы и дифференцировать гинекомастию с липомастией) и яичек (поиск опухоли), в случае подозрения на гормонально-активные опухоли — УЗИ, КТ или МРТ надпочечников, МРТ гипофиза, РГ грудной клетки;
3) биопсия молочной железы — в случае подозрения на рак молочной железы (особенно, если образование неподвижно относительно окружающих тканей и имеет неоднородную структуру).
Гинекомастия
Подростковая гинекомастия представляет собой увеличение молочных желез в размерах за счет жировой ткани. Как правило, такой вид гинекомастии развивается у подростков в возрасте 14−15 лет, но бывают случаи развития этой патологии и у детей 11−12 лет. Причем эта болезнь является достаточно широко распространенной — она встречается практически у 70% юношей.
Обычно увеличение молочных желез у подростков выражено незначительно, в виде небольшого набухания ареолы, а также повышения чувствительности сосков. Поэтому помощи врачей при этой патологии может и не потребоваться. Чаще всего гинекомастия у подростков проходит совершенно самостоятельно в течение примерно двух лет. Если же патология сохраняется уже длительное время, то ребенку стоит пройти специальное обследование, включающее в себя анализы на гормоны, маммографию и ультразвуковое исследование.
Причины
Причины появления этой патологии могут быть разными. Как правило, гинекомастия у подростков развивается в период полового созревания. В этом случае причиной ее появления является начало выработки гормона под названием тестостерон, а также превращение на время тестостерона в эстроген, который и способствует увеличению в размерах молочных желез.
Наличие у ребенка ожирения лишь усугубляет данную проблему. Ведь именно избыток лишних килограммов способствует превращению тестостерона в эстроген в жировых клетках. Также при ожирении складки на груди становятся намного заметнее и выпирают под одеждой, принося этим ребенку немало переживаний.
Гинекомастия юношеская (подростковая) может развиться и в результате заболеваний, которые сопровождаются избыточной выработкой гормона под названием эстроген. К таким болезням относятся различные дисфункции печени, хромосомные аномалии, также опухоли яичек.
Иногда гинекомастия у детей развивается в результате голодания. Также молочные железы могут увеличиться в размерах в результате травмы либо из-за механического их раздражения.
Нередко причиной гинекомастии становится синдром Рейфенштейна, при котором наблюдается дефект синтеза в организме тестостерона. Это наследственная болезнь с мужским кариотипом, при которой с самого рождения у ребенка имеется вирилизация половых органов, а иногда и крипторхизм. В подростковом возрасте у ребенка появляется гинекомастия, а также наблюдается скудноеоволосение тела.
Также возможно и развитие так называемой лекарственной гинекомастии. Ее причина — занятие культуризмом, а также прием подростком анаболических стероидов. Иногда гинекомастия возникает из-за того, что ребенок употребляет наркотики. Если же врачам не удалось выявить причину гинекомастии, то они ставят диагноз «идиопатическая гинекомастия».
Симптомы
Для подростка наличие гинекомастии может стать серьезной проблемой, носящей, прежде всего, психологический характер. Ведь вместо возмужания у юноши начинает расти грудь. Причем в 80% случаев увеличиваются обе молочные железы, что значительно усугубляет проблему.
Гинекомастия у мальчиков нередко приводит к тому, что они начинают избегать занятий спортом и плавания. Из-за того, что соски могут быть болезненны, ребенок может испытывать дискомфорт. Кожные покровы в районе молочных желез, как правило, не изменены. Иногда наблюдается втянутость соска, практически всегда он несколько увеличен в размерах, его ареола пигментирована и немного расширена.
Диагностика и лечение
Первым делом при появлении первых признаком патологии, лучше обратиться к эндокринологу. Диагностика будет заключаться в осмотре, пальпации, определении типа, причины и стадии патологии, также должен быть проведен полный анамнез, гормональный анализ крови и исследование работы других систем организма на выявление различных заболеваний.
Обычно гинекомастия у подростков не требует хирургического или медикаментозного лечения, так как проходит совершенно самостоятельно. Но если эта патология длится уже более двух лет, то какое-то лечение все-таки потребуется. Также препараты назначают, если молочные железы имеют диаметр более трех с половиной сантиметров.
Если причиной гинекомастии стала недостаточная секреция андрогенов, то врач может назначить лекарства, в состав которых входят мужские половые гормоны.
Также в период лечения подросток должен принимать и витаминно-минеральные комплексы. Иногда врачи назначают детям успокоительные препараты, изготовленные на основе лекарственных растений. Чаще всего это настойка валерианы или же пустырника.
Если молочные железы увеличены в размерах значительно, а никакие лекарства не помогают, то проводят операцию. Хирурги делают подкожную мастэктомию с сохранением обоих сосков. Это хирургическое вмешательство носит косметический характер и призвано уменьшить переживания больного по поводу его увеличенных молочных желез.



