Соль в питании ребенка много мало или на глазок?
Соль и сахар. Стоит ли давать ребенку?
Соль и сахар — неоднозначные продукты не только в системе питания взрослых, но и в детском рационе. А вообще, стоит ли давать ребенку соль и сахар или лучше обойтись без них?

Соль
Свойства соли
- Не вызывает аллергии (т.к. входит в состав всех клеток организма).
- Способствует поддержанию водного баланса в организме, не допускает обезвоживания.
- Улучшает вкус пищи.
- Задерживает жидкость в организме.
- Увеличивает нагрузку на почки.
Когда вводить соль в рацион ребенка?
Мы привыкли считать, что соль — очень важный компонент любого рациона, поэтому если его нет в питании ребенка, родители начинают волноваться.
Однако надо учесть, что в рационе новорожденных и детей до первого года жизни суточная норма соли составляет 0,3 г (после года — 0,5 г), которую он получает из маминого молока или молочных смесей. Если помимо этого вы захотите обогатить рацион малыша солью, то его почки и поджелудочная железа просто не справятся с такой колоссальной нагрузкой.
Также одной из причин для споров по теме соли в детском питании является опасение родителей, что они обделяют любимое чадо, лишая его привычных для нас вкусовых ощущений при применении данного продукта. На самом деле, проблемы здесь нет: рецепторы, воспринимающие соль, у ребенка с рождения не развиты, поэтому он не понимает, соленая ли его еда или нет, и, соответственно, не чувствует нехватки. Но вот когда вы познакомите ребенка со вкусом соли, эти рецепторы начнут развиваться и требовать соль в пище в тех или иных объемах. В связи с этим большинство педиатров настоятельно рекомендуют отказаться от соли, пока ребенку не исполнится хотя бы год.
После этого родителям нужно придерживаться следующей дозировки: не более 0,25-0,35 г соли (фактически на кончике ножа) в сутки, затем можно увеличить до 0,5-1 г (до 3 лет) и постепенно довести до взрослой дозы в 4-5 г соли в сутки.
Какую соль нужно давать ребенку?
Покупайте обычную поваренную соль. Если вы живете в средней полосе России, которая считается йододефицитным регионом, приобретайте йодированную соль (имейте в виду, ее срок годности всего 3-4 месяца).
Также существует гипонатриевая соль, в которой содержание натрия, по сравнению с поваренной, значительно ниже. Как правило, ее назначают при гипертонической болезни, ожирении и заболеваниях почек. Чтобы определиться с видом соли, который действительно необходим вашему ребенку, проконсультируйтесь с врачом.
Внимание! Морская соль в питании детей до года не используется.
Полезные советы родителям
- Солить продукты «на глазок» нежелательно — это может привести к избыточному употреблению поваренной соли. Например, 1 ч. л. содержит 10 г соли (что в 2 раза выше взрослой суточной нормы).
- Старайтесь минимизировать употребление ребенком следующих продуктов, содержащих соль: кетчупов, майонеза, консервированных соленых продуктов, соленой рыбы, колбасы и т. п.
- Будьте аккуратны с модной бессолевой диетой: ее назначают только в лечебных целях и проводят под строгим наблюдением педиатра.
Сахар
Свойства сахара
- Является легко усваиваемым источником энергии.
- Ускоряет многие жизненно важные процессы в организме.
- Способствует активности головного мозга.
- Является отличным консервантом, останавливающим развитие многих вредных бактерий.
- Усиливает процессы гниения и брожения в кишечнике (что вызывает вздутие), в результате чего продукты неполного расщепления белка всасываются в кровь и вызывают аллергию.
- Является одной из главных причин ожирения, сахарного диабета и изменений центральной нервной системы.
- При чрезмерном употреблении приводит к разрушению эмали зубов.
- Вызывает погрешности в правильном питании: подслащенная пища дает иллюзию насыщения, от чего ребенок начинает меньше есть.
- Вызывает зависимость: от полученной глюкозы ребенок испытывает эмоциональный подъем, но когда уровень сахара в крови понижается, доходя до нормы, малышу начинает не доставать чувства радости, он начинает просить, а потом и требовать сладкую пищу.
Когда вводить сахар в рацион ребенка?
У ребенка до 1 года потребность в сахаре всего 4 г в день (это чуть меньше 1 ч.л.), соответственно, если у малыша нет аллергии, можно добавлять сахар в указанном объеме в кислые морсы. Однако многие педиатры утверждают, что до года ребенка можно не знакомить со вкусом сахара.
Ребенку от 1,5 до 3 лет нужно уже 6 г сахара в сутки, а от 3 до 6 лет – 7 г.
Правила ввода сладостей в рацион ребенка:
- От 1 года — сладкая выпечка и варенье.
- От 1,5 лет — пастила, зефир, мармелад.
- С 2-3 лет — карамель, ирис.
- С 3 лет — мороженое (сливочное или молочное).
- С 3-4 лет — шоколад (20 г или одна конфета в день), торты и пирожные (с кремом из взбитых сливок или фруктовой начинкой).
- С 3-5 лет — мед.
- С 5 лет — шоколадные конфеты с начинкой.
Полезные советы родителям
- Нельзя подслащивать прикорм: это может привести к формированию вредных пищевых привычек. Педиатры рекомендуют начинать первый прикорм с овощных пюре, а не с более сладких фруктовых.
- В детское питание врачами рекомендуется добавлять не обычный сахар (сахарозу), а натуральный фруктовый сахар (фруктозу). Природные источники глюкозы и фруктозы — овощи и фрукты.
- Не давайте конфеты детям на завтрак: утром им достаточно сладкого какао или чая. Десертом балуйте малыша во время полдника, но при этом контролируйте порции сладкого.
- Под запретом следующие вредные сладкие продукты: сладкие газированные напитки, жевательные резинки, товары возле кассы супермаркетов, сладкие плитки-заменители шоколада.
Недосаливать так же вредно, как и пересаливать?
Автор фото, Getty Images
Некоторые ученые утверждают, что диета с низким содержанием соли может быть столь же вредна, как и высокое потребление соли. А как на самом деле?
Стоило в прошлом году популярному турецкому шеф-повару разместить в интернете видео, где он любовно солит огромный стейк, как он тут же получил прозвище «Соль-бей».
Что же привлекло внимание миллионов к этому ролику? Кулинарное искусство? Или то, что повар проигнорировал рекомендации диетологов «не пересаливать»?
Мы любим соль — несмотря на предупреждения специалистов, что мы слишком много ее потребляем и тем самым вредим здоровью.
Но все чаще слышатся и контраргументы, бросающие тень сомнения на результаты десятилетий исследований и одновременно пытающиеся прояснить давно назревшие вопросы по поводу нашей любимой приправы.
Ключевой элемент пищевой или поваренной соли — натрий, без которого невозможен нормальный баланс жидкости в нашем организме. В форме различных солей он входит в состав крови, лимфы и пищеварительных соков, доставляя кислород и питательные вещества во все органы. В виде положительно заряженного иона натрий активизирует процессы нервного возбуждения, сокращения мышечных волокон и другие реакции.
Короче говоря, натрий важен для нас. Но на протяжении столетий люди потребляли соли гораздо больше, чем рекомендуется.
Поэтому по всему миру нас преследует совет диетологов и представителей системы здравоохранения: ешьте меньше соли!
Автор фото, Getty Images
В сырах с плесенью содержится больше соли, чем в морской воде, — 2,7 грамма на 100 граммов сыра
Взрослым рекомендуют потреблять не больше шести граммов соли в день. Между тем в Британии потребляют примерно восемь граммов в день, а в США — 8,5 грамма.
Однако лишь четверть всего нашего ежедневного потребления мы получаем из той соли, которую сами добавляем в пищу. Остальная скрывается в продуктах, которые мы покупаем — в том числе в хлебе, соусах, супах и кашах-полуфабрикатах.
То, что производители часто не пишут слово «соль» на этикетках, предпочитая «натрий», только запутывает, создавая иллюзию, что соли мы едим не так много.
- Сахар — «белая смерть»? А если он ни в чем не виноват?
- Ногу свело: правда ли, что виновата нехватка соли в организме?
- Вредно всё? Разоблачение мифов о еде
- Живущим в вашей толстой кишке тоже нужно здоровое питание
Кристаллы поваренной соли состоят из ионов натрия и хлора. В 2,5 грамма соли примерно 1 грамм натрия. «Люди как правило не знают об этом и просто думают, что соль и натрий — одно и то же. Никто вам не объясняет», — подчеркивает диетолог Мэй Симпкин.
Исследования обнаружили, что потребление слишком большого количества соли повышает кровяное давление, что может привести к инсульту и сердечно-сосудистым заболеваниям — в этом вопросе эксперты сегодня практически сходятся во мнениях, доказательства вреда соли очевидны.
Наш организм удерживает воду, когда мы едим соль, тем самым повышая кровяное давление — до тех пор, пока почки не выведут ее из организма.
Потребление слишком большого количества соли в течение долгого времени добавляет нагрузки на артерии и может привести к гипертонии, из-за которой случается 62% инсультов и 49% приступов ишемической болезни сердца (по данным Всемирной организации здравоохранения).
В ходе одного мета-анализа 13 научных исследований, опубликованных за последние 35 лет, обнаружено, что, съедая каждый день дополнительные 5 граммов соли, мы на 17% увеличиваем риск приобрести сердечно-сосудистое заболевание и на 23% повышаем риск инсульта.
Автор фото, Getty Images
Большой стакан попкорна (примерно 250 г), который мы берем с собой в кинозал, может содержать примерно 5 г соли — почти дневную ее дозу, рекомендуемую специалистами
И, как можно ожидать, снижение потребления соли приводит к обратному эффекту. В одном из исследований данных по кровяному давлению за восемь лет ученые обнаружили, что уменьшение потребления соли всего на 1,4 г в день, судя по всему, понижало давление — что, в свою очередь, вело к снижению на 42% вероятности инсульта со смертельным исходом и на 40% уменьшало количество смертей от болезней сердца.
В то же время ученые заключили, что крайне сложно выделить влияние именно соли среди других факторов риска — нездоровой диеты в целом, нездорового образа жизни и т.д.
Дело в том, что люди, обращающие внимание на то, сколько в их рационе соли, как правило, вообще больше заботятся о здоровой еде, стараются упражнять свое тело, не курить и не злоупотреблять спиртными напитками.
- Что такое «чистое питание» и насколько оно полезно?
- Палеолитическая диета. Полезно ли первобытное питание?
Долговременные рандомизированные исследования, в которых бы сравнивались люди с высоким и низким потреблением соли, помогли бы установить причины и следствия. Но из-за сложностей с финансированием и этических препятствий таких исследований крайне мало.
По словам Франческо Каппуччо, профессора сердечно-сосудистой медицины и эпидемиологии медицинского факультета Уорикского университета, такие исследования почти невозможно провести: «Именно потому нет и подобных исследований по ожирению или курению, которое, как мы знаем, убивает».
Автор фото, Getty Images
Одна порция популярного супа мисо содержит 2,7 г соли
А между тем эмпирических данных более чем достаточно. После того как в конце 1960-х правительство Японии начало кампанию по убеждению граждан есть меньше соли, ее потребление снизилось с 13,5 г до 12 г в день. За тот же самый период у людей наблюдалось снижение кровяного давления и сокращение на 80% случаев смерти от инсульта.
В Финляндии ежедневное потребление соли упало с 12 г в конце 1970-х до 9 г к 2002 году, и количество смертей от инсульта и сердечно-сосудистых заболеваний сократилось на 75-80%.
Меньше соли — больше риск? Разная чувствительность к соли
Но существует фактор, который усложняет такую, казалось бы, простую и ясную картину.
Потребление соли по-разному влияет на разных людей, их кровяное давление и здоровье сердца.
Автор фото, Getty Images
Два кусочка суши нигири содержат около 5 г соли, а одна столовая ложка соевого соуса добавляет еще 2,2 г
Исследования обнаружили, что чувствительность к соли различается от человека к человеку и зависит от разнообразных факторов — национальности, возраста, индекса массы тела, общего состояния здоровья и наследственности в части гипертонии.
В ряде случаев ученые пришли к выводу, что большему риску подвергаются именно те из нас, кто более чувствителен к соли.
Дело дошло до того, что некоторые исследователи теперь утверждают: низкосолевая диета — такой же фактор риска, как и потребление большого количество соли.
Например, в одном мета-анализе данных, полученных в разных исследованиях, была обнаружена связь между низким потреблением соли и сердечно-сосудистыми нарушениями и смертью от них.
Исследователи утверждают, что потребление соли в количествах как меньше чем 5,6 г, так и больше чем 12,5 г в день связано с негативным воздействием на здоровье.
Автор фото, Getty Images
Такие мясные закуски, как ветчина, ростбиф или индейка, содержат примерно 1,5 г соли в каждой порции. Добавляет соли и хлеб
Другое исследование с участием более 170 тысяч человек показало похожие результаты, обнаружив связь между низким потреблением соли (менее 7,5 г в день) и увеличением риска сердечно-сосудистых нарушений и смерти из-за них — причем как у людей с повышенным давлением, так и с нормальным — по сравнению с умеренным потреблением (до 12,5 г в день, то есть между 1,5 и 2,5 чайной ложки соли).
Обратим внимание на то, что это «умеренное потребление» — примерно в два раза выше, чем рекомендуемое в Великобритании.
Ведущий автор этого исследования Эндрю Мент, эпидемиолог и диетолог канадского университета Макмастер в Онтарио, заключает: снижение потребления соли с высокого до умеренного уменьшает риск высокого кровяного давления, но каких-либо еще преимуществ для здоровья не несет. А повышение потребления соли с низкого до умеренного также может принести пользу.
«То, что мы узнали об оптимальном потреблении соли, соответствует тому, как работает любое другое важное питательное вещество, — говорит он. — Высокий его уровень токсичен, а низкий создает дефицит в организме. Оптимальный уровень потребления всегда где-то посередине».
Автор фото, Getty Images
Хотя пирожное скорее сладкое на вкус, соли в нем тоже достаточно
Однако не все согласны с Эндрю Ментом.
Каппуччо придерживается точки зрения, что уменьшение потребления соли снижает кровяное давление практически у всех, а не только у тех, кто ест слишком много.
По его словам, исследований, проведенных в последние годы и содержащих противоположные выводы, мало, в них участвовали и уже нездоровые люди, и эти исследования полагались на неверные данные — в том числе и исследование Мента, в котором применялись анализы мочи натощак на выборочной основе, вместо того чтобы придерживаться «золотого стандарта», нескольких анализов на протяжении суток.
Сара Станнер, научный директор благотворительного фонда British Nutrition Foundation, согласна: доказательства того, что уменьшение потребления соли гипертониками ведет к понижению у них давления и риска сердечных заболеваний, весьма убедительны.
И существует не так много людей, которые потребляют менее трех граммов соли в день — уровень, который исследование Мента называет опасно низким.
Такого уровня трудно достичь, учитывая содержание соли в продуктах, которые мы покупаем, подчеркивает Станнер.
Если мороз вышибает слезу
Вот 7 основных причин зимних слез:
1. Холодовой конъюнктивит. Возникает на морозе, при резком ветре. Появляется зуд и покраснение в области глаз, повышенное слезотечение. Чтобы смягчить ощущения, перед выходом на улицу закапайте антигистаминные капли в глаза и нос. Вечером хорошо сделать компрессы из свежезаваренных пакетиков зеленого или черного чая комнатной температуры.
2. Солнечная аллергия. Нередко слезотечение, ощущение рези в глазах возникают в яркий солнечный день, когда вокруг лежит искрящийся белый снег. Так сетчатка и роговица реагируют на избыточный ультрафиолет. Зимой глаза более подвержены негативному воздействию ультрафиолетовых лучей, ведь солнце в это время располагается низко над горизонтом, а отражающая способность снега и льда усиливает негативный эффект. К группе риска относятся прежде всего люди со светлоокрашенными радужками — голубыми, серыми. У них мало пигмента, защищающего от ультрафиолета. Используйте солнцезащитные очки, но не такие темные, как летом, а светло-серые, дымчатые.
3. Повышенная чувствительность роговицы глаза к морозу, ветру и другим климатическим проявлениям. Это может быть врожденной патологией. В таких случаях при выходе на улицу тоже используйте солнцезащитные очки, а перед прогулкой капайте в нос сосудосуживающие капли, чтобы дыхание стало свободным.
4. Возраст. У пожилых людей просвет носослезного канала часто уменьшается, снижается тонус век, они как бы начинают провисать и перестают соприкасаться с роговицей. Глаза не выдерживают влияния холодного воздуха и слезятся. Укрепить мышцы век и слезного мешка помогут упражнения. Самое простое из них — моргать, крепко смыкая веки (по 5-10 раз), утром и вечером.
5. Синдром сухого глаза. Возникает при недостатке слезной жидкости. Глаз пересыхает часто из-за пересушенного отоплением воздуха или высокой концентрации автомобильных выхлопов, которая зимой гораздо выше, чем в летний период. Для защиты чувствительной роговицы обычно назначают препараты «искусственная слеза».
6. Нарушения проводимости слезоносового канала. Определить это могут только офтальмолог и лор-специалист. Врач сделает диагностическое промывание слезно-носовых путей. Если диагноз подтвердится, потребуются, возможно, физиопроцедуры для носа и носоглотки, а в сложных случаях — оперативное вмешательство.
7. Недостаток витаминов. Гиповитаминоз — частая зимняя проблема. Слезятся глаза в первую очередь из-за дефицита витамина В2 или калия. Этому сопутствуют и другие симптомы: светобоязнь, сонливость, быстрая утомляемость, появление «заедов» в уголках рта. Нехватка калия может возникнуть при частом употреблении соли, крепкого чая и кофе, снотворных, мочегонных препаратов, а также, при физическом перенапряжении. Срочно обогатите свой рацион продуктами, богатыми калием и витамином В2.
Что делать?
- При сильном слезотечении на морозе непременно обратитесь к офтальмологу. Он выяснит причину и назначит лечение.
- Убирая слезу, правильно промокайте веко движением от наружного края к носу и вверх. Это меньше раздражает глаз.
- В качестве мер первой помощи глазам при слезотечении можно применять примочки из пакетиков зеленого или черного чая. Они успокаивают глаза и снимают их раздражение. Можно также промывать глаза слабым раствором черного чая.
Самые полезные для глаз продукты:
- Черника богата антоцианами, помогающими улучшать циркуляцию крови в глазных яблоках.
- Рыба и морепродукты — источники омега-3 жирных кислот, предотвращающих возрастную дегенерацию сетчатки.
- Морковь богата ретинолом, главным глазным витамином, который необходим для нормального функционирования сетчатки.
- Полезны также болгарский перец, печенка, яйца, сливочное и растительное масло, орехи, квашеная капуста, цитрусовые, киви, малина, шиповник.
Топ-10 натуральных продуктов, которые помогут улучшить зрение
Отказ от ответсвенности
Обращаем ваше внимание, что вся информация, размещённая на сайте Prowellness предоставлена исключительно в ознакомительных целях и не является персональной программой, прямой рекомендацией к действию или врачебными советами. Не используйте данные материалы для диагностики, лечения или проведения любых медицинских манипуляций. Перед применением любой методики или употреблением любого продукта проконсультируйтесь с врачом. Данный сайт не является специализированным медицинским порталом и не заменяет профессиональной консультации специалиста. Владелец Сайта не несет никакой ответственности ни перед какой стороной, понесший косвенный или прямой ущерб в результате неправильного использования материалов, размещенных на данном ресурсе.
К таким продуктам не относятся:
- алкоголь;
- мучные изделия, особенно белый хлеб;
- колбасы;
- копчености;
- крепкий чай и кофе;
- большинство консервов;
- соль и сахар.
Все перечисленное необходимо исключить из рациона или употреблять изредка. А теперь рассмотрим, какие натуральные продукты полезны для зрения.
1. Морковь

В красной моркови много b-каротина – ретиноида, который преобразуется в организме в витамин А. При его дефиците развивается гемералопия – куриная слепота.
Внимание! Каротин плохо усваивается, поэтому морковь нужно есть вместе с жирами – маслом, сыром, сливками, сметаной.
2. Шпинат и брокколи

Зеленые овощи содержат зеаксантин и лютеин. Эти родственники каротина относятся к каротиноидам, которые содержатся в сетчатке, а также в области макулы (macula lutea), или желтого пятна – зоне наибольшей остроты зрения. Листовые овощи, к примеру, шпинат, укроп, петрушка, салат, защищают ткани глаз от ультрафиолетового излучения и старения. Брокколи предупреждает катаракту, укрепляет глаза, снимает напряжение.
3. Черника

В числе улучшающих зрение продуктов – черника и голубика. Они содержат антоцианы, которые укрепляют стенки капилляров, защищают от дистрофии и глазной усталости. Кроме того, в этих ягодах много танинов и флавоноидов, которые нормализуют микроциркуляцию крови, оказывают антиоксидантное и противовоспалительное действие. Полезные свойства черники сохраняются после замораживания и тепловой обработки.
Внимание! Несколько ложек черничного джема или ½ стакана ягод помогут справиться с высокой зрительной нагрузкой у людей, работающих за компьютером.
4. Цитрусовые

Лимоны, апельсины, грейпфруты противостоят воспалительным и возрастным заболеваниям. Высокое содержание витамина С делает цитрусовые идеальными для укрепления капилляров глаз.
Люди с аллергией могут заменить цитрусовые фруктами оранжевого и зеленого цвета. Например, в шиповнике витамина С в 25 раз больше, чем в апельсинах.
Поликлиника 35
СПБ ГБУЗ «Детская городская поликлиника №35»
- Поликлиника 35
- Телефоны
- Прививочный каб
- Участковые педиатры
- Врачи специалисты
- Адреса участков
- Поликлиника 47
- Телефоны
- Участки 47 ПО
- Врачи специалисты
- Участковые педиатры
- Прививочный каб
- Аллергоцентр
- Диагностический центр
- Молодежная консультация
- Об учреждении
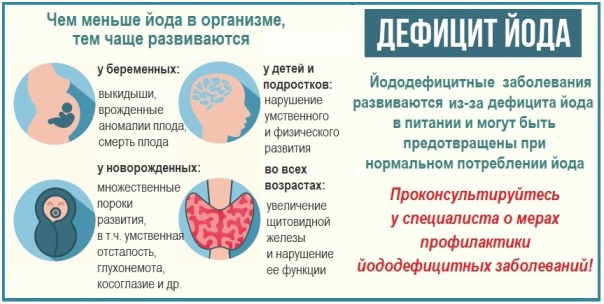
Йод присутствует буквально везде — в воздухе, почве, морской и речной воде, растительных клетках и организмах животных. Однако у многих людей наблюдается дефицит йода.
По данным ВОЗ заболевания, связанные с йододефицитом, являются одними из самых распространенных на Земле. Статистика свидетельствует, что 2 миллиарда жителей Земли употребляют недостаточное количество йода, у 740 миллионов увеличена щитовидная железа, у 40 миллионов умственная отсталость, развившаяся в результате йодной недостаточности.
Многолетние эпидемиологические исследования выявили, что жители России потребляют 40-80 мкг йода в день, что в 3 раза меньше нормы.
Каждый день человеку требуется 100-200 мкг йода. В течение всей жизни человек употребляет около 1 чайной ложки йода (3-5 г).
Недостаток йода в организме часто не имеет ярко выраженных внешних проявлений, но без этого микроэлемента невозможно нормальное физическое и умственное развитие человека.
При хроническом йододефиците щитовидная железа начинает постепенно увеличиваться, таким образом, пытаясь компенсировать нехватку йода в организме, что может приводить к появлению зоба (диффузный нетоксический зоб). При дальнейшем развитии заболевания в теле щитовидной железы могут возникать узлы, которые требуют, подчас, хирургического вмешательства. К тому же узловой зоб не является безобидной патологией, он может перерождаться в раковую опухоль. Поэтому важно наряду с исследованием показателей гормонов щитовидной железы делать хотя бы раз в год УЗИ. Именно это исследование, может показать истинные размеры важного органа, который по виду напоминает бабочку.
Щитовидная железа выполняет важнейшую функцию по выработке гормонов, необходимых на всех этапах жизни человека.
Если в период созревания плода гормоны отвечают за формирование скелета и нервной системы, то у взрослых людей они обеспечивают все обменные процессы в организме. Вот почему как избыток, так и недостаток гормонов щитовидной железы имеют весьма тяжелые проявления.
О нехватке йода могут свидетельствовать частые инфекционные или простудные заболевания, понижение уровня гемоглобина крови.
Эмоциональные проявления йодной недостаточности характеризуется подавленным настроением, сонливостью, вялостью и забывчивостью; кардиологические — атеросклерозом, аритмией, когда применение лекарственных препаратов не дает должного эффекта.
Сигналом к тому, что необходима консультация эндокринолога, могут стать следующие признаки нарушений в работе щитовидной железы:
• снижение памяти и работоспособности, сонливость,
• мышечные боли в руках и слабость, тремор рук,
• отеки вокруг глаз (при этом прием мочегонных препаратов только усугубляет состояние), отечность дыхательных путей, чувство сдавленности и комка в горле,
• кашель, затрудненное глотание и дыхание,
• увеличение массы тела и ожирение,
• выпадение и поредение волос,
• нарушение менструального цикла и мастопатия,
• понос или запоры.
Но следует помнить, что каждому жителю большого города вне зависимости от того, наблюдаются или нет какие-нибудь из перечисленных симптомов, необходим ежегодный осмотр эндокринолога.
Для того, чтобы оценить работу щитовидной железы достаточно сдать лишь всего один анализ на гормон ТТГ. Для справки: ТТГ – гормон гипофиза, под влиянием которого происходит приспособление щитовидной железы к работе в условиях йододефицита. Если окажется, что показатель данного гормона нарушен, то только тогда есть смысл проверить остальные показатели гормонов щитовидной железы.
Коррекция йодной недостаточности возможна с помощью пищевых продуктов с высокой концентрацией йода. К ним относят: йодированные соль и вода, а также продукты, обогащенные йодом (хлеб и некоторые кондитерские изделия, молочные и мясные продукты, морепродукты, смеси для детей и специальные продукты кормящих и беременных женщин).
Йодированная соль вопреки расхожему мнению не влияет на вкус приготовляемых продуктов, зато доказана врачами, что такая простая мера предосторожности надежно защитит от йододефицита и формирования зоба.
Частично дефицит йода можно восполнить, употребляя правильные продукты:
• рыба (кета, горбуша, окунь, кабала, минтай, зубатка, сельдь, треска);
• орехи (грецкие, миндаль, кешью, бразильские);
• морепродукты (креветки, мидии, кальмары, рапаны, устрицы);
Пиелонефрит у беременных. Автор статьи: врач-гинеколог Павлова Ирина Александровна.
Пиелонефрит – это воспалительный процесс в лоханках почек, вызванный различными микроорганизмами (в переводе с греческого «пиелос» – лоханка, «нефрос» – почка). Заболевание почек среди экстрагенитальных патологических процессов у беременных занимает второе место.
- Причины возникновения пиелонефрита у беременных:
Механическая причина: связана с характерной чертой беременности – ростом матки. По мере увеличения матки меняется и соотношение всех внутренних органов брюшной полости; матка начинает теснить и кишечник, и диафрагму, и другие органы. Точно такому же «притеснению» подвергаются и мочеточники – каналы, проводящие мочу от почек к мочевому пузырю. Они располагаются так, что растущая матка в области малого таза начинает пережимать и сдавливать их, что затрудняет прохождение мочи по мочеточникам. Возбудителем пиелонефрита является грамотрицательные бактерии, чаще всего кишечная палочка. Инфекционный процесс в почках приводит к угрозе отторжения плодного яйца: повышается тонус матки, появляются признаки угрозы выкидыша. Невынашивание плода при пиелонефрите наблюдается в 5 раз чаще, чем при беременности у здоровых женщин. Инфекция проникает в плаценту, где возникает воспаление вплоть до некроза (омертвение) и гибели плода. Другая причина – гормональные изменения в организме беременной. Количество одних гормонов нарастает, других же, наоборот, уменьшается. Эти изменения способствуют тому, что перистальтика мочеточников тоже затруднена. Таким образом, создаются условия для неполного опорожнения, застоя мочи в лоханках почек. А даже минимальный застой чреват инфицированием мочи. Кроме того, для нормального функционирования почек и мочевыделительной системы желательно вести активный образ жизни. А по мере увеличения срока беременности женщины часто все более пассивны – мало двигаются (чаще лежат или сидят). Особенно часто пиелонефрит возникает у беременных, перенесших в детстве или в подростковом возрасте цистит (воспаление мочевого пузыря) или пиелонефрит. По статистике, он обостряется у 20-30 % таких беременных. Роды часто осложняются аномалиями родовых сил. В послеродовом периоде может развиться воспаление матки, инфицирования ран.
- Влияние пиелонефрита на течение беременности.
Сначала беременность создает предпосылки для развития пиелонефрита, но в случае заболевания, пиелонефрит сам неблагоприятно влияет на беременность. Чаще наблюдается поздний токсикоз, самопроизвольное прерывание беременности в ранние или поздние сроки, развивается тяжелая анемия.
- Влияние пиелонефрита на течение беременности.
Сначала беременность создает предпосылки для развития пиелонефрита, но в случае заболевания, пиелонефрит сам неблагоприятно влияет на беременность. Чаще наблюдается поздний токсикоз, самопроизвольное прерывание беременности в ранние или поздние сроки, развивается тяжелая анемия.
Обязательно выполнение общего анализа крови и мочи, а также посева мочи, (т. е. лабораторной диагностики) до начала антибактериальной терапии. Рентгеновские и радионуклеидные методы исследования противопоказаны. Наибольшие преимущества при беременности имеет ультразвуковое исследование (УЗИ), которое дает возможность оценить состояние почек матери и состояние плода. Этот метод позволяет выявить расширение полостной системы почки, свидетельствующее о нарушении оттока мочи из почки, камни в мочевыводящих путях и изменения в околопочечных тканях. УЗИ мочевыделительной системы должно быть первым этапом.
Лечение должно быть своевременным и комплексным. Острый пиелонефрит без признаков обструкций мочевых путей подлежит, в первую очередь, антибактериальной терапии. Если по данным УЗИ имеются признаки обструкции мочевых путей (расширение чашечно-лоханной системы), то лечение беременной начинается с восстановления оттока мочи с помощью стенткатетера, который может удерживаться в мочевых путях до родов, во время родов и после них. Если своевременно не восстановить пассаж (отток) мочи, то может возникнуть угроза эндотоксического шока. Лечение – стационарное, так как необходимо уточнить, к какому антибиотику чувствителен возбудитель, постоянно контролировать показатели крови и мочи. В зависимости от тяжести болезни в больничной палате можно провести от недели до двух. Главными компонентами в лечении пиелонефрита являются антибиотики и другие антибактериальные препараты, назначенные врачом (растительные антисептики, препараты, улучшающие почечный кровоток). На фоне лечения пиелонефрита уменьшаются признаки угрозы прерывания беременности. При прогрессировании тяжелых форм заболевания, несмотря на лечение, необходимо ставить вопрос о прерывании беременности, ввиду угрозы для жизни женщины. Еще большую угрозу жизни беременной представляет хронический пиелонефрит. При хроническом пиелонефрите в виду длительного воспалительного процесса происходит истончение коркового слоя, утолщение стенок чашечек и лоханок, склерозирование сосудов, а в результате – сморщивание почки и нарушение ее функции. К обострению хронического пиелонефрита во время беременности может привести дополнительная нагрузка на почки, а также переохлаждение, инфекционные заболевания, плохие условия работы. При этом обязательно нужно «промывать» почки. Пить можно растительный почечный чай, клюквенный морс, отвары петрушки, толокнянки. Беременность, протекающая на фоне хронического пиелонефрита, характеризуется частыми угрозами прерывания беременности – 10-20 %; 3-6 % – выкидышами; 12-15 % – преждевременными родами. У женщин, страдающих хроническим пиелонефритом, беременность в 80 % случаев осложняется гестозом, который значительно ухудшает прогноз. Возможно развитие тяжёлых осложнений: острая почечная недостаточность, бактериально-токсический шок, сепсис. Хронический пиелонефрит у беременных характеризуется упорным течением, плохо поддается лечению, нередко сочетается с мочекаменной болезнью и может сам способствовать нефролитиазису, гидронефрозу. В 10 % случаев приходится проводить досрочное родоразрешение. У женщин с хроническим пиелонефритом беременность нередко осложняется задержкой внутриутробного развития плода (15 %), хроническая плацентарная недостаточность (35 %), хроническая гипоксия плода (30 %). Часто причиной преждевременного прерывания беременности нередко является тяжёлое сочетания гестоза, возникшего на фоне хронического пиелонефрита. Гестоз часто возникает и при аномалиях развития почек (поликистозе, риск развития акушерских осложнений у беременных с аномалиями мочевыделительных путей повышается в отсутствие прегравидарной подготовки). Дети, рождённые от матери с воспалительными заболеваниями мочеполового тракта, нередко имеют признаки внутриутробного инфицирования, пороки развития мочеполовой системы (МПС). Поэтому у матерей, страдающих МПС, необходимо своевременно проводить УЗИ с целью выявления аномалий строения различных органов и систем у плода. Профилактика пиелонефрита у беременных направлена на выявление различных признаков заболевания, своевременное адекватное лечение бессимптомной бактериурии, предупреждение обострений воспалительного процесса. По мере прогрессирования беременности возрастает роль механического фактора в возникновении уродинамических нарушений. В связи с этим применяют позиционную терапию коленно-локтевого положения, положения на боку, противоположной стороне поражения для улучшения оттока мочи. Качественно состав пищи не отличается какими-либо особенностями. Приём жидкости ограничивать не следует. Необходимо следить за функцией кишечника, так как запоры поддерживают воспаление в почках. При запорах рекомендуется вводить в рацион питания продукты, вызывающие послабление кишечника (чернослив, свекла, компот или кисель из ревеня), или наладить функцию кишечника с помощью растительных слабительных средств. Калорийность еды должна составлять 2000-3000 ккал. При острой стадии заболевания количество жидкости может быть увеличено до 2,5-3 литров в сутки. Количество поваренной соли не нуждается в ограничении, так как при пиелонефрите не происходит задержки соли и жидкости в организме.
- Если его не лечить!
Последствия пущенного на самотёк или плохо вылеченного пиелонефрита известны. Прежде всего эта болезнь неблагопри ятно отражается на плоде. Плод может страдать от внутриутробной инфекции, полученной от матери. Эта инфекция может привести к самопроизвольному прерыванию беременности или к преждевременным родам. Проявления внутриутробной инфекции у новорожденного ребёнка могут быть различными: от простейшего заболевания глаз – конъюнктивита, не представляющего особой опасности для ребенка, до тяжелых инфекционных поражений лёгких, почек и других органов. Кроме того, развивается внутриутробная гипоксия плода, когда в связи с изменениями в организме матери плод получает меньше кислорода, чем ему требуется для нормального роста. Это грозит гипотрофией плода – меньшим весом, недостаточным его развитием. В период новорожденности такие дети чаще болеют. Все женщины, перенесшие пиелонефрит во время беременности, нуждаются в последующем наблюдении. После выписки из роддома их должен осмотреть участковый терапевт и поставить на диспансерный учёт. Это важно потому, что у таких женщин может оставаться поражение почек, и хотя оно и недостаточно выражено, его следует долечить. Поэтому необходимы врачебное наблюдение и соответствующие контрольные исследования до конца беременности и после родов. Для предупреждения развития пиелонефрита или какого-либо другого осложнения беременности необходимо как можно раньше обратиться к врачу по поводу беременности, регулярно посещать женскую консультацию, прислушиваться к советам доктора и выполнять его назначения.



