Норма сердцебиения плода по неделям беременности таблица
Допплерография сердцебиений плода
Доплерография сердцебиения плода в Казани
Сердцебиение – один из важнейших показателей, по которому врач определяет состояние плода, его здоровье и соответствие нормам развития. Контроль над параметрами сердцебиения осуществляется в течение всей беременности, а также во время родов.
Одним из первых органов, формирующихся у плода, является сердце. Еще на четвертой неделе беременности оно представляет собой полую трубку, а в конце пятой – начинает пульсировать, появляется сердцебиение. К девятой неделе сердце плода уже четырехкамерное, как у любого взрослого человека (два предсердия и два желудочка).
КАКОВЫ ОСНОВНЫЕ МЕТОДЫ ПРОСЛУШИВАНИЯ СЕРДЦЕБИЕНИЯ ПЛОДА?
Услышать сердцебиение плода можно с помощью следующих методов:
- аускультация,
- ультразвуковое исследование,
- эхокардиография,
- кардиотокография.
Все означенные методы применяются на определенных сроках беременности и могут дополнять друг друга.
НАБЛЮДЕНИЕ СЕРДЕЧНОЙ ДЕЯТЕЛЬНОСТИ ПЛОДА ПРИ ПОМОЩИ УЗИ
УЗИ – единственный метод выслушивания сердцебиения плода, доступный на самых ранних сроках беременности.
Благодаря ультразвуковому исследованию можно определить сердцебиение плода уже на сроке 5-7 недель.
В норме при трансвагинальном УЗИ (датчик вводится во влагалище) сокращения сердца эмбриона обнаруживаются в 5-6 недель беременности, а при трансабдоминальном УЗИ (датчик располагается на животе) — в 6-7 недель.
УЗИ-ОПРЕДЕЛЕНИЕ СЕРДЦЕБИЕНИЯ ПЛОДА В I ТРИМЕСТРЕ
В первом триместре беременности (до 13 недель) частота сердечных сокращений (ЧСС) эмбриона меняется в зависимости от срока беременности:
в 6-8 недель ЧСС составляет 110-130 ударов в минуту,
в 9-10 недель — 170-190 ударов в минуту,
с 11-й недели беременности и до родов — 140-160 ударов в минуту.
Такие изменения ЧСС связаны с развитием и становлением функции вегетативной нервной системы (той части нервной системы, которая отвечает за работу внутренних органов плода).
Частота сердечных сокращений — важный показатель жизнеспособности эмбриона. Так, неблагоприятными прогностическими признаками являются снижение ЧСС до 85-100 ударов в минуту и увеличение свыше 200 ударов. В этом случае необходимо проводить лечение, направленное на устранение причины изменения ЧСС.
Отсутствие сердечных сокращений при длине эмбриона свыше 8 мм является признаком неразвивающейся беременности. С целью подтверждения неразвивающейся беременности проводится повторное ультразвуковое исследование через 5-7 дней, по результатам которого ставится окончательный диагноз.
УЗИ СЕРДЦА ПЛОДА ВО II-III ТРИМЕСТРАХ БЕРЕМЕННОСТИ
Во втором и третьем триместрах во время УЗИ изучают не только частоту сердечных сокращений, но и детальное строение и расположение сердца для исключения его врожденных пороков развития.
Во II-III триместрах беременности при проведении УЗИ:
- исследуются расположение сердца в грудной клетке (сердце расположено слева и занимает примерно 1/3 грудной клетки при поперечном сканировании),
- частота сердечных сокращений (норма — 140-160 ударов в минуту),
- характер сокращений (ритмичный или неритмичный).
ЧСС на поздних сроках зависит от многих факторов (движений плода, физической нагрузки матери, воздействия на мать различных факторов: тепла, холода, различных заболеваний).
При недостатке кислорода ЧСС сначала компенсаторно увеличивается свыше 160 ударов в минуту (это состояние называется тахикардией), а затем, при ухудшении состояния плода, становится ниже 120 ударов в минуту (брадикардия).
Для выявления пороков развития сердца исследуется так называемый «четырехкамерный срез». Это такое ультразвуковое изображение сердца, при котором можно увидеть одновременно все четыре камеры сердца — два предсердия и два желудочка. При обычном УЗИ четырехкамерного среза сердца можно выявить приблизительно 75% пороков сердца. По показаниям проводится дополнительное исследование — эхо-кардиография плода.
О ЧЕМ ГОВОРИТ СЕРДЦЕБИЕНИЕ ПЛОДА?
Во время прослушивания сердца плода на УЗИ врачи обращают внимание на следующие показатели:
1. Частота сердечных сокращений (ЧСС).
Патологические состояния, тахикардия (ЧСС свыше 190-200 ударов в минуту) и брадикардия (ЧСС реже 100), требуют немедленного медицинского вмешательства – обследования и назначения лечения.
Врожденные пороки сердца и кислородная недостаточность (хроническая или острая) характеризуются аритмией.
3. Характер сердечных тонов.
В норме сердечные тоны должны быть ясными и четкими. Глухие тоны появляются при острой и хронической гипоксии плода.
При определении специалистом на УЗИ несоответствия количества сердцебиений норме, аритмии и нарушении тона сердцебиения врач может назначить дополнительные методы для дальнейшего обследования беременной.
ПАТОЛОГИИ СЕРДЦЕБИЕНИЯ ПЛОДА
1. Учащенное сердцебиение.
Учащенное сердцебиение плода до 9 недели беременности может указывать как на неспокойное состояние матери, так и на развитие гипоксии у плода и угрозу развития более тяжелых осложнений. Душное помещение, физическое перенапряжение, железодефицитная анемия, взволнованность – это многие внешние факторы, которые могут стать причиной учащенного сердцебиения.
2. Приглушенное сердцебиение.
Иногда выслушивание приглушенных сердечных тонов плода может быть связано с ожирением матери.
В остальных случаях приглушенное сердцебиение плода может указывать на:
- фето-плацентарную недостаточность;
- длительную гипоксию плода;
- много- или маловодие;
- тазовое предлежание плода;
- расположение плаценты на передней стенке матки;
- повышенную двигательную активность плода.
3. Слабое сердцебиение.
Слабое сердцебиение плода свидетельствует о нарастающей хронической гипоксии, угрожающей жизни плода. На ранних сроках слабое сердцебиение плода может служить сигналом угрозы прерывания беременности, но иногда такое состояние – всего лишь результат неправильного установления срока беременности.
Слабое сердцебиение во II и III триместрах может указывать на длительную гипоксию плода. В некоторых случаях такое состояние может стать показанием для срочного оперативного родоразрешения.
Вы можете в любое удобное для Вас время записаться на прием и получить подробную консультацию специалиста по телефону: 8 (843) 227-00-03
КТГ при беременности
- На каком сроке делают КТГ плода?
- Показатели КТГ: норма, отклонения, расшифровка результатов
- Где сделать КТГ?
Что такое КТГ?
Кардиотокография плода – неинвазивный метод, позволяющий объективно оценить состояние будущего ребенка, исходя из наблюдений за изменениями сердечного ритма в ответ на шевеление плода или сокращения матки. Мониторный контроль сердечной деятельности плода позволяет максимально объективно оценить показатели.
Кардиотокография (КТГ) является наиболее доступным и безопасным методом слежения за функциональным состоянием плода.
Как осуществляется КТГ (кардиотокография) при беременности? В ходе исследования врачи применяют специальные приборы – кардиотокографы, в основе которых лежит эффект Допплера. Эти фетальные кардиомониторы регистрируют происходящие между циклами сердечной деятельности плода изменения интервалов, преобразуют их в сигналы и выдают информацию в виде графика. Наличие сразу двух датчиков позволяет одновременно оценить двигательную активность плода и сокращения матки.
Что такое кардиотокограмма? Это график, представляющий собой 2 кривые, одна из которых отражает ЧСС (частоту сердечных сокращений) плода, а другая – шевеления плода и сокращения матки (схватки).
Показания к проведению КТГ при беременности
Когда врач может рекомендовать сделать КТГ при беременности? Это исследование проводится в рамках наблюдения за нормально развивающейся беременностью в III триместре. Помимо этого, кардиотография применяется для мониторинга состояния плода при следующих состояниях:
- многоплодная беременность;
- маловодие;
- повышенный риск развития гипоксии плода;
- высокая вероятность осложнений на поздних сроках беременности (гипертония, гестоз);
- анемия;
Также сделать КТГ плода нужно будет в интранатальном периоде (во время родов).
Как делают КТГ при беременности?
Во время беременности проводят непрямую (наружную) КТГ плода. Для этого один датчик со специальным гелем размещают на животе матери, выбрав участок, где сердечные тоны плода прослушиваются наилучшим образом, а второй датчик накладывают на область дна матки. Будущая мама, используя специальное устройство, фиксирует каждый эпизод шевеления плода нажатием кнопки. В процессе исследования пациентка либо лежит на боку, либо находится в положении полусидя. Для того, чтобы получить наиболее точную информацию, исследование нужно проводить как минимум 20-30 минут.
На каком сроке делают КТГ плода?
Обычно исследование осуществляют как минимум дважды, проводя первое КТГ на сроке 30-32 недели беременности. Если имеет место осложненная беременность, количество исследований может быть значительно увеличено.
Показатели КТГ: норма, отклонения, расшифровка результатов
В первую очередь акушер-гинеколог изучает базальный ритм (среднюю частоту сердечных сокращений, также обозначаемую аббревиатурой БЧСС) осцилляций (вариаций сердечного ритма), акцелераций (повышений ЧСС от базальной) и децелераций (эпизодов замедления ЧСС плода).
КТГ плода – норма и отклонения.
- БЧСС составляет 120-160 ударов в минуту. При снижении значений говорят о брадикардии, при повышении – о тахикардии.
- амплитуда вариабельности базального ритма 10-25 в минуту. Наличие изменений (вариаций) в общей картине говорит о нормальном взаимодействии между вегетативной нервной системой и сердцем будущего ребенка. Снижение вариабельности в норме определяется в периоды сна плода. В случае, если подобные показатели регистрируются в периоды бодрствования, врач может заподозрить хроническую гипоксию (дефицит кислорода) у плода.
- наличие двух и более акцелераций. На графике КТГ акцелерации отображаются как высокие зубцы.
- отсутствие децелераций. На графике отображаются как зубцы, устремленные вниз.
- показатели нестрессового теста (НСТ). Нажимая на кнопку датчика, пациентка регистрирует шевеления плода. В норме эпизодам двигательной активности должны соответствовать акцелерации (периоды учащения частоты сердечных сокращений).
КТГ плода – расшифровка.
Для того чтобы расшифровка КТГ носила объективный характер, каждый из показателей оценивается в баллах (от 0 до 2-ух). Акушеры-гинекологи используют 5 или 6 показателей. Общая оценка результатов КТГ является суммой баллов по каждому из них.
- 8-10 баллов — нормальная сердечная деятельность плода;
- 5-7 баллов – начальные признаки нарушения жизнедеятельности;
- 4 балла и менее – серьезные нарушения в состоянии плода.
Сердцебиение плода. Норма, патология, контроль

Сердцебиение плода – словно сигналы из его персонального космоса: единственный способ связи, по которому врачи раньше судили о состоянии малыша, его развитии, самочувствии, благополучии. Современные методы диагностики позволяют обследовать еще нерожденного малыша вдоль и поперек, и даже при необходимости прооперировать ребенка, не прерывая беременность. Но сердцебиение малыша по-прежнему остается важнейшим показателем для врачей-акушеров.
Какие показатели сердцебиения плода – норма, а что может свидетельствовать о патологии?
Устройство сердца малыша
Сердце – один из первых органов, который начинает формироваться у малыша. Происходит это практически сразу после зачатия, уже на 2-3 неделе беременности. Не все будущие мамы на этом сроке догадываются, что внутри уже зародилась новая жизнь, а сердечко ребенка, которое в этот момент выглядит как простая полая трубка, уже готовится сделать первые удары.
К четвертой неделе беременности трубочка-сердце начинает изгибаться, на пятой неделе в ней появляется первая перегородка и одновременно – первые сокращения. Чем дальше, тем больше сердце малыша становится похоже на сердце взрослого: на шестой неделе начинает расти межжелудочковая перегородка, следом — межпредсердная. Уже к восьмой неделе беременности сердце плода приобретает почти взрослый вид. Почти – потому что малыш не дышит, кровь, насыщенная кислородом, поступает к нему не из легких, а от мамы.
” До самого момента рождения кровообращение ребенка не разделяется на два круга – малый, проходящий через легкие, и большой, питающий остальные органы и ткани.
Все предсердия и желудочки действуют как единый полый орган, а крови из предсердия в предсердие перетекает через открытое овальное окно – особое отверстие в межпредсердной перегородке, которое закроется сразу после родов, когда малыш сделает первый самостоятельный вдох.
Частота сердцебиения плода на разных сроках беременности
Хотя кровоснабжение малыша целиком и полностью зависит от мамы, однако поступившую из плаценты кровь по организму «разгоняет» его собственное сердце. Поэтому частота сердечных сокращений плода отличается от маминой, «два сердца бьются в унисон» — это поэтическая метафора, не более того.
По мере роста плода его сердечный ритм слышен все четче – начиная с шестой недели его можно зафиксировать на аппарате УЗИ, а с 20-й недели врач буквально слышит его – для этого достаточно приложить стетоскоп, а чаще – специальную слуховую трубочку к животу будущей мамы.
” Такая процедура («прослушивание» пациента врачом) называется аускультацией, и это один из старейших методов диагностики.
Начиная с третьего триместра, если врача беспокоит состояние плода, сердцебиение малыша могут отследить методом кардиотокографии, КТГ. Именно этот метод применяют, чтобы следить за состоянием малыша во время предродовых схваток, так что можно смело утверждать, что с этими тремя способами измерения сердцебиения малыша – УЗИ, аускультация, КТГ – знакомы большинство мам.
Что же измеряют врачи? Прежде всего – частоту сердечных сокращений малыша. Она гораздо выше, чем у мамы и зависит от срока беременности.
Срок беременности
Частота сердечных сокращений плода
110 – 130 ударов в минуту
170 — 190 ударов в минуту
140 – 170 ударов в минуту
13 неделя и вплоть до родов
130 до 160 ударов в минуту
Многие мамы беспокоятся, обнаружив, что пульс малыша выходит за границы нормы. Но у плода, как и у взрослого человека, сердцебиение зависит от множества факторов: активен он или отдыхает, какие лекарства принимает его мама, спокойна она или взволнована, наконец – каким именно методом подсчитан пульс, где расположена плацента (на передней стенке матки она «экранирует» малыша от врача).
” Акушер определяет не только частоту пульса, но и (что очень важно) его ритмичность и монотонность, учащается сердцебиение, или внезапно становится реже. Поэтому не волнуйтесь, увидев в медицинской карте цифру, выходящую за границу нормы: если это не обеспокоило врача, то не должно беспокоить и вас.
Нарушение частоты сердечных сокращений малыша
Что же считается патологией сердцебиения? Прежде всего – серьезные отклонения от нормы, например, резкое снижение частоты сердцебиений – ниже 100 (особенно 80) ударов в минуту.
Брадикардия плода
Снижение пульса ребенка может быть вызвано целым рядом причин, от крайне редко встречающейся наследственной брадикардии, когда пониженная частота сердцебиения – вариант нормы на протяжении всей жизни, до обвития пуповиной, маловодия или многоводия. Вот их общий список:
- неправильный образ жизни: курение, употребление алкоголя, дефицит витаминов, отсутствие прогулок на свежем воздухе, малоподвижный образ жизни;
- хронические болезни сердца и легких матери;
- анемия, в том числе впервые возникшая во время беременности;
- инфекционные заболевания;
- прием некоторых лекарственных препаратов;
- стресс;
- резус-конфликт;
- обезвоживание из-за длительного токсикоза;
- многоплодная беременность.
- преждевременное отслоение плаценты;
- обвитие пуповиной;
- мало- и многоводие.
Обычно брадикардия, при условии ритмичного и немонотонного пульса, не угрожает жизни ребенка и может быть скорректирована медикаментозно.
Тахикардия плода
О тахикардии плода говорят, когда сердцебиение плода стабильно находится в диапазоне 170-200 ударов в минуту. Как ни странно, причины ее возникновения по большей части те же, что и брадикардии, просто организм малыша старается справиться с чрезвычайной ситуацией иным образом. В числе причин:
- анемия;
- обезвоживание из-за длительного токсикоза;
- прием некоторых лекарственных препаратов;
- авитаминоз;
- болезни сосудов и сердца матери;
- эндокринные заболевания;
- внутриутробная инфекция;
- кровопотери матери.
Тахикардия, как и брадикардия, не несут непосредственной угрозы жизни плода – многие малыши во время такой беременности продолжают нормально развиваться. Однако в этой ситуации важно внимание врача, который вовремя заметит ухудшение ситуации и скорректирует ее, либо предложит маме досрочное родоразрешение.
Монотонное сердцебиение
Еще один настораживающий диагностический признак, который часто становится неприятным сюрпризом для многих мам. Дело в том, что пульс ребенка непостоянен – вот он пошевелился, и сердцебиение участилось, успокоился – снова замедлилось. Если сердцебиение измеряется при помощи приборов КТГ, то запись будет выглядеть как серия «горок» и «ямок», или беспорядочный набор цифр – 140, 145, 155, 139…
Не меняются цифры обычно тогда, когда малыш глубоко спит – ведь дети в утробе матери спят, как и все люди. Обычно врач старается «разбудить» малыша – предлагает маме изменить позу, походить, иногда даже пробует пощекотать животик…
” Если же раз за разом не удается разбудить ребенка, возникает предположение о серьезной гипоксии – кислородном голодании малыша.
Обычно это серьезный повод для назначения дополнительного обследования – УЗИ с доплерометрией, его могут назначить уже начиная с 20-й недели.
Врожденная патология сердца ребенка
Отдельно стоит остановиться на таком важном моменте, как врожденные сердечные патологии у ребенка. Врач может заподозрить их, если нарушение сердечного ритма малыша сопровождается отставанием в развитии. В этом случае будущей маме предлагают сделать эхокардиографию, или УЗИ сердца, только исследовать в этом случае сердце малыша, а не мамы. Обычно это исследование делают на 18-28 неделе беременности – позже оно может быть неэффективно из-за уменьшения количества околоплодных вод. Также Эхо-КГ предлагают пройти женщинам из «группы риска» — тем будущим мамам, у кого в силу разных причин повышена вероятность развития порока сердца у плода. Это:
- беременные старше 40 лет;
- беременные с сахарным диабетом;
- перенесшие тяжелые инфекционные заболевания во время беременности;
- беременные с врожденными пороками сердца;
- беременные, у которых уже рождались дети с врожденными пороками сердца;
- если во время УЗИ плода был заподозрен порок сердца;
- выявлены других врожденные пороки или генетические заболевания, обычно сочетающиеся с пороками сердца.
Важно своевременно выявить возможные патологии, поскольку это поможет выбрать подходящий способ родоразрешения, а так же оказать малышу специализированную помощь сразу после его появления на свет, не тратя драгоценных минут.
В любом случае, мы советуем вам не пренебрегать медицинским наблюдением во время беременности. Иногда патологии развития плода могут быть совершенно незаметны для будущей мамы: ей кажется, что все в порядке, она чувствует себя отлично, а ребенок в это время страдает от дефицита кислорода. Наблюдение за сердцебиением малыша позволит своевременно диагностировать возникшие проблемы и исправить их с наименьшим ущербом для ребенка.
Таблица нормы сердцебиения у плода по неделям
Таблица сердцебиения плода по неделям у мальчиков и девочек одинаковая, нет разницы в показаниях. В зависимости от срока, норма частоты сердечных сокращений изменяется. Допускается небольшое отклонение от этих данных, но значительное повышение или понижение ЧСС сигнализирует о необходимости дополнительного врачебного наблюдения за беременной и ее малышом до и после родов.

Когда и как формируется сердце ребенка
Сердце — мотор человеческого тела, оно формируется в утробе мамы одним из первых. Уже в первую неделю эмбриона образуются эндокардиальные трубки — зачатки сердца. Постепенно они сливаются в одну, начиная бурно расти на третьей неделе беременности.
На седьмой акушерской неделе (на пятой со дня зачатия) сердце малыша приобретает характерный для него внешний вид, оно разделено двумя перегородками на правую и левую половины.
Формирование сердца — сложный процесс. Оно начинается в шейной области и постепенно опускается в район грудной клетки. Во время опускания оно переворачивается и его верхушка устанавливается там, где нужно.
Важные этапы формирования сердечка малыша:
- На 4 неделе формируется перегородка между желудочками сердца, происходит разделение сердечка на две части.
- В конце 5 недели беременности сердечко начинает биться (на УЗИ этот процесс уже фиксируется).
- На 7 неделе начинается процесс образования еще одной перегородки.
- К концу 8 недели завершается формирование перегородки — сердечко становится четырехкамерным, как у взрослых людей.
С какой недели беременности измеряют ЧСС плода и зачем это делают
ЧСС плода (частота сердечных сокращений плода) — это важный показатель состояния малыша. На пятой неделе прослушивание сердцебиения малыша помогает диагностировать беременность.
Начиная с 5 недели, ЧСС измеряют на каждом плановом УЗИ. С 18 акушерской недели врачи, при необходимости, проводят эхокардиографию. УЗИ с допплером дает сведения о формировании сердечка ребенка, как оно стучит, как циркулирует кровь по сосудам.
Метод прослушивания сердцебиения малыша при помощи акушерской трубки (стетоскопа) применяют с середины второго триместра. С этого времени сердцебиение крохи гинеколог прослушивает в каждый плановый прием беременной. Таким методом врач подсчитывает ЧСС, слушает, насколько четко, ритмично стучит сердечко. Прослушивание дает представление о предлежании плода. Если сердечный стук слышен ниже пупка мамы — предполагают головное предлежание, если справа или слева от пупка — поперечное предлежание, если прослушивается выше пупка, гинеколог предполагает, что малыш занял тазовое предлежание.
Кардиотокографию плода (КТГ) делают, начиная с 30 недели беременности. Датчики отслеживают шевеление плода, сердцебиение.
В процессе родов аппаратом КТГ фиксируют сердцебиение малыша, чтобы отслеживать его состояние и не пропустить острую гипоксию плода.
Таблица норм ЧСС плода
Частота сердцебиения плода зависит от многих показателей. На ранних сроках сердечко стучит неравномерно, в это время сердечно-сосудистая система только формируется. Начиная с 8 недели ритм сердцебиения выравнивается, становится более четким.
Показатели ЧСС будут искажены, если мама страдает токсикозом, недомогает или приболела простудой. Сердечко малыша в этот период бьется учащенно. ЧСС плода снижается, если мама долго лежала на спине и полая вена сдавливалась маткой. После смены положения тела через некоторое время ЧСС плода приходит в норму.
Когда малыш спит в животике у мамы, у него одна ЧСС, а когда он бодрствует — другая. На частоту сердцебиения плода влияет эмоциональное состояние мамы и самого крохи — на поздних сроках беременности он уже и слышит, и чувствует, способен испугаться. В такие моменты у него зафиксируют высокую ЧСС.
Нормы сердцебиения плода на ранних сроках беременности отличаются от норм для поздних сроков.
Нормы чсс у плода по неделям в таблице в первую половину беременности.
| Срок беременности (в неделях) | Норма ЧСС плода (в ударах в минуту) |
|---|---|
| 4-5 | 90-115 |
| 6-7 | 105-130 |
| 8-9 | 125-150 |
| 10-11 | 130-160 |
| 12-13 | 135-170 |
| 14-15 | 140-180 |
| 16-17 | 135-170 |
| 18-19 | 130-165 |
Врачи отмечают, что нет никакой разницы в полах для норм сердцебиения плода. Сердечко мальчика и девочки будет биться одинаково, различаясь только по срокам беременности, но не по половой принадлежности.
Заблуждением является и утверждение о том, что у девочек сердечко бьется сбивчиво, неотчетливо, а у мальчиков — ясно и ритмично. Это предположение — чистой воды литературный вымысел. Если у плода сердцебиение сбивчивое и неотчетливое — это не показатель, что в животике у мамы девочка, это показатель проблем с сердечком.
Таблица сердцебиения плода по неделям у девочек и мальчиков во второй половине беременности.
| Срок беременности (в неделях) | Норма ЧСС плода (в ударах в минуту) |
|---|---|
| 20-21 | 140-170 |
| 22-23 | 125-160 |
| 24-42 | 120-160 |
Отклонения от норм
Когда ЧСС малыша незначительно отличается от норм, это не должно пугать маму. Что означает, если врачи по измерениям сердцебиения плода констатируют повышенную или пониженную ЧСС?
Повышенная ЧСС
Тахикардию ставят, если это отклонение зафиксировано не при единичном исследовании, если оно стойкое, стабильное. Повышенную ЧСС могут спровоцировать испуг, стресс — тогда это единичный случай. Причиной стабильно повышенного сердцебиения бывают:
- вредные привычки мамы;
- гиперфункция щитовидки у беременной;
- тяжелый токсикоз;
- болезни сердца и почек у беременной;
- пороки развития плаценты;
- внутриутробная инфекция;
- начальная стадия гипоксии плода.
Тахикардия на начальных этапах кислородного голодания плода — защитная реакция малыша, так он борется, компенсируя свое состояние. Гораздо хуже слабое сердцебиение, которое говорит о том, что ребенок перестал бороться.
Пониженная ЧСС
Пониженное сердцебиение называют брадикардией. Это состояние говорит о нарушении состояния ребенка. Причины пониженной ЧСС:
- нездоровый образ жизни беременной;
- анемия беременной;
- старение плаценты;
- маловодие или многоводие;
- прием беременной лекарств со снотворным эффектом;
- прием беременной седативных препаратов;
- врожденные пороки развития плода;
- внутриутробная хроническая гипоксия плода;
- фетоплацентарная недостаточность;
- последствия резус-конфликта;
- инфаркт плаценты;
- обвитие пуповиной шеи ребенка.
Если врачи установили брадикардию, беременную госпитализируют, чтобы выявить и устранить причину, вызвавшую замедление сердцебиения крохи. Экстренная госпитализация не потребуется только в том случае, если замедление сердцебиения связано с временным нарушением кровообращения (малыш сдавил полую вену). В этом случае маму просят погулять полчаса и прийти на повторное обследование. Вызванная физиологическими условиями брадикардия при повторном обследовании уже не обнаруживается.
Вывод
Частота сердцебиения плода — важный показатель его развития. Своевременный контроль сердцебиения помогает отслеживать состояние малыша и оказывать ему необходимую помощь, если это потребуется.
Нормы скрининга по триместрам

Скрининг при беременности — это комплекс исследований, при помощи которого родители и врачи могут получить максимально полную информацию о здоровье плода. Скрининг предупреждает многие врожденные заболевания и физические характеристики.
Скрининг при беременности не наносит вреда ни маме, ни малышу. Это довольно точное исследование, хотя следует четко понимать, что результат не стопроцентный. Точность скрининга зависит от многих факторов — профессионализма исследователей, соблюдения женщиной правил подготовки к обследованию и прочего.
Стандартный пренатальный скрининг включает в себя:
- УЗИ;
- анализ крови на В-ХГЧ свободный;
- анализ крови на РАРР-А;
- анализ крови на альфа-фетопротеин (АФП);
- анализ на свободный эстриол.
Кому назначают полный скрининг:
- беременным старше 35 лет;
- если возраст отца превышает 40 лет;
- при наличии генетических патологий у членов семьи;
- при наличии в прошлом замершей беременности, выкидышей или преждевременных родов;
- беременным, перенесшим в первом триместре инфекционное заболевание;
- женщинам, принимающие лекарства, которые могут влиять на развитие беременности;
- женщинам, работающим на вредных производствах;
- женщинам, у кого есть вредные привычки.
Сроки проведения скрининга по триместрам
- Первый скрининг — Проводиться в первом триместре в период между 11-й и 13-й неделями
- Второй скрининг — Проводиться во втором триместре в период между 18-й и 20-й неделями
- Третий скрининг — Проводиться в третьем триместре в период между 30-й и 34-й неделями
Нормы Первый скрининг — Первый триместр
Для беременности первого триместра при скрининге проводиться анализ крови и УЗИ, при которых врач смотрит на состояние ребенка, его размеры и работу организма в целом. Для каждого из этих параметров есть показатели нормы, с которыми врач и будет сравнивать полученные результаты.
Нормы УЗИ при первом скрининге
| Наименование | Показатель |
| КТР (копчико-теменной размер, то есть длина плода от темени до копчика) | 43–84 мм |
| БПР (бипариетальный размер, то есть расстояние от виска до виска) | 17–24 мм |
| ТВП (толщина воротникового пространства) | 1,6–1,7 мм |
| Длина кости носа | 2–4,2 мм. |
| ЧСС (частота сердечных сокращений) | 140–160 ударов в минуту |
| Хорион | Расположен у дна матки или ее стенкам в верхней области |
| Амнион | 50–100 мл. |
| Желточный мешок | не визуализируется |
| Шейка матки | 35–40 мм |
Анализ крови при первом скрининге
Биохимический скрининг, который также называют двойным тестом, проводят для определения уровня двух гормонов — свободного b-ХГЧ и PAPP-A.
b-ХГЧ — 50 000–55 000 мМЕ/мл
PAPP-A — 0,79–6,01 мЕд/л (от 0,5 до 2,5 МоМ)
Подробнее в нашей статье: Норма ХГЧ по неделям
Нормы Второй скрининг — Второй триместр
Для беременности второго триместра при скрининге проводиться те же анализы крови и УЗИ, только при этом осмотре врач уделяет больше внимания положению плода, его костную структуру, состояние внутренних органов, место прикрепления пуповины, а также объем околоплодных вод.
Нормы УЗИ при втором скрининге
| Наименование | Показатель |
| БПР (бипариетальный размер, то есть расстояние от виска до виска) | 26–56 мм |
| ДБК (длина бедренной кости) | 13–38 мм. |
| ДПК (длина плечевой кости) | 13–36 мм. |
| ОГ (окружность головы) | 112–186 мм. |
| ИАЖ (индекс амниотической жидкости, то есть объем околоплодных вод) | 73–230 мм. |
| Локализация плаценты. | Расположена НЕ на нижней части полости матки |
| Пуповина | Тип крепления Центральное или Эксцентрическое |
| Шейка матки | 40-45 мм |
Анализ крови при втором скрининге
По мимо ХГЧ проверяется еще и уровень свободного эстриола и АФП
b-ХГЧ — 4720–80 100 мМЕ/мл.
Свободный эстриол гормон, по уровню которого можно судить о состоянии плаценты — 1,17–3,8 нг/мл.
АФП белок, который вырабатывается в ЖКТ плода — 15–27 Ед/мл.
Нормы Третий скрининг — Третий триместр
Для беременности третьего триместра при скрининге проводится УЗИ и бывает назначают допплерографию — исследование работы сосудов. По результатам исследования врач принимает решение о необходимости кесарева сечения или возможности естественных родов.
Нормы УЗИ при третьем скрининге
| Наименование | Показатель |
| БПР (бипариетальный размер, то есть расстояние от виска до виска) | 67–91 мм |
| ДБК (длина бедренной кости) | 47–71 мм. |
| ДПК (длина плечевой кости) | 44–63 мм. |
| ОГ (окружность головы) | 238–336 мм. |
| ИАЖ (индекс амниотической жидкости, то есть объем околоплодных вод) | 82–278 мм. |
| Толщина плаценты | 23,9–40,8 мм. |
Пренатальный скрининг очень важное исследование, и пренебрегать им не стоит. Вовремя выявленные патологии и отклонения от нормы могут спасти жизнь и здоровье вашему будущему ребенку.

Арутюнян Нарине Меликовна
Вторая категория
Стаж работы с 2013 года
Записаться
Ответы на частые вопросы
Употребляйте больше продуктов, богатых железом: говяжий язык, печень, гречневую и овсяную крупы, чернослив, курагу, зеленые яблоки и др. Но поднять гемоглобин только диетой не получится.
Необходима медикаментозная терапия с использованием препаратов, содержащих железо. Если проблема связана с недостаточным поступлением железа в организм – нужен один комплекс лекарств, если со всасыванием – другой. Подбирать препараты должен врач.
При более тяжелых формах анемии может потребоваться инъекционная терапия.
Если нет противопоказаний, естественные роды возможны. Принимать решение о возможности ЕР должен только акушер-гинеколог.
- Рентгенография органов грудной клетки
- КСР
- Гепатит B HBsAg
- Гепатит C Anti-HCV
- Краснуха IgM
- Краснуха IgG
- ВИЧ
- Б/П на флору и чувств. — из зева
- Консультация терапевта
С увеличением срока беременности и ростом малыша матка увеличивается – это может приводить к повышенному тонусу. Иногда напряжение возникает в ответ на шевеления ребенка. Сильные физические нагрузки, стрессы, переутомление беременной могут также приводить к повышенному тонусу.
На ранних сроках беременности тонус матки может быть связан, прежде всего, со сниженной выработкой прогестерона. В этом случае врач назначает пациентке лечение препаратами прогестерона.
Симптомы повышенного тонуса
Все беременные женщины ощущают тонус по-разному. Кто-то — как тяжесть и напряжение внизу живота. Другие — как тянущую боль в области поясницы. Во 2 и 3 триместрах беременности женщина может ощутить тонус, положив руку на живот: матка становится «каменной», затем расслабляется.
Сомневаетесь? Проконсультируйтесь с нашим специалистом.
Оставьте свой телефон и мы Вам перезвоним.
Норма сердцебиения плода по неделям беременности и алгоритм его выслушивания
Сокращения миокарда – один из важнейших этапов мониторинга развития плода, и измерение ЧСС происходит при каждом плановом посещении гинеколога до самых родов. Так что важно разобраться, что собой представляет этот показатель и как происходит его измерение на разных тапах вынашивания ребенка.
Как формируется ССС?
Первым из формирующихся органов плода является сердце, уже на четвертой неделе закладываются основные его составляющие. Удивительно, но сокращения могут быть зафиксированы уже на 23-м дне беременности, тогда как размер самого плода не превышает фасолины.
Правда, под силу это только специальному оборудованию. А уже на пятой-шестой неделе сердцебиение плода могут зафиксировать датчики УЗИ. Но если его не слышно после седьмой недели, то это повод для дополнительного обследования с целью исключения замершей беременности.
Начало формирования ССС
На 7-8 неделе орган уже полностью сформирован и становится таким же, как у взрослых, с некоторым отличием: между правым и левым предсердиями присутствует так называемое овальное окно, а также артериальный проток. У новорожденного это окно постепенно закрывается и проток исчезает.
Какие показатели ЧСС можно считать нормой?
Как понять, что орган ребенка развивается нормально? В таблице представлены ориентировочные показатели.
| Срок, неделя | Уд./мин. |
|---|---|
| 5 | 80-85 |
| 6 | 102-126 |
| 7 | 126-149 |
| 8 | 149-172 |
| 9 | 155-195 |
| 10 | 160-179 |
| 11 | 153-177 |
| 12 | 150-174 |
| 13 | 147-171 |
| с 14-й до родов | 146-168 |
Здесь по неделям можно следить за показателями и делать выводы согласно тому, совпадают ли нормы и полученные данные.
Диагностические методы
В современной медицине акушерами используется несколько методов диагностики сердца, с ними можно ознакомиться ниже.
Выслушивание тонов
Наиболее доступный и быстрый метод – это прослушивание ЧСС с помощью трубки (бывает деревянная, пластиковая, алюминиевая), которая называется акушерским стетоскопом. Для это беременная лежит на кушетке на спине, а специалист проводит выслушивание ухом, приставляя трубку в разные точки живота.
Четкость сигналов будет зависеть от положения плода, так что этот метод дает врачу дополнительную информацию о его предлежании. Из минусов – невозможность воспользоваться в первой половине беременности, так как до 20-й недели сигналы слишком слабы для улавливания их ухом.
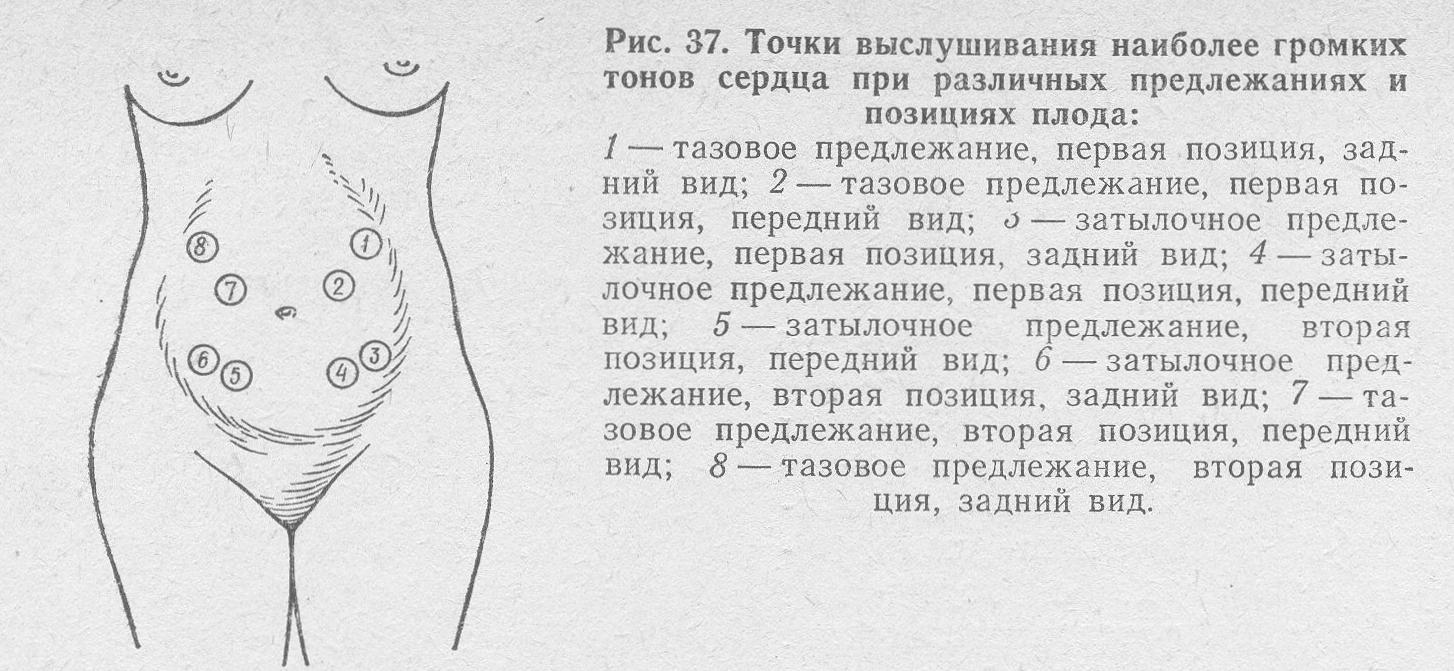
Точки прослушивания тонов сердца
Выслушивание биения сердца предполагает еще один момент: важно слушать ритм, так как его характер или полное отсутствие – это дополнительная информация об отклонениях, которые нужно будет исключить, назначив дополнительные обследования.
Иногда аускультация не дает результатов, врач не может услышать сигналов сердца. Причины будут рассмотрены в этой статье позже.
Показатели ультразвука и ЭхоКГ
УЗИ позволяет изучить работу сердца практически с первых недель внутриутробного развития ребенка:
- При трансабдоминальном исследовании (через брюшную полость) сигналы можно зафиксировать в 6-7 недель.
- При использовании на пятой неделе можно определить, как работает орган.
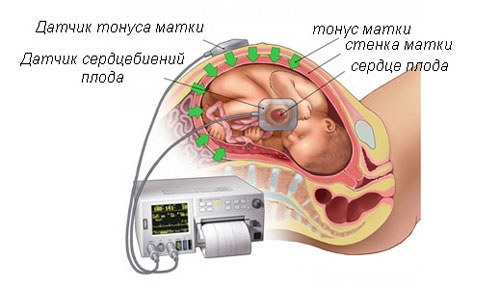
Определение ЧСС плода
Начиная со второго триместра определяется не только ЧСС и их характер, но также правильность расположение органа в грудной клетке, а также работы всех его четырех камер. Это помогает выявить возможные пороки.
Наиболее информативной процедурой с использованием ультразвука является ЭхоКГ. Здесь используются разные режимы сканера:
- двухмерный, т.е. обычный;
- одномерный, когда анализируется сосудистая система;
- допплер-диагностика – исследуется кровоток в разных отделах сердца.
ЭхоКГ назначается не всегда, а только по показаниям, которыми являются:
- отклонения в ЧСС матери;
- другие патологии ССС;
- задержка развития плода;
- возраст выше 38 лет;
- сахарный диабет;
- перенесенные тяжелые инфекционные заболевания;
- наличие детей с ВПС.
Наиболее благоприятный период для проведения процедуры – 5-7 месяц, после него уменьшается объем околоплодных вод и увеличивается сам плод, что усложняет исследование.
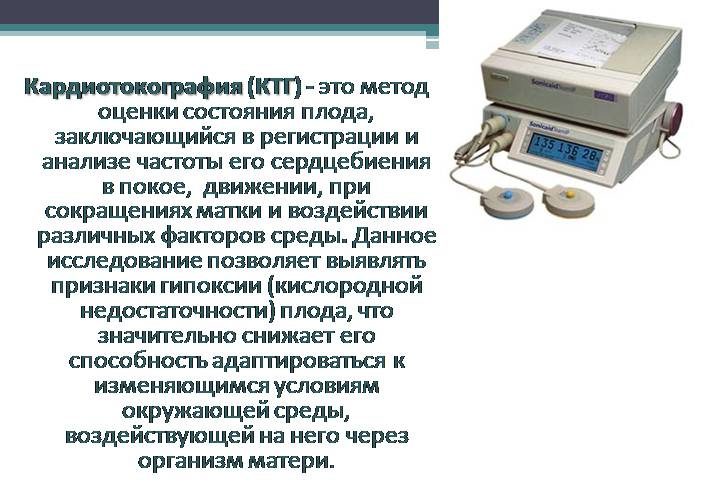
Кардиография
Процедура, когда на живот крепят парные датчики, позволяющие посредством тока выявить правильность работы сердца, называется кардиотокография (КТГ). Применяется она в последнем триместре.
Ее особенность в том, что исследуется одновременно функционирование сосудов плода и матки, что позволяет решить выявленные проблемы еще до рождения ребенка, в частности, такие как:
- гипоксия;
- угроза невынашивания;
- много- или маловодие;
- недостаточная степень созревания плаценты;
- поражение плода инфекциями;
- патологии ССС.
При проведении КТГ ставятся баллы, при расшифровке которых получают следующую информацию:
 8-10 баллов – все в норме;
8-10 баллов – все в норме;- 5-7 – есть гипоксия в начальном этапе, необходимо пройти повторное исследование на следующий день для понимания последующих действий;
- ниже четырех баллов – выраженный риск жизни плода, требуется срочное решение о проведении кесарева сечения.
Если беременность протекает без отклонений, то к помощи такого исследования не прибегают. Показаниями к направлению на КТГ считаются:
- рубец на матке после прошлых операций;
- токсикоз на поздних срока;
- хронические патологии ССС;
- длительная гипертермия;
- перенашивание беременности;
- роды раньше срока;
- маловодие или многоводие;
- преждевременное отмирание плаценты.
Есть еще два метода кардиографии, которые для тщательного исследования применяют одновременно:
 Фонокардиография – это регистрация звуков, издаваемых сердцем. Здесь электронная техника улавливает низкие частоты, которые не под силу услышать уху при аускультации. Она информирует врача о ритме, о его учащении, замедлении или аритмии. Ту же асфиксию можно выявить именно так.
Фонокардиография – это регистрация звуков, издаваемых сердцем. Здесь электронная техника улавливает низкие частоты, которые не под силу услышать уху при аускультации. Она информирует врача о ритме, о его учащении, замедлении или аритмии. Ту же асфиксию можно выявить именно так.- Электрокардиография – дополняет результаты фонокардиографии, особенно на ранних сроках беременности, многоплодии, для определения положения плода, а также смерти плода.
Датчики
На сегодня уже существуют такие специальные детекторы, которыми можно пользоваться дома самостоятельно, установив датчики в места, как при аускультации. Они используются не только для выявления патологий, но и просто для успокоения матери, когда она слышит биение сердечка своего малыша и понимает, что все в порядке. Приборы такие безопасны и удобны, процедура измерения может длиться десять минут и рекомендована после первого триместра.
Причины и формы сбоя ЧСС
Важным показателем здоровья плода также является ритмичность сердечных сокращений. Причинами нарушений ритма могут быть:
 анемия;
анемия;- пороки развития плода;
- гипоксия;
- гестоз;
- принимаемые препараты;
- поражение нервной системы беременной;
- нездоровый образ жизни;
- стрессы;
- болезни матери – хронические, инфекционные, сердечно-сосудистые, аутоимунные.
Кратко рассмотрим формы нарушений сердечного ритма:
- Учащенный, или тахикардия. Если она кратковременная, то это допустимо. Есть наблюдения, что такое явление бывает у зародыша между 11 и 15 часами дня, а также между 19 часами вечера и часом ночи. Если же имеет место стойкая синусовая тахикардия, или экстрасистолы больше одной на 10 нормальных и здоровых сокращений, тогда необходимо наблюдение медиков и корректировка препаратами.
- Замедленный, или брадикардия. С ней, подобно тахикардии, стоит быть начеку, если она случается регулярно. Эпизодически это допустимо между 6 и 7 часами утра и 15 и 19 дня. Еще брадикардия возникает, когда женщина лежит на спине, и возникает давление на полую вену. В этот момент уменьшается поступление кислорода к плоду, что в свою очередь приводит к замедлению ритма. Поэтому врачи рекомендуют в третьем триместре отказаться от отдыха и сна на спине.
 Приглушенный. Бывает, что ритм сердца малыша в утробе услышать сложно, он еле слышим. Не стоит сразу волноваться, возможно, причиной этого является просто размещение плаценты на передней стенке матки, а также многоводие, маловодие, или увеличенный жировой слой на животе беременной женщины. Дополнительные исследования, о которых говорилось выше, дадут точный ответ на этот вопрос.
Приглушенный. Бывает, что ритм сердца малыша в утробе услышать сложно, он еле слышим. Не стоит сразу волноваться, возможно, причиной этого является просто размещение плаценты на передней стенке матки, а также многоводие, маловодие, или увеличенный жировой слой на животе беременной женщины. Дополнительные исследования, о которых говорилось выше, дадут точный ответ на этот вопрос.- Отсутствует. Если при исследовании ритм не прослушивается, то назначают повторное через неделю, чтобы исключить гибель плода. Окончательный диагноз в этом случае ставится после УЗИ.
Наблюдения за сердечными сокращениями плода – доступный, надежный и необходимый метод контроля беременности, который поможет вовремя определить проблемы и решить их.



 8-10 баллов – все в норме;
8-10 баллов – все в норме; Фонокардиография – это регистрация звуков, издаваемых сердцем. Здесь электронная техника улавливает низкие частоты, которые не под силу услышать уху при аускультации. Она информирует врача о ритме, о его учащении, замедлении или аритмии. Ту же асфиксию можно выявить именно так.
Фонокардиография – это регистрация звуков, издаваемых сердцем. Здесь электронная техника улавливает низкие частоты, которые не под силу услышать уху при аускультации. Она информирует врача о ритме, о его учащении, замедлении или аритмии. Ту же асфиксию можно выявить именно так. анемия;
анемия; Приглушенный. Бывает, что ритм сердца малыша в утробе услышать сложно, он еле слышим. Не стоит сразу волноваться, возможно, причиной этого является просто размещение плаценты на передней стенке матки, а также многоводие, маловодие, или увеличенный жировой слой на животе беременной женщины. Дополнительные исследования, о которых говорилось выше, дадут точный ответ на этот вопрос.
Приглушенный. Бывает, что ритм сердца малыша в утробе услышать сложно, он еле слышим. Не стоит сразу волноваться, возможно, причиной этого является просто размещение плаценты на передней стенке матки, а также многоводие, маловодие, или увеличенный жировой слой на животе беременной женщины. Дополнительные исследования, о которых говорилось выше, дадут точный ответ на этот вопрос.