Можно ли забеременеть при эндометриозе советы планирующим
Эндометриоз и беременность
Эндометриоз – это гинекологическое заболевание, которое проявляется в виде опухолевидных разрастаний клеток эндометрия (внутреннего слоя матки) в различных органах. Процесс может быть генитальным и поражать органы малого таза или же охватывать и органы брюшной полости, в том числе кишечник, мочевой пузырь и легочную ткань.
Это заболевание встречается примерно у 10-15% женщин репродуктивного возраста. Нередки случаи, когда аденомиоз (внутренний эндометриоз) путают с миомой матки, так как механизмы развития у этих заболеваний внешне очень похожи.
Среди факторов, повышающих риск развития эндометриоза, можно отметить:
- аборты;
- проведение кесаревого сечения при родах;
- поздние роды;
- диатермокоагуляция шейки матки, при помощи которой лечат эрозию.
Но точные причины развития этого заболевания пока неизвестны.
Можно ли забеременеть при эндометриозе
Примерно в половине случаев эндометриоз сочетается с бесплодием. Разросшийся эндометрий может привести к нарушению выхода яйцеклетки и отрицательно влиять на работу яичников, также он может сделать невозможной имплантацию плодного яйца в слизистую матки.
Гормональные нарушения при этом заболевании проявляются в большом количестве женских половых гормонов эстрогенов, которые вырабатываются при эндометриозе. При длительном течении эндометриоза в половых органах появляются спайки, что дополнительно увеличивает риск бесплодия. Но все же забеременеть при эндометриозе вполне возможно.
Эндометриоз во время беременности
Несмотря на то, что внутренний эндометриоз препятствует наступлению беременности, в настоящее время нередки случаи, когда врачам приходится в своей практике наблюдать эндометриоз и беременность, которая развивается на фоне этого заболевания. Конечно, легче всего забеременеть при 1 степени эндометриоза, пока недуг проявился не очень сильно.
Но все же нельзя не отметить, что даже если беременность при эндометриозе наступила, у женщины наблюдается повышенный риск выкидыша. Скорее всего, врач на весь период вынашивания малыша назначит курс гормонов, которые снизят вероятность неблагоприятного исхода.
После образования плаценты вероятность выкидыша значительно снижается. Чтобы благополучно родить здорового ребенка, будущая мама должна прислушиваться ко всем советам своего гинеколога.
При правильном подходе к лечению на развитии плода эндометриоз не сказывается.
Лечение эндометриоза беременностью
Во время беременности гормональный фон в некоторой степени «борется» с эндометриозом. У женщины в организме резко снижается производство яичниками эстрогенов, а желтое тело, которое образовывается в процессе овуляции перед наступлением беременности, активно производит прогестерон. Все эти факторы способствуют угнетению очагов эндометриоза.
Если после родов женщина кормит грудью, то на все время лактации производство эстрогенов так же находится на низком уровне, что и является естественной терапией эндометриоза. По этой причине в некоторых случаях беременность если не полностью излечивает от этого заболевания, то хотя бы обеспечивает длительную ремиссию и подавление активности патологических очагов.
Однако, все вышеперечисленное совсем не значит, что эндометриоз допустимо лечить при помощи беременности. Риск от возможных осложнений, не говоря о том, что само заболевание может препятствовать наступлению беременности, гораздо выше шансов на благоприятный исход. Поэтому не стоит задумываться о том, как забеременеть при эндометриозе матки, а при постановке такого диагноза лучше сразу начинать лечение.
Беременность после эндометриоза
Своевременное лечение очагов эндометриоза значительно повышает шансы женщины на беременность, ведь современные методы терапии способны не только устранить проявления очагов заболевания, но и убирают спайки, препятствующие беременности. Вероятность восстановления фертильности после лечения эндометриоза варьируется в очень широком диапазоне и доходит до 50% и выше. Поэтому, если беременность планировалась – необходимо сразу же после курса терапии с разрешения лечащего врача предпринимать попытки забеременеть.
- Лечение
- Консультация гинеколога по беременностиот 4 100 ₽
Во избежание возможных недоразумений, советуем уточнять стоимость услуг на день обращения в регистратуре или в колл-центре по многоканальному номеру телефона +7 495 223-22-22
Киста яичника и беременность

- Виды функциональных кист
- Беременность у пациенток с фолликулярной кистой
- Фолликулярная киста яичника — лечение
- Распространенные виды кист яичников
Виды функциональных кист
Существует два вида функциональных кист яичника: фолликулярные и кисты желтого тела. Их диагностика должна проводится с учетом фазы менструального цикла, так как при нарушении этого требования может наблюдаться гипердиагностика и, как следствие, неправильная тактика.
Фолликулярная киста яичника
Фолликулярная киста яичника по механизму образования является выросшим, но не лопнувшим фолликулом. Принято считать, что при размерах образования более 3 см говорят о фолликулярной кисте, менее 3 см — о персистирующем фолликуле. Это разделение очень условно, так как по большому счету на тактику не влияет, а по механизму образования данные понятия идентичны.
Фолликулярную кисту яичника можно выявить в предполагаемую вторую фазу цикла, когда, по данным УЗИ, должно визуализироваться желтое тело, а виден нелопнувший крупный фолликул.
Беременность у пациенток с фолликулярной кистой
Ввиду того, что для наступления беременности необходима овуляция, а механизм образования фолликулярной кисты яичника подразумевает, что овуляция не происходит, наступление беременности в данном случае маловероятно. Точнее, забеременеть с фолликулярной кистой можно только при наличии двух и более фолликулов, когда один овулирует, а второй становится фолликулярной кистой.
Негативным моментом в этом смысле является десинхронизирующее влияние высоких уровней эстрадиола на эндометрий. В случае отсутствия регресса кисты в последующих циклах с наступлением беременности также могут быть проблемы, связанные с гормональным фоном. Дело в том, что выделяемый кистой эстрадиол в раннюю фолликулиновую фазу цикла по механизму отрицательной обратной связи снижает синтез фолликулостимулирующего гормона (ФСГ), необходимого для роста нового фолликула и возможной овуляции.
Фолликулярная киста яичника – лечение
Лечение фолликулярных кист яичника не представляет сложностей, обычно даже без лечения самостоятельный регресс наблюдается через 1-3 цикла. Хороший терапевтический эффект может быть достигнут назначением гормональных контрацептивов с лечебной целью. При невозможности назначения контрацептивов, к примеру во второй половине цикла, могут быть назначены препараты прогестинового ряда. Цель их назначения – коррекция дефекта лютеиновой фазы, возникающего в отсутствие влияния прогестерона желтого тела на эндометрий. Так как известно, что дефект лютеиновой фазы может приводить к задержке менструации, а она является одним из важнейших факторов запуска регресса кисты.
Киста желтого тела
Механизм образования кисты желтого тела более сложен и мало изучен. Необходимо четко разделять два понятия – желтое тело кистозного строения (киста желтого тела в классическом понимании) и персистирующее желтое тело, которое по сути своей кистой может не являться, но репродуктивную функцию может существенно нарушать.
Важное значение желтому телу кистозного строения придается за счет возможных осложнений при его разрыве либо перекруте вокруг придатков матки. Существуют отдельные исследования, отражающие тот факт, что при кистозном варианте строения желтого тела несколько ниже уровень сывороточного прогестерона. Таким образом, желтое тело кистозного строения не является патологией, и при наличии такой кисты забеременеть можно, более того, наличие желтого тела является необходимым компонентом беременности (вне зависимости от кистозного или солидного строения).
Совершенно с других позиций необходимо рассматривать персистенцию желтого тела (кистозного либо солидного строения). Выявление в раннюю фолликулиновую фазу желтого тела, либо выявление в этот период повышенного уровня прогестерона в сыворотке может приводить к существенному нарушению репродуктивной функции. Выделяемый в фолликулиновую фазу цикла прогестерон вызывает десинхронизацию развития слизистой оболочки матки, нарушает формирование рецептивности эндометрия, что крайне негативно отражается на возможности имплантации и наступления беременности.
Лечение кисты желтого тела
Лечения кист желтого тела во вторую фазу цикла не требуется, необходимо лишь, по возможности, минимизировать риск возможных осложнений. При выявлении персистенции желтого тела допустима наблюдательная тактика, либо назначение гормональных контрацептивов с лечебной целью.
Распространенные виды кист яичников
Эндометриоидные кисты
Эндометриоз – патологический процесс, который формируется на фоне нарушения гормонального и иммунного гомеостаза в организме. Характеризуется патологическим ростом ткани, которая сходна по структуре и функции эндометрию, за пределами границ нормальной локализации слизистой оболочки полости матки. Эндометриодные кисты яичников являются вариантом наружного генитального эндометриоза и формируются из эндометриоидных очагов на яичнике. Данная патология негативно влияет на все этапы процесса зачатия. При эндометриозе ухудшается качество яйцеклеток, нарушается гормональный баланс в организме, что приводит к неправильному соотношению и уровню некоторых гормонов. Также данные изменения влияют на эндометрий – ухудшается его рецепция и соответственно снижается способность к имплантации.
Если у женщины впервые выявили данную патологию и также присутствует бесплодие – то первым этапом лечения выступает хирургическое удаление кисты. После удаления кисты женщинам до 35 лет, у которых исключен трубный фактор бесплодия и мужское бесплодие, сохранен овариальный резерв – можно предложить выжидательную тактику по наступлению самостоятельной беременности в течение 1 года. Если женщина старше 35 лет и снижен овариальный резерв – то после хирургического лечения рекомендуется применение ЭКО. В случае, если у женщины рецидивирующая эндометриоидная киста размером не более 3-х см – возможно применение ВРТ без повторного хирургического лечения кисты. Также возможно применение программы по банкингу ооцитов или эмбрионов.
Параовариальная киста яичника и её лечение
Представляет собой однокамерное новообразование, имеет гладкую капсулу и тонкие стенки. В отличие от других кист растет не из яичника, а из связок, которые соединяют яичник и матку. Параовариальная киста не перерождается в злокачественную форму. Может расти в диаметре, но только за счет увеличения жидкости в ней и перерастяжения капсулы. Основными причинами появления данных кист является: гормональные нарушения, воспалительные процессы органов малого таза, нарушение режима приема гормональных препаратов, частые аборты. Параовариальные кисты могут протекать бессимптомно. Иногда могут быть боли различной интенсивности в правом или левом боку или внизу живота, эти боли могут не иметь связи с днем менструального цикла, могут усиливаться при физических нагрузках и половых контактах. Лечение таких кист необходимо, когда их размер превышает 3 см либо при появлении следующих симптомов: активный рост в динамике по УЗ исследованиям; на УЗ исследовании выявлены неровные контуры кисты, признаки разрыва; боли при нагрузках и половых контактах; планирование беременности; применение ВРТ. Лечение как правило оперативное.
Дермоидная киста
Ее относят к истинным опухолям, так как образование кисты идет за счет деления клеток, в отличие от кист, которые образуются в результате скопления в них жидкости. Является доброкачественным новообразованием яичников, но примерно в 2% случаях могут перерождаться в плоскоклеточный рак. Формируется в детском возрасте, характеризуется, как правило, медленным прогрессированием. Некоторые состояния организма приводят к усилению роста кисты – это беременность, половое созревание и климакс. Основная причина появления опухоли – нарушение дифференциации тканей в период внутриутробного развития плода. В чем ее опасность? Во-первых, есть вероятность перерождения ее в злокачественную опухоль; во-вторых, по мере роста кисты вытесняется здоровая ткань яичника, что негативным образом может сказаться на наступлении беременности. Лечение – только оперативное.
Можно ли забеременеть при эндометриозе советы планирующим
С точки зрения современной медицины «поздними родами» считаются первые роды женщины старше 35 лет. Но так было не всегда. Еще в середине прошлого века женщин, которые рожали первого ребенка в возрасте старше 24 лет, официальная медицина называла старородящими.
Потом границы сдвинулись, и идеальным возрастом для рождения первенца стали считать не 18-22, а 20-25 лет. Далее врачи заговорили о том, что до 30 лет женщина может рожать первого ребенка без каких-либо опасений, а понятие «старородящая женщина» с 24-летнего возраста сначала отодвинулось на 28-летний, потом — на 30-летний рубеж, а потом исчезло вовсе.
Сейчас женщин после 35 лет называют «возрастными первородящими», а роды в 40 лет перестают быть чем-то из ряда вон выходящим.
По статистике, женщин, родивших первого ребенка в возрасте между 30-40 годами, сейчас стало в 3 раза больше, чем 20 лет назад, а средний возраст первородящих женщин в России приблизился к 30 годам.
Отчасти «мода» на поздние роды пришла в Россию из Европы и Америки, где принято выходить замуж после 30 лет и еще позже рожать первого ребенка. Это объясняется тем, что женщина должна найти себя в жизни, сделать карьеру, полностью реализовать свои потенциалы, и только потом со всей ответственностью подходить к моменту рождения малыша.
Впрочем, причины поздних родов не только в этом. Все меньше становится полностью здоровых женщин, которые могут забеременеть и родить малыша без проблем. В данном случае на помощь приходят высокие репродуктивные технологии.
Плюсы позднего материнства
Доказано, что если физиологически оптимальный срок для родов наступает примерно в возрасте 22 лет, то психологически и эмоционально женщина становится готова к материнству примерно на 10 лет позже, т. е. как раз в 30-35 лет. Может быть, поэтому женщины, забеременевшие и родившие ребенка после 30-35 лет, воспринимают свое состояние более позитивно, реже впадают в депрессию, уделяют больше внимания вынашиванию и воспитанию малыша.
Также существует мнение и о том, что поздняя беременность и поздние роды омолаживают женщину. С одной стороны, это действительно так. И причина этого — в выработке гормонов «беременности», главным образом эстрогена, тонизирующих мышечные ткани, придающих им эластичность, укрепляющих кости и снижающих риск гипертонии. Беременность и кормление грудью позднего ребенка — это действительно, даже в физиологическом плане, время второй молодости женщины. Психологически женщина, родившая позднего ребенка, также может чувствовать себя моложе сверстниц, ведь она в свои 40 лет не бабушка, а молодая мама.
В поздних родах есть и другие плюсы. После них легче проходит менопауза, может позднее наступить климакс, менее болезненно воспринимается процесс старения. Кроме того, поздние роды могут снизить уровень холестерина, уменьшить риск инсульта или остеопороза. У поздних мам, как правило, реже появляются инфекции мочеполовых путей.
Беременность после 35 лет, конечно, не может быть полностью свободна от риска, но во многих случаях этот риск можно свести к минимуму, если женщина заранее подготовит себя физически к предстоящему процессу. Органы плода формируются в первые 12 недель беременности, и в это время плод более всего уязвим. Поэтому планирующим родить женщинам следует правильно питаться, отказаться от вредных привычек, кофеина. Следует принимать витамины и заниматься физическими упражнениями. Это увеличит шансы легко и хорошо перенести беременность и родить здорового ребенка. Но стоит помнить, что беременность — не время для начала физических занятий. Нужно физически подготовиться заранее, тогда легче будет справиться с проблемами, если они возникнут. Правильная оценка реального риска может помочь первородящей женщине старшего возраста уменьшить стресс во время беременности, который нередко приводит к осложнениям во время родов.
Минусы позднего материнства
Не слишком молодой женщине, если она хочет впервые родить, прежде всего, стоит учесть, что ей может быть трудно забеременеть.
Имеются документальные данные, что после 35 лет способность к деторождению постепенно уменьшается. Чтобы зачать, может потребоваться 6-12 мес. вместо 4. Но большая опасность, которая подстерегает первородящую женщину старшего возраста, связана с рождением ребенка с генетическими отклонениями, особенно с синдромом Дауна. Статистика показывает, что для 40-летней женщины опасность родить ребенка с болезнью Дауна в 9 раз больше, чем для 30-летней.
У женщин старше 35 лет чаще, чем у более молодых, возникают осложнения со здоровьем во время беременности и родов. В особенности это касается диабета и высокого АД, которые вообще свойственны людям старшего возраста. Такого рода осложнения наблюдаются примерно у 6% женщин старше 35 лет в сравнении с 1,3% у более молодых.
Для женщин старше 35 лет повышается опасность возникновения проблем в связи с эндометриозом и фиброзными опухолями, которые могут влиять на фертильность и течение беременности.
Возникающее во время поздней беременности и поздних родов осложнения часто связаны с недостаточной выработкой гормонов, изменением тканей. Такие осложнения, как недоношенная или переношенная беременность, токсикоз второй половины беременности (гестоз), преждевременное отхождение околоплодных вод, слабость родовой деятельности, отслойка плаценты и патологическое состояние плода требуют медицинского вмешательства и могут иметь очень серьезные последствия для здоровья матери и ребенка. Увеличивается и вероятность выкидыша.
Такое тяжелое состояние, как гипоксия плода, которое в большинстве случаев требует применения кесарева сечения, у возрастных первородящих возникает в 7 раз чаще, чем у молодых. Количество показаний к кесареву сечению у возрастных первородящих вообще выше. Это связано с тем, что к 40 годам ткани женского организма становятся менее эластичными. Причем речь идет не только о мягких тканях влагалища или промежности, но и о мышечной ткани матки, которая начинает менее интенсивно работать как мышечный орган. Старые, неэластичные ткани не позволяют добиться полного открытия родового канала, в частности шейки матки — головка сдавливает пуповину, возникает риск асфиксии и гибели плода во время заключительного момента родов. В итоге роды могут быть более трудными и затяжными, даже если сама беременность протекала нормально. Поэтому поздние роды, особенно у первородящих женщин, чаще всего проводят путем кесарева сечения.
Кроме того, у поздних матерей гораздо чаще возникают проблемы в послеродовом периоде: кровотечения, инфекции. Распространены и сложности с лактацией и налаживанием грудного вскармливания: многие малыши с первых месяцев жизни переводятся на искусственное питание.
Женщины старшего детородного возраста не так быстро оправляются от родов, как молодые женщины.
Некоторым женщинам бывает трудно привыкнуть к требованиям, связанным с уходом за ребенком, после того как десятилетиями они заботились только о себе. Некоторые противники позднего рождения детей указывают, что родители часто слишком балуют детей, особенно если ребенок единственный. Однако такую тенденцию можно наблюдать в любой возрастной группе.
В любом случае, если подойти к вопросу беременности со всей серьезностью и ответственностью, родить здорового ребенка после 35 лет вполне реально. И специалисты помогут в этом любой женщине.
КОК и эндометриоз: оборона или наступление?
Ведение пациенток с эндометриозом с позиций мировых и отечественных клинических рекомендаций

Мировая статистика по эндометриозу стала особенно тревожной с начала XXI века. В настоящее время этим пролиферативным заболеванием по всему миру поражено от 7 до 10% женщин репродуктивного возраста. При этом его распространённость совершенно очевидно продолжает увеличиваться, всё чаще эндометриоз стали диагностировать в молодом возрасте.
Новости патогенеза
Как известно, в основе патофизиологии эндометриоза лежит возникновение и разрастание эндометриоидных гетеротопий в областях, находящихся за пределами нормального расположения слизистой оболочки матки. Морфофункционально новообразованная ткань идентична эндометрию; она не проявляет свойств злокачественности, несмотря на пролиферативный рост и возможности метастазирования. При этом разнообразие расположения гетеротопий определяет вариативность заболевания. По особенностям механизмов развития, клиническим проявлениям и рекомендуемой врачебной тактике различают аденомиоз, кистозные формы и глубокий эндометриоз — тяжёлые инфильтративные формы, когда гетеротопий не подвергаются регрессу, а, напротив, внедряются в более глубокие слои брюшины или других органов, формируя инфильтраты и спайки
При этом у всех форм эндометриоза можно выделить общие черты: эндокринная активность очагов, разбалансировка гипоталамо-гипофизар-но-яичниковой оси и иммуносупрессивные состояния. Накопленные за последнее десятилетие данные позволяют делать вывод о том, что решающий фактор развития болезни — генетический, в пользу чего свидетельствует высокая частота сочетания эндометриоза с синдромом соединительнотканной дисплазии, варикозным расширением вен малого таза, врождёнными пороками развития и дефицитом массы тела, более того, нередки семейные формы. Одним из признанных триггеров болезни служит стресс, который в анамнезе отмечают до 90% пациенток с клинически манифестными формами эндометриоза.
В целом же эндометриоз считают мультифакторным заболеванием, и для него характерны три патогенетически значимых компонента.
1. Системная воспалительная реакция, направленная на очищение брюшной полости от ретроградно заброшенных эктопических клеток эндометрия.
2. Нарушение иммунного ответа, способствующее прикреплению клеток и прогрессированию эндометриоидного очага.
3. Инициация неоангиогенеза — сосуды прорастают в область эндометриоидной гетеротопии.
Зачем лечить?
Если эндометриоз нельзя вылечить, зачем тогда его лечить? Ответ на вопрос лежит на поверхности — в этом действительно есть много смысла.
1. Заболевание повышает частоту репродуктивных нарушений. Причём риск бесплодия или невынашивания зависит не столько от самого наличия эндометриоза, сколько от его клинической формы и локализации. После адекватного комплексного лечения вероятность спонтанного наступления беременности и благоприятного завершения периода гестации весьма высока, тогда как сам факт беременности, закончившейся родами и лактацией, в свою очередь, достоверно сокращает риск рецидива.
2. Эндометриоз может поражать органы, удаление которых затруднено, невозможно или физиологически нецелесообразно (мочевой пузырь, кишечник, глаза, лёгкие, дёсны, сфинктер прямой кишки и пр.). Кроме того, формирующиеся спайки меняют анатомию и топографию поражённых органов — с вероятным нарушением органных функций.
3. Эндометриоз существенно ухудшает качество жизни в связи с хроническим болевым синдромом, диспареунией, расстройствами менструации и бесплодием, которые приводят к анемизации, астенизации и депрессии, иногда — на протяжении довольно длительного периода жизни.
4. Описаны случаи возникновения в эндометриоидной очаге специфического ракового процесса (у 1% женщин с эндометриозом яичников и у 0,3% с заболеванием внеяичниковой локализации).
Патогенетический корень терапии
Концепция эндокринной автономии эндометриоза вкупе с типичным для заболевания спаечным процессом в области очагов определяет приоритет хирургического метода лечения.
В целом задача хирурга состоит в максимальном удалении видимых и пальпируемых очагов, что резко снижает количество и интенсивность неконтролируемой внегонадной конверсии эстрадиола (помимо восстановления нормальных анатомических взаимоотношений в полости таза) .
Но при распространённых формах заболевания, неуверенности хирурга в полном удалении гетеротопии или высоком клинико-анамнестическом риске рецидива медикаментозная терапия играет роль, практически равнозначную хирургическому вмешательству, позволяя перейти от «активной обороны» к «наступлению» на активные очаги и снизить риск повторных операций.
Если же речь идёт об аденомиозе у молодых нерожавших женщин или у пациенток, планирующих беременность в ближайшем будущем, медикаментозное лечение остаётся главным или даже единственным вариантом.
Первым делом хирургия
Американское общество акушеров-гинекологов (АСОС) уже давно определило алгоритм ведения пациенток с эндометриозом, и на первом месте находится лапароскопия. Это оправдано по двум причинам. Во-первых, чёткое представление о выраженности процесса при наружном эндометриозе можно получить только во время лапароскопии, а во-вторых, удаление очагов эндометриоза показано пациенткам с самыми разными, часто сочетающимися целями: восстановить анатомию поражённой области, купировать болевой синдром, ликвидировать гиперполименорею, предупредить рецидивы. И, безусловно, одна из самых востребованных целей лечения — восстановить репродуктивную функцию.
Подавление во благо
Основная идея медикаментозной терапии эндометриоза — снижение уровня эстрадиола в периферической крови ниже 40 пг/мл, что соответствует состоянию постменопаузы. При этом назначаемое лечение должно удерживать системную гипоэстрогению довольно длительно — не менее 6 мес. Именно такой период времени позволяет надеяться, что в активных эндометриоидных очагах разовьётся необратимая атрофия.
По современным представлениям, целевую гипоэстрогению при эндометриозе могут обеспечить несколько групп препаратов.
- Комбинированные гормональные контрацептивы (оптимальны у подростков и молодых женщин).
- Гестагены.
- Антигонадотропины.
- Антигестагены.
- Агонисты рилизинг-фактора лютеинизирующего гормо-на (РГЛГ).
- Ингибиторы ароматаз.
Контраверсии пероральных контрацептивов
У здоровых женщин, принимающих оральные контрацептивы, потенциальный риск эндометриоза существенно ниже, чем у непринимающих, поскольку эти препараты тормозят функциональную активность гипоталамо-гипофизарнои системы, поддерживают заданный уровень эстрогенов в сыворотке крови, снижают выработку простагландинов и уменьшают менструальную кровопотерю за счёт дистрофии или атрофии эндометрия.
По данным метаанализа 18 клинических исследований, отобранных из 608, общий показатель отношения рисков эндометриоза для текущих пользовательниц гормональной контрацепции составляет 0,63 (95% ДИ 0,47—0,85) — у женщины, принимающей КОК, риск эндометриоза ниже на 37% по сравнению с общей популяцией. Однако у этой медали есть оборотная сторона — отмена пероральной гормональной контрацепции увеличивает риск эндометриоза: у пациенток, отказавшихся от КОК недавно, риск выше на 21% (ОР 1,21; 95% ДИ 0,94—1,56), а у женщин, когда-либо принимавших контрацептивы, но не использующих их в настоящее время, — на 19% (ОР 1,19; 95% ДИ 0,89-1,60).
Из вышесказанного следует простой вывод: отмена препарата целесообразна лишь в одном случае (не считая возможных противопоказаний, возникающих в период приёма) — при планировании желанной беременности — лучшего метода лечения и профилактики эндометриоза, придуманного природой.
Приём гормональных контрацептивов — весьма выгодный вариант ведения пациенток группы, риска по эндо-метриозу. Использование КОК В мировой практике рассматривают как первую линию терапии этого заболевания у молодых женщин. Они успешно купируют симптоматику и могут снизить риск рецедива (за исключением его инфильтративных форм).
Гестагенные инструменты
Прогестагены действительно обладают лечебно-профилактическими возможностями в отношении эндометриоза. Они позволяют успешно купировать симптоматику, снижать частоту рецидивов, а также дополняют комплексное лечение при необходимости восстановления репродуктивной функции (поддержание лютеиновой фазы, прегравидарная подготовка). При эндометриозе широко используют четыре вещества гестагенной природы.
- Медроксипрогестерона ацетат
- Дидрогестерон
- Диеногест
- Левоноргестрел
Другой метод гормональной контрацепции, имеющий лечебные преимущества у пациенток с эндометриозом I— II степени и после оперативного вмешательства, — внутриматочная левоноргестрел-выделяющая система (доказательность В). Её клинический эффект основан на монотонном локальном воздействии 20 мг левоноргестрела на эндометрий, что вызывает его дистрофию, вплоть до атрофии, и развитие обратимой медикаментозной маточной аменореи.
Когда основная проблема пациентки — нарушение репродуктивной функции, комплексное преодоление эндометриоза — обязательный этап, который должен предшествовать мероприятиям, направленным на борьбу с бесплодием или невынашиванием беременности. В качестве препаратов первой линии терапии при эндометриоз-ассоциированном бесплодии традиционно выделяют агонисты РГЛГ. Их преимущества состоят в том, что точкой приложения препарата служат гонадорофы гипофиза
При невынашивании беременности у пациенток с эндометриозом после комплексного двухэтапного лечения принято проводить реабилитацию и прегравидарную подготовку. Весьма обоснованным можно считать применение лечебных схем, используемых при состоянии, определяемом как аутоиммунный хронический эндометрит, поскольку и в том, и в другом случае в основе патогенеза лежит нарушение рецептивности эндометрия.
Авторы канадского «Руководства по диагностике и лечению эндометриоза» (2010) лаконично обобщают современную ситуацию с этим заболеванием: сегодня «…не существует никакого специфического лечения», универсального для любой пациентки. При этом «…необходимо, чтобы используемые методы были эффективными и безопасными и их можно было бы применять до возраста менопаузы или пока не наступит беременность, если она желательна».
По материалам Научно-практического журнала
для акушеров-гинекологов
и специалистов акушерско-гинекологической службы,
# 2 (19) 04/2014 /StatusPraesens
Эндометриоз: беременность возможна… и даже рекомендована!
Известно, что беременность и лактация – отличные средства против эндометриоза и частенько приводят к его устойчивой ремиссии. Однако грустный парадокс в том, что именно эндометриоз часто мешает зачатию. Почему возникает это заболевание? Как его диагностировать? Как лечить? По вопросам терапии эндометриоза сибмам консультирует Евгения БОНДАРЕНКО, акушер-гинеколог первой категории сети центров семейной медицины «Здравица».
Что такое эндометриоз?
Эндометриоз настолько же распространенное, настолько и загадочное заболевание. По неким не вполне ясным причинам эндометриоидная ткань, которая выстилает матку изнутри, начинает себя странно вести. В избытке разрастется в теле матки, на других половых органах — на шейке матки, в трубах, яичниках, а то и вовсе начинает «путешествовать» по организму, и ее обнаруживают в совершенно неожиданных и неподходящих для этого местах – в кишечнике, мочевыводящих путях, легких, и даже в тканях глаз.
Все бы ничего, но эндометрий – особенная ткань, которая задумана природой для приема оплодотворенной яйцеклетки и создания для нее комфортных условий. Для этих целей каждый месяц в начале цикла эндометрий активно растет и уплотняется под влиянием гормона эстрогена. Примерно к 15 дню цикла к процессу подключается другой гормон – прогестерон: ткани эндометрия начинают выделять много слизи, сосуды расширяются и становятся полнокровными, чтобы обеспечить самый лучший прием для новой жизни. Если зачатия не произошло – то к концу цикла содержание обоих гормонов резко снижается, разросшийся слой эндометрия разрушается и отторгается – начинается менструация.
Излишнее разрастание эндометрия внутри матки или присутствие его в других органах приводит к патологии — эндометриозу. Как и нормальная слизистая оболочка матки, такие ткани растут в начале каждого цикла и разрушаются во время менструации. Это может приводить к образованию спаек и эндометриоидных кист.
Комментарий специалиста
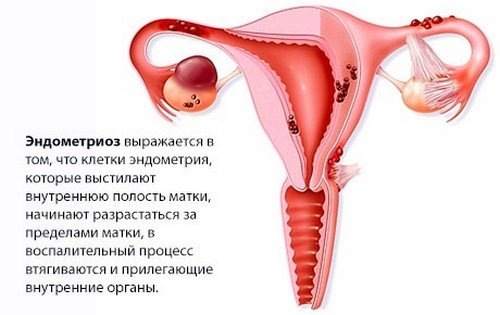
Эндометриоз – это дисгормональное, иммунозависимое и генетически обусловленное заболевание, которое характеризуется доброкачественным разрастанием ткани, сходной по морфологическому строению и функции с эндометрием, но за пределами полости матки. Эндометриоз относят к наиболее распространённым гинекологическим заболеваниям, особенно часто он встречается у женщин в возрасте 20-40 лет. По локализации очагов его делят на генитальный и экстрагенитальный.
Генитальный эндометриоз бывает внутренним – когда ткань разрастается в теле матки, перешейке и интерстициальных отделах труб, и наружный – когда поражаны влагалищная часть шейки матки, влагалище, яичники, трубы и брюшина малого таза.
Экстрагенитальный эндометриоз – это поражение всех остальных органов, кроме половых. Очаги эндометриоза подвержены гормональному влиянию во время менструального цикла и именно этим циклическим изменениям обусловлены основные симптомы и жалобы женщин, страдающих данной патологией.
Причины эндометриоза
Однозначного мнения о том, почему возникает эндометриоз, во врачебном сообществе нет. Предполагают что клетки эндометрия попадают во время менструации из маточных труб в брюшную полость, либо разносятся по телу с лимфо- и кровотоком, идущим от матки.
Известны случаи возникновения эндометриоза у мужчин, проходивших терапию эстрогенами, что доказывает гормональную природу этого заболевания.
Комментарий специалиста
Возникновение эндометриоза объясняют несколько теорий, и ни одна из них чётко не доказана. В настоящее время ведущей стала теория о смещении эндометриоидных частиц «вовнутрь», то есть при ретроградном поступлении менструальной крови через маточные трубы в брюшину; жизнеспособные клетки слизистой оболочки матки в менструальной крови прикрепляются к брюшине и разрастаются. Установлено, что это явление особенно распространено при абортах и медицинских вмешательствах (выскабливание полости матки, кесарево сечение).
Однако из-за распространённости эндометриоза у девочек на второе место в настоящее время выходит генетически детерминированная теория происхождения эндометриоза: изменения, возникающие на этапе формирования плода в утробе матери. Часто в молодом возрасте заболевание сочетается с пороками развития половых органов.
К факторам риска эндометриоза относятся:
гормональные нарушения, когда рецепторы улавливают гормоны с повышенной активностью;
частые внутриматочные вмешательства;
хроническое стрессовое состояние организма.
Симптомы эндометриоза
Часто эндометриоз никак себя не проявляет и признаки этого заболевания видны только при ультразвуковом исследовании.
В других случаях эндометриоз может привести к таким последствиям как:
- боли внизу живота, особенно во второй половине цикла;
- неприятные ощущения во время секса;
- кровянистые выделения между менструациями;
- нарушение менструального цикла;
- трудности с зачатием.
Комментарий специалиста
Симптомы проявления эндометриоза крайне разнообразны. Наиболее частый симптом — ноющая боль внизу живота, возникающая циклически. Часто её интенсивность возрастает во второй половине менструального цикла и во время менструации. По мере прогрессирования заболевания боли становятся изнурительными, приобретают постоянный характер с иррадиацией в промежность и ноги. Часто при этом снижается настроение, работоспособность, возникает депрессия и хроническая усталость. Одним из симптомов проявления эндометриоза — нарушение менструальной функции: мажущие выделения до и после менструации, нерегулярные менструации. Установлено, что около 40% женщин с эндометриозом страдают бесплодием, которое возникает как вследствие гормонального дисбаланса, так и из-за изменённого эндометрия, а в ряде случаев из-за спаечного процесса (при локализации очагов в брюшной полости).
Диагностика эндометриоза
Точно диагностировать эндометриоз помогает целый комплекс методов:
Показатели опухолевых маркеров в анализе крови. При эндометриозе яичников показатели маркеров СА 125, РЭА и СА 19-9 часто бывают увеличены в несколько раз.
На УЗИ диагност может увидеть эндометриальные очаги и кисты.
Самой высокой точностью обладает лапароскопический метод – он позволяет точно определить наличие и локализацию очагов эндометриоза, спаек и кист. Кроме того с помощью лапароскопии можно одномоментно удалить диагностированные очаги и кисты, разделить спайки.
Комментарий специалиста
В диагностике эндометриоза, кроме оценки жалоб и объективного статуса, врачу гинекологу помогает картина ультразвуковой диагностики, которую можно для уточнения диагноза сделать не только в стандартные 5-7 день цикла, но и повторить на 21-24 дни цикла, когда более чётко видны косвенные признаки данного заболевания. Кровь на маркёры СА-125 и СА-19-9 часто несколько повышены при эндометриозе, но не являются специфическими, так как это маркёры всех онкологических процессов. Их комбинация увеличивает чувствительность диагностики, но тоже даёт 10% ложноположительных результатов. Таким образом, ни один из биомаркёров не специфичен для диагностики заболевания. Единственный точный метод — лапароскопия с обнаружением эндометриоидных очагов.
Лечение эндометриоза
К сожалению, в ряде случаев эндометриоз — препятствие для зачатия: обширные очаги заболевания могут провоцировать образование спаек в органах малого таза. Это препятствует оплодотворению и продвижению оплодотворенной яйцеклетки в матку. Кроме того, спаечный процесс может стать причиной внематочной беременности. Поэтому в ряде случаев перед планированием беременности необходим курс лечения от эндометриоза.
На сегодняшний день существует два основных метода лечения болезни:
Гормональное – врач рекомендует прием гормональных средств (в некоторых случаях достаточно правильно подобранных гормональных контрацептивов), которые на время блокируют работу яичников, останавливая циклический рост и разрушение клеток эндометрия;
Комментарий специалиста
Лечение эндометриоидной болезни зависит от степени поражения, локализации очагов и необходимости сохранения репродуктивной функции. У молодых женщин это чаще всего гормональная терапия, которая направлена на подавление менструаций и уменьшение клинических симптомов заболевания. Оперативное лечение показано при сопутствующем бесплодии как этап подготовки перед планируемой беременностью.
Эндометриоз и беременность
Планировать зачатие врачи разрешают, как правило, в самое ближайшее время после лечения. Затягивать не следует, ведь уменьшившиеся или хирургически удаленные очаги могут вернуться снова. Если же эндометриоз не препятствует зачатию, врач может порекомендовать нерожавшей женщине в качестве терапии… беременность и грудное вскармливание. Во время беременности и лактации останавливаются циклические гормональные процессы в организме женщины, на смену им приходят совсем другие, направленные на вынашивание и сохранение беременности. Разрастание эндометрия также останавливается, а в некоторых случаях даже идет вспять.
Признаки эндометриоза уменьшаются либо вовсе исчезают на весь период беременности и лактации, однако после окончания грудного вскармливания патологические процессы в эндометрии могут снова возникнуть, поэтому контроль над этим заболеванием необходим.
Комментарий специалиста
Так как эндометриоз брюшной полости часто приводит к образованию спаечного процесса, то вероятность внематочной беременности при такой ситуации достаточно велика. Сама беременность влияет на течение эндометриоза благоприятно, как и длительная лактация, потому что именно в это время не происходят циклические гормональные колебания, приводящие к ухудшению течения заболевания.
Беременность и эндометриоз — возможно ли забеременеть
Эндометриоз — что это такое и какое оказывает влияние на меня, если я хочу забеременеть?
У одной женщины из десяти встречается диагноз эндометриоз.
Что такое эндометриоз?
Эндометрий — это ткань, которая покрывает внутреннюю часть матки — область к которой крепиться эмбрион при беременности. При отсутствии беременности этот эндометрий выделяется в виде менструации и восстанавливается во время следующего менструального цикла.
Если у вас есть эндометриоз, эндометриозная ткань растет вне матки, в других частях женской репродуктивной системы, будь то яичники или фаллопиевы трубы. Это вызывает сильную боль и, в более тяжелых случаях, бесплодие.
По оценкам, от 10 до 15 процентов женщин страдают эндометриозом . Из них 40 % развивают серьезные проблемы с фертильностью. Причины, вызывающие эндометриоз, неизвестны.
Какие симптомы указывают на эндометриоз?
Существуют различные степени эндометриоза. Во всех случаях симптомы связаны с болью и, в некоторых случаях, бесплодием. Наиболее распространенными симптомами являются боли во время менструации.
Симптомы эндометриоза, от более до менее распространенных:
Боль во время менструации (дисменорея). Эндометриоз вызывает особенно сильные боли в области таза или нижнего живота либо во время менструации, либо в предыдущие дни. Возможны обильные менструации.
Болезненный секс. Другим симптомом, который может указывать на то, что женщина страдает эндометриозом, является повторяющаяся боль во время или после полового акта.
Боль в кишечнике . Если во время менструации вы чувствуете боль, идя в туалет, это может быть показателем возможного эндометриоза.
Небольшие потери крови. Если у вас есть потери крови в дни между менструацией — это тоже может быть симптомом эндометриоза.
Одним из симптомов, которые могут больше всего беспокоить некоторых женщин, является бесплодие . Каждая вторая женщина, страдающая эндометриозом, испытывает трудности с естественным зачатием.
Можно ли забеременеть, при эндометриозе?
Как уже говорили, есть разные степени эндометриоза. При форме тяжелого эндометриоза женщина может страдать бесплодием.
Поэтому нормально, что когда у вас диагностирован эндометриоз, первое, что вы спрашиваете себя: Смогу ли я забеременеть, если у меня эндометриоз? И ответ, как правило, да.
При правильной диагностике и лечении большинство женщин с эндометриозом могут забеременеть и, следовательно, стать матерями. В этих случаях решение переходит к искусственному оплодотворению.
Искусственное оплодотворение при эндометриозе
Когда эндометриоз в легкой форме — проводят легкую стимуляцию яичников, чтобы весь процесс оплодотворения мог быть выполнен естественным образом.
Экстрак орпора льное оплодотворение при эндометриозе
Оплодотворение in vitro (оплодотворение в лаборатории) является наиболее эффективным методом в случаях диагноза тяжелого эндометриоза . С помощью этого метода мы можем выбрать эмбрионы, которые будут иметь более высокую вероятность правильной имплантации. Хотя это не гарантирует 100% беременность, но оплодотворение in vitro значительно увеличивает шансы на беременность.
Во всяком случае, даже с диагнозом эндометриоз, есть шансы на забеременеть и выносить здорового малыша.
- 3.11
- 1
- 2
- 3
- 4
- 5
Голосов: 61 5 0





