Какая норма эндометрий при беременности на ранних сроках?
Как избежать выкидыша на раннем сроке
При выкидыше происходит отторжение плода от эндометрия – внутренней оболочки матки. По утверждениям специалистов, две из 10 беременностей, установленных клинически, заканчиваются самопроизвольным абортом. Необходимо более подробно разобраться в причинах, симптомах и методах борьбы с выкидышем.
Как происходит выкидыш на раннем сроке беременности
Этот процесс занимает три последовательных этапа. Сначала погибает плод, после чего происходит его отслоение от эндометриального слоя. Проявляется это тем, что начинается кровотечение.
На третьем этапе из полости матки выводится все, что отслоилось. Процесс может быть полным или неполным. На ранних сроках – пять-шесть недель – процесс напоминает обычные месячные. Им характерны болезненные и гораздо более неприятные ощущения. Узнать о том, что это был именно выкидыш на раннем сроке можно, сдав анализы на соотношение ХГЧ в крови.

Симптомы выкидыша
Предвестниками самопроизвольного аборта становятся спазмы в области живота, судороги или кровянистые выделения. Однако проявляются они далеко не всегда. Необходимо отметить наиболее типичные проявления представленного состояния и их основные характеристики.
Температура
На небольшом сроке гипертермия вполне может не наблюдаться. Повышение температуры далеко не самый частый из симптомов. В некоторых случаях показатели градусника действительно поднимаются до 38 и более градусов.
При этом, когда гипертермия сопровождается рядом дополнительных симптомов, вероятен септический выкидыш. Таковы его признаки:
- сильные боли в области живота и в глубине влагалища;
- повышение тонуса матки, которое ощущается толчками внутри;
- острый, резкий и неприятный запах.
Все это указывает на то, что присоединилась инфекция. В подобном случае настоятельно рекомендована экстренная госпитализация, чтобы остановить развитие процесса. Самолечением или применением народных рецептов лучше не заниматься.
Выделения
Выкидыш на раннем сроке действительно может сопровождаться выделениями. Они могут быть привычными, как во время менструации. Также выделения могут оказаться мажущими, незначительными.
Секреция коричневого цвета, скудная, намного реже заканчивается самопроизвольным абортом. Чаще всего на подобное указывают обильные и ярко-красные выделения. Именно кровь в норме появляется при отторжении плода от внутреннего слоя матки.
Выраженность неприятных и специфических ощущений может отличаться друг от друга в зависимости от срока беременности. Вероятно присоединение боли, похожей на менструальную. Чаще всего подобный признак указывает на выкидыш на раннем сроке – не больше шести недель.
Вероятны спастические боли в области живота, которые тянут в области спины. Их сила может изменяться от незаметных до гораздо более ярко выраженных. В самых редких случаях, когда клиническая картина осложняется длительным течением, подобное приводит к шоковому состоянию.
Еще одно типичное проявление болей – это неприятные ощущения в области спины или живота. Только после этого идентифицируют выделения. Подобная ситуация наиболее характерна для самопроизвольного аборта на седьмой-восьмой неделе беременности.
Причины выкидыша
Первым фактором являются генетические аномалии в развитии плода. Именно они чаще всего приводят к выкидышу на раннем сроке. Нарушения могут выражаться в качественных или количественных сбоях в хромосомах. В связи с этим женский организм распознает дефект, а потому не дает подобному плоду развиваться далее. Чаще всего подобное отторжение отмечается на третьей неделе беременности.
Следующей причиной того, что развился выкидыш на раннем сроке, могут оказаться нарушения в работе эндокринной железы. Гормоны определяют не только успешность и регулярность цикла, но и то, насколько хорошо плод прикреплен к слизистой поверхности матки. Если вследствие сбоя в работе щитовидной железы эндометрий не способен обеспечить плод всеми необходимыми компонентами, беременность не пройдет удачно. Чаще всего выкидыш происходит вначале или в конце четвертой недели.
Другие причины, почему беременность прерывается:
- Резус-конфликт. Если у родителей разные резус-факторы, то риск, что произойдет выкидыш после первых недель беременности, значительно увеличивается. Происходит подобное, если у женщины отрицательный резус, а у ребенка – положительный, наследованный от отца. В подобной ситуации женский организм распознает плод как инородный объект. Поэтому происходит его выделение из матки. Своевременная диагностика позволяет сохранить ребенка за счет полноценной медикаментозной терапии.
- Заболевания, которые передаются половым путем, другие инфекции. Подобные проблемные состояния тоже приводят к самопроизвольному прерыванию беременности. В этом случае эмбрион инфицирован на самой ранней стадии. Именно поэтому организм будет воспринимать его как инородный объект. В связи с этим уже на пятой неделе произойдет выкидыш.
- Ранее перенесенные аборты. Еще одна частая причина, почему произошел выкидыш. Аборт – это огромный стресс для репродуктивной системы, который приводит к истончению слизистой оболочки матки. Именно поэтому риск невынашивания плода может оказаться более значительным.
Не следует исключать из списка травмы, повреждения живота. Резкое давление на брюшину, в том числе при поднятии тяжестей, может спровоцировать прерывание беременности. Также в представленном списке находятся сильные стрессы, переживания и депрессивное состояние. Все, что нарушает нормальное состояние женщины, может привести к серьезным последствиям.

Как избежать выкидыша
Основной задачей лечения является снятие напряжения в области матки. Не менее важно будет остановить кровотечение и продлить беременность, но лишь при том условии, что зародыш является жизнеспособным. Чем быстрее будет оказана врачебная помощь, тем выше вероятность сохранения плода, без необходимости определять предполагаемые сроки выкидышей.
Помогут в этом наши специалисты. Только у нас наиболее квалифицированные и опытные врачи, которые точно знают, как осуществлять лечение даже в самых сложных случаях. Они проведут полноценную диагностику и назначат наиболее эффективные, действенные лекарства.
Медикаментозное лечение
Применяют гормональные препараты. Они на раннем сроке обуславливают нормальное течение беременности. Эффективными являются медикаменты на основе гормона прогестерона.
- Применение кровоостанавливающих препаратов. В случае с беременными женщинами используют капельницы с такими средствами, как Дицинон или Транексам. Они необходимы для остановки кровотечения.
- Спазмолитики. Специалисты рекомендуют инъекции Дротаверина с последующим переходом на такие обезболивающие таблетки, как Но-шпа. Также применяют суппозитории Папаверин, капельницы с добавлением магнезии. Все они необходимы в целях снятия ряда признаков патологического состояния, а именно повышенного тонуса матки и ярко выраженных болей.
- Использование Токоферола. Витамин Е – незаменимый компонент для женщин, в том числе беременных. Он обеспечивает нормальную и полноценную работу яичников. Также Токоферол укрепляет сосудистые стенки, исключает образование тромбов.
- Седативные препараты. Применяют пустырник или настойку валерианы. Представленная мера рекомендована при повышенной раздражимости или нервозности беременной.
Чтобы исключить выкидыш на раннем сроке, специалисты нашей клиники рекомендуют глюкокортикостероиды. Применяют Дексаметазон или Метипред. Их назначают пациентам с диагностированными иммунными нарушениями, которые могут привести к прерыванию беременности на раннем сроке.
Дополнительно может быть установлено специальное разгрузочное кольцо. Представленная процедура осуществляется во втором триместре, а точнее после 20 недели вынашивания плода.
Снимают такое устройство не ранее 38 недели. Оно необходимо женщине, чтобы сохранить правильное положение матки. Также разгрузочное кольцо позволяет предупредить преждевременные роды.
Дополнительные меры
Чтобы выкидыш на раннем сроке не наступил, рекомендуется отказаться от физических нагрузок. Особенно если это касается прыжков, подъема тяжестей. Сохранить беременность поможет покой, отсутствие резкой физической активности и соблюдение постельного режима.
Еще одной мерой профилактики станет исключение резких движений. На любых сроках беременности они могут спровоцировать отслоение эмбриона или привести к серьезным осложнениям в его развитии.

Исключить ранний выкидыш позволит:
- эмоциональное спокойствие и отсутствие стрессов;
- отказ от принятия горячей ванны или посещения бани, сауны – это связано с тем, что высокие температуры провоцируют усиление кровотечения, а также отслоение плода;
- ограничение половых контактов – если есть угроза, что произойдет ранний выкидыш, от занятий сексом отказываются;
- исключение алкоголя, никотиновой зависимости.
Также важно отказаться от употребления ряда продуктов. Запрет касается шоколада, кофе и любых других напитков с содержанием кофеина. Ни в коем случае не стоит заниматься самолечением. Дело в том, что применение препаратов без назначения специалиста только усугубит ситуацию. Не рекомендуется применять и народные средства, чтобы остановить кровотечение, снять боли. Все лекарства и используемые рецепты должны согласовываться со специалистом, потому что велика вероятность нанесения вреда эмбриону.
Исключить такую проблему, как ранний выкидыш, действительно можно. Необходимо соблюдать все меры безопасности, полноценно и своевременно лечиться. Именно в таком случае беременность завершится рождением здорового ребенка.
Гистологическое исследование гинекологического материала (биопсия шейки матки, влагалища, вульвы (слизистая), пайпель-биопсия эндометрия, соскобы полости матки, соскобы цервикального канала, образования (полипы)
Микроскопическое исследование тканей шейки матки и матки, используемое для диагностики доброкачественных заболеваний, предраковых состояний и онкологических заболеваний.
Гистология шейки матки, гистология эндометрия, гистология матки, биопсия эндометрия, биопсия шейки матки, диагностическое выскабливание, раздельный диагностический кюретаж.
Синонимы английские
Medical Diagnostic curettage, separate diagnostic curettage, WFD, histopathological examination of biopsies, cervical biopsy, Endocervical curettage (ECC), Colposcopy Biopsy Procedure (CBP).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Специальной подготовки не требуется.
Общая информация об исследовании
Гистологическое исследование является одним из самых эффективных и современных методов диагностики гинекологических заболеваний. Оно играет особенно ценную роль при предраковых и онкологических заболеваниях, позволяя поставить верифицированный диагноз и назначить адекватную терапию.
В большинстве случаев ткань для анализа получают путем раздельного выскабливания (кюретажа) стенок шеечного канала и полости матки или путем аспирационной биопсии.
Раздельное выскабливание матки — операционный процесс соскабливания внутреннего поверхностного эпителия матки и цервикального канала. Весь материал, полученный в ходе проведения этой процедуры, отправляется на гистологическое исследование. Раздельный кюретаж матки назначают не только с диагностической, но и лечебной целью (например, остановка кровотечения, удаление полипа).
Кольпоскопия — простая процедура, во время которой с помощью специального прибора (кольпоскопа) осматривается вход во влагалище, стенки влагалища и влагалищной части шейки матки. Ее назначают для первичной диагностики, для контроля за лечением, для скрининга во время диспансерного учета. Если во время проведения кольпоскопии выявляется участок ткани, подозрительный на малигнизацию, то проводится прицельная биопсия этого очага с последующим гистологическим исследованием. В лаборатории из полученного материала делают срезы, окрашивают их и исследуют под микроскопом.
Кольпоскопия проводится для выявления рака шейки матки и изменений, которые могут привести к нему. Чаще всего она назначается, если выявлены отклонения от нормы во время гинекологического осмотра (например, генитальные бородавки, цервицит), при измененном или атипичном мазке Папаниколау (Рар-тест), при кровотечении после полового акта. Кольпоскопия может использоваться для отслеживания вируса папилломы человека (ВПЧ) и для поиска атипичных изменений, которые могут возникнуть после лечения.
Для чего используется исследование?
- Для верификации диагноза;
- для определения характера патологического процесса и степени его распространенности;
- для определения обоснованности и эффективности проводимых лечебных мероприятий;
- для динамического наблюдения за эффективностью лечения;
- для скрининга при диспансерном наблюдении.
Когда назначается исследование?
- При онкологических заболеваниях шейки матки и матки или подозрении на них;
- при безуспешном консервативном лечении воспалительных заболеваний шейки матки;
- при полипэктомии для уточнения природы его возникновения;
- при эндометриозе;
- при миоме;
- при обнаружении подозрительного участка ткани во время кольпоскопии;
- перед началом противоопухолевого лечения;
- при кровотечениях, рецидивирующих на протяжении 2 и более лет;
- при обильном кровотечении на фоне анемизации;
- при кровотечениях в пери- и постменопаузу;
- при нарушениях цикла;
- при наличии признаков гиперплазии эндометрия;
- при дисплазиях шейки матки;
- при бесплодии или невынашивании;
- при обнаружении HPV 16, 18;
- при патологическом PAP-тесте;
- при неразвивающейся или внематочной беременности;
- при отсутствии клинического эффекта от консервативной терапии в целях уточнения диагноза и/или изменения схемы лечения.
Что означают результаты?
По представленному материалу выдается макро- и микроскопическое описание материала и заключение. Гистологическая картина может быть различной в зависимости от локализации и вида патологического процесса. Отсутствие клеточных изменений трактуется как норма.
Признаками, указывающими на присутствие патологии, являются:
- гиперплазия (патологическое разрастание) эндометрия;
- наличие атипических клеток;
- патологическое изменение структуры маточных желез;
- увеличение количества маточных желез;
- атрофические изменения;
- воспалительное поражение клеток эндометрия;
- отечность стромы;
- апоптозные тельца (частицы, образующиеся при гибели клетки);
- переполнение кровеносных сосудов слизистой оболочки;
- десквамация и пролиферация эпителия;
- фиброз слизистой оболочки;
- инфильтрация слизистой оболочки клетками;
- наличие кист.
Признаками патологии беременности, выявленными при гистологическом исследовании, являются:
- участки некротизированной децидуальной оболочки;
- участки с воспалительными изменениями слизистой оболочки;
- недоразвитая децидуальная ткань (при нарушениях беременности на ранних сроках);
- клубки спиральных артерий в поверхностном слое слизистой оболочки матки;
- обнаружение атипических изменений в клетках эндометрия, характеризующихся гипертрофированными ядрами;
- децидуальная ткань с элементами хориона;
- ворсины хориона;
- наличие участков с воспаленной децидуальной оболочкой;
- отложения фибриноида (белковый комплекс) в децидуальной ткани;
- отложения фибриноида в стенках вен;
- светлые железы Овербека (признак нарушенной беременности);
- железы Опитца (железы беременности с сосочковыми выростами).
Патологические изменения интерпретируются по соответствующей заболеванию классификационной схеме. Только врач может правильно расшифровать результаты гистологического исследования, учитывая все данные о пациенте и его историю заболевания.
Что может влиять на результат?
- Фаза цикла; раздельное диагностическое выскабливание и кольпоскопическая биопсия проводятся в определенные дни цикла в зависимости от предполагаемой патологии и фонового состояния;
- объем полученного материала;
- опыт врача по проведению раздельного кюретажа матки и кольпоскопической биопсии.
- В направлении на исследование должна быть информация о фазе цикла, заболевании, характере проведенного лечения, результатах предыдущих исследований, если они проводились.
[12-043] Цитологическое исследование аспирата из полости матки
Какая норма эндометрий при беременности на ранних сроках?
- Главная
- О центре
- Сотрудники
- Лицензии
- Фотогалерея
- Пациентам
- Этапы программы ЭКО
- Вопросы и ответы
- Услуги
- ЭКО
- ИКСИ
- ВМИ
- УЗИ
- Цены
- Цены на программы ЭКО, ВМИ
- Тарифы центра
- Контакты
- 8 (800) 222 6027
- Главная
- О центре
- Сотрудники
- Лицензии
- Фотогалерея
- Пациентам
- Этапы программы ЭКО
- Вопросы и ответы
- Услуги
- ЭКО
- ИКСИ
- ВМИ
- УЗИ
- Цены
- Цены на программы ЭКО, ВМИ
- Тарифы центра
- Контакты
- 8 (800) 222 6027
УЗИ (ультразвуковое сканирование, сонография)

Стоимость УЗИ органов малого таза в нашем центре 2 500 руб.
Ультразвуковое сканирование (сонография, УЗИ) — позволяет получить изображения cтруктуры различных частей тела и органов в реальном масштабе времени посредством воздействия на эти части тела и органы высокочастотных звуковых волн. УЗИ относится к неинвазивным безболезненым методам исследования, не имеющим отношения к ионизирующему излучению. Позволяет диагносцировать и лечить различные заболевания.
Ультразвуковое исследование основано на принципе, который используют летучие мыши в полете или дельфины при плавании и ориентации в пространстве.
Когда датчик прижимается к коже, он направляет высокочастотные звуковые волны в тело. Эти звуковые волны отражаются от внутренних органов, жидкостей и тканей организма, а чувствительный микрофон в датчике регистрирует отраженные волны, которые мгновенно измеряются и отображаются на компьютере, который, в свою очередь, создает в режиме реального времени изображение на мониторе.
Ультразвуковое сканирование (сонография, УЗИ) — самый распространенный метод диагностики в гинекологии.
В настоящее время в гинекологии используются два способа сканирования: трансабдоминальный и трансвагинальный. Трансабдоминальный метод применяется для определение расположения органов малого таза, размеров матки и яичников, для исследования патологических образований больших размеров. Трансвагинальный метод применяется для оценки структуры миометрия, эндометрия, шейки матки, эндоцервикса, стромы и фолликулярного аппарата яичников, для выявления патологических образований малых размеров и их эхографической оценки, для исследования состояния параметрия.
Под УЗ контролем проводятся пункции (прокол стенки сосуда или какого-либо органа с лечебной или диагностической целью) или биопсии (прижизненный забор образца клеток или тканей из организма с диагностической целью для гистологического исследования) органа или ткани с очень высокой точностью попадания ( до миллиметров ) и наибольшей безопасностью. При этом применяются специальные иглы, имеющие ультразвуковые метки на конце. УЗИ обеспечивает наиболее безопасную траекторию проведения иглы.
Процедура УЗИ имеет огромное значение для диагностики таких заболеваний как :
- кисты ( фолликулярные, лютеиновые , параовариальные – часто не требующие хирургического лечения) или кистомы яичников ( доброкачественные опухоли яичников, требующие хирургического лечения)
- миома матки,
- непроходимость маточных труб (гидросальпинксы)
- эндометриоз яичников или тела матки ( аденомиоз)
- синдром поликистозных яичников
- патология эндометрия (полипы, гиперплазия, синехии)
- врожденные пороки развития внутренних половых органов
В норме матка имеет грушевидную форму. В ней различают шейку, тело и дно.
Ультразвуковое исследование матки включает определение трёх размеров тела матки: длины, передне-заднего размера и ширины, а также длины шейки матки.
Размеры матки у женщин репродуктивного возраста находятся в достаточно широком диапазоне и зависят от предшествующих беременностей и родов, в зависимости от фазы менструального цикла.
Средние рамеры длины тела матки 45-55 мм, ширина 45-50 передне-задний размер 30-35мм, структура миометрия эхографически однородна.

Размеры яичников в репродуктивном периоде подвержены индивидуальным колебаниям : их длина от 20-40 мм, ширина от 15-30 мм, толщина от 15-20 мм. Объем яичника в норме не превышает 8 см3. Появление фолликулов сопровождается увеличением размеров яичников. Примерно с 6 дня цикла фолликулы определяются, как жидкостные образования на фоне яичниковой стромы, увеличивающиеся на 2-3 мм в день. С 8 по 12 день определяется доминантный (лидирующий) фолликул, который достигает в среднем 18-22 мм в диаметре. Развитие остальных фолликулов в этот период останавливается.
При наступлении климакса размеры яичников уменьшаются, фолликулярный аппарат перестает определятся.
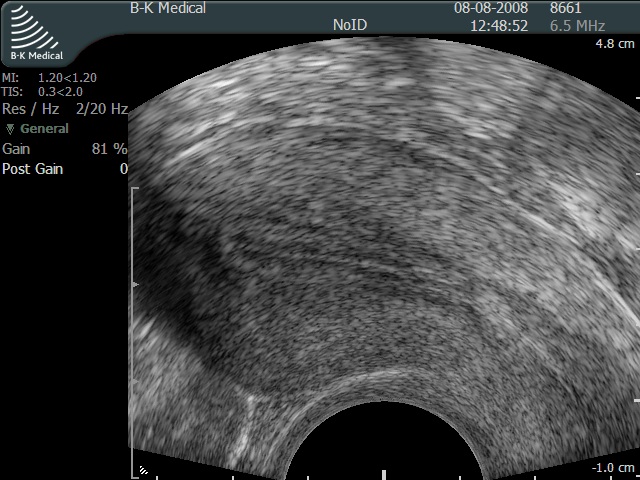
Миома матки — при УЗИ определяется увеличение размеров матки, появление в миометрии или полости матки структур c повышен-ной звукопроводимостью округлой или овоидной формы с ровными контурами.
Форму полости изменяют лишь субмукозные узлы( растущие в сторону полости матки) больших размеров.
При субмукозном росте узла всегда определя-ется деформированная полость матки с ровными контурами (независимо от размеров узла).

Желтое тело (corpus luteum) — временная желе-за внутренней секреции в женском организме, образующаяся после овуляции и вырабатывающая гормон прогестерон. Название жёлтое тело получило благодаря жёлтому цвету своего содержимого.
Под воздействием прогестерона слизистая оболочка матки (эндометрий) подготавливается к возможной беременности.
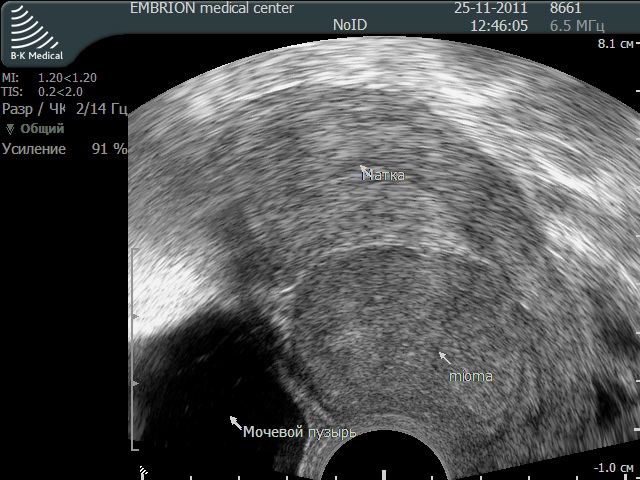
Полипы эндометрия — это очаговый вариант гиперплазии эндометрия. Выделяются следующие формы полипов эндометрия: железистые, железисто-фиброзные, фиброзные. В некоторых случаях полипы эндометрия приобретают характер аденоматозных, и тогда рассматриваются как предрак.
Данные эхоскопии в 80% случаев совпадают с данными гистологического исследования, что является очень высоким показателем. Особенно четко на эхограмме определяются железисто-фиброзные и фиброзные полипы.
Лечение полипов эндометрия, как правило, состоит в удалении полипа с последующим выскабливанием слизистой оболочки тела матки под контролем гистероскопии.

Анэмбриония – внутри плодного яйца отсутствует эмбрион за счет того, что он не сформировался или остановился в развитии на самых ранних стадиях. Беременность обычно нарушается до 6-ой недели. Причины — генетические (неправильный хромосомный набор у родителей или изменение структуры хромосом в ээмбрионе), острые вирусные или бактериальные инфекции на ранней стадии беременности, влияние радиации или токсических веществ на этапе закладки плода . Это раз-новидность замершей, или неразвивающейся, беременности, для которой характерно отсутствие эмбриона внутри плодного яйца. Только ультразвуковое исследование спо-собно обнаружить отсутствие эмбриона в плодном яйце или зафиксировать раннюю остановку его развития.
Обычно анэмбриония – явление случайное, у большинства женщин в дальнейшем наступает нормальная беременность.
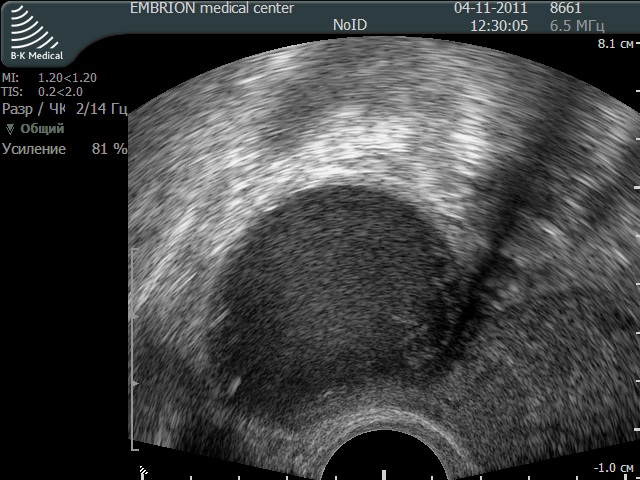
Эндометриоидные кисты развиваются у женщин в репродуктивном возрасте, имеют толстую стенку и наполнены густым темно-коричневым содержимым, похожим на жидкий шоколад (второе название – шоколадные кисты). Размер может достигать 10-12 см. Во время менструации эндо-метрий , выстилающий кисту начинает менструировать в полость кисты , что с одной стороны приводит к постепенному увеличению его размера , а с другой стороны образуются миклроперфорации ( мелкие дефектов) в стенке кисты, что сопровождается излитием содержимого кисты в брюшную полость. В результате — боли внизу живота, иногда довольно сильные, спаечный процесс в малом тазу , иногда нарушения менструального цикла и бесплодие.
Лечение эндометриоидных кист – только оперативное: вылущивание кисты по возможности с сохранением здоровой ткани яичников.

В норме во время менструального цикла эндометрий растет из росткового (базального) слоя только в сторону полости матки. При аденомиозе эндометрий растет в противоположном направлении и начинает местами внедряться в мышечную стенку матки. Различают очаговую форму( образуются очаги скопления эндометрия в миометрии) и диффузную форму аденомиоза ( просто внедрение эндометрия в стенку матки без образования очагов).
Акустические признаки аденомиоза:
- Увеличение матки преимущественно за счет передне-заднего размера, с ассиметрией и утолщением передней и задней стенок,
- Округлая форма матки,
- Появление кистозных полостей и очагов в миометрии, гетерогенность (неоднородность) эхоструктуры миометрия,
- Нечеткая граница между мио- и эндометрием — «зазубренность» в области этой границы.
- Узловая форма аденомиоза — основной акустический признак — отсутствие окружающей соединительнотканной капсулы ( в отличии от миомы матки).
Характерными признаками СПКЯ (синдром поликистозных яичников) при УЗИ являются:
- Множество (более 8-10 ) фолликулов 3-8 мм в диаметре в паренхиме яичников. Обычно фолликулы расположены по периферии, но могут пронизывать и строму яичника.
- Двусторонее увеличение обьема яичников ( более 9 см3).
- Отсутствие желтого тела.
- Утолщение капсулы яичника.
- Уменьшение передне-заднего размера матки.
Ультразвуковое сканирование органов малого таза показано при различных проблемах: маточных кровотечениях, нарушении менструального цикла, болях в животе.
С помощью УЗИ можно контролировать состояние эндометрия и яичников на различных стадиях менструального цикла; кроме того, Ультразвуковое сканирование органов таза, является необходимой процедурой при лечении бесплодия, при контроле лечения выявленных заболеваний в динамике.
УЗИ позволяет исключить изменения структуры тканей и возникновение патологических процессов в матке и яичниках на ранних стадиях заболевания.
Какой должен быть эндометрий при беременности?
Период беременности – это расцвет любой женщины, и, конечно, ожидание самого большого чуда в ее жизни – рождения малыша. Кроме всего приятного, этот период несет в себе огромную ответственность за жизнь и здоровье сразу двоих — будущей мамы и ребенка.
Поэтому, каждая женщина обязана знать свой организм, так досконально, чтобы уметь объяснять те или иные явления без посторонней помощи, и не волноваться лишний раз.
Роль эндометрия в процессе оплодотворения
В первые же дни после оплодотворения яйцеклетки важную роль играет эндометрий – маточный слой, который устилает ее внутри. В него и врастает плодная часть плаценты или хориона, как принято называть ее в медицине. Плацента обеспечивает внутриутробное питание и дыхание плода. И ели плацента – это временное явление в организме матери, то эндометрий в нем существует всегда. За время менструального цикла он разрастается, образует складки и железистые структуры.
Если взглянуть на эндометрий со стороны его структурного состава, то он представляет собой чувствительную к гормональному фону ткань, которая значительно утолщается в третьей фазе цикла, наполняется железами и начинает обильное кровоснабжение. Это и есть подготовка организма к имплантации эмбриона.
При условии, что оплодотворения не произошло, во время менструации разросшийся эндометрий отторгается организмом полностью. При условии, что оплодотворение прошло удачно, эндометрий становится своеобразным ложе для плода. Его отторжения в данный период будут препятствовать гормональные процессы, которые в первую очередь активизируются в этот период.
Что такое эндометрий и его главная миссия?
Эндометрий представляет собой довольно сложную систему организма, состоящую из огромного множества разных компонентов. Это и железистый и покровный эпителий, и основное вещество, и кровеносные сосуды, и стромы.
Эпителий эндометрия состоит из секреторных, мерцательных и аргирофильных клеток. Стромы состоят из гистиоцитов, фибробластоподобных, лаброцитов.
Маточные железы (крипты собственного слоя) – это длинные простые трубчатые изогнутые железы, открывающиеся в маточный просвет.
Главной миссией эндометрия при беременности является создание максимально благоприятных условий для имплантации в матке бластоцисты. Железы и сосуды эндометрия разрастаются, и оканчиваются озерцами, в которые изливается кровь женщины, которая, в свою очередь, омывает ворсинки плаценты.
Разрастание слоя эндометрия, это важный процесс и фактор, входящий в состав плаценты. Ведь именно через него поступает пища и воздух к эмбриону.
До наступления беременности размер эндометрия, вернее его толщина, может колебаться между тремя и семнадцатью миллиметрами. В начале цикла – три – шесть миллиметров, в конце – двенадцать-семнадцать.
Зачастую, нарушения в процессе разрастания эндометрия приводят к так называемому эндометриозу, который опасен таким осложнением, как бесплодие.
Размер эндометрия при беременности
На первой же недели после удачного зачатия, то есть, при наступлении беременности норма толщины эндометрия составляет от девяти до пятнадцати миллиметров. А к моменту первого ультразвукового исследования, когда аппарат может различать плодное яйцо, эндометрий достигает двух сантиметров.
Для того, чтобы наступила беременность эндометрий должен быть толщиной не менее семи миллиметров. Если он не достигает этой толщины, возможность зачатия сводится к минимуму. Хотя, случаются беременности при шести миллиметровом эндометрии.
Отклонением от нормы считается неразвивающийся при беременности эндометрий. Диагноз гипоплазия по сути означает тонкий эндометрий. Гиперплазия, то есть сильно увеличенный эндометрий, так же отклонение от нормы. Оба этих диагноза и явления являются серьезным препятствием для зачатия и беременности.
Подписывайся на наш Telegram. Получай только самое важное!
Читайте все новости по теме «Беременность и роды» на OBOZREVATEL.
Какая норма эндометрий при беременности на ранних сроках?
 Ультразвуковое исследование (УЗИ) — распознавание патологических изменений органов и тканей организма с помощью ультразвука. Основано УЗИ на принципе эхолокации — приеме сигналов посланных, а затем отраженных от поверхностей раздела тканевых сред, обладающих различными акустическими свойствами.
Ультразвуковое исследование (УЗИ) — распознавание патологических изменений органов и тканей организма с помощью ультразвука. Основано УЗИ на принципе эхолокации — приеме сигналов посланных, а затем отраженных от поверхностей раздела тканевых сред, обладающих различными акустическими свойствами.
УЗИ органов малого таза проводят для того, чтобы по эхографическим признакам визуально определить наличие той или иной патологии у женщины (или плода при акушерском УЗИ).
УЗИ органов малого таза может проводиться абдоминальным датчиком (через живот) или вагинальным (влагалищным). В малом тазу женщины при УЗИ обследуются матка, маточные трубы, влагалище, яичники и мочевой пузырь.
- Матка: Определяется положение, форма, основные размеры матки и строение ее стенок.
Кроме того, отдельно исследуются срединные маточные структуры: полость матки и эндометрий (М-эхо). У небеременной женщины полость матки щелевидная. Эндометрий — функциональный внутренний слой — изменяется в течение менструального цикла. - Яичники: Оценивается положение относительно матки, размеры, размеры фолликулов и желтого тела (образования, которое остается на месте фолликулов после выхода яйцеклетки из яичника). Проводится сопоставление с фазой менструального цикла.
При обнаружении образований в яичниках, их также описывают (форма, строение, размеры). - Также определяется наличие свободной жидкости (в норме после выхода яйцеклетки из яичника, она есть в небольшом количестве) и наличие опухолевых образований в полости малого таза.
- Кроме строения матки и яичников, вовремя УЗИ оценивается состояние мочевого пузыря (при его достаточном наполнении).
Преимущества УЗИ диагностики
Ультразвуковое исследование проводится быстро, метод УЗИ нагляден, экономичен и необременителен, может использоваться неоднократно и при минимальных усилиях по подготовке к исследованию. Достоверно подтверждено то, что УЗИ абсолютно безопасно даже для беременной женщины.
Показания к УЗИ органов малого таза
Метод ультразвукового исследования широко применяется при подозрении на гинекологические заболевания, беременность, для контроля за лечением и излеченностью пациентки.
- С помощью УЗИ матки возможна диагностика беременности на ранних сроках.
- УЗИ малого таза у женщин необходимо проводить при нарушениях менструального цикла (задержка менструации, начало менструации раньше срока, кровотечения в середине цикла), при обильных или скудных менструациях, при отсутствии менструации, при различных выделениях из влагалища, при болях внизу живота, при появлении выделений в период менопаузы.
- При помощи гинекологического УЗИ выявляются различные заболевания: от воспалительных гинекологических заболеваний до доброкачественных и злокачественных образований матки и яичников (в том числе эндометриоз, сальпингоофорит, кисты яичников, эндометрит и др.).
- УЗИ матки дает возможность ранней диагностики миомы матки.
- УЗИ малого таза широко применяется для мониторирования фолликулярного аппарата яичников при лечении бесплодия и планировании беременности.
- Ультразвуковое исследование малого таза назначается при приеме противозачаточных и гормональных препаратов, при наличии внутриматочного контрацептива («спираль») для контроля и предотвращения осложнений.
- УЗИ при беременности (акушерское УЗИ) позволяет наблюдать за нормальным развитием плода и своевременно выявлять патологию.
- В урологии УЗИ малого таза необходимо для выявления причин расстройств мочеиспускания, недержания мочи и патологии уретры (мочеиспускательного канала).
Противопоказания к УЗИ органов малого таза
Противопоказаний к ультразвуковому исследованию не существует.
Подготовка к УЗИ органов малого таза
При посещении кабинета ультразвуковой диагностики для снятия остатков геля с кожных покровов после проведения обследования необходимо иметь при себе полотенце или салфетку, а также пеленку, на которую вы ляжете для проведения исследования.
У небеременных женщин обычное гинекологическое УЗИ проводят на полный мочевой пузырь, если врачем не оговорено иное. Для обеспечения максимальной точности и достоверности результатов необходимо строго придерживаться установленных правил подготовки к УЗИ органов малого таза:
- для трансабдоминального (через живот) гинекологического УЗИ необходима подготовка мочевого пузыря: выпить 1—1,5 литра негазированной жидкости за 1 час до процедуры и не мочиться до исследования;
- для трансвагинального (через влагалище) гинекологического УЗИ специальная подготовка не требуется, исследование проводится при опорожненном мочевом пузыре;
- акушерское УЗИ (УЗИ при беременности) проводится при умеренно заполненном мочевом пузыре (выпить 2 стакана жидкости за 1 час до процедуры).
При исследовании органов мочеполовой системы (мочевого пузыря, простаты, матки, яичников) необходимо за 1-1,5 часа до обследования выпить 0,5 литра жидкости или 2 часа не мочиться. Это необходимо для того, чтобы наполнился мочевой пузырь, который оттесняет обследуемые органы.
Обязательное условие для успешного УЗИ — пустой кишечник и отсутствие в нем газов. Поэтому подготовку к УЗИ нужно начать заранее: важно еще за 2-3 дня до предстоящего ультразвукового исследования соблюдать диету с ограничением продуктов, вызывающих запоры или газообразование. Рекомендуется исключить из рациона питания продукты, вызывающие усиленное газообразование (черный хлеб, фрукты, сырые овощи, кондитерские изделия, молоко). Рекомендуется прием ферментных препаратов: фестал, панзинорм, энзистал, креон и др. Очистительные клизмы не рекомендуются, так как они нередко усиливают газообразование. Кроме того, можно принимать активированный уголь, эспумизан, укропную воду. Если у Вас запоры, рекомендуется принять слабительное, особенно при необходимости провести исследование с использованием ректального датчика.
УЗИ проводится натощак (последний прием пищи за 8 — 12 часов до обследования) и сразу после опорожнения кишечника .
Обследование молочных желез, матки и придатков рекомендуется производить в первую половину или средину менструального цикла.
Обследование на фолликулогенез производится на 5; 9; 11-14 и 15 дни менструального цикла.
Точность полученных результатов во многом зависит от того, как Вы подготовитесь к проведению УЗИ.
В экстренных случаях УЗИ проводится без подготовки, но результативность его ниже.
Как проводят УЗИ органов малого таза
Вы ложитесь на кушетку (предварительно подстелив пеленку) головой к врачу (к аппарату УЗИ) и оголяете живот и низ живота. Врач УЗИ смажет ультразвуковой датчик гелем (при трансвагинальном УЗИ оденет на датчик презерватив и смажет его гелем) и будет водить по вам датчиком, изредка надавливая, чтобы просмотреть органы малого таза под другим углом. Процедура абсолютно безболезненна за исключением диагностики при острых воспалительных процессах органов малого таза. Ультразвуковое исследование занимает от 10 до 20 минут в зависимости от цели исследования.
Осложнения УЗИ органов малого таза
После ультразвукового исследования осложнения не наблюдаются, но трансвагинальное УЗИ при беременности, особенно на ранних сроках беременности проводится только после оценки риска для плода.
Расшифровка результатов УЗИ органов малого таза
Грамотно расшифровать результаты УЗИ может только опытный врач
Что может обнаружить УЗИ органов малого таза
Врожденные аномалии развития: Использование УЗИ, особенно трехмерного, дает возможность диагностировать аномалии развития матки (двурогая, седловидная, однорогая, удвоение матки).
Наличие врожденных аномалий развития может быть причиной бесплодия, повышать риск преждевременных родов, самопроизвольного прерывания беременности, внутриутробной гибели плода, неправильного положения плода и нарушения родовой деятельности.
Эндометриоз: Эндометриоз — патологический процесс, который характеризуется распространением эндометрия за пределы полости матки (стенки матки, яичники, брюшина и т.д.). При УЗИ органов малого таза выявляется внутренний эндометриоз или аденомиоз (разрастание эндометрия в стенку матки) и эндометриоидные кисты яичника.
Диагностика эндометриоза имеет значение для прогноза возможности беременности (эндометриоз может быть причиной бесплодия), ее вынашивания.
Миома матки: Миома матки — доброкачественная опухоль женской половой системы. При УЗИ определяется наличие, количество, расположение и размеры миоматозных узлов. Кроме того, УЗИ позволяет осуществить контроль в динамике за темпами их роста. Потому УЗИ делается несколько раз в год. Диагностика миомы крайне важна при подготовке к зачатию, так как наличие миомы может сказываться на течении беременности.
Диагностика беременности: УЗИ позволяет диагностировать беременность начиная с 3 — 4 недель. Небольшие сроки беременности определяются только с помощью трансвагинального датчика, аппаратом с хорошим разрешением. Диагностируются различные виды внематочной беременности (трубная — плодное яйцо прикрепляется в области маточной трубы, шеечная — плодное яйцо прикрепляется к шейке матки, яичниковая — плодное яйцо прикрепляется к яичнику), что позволяет сохранить здоровье женщине.
Внутриматочная контрацепция: с помощью УЗИ контролируется процесс постановки и удаления внутриматочного контрацептива. своевременно выявлять неправильное расположение, частичное или полное выпадение ВМК из полости матки, врастание частей контрацептива в стенку матки. Если вы планируете беременность, то после удаления внутриматочного контрацептива доктор порекомендует вам сделать УЗИ.
Также выявляются гиперпластические процессы эндометрия (гиперплазии, полипы, злокачественные опухоли эндометрия), объемные образования яичников.
Профилактическое УЗИ органов малого таза
Здоровым женщинам, в профилактических целях необходимо делать УЗИ органов малого таза один раз в 1 — 2 года, а в возрасте после 40 лет — один раз в год с целью выявления скрытой патологии. Профилактическое УЗИ органов малого таза обычно проводится в I фазе цикла (5 — 7-й день от начала менструации).
Узи органов малого таза (гинекология, урология)
УЗИ представляет собой такой метод исследования, при котором осуществляется распознавание патологических изменений тканей и органов организма человека при помощи ультразвука. Основан этот метод на принципе эхолокации, то есть приеме сигналов посланных, после чего отраженных от поверхностей раздела тканевых сред, которые обладают разными акустическими свойствами.
УЗИ органов малого таза проводится для того, чтобы по определенным эхографическим признакам определить визуально наличие какой-либо патологии у женщины (или же плода во время акушерского УЗИ).
Ультразвуковое исследование органов малого таза может осуществляться абдоминальным датчиком (через живот), а также вагинальным (влагалищным). При УЗИ в малом тазу женщины обследую следующее: влагалище, матку, маточные трубы, мочевой пузырь, яичники.
В случае обследования матки определяется ее форма, положение, основные ее размеры, а также строение стенок матки.
Помимо этого, отдельно поддаются исследованию и срединные маточные структуры: полость матки, эндометрий (М-эхо). У небеременных женщин полость матки щелевидная. Эндометрий (функциональный внутренний слой) начинает изменяться в течение менструального цикла.
При УЗИ яичников оценивается их размеры, положение относительно матки, а также размеры фолликулов, желтого тела (образования, которые остаются на месте фолликулов после того, как яйцеклетка выходит из яичника). Проводят сопоставление с фазой менструального цикла.
В случае обнаружения образований в яичниках, их тоже описывают: строение, форма и размеры.
Также врачи-специалисты определяют наличие свободной жидкости (в норме после того, как вышла яйцеклетка из яичника, ее немного) и наличие в полости малого таза опухолевых образований.
Помимо строения матки, яичников, при УЗИ оценивают состояние и мочевого пузыря (причем при его достаточном наполнении).
Какие же преимущества имеет УЗИ диагностика?
УЗИ проводится быстро, к тому же этот метод исследования наглядный, простой и экономичный. Причем он может использоваться неоднократно, а также требует минимальные усилия по подготовке к нему. Было подтверждено и то, что УЗИ безопасно даже для беременных женщин.
Показания
Метод УЗИ широко применяется при подозрениях на гинекологические болезни, беременность, а также для контроля за лечением и излеченностью пациенток.
При помощи ультразвукового исследования матки можно диагностировать беременность на самых ранних сроках.
УЗИ малого таза у женщин необходимо осуществлять в таких случаях, как: нарушения менструального цикла (начало менструации раньше срока, задержка менструации, кровотечения в середине цикла), обильные либо скудные менструации, отсутствие менструации, разные выделения из влагалища, боли внизу живота, появление выделений в период менопаузы.
Гинекологическое УЗИ позволяет выявить разные болезни: гинекологические воспалительные заболевания, доброкачественные и злокачественные образования яичников, матки (включая эндометриоз, сальпингоофорит, эндометрит, кисты яичников и др.).
Ультразвуковое исследование матки дает возможность ранней диагностики миомы матки.
УЗИ применяется и для мониторирования фолликулярного аппарата яичников во время лечения бесплодия и планирования беременности.
Врачи назначают УЗИ малого таза при приеме гормональных, противозачаточных препаратов и при наличии внутриматочного контрацептива («спираль») с целью контроля и предотвращения каких-либо осложнений.
Акушерское УЗИ (УЗИ во время беременности) позволяет наблюдать за нормальным развитием плода и своевременно обнаруживать патологию.
В урологии УЗИ органов малого таза применяется для определения причин недержания мочи, расстройств мочеиспускания и патологии уретры (мочеиспускательного канала).
Противопоказания к УЗИ малого таза
Противопоказаний к данному методу исследования не существует.
При посещении кабинета ультразвуковой диагностики пациент должен иметь с собой полотенце или салфетку для того, чтобы после проведения обследования снять остаток геля с кожных покровов, а также пеленку, на которой он будет лежать при исследовании.
У небеременных женщин обыкновенное гинекологическое УЗИ проводится на полный мочевой пузырь, если, конечно, врачом не оговорено другое.
Для большей точности и достоверности получаемых результатов необходимо придерживаться всех установленных правил подготовки к УЗИ малого таза:
- для трансабдоминального гинекологического УЗИ (через живот) нужна подготовка мочевого пузыря: пациент за час до процедуры должен выпить 1 – 1,5 л негазированной жидкости и не мочиться до самого исследования;
- для трансвагинального гинекологического УЗИ (через влагалище) не требуется специальная подготовка, исследование проводят при опорожненном мочевом пузыре;
- акушерское УЗИ (во время беременности) проводят при умеренной наполненности мочевого пузыря (необходимо выпить 2 стакана жидкости за один час до самой процедуры).
Во время исследования органов мочеполовой системы (мочевой пузырь, матка, простата, яичники) нужно за 1-1,5 ч до обследования выпить 0,5 л жидкости либо же не мочиться 2 ч. Все это необходимо для того, чтобы был наполнен мочевой пузырь, который оттесняет обследуемые органы.
Обязательное и важное условие для успешного проведения УЗИ – это пустой кишечник, а также отсутствие в нем газов. Именно поэтому нужно заранее подготовиться к ультразвуковому исследованию: еще за 2-3 дня до предстоящего обследования необходимо соблюдать диету, предусматривающую ограничение продуктов, которые вызывают газообразование или запоры. Врачи рекомендуют исключить продукты, вызывающие повышенное газообразование (фрукты, черный хлеб, сырые овощи, молоко, кондитерские изделия). Рекомендуется применение ферментных препаратов: панзинорм, фестал, креон, энзистал и др.
Не рекомендуются очистительные клизмы, поскольку нередко они усиливают газообразование. Помимо всего, можно принимать и активированный уголь, укропную воду, эспумизан. Если же у пациента запоры, то врачи рекомендуют слабительное, особенно если необходимо провести исследование с применением ректального датчика.
УЗИ проводят натощак (последний прием пищи должен быть за 8 — 12 ч до обследования) и сразу же после опорожнения кишечника.
Исследование молочных желез, придатков и матки рекомендуют проводить в первую половину либо середину менструального цикла.
Исследование на фолликулогенез проводится на 5; 9; 11-14 и 15 дни менструального цикла.
Отметим, что точность и достоверность полученных результатов УЗИ во многом будет зависеть от того, как сам пациент подготовится к его проведению.
И лишь в экстренных случаях ультразвуковое исследование производится без какой-либо подготовки, но при этом его результативность ниже.
Как же проводится УЗИ малого таза?
Пациент ложится на кушетку, заранее подстелив пеленку, головой к врачу (аппарату УЗИ), оголяет свой живот, а также низ живота. Врач смазывает ультразвуковой датчик гелем (при трансвагинальном УЗИ одевает на датчик презерватив, смазывает его гелем), после чего начинает водить датчиком по пациенту, изредка надавливая для того, чтобы просмотреть определенные органы малого таза под другим углом.
Сама процедура безболезненна, за исключением диагностики в случаях острых воспалительных процессов органов малого таза. УЗИ длится где-то 10-20 мин зависимо от цели исследования.
После УЗИ малого таза осложнения не наблюдаются, но трансвагинальное УЗИ во время беременности, особенно на ранних сроках, осуществляют только после того, как оценят риск для плода.
Расшифровка результатов УЗИ
Грамотно расшифровать полученные результаты ультразвукового исследования может только опытный врач.
УЗИ малого таза дает возможность обнаружить:
- Врожденные аномалии развития: УЗИ, особенно 3-х мерное, позволяет диагностировать аномалии развития матки (двурогая, однорогая, седловидная, удвоение матки).
- Эндометриоз – это патологический процесс, характеризующийся распространением эндометрия за пределы полости матки (яичники, стенки матки, брюшина и др.). При УЗИ можно выявить внутренний эндометриоз либо аденомиоз (разрастание эндометрия в стенку матки), а также эндометриоидные кисты яичника. Большее значение имеет диагностика эндометриоза для прогноза возможности беременности, ее вынашивания, поскольку эндометриоз может стать причиной бесплодия.
- Врожденные аномалии развития. Наличие таких аномалий может стать причиной бесплодия, повысить риск преждевременных родов, внутриутробной гибели плода, нарушения родовой деятельности.
- Диагностика беременности: УЗИ разрешает диагностировать беременность, начиная со срока 3 — 4 недели. Отметим, что маленькие сроки беременности определяются только при помощи трансвагинального датчика, аппаратом с хорошим разрешением. Диагностируются разные виды внематочной беременности (трубная – когда плодное яйцо прикрепляется в области маточной трубы; яичниковая – когда оно прикрепляется к яичнику; шеечная – когда оно прикрепляется к шейке матки). Это позволяет сохранить здоровье женщине.
- Миому матки – доброкачественную опухоль половой системы женщины. Во время УЗИ определяется наличие, расположение, число и размеры миоматозных узлов. Помимо этого, данный метод позволяет контролировать в динамике темпы их роста, поэтому обследование делают несколько раз в год. Диагностика миомы важна при подготовке к зачатию, поскольку ее наличие может повлиять на течение беременности.
Также можно обнаружить гиперпластические процессы эндометрия (гиперплазии, злокачественные опухоли эндометрия, полипы) и объемные образования яичников.
Профилактическое УЗИ
Здоровым женщинам для профилактики необходимо делать УЗИ малого таза раз в 1- 2 года, а после 40 лет – 1 раз в год с целью выявления какой-либо скрытой патологии. Как правило, профилактическое УЗИ проводят в 1-й фазе цикла (на 5-7-й после начала менструации).