Через сколько недель после родов можно нечаянно забеременеть
«Наш сын умер через сутки после рождения. Но мы нашли силы жить дальше и родить еще двоих детей»
Виктория Слобода, Олеся Бида
Ирина — мама троих детей. Младшему Максиму — год, Наде — пять. Старшему Андрею было бы шесть. Но он умер на следующий день после рождения.
Утрата
«Мы его видели, когда он родился, и когда его уже вывозили из реанимации. Затем Сергей ходил на опознание и видел его мертвым. Я его мертвым не видела — гроб мы не открывали».
Ирине — двадцать пять, она недавно вышла замуж. С мужем Сергеем познакомилась на работе. Через три месяца после свадьбы Ирина забеременела. Осложнений не было. Лишь на седьмой неделе ей пришлось принимать уколы из-за угрозы прерывания беременности.
Пара купила для будущего ребенка коляску, одеяло, одежду, кроватку. В квартире закончили ремонт.
Рожать Ирина и Сергей решили в современном областном перинатальном центре в Житомире. В Буче в Киевской области, где они живут, роддома нет. А в Житомире успешно родили детей две пары их друзей.
«Никто не рассказывал о проблемах — да, заплатили 4000 гривен ($144) в кассу, да, палата была супер. Все истории были положительными», — говорит Ирина.
Заблаговременно о родах с конкретным врачом Ирина и Сергей не договаривались. На 41-й неделе беременности, когда начались схватки, они поехали в Житомир, где Ирину положили в отделение патологии. Но роды никто не принимал. В три ночи она больше не могла терпеть и позвала Сергея, который ночевал в гостинице неподалеку.
Ирину отправили в предродовой зал. Поскольку схватки были не сильными, ей ввели гормональный препарат, окситоцин, для стимуляции сокращения матки. «Если ад существует, то это схватки на искусственном окситоцине», — вспоминает Ирина.
Схватки продолжались и утром, а когда ребенок начал выходить, она поняла — что-то идет не так. Кесарево сечение делать не предлагают. Ребенка выдавливают восемь врачей.
В конце-концов, малыш рождается. Его кладут Ирине на живот. Он делает вдох, но не плачет. Малыша реанимируют. Делают искусственную вентиляцию легких.
Родителям не сообщают, что их сын в критическом состоянии. Ирине ставят диагноз — клинически узкий таз.
В 5 вечера следующего дня в легких малыша происходит кровотечение.
«Мы заходим в реанимацию, а оттуда вывозят пустой аппарат, к которому был подключен Андрей. Идем к врачу. Медсестра, пившая чай в кабинете, подскакивает и выходит. Смотрим на врача. Она говорит: “Ну вы же поняли все, да?”».
Позже врач, принимавшая роды, зайдя в палату Ирины, спросила, не отбила ли она случайно у кого-то своего мужа:
ЧИТАЙТЕ ТАКЖЕ: Запрет на аборты, насилие и принудительное замужество: как улучшить права женщин в мире
«Она считала, что это моя карма. Эта врач так старательно искала себе оправдание, что позволила себе прийти к женщине, которая только что пережила смерть младенца, чтобы задать ей такой вопрос».
В справке, с которой Ирину выписывают из роддома, фамилию врача указывают неразборчиво, «там просто какая-то загогулина», говорит Ирина.
Андрея хоронят в Буче. Свидетельство о смерти оформляет та же сотрудница ЗАГСа, что женила Ирину и Сергея.
Виктория Слобода / Громадское
Надежда
«Я два месяца лежала на кровати и не могла даже встать. У меня был низкий гемоглобин, кружилась голова, все болело. Было трудно. И психологически — тоже».
Ирина и Сергей решают обратиться к психологу, который сам пережил потерю ребенка. Пара постепенно учится правильно воспринимать смерть сына и понимать друг друга.
Ирина находит в интернете закрытое сообщество мам, где те делятся своими подобными историями. Наталкивается и на максимально похожую. В том же Житомирском перинатальном центре врачи стимулировали роды еще одной женщине. Ее ребенок выжил, но получил ДЦП.
Спустя три месяца после смерти Андрея, Ирина решается написать о своем случае. Показывает историю близким подругам.
Сергей заблаговременно готовит коллектив, чтобы Ирина могла вернуться к работе. Правда, порой происходят недоразумения с клиентами. В компании, где работает пара, занимаются изготовлением и установкой детских площадок.
«Был случай, когда позвонила клиентка, чтобы заказать качели для детей. Я ей объяснила, что именно такой у нас нет. На что она отвечала: “У меня детям по три года. У вас вообще есть дети?”. Я не могла ответить, что есть. Но и сказать, что нет, было трудно».
Через восемь месяцев Ирина снова забеременела. Надеждой. На этот раз она встала на учет в женской консультации в Киеве и предварительно согласилась на кесарево сечение по совету врача. Роды прошли без неожиданностей.
«Для нас это была большая надежда на то, что мы можем стать родителями. И действительно так произошло — у нас родился нормальный, спокойный ребенок».

Виктория Слобода / Громадское

Виктория Слобода / Громадское
Возвращение
«Если Надя смотрит какие-то фотографии и спрашивает, она ли это в животе, я говорю, что нет, это еще Андрюша был. Она знает. Иногда, когда у нее сентиментальное настроение, и ей хочется поплакать, говорит: “Как жаль, что Андрюша погиб”. Или может спросить: “А Андрюша там на небесах нас видит?”. Я говорю, что видит. И мы ходим вместе в храм, ставим свечи за него, ездим на кладбище».
Когда Ирина сидела в декрете с Надеждой, то интересовалась темой перинатальных потерь, анализировала много историй. После смерти Андрея она перестала полностью доверять врачам и старается избегать визитов в больницу.
«Я поняла, что смерть Андрея — это не случайность, и причина не в моем “узком тазе”, такого диагноза вообще не существует. Любой таз подстраивается под роды. А мне врачи изначально прокололи пузырь, вкололи окситоцин, выжимали плод, вакуум срывался, меня не поддержали, не создали условия для нормальных естественных родов».
Диагноза «клинически узкий таз» нет в международном классификаторе болезней, говорит гинеколог Валентина Квашенко. Но его могут ставить во время родов, если появляется отклонения от их нормального протекания родов.
Главный врач Житомирского перинатального центра Юрий Вайсберг отмечает, что деталей родов разглашать он не имеет права. Впрочем, согласно заключению врачебно-экспертной комиссии, рассматривавшей случай Ирины, вины врачей заведения в смерти Андрея нет. Также он заверил, что в центре — показатели детской смертности одни из самых низких в Украине.
Когда через три года после рождения Нади Ирина забеременела еще раз, то решила не делать даже УЗИ — только самые важные — на 10-м и 38-й неделе, перед родами. И предупредила врача, что хочет рожать естественным путем, без вмешательств.
На роды Ирина все равно поехала с мыслью о том, что нужно будет отстаивать свои права, требовать. Но когда рассказала врачу план родов, она согласилась.
Большую часть схваток Ирина находилась дома. Когда стало невозможно терпеть, в 5 вечера пара выехала в больницу. В этих родах Ирине помогла доула (человек, физически, морально и информационно поддерживающий женщину перед, во время и после родов). Присутствовал и Сергей.
«Доула на родах как будто читала мои мысли. Когда у меня были схватки, она просто положила мне холодную мокрую тряпку на лоб. Это было так приятно, просто идеально».
Чуть меньше, чем за два часа, у Ирины и Сергея снова родился мальчик.
«Пять дней мы думали над именем. Я даже думала назвать его Андреем, хорошее имя. Но Надя выбрала — Максим».

Виктория Слобода / Громадское
#ятожемама
«Если у тебя умер родитель, ты не перестаешь быть дочерью. А здесь у тебя умер ребенок, а мамой тебя не считают — это несправедливо», — говорит Ирина.
Уже находясь в декретном отпуске с Максимом, Ирина узнала об общественной организации «Природні Права Україна». Одним из направлений ее деятельности является и мониторинг уровня удовлетворенности женщин системой медицинской помощи во время родов. Как оказалось, проблема Ирины — не исключение.
Активистки организации предложили мамам, которые рожали после 2009 года, принять участие в анкетировании. Анкеты заполнили более 3500 украинок. Четверть из них указали, что недовольны опытом родов. 18% женщин отметили неуважение со стороны врачей, почти столько же указали на непрофессионализм врачей и акушерок. 28% женщин сказали, что им давили на живот во время родов.
Они отмечали вмешательство, о котором врачи их не предупреждали и не запрашивали согласия — рассекали околоплодный пузырь, промежность; заставляли женщину рожать в удобной для них, а не для нее, позе, запрещали рожать в сопровождении родных.
В Facebook Ирина также познакомилась с другой мамой, которая потеряла ребенка во время беременности. Вместе они организовали бесплатные встречи для женщин, консультации с психологом в Киеве. Со временем появились запросы на такие мероприятия и в других городах Украины.
«Некоторым женщинам не хватает денег на психологов и психотерапевтов. Некоторым — понимания от родных и близких. Мамы и свекрови могут не воспринимать такие истории и советовать забыть, как будто ничего не было. А женщинам нужно говорить об этом ребенке», — говорит Ирина.
Женщины могут приходить на встречи с мужьями, но не с детьми. Их появление на таких встречах может причинить боль другим мамам, которые потеряли ребенка и еще не родили следующего.
«Когда я прихожу, стараюсь показать — можно жить дальше. После смерти моего сына прошло шесть лет. А к нам часто приходят матери, недавно потерявшие ребенка».
У женщин, переживающих острую стадию горя, бывает много неочевидных раздражителей. Например, раньше встречи для них проводили на выходных в школе, но из-за детских рисунков на стенах от этого помещения пришлось отказаться.
Раздражителем является и праздник, с которым женщин обычно поздравляют — День матери. Прошлой весной запустили флешмоб с хэштегом #ятожемама — нечто вроде #янебоюсьсказать или #metoo. Они едва ли не впервые публично описывали свои истории в Facebook.
«Раньше свою историю я рассказывала только в закрытых сообществах, а когда увидела, как мамы создают специальные профили для своих детей, то тоже начала рассказывать ее и в социальных сетях. Да, об этом не нужно кричать на каждом шагу, но и не надо скрывать. Такие мамы — тоже мамы. Они родили. Да, их ребенок не с ними и не у них на руках, но он в их сердце».
Ирина и Светлана хотят, чтобы женщины знали свои права: если они потеряли ребенка, то могут забрать тело и похоронить. В больницах же тело могут ликвидировать как биоматериал.
«Мама может быть в шоковом состоянии. Но нужно собраться с силами и похоронить своего ребенка. Эта история должна быть завершена, как бы больно женщине не было».
Виктория Слобода / Громадское
Этот материал также доступен на украинском языке.
Послеродовая контрацепция
Несмотря на то, что в период кормления ребенка грудью развивается так называемая лактационная аменорея, этот период не дает гарантии отсутствия нежелательной беременности.
Нужно знать, что самая ранняя овуляция у кормящих женщин зарегистрирована на 7-ой неделе после родов, а риск беременности у такой категории мам возрастает в течение полугода после родов. Первая послеродовая менструация — главный показатель восстановления овуляции, с которой и необходимо начать календарный отсчет. Однако, необходимо помнить, что даже при отсутствии месячных не исключена вероятность забеременеть!
Итак, если роды у женщины прошли без осложнений, половой жизнью можно начать жить уже с 6-8 недели после родов, а при наличии осложнений — и каждом конкретном случае индивидуально (желательно после консультации с врачом акушером — гинекологом). После родов могут практиковаться некоторые нетрадиционные методы контрацепции (длительное половое воздержание, прерванный половой акт), барьерные методы предохранения (презервативы, цервикальные колпачки, спермициды и пр.), эти методы предохранения, хотя и не влияют на здоровье матери и лактационную функцию, крайне не надежны.
В последние годы наибольшей популярностью пользуются таблетированные препараты, содержащие гестагенный компонент. Особенность таких препаратов в том, что в них отсутствует эстроген, являющийся обязательным компонентом прочих комбинированных контрацептивных препаратов и снижающий лактацию. Не случайно последние разработки в области контрацептивов направлены именно на контрацепцию без эстрогенов.
Одними из таких препаратов, которые отличаются особой активностью в удлинении так называемого «лактационного бесплодия», когда кормящая мать застрахована от нежелательной беременности, являются препараты Микролют, Эксклютон, Чарозетта (так называемые «мини — пили»). Препараты могут использоваться длительно в непрерывном режиме и начинать их прием можно уже с 6-8 недели после родов.
Существует хорошая альтернатива и для женщин, не кормящих грудью, чей риск забеременеть после родов до наступления первой менструации выше, чем у кормящих грудью матерей. Целесообразно использование комбинированных микродозированных оральных контрацептивов, в частности препараты Логест, Тримерси, Жанин, Мерсилон. Эти препараты можно начать принимать уже до начала первых после родов месячных. Содержащие очень низкие дозы гормонов и практически не оказывающие негативного влияния на организм женщины, они могут быть рекомендованы для длительной и постоянной контрацепции, как для молодых, так и для женщин более зрелого возраста.
Неплохо зарекомендовали себя препараты длительного действия: инъекционная контрацепция — депо-Провера, срок действия 12 недель; контрацептивы -имплантанты, представляющие собой миниатюрные капсулы, вводимые под кожу, вследствие чего гормон выделяется в течение нескольких лет. При этом используется гормон, подобный прогестерону, который содержится в мини-пили.
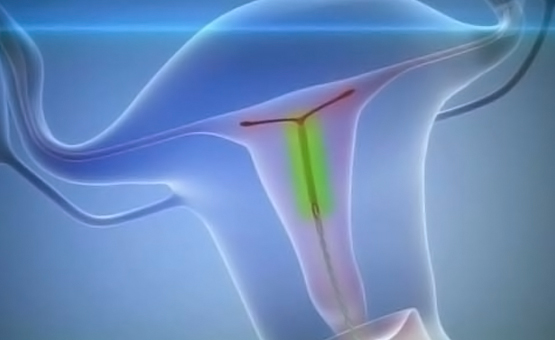
Внутриматочные средства также относятся к длительнодействующим контрацептивам. В последние годы хорошо себя зарекомендовала внутриматочная гормональная система Мирена. Т-образный внутриматочный контрацептив (спираль) содержит левоноргестрел — аналог женского полового гормона прогестерона. Мирена удобна и обладает высокой контрацептивной надежностью. Она может быть установлена уже через 6-8 недель после родов. т.к. не влияет на лактацию и развитие младенца. Па фоне Мирены менструация становится менее обильной, менее болезненной и не продолжительной. Риск внематочной беременности при пользовании Миреной сведен до минимума.
Однако, следует учитывать, что перечисленные контрацептивны относятся к препаратам ежедневного применения и назначаются по рекомендации врача акушера-гинеколога после обследования функции печени, поджелудочной железы, свертывающей системы крови, гормонального фона, состояния молочных желез, щитовидной железы и исключения инфекционно-воспалительных и некоторых других заболеваний репродуктивных органов.
Беременность после родов: стоит ли рисковать?
Дети – погодки – не одно счастье, а два. Так рассуждают многие женщины, у которых беременность наступила вскоре после родов. Конечно, такие детишки более общительны, менее эгоистичны, потребности у них примерно одинаковые. Часто даже в первый класс они идут вместе. Но для мамы такая беременность – серьезное испытание.
Организм женщины не успевает восстановиться после предыдущих родов, беременность нередко протекает с угрозой прерывания, а роды происходят раньше срока. Обычно врачи рекомендуют подождать примерно два года, прежде чем планировать следующую беременность.
Считается, что половую жизнь после родов женщины возобновляют через 5-8 недель. Так ли это? Многие женщины откладывают начало сексуальной жизни из-за усталости, снижения либидо, а главное – из-за страха перед нежеланной беременностью.
Есть ли способы, которые помогут предотвратить незапланированную беременность после родов?
На вопрос «Что является важным при выборе метода контрацепции?» кормящие мамы ответили:
- отсутствие влияния на качество и количество грудного молока;
- отсутствие влияния на рост и развитие малыша;
- высокая надежность.
Наиболее распространенным после родов является так называемый метод лактационной аменореи, который основан на временной потере способности к зачатию во время грудного вскармливания. Механизм действия – изменение выработки гормонов в гипофизе, которое происходит из-за раздражения сосков во время кормления.
Но необходимо помнить, что контрацептивная эффективность сохраняется лишь при строгом соблюдении следующих правил:
- Срок после родов не более 6 месяцев;
- Исключительно грудное вскармливание не реже, чем каждые 4 часа днем и 6 ночью;
- Отсутствие менструаций.

К сожалению, не всегда эти условия выполнимы… Что мы можем предложить в данной ситуации?
Барьерные методы (презервативы) в сочетании со спермицидами, т.е. химическими веществами, вызывающими гибель сперматозоидов, легко доступны и не оказывают системного влияния на организм женщины. Тем не менее, о них необходимо помнить перед каждым половым актом, и даже самые качественные презервативы могут порваться.

Добровольная хирургическая стерилизация (перевязка и пересечение маточных труб) может быть предложена женщине старше 40 лет, у которой уже есть трое или более детишек. Процедура выполняется при лапароскопии или в момент операции кесарева сечения, в ситуации, когда последние роды протекали не через естественные родовые пути.
Этот метод необратим и, если в последствие возникнет вопрос о беременности, она сможет наступить только с помощью экстракорпорального оплодотворения (ЭКО).
Внутриматочные спирали не оказывают влияния на лактацию и также не обладают системным влиянием на организм женщины. Данные метод относится к высоко эффективным и является конфиденциальным, т.е. не требует согласия партнера на использование. Введение спирали обычно производят через 6-8 недель после родов. Ввести спираль может только специалист. Перед манипуляцией необходимо провести бактериологическое исследование отделяемого из половых путей для исключения инфекционных процессов, как специфических, вызванных хламидиями, микоплазмами, трихомонадами и др., так и неспецифических, провоцируемых собственной условно-патогенной микрофлорой.
К побочным эффектам внутриматочных контрацептивов относят боли в нижних отделах живота, увеличение объема менструальной кровопотери, межменструальные кровянистые выделения. Также возможна экспульсия, т.е. выпадение или смещение спирали. Если этот факт не будет замечен женщиной, риск наступления беременности окажется крайне высоким.
Наиболее надежной и легко обратимой является гормональная контрацепция. Тем не менее, комбинированные гормональные контрацептивы противопоказаны кормящим, так как уменьшают объем грудного молока и могут влиять на развитие печени и головного мозга новорожденных.
В такой ситуации чаще всего рекомендуют прогестагенные контрацептивы. К данному виду относят несколько методов – таблетированные препараты, депо-препараты, подкожные импланты, гормоносодержащие внутриматочные системы.
Наиболее часто применяемыми в наше время являются именно таблетированные препараты, известные как «мини-пили». Основным отличием их от «обычных» противозачаточных таблеток является наличие лишь одного действующего вещества, прогестагена, аналога гормона прогестерона. Такие препараты отвечают всем требованиям, предъявляемым к контрацепции для кормящих мам.
Когда можно начать применять мини-пили? По рекомендациям Всемирной организации здравоохранения, через 6 недель после родов, т.е. как раз в тот момент, когда многие женщины возобновляют половую жизнь. Более того, допустимо начало приема уже через 3-4 недели после родов, если другие методы неприемлемы.
К условиям для начала приема данных препаратов относят:
- исключительно грудное вскармливание и отсутствие менструаций, в случае если прошло не более 6 месяцев после родов;
- 4 недели после родов при отсутствии лактации;
- первые 7 дней менструального цикла;
- уверенность в отсутствии беременности.
Основной механизм действия таких препаратов – повышение вязкости слизи в шейке матки, что затрудняет проникновение через нее сперматозоидов. Современные препараты, содержащие дезогестрел, еще и подавляют овуляцию, т.е. резко повышают эффективность действия.
- женщины, не кормящие грудью, начинают прием с первого дня менструального цикла;
- таблетки принимаются ежедневно, в одно и то же время, после еды, вечером;
- в течение первых 7 дней необходимо использовать дополнительные (барьерные) методы контрацепции;
- при уверенности в отсутствии беременности (менструальный цикл не восстановился, ребенок находится на исключительно грудном вскармливании) можно начать прим препарата в любой день.
Классически, отклонение от установленного времени приема не должно превышать 3 часа, но у препаратов, содержащих дезогестрел, этот интервал достигает 12 часов, что очень удобно, учитывая, что все мысли женщины в это время заняты заботами о малыше.

И в заключении несколько слов об экстренной контрацепции. Если произошел незащищенный половой акт, важно оценить реальную возможность наступления беременности. Если прошло менее 6 месяцев после родов и ребенок находится на грудном вскармливании, риск минимальный. Если эти условия отсутствуют, необходимо как можно быстрее прибегнуть к методу экстренной контрацепции.
Это могут быть специальные таблетки, предназначенные для применения именно после незащищенного полового акта, их можно принять в течение 96 часов, или возможно введение внутриматочной спирали, данную процедуру можно провести в течение 5 суток.
Тем не менее, если Вам пришлось прибегнуть к экстренной контрацепции, это означает, что у Вас нет надежного постоянного метода.
Обратитесь к доктору, и он поможет Вам избежать подобных чрезвычайных ситуаций. Вместе с врачом Вы выберите подходящий именно Вам надежный безопасный метод контрацепции, а в жизни, семье и отношениях с любимым воцарятся покой и гармония.
Записаться на консультацию к нашему специалисту можно в режиме онлайн на сайте клиники или по телефону +7 812 327 03 01.
Расскажем, когда организм может справиться с болезнью сам, а какие симптомы нельзя игнорировать. Напомним о важных анализах и прививках для детей и взрослых. Раскроем принципы доказательной медицины и разберемся с устаревшими мифами о лечении. Подпишитесь на нашу рассылку, чтобы быть в курсе!
Беременность после аборта
Не секрет, что прерывание беременности путём аборта всегда сказывается на состоянии репродуктивного здоровья женщины. Такое решение женщина зачастую, принимает не по своему желанию. Для искусственного прерывания беременности бывают и медицинские показания. Так, например, физические патологии развития плода, генетические отклонения, «замершая» беременность – когда плод, на определённом этапе своего существования, просто прекращает расти и развиваться.
Многих, особенно не рожавших, женщин волнует вопрос: можно ли забеременеть после аборта и как будет протекать беременность после аборта? Давайте разберёмся в последствиях этой процедуры для женского организма.
Особую опасность аборт представляет для нерожавших женщин. В процессе аборта травмируется полость и шейка матки. После удаления плодного яйца происходит выскабливание стенок матки.
Забеременеть после аборта можно, но существует высокая вероятность нежелательных ухудшений. Аборты опасны для последующей беременности такими осложнениями, как разрывы матки. Обязательно получите консультацию врача гениколога. Если вы делали аборты не один раз, это неизбежно приведёт к истончению стенок матки или образованию сквозных отверстий стенок матки. Если разрыв матки произойдёт во время родов, то опасность грозит не только матери, но и малышу.
Также, при последующей беременности после аборта есть вероятность выкидыша. Он может быть спровоцирован истмико-цервикальной недостаточностью из-за травмы шейки матки. Так как во время аборта шейку раздвигают специальным прибором, позволяющим извлечь плод.
Шейка матки ослабевает, в результате таких процедур, и может непроизвольно раскрыться во время беременности на любом сроке. Что спровоцирует выкидыш.
Существует специальная процедура ушивания шейки матки, которую может порекомендовать вам при осмотре лечащий врач. Эту процедуру проводят под местной анестезией, шов снимают незадолго до родов. Такая манипуляция поможет значительно снизить вероятность выкидыша.
У женщин, со слабой репродуктивной функцией, даже после первого аборта может наступить бесплодие. Это же касается и женщин с серьёзными хроническими заболеваниями половой системы.
С большой вероятностью на вопрос: можно ли забеременеть после аборта, стоит ответить – да! Только вы автоматически переходите в группу риска по угрозе прерывания беременности.
Самый надёжный способ избежать аборта – это постоянно предохраняться. Вы спросите, можно ли забеременеть, предохраняясь? Да, такая вероятность есть. При использовании оральных или вагинальных контрацептивов, очень важно следовать всем указаниям к применению. Если вы нарушите последовательность приёма или технику введения, то вероятность наступления беременности очень велика.
При строгом соблюдении всех правил, наступление нежеланной беременности маловероятно.
Распространённый вопрос: можно ли забеременеть с презервативом? Если, во время полового акта, презерватив не слетел, не был порван и у него не истёк срок годности, наступление беременности сводится к минимуму. До сих пор, это самый надёжный и удобный способ контрацепции.
В любом случае, чтобы избежать аборта, очень ответственно подходите к вопросу предохранения от нежеланной беременности. Гораздо лучше предотвратить зачатие, чем нанести урон здоровью, прерывая беременность.
Начинай сначала! Если новая беременность наступила в течение года после родов
Врачи утверждают, что после родов должно пройти не менее двух-трех лет до момента новой беременности. За это время организм женщины полностью восстанавливается, приходит в норму гормональный фон, рубцуются все швы, мама набирается сил. Но как быть, если ваш малыш только-только начал делать первые робкие шаги, или даже еще не начал, а тест снова показывает две полоски?
Зачастую известие о новой беременности обрушивается на женщину совершенно неожиданно. Многие полагают, что невозможно забеременеть сразу после родов или — наверное, самый распространенный среди мам миф — невозможно забеременеть, пока кормишь ребенка грудью. Это заблуждения.
Организм женщины практически сразу готов к вынашиванию нового малыша, и отсутствие менструации не является показателем обратного. Поэтому, чтобы на какое-то время закрыть для себя тему новой беременности, сразу после родов необходимо предохранятся. Но что если вы обдумывали появление в вашей семье еще одного малыша, а он так скоро дал о себе знать?
О моральном состоянии женщины
Прежде всего, необходимо оценить моральное состояние мамы и ее готовность к новому младенцу. Материнство — это, бесспорно, самый приятный период в жизни женщины, но часто первый год развития вашего ребенка связан с определенными трудностями: это и изменение привычного ритма жизни, и смена жизненных ориентиров, и повышенное беспокойство, и частые болезни, и бессонница, и многое другое.

Нередко женщина и вовсе впадает в послеродовую депрессию, из которой выходит лишь тогда, когда малыш немного взрослеет и часть обязанностей по уходу за ним может взять на себя папа или другие родственники. Ведь, казалось бы, малыш только-только обрел небольшую самостоятельность, у мамы появилось больше свободного времени, а также мысли о выходе на работу, на горизонте замаячила перспектива отпуска, а тут — начинай сначала! Поэтому мысль о новых родах может сильно расстроить женщину.
Наталья Петровская, психолог:
— Внимание к послеродовой депрессии — важно. А особенно важным является уважительное отношение окружающих к матери в этом состоянии. У депрессии могут быть несколько составляющих — гормональная, психологическая — а часто депрессией называют простую человеческую накопившуюся усталость при отсутствии надлежащей помощи матери.
Сколько бы вы ей ни помогали, уверяю вас — нужно больше.
Как бы вам ни казалось, что мама хорошо справляется и не просит о помощи, посмотрите, что бы вы еще могли сделать и сделайте это. В замотанном состоянии мама может не знать, как попросить о помощи.
Поэтому для близких здесь как никогда хорошо действует правило: просто делай и уходи, возможно, будет что-то невпопад — не отчаивайся и не оставляй попыток, скоро станет понятно, что из твоих действий оптимально вписывается в режим матери и ребенка.
Один из горьких фактов послеродового состояния — после яркой и короткой вспышки внимания, молодую маму оставляют одну с ее хлопотами, не потому что близкие люди не хотели бы помогать, а потому что, не получив от мамы инструкций, просто не знают, как им лучше поступить».
О физическом здоровье
Рассказывает Елизавета Аркадьевна Хрипач, врач акушер-гинеколог, гинеколог-эндокринолог Центра Иммунологии и Репродукции:
— Беременность может наступить уже в течение первого месяца после рождения ребенка, но чаще овуляция приходит после окончания лактации или не раньше, чем через 6 месяцев после родов.
Рекомендуемый физический и половой покой женщины после родов — 6-8 недель. Планировать следующую беременность рекомендуется не сразу, важно дать возможность женскому организму полностью восстановиться — это 1-2 года после окончания грудного вскармливания.
Вынашивание ребенка и сам родовой процесс сильно ослабляют женский организм и подрывают его силы. Тем не менее, ситуации бывают разные, всегда нужно учитывать индивидуальные особенности и все нюансы, не следует быть категоричными.
Интервал «закончилась лактация — наступила беременность» — это вариант физиологической нормы.
В случае повторного зачатия в течение первого года после родов крайне важно, чтобы беременность проходила под строгим контролем акушера-гинеколога, во избежание развития возможных осложнений и преждевременных родов, хотя сама по себе овуляция — это показатель здоровья женщины. Аборт может быть рекомендован только в исключительных ситуациях, при наличии определенных клинических показаний.

Если молодая мама кормит малыша грудью, то следует помнить, что на грудное вскармливание уходит большая часть ресурсов женского организма. Поэтому беременность, которая наступила в период кормления грудью, часто протекает тяжело, сопровождаясь сильными проявлениями токсикоза и высокой угрозой выкидыша.
Кроме того, в момент кормления грудью повышается маточный тонус, а это может стать причиной преждевременного прерывания беременности. Поэтому, если женщина снова беременеет, то для снижения возможных рисков, необходимо отлучение малыша от груди, как минимум, на 5–6-м месяце беременности.
При этом следует помнить, что именно грудное молоко является лучшим стимулятором естественного иммунитета младенца, да и отлучение от материнской груди будет большим психоэмоциональным потрясением для маленького ребенка. Поэтому однозначной рекомендации здесь быть не может.
Беременность после кесарева сечения, которая также возможна уже в первые месяцы после появления малыша на свет, заслуживает особого внимания. Ведь зачатие в такой ситуации не только нежелательно, но и опасно для молодой мамы.
Если кесарево сеечение было в нижнем маточном сегменте, то риски, как правило, ниже. Если кесарево сечение корпоральное (выполняемое через продольный разрез передней стенки матки — Прим. Ред.) — это крайне редкая ситуация в современной акушерской практике — следует предохраняться более активно.
Во время корпорального кесарева сечения роженице накладываются швы на переднюю брюшную стенку, и при скорых повторных родах очень высока вероятность расхождения постоперационного рубца на матке: он еще может быть плохо сформирован. Это важно учитывать при планировании беременности: в идеале, беременность стоит планировать не ранее, чем через 2-3 года, и только после консультации врача.
Важно помнить, что если не дать женскому организму возможность полностью восстановиться после родов, то следующая беременность может быть сопряжена со следующими рисками: высокая угроза выкидыша, эндометрит, маточное кровотечение, анемия беременных, преждевременные роды, а значит, и появление на свет недоношенного малыша, неправильное крепление плаценты, развитие плацентарной недостаточности, обострение хронических заболеваний женщины, появление на свет ребенка с пороками развития».
О плюсах ситуации
Оптимистичные мамы могут найти в ситуации неожиданно быстро наступившей второй беременности ряд плюсов:
- в будущем, скорее всего, удастся избежать ревности в отношениях между первым и вторым ребенком: старший сразу будет воспринимать брата или сестренку как данность;
- когда дети немного подрастут, разница в возрасте будет почти незаметна между ними, и они станут лучшими друзьями, занятыми совместными играми и не требующими постоянного внимания родителей;
- родителям будет немного легче в финансовом вопросе, чем если бы у детей была разница в возрасте в несколько лет: много вещей «перейдет по наследству» от старшего к младшему, да и игрушки им потребуются примерно одинаковые.
Самое главное в этом вопросе — позаботиться маме о своем здоровье. Необходимо обязательно посетить врача, который оценит ее состояние, назначит витамины или дополнительные обследования. Сейчас медицина располагает огромным арсеналом лекарственных препаратов, которые помогут женщине поддержать свое здоровье и здоровье ребенка.
Комментарий акушерки и доулы Екатерины Житомирской-Шехтман:
— Конечно, хотелось бы, чтоб у женщины было время восстановиться после беременности, родов и грудного вскармливания перед следующей беременность. Тогда и вступает она в эту беременность легче, и шансов на более комфортное проживание беременности больше. Но жизнь шире наших представлений о ней, и беременность наступает тогда, когда она наступает.
Если это вторая беременность, а первая проходила хорошо, то у женщины обычно достаточно сил, чтобы выносить ребенка, ухаживая за малышом и, во многих случаях, продолжая кормить.
Самой женщине и ее близким важно создать такие условия, чтобы этот ресурс не истощился. Помощь по хозяйству, сбалансированное питание, достаточное количество отдыха — оказывается, это всё можно организовать.
Часто, кстати, сопротивление идет со стороны женщины: «Как это я буду лежать, а помощница по хозяйству — убирать квартиру? У нас с деньгами не очень. Как это муж будет мыть пол? Да он все не так сделает!» Таким женщинам стоит самостоятельно или с помощью психолога научиться замедляться и расставлять приоритеты. Что важнее — состояние пола, раковины, посуды или здоровье беременной и малыша? Ведь в роды женщине хорошо вступать отдохнувшей, а после родов ей предстоить налаживать жизнь уже с двумя детями. Помощь родных и ближнего круга подруг, родственников здесь неоценима. А как организовать эту помощь этой конкретной женщине, лучше всего знает она сама.
Из своего опыта могу добавить, что позиция человека, отношение его к происходящему во многом определяет, как пройдет то или иное событие. Ожидание нового малыша всей семьей, помощь старших детей маме с младшими, наличие круга близких по духу людей, которые так же радостно ждут нового ребенка, дают возможность легче прожить непростой период беременности с грудничком на руках и затем наличие новорожденного и полуторогодовалого «в одном флаконе».
Недержание мочи при беременности и после родов
Беременность и роды – это прекрасно, но и у них есть обратная сторона. Недержание мочи может быть ее частью.
ПОЧЕМУ ПРИ БЕРЕМЕННОСТИ ВОЗНИКАЕТ НЕДЕРЖАНИЕ МОЧИ?
В ходе беременности растет как частота мочеиспускания, так и его суточный объем. В I и II триместре возрастает однократный объем мочеиспускания, на последнем триместре это количество снижается, но потребность в посещении туалета гораздо выше. Постепенно сокращается объем мочевого пузыря, сжимаемого маткой, и растет объем мочи, остающейся в мочеточниках. Кроме того, у многих женщин к концу беременности возникает потребность мочеиспускания ночью.
Недержание мочи при беременности – это преимущественно так называемое недержание мочи при напряжении, и возникает оно в III триместре, когда матка достигает максимального размера. Чаще всего вытекает лишь несколько капель, которые можно даже не заметить при частой смене гигиенических прокладок, но проблема может оказаться более масштабной.
Значительные гормональные изменения которые происходят в организме женщины в ходе беременности и родов, подвергают организм серьезной нагрузке. Растущий ребенок растягивает стенки матки, которая постепенно начинает заполнять все возможное пространство в животе. Остальные органы должны уступить место ребенку, а потому раздвигаются и, сжатые внутри брюшной полости, работают в усложненных условиях. Ребенок со временем становится все подвижнее и толкается, иногда попадая в мочевой пузырь. Случается, что толчки настолько сильны, что ослабленные постоянным давлением мышцы сфинктера расслабляются, и происходит вытекание мочи. Кроме того, под давлением матки для мочевого пузыря остается мало места, и даже при небольшом его заполнении беременная ощущает позыв на мочеиспускание.
Беременность – это также период, когда в связи с изменениями слизистой оболочки мочеполовых путей женщина гораздо более восприимчива как к инфекциям половых органов, так и к инфекциям мочевой системы. Такие инфекции могут вызывать дискомфорт при мочеиспускании и учащение эпизодов недержания мочи.
Практические рекомендации для будущей мамы:
- несмотря на недержание мочи, не ограничивайте объем выпиваемой жидкости;
- идите в туалет, как только почувствуете нужду: через секунду может быть уже поздно;
- если при неожиданном позыве Вы пускаете мочу, посещайте туалет через каждые 30–40 минут, даже без нужды;
- особое внимание уделяйте интимной гигиене: носите легкое белье из натуральных материалов, используйте жидкости для интимной гигиены и специальные урологические прокладки для защиты при недержании мочи;
- избегайте употребление мочегонных продуктов и напитков;
- не допускайте запоров;
- не сдерживайтесь: это может привести к эпизодам недержания мочи, если ребенок будет толкать в мочевой пузырь;
- в конце срока обращайте внимание, не является ли то, что Вы принимаете за недержание мочи, просачиванием околоплодных вод, начните тренировать мышцы тазового дна.
ЧТО ПРОИСХОДИТ ПОСЛЕ РОДОВ?
После родов женский организм в течение нескольких недель возвращается в нормальное состояние. Гормональные колебания, а также ослабление или повреждение тазовых мышц могут по-прежнему приводить к недержанию мочи, которое все же должно постепенно ослабевать, и через некоторое время полностью исчезнуть.
 Симптомы недержания обычно исчезают в течение 3-х месяцев с момента родов, несколько позже – у женщин, которые рожали неоднократно, и тех, которые родили детей весом более 4 кг. Если недержание мочи не исчезнет примерно через 6 месяцев с момента родов, когда тонус мышц уже должен вернуться к норме, следует обратиться за советом к гинекологу или урологу. Врач поможет подобрать соответствующий способ решения проблемы.
Симптомы недержания обычно исчезают в течение 3-х месяцев с момента родов, несколько позже – у женщин, которые рожали неоднократно, и тех, которые родили детей весом более 4 кг. Если недержание мочи не исчезнет примерно через 6 месяцев с момента родов, когда тонус мышц уже должен вернуться к норме, следует обратиться за советом к гинекологу или урологу. Врач поможет подобрать соответствующий способ решения проблемы.
Каждая беременность и роды ослабляют мышцы тазового дна, затрудняя возврат к нормальному тонусу, но не делая его невозможным. Упражнения Кегеля выполняемые систематически уже во время беременности, а также в послеродовой период, оказывают положительное влияние на состояние мышц промежности и тазового дна.




