Определение многоплодной беременности на УЗИ и без него
Определение многоплодной беременности на УЗИ и без него

Поскольку организм женщины в большей степени рассчитан на вынашивание одного плода, то многоплодная беременность считается беременностью повышенного риска осложнений, как для матери, так и для плодов.
Существует несколько типов двоен в зависимости от количества оболочек и плацент.
Дихориальная диамниотическая двойня – самый благоприятный тип двойни. Каждый плод находится в своей плаценте и в своем околоплодном пространстве, которое отделено от другого амниотической перегородкой. Плоды могут быть, как одинакового, так и разного пола. При этом, вероятность задержки развития одного из плодов – 20% (в четыре раза выше, чем при одноплодной беременности); вероятность преждевременных родов – 5% (при одноплодной беременности – 1%). Для своевременного выявления осложнений нужно проводить УЗИ в 11-13 недель, также в 18-22 недели и далее каждые четыре недели до родов. При выявлении каких-либо осложнений количество УЗИ может увеличиться.
Монохориальная диамниотическая двойня возникает при разделении на две части оплодотворенной яйцеклетки. При данном типе беременности плоды имеют общую плаценту, но собственное околоплодное пространство. Они всегда одного пола и генетически идентичны. Наличие общей плаценты может приводить к возникновению специфических осложнений. Это связано с тем, что сосуды в такой плаценте могут соединять кровеносные системы обоих плодов, в результате чего один плод будет получать определенное количество крови от другого. Это негативно сказывается на состоянии обоих плодов. У первого будет избыток крови и следовательно повышенная нагрузка на сердце; у второго – недостаток крови и соответственно дефицит питательных веществ, кислорода и задержка внутриутробного развития. Такое осложнение получило название фето-фетальный трансфузионный синдром, который без своевременного лечения может привести к гибели одного либо обоих плодов. Чтобы не пропустить это осложнение, необходимо УЗИ в 11-13 недель, далее в 16, в 18 недель, в 20, в 22 недели, затем в 24, 26 и 28 недель.При выявлении признаков фето-фетального синдрома УЗИ выполняется 1 раз в неделю. Если данный синдром не проявил себя до 28 недели, то в дальнейшем вероятность его развития довольно низкая, и после 28 недели УЗИ выполняется один раз в 4 недели.
Монохориальная моноамниотическая двойня возникает при разделении оплодотворенной яйцеклетки надвое. При этом плоды имеют общую плаценту и общее околоплодное пространство. Плоды при такой беременности всегда одного пола и генетически идентичны.
Это очень редкий тип двоен, сопровождающийся максимальным риском возникновения осложнений и внутриутробной гибели. Помимо осложнений, связанных с общей плацентой (см. выше), плоды не разделены амниотической оболочкой и находятся в одном околоплодном пространстве. Это может привести к перекруту их пуповин, пережатию, ограничению или прекращению поступления крови к одному из плодов и следовательно к его гибели. Риск такого осложнения очень велик, поэтому УЗИ проводится каждую неделю беременности. При возникновении перекрута пуповин рекомендуется нахождение в стационаре и ежедневное наблюдение. Если состояние одного из плодов становится критическим, требуется незамедлительное родоразрешение путем операции кесарева сечения.
Ведение многоплодной беременности

Зачатие сразу нескольких малышей для кого-то — несомненное счастье, однако с точки зрения медицины это беременность с повышенным риском многочисленных осложнений. Сегодня репродуктивные технологии позволяют женщине без особых последствий успешно выносить и родить нескольких здоровых детей, однако ей в любом случае требуется более тщательное наблюдение и специализированное ведение многоплодной беременности. Именно эти услуги предоставляет команда квалифицированных врачей медицинского центра “Юнона” в Ярославле.
Причины
Возникновение многоплодной беременности — результат одновременного оплодотворения двух и более яйцеклеток или разделения одной женской половой клетки уже после ее соединения с мужской. Родившихся в результате первого сценария детей называют разнояйцевыми близнецами, во втором случае — однояйцевыми. Многоплодная беременность может возникнуть при естественном и искусственном (экстракорпоральном) оплодотворения. При ЭКО это связано с тем, что часто для повышения вероятности зачатия имплантируют в матку сразу нескольких эмбрионов.
Осложнения
Ведение многоплодной беременности в клинике — эффективный способ избежать или уменьшить тяжесть множества связанных с ней проблем. Так, материнский организм без грамотной поддержки испытывает следующие осложнения:
- тяжелая рвота, вызывающая обезвоживание и метаболические нарушения;
- высокое артериальное давление;
- анемия (малокровие);
- аномальное положение плаценты или плода;
- преждевременные роды.
Отсутствие медицинской поддержки при многоплодной беременности грозит и будущим детям:
- недоношенностью и сопутствующими ей нарушениями;
- аномалиями развития (акранией, заячьей губой, дефектом конечностей и т. д.);
- неполным разделением близнецов, внутриутробной смертью одного из них.
Список осложнений, сопровождающих течение многоплодной беременности можно продолжать долго, важно одно — их вероятность значительно снижается, если за матерью установлено тщательное наблюдение и ей оказывается квалифицированная медицинская поддержка.
Услуги
Процедура ведения многоплодной беременности в клинике “Юнона” — это комплекс мероприятий, направленных на поддержание здоровья матери и ее будущих детей. В него входят следующие услуги:
- контроль веса — у женщин с многоплодием рекомендуемой нормой является 2022 кг;
- прием поливитаминов и железосодержащих препаратов для предотвращения анемии;
- регулярное УЗИ для слежения за развитием и состоянием плодов;
- наблюдение за сердечно-сосудистой системой и почками для профилактики гестоза;
- общие и специализированные анализы крови;
- допплерография эмбрионов, КТГ матки и плодов и другие обследования.
При многоплодной беременности женщина должна посещать акушера-гинеколога чаще, чем при вынашивании обычного ребенка. Оптимальная частота до 30 недель — 2 раза в месяц, после — каждую неделю.
Обратившись в клинику “Юнона” для ведения многоплодной беременности в Ярославле, вы получаете врачебную помощь на уровне мировых медицинских центров. Записаться на прием к нам можно, позвонив по телефону 8 (4852) 72-58-58 или оформив онлайн-заявку на сайте.
Что показывает УЗИ у беременных двойней
детей родилось у нашей команды
средняя результативность ЭКО по сети
клиники по всей России, включая 2, готовящихся к открытию

Беременность двойней является обобщенным понятием и определяет наличие у беременной более чем одного зародыша. Вынашивание двух малышей – это большая ответственность и серьезный стресс для организма. Беременность двойней относится к состоянию повышенного риска. При плановом медицинском осмотре врач подтверждает беременность и назначает необходимые анализы, выписывает направление на ультразвуковое исследование. Первое УЗИ может показать, что женщина беременна одновременно двумя малышами. На будущую маму ложится двойная ответственность, а на лечащего врача – повышенное внимание при ведении многоплодной беременности.
Согласно медицинской статистике, примерно 2% будущих мам ожидает появления на свет сразу двух детей. Такая беременность отличается от обычной (один плод) и имеет некоторые особенности. Будучи проинформированной и зная дальнейшее развитие событий, беременная ощущает себя уверенней.
Какие бывают двойни
Многоплодной называется беременность, при которой в утробе развивается больше одного эмбриона. Беременность двойней наступает намного чаще, чем в случае, когда диагностируется три и более плода.
В большинстве случаев двойня разнояйцевая. Как это происходит? В яичнике одновременно созревает две яйцеклетки. Они оплодотворяются сперматозоидами либо сразу при половом контакте, либо в следующем. Важно, чтобы интервал между половыми актами был не больше семи дней.
Разница между однояйцевыми и разнояйцевыми близнецами в том, что у первых генетический набор одинаковый. Именно этот факт обуславливает внешнюю похожесть. Также однояйцевые близнецы всегда одного пола: это или два мальчика, или две девочки.Разнояйцевые близнецы могут быть разного пола. При разнояйцевой беременности каждый плод защищен индивидуальной плацентой.
Однояйцевая беременность развивается из одного плодного яйца, которое после оплодотворения разделяется на две клетки. Каждая клетка – индивидуальный организм.
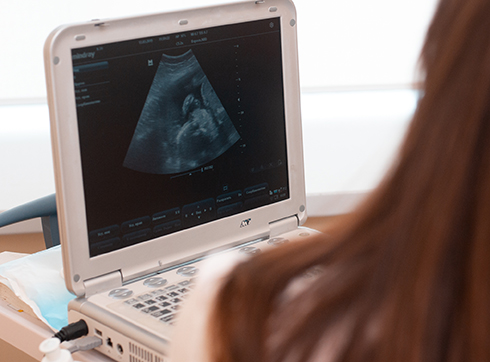
Когда женщина обращается в консультацию или клинику и врач на ранних сроках диагностирует интенсивное увеличение матки, проводится УЗИ. Показать, что женщина беременна двойней, УЗИ может с пятой недели «интересного» положения.
УЗИ многоплодной беременности рекомендуют проводить каждый месяц, чтобы не подвергать лишнему риску маму и детей. Что показывает УЗИ беременных двойней? При поступлении в родильный дом УЗИ проводят дополнительно, чтобы определиться с тактикой родов. В период беременности малыши могут менять местоположение в мамином животе. Чтобы определить, сможет ли женщина родить самостоятельно или следует выполнить кесарево сечение, решается после исследования УЗИ.
Показать позитивный результат «беременна» может аптечный тест. Однако выяснить, является беременность многоплодной или нет, можно только при помощи УЗИ.
Основные причины рождения двойни
Чаще в одном менструальном цикле созревает один фолликул. К завершению репродуктивной жизни (40-45 лет) возможность образования двух фолликулов значительно увеличивается. Следовательно, если формируются два фолликула, зреет пара яйцеклеток.
Генетическая предрасположенность
Если в роду были случаи рождения двойни, то вероятность многоплодной беременности резко возрастает. Достоверным фактором является то, что рождение одновременно двоих детей обуславливает наличие близнецов по женской линии (мама, бабушка).
Многоплодная беременность после ЭКО
Когда не происходит зачатие естественным путем, женщина обращается к вспомогательным репродуктивным технологиям. ЭКО – метод борьбы с бесплодием, который характеризуется искусственным оплодотворением яйцеклетки вне организма женщины. Полученные в результате оплодотворения эмбрионы переносятся в матку на шестые сутки. Это связано с тем, что эмбрионы перед трансфером в матку проходят предварительную проверку на наличие генетических дефектов. В матку подсаживают два-три эмбриона, чтобы увеличить шанс «приживления». Для дальнейшего развития зародышей создается оптимальный гормональный баланс. Это достигается путем дополнительного введения гормональных лекарственных средств.
Диагностика беременности осуществляется через две недели после переноса эмбрионов.
Основным показателем успешной имплантации является ХГЧ. Хорионический гонадотропин человека – специфический гормон, свидетельствующий о зачатии. В начале беременности уровень ХГЧ интенсивно растет.
Что касается многоплодной беременности, то на фоне развития нескольких эмбрионов, ХГЧ увеличивается вдвое, чем при единичном зародыше. Через три недели проводят ультразвуковую диагностику. Обычно, УЗИ показывает у беременных, сколько эмбрионов развивается. Именно на основании данных УЗИ ставится диагноз «беременность».
Признаки многоплодной беременности
- Большая матка
- Интенсивная прибавка в весе (независимо от приема пищи)
- Обязательно УЗИ показывает у всех беременных двойней два плодных яйца
- Выслушивается два сердцебиения
- Высокий уровень ХГЧ (в два раза выше нормативов)
- Вследствие усиленной активности организма снижается работоспособность, возникает быстрая утомляемость. Постоянно хочется спать
- Усиленный токсикоз (тошнота, позывы к рвоте, головная боль)
Безусловно, когда развивается двойня, на организм приходится двойная нагрузка. Из этого следует, что повышаются риски осложнений. Самая распространенная опасность – токсикоз. На втором месте – анемия. При многоплодной беременности женщины рискуют приобрести варикозное расширение вен.
Чтобы данные этого не произошло, женщинам рекомендуют неукоснительно следовать предписаниям врача. Полноценный отдых – обязательное условие. Если медицинские показания требуют – постельный режим. Правильно составленное меню, а именно отказ от мучных изделий, сладостей, жирных блюд, поможет сохранить форму и не набрать лишние килограммы.
Двойня на УЗИ
Показать, что женщина беременна одновременно двумя, а то и тремя малышами позволяет современное диагностическое оборудование. Для прохождения УЗИ требуется письменное врачебное направление. Чтобы определить численность плодов, смотрят:
- Наличие плацент (количество)
- Численность околоплодных пузырей
- Сердечные тоны
- Количество плодных яиц
Средняя продолжительность многоплодной беременности 37 недель. За две недели до появления малышей на свет беременную госпитализируют. Чтобы снизить риск осложнений в родах, выполняют ультразвуковую диагностику для определения положения малышей.
Предпочтение отдается кесареву сечению. Однако если нет противопоказаний, женщина рожает самостоятельно. Малыши появляются с интервалом 15 минут.
Когда в организме женщины развивается двое детей, то возрастает вероятность преждевременных родов. В большинстве случаев детки-близнецы рождаются без отклонений. Если на УЗИ выявлено два плода, следует внимательно отнестись к данному факту и обратиться к квалифицированным специалистам. В клинике «Центр ЭКО» в Волгограде работают высококвалифицированные врачи, которые проконсультируют по вопросам многоплодной беременности.
УЗИ гинекологическое
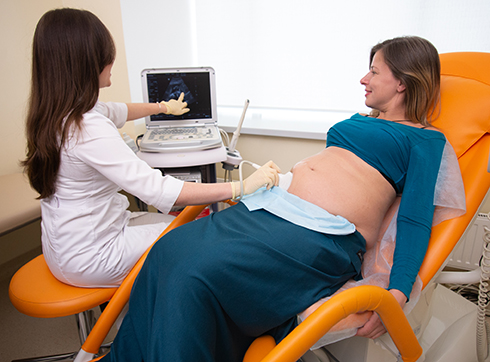
УЗИ гинекологическое — это методика исследования органов малого таза, позволяющая получить четкое изображение внутренних органов и выявить патологические процессы на ранних стадиях.
Виды УЗИ гинекологического
Существуют два способа проведения ультразвукового исследования: трансвагинальный и трансабдоминальный. Они отличаются друг от друга техникой проведения, используемым гинекологическим аппаратом УЗИ и четкостью полученных данных. Каждая из этих методик имеет собственные преимущества, поэтому выбор необходимого вам обследования должен оставаться за лечащим врачом. Однако в большинстве случаев гинекологи назначают комбинированную диагностику, позволяющую получить комплексный, наиболее достоверный результат.
Трансвагинальное УЗИ
Это медицинское исследование проводится при помощи специального высокочастотного датчика, вводимого во влагалище. Во время процедуры врач получает точные данные о состоянии внутренних органов и видит изображение с высокой степенью детализации.
Трансабдоминальное УЗИ
Для проведения УЗИ гинекологического абдоминального (или трансабдоминального) используется другой датчик, предназначенный для ультразвукового исследования через брюшную стенку. Он позволяет определить топографию органов и распознать возможную их патологию.
Показания
Чтобы узнать, когда лучше делать гинекологическое УЗИ, вы должны ознакомиться со списком заболеваний, выявляемых с помощью ультразвука. К этим заболеваниям относятся:
- кисты и опухоли яичников;
- опухоли матки;
- врожденные отклонения в структуре и строении половых органов;
- воспалительные процессы;
- маточные кровотечения;
- подозрения на внематочную беременность;
- эндометриоз.
Также гинекологическое УЗИ малого таза проводят с целью диагностики «острого живота», выявления причин бесплодия, определения беременности и ее срока, контроля за выздоровлением после хирургических вмешательств, профилактического планового обследования.
УЗИ для беременных
После выявления беременности женщине делается трансвагинальное ультразвуковое исследование на сроке не позже 12 недель для исключения воспалительных процессов, а также при травмах и интоксикациях. На более поздних сроках (во 2 и 3 триместрах) проводится УЗИ гинекологическое трансабдоминальное с целью определения:
- варианта предлежания и правильности развития плода;
- многоплодной беременности;
- состояния околоплодных вод;
- патологий плаценты;
- гестозов;
- многоводия.
Также беременным женщинам необходимо ультразвуковое обследование в случае сахарного диабета, перенашивания беременности и прочих заболеваний и отклонений.
Противопоказания
Ни трансвагинальное, ни трансабдоминальное УЗИ не имеют четко выраженных противопоказаний. Исключением являются только гинекологические операции, после которых не рекомендуется проведение трансвагинального обследования из-за риска нанесения физических повреждений. Однако для УЗИ малого таза гинекологического существуют некоторые ограничения по срокам проведения. К примеру, его не рекомендуется проводить позже 5-6 дня от начала менструального цикла. Это связано с естественным утолщением и разрастанием эндометрия, который осложняет диагностику и скрывает возможные патологии (за разросшимся эндометрием врач может не увидеть мелких новообразований и входов в маточные трубы).
Подготовка
Подготовка к гинекологическому УЗИ необходима как в случае трансвагинального, так и при трансабдоминальном исследовании. Ведь качество полученных результатов будет зависеть от состояния вашего кишечника. Во время процедуры он должен быть пустым и без газов. Поэтому вы обязаны заняться подготовительной работой еще за 2-3 дня до посещения врача. Эта работа включает в себя правильную диету и прием препаратов, устраняющих запоры и газообразование.
Во время подготовки вы должны исключить из рациона:
- черный хлеб;
- сырые овощи;
- молоко;
- фрукты;
- кондитерские изделия.
Перечисленные продукты могут вызвать метеоризм и запоры, поэтому не должны употребляться перед УЗИ. Также вы можете принимать активированный уголь, укропную воду и препараты, очищающие кишечник и стимулирующие его работу (по рекомендации врача).
Многие пациентки не знают, можно ли есть перед гинекологическим УЗИ или нет. Любая еда перед УЗИ категорически противопоказана, а от последнего приема пищи должно пройти 8-12 часов. Также перед ультразвуковым исследованием вы обязаны опорожнить кишечник. Если этого не произошло, вам понадобится очистительная клизма.
Кроме режима приема пищи, наших пациенток беспокоит вопрос: нужно ли пить воду перед гинекологическим УЗИ или нет? Вода необходима только для трансабдоминального исследования, так как оно проводится при условии полного мочевого пузыря. Поэтому перед процедурой (за 1 час) вы должны выпить 1 литр воды и не мочиться. Это правило не применимо к беременным женщинам во 2-3 триместрах. Им не нужна вода для получения достоверных результатов.
В случае необходимости экстренного УЗИ никакие подготовительные работы не проводятся, однако и результат может быть менее точным, чем при плановом обследовании.
Методика проведения процедуры
Чтобы не беспокоиться о прохождении неизвестного вам исследования, вы должны знать, как делают УЗИ малого таза у женщин. Ведь это абсолютно безболезненная процедура, требующая от вас только расслабления и выполнения рекомендаций врача.
Для ее начала вы должны лечь на кушетку, оголить живот и слегка согнуть ноги (в случае трансвагинального УЗИ обследование может проводиться прямо в гинекологическом кресле). Если врач назначил абдоминальную методику исследования, он нанесет гель на поверхность вашего живота и начнет водить по нему датчиком, подключенным к современному ультразвуковому оборудованию. Если же вам рекомендована трансвагинальная процедура, в этом случае будет использован специальный датчик, предназначенный для исследования через влагалище. На этот датчик надевается презерватив, после чего на него наносится медицинский гель.
Длительность процедуры
Гинекологическое УЗИ может проводиться в течение 10-30 минут. Время проведения процедуры зависит от цели исследования и тяжести заболевания.
Расшифровка результатов
После проведения УЗИ малого таза у женщин расшифровка основных результатов включает в себя:
- Размеры матки. Могут быть индивидуальными у каждой женщины и составляют примерно 5 см длины, 5,4 см ширины и 3,5 см толщины. Однако эти показатели характерны для пациенток детородного возраста. У пожилых женщин (через 20 лет после менопаузы) эти размеры составят 4,2 см длины, 4,4 см ширины, 3 см толщины.
- Структуру матки. В норме должна быть однородной.
- Контуры матки — четкость их очертаний говорит об отсутствии патологий.
- Толщину и структуру эндометрия, обозначающуюся как М-эхо и зависящую от дня менструального цикла пациентки.
- Размеры яичников, их расположение относительно матки, размеры желтого тела, а также фолликулов относительно фазы менструального цикла. В норме у женщины детородного возраста размеры яичников составляют 3,6 см длины, 1,9 см ширины и 2,6 см толщины.
Срок действия УЗИ гинекологического
Так как данная процедура безопасна для здоровья женщины, ее рекомендуется проходить ежегодно для выявления патологий в зачаточном состоянии. Зная, что показывает гинекологическое УЗИ, врач сможет вовремя назначить лечение и предотвратить развитие тяжелых болезней. В случае необходимости частота процедур может быть увеличена лечащим врачом.
Проведение УЗИ гинекологического в медицинском центре «Клиника К+31»
В современном медицинском центре «Клиника К+31» проводится абдоминальное и трансвагинальное ультразвуковое обследование пациенток с целью выявления бессимптомных патологий, контроля за качеством их лечения, наблюдения за течением беременности и профилактических медосмотров. В нашем центре работают опытные врачи, ежедневно занимающиеся диагностикой самых редких заболеваний. Поэтому они смогут обеспечить вам профессиональное обследование и выявят возможные отклонения на начальном этапе. После постановки диагноза специалисты назначат эффективное лечение и помогут вам выздороветь в короткие сроки.
УЗИ при многоплодной беременности
Многоплодная беременность считается беременностью высокого риска различных осложнений для матери и плодов, так как организм женщины больше рассчитан на вынашивание одного плода. Поэтому при многоплодной беременности необходимо более часто проводить УЗИ и наблюдать за ростом и развитием плодов.
Есть несколько типов двоен – в зависимости от количества плацент и оболочек.
Дихориальная диамниотическая двойня – самый благоприятный тип двоен. У каждого плода есть своя плацента, и свое околоплодное пространство, отделенное от другого амниотической перегородкой. Плоды могут быть одинакового или разного пола. Вероятность задержки развития одного из плодов при этом – 20% (в 4 раза выше, чем при одноплодной беременности), преждевременных родов – 5% (1% при одноплодной беременности). Для того, чтобы своевременно выявить эти осложнения, необходимо проводить УЗИ в 11-13 недель, 18-22 недели (как при одноплодной беременности) и далее каждые 4 недели до родов (при одноплодной беременности – в 32-34 недели). Если выявляются какие-либо осложнения, количество УЗИ может увеличиваться.
Монохориальная диамниотическая двойня – возникает при разделении оплодотворенной яйцеклетки на две части. При этом у плодов имеется одна общая плацента и собственное околоплодное пространство. Плоды всегда одного пола и полностью генетически идентичны. Наличие единой плаценты может приводить к развитию специфических осложнений, связанных с тем, что сосуды в этой плаценте могут соединять системы кровообращения обоих плодов. При этом один плод получает некоторое количество крови от другого плода, и они оба страдают от этого: у одного есть избыток крови, что приводит к повышенной нагрузке на его сердце; второй получает недостаточное количество крови, кислорода и питательных веществ, и начинает расти медленнее, в результате чего у него формируется задержка внутриутробного развития. Такое осложнение называется фето-фетальный трансфузионный синдром, и без своевременного лечения может привести к гибели одного или обоих плодов. Для того, чтобы не пропустить это осложнение, необходимо делать УЗИ в 11-13 недель (как при одноплодной беременности), в 16, 18, 20, 22, 24, 26, 28 недель беременности. Если выявляются признаки фето-фетального синдрома, УЗИ нужно выполнять еще чаще – 1 раз в неделю. Если до 28 недель беременности нет никаких признаков этого синдрома, то в дальнейшем его развитие крайне маловероятно, и УЗИ можно выполнять 1 раз в 4 недели – как при дихориальной двойне.
Монохориальная моноамниотическая двойня — возникает при разделении оплодотворенной яйцеклетки на две части, при этом у плодов имеется общая плацента и общее околоплодное пространство. Плоды всегда одного пола и полностью генетически идентичны. Это крайне редкий тип двоен, и сопровождается самым большим риском осложнений, задержки развития и внутриутробной гибели. Помимо осложнений, связанных с единой плацентой (см. описание выше), плоды находятся в общем околоплодном пространстве и не разделены амниотической оболочкой. Это может привести к перекруту и пережатию их пуповин, прекращению поступления крови к одному из них и, соответственно, его гибели. Риск этого осложнения очень велик, поэтому УЗИ делается каждую неделю беременности, а при выявлении признаков перекрута пуповины рекомендуется госпитализация и ежедневное наблюдение плодов; если состояние одного из плодов становится критическим, требуется немедленное родоразрешение путем операции кесарева сечения.
Ведение многоплодной беременности требует высокой квалификации врача, и должно осуществляться в центре экспертного уровня.
Наблюдение многоплодной беременности
Женский организм «рассчитан» природой на вынашивание одного ребенка, поэтому беременность более чем одним малышом требует более пристального внимания врачей и некоторых дополнений к обычному графику обследований. О наблюдении многоплодной беременности рассказывает Яна РУБАН, врач акушер-гинеколог, заведующая отделом пренатальной диагностики клиники ISIDA.
На усмотрение клиники и врача для мамы, вынашивающей более чем одного малыша, устанавливается более частый режим посещений. В клинике ISIDA принят такой режим посещений: 1раз в 2 недели в первом триместре, 1 раз в 10-14 дней – во втором триместре, 1раз в неделю – в третьем триместре. Однако в каждом случае график посещений составляется индивидуально.
Особого внимания требует вес будущей мамы близнецов. Если при одноплодной беременности прибавка массы тела составляет 10-12 кг (в зависимости от исходного веса беременной), то при вынашивании двоих детей прибавка должна составить 15-20 кг. Такая будущая мама должна с большой тщательностью контролировать свой рацион. Следует оптимизировать приемы пищи, избегать употребления легкоусвояемых углеводов, увеличить количество белков, клетчатки, витаминов и микроэлементов, особенно железа.
Мамам, вынашивающим близнецов, нередко назначают дополнительные УЗИ. Особенно это важно при подозрении на отклонение от нормального течения беременности, для выбора правильной тактики ведения беременности. Во время ультразвуковых исследований проводится фетометрия (измерение размеров плодов), оценка состояния плаценты и околоплодных вод, допплерометрия (исследование маточно-плацентарного и плодово-плацентарного кровотока и). Эти исследования позволяют вовремя выявить плацентарную недостаточность, задержку развития одного или обоих плодов, а также своевременно выявить признаки фето-фетального трансфузионного синдрома (ФФТС).
Развитие ФФТС у монохориальной двойни обусловлено наличием сосудистых анастомозов, приводящих к патологическому сбросу крови от одного плода к другому. В итоге один плод становится донором, у него наблюдается анемия, задержка развития, маловодие. У плода-реципиента развивается эритремия, кардиомегалия, неиммунная водянка, многоводие. В настоящее время при своевременной диагностике проводится лазерная внутриутробная коагуляция анастомозов, что в большинстве случаев обеспечивает рождение двух здоровых детей.
Для своевременного выявления истмико-цервикальной недостаточности и ее последующей хирургической коррекции проводится цервикометрия (ультразвуковое исследование шейки матки). Мамам, ожидающим двойню, цервикометрию начинают проводить в более раннем сроке беременности, чем «обычным» беременным, и, как правило, выполняют ее чаще.
Важным моментом в наблюдении многоплодной беременности является меньшая точность биохимического скрининга (данные этого анализа, направленного на выявление маркеров хромосомной патологии, рассчитаны для одноплодной беременности).
В 30 недель беременности мамам двоен проводится профилактика препаратом дексаметазоном респираторного дистресса у будущих новорожденных. Необходимость этой меры вызвана тем, что двойни, как правило, появляются на свет раньше срока, определенного для одноплодной беременности.
Кроме того, женщинам, вынашивающим двойню, предлагают плановую госпитализацию в 37-38 недель – для углубленной оценки состояния матери и плодов, составления плана родов. Роды двойней могут быть как физиологическими, так и проводиться путем кесарева сечения.
Маме на заметку:
- Беременным двойней обязательно необходимо носить бандаж
- При многоплодной беременности необходим более частый отдых и более серьезное ограничение физической нагрузки (как вариант допускается только плавание в некритичные сроки и при отсутствии противопоказаний).
- При появлении следующих симптомов: отеки, головная боль, повышение кровяного давления, ухудшение зрения, рези при мочеиспускании, кровянистые выделения любого цвета и интенсивности – немедленно обращайтесь за медицинской помощью, т.к. у беременных двойней подобные симптомы развиваются раньше и быстрее чем при одноплодной беременности, и являются более опасными.



