Беременность и варикоз половых губ – почему возникает патология?
Опущение, выпадение половых органов

Пролапс гениталий — это патологический процесс, при котором наблюдается опущение или выпадение внутренних женских половых органов (влагалища, матки, придатков). Это заболевание развивается, как правило, постепенно. Зачастую женщина не обращает внимание на первые признаки ослабления связок и мышц или стесняется обращаться к гинекологу со своими подозрениями. Из-за пролапса половых органов могут возникать вторичные заболевания, нарушается кровообращение во всех органах, занимающих тазовое пространство. Женщина не может вести нормальную половую и социальную жизнь.
Пролапс влагалища и других половых органов возникает чаще всего после трудных родов. Чем больше у женщины рождается детей, тем выше вероятность опущения или выпадения гениталий. В группе риска находятся пациентки, рожавшие 2-х и более малышей. Но спровоцировать пролапс гениталий могут и следующие факторы:
- гормональные сбои;
- ожирение;
- работа, связанная с поднятием тяжестей;
- физическое переутомление;
- анатомические нарушения расположения внутренних половых органов и связочного аппарата;
- гинекологические операции;
- хронические запоры;
- врожденная слабость мышц тазового дна;
- наследственные аномалии;
- климакс;
- потеря веса за короткий промежуток времени;
- хронический кашель.
Толчком к развитию пролапса гениталий могут стать тяжелые роды, но первые симптомы патологии не всегда заметны. Женщина может отмечать нарушения мочеиспускания, дискомфорт во время полового акта, незначительное подтекание мочи в момент смеха или физического напряжения.
При преимущественном пролапсе стенок влагалища пациентки отмечают следующие нарушения:
- чувство неполного опорожнения прямой кишки или мочевого пузыря;
- частые позывы к мочеиспусканию;
- боли в пояснице, крестце;
- ощущение тяжести, постороннего предмета в промежности;
- недержание мочи при кашле, чихании, смехе, половом акте.
Все эти патологические признаки могут появляться в довольно молодом возрасте, до 25–30 лет. Вопреки распространенному мнению, пролапс гениталий начальной стадии встречается даже у молодых женщин, поэтому не стоит откладывать в дальний ящик поход к доктору и борьбу с выпадением женских половых органов.
Выпадение влагалища после родов возникает вследствие перерастяжения мышц, разрыва промежности или некачественного ушивания тканей половых органов. Во время родов часто возникают подобные повреждения, особенно при рождении крупного плода. При полном выпадении половых органов проводится операция с ушиванием выпавших стенок влагалища. Методика операции подбирается с учетом степени пролапса, сопутствующих заболеваний и возраста пациентки.
Пролапс влагалища и матки — это не только эстетическая проблема для женщины. Помимо недержания мочи, болей в пояснице, данное заболевание может провоцировать развитие инфекционных осложнений. Когда половые органы смещаются и опускаются во влагалище, то их легко инфицировать во время купания, половой близости.
Частые инфекционно-воспалительные процессы способствует ослаблению иммунитета, развитию патологических изменений слизистой оболочки влагалища и матки. При инфицировании половых органов воспалительный процесс часто перекидывается на мочевой пузырь или почки, значительно нарушая качество жизни женщины.
Лечение пролапса гениталий
Пролапс гениталий развивается постепенно. Если женщина вовремя обратится за помощью к специалистам, то болезнь можно лечить с использованием современных консервативных методик.
Вумбилдинг предполагает проведение комплекса упражнений с использованием специальных тренажеров, вагинальных шариков и инновационных методик. Занятия должны быть регулярными, только в этом случае можно добиться укрепления мышц тазового дна и устранения симптомов пролапса гениталий.
На начальной стадии опущения и выпадения половых органов можно скорректировать болезнь посредством пессария — маточного кольца, фиксирующего шейку и тело матки в анатомическом положении.
Лазерные методы лечения пролапса гениталий
С помощью лазерного оборудования нового поколения пролапс гениталий в начальной стадии устраняется посредством использования лазерных установок. Особой популярностью пользуется эрбиевый лазер. Он способен повышать кровообращение, запускать механизм образования нового коллагена, усиливать питание в клетках половых органов.
Пролапс влагалища ухудшает качество жизни женщины, приводит к отдалению пациентки от близких и друзей, снижает ее самооценку. Эрбиевые лазеры компании Fotona открыли широкие возможности для решения деликатных женских проблем. Уникальные технологии IncontiLase и IntimaLase активно внедряются в работу гинекологов и не без основания
- лечение с помощью эрбиевого лазера — это максимально комфортная и безопасная процедура, которая проходит без кровопотери и боли;
- запатентованные методики коррекции пролапса и выпадения женских половых органов позволяют в максимально короткие сроки улучшить самочувствие пациенток и значительно уменьшить выраженность патологии;
- операция занимает 20–30 минут, сразу после нее женщина отправляется домой;
- отсутствует длительный восстановительный период;
- лазер сам по себе обладает противовоспалительным действие, поэтому риск развития инфекционных осложнений после коррекции пролапса минимален;
- лазерное лечение укрепляет влагалищные стенки, делает их более эластичными, решает проблему большого влагалища, которая встречается в той или иной степени у большинства женщин после рождение 2–3 ребенка;
- эрбиевые лазеры благотворно влияют на качество половой жизни женщины и ее полового партнера, позволяют почувствовать себя увереннее;
- лазер не оставляет рубцов на шейке матки и не может провоцировать возникновение затруднений при последующих естественных родах.
Выбор наиболее подходящей методики лечения зависит от множества факторов. В любом случае пролапс гениталий требует консультации гинеколога, профессионального осмотра и проведения комплекса исследований. Преимущество использования лазерных технологий заключается в том, что их можно применять независимо от возраста женщины. Коррекция пролапса лазерным методом эффективна на начальной стадии опущения половых органов. В этот период данная патология легко устраняется без хирургического вмешательства и сложных операций. Поэтому так важно обращаться к специалистам при появлении первых неприятных симптомов.
Варикоз и половая жизнь

Варикозная болезнь поражает многие органы, в том числе половые. Варикоз интимных органов наблюдается у мужчин и женщин.
Способствуют развитию неприятного заболевания причины внутреннего и внешнего характера.
К внутренним факторам можно отнести наследственную предрасположенность, наличие избыточного веса, особенности строения сосудов, опухолевые процессы, наличие беременности.
К внешним причинам, влияющим на возникновение варикоза относят низкую двигательную активность, интенсивные физические нагрузки, наличие вредных привычек, травмы интимных органов и хирургические вмешательства в органы малого таза.
Установление точного диагноза под силу только врачу флебологу, после проведения качественной диагностики. Наиболее часто используют допплерографию, флебографию. Лапароскопия и компьютерная томография используются реже. Также проводят лабораторные исследования.
У женщин в процессе беременности часто возникает варикоз, поражающий половые губы, влагалище и промежность. Болезнь вызывается перестройкой в гормональной системе. Признаки заболевания определяются визуально, а вот варикоз тазовых органов выявляют только с помощью ультразвуковых исследований. Для варикоза тазовых органов характерна болезненность внизу живота, которая усиливается в процессе полового акта.
Мужчины страдают варикозом полового члена. Среди общих причин возникновения патологии можно выделить чисто мужские факторы. К ним относятсятся нестандартные методики половой близости, применение препаратов для продления времени эрекции, использование прерванного полового акта в качестве способа контрацепции, частое обращение к маструбации. На эрекцию варикоз полового члена не влияет. Часто мужчины используют анестетики, для продления времени интимной близости. Препарат наносят на головку мужского органа. Вместе с продлением времени полового акта, происходят изменения в кожном покрове пениса, способствуя развитию варикоза и нарушению работы клапанной системы органа.
Варикоз вен полового органа опасен тем, что может произойти разрыв сосуда, что приведет к образованию тромба. При запущенных стадиях болезни стоит безотлагательно обратиться к флебологу. Может быть предложено хирургическое вмешательство. Послеоперационный период длится до двух недель, после этого пациент может возобновить привычную половую активность.
При варикозе мошонки наблюдается увеличение размера яичка, происходит нарушение эякуляции, появляются болезненность во время секса. Варикоз в паху может на начальных стадиях себя не проявлять. Но в дальнейшем появится бугристость, в положении стоя возникает боль. Неприятные ощущения наблюдаются при эрекции.
Какими бы сложными и неприятными не казались обстоятельства, связанные с варикозом половых органов, нужно обратиться к флебологу за консультацией и помощью. У доктора всегда найдется ответ на волнующие вопросы. Своевременное обращение к врачу позволит устранить все препятствия, мешающие полноценным сексуальным отношениям.
Проблемы беременности — варикоз на половых губах
Варикозное расширение вен наблюдается обычно на нижних конечностях. Но в отдельных случаях такая патология может возникнуть в других частях тела.
К таким заболеваниям относится варикоз половых губ, который встречается только у женщин, чаще всего в период беременности, а после рождения ребенка может полностью исчезнуть.
Причины возникновения варикоза половых губ

Варикоз вен половых губ обычно появляется в последние месяцы беременности, когда организм женщины испытывает огромные нагрузки, особенно на органы малого таза со стороны увеличившейся матки.
Нарушается отток крови по венам, кровь застаивается, что повышает давление на сосуды. Тонкие и хрупкие стенки вен расширяются за счёт накопления крови, набухают, промежность женщины отекает, вены уплотняются и выпирают наружу.
Кроме того, у беременной женщины увеличен вес тела, нарушен гормональный фон. Малоподвижный образ жизни и повышенное физическое перенапряжение также увеличивают риск развития варикоза вен промежности.
Варикоз может появиться и вне беременности. Риск такого заболевания у нерожавшей женщины появляется, если она:
- имеет избыточную массу тела;
- долгое время принимает гормональные лекарства;
- имеет наследственную предрасположенность;
- занимается тяжёлым физическим трудом или много времени проводит на ногах;
- ведёт малоподвижный образ жизни;
- страдает недостаточностью клапанного аппарата вен или воспалением органов малого таза.
Способствует расширению вен долгое пребывание на жаре, в том числе в парилке или сауне.
Симптомы патологии
Болезнь начинается с небольшого узелка, который постепенно растёт, количество таких узелков увеличивается. Со временем симптомы варикоза половых губ усиливаются и начинают препятствовать нормальному образу жизни: ходьбе, сидению, половой жизни.

Наиболее частые проявления заболевания:
- наружные половые органы женщины отёчны, вены набухшие, образуют большие узлы;
- на коже наблюдаются сосудистые звёздочки и стяжки;
- кожа раздражённая, сухая, болезненная на ощупь;
- ощущается зуд, жжение и стянутость;
- наблюдается дизурия.
Боль бывает очень сильной, становятся невозможными интимные отношения, после посещения туалета и физических нагрузок болевые ощущения становятся интенсивнее.
Женщина чувствует не только физический, но и психологический дискомфорт, впадает в депрессию, становится раздражённой и нервной.
Большого внимания требует варикоз половых губ при беременности, независимо от того, появился он до зачатия или после. Все симптомы с течением беременности усиливаются, растущий плод усиливает давление на вены таза, повышается риск тромбозов, разрывов вен.
Способы диагностики
Заболевание легко диагностируется при визуальном осмотре: вздувшиеся вены промежности и половых губ напоминают большие узлы, иногда они встречаются на слизистых.
Сосуды увеличены, имеют синюшный оттенок, хорошо просматриваются тяжи, сосудистые звёздочки.
При опросе больная жалуется на зуд, жжение, боль и чувство распирания, а также на усиление болей после туалета и нагрузок, на невозможность половой жизни, изменение характера и плохой сон.
Варикоз половых губ и кесарево сечение обычно считаются неразлучными спутниками. На самом деле это не всегда так. Своевременное консервативное лечение обычно помогает облегчить состояние и часто заканчивается самостоятельными родами.
Вначале следует устранить все провоцирующие факторы и нормализовать кровообращение в области таза: врачи рекомендуют правильное питание, упражнения, умеренные нагрузки, в том числе занятия йогой, лечебной гимнастикой, посещение бассейна.
При первичном проявлении болезни во время беременности она часто сама проходит после родов, поэтому нельзя сразу же назначать медикаментозное лечение, рекомендуется вначале попробовать все возможные немедикаментозные методы.

Только квалифицированный врач знает, как лечить варикоз на половых губах, поэтому в первую очередь следует посетить гинеколога и проконсультироваться у флеболога.
Но если болезнь запущена, все методы оказались неэффективными, а болезнь причиняет женщине страдание, следует приступить к системному и местному лечению лекарственными препаратами:
- Венотоники (таблетки. Мази, гели): Троксерутин, Лиотон, Эскузан, Детралекс, Гинкор форте, Венорутон. Эти препараты содержат в себе биофлавоноиды, которые снижают проницаемость стенок сосудов и ломкость капилляров, способствуют улучшению микроциркуляции, снимают отёк.
- Для предотвращения образования тромбов требуется назначить антиагреганты: Трентал, Курантил, Аспирин, Венолайф.
- Витамин С назначается для разжижения крови, а витамин Е повышает эластичность сосудов.
Эффективны также препараты с:
- гепарином: мази, Лиотон-гель;
- конским каштаном: Троксевазин, Цикловен, Эсцин;
- индометацином и диклофенаком: Вольтарен, Фастум гель, Диклоран.
Гели и мази довольно эффективны, но не оказывают системного воздействия, поэтому нельзя использовать их как единственный метод лечения.
Для облегчения состояния необходимо делать специальное упражнение, которое способствует оттоку крови от таза: больная становится на четвереньки, голову опускает так, чтобы таз был выше уровня головы.
Полное излечение от варикоза возможно только после окончания беременности. Если же болезнь появляется вне беременности, лечение должно быть симптоматическим: назначаются антиагреганты, противовоспалительные и обезболивающие препараты.
Для лечения небеременных женщин применяют нестероидные противовоспалительные средства для купирования боли, снижения воспалительных процессов в тканях.
Такие препараты выпускаются в виде свечей, мазей и гелей для местного лечения, в виде таблеток (Диклофенак, Мелоксикам) – для системного.
Одним из методов лечения является склеротерапия, при которой больной назначается курс инъекций в пораженные вены.
Область поражения нужно предварительно охладить, затем ввести специальный раствор, после которого вена сужается, ток крови по ней прекращается. Вена перестает работать, а кровь перемещается по другим, здоровым венам. Запрещается применять этот метод при беременности.
Если консервативное лечение не помогает избавиться от недуга, если варикоз прогрессирует слишком быстро или возникает угроза жизни пациентки (риск появления тромбов или обострение тромбофлебита) требуется хирургическое лечение: стандартная флебэктомия, то есть удаление повреждённых вен через разрезы на коже или радиочастотная или лазерная коагуляция вен.
Последние методы более популярны, так как не требуют применения наркоза, не имеют риска осложнений . Суть метода заключается в том, что вены склеиваются под воздействием лазера или электрических разрядов, заполняются специальным составом, который полностью закрывает просвет сосудов.
Коррекция образа жизни и выбор белья
 Лечение варикоза на половых губах подразумевает изменение образа жизни. Для уменьшения застойных процессов, улучшения кровообращения, снижения симптомов заболевания следует подобрать и носить компрессионное белье.
Лечение варикоза на половых губах подразумевает изменение образа жизни. Для уменьшения застойных процессов, улучшения кровообращения, снижения симптомов заболевания следует подобрать и носить компрессионное белье.
Не использовать одежду с резинками, которые сдавливают и нарушают ток крови. В аптеке нужно купить и носить специальные эластичные колготы, обматывать ноги эластичными бинтами, начиная от лодыжек по направлению вверх.
Следует отказаться от обуви на высоких каблуках. Тщательно следить за личной гигиеной: ежедневный контрастный душ, уход за половыми органами должны стать правилом для женщины.
Возможные осложнения
В отдельных случаях лечение варикоза половых губ может быть неэффективным. Несвоевременное или неправильное лечение может привести к появлению следующих осложнений:
- варикотромбофлебита;
- тромбоза сосудов таза;
- кровотечения при разрыве вен;
- разрыва промежности и половых губ.
Все эти осложнения появляются как следствие замедления кровотока, истончения стенок сосудов и изменения свёртываемости крови в период беременности.
Чаще всего такие осложнения характерны для тяжелых родов и кесарева сечения. Тактику лечения и ведения родов должен выбрать врач, наблюдающий пациентку.
Влияние варикоза на беременность и роды
Варикоз не является противопоказанием для беременности и родов, но иногда представляет серьёзную угрозу для плода и самой беременной, что может привести к невынашиванию плода или даже к бесплодию. Варикоз мешает правильному развитию плаценты, во время родов может произойти разрыв сосудов, внутреннее кровоизлияние.
Кроме того, это состояние вызывает психологические проблемы, что также мешает нормальному течению беременности.
При появлении проблем с венами беременную женщину начинает тревожить вопрос, можно ли рожать при варикозе половой губы. При неосложненной беременности предпочтительны самостоятельные роды, при этом для предотвращения осложнений роженице требуется перебинтовать ноги эластичным бинтом, или надеть компрессионное бельё.
Предварительно проводится терапия для коррекции свертываемости крови.
Кесарево сечение показано в более сложных случаях, при этом сосуды обычно сразу же прижигают. После родов требуется физиотерапевтическое лечение магнитом и лазером.
Профилактика патологии
Для того чтобы избежать появления варикоза, следует вести здоровый образ жизни, который включает здоровое питание, исключающее появление запоров, а также регулярные пешие прогулки.
Следует носить белье из натуральных тканей, удобное и свободное. Регулярно проверять свёртываемость крови, проходить осмотры у гинеколога.
При предрасположенности к появлению варикоза нужно делать специальные упражнения для профилактики, ванночки с морской солью, контрастный душ, массаж.
Требуется полностью отказаться от вредных привычек.
Особенно важно следить за своим образом жизни при планировании беременности. Не следует забывать, что варикоз половых губ и роды могут представлять опасность для роженицы и плода. Но при правильном ведении беременности, квалифицированном лечении беременность и роды проходят практически без осложнений.
Мнение врача — варикоз половых губ: Видео
Варикозное расширение вен малого таза у женщин
Клиника Сердца предлагает инновационный подход в лечении – эмболизацию патологических вен малого круга отделяемыми спиралями. Вы сами можете выбрать клинику для проведения вмешательства. Опытные специалисты сделают все, чтобы вы могли избежать дискомфорта и многочисленных рисков. Вы избавитесь от варикозного расширения в кратчайшие сроки и сможете вернуться к привычному образу жизни.
Общие сведения о варикозном расширении вен малого таза (ВБВМТ)
Патологии вен встречаются достаточно часто. Вены повреждаются под действием многочисленных факторов. В результате возникают проблемы с работой клапанов и самим кровотоком в полости вены. Это провоцирует дискомфорт, боль и др.
К сожалению, варикозная болезнь малого таза, связанная с расширением сосудов таза (малого) в последнее время становится довольно распространенным заболеванием у женщин и встречается в 15—20% случаев. Как ни прискорбно отмечать, но данной патологии в большинстве случаев сопутствует ряд других гинекологических заболеваний, при этом их клинические симптомы нередко вуалируют проявления ВБВМТ.
В связи с данным фактом зачастую пациенток не удовлетворяют результаты проведенного лечения вен. Зачастую это связано с тем, что врачи могут избрать неверные и малоэффективные пути лечения варикозного расширения вен малого таза.
Симптомы и причины варикозного расширения вен
Патология кровотока в области малого таза не только вызывает у больных неприятные ощущения, но и зачастую приносит серьезные физические страдания. Пациентки все чаще и чаще начинают обращаться за помощью к гинекологам или сосудистым хирургам.
Основные признаки ВБВМТ («тазового венозного полнокровия»)
К признакам венозных расширений малого таза можно отнести:
- регулярные длительные боли в низу живота, проявляющиеся преимущественного после физического напряжения,
- нарастание дискомфорта во второй половине менструации,
- резкие болезненные ощущения при переохлаждении нижних конечностей, стрессе,
- выделения слизистого характера.
При патологии сосудов в малом тазу женщина также может испытывать проблемы в сексе. Связаны они обычно с болью, неприятными ощущениями во время полового акта. При изменениях вен представительницы прекрасно пола нередко вообще отказываются от интимной жизни. Из-за этого возникают другие проблемы. Их лечением также приходится заниматься достаточно долго.
Почему возникает варикозное расширение вен?
Обычно к патологии малого таза у женщин приводят:
- постоянные физические перегрузки,
- возрастные изменения,
- нарушения гормонального фона.
Нередко первые проявления болезни, связанной с проходимостью вен, женщины отмечают во время беременности.
Следует обратить внимание и на то, что плохо работающие вены приводят к внешним проявлениям. На коже сначала появляются «звездочки». Затем вы можете увидеть и более выраженные внешние проявления. Безусловно, они не только создают дискомфорт, но и приводят к появлению выраженных комплексов.
Как проводится диагностика патологии?
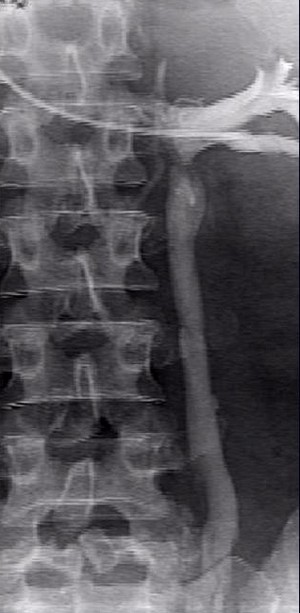
Как правило, специалисты, предполагающие наличие расширения вен у пациентки, используют в качестве основного метода его диагностики трансабдоминальное и трансвагинальное, а также ультразвуковое ангиосканирование. Именно эти методы позволяют дать точную оценку состоянию яичниковых, нижней полой, подвздошных, почечных вен. К тому же при диагностике специалисты обычно сразу же определяют диаметр сосудов, характеристику кровотока, наличие или отсутствие патологического рефлюкса (обратного тока) крови.
Второй этап обследования вен предполагает проведение радионуклидной флебографии и компьютерной томографии с мечеными in vivo эритроцитами, что позволяет объективно оценить состояние сосудов и обнаружить наличие признаков тазового венозного полнокровия. Также немаловажным фактором успешной терапии патологии сосудов малого таза является правильная и объективная оценка болевого синдрома, которая проводится по модифицированной визуально-аналоговой шкале McGil.
Примечательно, что абсолютно верную и точную информацию о наличии заболевания, состоянии вен малого таза на финальном этапе обследования помогает получить проведение инвазивного рентгеноконтрастного исследования. Во время селективной оварикографии и тазовой флебографии врачи уточняют анатомические особенности положения, строения яичниковых сосудов, их диаметр, выявляют количество и характер притоков гонадных сосудов, наличие рефлюкса, свойственного внутренним и яичниковым подвздошным венам, а также связь подкожных и сосудов малого таза.

Как проводится лечение?
Терапия заболевания проводится с использованием нескольких методик.
Операции по восстановлению проходимости вены.
Современная хирургия позволяет проводить удаление измененных вен малого таза.
Варикозная болезнь вен таза (ВБВТ) зачастую сопровождается развитием синдрома тазового венозного полнокровия (ТВП). Наиболее ярким симптомом ТВП служат хронические тазовые боли, которые значительно снижают качество жизни, приводят к психоэмоциональным расстройствам, семейным конфликтам, социальной дезадаптации пациенток. Наиболее эффективными способами коррекции нарушений венозного оттока из малого таза служат хирургические вмешательства на гонадных венах. Ликвидация ретроградного кровотока по этим сосудам позволяет уменьшить явления венозного полнокровия внутритазовых органов и связанные с ним тазовые боли. Любые операции (даже лапароскопические), выполняемые под наркозом, способны нанести определенный вред здоровью пациента. Вероятность рецидива при хирургических вмешательствах существует всегда. Актуальным остается и риск осложнений.

Лечение патологий вен малого таза с использованием современной методики
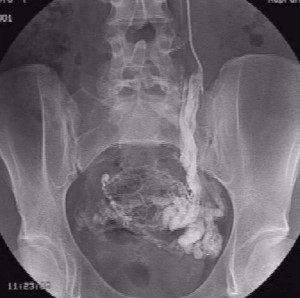
После проведения единократного инвазивного внутрисосудистого исследования специалисты центра эндоваскулярной хирургии при терапии ВБВМТ применяют инновационный метод – эндоваскулярную эмболизацию гонадных сосудов.
Данная процедура предусматривает введение эмболизационных (закупоривающих) спиралей в вену через диагностический катетер, что позволяет полностью закупорить патологический кровоток. Операция не занимает много времени. При этом пациент может вернуться к привычной жизни уже в ближайшее время. Период реабилитации является несложным.
В чем заключаются преимущества использования современной методики?
- В высокой эффективности. Эндоваскулярная эмболизация помогает пациентами с проблемами кровотока малого таза в 94,8% случаев.
- В высокой скорости проведения процедуры. Эмболизация занимает всего 20-30 минут.
- В отсутствии необходимости наркоза. Для эмболизации сосудов малого таза применяется местная анестезия. Благодаря этому вам не нужно будет восстанавливаться после нее, долго приходить в себя.
- В возможности проведения вмешательства в амбулаторных условиях. Пациенту не нужно надолго оставаться в стационаре. В некоторых случаях пациенты сразу же после операции могут отправиться домой. Если у врача возникли сомнения, вас оставят в стационаре на несколько часов для наблюдения.
- В минимальном реабилитационном периоде. Уже через 1-2 месяца пациентка может забыть о том, что такое варикозное расширение вен. Через несколько недель после вмешательства восстановится детородная функция, исчезнут боли в области малого таза.
Лечение, проводимое опытными специалистами, действительно является максимально эффективным и безопасным. Вам просто не о чем волноваться. Операция на венах не доставит дискомфорта. Во время вмешательства вы не испытаете боли. Все неприятные ощущения в области таза будут купированы современными препаратами. Дискомфорт не возникнет и тогда, когда вы отправитесь домой.
Можно ли предотвратить проблему?
Достаточно лишь обеспечить нормальную циркуляцию крови. Для этого следует придерживаться простейших правил.
Важно вести активный образ жизни. Даже если целый день вам приходится проводить в офисе за компьютером, вечером всегда можно совершить неспешную прогулку. Полезными окажутся упражнения для области пресса. Конечно, усердствовать не стоит. Чрезмерные нагрузки могут спровоцировать заболевание, а не предотвратить его.
Важно научиться расслабляться. Постоянные стрессы нередко становятся основной причиной проблем с кровообращением, застойных процессов. Очень важно принимать ванны с различными ароматическими маслами, испытывать позитивные эмоции, петь, танцевать.
Следует регулярно заниматься сексом. Безусловно, если у вас уже обнаружены признаки заболевания, следует проконсультироваться со специалистом.
Если умело совмещать работу и отдых, то всегда можно существенно улучшить здоровье, защититься от неприятных болезней.
Мы расскажем об операциях, рассчитаем ориентировочную стоимость вмешательств по поводу терапии заболеваний вен. Лечение будет проведено в оптимальных условиях. Вы не испытаете никакого дискомфорта!
Изменения в организме женщины при беременности
С самых первых дней беременности организм беременной женщины подвергается глубоким преобразованиям. Эти преобразования являются результатом слаженной работы практически всех систем организма, а также результатом взаимодействия организма матери с организмом ребенка.
Во время беременности многие внутренние органы подвергаются значительной перестройке. Эти изменения, носят адаптативный характер, и, в большинстве случаев, недолговременны и полностью исчезают после родов. Рассмотрим изменения основных систем жизнедеятельности организма женщины во время беременности.
Дыхательная система во время беременности работает усиленно. Частота дыхания увеличивается. Связано это с увеличением потребности организма матери и плода в кислороде, а также в ограничении дыхательных движений диафрагмы из-за увеличения размеров матки, занимающей значительное пространство брюшной полости.

о снабжения тканей питательными веществами и кислородом. Во время беременности резко уменьшается сеть сосудов матки, влагалища, молочных желез. На наружных половых органах, во влагалище, нижних конечностях нередко наблюдается расширение вен, иногда образование варикозных узлов. ЧСС во второй половине беременности снижается. Принято считать, что подъём АД свыше 120-130 и понижение до 100 мм.рт.ст. сигнализируют о возникновении осложнений беременности. Но важно иметь данные об исходном уровне АД. Изменения со стороны системы крови. Во время беременности усиливается кроветворение, возрастает количество эритроцитов, гемоглобина, плазмы и ОЦК. ОЦК к концу беременности возрастает на 30-40%, а эритроцитов—на 15-20%. У многих здоровых беременных наблюдается небольшой лейкоцитоз. СОЭ во время беременности возрастает до 30-40. В свёртывающей системе происходят изменения, которые способствуют гемостазу и предотвращению значительной кровопотере при родах или отслойке плаценты и в раннем послеродовом периоде.
Почки во время беременности работают усиленно. Они выделяют продукты распада веществ из организма матери и плода (продукты жизнедеятельности плода через плаценту переходят в кровь матери).

Наиболее значительные изменения, однако, происходят в половых органахбеременной женщины. Эти изменения подготавливают половую систему женщины к родам и кормлению ребенка.
Матка беременной женщины значительно увеличивается в размерах. Ее масса возрастает с 50 г. – в начале беременности до 1200 г. – в конце беременности. Объем полости матки к концу беременности увеличивается более чем в 500 раз! Кровоснабжение матки значительно увеличивается. В стенках матки увеличивается количество мышечных волокон. Шейка матки заполняется густой слизью, закупоривающую полость канала шейки матки. Маточные трубы и яичники также увеличиваются в размерах. В одном из яичников наблюдается «желтое тело беременности» – место синтеза гормонов поддерживающих беременность.
Стенки влагалища разрыхлятся, становятся более эластичными.
Наружные половые органы (малые и большие половые губы), так же увеличиваются в размерах и становятся более эластичными. Разрыхляются ткани промежности. Кроме того, наблюдается увеличение подвижности в суставах таза и расхождение лобковых костей. Описанные выше изменения половых путей имеют крайне важно физиологическое значение для родов. Разрыхление стенок, увеличение подвижности и эластичности половых путей увеличивает их пропускную способность и облегчает продвижение по ним плода при родах.
Кожа в зоне половых органов и по срединной линии живота обычно становится более темного цвета. Иногда на коже боковых частей живота образуются «растяжки», которые после родов превращаются в белесоватые полоски.
Молочные железы увеличиваются в размерах, становятся более упругими, напряженными. При надавливании на сосок наблюдается выделения молозива (первого молока). Изменения костного скелета и мышечной системы. Увеличение концентрации в крови гормонов релаксина и прогестерона способствуют вымыванию кальция из костной системы. При этом достигаются две цели. С одной стороны это способствует уменьшению жесткости соединений между костями таза (особенно лобкового соединения) и повышению эластичности тазового кольца. Повышение эластичности таза имеет большое значение в увеличении диаметра внутреннего костного кольца в первом периоде родов и дальнейшему снижению сопротивления родового тракта движению плода во втором периоде родов. Во-вторых, кальций, вымываемый из костной системы матери, идет на строительство скелета плода.
Следует отметить, что соединения кальция вымываются из всех костей материнского скелета (включая кости стопы и позвоночника). Как было показано ранее, вес женщины увеличивается в течение беременности на 10 -12 кг. Эта дополнительная нагрузка на фоне уменьшения жесткости костей способна вызвать деформацию стопы и развитие плоскостопия. Смещение центра тяжести тела беременной за счет увеличения веса матки может привести к изменению кривизны позвоночника и появлению болей в спине и в костях таза. Поэтому для профилактики плоскостопия беременным рекомендуется носить удобную обувь на низком каблуке. Желательно использовать супинаторы, поддерживающие свод стопы. Для профилактики болей в спине рекомендуются специальные физические упражнения, способные разгрузить позвоночник и крестец, а также ношение удобного бандажа. Несмотря на увеличение потерь кальция костями скелета беременной женщины и увеличение их эластичности, структура и плотность костей (как это бывает при остеопорозе у пожилых женщин).
Изменения в нервной системе. В первые месяцы беременности и в конце её происходит понижение возбудимости коры головного мозга, которое достигает наибольшей степени к моменту наступления родов. К этому же периоду возрастает возбудимость рецепторов беременной матки. В начале беременности наблюдается повышение тонуса блуждающего нерва, в связи, с чем нередко возникают различные явления: изменения вкуса и обоняния, тошнота, повышенное выделение слюны и т.д.
В деятельности эндокринных желез происходят существенные изменения, способствующие правильному течению беременности и родов. Изменения массы организма. К концу беременности вес женщины увеличивается примерно на 10-12 кг. Эта величина распределяется следующим образом: плод, плацента, оболочки и околоплодные воды – примерно 4,0 – 4,5 кг, матка и грудные железы –1,0 кг, кровь – 1,5 кг, межклеточная (тканевая) жидкость – 1 кг, увеличение массы жировой ткани тела матери – 4 кг.
Подготовила: заведующая отделением патологии беременности Воробьева Тересса Ивановна.
Варикозное расширение вен у беременных
Беременность – самое прекрасное время в жизни любой женщины, но оно не всегда бывает безоблачным. Некоторые заболевания и состояния сопутствуют беременности очень часто и одно из них – варикозное расширение вен малого таза и нижних конечностей.
Варикозное расширение вен у беременных может появиться на любом сроке, даже если оно никогда ранее не проявлялось. И это не просто косметический дефект. Варикозное расширение вен может быть опасно для жизни и осложниться такими заболеваниями как тромбофлебит, тромбоз негативно влиять на систему кровообращения между матерью и плодом.
Причины возникновения варикозного расширения во время беременности:
· Действие «гормона беременности» прогестерона расслабляющего мышечные ткани, в том числе и кровеносных сосудов
· Увеличение объема циркулирующей крови
· Быстрая прибавка веса
· Малоподвижный образ жизни и др.
Многие виды варикозного расширения вен могут появляться исключительно во время беременности:
· Варикозное расширение вен в паху
· Варикозное расширение вен в лобковой области и в области половой губы или вульварный варикоз – именно оно доставляет женщине больше всего неудобств
· Варикозное расширение вен матки и шейки матки при беременности
Иногда тазовая боль неуточненного генеза является единственным проявлением варикозного расширения вен малого таза.
Расширение вен наружных половых органов или вульварный варикоз
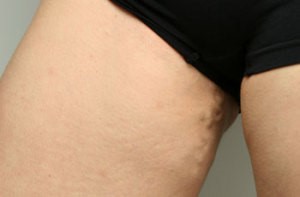
является одним из проявлений варикозной болезни таза. Клинические проявления вульварного варикоза заключаются в жалобах на наличие варикозно-расширенных вен на больших или малых половых губах, тяжесть и жжение в промежности, отечность половых губ к концу дня, боль в области наружных половых органов.
Тромбоз и тромбофлебит вульварных вен — осложнение, которое чаще всего возникает в период беременности либо через несколько суток после родов, а также может развиться вне каких-либо дополнительных условий, на фоне выраженного застоя крови в тазовых венах. В момент окончания беременности у пациенток с варикозным расширением вен таза гонадная вена может достигать 18-20 мм, при норме 2-3 мм. Появление тромбоза в вене такого диаметра несет реальную угрозу жизни пациентки. Симптомами тромбофлебита вульварных вен являются: интенсивная боль в области варикозных вен, гиперемия кожи и отек по ходу сосудов. Прогрессирование тромбоза вульварных вен в случае его перехода на уровень бедренных сосудов и нижнюю полую вену может осложниться тромбоэмболией легочных артерий (ТЭЛА).
Что делать в случае, если у Вас во время беременности появились или увеличились варикозно-расширенные вены в паху или на ногах? Во-первых, Вам больше чем другим нужно обращать внимание на состояние своих вен. Во-вторых, вовремя обратиться к врачу – сосудистому хирургу, желательно имеющему опыт работы в акушерском стационаре.
Сосудистые хирурги клинического госпиталя «Лапино», имеющие уникальный опыт лечения тромбоза вульварных вен, совместно с врачами акушерами-гинекологами разработали клинический протокол профилактики и ведения пациенток до и после родов с повышенным риском возникновения тромбоза вульварных вен:
— у пациенток с многоплодной беременностью
— у пациенток с тромбозом в анамнезе
— у пациенток с диагностированным во время беременности варикозным расширением вен таза
— у пациенток, перенесших кровотечение в раннем послеродовом периоде
В клиническом госпитале «Лапино» в обязательном порядке проводится ранняя диагностика возможных осложнений вульварного варикоза и активная профилактика, направленная на их предупреждение.
Записаться на прием к сосудистому хирургу Вы можете позвонив по телефону +7(495) 526-60-60 .



