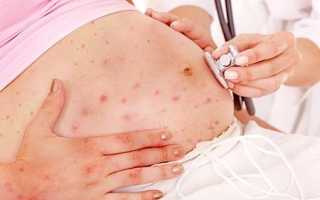
Ветрянка при беременности 1 2 3 триместры последствия
Ветрянка во время беременности: лечение и последствия
Когда встречаются ветрянка и беременность, последствия могут быть абсолютно разными, поэтому надо быть готовой ко всему. А так как в перод вынашивания ребенка организм женщины особенно ослаблен, то вполне вероятно развитие этой инфекции.
Симптомы ветрянки
Ветрянка у беременных протекает так же, как и у не беременных. То есть период инкубации занимает 10-20 дней, а потом появляются первые признаки:
- головная боль
- повышенная температура
- отсутствие аппетита
- общее недомогание
- примерно на вторые сутки на теле появляются волдыри, заполненные прозрачной жидкостью.
Особенности протекания ветрянки у беременных
Так как организм ослаблен больше обычного, то ветряная оспа протекает в средней или тяжелой форме. Все симптомы проявлятся более ярко. То есть ветрянку сопровождает сильная головная боль, значительное повышение температуры, сильная интоксикация организма, обильные высыпания.
30 % случаев всех заболеваний у беременных женщин получают такое осложнение как герпетическая пневмония. При этом возникновение риска развития тяжелой дыхательной недостаточности зависит от срока: чем больше срок беременности, тем выше вероятность.
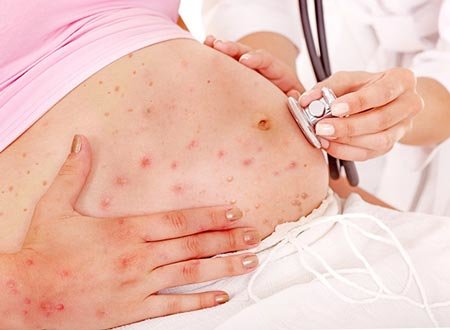
Ветрянка и беременность: последствия
Первый триместр:
Если возникла ветрянка, а беременность на ранних сроках, тут, как говорится, бабка надвое сказала. Плацента еще не сформирована, поэтому защитить плод от инфекции она не может. Если инфекция туда не проникнет, то все будет хорошо. А если будет внутриутробная ветрянка, то будет либо выкидыш, либо ребенок родится с тяжкими уродствами органов, ЦНС, недоразвитием конечностей или органов зрения.
Попал в самое сердце: стало известно, какой подарок Пономарев приготовил для любимой на Новый год
Как понизить холестерин: медики назвали ТОП-3 полезных продукта
Пора дочкам фотосессии устраивать: Камалия показала, как украсила дом к новогодним праздникам
Как понять, что вы уже переболели китайским вирусом: ТОП-4 симптома
Второй триместр:
Если женщина заболела ветрянкой на этом сроке, то волноваться не стоит. Плацента к началу второго триместра уже полностью сформирована и отлично защищает малыша. Заражение практически полностью исключено, даже если болезнь у женщины протекает в тяжелой форме.
Третий триместр:
Болезнь, протекающая на поздних сроках гестации, очень опасна, но это лишь в том случае, если женщина заразилась уже после 36 недели беременности. И опасность увеличивается по мере приближения времени родов.
Дело в том, что организм женщины не успевает сформировать иммунитет к заболеванию и малыш может заразиться как перед родами, так и во время прохождения через родовые пути и уже в первые дни жизни. В этом случае у ребенка формируется врожденная ветрянка, которая протекает очень сложно. При этом поражается не только кожа и слизистые оболочки, но и внутренние органы с ЦНС.
Ветрянка беременность: лечение
Чтобы определить, возникла ли ветрянка при беременности, анализы должен назначить врач. Беременной надо пойти к врачу-гинекологу и терапевту. Зависимо от срока и протекания беременности врач назначает либо же не назначает специфическое лечение.
Ни в коем случае не занимайся самолечением или лечением травами! Это может быть очень опасно. Все лекарства и процедуры тебе должен назначить твой лечащий врач.
Главное — не расчесывай высыпания. Так они превратятся в маленькие открытые ранки и ухудшат протекание болезни. Мажь их зеленкой, а от зуда попроси врача назначить какое то средство типа каламинового лосьона.
Смотри видео доктора Комаровского о том, опасна ли ветрянка при беременности:
Ветрянка при беременности
Здравствуйте! Была в гостях, где были маленькие дети. На следующий день им в группе объявили карантин по ветрянке. Я в детстве не болела. Я на 14 неделе. Опасно ли для ребёнка? Чем грозит? Нужно ли какое лечение?
Чем опасна ветрянка при беременности?
Добрый день, Надежда.
Вынашивание ребенка — самый ответственный и волнительный этап в жизни любой женщины. Будущие мамы испытывают многочисленные страхи «подцепить болячку». И эти опасения вполне обоснованы, поскольку большинство вирусных инфекций могут нанести вред матери и ребенку.
Что такое ветрянка? Это острая вирусная инфекция, возбудитель которой — вирус герпеса 3-го вида. Заражение происходит двумя способами: через жидкость, которой заполнены пузыри, либо воздушно-капельным путём.
Мнение о том, что если человек в раннем возрасте перенёс ветрянку, то у него формируется пожизненный к ней иммунитет, ошибочно. Вирус мутирует, приобретает новые свойства, а значит, шанс его подхватить повторно есть всегда.
Риск заразиться ветрянкой у беременных невелик — один случай из 1 000. Страдают от этой инфекции в основном дети (95%), поэтому если в семье есть дошкольники, или женщина работает в детском образовательном учреждении, вероятность инфицирования увеличивается многократно.
С момента попадания болезнетворных агентов в организм до первых проявлений болезни проходит около 20 суток. Только на 21 день можно обнаружить явные симптомы инфекции.
Самый узнаваемый признак — многочисленные высыпания на коже, похожие на небольшие волдыри, заполненные прозрачной жидкостью. Через два-три дня пузырьки начинают сохнуть, покрываясь корочкой. Её нельзя чесать и отдирать, иначе на коже останутся рубцы.
К другим признакам ветряной оспы у беременных женщин относят:
- резкое ухудшение самочувствия;
- отсутствие аппетита, сопровождающееся тошнотой;
- быстрое утомление и истощение сил;
- лихорадочное состояние;
- мышечные и суставные боли;
- высокая температура.
Так как взрослые люди переносят ветрянку существенно тяжелее малышей, нужно обратиться к доктору при первых симптомах инфекции. Самолечение или наплевательское отношение к «детской» болезни чревато серьезными последствиями.
Характерные пузыри с жидкостью и прочие проявления обычно не оставляют сомнений при уточнении диагноза. Однако «интересное положение» предполагает более кропотливую работу врачей. Поэтому готовьтесь к следующим вопросам:
- взаимодействовали ли вы с людьми, болеющими ветрянкой;
- как долго продлился контакт;
- насколько вы подвержены инфекционным болезням;
- осложнено ли протекание ветряной оспы в частности и беременности в общем.
Кроме того, дифференциальная диагностика ветрянки подразумевает исключение у пациенток других заболеваний, схожих по симптоматике:
- болезни, вызванные паразитами и характеризующиеся кожной сыпью;
- аллергии различного генеза (сюда входят и гиперчувствительность к укусам пчёл и ос);
- опоясывающий лишай.
При нетипичном протекании или смазанных признаках врачи часто назначают дополнительные лабораторные тесты, которые помогут при постановке точного диагноза:
- вирусоскопический метод, заключающийся в серебрении содержимого пузырей для обнаружения вируса под световыми микроскопами;
- при серологическом методе исследуются парные сыворотки крови (РСК изучает активность антител против вируса, РТГА обнаруживает сам возбудитель инфекции).
Ветряная оспа проходит у беременных женщин в обычном режиме. Вынашивание ребёнка не является отягчающим фактором для заражения и течения болезни. А вот для малыша есть определенные риски, которые во многом зависят от сроков внутриутробного развития.
1 триместр. В первые 12 недель плод подвержен наибольшей опасности со стороны всевозможных инфекций. Это время закладывания органов, тканей и систем человеческого организма, поэтому любой вирус способен вызвать тяжелые патологии. Однако врачи успокаивают: риск появления нарушений минимален — 0,4 %. Самое опасное последствие — внутриутробная ветряная оспа, которая способна спровоцировать:
- замерзшую беременность;
- смерть плода и выкидыш;
- нарушения в развитии органов слуха и зрения, конечностей;
- проблемы с центральной нервной системой;
- болезни мочевого пузыря и ЖКТ.
2 триместр. На этом сроке медики отмечают повышение риска различных отклонений — до 2 %. Чтобы исключить вероятность патологий, врачи осматривают и оценивают развитие черепа и костей конечностей по снимкам УЗИ. Возможными осложнениями в этом триместре могут быть:
- недоразвитие костного и мышечного аппарата;
- рубцы на коже;
- офтальмологические нарушения;
- врождённая пневмония;
- неврологическая симптоматика.
3 триместр. Если в начале этого периода опасность инфицирования ветряной оспы для детей практически отсутствует, то к концу беременности угроза тяжелейших последствий значительно увеличивается.
Самый опасный срок — 3-4 дня перед родами и неделя после рождения. Риск заражения детей приближается к 50%, так как детский организм не успел сформировать иммунитет и выработать необходимое количество антител для сопротивляемости вирусу.
- врожденная ветрянка, характеризующаяся нарушениями внутренних органов;
- смерть ребёнка перед родами;
- тяжёлое течение болезни у новорождённых (отмечены смертельные случаи).
Прививка от инфекции исключена, если женщина уже забеременела. Если же вы хотите защититься от этого заболевания и обезопасить младенца, выполняйте следующие медицинские рекомендации:
1. Если вы не болели в детстве ветряной оспой, сделайте прививку. Однако в этом случае вам придётся подождать с зачатием три-четыре месяца.
2. После прививки избегайте общения с людьми, которые не успели переболеть инфекцией. Дело в том, что на несколько дней вы сами становитесь источником заражения.
3. Если вы не знаете, болели ли вы этой инфекцией в детстве, обратитесь в лабораторию. Специалисты проверят наличие в крови антител к возбудителю ветряной оспы.
4. Не прерывайте беременность, если зачатие произошло до истечения необходимого срока со дня вакцинации. Врачи уверяют, что никаких осложнений после прививки не возникает. Но обязательно упомяните от этой медицинской процедуре в беседе с гинекологом.
Следует помнить, что прививка — только одна из профилактически мер против заражения ветряной оспы. В период беременности женский иммунитет значительно снижается, поэтому врачи часто назначают приём витаминов для сопротивляемости организма различным инфекциям.
Для предотвращения заражения медики предлагают будущим мамам соблюдать несколько простых рекомендаций:
- сделайте прививку от ветряной оспы старшим детям, если они ещё не болели этим заболеванием;
- изолируйте заболевшего члена семьи (на некоторое время отселите в другую комнату, отправьте к родственникам);
- не стоит посещать детские образовательные учреждения, по возможности нужно отказаться от контактов с чужими детьми, поскольку они могут быть источниками инфекции;
- избегайте контактов с людьми с простудной симптоматикой и с высыпаниями на коже;
- не касайтесь кожных покровов человека, заболевшего ветряной оспой.
Если все же контакта с больным человеком избежать не удалось, и у вас появились первые признаки, сразу же обращайтесь к участковому гинекологу, который наблюдает протекание беременности.
При назначении терапии доктор примет во внимание срок, течение заболевания, осложнённость вторичными инфекциями. Если всё в порядке, то от специфического лечения отказываются и следуют стандартным советам.
1. Волдыри обрабатываются зеленкой или метиленовым синим раствором. Марлевая повязка с каламиновым лосьоном прекрасно снимает кожный зуд и предотвращает желание расчесывать пузырьки.
2. К сожалению, не всегда получается отказаться от расчёсывания. В этом случае можно воспользоваться препаратом «Циндол», который хорошо подсушивает язвочки и снижает вероятность появления рубцов на коже.
3. Нельзя перегреваться, устраивать водные процедуры. Нужно пить больше жидкости, отдать предпочтение молочным и растительным продуктам. В них содержатся белки и витамины, необходимые в период лечения.
4. Если женщина заразилась в первом и втором триместре, то ей вводят специальный иммуноглобулин. Он снижает вероятность возникновения осложнений у младенцев.
Ветрянка при беременности 1 2 3 триместры последствия

Ветряная оспа или ветрянка – это высокозаразное инфекционное заболевание, вызываемое герпетическим вирусом 3 типа Варицелла Зостер.
- воздушно-капельным путем;
- контактным путем;
- от беременной плоду.
Вирус чрезвычайно летучий и с воздухом преодолевает расстояние до 20 метров, преодолевая систему вентиляции, шахты лифтов и лестничные пролеты. Человек считается заразным в среднем 2 недели. Становится он таковым до появления первых проявлений, весь период высыпаний, заразность заканчивается через 5 суток после появления последних пузырьков.
Инкубационный период (от момента заражения до первых клинических появлений) – 5-21 день (в среднем 7-14 дней).
Проявляется заболевание лихорадкой, интоксикацией и появлением на коже, в том числе и на волосистой части головы, на слизистых специфических пузырьковых высыпаний (этапы сыпи – пятно, пузырек, корочка). Вирус Варицелла Зостер поражает преимущественно детей, чаще в возрасте 4-6 лет, но может вызывать заболевание и у взрослых, не болевших в детстве ветряной оспой.
В группе риска находятся лица с ослабленным иммунитетом, в том числе беременные. Для заболевания характерна весенне-осенняя сезонность. После перенесенного заболевания обычно формируется пожизненный иммунитет, но в некоторых редких случаях возможно повторное заболевание.
У 10-20 % переболевших вирус пожизненно остается в нервных узлах и в дальнейшем, в более старшем возрасте, вызывает другое заболевание – опоясывающий лишай. Опоясывающий лишай характеризуется мучительными и затяжными неврологическими болями по ходу высыпаний, а также имеет ряд осложнений в виде поражения нервной системы (параличи, нарушение зрения). При попадании вируса Варицелла Зостер в организм поражается не только кожа и нервные окончания, но и другие органы – легкие, мозг, пищеварительный тракт, мочеполовая система, оказывает влияние на плод внутриутробно.
Если беременная заболевает ветряной оспой в 1 триместре, то ребенок может родиться с ветряночным синдромом: недоразвитие конечностей, малый рост, пороки развития глаз, рубцы на коже, отставание в психофизическом развитии. Если во 2-3 триместре, то ребенок переносит ветряную оспу внутриутробно, в последующем у него может развиться опоясывающий герпес как рецидив этого заболевания.
Осложнения ветрянки:
Гнойные процессы, развивающиеся вследствие попадания в элементы ветряночной сыпи бактериальных инфекций:
- флегмона;
- абсцесс;
- сепсис;
При попадании бактерий в кровь:
- воспаление легких;
- воспаление почек;
- воспаление мышцы сердца;
- воспаление мозга – энцефалит;
- невриты периферических нервов.
У детей с ослабленным иммунитетом могут быть буллезная, геморрагическая, гангренозная формы заболевания. Вирус может быть причиной аутоиммунных заболеваний: (системной красной волчанки, сахарного диабета).
Специфическим лечением является использование противогерпетических препаратов – внутрь и наружно в виде мазей, а также симптоматическое лечение, направленное на облегчение симптомов заболевания (необходима консультация врача). При появлении первых признаков заболевания необходимо вызывать врача-педиатра на дом.
Профилактика ветрянки
- изоляция больного;
- карантин в детских учреждениях.
Специфическая профилактика – введение противоветряночного иммуноглобулина контактным из группы риска.
Активная профилактика – введение живой ослабленной вакцины.
В России зарегистрировано 2 вакцины от ветряной оспы:
- «Варилрикс» (Бельгия);
- «Окавакс» (Япония).
Вакцинами можно прививать детей с возраста 12 месяцев.
Имеется достаточно доводов в пользу проведения вакцинации детей от ветряной оспы:
- способность вируса пожизненно сохраняться в нервных ганглиях и, в последующем, проявляться в виде опоясывающего лишая;
- наличие тяжелых и осложненных форм;
- возможность защитить ребенка от заболевания наряду с другими капельными инфекциями – корью, краснухой, паротитом, от которых существует вакцинация.
Румянцева, md
B етряная оспа (ветрянка) – инфекционное заболевание, вызванное вирусом Varicella Zoster. Чаще всего ветрянкой болеют в детстве, но, к сожалению, есть 5-10% женщин, которые не болели ветрянкой, для них вирус Varicella Zoster представляет опасность во время беременности.
Влияние ветряной оспы на беременность:
Последствия для плода зависят от срока, на котором беременная женщина заразилась ветрянкой:
- при заболевании в I триместре возможны самопроизвольные выкидыши, неразвивающаяся беременность (у 3-8% женщин, переболевших ветрянкой при беременности); синдром врожденной оспы (атрофия конечностей, рубцы на коже, рудиментарные пальцы, атрофия коры головного мозга, пороки развития глаз и др., около 5% случаев),
- при заболевании во II триместре возможны различные нарушения у плода в 1-2% случаев,
- наиболее опасно заражение ветрянкой в III триместре: при заболевании мамы менее, чем за 10 суток до родов, у плода и далее новорожденного развивается врожденная ветряная оспа, протекающая крайне тяжело. Если мама заболела ветрянкой за 5 дней до или в течение 2 дней после родов, инфекция протекает в наиболее тяжелом варианте, приводя к летальному исходу у 20-30% новорожденных.
Суммарный риск заражения плода или новорожденного при ветрянке у беременной женщины составляет 8%. У большинства женщин (92%), переболевших ветрянкой во время беременности, не будет никаких последствия для плода.
Диагностика ветряной оспы.
Диагноз обычно ставится на основании типичной клинической картины заболевания, а также с учетом анамнеза (контакт с больным ветрянкой). Лабораторное подтверждение требуется при атипичном течении инфекции (без или с необильными высыпаниями).
Необходимо пройти обследование при:
- появлении пузырьковых высыпаний во время беременности или при планировании беременности;
- контакте с больным ветрянкой во время беременности.
Обследование включает в себя обнаружение вируса в мазках с высыпаний (ПЦР, вирусологическое исследование), если они есть, и определение антител IgG, IgM в крови.
Планирование беременности и ветряная оспа.
Если Вы планируете беременность, спросите у Вашей мамы, болели ли Вы ветрянкой в детстве (если у Вас не осталось следов от нее). Если мама ответит, что не болели (или она не помнит точно), имеет смысл сдать анализ крови на антитела IgG. Если они обнаружены, это хорошая новость, Вы защищены, и ветрянка при беременности Вам не страшна. Если же их нет, это значит, что Вы находитесь в группе риска.
К счастью, есть вакцина, поэтому можно сделать прививку, подождать 3 месяца и планировать беременность.
Повторное заражение ветряной оспой.
Если человек ранее переболел ветрянкой, заболеть повторно во время беременности практически невозможно. Однако вирус, попавший в организм при первичном заболевании, может реактивироваться, что приведет к другому заболеванию – опоясывающий герпес (опоясывающий лишай). Чаще всего такая ситуация возникает на фоне иммунодефицита. При беременности этот вариант не исключен, т.к. во время беременности наблюдается «физиологическое» ослабление иммунитета, однако в реальной практике опоясывающий герпес встречается при беременности крайне редко.
Новости
Прививки во время беременности
Для здоровья женщины и ее будущего ребенка важна вакцинация, как во время беременности, так и до рождения ребенка. В организме беременной женщины происходит перестройка функций органов и систем. Большую нагрузку в это время несёт иммунная система. Снижение защитных сил во время беременности способствует риску заражения женщины инфекциями.
Существует определённый список, какие прививки делают беременным в случае угрозы инфицирования тем или иным вирусом:
* Вакцина против гриппа — в России прививка от гриппа беременным — единственная обязательная. Она есть в Национальном календаре профилактических прививок и в Федеральных клинических рекомендациях «Вакцинация беременных против гриппа». Вакцину от гриппа целесообразно ставить во втором или третьем триместре, если приближается сезон вспышек заболевания.
* Вакцина против коклюша, столбняка и дифтерии — прививка от столбняка и дифтерии проводится с помощью АДС-анатоксина. Это единственное иммунобиологическое средство, которое разрешено вводить беременным при отсутствии плановой вакцинации или при прошествии более 10 лет с последнего прививания. Вакцинация допустима во 2-м триместре беременности. Прививка от коклюша в период вынашивания плода тоже рекомендована врачами на сроке от 27 до 36 недели беременности. Если беременная перенесёт это заболевание, то повышается вероятность пневмонии и воспаление мозга у младенцев. Эту прививку не делают детям младше 2 месяцев, а до получения нескольких доз иммунобиологического препарата у них не формируется иммунитет к коклюшу. Вакцина от коклюша защищает беременную от заболевания, а ребёнка от заражения. После прививки плод получает антитела, которые защитят его от данного заболевания после появления на свет.
* Вакцинация против гепатита В -иммунобиологический препарат не содержит живого или цельного вируса. Согласно медицинским исследованиям и статистическим данным, эта прививка от гепатита безопасна для ребёнка. Однако вакцину рекомендуют будущим мамам, которые находятся в группе риска инфицирования гепатитом этого типа (например, если заражён близкий человек). Если повышается вероятность заболевания, то беременной проводят экстренную вакцинацию и вводят специфический иммуноглобулин.
* Вакцинация против гепатита А — заразиться гепатитом типа А можно после контакта с предметами, на которых присутствует вирус, после употребления инфицированной воды или продуктов. Иммунобиологический препарат содержит инактивированный вирус, а поэтому вероятность его негативного влияния на плод минимальная. Вакцинацию проводят, если риск заражения повышается. Это возможно, если беременная въезжает в неблагоприятный по гепатиту А регион или медики подозревают, что контакт с вирусом уже состоялся. В некоторых случаях вместе с вакциной вводят нормальный иммуноглобулин человека.
* Вакцинация от бешенства— инфицирование обычно происходит после укуса больного животного. Вирус бешенства достаточно сильный и опасный, при развитии заболевание провоцирует гибель. Именно по этой причине прививка от бешенства – это экстренная и необходимая мера. Вакцина содержит инактивированный вирус, поэтому препарат считается безопасным для плода. Если укусы и травмы тяжёлые, то пострадавшей вводят специфический иммуноглобулин.
* Вакцинация против менингита — прививка от менингита ставится при беременности только в том случае, если заболевание проходит тяжело и достигло высокой степени тяжести
Беременным не делают прививок, если вакцина содержит живые ослабленные культуры возбудителей. К таким препаратам относятся вакцины:
- Краснуха. После инфицирования у беременной резко возрастает риск выкидыша, а также на ранних сроках опасна множественными аномалиями у плода.
- Ветряная оспа. Перенесенное беременной заболевание ветряной оспой может привести к воспалению легких и осложнениям.
- Корь во время беременности опасна выкидышем и преждевременными родами, и мертворождаемостью.
- Свинка во время первого триместра несет риск замирания беременности.
Вакцинацию от этих заболеваний следует проводить в соответствии с календарем прививок, или по эпидпоказаниям во время планирования беременности не ранее, чем за месяц до зачатия. Если риск заболеть появился во время беременности (беременная не привита вовремя и произошел контакт с больным), то специфическая профилактика проводится иммуноглобулинами.
Рождение ребёнка — самый важный этап в жизни женщины, к которому нужно тщательно и заблаговременно готовиться.
Ветрянка при беременности 2 триместр

Беременность – один из самых волнующих и прекрасных периодов жизни женщины. Конечно, это не болезнь, требующая специальных защитных мер. Но вряд ли кто-либо из беременных останется спокойной, если узнает, что подцепила какой-то вирус. Особенно сложно уберечься мамочкам, у которых уже есть ребенок, посещающий детский сад или школу. И одним из таких вирусов может стать ветрянка, которой большинство людей переболевают именно в детском возрасте. Опасность 1 и 3 триместров понятны – в первом закладываются все органы, а последний чреват всевозможными преждевременным последствиями. Если случается ветрянка при беременности 2 триместр по многим характеристикам очень неопределенный.
Ветрянка при беременности 2 триместр: инфицирование
Вероятность заражения ветрянкой непредсказуема. Конечно, 90% регистрируемых случаев заболевания – детский возраст. И, хотя у 90% беременных в организме присутствуют антитела, на сегодняшний день из-за мутации вируса никто не застрахован от повторного заражения. В общей сложности 1-1,5 беременных из 2000 все же заражаются ветрянкой. Несмотря на столь маленький процент, лучше постараться минимизировать возможность заражения.
Ветрянка при беременности 2 триместр: последствия
Развитие самой инфекции у беременной женщины никак не отличается от других людей. Относительно ветрянки беременность не усугубляет ее протекание. А вот ветрянка относительно беременности может стать реальной угрозой для будущего малыша. Вероятные варианты развития зависят от срока инфицирования и формы протекания заболевания.
Как уже было отмечено, в 1 триместре закладываются органы, поэтому любые лекарства и заболевания могут негативно сказаться на этом процессе. В частности, вирус ветрянки varicella-zoster может привести к появлению рубцов на коже ребенка, поражению коры головного мозга, микрофтальмии, гипоплазии конечностей, катаракте, задержке развития плода. Тем не менее, вероятность развития патологий в 1 триместре составляет всего около 1%, а риск для плода – 0,4%. Наиболее частое развитие ситуации – замирание плода или выкидыш.
Если возникла ветрянка при беременности 2 триместр ненамного серьезнее первого: риск оценивается всего в 2%. В третьем же триместре он практически сводится к 0%, за исключением последних предродовых дней и 2-5 послеродовых дней.
Как лечится ветрянка у беременных во 2 триместре?
Первое, что нужно сделать – успокоиться. Ветрянка не является показанием к прерыванию беременности, а риски особо не отличаются от многих других заболеваний. Обязательно следует сдать дополнительные анализы и пройти обследования под наблюдением своего врача, в частности, анализ крови на PAPP, HGH- маркеры пренатальной патологии, биопсию хориона, хордоцентез или амниоцентез.

Чтобы снизить вероятность воздействия вируса на плод, хоть он и минимален, беременной вводят специфический иммуноглобулин. В качестве курса лечения, как правило, прописывают ацикловир, а в целях снятия зуда рекомендуют каламиновые примочки.
Таким образом, в период 2 триместра лечение ветрянки мало чем отличается от лечения прочих вирусных заболеваний, от которых не застрахована ни одна беременная (например, ОРВИ). Более активные действия необходимы в последние предродовые дни и первые послеродовые, так как возможен рис заражения ветрянкой младенца, которая протекает достаточно сложно и может поражать внутренние органы новорожденного. Если невозможна отсрочка родов, то младенцу вводят иммуноглобулин и проводят курс антивирусной терапии.