Инфаркт миокарда неотложная помощь принципы лечения в стационаре
Инфаркт миокарда неотложная помощь принципы лечения в стационаре
Краткие рекомендации по оказанию медицинской помощи больным с острым коронарным синдромом
В Рекомендациях изложены основные принципы оказания медицинской помощи и алгоритм действий врача, фельдшера у больных с острым коронарным синдромом. В каждом конкретном случае при необходимости возможна коррекция в зависимости от особенностей течения заболевания.
Рекомендации предназначены для врачей и фельдшеров, работающих в медицинских организациях, оказывающих первичную медико-санитарную помощь* и врачей/фельдшеров скорой медицинской помощи.
Термин «острый коронарный синдром» используют для обозначения обострения ишемической болезни сердца. Этим термином объединяют такие клинические состояния, как инфаркт миокарда (ИМ) (все формы) и нестабильную стенокардию. Выделяют ОКС с подъемом сегмента ST и без подъема сегмента ST.
Острый коронарный синдром с подъемом сегмента ST диагностируется у больных с ангинозным приступом или другими неприятными ощущениями (дискомфортом) в грудной клетке и подъемом сегмента ST или впервые возникшей или предположительно впервые возникшей блокадой левой ножки пучка Гиса на ЭКГ. При этом стойкий подъем сегмента ST сохраняется не менее 20 мин. Для инфаркта миокарда с подъемом сегмента ST характерно возникновение подъема ST как минимум в двух последовательных отведениях, который оценивается на уровне точки J и составляет 0,2 мВ у мужчин или ³0,15 мВ у женщин в отведениях V2-V3 и/или 0,1 мВ в других отведениях (в случаях, когда нет блокады левой ножки пучка Гиса и гипертрофии левого желудочка).
Острый коронарный синдром без подъема сегмента ST диагностируется у больных с ангинозным приступом и изменениями на ЭКГ, свидетельствующими об острой ишемии миокарда, но без подъема сегмента ST, или с подъемом сегмента ST длительностью менее 20 минут. У этих больных может отмечаться стойкая или преходящая депрессия ST, инверсия, сглаженность или псевдонормализация зубцов Т. В отдельных случаях ЭКГ может быть и нормальной.
Симптомы. Типичным проявлением ОКС является развитие ангинозного приступа. Характер болевых ощущений разнообразен: сжимающий, давящий, жгучий. Наиболее типично — чувство сжатия или давления за грудиной. Может наблюдаться иррадиация боли в левую руку и/или плечо, горло, нижнюю челюсть, эпигастрий и т.д. Иногда больные предъявляют жалобы на атипичные боли только в области иррадиации, например, в левой руке. При инфаркте миокарда боль может носить волнообразный характер и продолжаться от 20 минут до нескольких часов.
Болевой синдром часто сопровождается чувством страха («страх смерти»), возбуждением, беспокойством, а также вегетативными нарушениями, например, повышенным потоотделением.
ПРИНЦИПЫ ЛЕЧЕНИЯ АНГИНОЗНОГО ПРИСТУПА
при нормальном или повышенном уровне АД и без признаков левожелудочковой недостаточности
- Больной должен немедленно прекратить всякую нагрузку, и по возможности лечь.
- Дать больному нитроглицерин 0,5 мг под язык.
- Через 5 минут повторное назначение нитроглицерин 0,5 мг под язык.
- Если боль в грудной клетке или дискомфорт сохраняются в течение 5 мин после повторного приема нитроглицерина, немедленно вызвать бригаду скорой медицинской помощи и повторно дать нитроглицерин 0,5 мг или спрей изосорбид динитрата 1,25 мг под язык.
- Снять ЭКГ (проводится одновременно с 2-4 пунктами).
- В присутствии врача скорой помощи начинается внутривенная инфузия нитроглицерина 1% 2 – 4 мл или изосорбида динитрата 0,1% 2 – 4 мл в 200 мл физиологического раствора внутривенно капельно, начальная скорость инфузии составляет 15 – 20 мкг/мин (5 – 7 капель в минуту), максимальная скорость введения препарата 250 мкг/мин. Критерий адекватности скорости инфузии: снижение систолического АД на 10 – 15 мм рт. ст. и/или купирование ангинального статуса.
- При неэффективности проводимой терапии внутривенно вводится морфин гидрохлорида или сульфата 1% — 1,0 мл (10 мг), разведенного как минимум в 10 мл 0,9% раствора хлорида натрия или дистиллированной воды. Первоначально следует ввести внутривенно медленно 2-4 мг данного лекарственного вещества. При необходимости введение повторяют каждые 5-15 минут по 2-4 мг до купирования боли или возникновения побочных эффектов, не позволяющих увеличить дозу.
- При сохраняющемся уровне АД > 180/10 мм. рт. ст. – наладить внутривенное капельное введение нитроглицерина со скоростью 10-200 мкг/час в зависимости от уровня АД.
- ! При подозрении на острый коронарный синдром больному немедленно назначить Ацетилсалициловую кислоту (при отсутствии абсолютных противопоказаний – гиперчувствительность к препарату, активное кровотечение) в дозе 250 мг, сублигвально разжевать .
- Одновременно назначить Клопидогрел в нагрузочной дозе 300 мг.
Обязательная съемка ЭКГ в 12 отведениях:
- В случае подозрения на ОКС в течение первых 10 мин контакта с больным
- В случае нормальной ЭКГ и нарастающей клинической картины съемку ЭКГ повторяют через 30 мин и через 1 час.
Что можно увидеть на ЭКГ:
- нормальную ЭКГ
- различные нарушения ритма
- блокады левой ножки пучка Гиса
- высокие положительные зубцы Т
- отрицательные зубецы Т
- депрессию ST
- депрессию ST и отрицательные зубцы Т
- депрессию ST и положительные остроконечные зубцы Т
- высокий R и элевацию ST.
ПРИНЦИПЫ ЛЕЧЕНИЯ АНГИНОЗНОГО ПРИСТУПА
на фоне артериальной гипотонии (систолическое АД
Коротко о лечении инфаркта миокарда в Красноярске

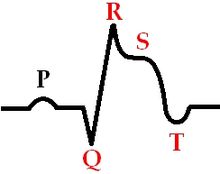
Так выглядит инфаркт на ЭКГ
I.Инфаркт. Что делать?
Всё это желательно сделать в первые шесть часов от развития первого приступа. Чем раньше пациенту будет оказана специализированная помощь — тем лучше прогноз.
II. Этапы лечения — «скорая», стационар
III. Кардиореабилитация
В некоторых случаях инфаркт миокарда завершается формированием аневризмы левого желудочка, развитием хронической сердечной недостаточности. В этом случае кардиолог направит такого пациента на консультацию к кардиохирургу для обсуждения возможности проведения операции на открытом сердце в условиях искусственного кровообращения .
IV. Что такое инфаркт миокарда?
Как Вы знаете, сердце — это главный орган, обеспечивающий кровоснабжение человека. Сердце состоит из четырех полостей (правого и левого предсердия, правого и левого желудочков). От левого желудочка отходит аорта (самый большой сосуд в теле человека), от аорты отходят левая и правая коронарные артерии, которые непосредственно осуществляют кровоснабжение миокарда. В течение жизни в стенках коронарных артерий откладываются атеросклеротические бляшки.
Когда атеросклеротическая бляшка сужает просвет коронарной артерии на 90 и более процентов, этот участок миокарда испытывает дефицит кислорода и развивается его ишемическое повреждение. Если артерию закрывает тромб или если просвет артерии полностью зарастает атеросклеротической бляшкой, то развивается инфаркт (некроз, омертвение) такого участка миокарда. В связи с этим очень важно как можно раньше восстановить кровоток на поврежденном участке. На видео это представлено в коротком ролике:
Инфаркт миокарда различается по локализации (может быть передний, нижний, боковой, задний инфаркт левого желудочка, инфаркт правого желудочка и различные варианты сочетаний), по объему поражения (Q-wave/non-Q-wave — трансмуральный/нетрансмуральный), по анатомии (субэндокардиальный, трансмуральный, субэпикардиальный), по стадиям развития (острейший период, острый, подострый, период рубцевания).
V. Современные технологии лечения инфаркта миокарда
Для консервативного лечения инфаркта используют препараты, влияющие на свертывающую систему крови — ацетилсалициловую кислоту (аспирин), гепарин и его производные. С 80-х годов ХХ века для «растворения» тромбов в коронарных артериях используют тромболитические препараты (стрептазу, стрептокиназу, альтеплазу, метализу и т.д.). Тромболитики снизили смертность при инфаркте миокарда, но их использование ограничено в связи с высокой вероятностью развития кровотечений. С 90-х годов ХХ века для лечения инфаркта миокарда используется экстренная чрескожная транслюминальная баллонная коронарная ангиопластика (ЧТКА), которую чуть позже стали сочетать со стентированием коронарных артерий.
В Красноярске такой вид лечения для экстренных пациентов с 1999 года проводится в Краевой клинической больнице . Позднее количество клиник, в которых выполняется ЧТКА, увеличилось до пяти (ККБ, 20-я больница, БСМП, СКЦ ФМБА, ФЦ ССХ). На сегодняшний день В КРУГЛОСУТОЧНОМ РЕЖИМЕ ЭКСТРЕННЫЕ КОРОНАРНЫЕ АНГИОПЛАСТИКИ в Красноярске выполняются в Краевой больнице, БСМП и 20-й больнице. По словам министра здравоохранения Красноярского края Вадима Янина в нашем крае «летальность при остром инфаркте миокарда составила 10,4% при среднероссийском показателе 15,8%»
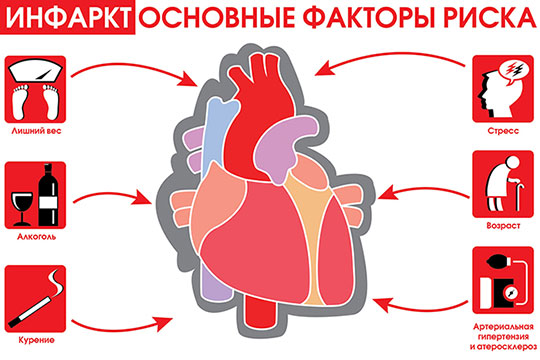
VI. Какие факторы предрасполагают к развитию острого инфаркта миокарда?
1) Мужской пол
2) Возраст — старше 40 лет
3) Курение (в т.ч. — пассивное)
4) Злоупотребление алкоголем
5) Малоподвижный образ жизни
6) Ожирение
7) Сахарный диабет
8) Нарушение обмена холестерина (избыток «плохого» холестерина ЛПНП, недостаток «хорошего» холестерина ЛПВП, высокий уровент триглицеридов)
9) Гипертоническая болезнь (артериальная гипертензия)
10) Наличие стенокардии напряжения или перенесенного в прошлом инфаркта миокарда
11) Перенесенные стафилококковые и стрептококковые инфекции, ревмокардит (инфекционный фактор)
12) Проживание в условиях загрязненной атмосферы (экологический фактор)
VII. Что сделать для того чтобы избежать инфаркта миокарда?
Для профилактики инфаркта миокарда кардиолог может назначить некоторые препараты. Например, дезагреганты (ацетилсалициловую кислоту, клопидогрель), бета-адреноблокаторы, ингибиторы АПФ, статины (для снижения риска прогрессирования атеросклероза).
Любую болезнь проще предотвратить, чем лечить. Тем более такую тяжелую, как острый инфаркт миокарда. Не ждите до последнего — запишитесь на приём к кардиологу.
Неотложная помощь при инфаркте миокарда
Скорую помощь нужно вызвать, если это первый в жизни приступ стенокардии, а так же если:
- боль за грудиной или ее эквиваленты усиливаются или продолжаются более 5 минут, особенно если все это сопровождается ухудшением дыхания, слабостью, рвотой;
- боль за грудиной не прекратилась или усилилась в течение 5 минут после рассасывания 1 таблетки нитроглицерина.
Реанимировать должен уметь каждый
Шансы больного выжить тем выше, чем раньше начаты реанимационные мероприятия (их нужно начинать не позднее, чем через одну минуту от момента начала сердечной катастрофы). Правила проведения основных реанимационных мероприятий:
Попросите кого-нибудь, например, соседей вызвать «Скорую помощь». Правильно уложите реанимируемого, обеспечив проходимость дыхательных путей. Для этого: больного нужно уложить на ровную твердую поверхность и максимально запрокинуть ему голову. Для улучшения проходимости дыхательных путей из ротовой полости нужно извлечь съемные зубные протезы или иные инородные тела. В случае рвоты, голову больного поверните набок, а содержимое из полости рта и глотки удалите при помощи тампона (или подручных средств).
Проверьте наличие самостоятельного дыхания.
Если самостоятельного дыхания нет, начните искусственную вентиляцию легких. Больной должен лежать в описанной ранее позе на спине с резко запрокинутой сзади головой. Позу можно обеспечить подкладыванием под плечи валика. Можно удерживать голову руками. Нижняя челюсть должна быть выдвинута вперед. Оказывающий помощь делает глубокий вдох, раскрывает рот, быстро приближает его ко рту больного и, плотно прижав губы ко рту, делает глубокий выдох, т.е. как бы вдувает воздух в его легкие и раздувает их. Чтобы воздух не выходил через нос реанимируемого, зажмите его нос пальцами. Затем оказывающий помощь откидывается назад и вновь делает глубокий вдох. За это время грудная клетка больного спадается – происходит пассивный выдох. Затем оказывающий помощь вновь вдувает воздух в рот больного. Из гигиенических соображений, лицо больного перед вдуванием воздуха можно прикрыть платком.
Если на сонной артерии отсутствует пульс, искусственную вентиляцию легких обязательно нужно сочетать с проведением непрямого массажа сердца. Для проведения непрямого массажа расположите руки одну на другой так, чтобы основание ладони, лежащей на грудине, находилось строго на срединной линии и на 2 пальца выше мечевидного отростка. Не сгибая рук и используя собственную массу тела, на 4-5 см плавно смещайте грудину к позвоночнику. При этом смещении происходит сдавление (компрессия) грудной клетки. Проводите массаж так, чтобы продолжительность компрессий была равной интервалу между ними. Частота компрессий должна составлять около 80 в минуту. В паузах руки оставляйте на грудине больного. Если Вы проводите реанимацию в одиночестве, проделав 15 компрессий грудной клетки, сделайте подряд два вдувания воздуха. Затем повторите непрямой массаж в сочетании с искусственной вентиляцией легких.
Не забывайте постоянно контролировать эффективность Ваших реанимационных мероприятий. Реанимация эффективна, если у больного розовеет кожа и слизистые оболочки, сузились зрачки и появилась реакция на свет, возобновилось или улучшилось спонтанное дыхание, появился пульс на сонной артерии.
Продолжайте реанимационные мероприятия до прибытия бригады скорой помощи.
Итак: чаще всего инфаркт поражает людей, страдающих от недостатка двигательной активности на фоне психоэмоциональной перегрузки. Но «бич ХХ века» может сразить и людей с хорошей физической подготовкой, даже молодых. Основными причинами, способствующими возникновению инфаркта миокарда, являются: переедание, неправильное питание, избыток в пище животных жиров, недостаточная двигательная активность, гипертоническая болезнь, вредные привычки. Вероятность развития инфаркта у людей, ведущих малоподвижный образ жизни, в несколько раз больше, чем у физически активных.
Вот черный список, в который попали ускорители инфаркта миокарда, так называемые факторы риска
- Курение – пожалуй один из самый значимых факторов и в то же время вполне контролируемый.
- Высокий холестерин крови. Чем выше холестерин тем быстрее растут атеросклеротические бляшки, которые, как Вы уже поняли, даже при маленьких размерах могут создать большие неприятности.
- Малоподвижный образ жизни и избыточная масса тела.
- Повышенное артериальное давление, создает условия для травматизации сосудов и проникновения холестерина внутрь стенки артерии. Кроме того скачок давления может участвовать в разрыве уже сформировавшейся бляшки.
- Сахарный диабет или повышенный сахар крови – развивающаяся ангиопатия сосудов (осложнения сахарного диабета) способствует прогрессированию атеросклероза, в связи с чем любыми средствами необходимо удерживать уровень сахара в пределах нормы.
Если всего этого у Вас нет, Вы моложе 55 лет и в роду не было ранних (до 55 лет) инфарктов, то вероятность развития инфаркта крайне мала.
Вязкость крови зависит и от употребления мяса. Результаты анализов крови показали, что кровь вегетарианцев оказалась значительно менее вязкой, чем у тех людей, которые постоянно питаются мясом.
Доказано, что люди, съедающие до 5 грецких орехов в день, в среднем живут на 7 лет дольше (в состав грецких орехов входят кислоты, предохра няющие сосуды от негативного воздействия избыточного холестерина).
Природные сочетания специфических веществ, улучшающих липидный (жировой) обмен, обнаружены в зеленом чае. Доза для профилактики атеросклероза — 200 г на ночь, для лечения — 4—5 чашек в течение дня (между приемами пищи).
Для профилактики и лечения атеросклероза полезно употреблять продук ты, содержащие витамин Е. Этот витамин является хорошим антитромбином — он снижает свертываемость крови, способствует очищению вен и артерий от сгустков крови, а также укреплению капилляров и расшире нию вен. Исследования ученых США показали, что у людей (п = 125 тыс. человек), принимавших ежедневно в течение двух лет 100 ЕД витамина Е, на 40 % было меньше случаев сердечных заболеваний и на 30 % — ин фарктов.
Продукты, которые следует ограничить:
- мясо (не более 1 раза в неделю или заменить его на рыбу)
- животные жиры (употреблять преимущественно растительные жиры)
- яйца (не более 1—2 шт. в неделю: в одном яичном желтке содержится 250 мг холестерина, а в сутки организм не должен получать с пищей более 300 мг холестерина)
- сахар (заменить медом, фруктами, сухофруктами), нежирные сорта сыра.
Продукты, которые следует исключить из рациона питания:
- жирную говядину, баранину, свинину;
- субпродукты — печень, почки, мозги;
- жирные сорта птицы — гуся, утку;
- копченые колбасы, окорока, паштеты, корейку, грудинку;
- животные жиры, сливочное масло, нутряное сало, твердые маргарины, пальмовое и кокосовое масла;
- цельное молоко, жирные кисломолочные продукты (сметана, ряженка и т. д.), жирные сорта сыра;
- мороженое, пудинги, сметанные и масляные кремы, пирожные, торты, бисквиты, сдобную выпечку, сдобный белый хлеб;
- шоколад, какао, любые шоколадные напитки;
- любые чипсы, жаренные на неизвестных жирах, любые жареные и соленые орешки;
- майонез, а также соусы, в рецептуру которых входит сметана.
Установлено, что для организма опасен не сам холестерин, а его окисленные формы. Так, у животных, которым давали с пищей неокисленный холестерин, атеросклероз был выражен слабо или вообще не развивался. Однако если к рациону добавляли даже небольшое количество окислен ного холестерина, у животных наблюдались выраженные атеросклеротичес кие изменения.
Продукты содержащие окисленный холестерин:
- несвежие животные жиры;
- жиры, прошедшие глубокую термическую обработку (тушение, жарение и др.);
- консервы, колбасы, твердые сыры, яичный порошок.
Но и неокисленный холестерин становится опасным (атерогенным) при недостатке в организме антиоксидантов (витаминов Е, А, каротиноидов и др.). В большом количестве антиоксиданты содержатся в сырой раститель ной пище, зелени, цельных зернах и крупах.
Существует еще одна причина развития атеросклероза. Это употребление несвежего или термически обработанного растительного рафинированного масла. Если на таком растительном масле готовить пищу (жарить или ту шить), то организм не только получит избыток пероксидов (перекисей), но и лишится значительной части внутренних запасов антиоксидантов. Лицам, имеющим склонность к атеросклерозу или даже уже имеющим это заболе вание, следует готовить продукты на воде, а масло добавлять в готовое блюдо. Источником пероксидов является также рафинированное раститель ное масло не подвергнутое термической обработке, но стоявшее долго на свету в тепле, при доступе кислорода воздуха. В день следует употреблять 1—2 ст. ложки свежего нерафинированного растительного масла, дополнительно включать в рацион питания орехи, семечки, цельные зерна и крупы.
Инфаркт миокарда неотложная помощь принципы лечения в стационаре
Инфаркт миокарда — вид ишемического заболевания сердца, характеризующейся необратимыми нарушениями в сердечной мышце в результате ухудшения движения крови по коронарным артериям
ХАРАКТЕРНЫЕ ПРИЗНАКИ (симптомы) СЕРДЕЧНОГО ПРИСТУПА (ИНФАРКТА МИОКАРДА):
• внезапно (приступообразно) возникающие давящие, сжимающие, жгущие, ломящие боли в грудной клетке (за грудиной) продолжающиеся более 5 минут;
• аналогичные боли часто наблюдаются в области левого плеча (предплечья), левой лопатки, левой половины шеи и нижней челюсти, обоих плеч, обеих рук, нижней части грудины вместе с верхней частью живота;
• нехватка воздуха, одышка, резкая слабость, холодный пот, тошнота часто возникают вместе иногда следуют за или предшествуют дискомфорту/болям в грудной клетке;
• не редко указанные проявления болезни развиваются на фоне физической или психоэмоциональной нагрузки, но чаще с некоторым интервалом после них.
Нехарактерные признаки, которые часто путают с сердечным приступом:
• колющие, режущие, пульсирующие, сверлящие, постоянные ноющие в течение многих часов и не меняющие своей интенсивности боли в области сердца или в конкретной четко очерченной области грудной клетки
АЛГОРИТМ ДЕЙСТВИЯ ПРИ СЕРДЕЧНОМ ПРИСТУПЕ (советы пациенту)
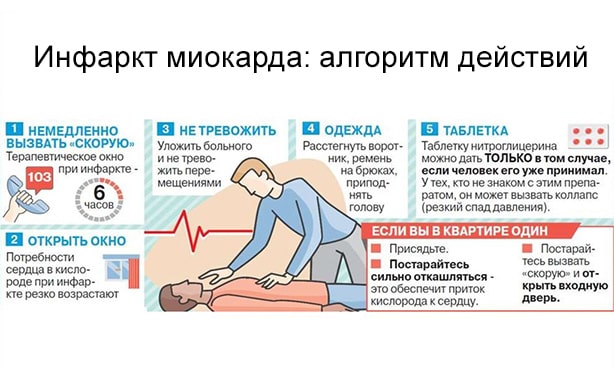
Если у Вас или кого-либо внезапно появились вышеуказанные характерные признаки сердечного приступадаже при слабой или умеренной их интенсивности, которые держатся более 5 мин – не задумывайтесь, сразу вызывайте бригаду скорой медицинской помощи. Не выжидайте более 10 минут — в такой ситуации — это опасно для жизни.
Если у Вас появились симптомы сердечного приступа и нет возможности вызвать скорую помощь, то попросите кого-нибудь довезти Вас до больницы – это единственное правильное решение. Никогда не садитесь за руль сами, за исключением полного отсутствия другого выбора.
В наиболее оптимальном варианте при возникновении сердечного приступа необходимо действовать согласно следующему алгоритму:
• Сразу после возникновения приступа сесть (лучше в кресло с подлокотниками) или лечь в постель с приподнятым изголовьем, принять 0,25 г ацетилсалициловой кислоты (аспирина) (таблетку разжевать, проглотить) и 0,5 мг нитроглицерина (одну ингаляционную дозу распылить в полость рта при задержке дыхания, одну таблетку/капсулу положить под язык, капсулу предварительно раскусить, не глотать); освободить шею и обеспечить поступление свежего воздуха (открыть форточки или окно).
• Если через 5-7 мин. после приема ацетилсалициловой кислоты (аспирина) и нитроглицерина боли сохраняются необходимо в обязательном порядке вызвать бригаду скорой медицинской помощи и второй раз принять нитроглицерин.
• Если через 10 мин после приема второй дозы нитроглицерина боли сохраняются, необходимо в третий раз принять нитроглицерин.
• Дать больному успокоительное средство (пустырник или валериану). В комнате должна быть тишина, не давать возможности нервничать больному человеку.
• Если после первого или последующих приемов нитроглицерина появилась резкая слабость, потливость, одышка, необходимо лечь, поднять ноги (на валик и т.п.), выпить 1 стакан воды и далее, как и при сильной головной боли, нитроглицерин не принимать.

Телефоны «Горячей линии» по вопросам Льготного Лекарственного Обеспечения
Министрество здравоохранения Хабаровского края (4212) 402-201, пункт голосового меню 4
режим работы с 09.00 по 18.00
по вопросам наличия лекартсвенных препаратов в аптечной сети ХКГУП «Фармация»
(4212) 46-18-94
Терапевтическое отделение №1 (4212) 30-74-57
Терапевтическое отделение №2 (4212) 36-09-03
Терапевтическое отделение №4 (4212) 22-01-09
Отвественный по вопросам ЛЛО, заместитель главного врача по лечебной части
(4212) 37-42-37
Телефоны «Горячей линии» по вопросам противодействия
коррупции в сфере здравоохранения
Министрество здравоохранения Хабаровского края (4212) 30-82-19
УВД по Хабаровскому краю (4212) 38-11-92
СУ СК РФ по Хабаровскому краю (4212) 73-21-21
Телефоны «Горячей линии» МЗ Хабаровского края
Запись на прием к врачу в электронном виде: (4212) 91-05-05
Оказание высокотехнологичной медицинской помощи и лечение за пределами России: (4212) 402-000 (доб 2798#)
Организация лекарственного обеспечения: (4212) 402-201
Телефоны «Горячей линии» министерства социальной защиты
населения Хабаровского края
По вопросам доступности объектов и услуг для граждан, имеющих инвалидность:
(4212) 32-76-30
Первая помощь при инфаркте миокарда

Министерство здравоохранения Астраханской области
ГБУЗ АО «Центр медицинской профилактики»

ПАМЯТКА ДЛЯ НАСЕЛЕНИЯ
ПЕРВАЯ ПОМОЩЬ ПРИ ИНФАРКТЕ МИОКАРДА
 ИНФАРКТ МИОКАРДА – это гибель участка сердечной мышцы, обусловленная её длительной ишемией вследствие спазма или тромбоза коронарных артерий. Одним из характерных признаков инфаркта миокарда является страх смерти.
ИНФАРКТ МИОКАРДА – это гибель участка сердечной мышцы, обусловленная её длительной ишемией вследствие спазма или тромбоза коронарных артерий. Одним из характерных признаков инфаркта миокарда является страх смерти.
СИМПТОМЫ ИНФАРКТА МИОКАРДА
- Длительная интенсивная сжимающее-давящая боль в левой половине грудной клетки, может
отдавать в руку, плечо, шею, спину, область лопаток, нижнюю челюсть и желудок.
- Боль продолжается и после приёма нитроглицерина.
- Возникает страх смерти, человек бледнеет, появляется холодный пот.
- Обморочное состояние.
Далеко не всегда болезнь проявляется такой классической картиной. Человек может ощущать лишь дискомфорт в груди или перебои в работе сердца. В ряде случаев боль вообще отсутствует. Кроме того, встречаются нетипичные случаи инфаркта миокарда, когда заболевание проявляется затруднением дыхания с одышкой или болью в животе, тошнотой, рвотой, расстройствами пищеварения.
При наступлении этих симптомов нужно вызвать «СКОРУЮ МЕДИЦИНСКУЮ ПОМОЩЬ»
(желательно специализированную кардиологическую или реанимационную бригаду)!
103 или 03 – со стационарного телефона 112 – с мобильного телефона
ЧТО НУЖНО ДЕЛАТЬ ДО ПРИЕЗДА СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ:
- Исключить физическую нагрузку, не ходить, не курить, не принимать пищу до приезда врача.
- Снять или расстегнуть стесняющую дыхание одежду.
- Открыть окно или включить кондиционер, чтобы обеспечить поступление свежего воздуха.
- Лечь в постель с приподнятым изголовьем или сесть (лучше в кресло с подлокотниками), чтобы верхняя часть туловища была приподнята.
- Принять полтаблетки (0,25г) ацетилсалициловой кислоты (аспирина) – таблетку разжевать, не глотать, оставить всасываться под языком. Одновременно под язык положить таблетку нитроглицерина (капсулу, дозу спрея). Повторно нитроглицерин можно давать с интервалом 15-20 минут. Нитроглицерин не рекомендуется применять в том случае, когда инфаркт миокарда сопровождает пониженное артериальное давление.
- При паническом состоянии нужно принять успокаивающее – валериану, либо корвалол.
При подозрении на остановку сердца (отсутствие сознания, дыхания, пульса на сонных артериях, артериального давления) следует незамедлительно приступить к реанимационным мероприятиям. Чтобы спасти человека у Вас есть 3-5 минут, для этого запомните алгоритм действий:
- Для запуска остановившегося сердца с высоты 30-40 см от груди больного наносится сильный удар в грудь ребром ладони, сжатой в кулак (прекардиальный удар). После прощупайте пульс на сонной артерии. Если его нет – переходите к непрямому массажу сердца и искусственному дыханию.
- Подложите под шею больного валик, сооружённый из подручных предметов. Максимально закиньте голову больного назад. При необходимости очистите салфеткой ротовую полость.
- Примерно 15 нажатий на грудь должны чередоваться с двумя полными выдохами в рот или нос. Периодически проверяйте пульс на сонной артерии.
- Спасательные мероприятия следует продолжать до приезда скорой помощи. После прибытия бригады скорой помощи, предоставьте медикам возможность сделать всё необходимое.
ПОМНИТЕ, что инфаркт миокарда можно предотвратить!
Чтобы избежать развития болезни, необходимо своевременно проходить обследование сердечно-сосудистой системы и наблюдаться у врача-кардиолога.
Материал подготовлен отделом подготовки и тиражирования
медицинских информационных материалов «ЦМП» — 2020 г.
Лечение инфаркта миокарда

Основным профилем Чеховского сосудистого центра является диагностика и терапия заболеваний сосудов, сердца. Мы на профессиональном уровне проводим лечение острого инфаркта миокарда в стационаре с помощью продвинутых безболезненных технологий и современных методик.
В нашем центре работают дипломированные специалисты с большим опытом работы, что позволяет справляться с различными заболеваниями сердца и сосудов. Мы осуществляем успешное лечение инфаркта миокарда в остром периоде. Используемые в центре инновационные методы дают возможность добиваться положительного результата для каждого пациента.
Инфаркт миокарда требует современного лечения, так как является проявлением ишемической болезни сердца в острой форме и может привести к крайне негативным последствиям, вплоть до летального исхода. Зачастую пациенты при недомоганиях в области сердца не обращаются к врачу-кардиологу, оправдывая недомогание стрессами и пытаясь самостоятельно справиться с болями. Или же не воспринимают отдающие в спину или плечо боли как признак проблем кардиологического характера.
Потому часто состояние критической ишемии требует не только стационарной терапии, но хирургического вмешательства. При недомоганиях в загрудинной области и признаках недуга, обязательно следует обратиться к врачу: у нас оказывается помощь в лечении пациентов с инфарктом миокарда на различных стадиях.
Инфаркт миокарда — это острое проявление ишемии, развивающееся вследствие ограничения или полного отсутствия питания определенного участка сердца. Происходит вследствие атеросклеротического сужения артерий: образовавшиеся отложения разрастаются в бляшку, которая из-за повышенного давления крови, возникшего по причине нарушения кровотока, может увеличиваться в размерах, не давая проходить крови, или разрушаться.
В результате просвет в артерии может сузиться или полностью закрыться из-за тромбообразования. Кровь и кислород в не поступают в поврежденные районы, в тканях сердца образуются некротические участки, где клетки отмирают, наступает острая фаза болезни. Потому крайне важно проводить своевременное лечение инфаркта миокарда в стационаре под наблюдением профессиональных кардиологов.

Признаки инфаркт миокарда
Острый инфаркт с типичными сильными болями наблюдается довольно часто, потому специалист способен своевременно оказать медицинскую помощь и провести соответствующую терапию после диагностирования заболевания.
Существует ряд отличий признаков инфаркта миокарда у женщин, лечение в таком случае отягчается необходимостью точной постановки диагноза. Симптомы могут быть атипичными, то есть наблюдаются не столь выраженные и интенсивные боли в области сердца, нарушение сна и слабость за несколько дней до приступа.
Согласно статистике, у мужчин инфаркт диагностируется чаще. И в большинстве случаев, симптомы инфаркта миокарда у мужчин, как и его лечение, совпадают с женскими.
Основным признаком заболевания является сильная боль жгучего, режущего или острого характера, иногда ощущаемая как раздирающая, накатывающая приступами. Сначала она проявляется в области загрудины, отдавать может в руку и даже челюсть. Также сопутствуют слабость, паническое состояние, нехватка воздуха, скачки температуры, расстройство желудка.
Лечение инфаркта миокарда в клинике, специализирующейся на заболеваниях сердца и сосудов, дает высокие шансы на восстановление после приступа.
Диагностика

Заболевание сложно перепутать с другими в большинстве случаев, за исключением стенокардии. Для постановки точного диагноза проводятся процедуры:
- Электрокардиография.
- Эхокардиография.
- Анализ крови.
- Коронарография.
Диагностика и лечение инфаркта миокарда требуют точности и оперативности – для этого у нас работают лучшие хирурги с опытом рентгенэндоваскулярных и ультразвуковых исследований на современном оборудовании.
Лечение инфаркта миокарда в остром периоде
Пребывание в стационаре должно начаться максимально быстро после приступа, это позволит минимизировать негативные последствия и сократить реабилитационный период. Купирование последствий приступа может заключаться только в оказании скорой медицинской помощи, при этом реабилитационный период затягивается на месяцы в особо сложных случаях.
- Период до госпитализации, когда оказывается первая помощь.
- Госпитализация.
- Период реабилитации.
- Диспансерное наблюдение и амбулаторное лечение.
Как правило, на первом этапе лечения инфаркта миокарда применяется терапия, устраняющая аритмию и вероятность образования новых тромбов.
Чеховский сосудистый центр обладает всем необходимым и современным оснащением, а также штатом высококвалифицированных сотрудников для оказания комплексной помощи пациентам, включая хирургическое лечение инфаркта миокарда.
В нашей клинике проводится лечение инфаркта миокарда в остром периоде безоперационными и операционными методами.
- Балонная ангиопластика – малоинвазивная эндоваскулярная операция на сосудах, используется для восстановления проходимости крови.
- Стентирование — один из наиболее эффективных способов расширения сосудов и устранения угрозы повторного тромбообразования: в процессе коронарной ангиопластики в просвет артерии устанавливается стент, препятствующий повторной закупорке. Его проводят в первые часы после приступа. Достоинством такой операции является малая травматичность, так как при ее проведении делают небольшой прокол, через который вводят катетер в сосуд под местной анестезией.
- Иногда единственный вариант, при котором возможно спасти сердце – это немедленное оперативное вмешательство, а именно аортокоронарное шунтирование.
Таким образом, любой вариант лечения инфаркта миокарда проходит в стационаре, под наблюдением медперсонала. Особенно важен для реабилитации пациентов комфорт и уютная атмосфера в палатах для поддержания их психоэмоциональной стабильности. Мы предоставляем питание, уход за больными, обеспечиваем все необходимые условия.
Лечение пациентов с инфарктом миокарда – длительный и сложный процесс, последствия которого останутся с человеком навсегда, поэтому не следует запускать болезнь, игнорируя серьезные недомогания с болями в области сердца, особенно сопровождаемые слабостью, тошнотой. Необходимо сразу обратиться к кардиологу.
Стоимость лечения инфаркта миокарда в клинике
Мы выполним диагностику и подберем оптимальную схему лечения для каждого отдельного случая. У нас Вы можете получить стационарное лечение инфаркта миокарда с гарантией качества предлагаемых услуг, высокой квалификацией всех сотрудников, доброжелательным отношением к пациентам и умеренной стоимостью. Подробнее о ценах на наши услуги вы можете узнать из прайса или позвонив по телефону в ЧСЦ.