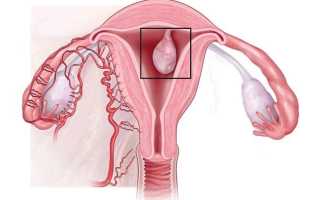
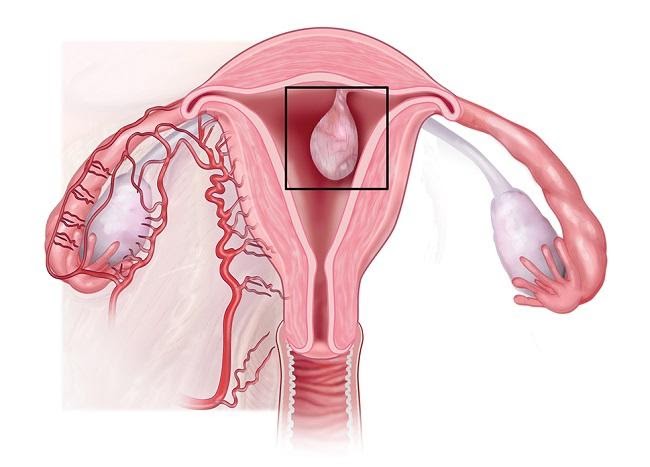
Кисты эндоцервикса нормальные размеры и когда необходимо лечение
Киста эндоцервикса
Классифицируются кисты эндоцервикса следующим образ ом:
- Единичные кисты – наиболее часто встречающаяся патология. Достигая больших размеров, влияют на репродуктивные функции, могут перекрывать проходной канал.
- Множественные кисты – наличие двух и более образований на полости матки. Не несут особого вреда здоровью, редко увеличиваются в размерах.
- Мелкие кисты выделены в отдельную группу, так как они образуются исключительно на месте рубцевания, например, после заживления эрозии шейки матки.
Причины
Поскольку кисты эндоцервикса – это часто встречающа яся патология, причины ее появления хорошо изучены медициной. Наиболее распространенные из них:
- Процесс заживления эрозии шейки матки (образование рубцов).
- Механические травмы матки.
- Попадание в цервикальный канал клеток эндометрия (при эндометриозе).
- Воспалительные процессы, протекающие в маточных трубах, яичниках, придатках (сальпингит, цервицит).
- Лейкоплакия и кольпит шейки матки.
- Закупорка протоков.
- Инфекционные заболевания: цитомегаловирус, вирус папилломы человека.
- Использование внутриматочной спирали.
Симптомы
- Ощущение распирания, давления, присутствия инородного тела во влагалище.
- Болевые ощущения внизу живота.
- Кровотечения не связанные с менструальным циклом, которые проявляются после механического воздействия, например, полового акта.
- Сбой менструального цикла в результате сужения цервикального канала.
- Проблемы с зачатием, бесплодие.
Диагностика
При проявлении каких-либо выше перечисленных симптомов женщине необходимо записать на прием к врачу-гинекологу.
Консультация врача- гинеколога относительно диагностики кисты эндоцервикса состоит из:
- Стандартного осмотра с зеркалом или расширенной кольпоскопии, позволяющей изучить шейку матки с помощью кольпоскопа (микроскоп оптикой высокого разрешения).
- УЗИ шейки матки или полное УЗИ органов малого таза.
- Онкоцитология.
- ПАП-мазок.
- Исследование на урогенитальную инфекцию.
Лечение
Небольшие кисты эндоцервикса не подлежат удалению или лечению, если они не мешают нормальной жизнедеятельности пациентки. В ином случае, если патология хорошо просматривается и представляет потенциальную угрозу для здоровья женщины, рекомендуют удаление новообразования.
- Радиохирургический метод применяется, если есть воспалительный процесс в железах. Метод заключается в удалении жидкости путем прокалывания и дренирования. При этом стенки капсулы остаются в полости матки.
- Радиоволновой метод удаления кисты проводится под местным наркозом. Его плюсы заключаются в полном удалении кисты.
- Лазерное удаление практикуют, если киста хорошо видна при осмотре с помощью зеркала. Лазером удаляют кисты, которые расположены ближе к влагалищному сегменту.
- Криотерапия – метод, которым удаляют кисты, расположенные довольно глубоко по цервикальному каналу. Метод заключается в использовании жидкого азота, который воздействует на кисту низкими температурами.
- Хирургическая операция назначается, когда киста соп ровождается осложнениями в виде опухолевого или воспалительного п роцесса.
Профилактика
Профилактика кисты эндоцервикса заключается в:
- В плановом посещении гинеколога 2 раза в год. Женщинам со спиралью осмотр рекомендуется проводить 3-4 раза в год.
- Своевременном лечении воспалительных и инфекционных заболеваний.
- Правильном подборе гигиенических средств.
Киста эндоцервикса не относится к новообразованиям, которые лечатся медикаментозно, но на ранних стадиях врач-гинеколог может порекомендовать гомеопатические препараты для исключения ее прироста.
УЗИ органов малого таза у женщин трансвагинально
Трансвагинальное УЗИ – один из самых информативных методов исследования органов малого таза женщины. Этот способ диагностики подразумевает использование специального влагалищного датчика.
Он применяется для исследования заболеваний матки, других гинекологических болезней, урологических проблем. Также он незаменим для проведения УЗИ на ранних сроках беременности.
В каких случаях назначают трансвагинальное исследование?
Этот способ ультразвукового исследования значительно расширил возможности диагностики заболеваний женских половых органов, в том числе матки.
Его могут назначить гинеколог или хирург при следующих показаниях:
- У девушки есть кровянистые выделения, но она уверена, что это не менструация.
- Женщина ведёт активную половую жизнь в течение шести месяцев, но не может забеременеть.
- Внизу живота ощущает боли, но не в те дни, когда есть месячные.
- Если менструация слишком длинная или короткая, в норме она длится от 3 до 7 дней.
- При определённых условиях трансвагинальное УЗИ назначается в рамках ежегодного профилактического осмотра.
Единственным противопоказанием к проведению этой процедуры может являться только девственность девушки. В таких случаях используют обычное абдоминальное УЗИ или проводят осмотр через прямую кишку. Также не стоит забывать, что трансвагинальное УЗИ запрещено во втором и третьем триместрах беременности.
Какие болезни может диагностировать данная процедура?
Этот метод ультразвукового сканирования поможет врачу точно определить насколько здорова женская половая система, матка, яичники и маточные трубы. Также она часто используется для диагностики патологий беременности.
С помощью такого сканирования можно обнаружить такие заболевания и особенности развития:
- Киста яичников.
- Эндометриоз.
- Маточную и внематочную беременность.
- Воспалительные процессы.
- Наличие патологических жидкостей – крови или гноя в маточных трубах.
- Маточная миома.
- Полипоз эндометрия.
- Частичный или полный пузырный занос.
- Разные виды опухолей: доброкачественные и злокачественные.
- Хорионэпителиому.
- Разрыв кист яичника или рак яичников.
- Жидкость в малом тазу женщины.
УЗИ, проведённое таким способом, также поможет женщине узнать когда она готова к зачатию, для этого достаточно проследить за развитием яичников.
Если во время процедуры ввести в маточные трубы специальное контрастное вещество, то можно с лёгкостью увидеть проходимы ли они. Этот метод является незаменимым при лечении бесплодия. Также только он способен уловить сердцебиение ребёнка на сроке от 5 недель беременности.
Особенности трансвагинального метода ультразвуковой диагностики Этот способ исследования органов малого таза намного более точен и информативен, чем обычное УЗИ через брюшную полость. Более подробные результаты можно получить благодаря тому, что ультразвуковой датчик отделён от исследуемых объектов только стенкой влагалища, которая имеет небольшую толщину. Такое гинекологическое исследование матки и других органов малого таза очень упрощает постановку диагноза, его делают очень часто, при необходимости многократно. Датчик выглядит как пластиковый стержень длиной около 12 см, диаметр его составляет 3 см, рукоятка обычно скошена, а на конце имеется специальный канал с иглой для проведения биопсии.
Как проводится трансвагинальное УЗИ?
Вы снимаете всю одежду ниже пояса, ложитесь на кушетку, сгибаете ноги в коленях и разводите их в стороны. В такой же позе проводится любое гинекологическое исследование или осмотр. Врач надевает на датчик презерватив и смазывает его специальным гелем, который выполняет две функции: устраняет воздушное пространство между датчиком и органами, и служит смазкой для лучшего проникновения.
Вагинальный датчик, или как его ещё называют трансдюсер, аккуратно и медленно вводят во влагалище. Благодаря отсутствию резких движений и небольшой глубине проникновения процедура не должна вызвать неприятных и болезненных ощущений у женщины. На экране отображаются исследуемые органы, врач фиксирует необходимые данные. Процедура длится не более 5 минут.
Как подготовиться к трансвагинальному исследованию?
Такое УЗИ делают только по назначению врача, чаще всего гинеколога. Подготовка к нему почти не требуется, это гинекологическое исследование органов малого таза, в том числе матки, можно провести в любой день.
Если перед обычным УЗИ через брюшную полость нужно наполнять мочевой пузырь, то трансвагинальное УЗИ делают на пустой мочевой пузырь. Стоит не пить за час до процедуры, при необходимости врач может попросить вас сходить в туалет. Небольшая подготовка нужна только в том случае, если женщина страдает повышенным газообразованием.
Чтобы уменьшить метеоризм, необходимо примерно за час до УЗИ выпить Эспумизан или Смекту.
Какие дни менструального цикла подходят для процедуры?
Подготовка к проведению этого исследования заключается ещё и в выборе подходящего дня цикла. Насколько точными будут показания датчика зависит от того, как давно уже женщины была последняя овуляция.
Она обычно происходит с 12 по 14 день после менструации, а после её завершения состояние органов малого таза значительно изменяется. Таким образом, организм девушки готовится к возможному зачатию. Трансвагинальное УЗИ в области матки и таза преимущественно проводят в первые дни цикла, сразу после окончания менструаций.
То есть рекомендовано выбирать с 5 по 8 день цикла, если речь идёт о плановом сканировании. Если же врач подозревает, что у женщины эндометриоз матки, то процедура переносится на вторую часть цикла.
Если есть воспалительные заболевания органов малого таза, или нужно проследить динамику развития фолликулов, то процедуру проводят несколько раз за один цикл. Если же у девушки начались кровотечения, которые точно не являются месячными, то УЗИ делают экстренно в любой день.
Результаты трансвагинального исследования: оценка и анализ
Квалифицированный врач, получив результаты УЗИ-диагностики, способен быстро установить точный диагноз и выбрать оптимальный и эффективный способ последующей терапии.
Во время обследования оцениваются следующие показатели:
Положение и размеры матки. У большинства женщин матка имеет небольшой наклон впереди – это абсолютная норма. Иногда наблюдается отклонение матки назад, или «загиб матки», что условно принято считать отклонением от нормы. Такое положение может препятствовать наступлению долгожданной беременности и требует индивидуальных рекомендаций гинеколога.
Размеры матки зависят от возраста женщины, количества беременностей и родов, индивидуальных анатомических особенностей организма. В норме размеры матки составляют около 70х60х50 мм (у рожавших женщин), 50х50х45 мм (у нерожавших). Значительное увеличение размеров требует наблюдения – как правило, это говорит о патологическом состоянии.
При развитии миомы – доброкачественной опухоли, развивающейся из мышечной ткани – требуется оперативное вмешательство или длительное медикаментозное лечение с постоянным наблюдением. Уменьшение размеров матки встречается относительно редко и свидетельствует об аномалии недоразвития этого органа.
Толщина внутреннего слоя матки. Внутренний слой матки – эндометрий – имеет разные показатели нормы, зависящие от фазы месячного цикла. В первой фазе, соответствующей 3–4 дням цикла, эндометрий восстанавливается после менструации, и к 5–7 дню (началу второй фазы) достигает 3–6 мм.
В середине цикла, во время овуляции, толщина слоя разрастается до 10–15 мм, постепенно увеличиваясь к началу месячных до 12–20 мм. Состояние эпителиального слоя должно соответствовать дню исследования, в противном случае можно заподозрить развитие воспаления.
Структура матки или ее эхогенность (стенок и полости). У здоровой женщины структура однородная, матка имеет ровные четкие границы. Гиперэхогенные включения, зафиксированные при наблюдении, свидетельствуют о наличии новообразований.
Шейка матки. В норме шейка матки имеет размер до 40х30 мм, имеет однородную структуру. Эндоцервикс – канал шейки матки – заполнен слизью (однородной жидкостью) и не более 3 мм в диаметре.
Наличие свободной жидкости в малом тазу. Незначительное количество жидкости в малом тазу у здоровой женщины наблюдается после овуляции, т.е. разрыва фолликула. В другие дни свободной жидкости быть не должно – подобная «находка» может говорить о воспалении яичников вследствие инфекционного заболевания.
Размеры и контуры яичников. Нормальные размеры яичников у женщин до 37х30х22 мм, левый и правый могут незначительно различаться. Объем яичников не должен превышать 10 см3.
Увеличенные размеры могут быть не только индивидуальной анатомической особенностью, но и признаком воспаления или развития поликистозного синдрома. Контуры здоровых яичников четкие, хорошо визуализируются и неровные, за счет формирования фолликул.
Фаллопиевы трубы. На УЗИ трубы определяются чаще при наличии патологических изменений – воспаления или внематочной беременности. Для наблюдения состояния маточных труб может применяться УЗИ с введением контрастного вещества, которое позволяет оценить их проходимость.
Copyright 2005-2019 © Клиника «Лека-Фарм»
Сайт носит информационный характер и не является публичной офертой. Стоимость товаров/услуг, их наличие и подробные характеристики уточняйте у представителей (администраторов) медицинского центра, используя средства связи, указанные на Сайте.
Полипы эндометрия
Полипы эндометрия (внутренней оболочки матки) — это доброкачественные новообразования эндометрия, которые развиваются вследствие разрастания клеток внутреннего эпителиального слоя матки. Они всегда прикрепляются к телу матки с помощью ножки, в которой располагаются сосуды; по ним происходит питание и кровоснабжение этого патологического выроста. Маточные полипы могут быть одиночными, а могут получить множественное распространение.
Полипы с высокой частотой встречаются у женщин с необъяснимым бесплодием (15,6-32%), эндометриозом (36-46,7%) и привычным невынашиванием беременности (15-50%).
Такие новообразования появляются у женщин любого возраста — у молодых девушек и у пожилых женщин. Несмотря на такой широкий возрастной диапазон, выделены 2 основных теории возникновения полипов – из-за гормонального «сбоя» или из-за хронических воспалительных процессов в женских половых органах, механических повреждений эндометрия. Предрасполагающими факторами являются наличие у женщины ановуляторных (без овуляции) менструальных циклов, гипертонии, ожирения, прием некоторых лекарственных препаратов (тамоксифен, частое использование средств экстренной контрацепции).
Виды полипов
Полипы в полости матки бывают железистые (состоят из железистого эпителия), железисто-фиброзные (состоят из железистого эпителия и соединительной ткани) и фиброзные (состоят из соединительной ткани). Клетки полипа могут претерпевать изменения: иногда внутри полипа может замедляться кровообращение, могут быть локальные кровоизлиянии, что в общей сложности приводит к отмиранию клеток тела полипа и возникновению воспаления. В этом случае речь идет об аденоматозном полипе, который относят к предраковому состоянию. Отдельную группу составляют плацентарные полипы, которые формируются из остаточных фрагментов плаценты (после родов). Такие образования сопровождаются длительными обильными кровотечениями, что может стать причиной острого воспаления тела матки. Какой именно полип, то есть его гистологический тип, возможно выяснить только после его удаления и проведения гистологического исследования удаленной ткани.
Симптомы полипа эндометрия
Полипы небольших размеров могут не вызывать никаких жалоб. В других случаях могут наблюдаться кровянистые выделения из влагалища после окончания месячных (через 2-3 дня) или в середине цикла. Иногда женщина отмечает появление неприятных ощущений во время половых контактов или кровянистые выделения после них. Боли схваткообразного характера и бесплодие характерны при наличии больших полипов (более 2 см в диаметре). Большой полип препятствует имплантации эмбриона. Клиническая картина зависит не только от типа полипа эндометрия (железистый, железисто-фиброзный или фиброзный) и его размеров, но и от общего состояния здоровья женщины, её возраста, наличия других заболеваний, в том числе и хронических.
Чем опасен полип эндометрия?
Бесплодие.Полипы могут блокировать устье маточной трубы, что приводит к нарушению ее проходимости и проблемам с зачатием. Большие полипы являются механическим препятствием для прикрепления эмбрионов к эндометрию. Имплантация также может нарушаться вследствие влияния иммунологических факторов и воспалительной реакции на состояние слизистого слоя матки. Патологические разрастания в самой полости матки создают трудности в развитии и поддержании беременности. Это приводит к постоянным выкидышам, особенно на ранних стадиях беременности.
Кровотечение. Постоянные кровянистые выделения, которые могут наблюдаться при полипах эндометрия, приводят к развитию анемии. При резком сильном кровотечении может упасть давление, произойти обморок. Значительно ухудшает состояние присоединение тянущих или схваткообразных болей.
Рак. Хотя полипы относятся к доброкачественным образованиям, но внутри самого полипа может образоваться гиперплазия и раковое перерождение ткани.
Диагностика полипа эндометрия
Обычно полип эндометрия обнаруживается при рутинном УЗИ органов малого таза. В редких случаях, когда полип расположен в трубном углу полости матки, врач может не обнаружить полип по УЗИ. Для большей информативности УЗИ следует проводить на 5-7-й день менструального цикла, то есть после окончания менструации. Эндометрий в этой фазе имеет минимальную толщину, что позволяет наиболее достоверно выявить полип, выяснить его величину и локализацию.
В некоторых случаях используют гистерографию (рентген с контрастированием полости матки). Порой, врач находит полип случайно во время гистероскопии — визуального обследования полости матки с помощью камеры и специального инструмента-гистероскопа. Это самый достоверный метод обнаружения полипа, позволяющий точно определить его локализацию и величину, а также оценить состояние слизистой шеечного канала и стенок полости матки, устья маточных труб и наличие другой патологии (эндометриоидных ходов при аденомиозе, миоматозных узлов). Благодаря гистероскопии возможно прицельное иссечение полипа с контрольным осмотром полости. Длительность манипуляции вместе с удалением разрастания занимает обычно не более 15-20 минут. Гистероскопия проводится в дневном или круглосуточном стационаре, где есть возможность выполнения внутривенной анестезии.
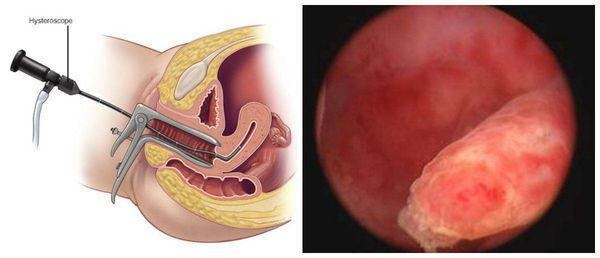
Более современным диагностическим методом является офисная гистероскопия, при которой гистероскоп имеет меньший диаметр, что позволяет проводить исследование без расширения цервикального канала, а соответственно, без использования анестезии. Благодаря этому, офисную гистероскопию возможно проводить в амбулаторных условиях.
Лечение полипа
Стоит помнить: независимо от величины полипа и возраста пациентки, необходимо наблюдение специалиста. Учитывая, что гиперпластические процессы эндометрия являются гормонально зависимыми заболеваниями, необходимо исследование гормонального фона и коррекция выявленных нарушений.
В большинстве случаев необходимо удаление полипа. Наиболее предпочтительным способом удаления является гистероскопия с прицельной полипэктомией. Это помогает полностью удалить полип, а также произвести контрольный осмотр полости матки. Такой метод способствует снижению частоты рецидивов. Ткань, полученная из шеечного канала и полости матки, направляется на гистологию, что позволяет установить морфологическую природу иссечённого полипа. В зависимости от морфологического типа полипа, врач решает, есть ли необходимость в гормональном лечении после операции.
Все лечебные процедуры рекомендовано проводить до планирования беременности естественным путем или до планируемого цикла ВРТ. Если полип эндометрия обнаружен во время цикла ВРТ, необходимо провести сегментацию цикла ЭКО с криоконсервацией эмбрионов, полипэктомией и последующим переносом размороженных эмбрионов.
Кисты эндоцервикса нормальные размеры и когда необходимо лечение
- Главная
- О центре
- Сотрудники
- Лицензии
- Фотогалерея
- Пациентам
- Этапы программы ЭКО
- Вопросы и ответы
- Услуги
- ЭКО
- ИКСИ
- ВМИ
- УЗИ
- Цены
- Цены на программы ЭКО, ВМИ
- Тарифы центра
- Контакты
- 8 (800) 222 6027
- Главная
- О центре
- Сотрудники
- Лицензии
- Фотогалерея
- Пациентам
- Этапы программы ЭКО
- Вопросы и ответы
- Услуги
- ЭКО
- ИКСИ
- ВМИ
- УЗИ
- Цены
- Цены на программы ЭКО, ВМИ
- Тарифы центра
- Контакты
- 8 (800) 222 6027
УЗИ (ультразвуковое сканирование, сонография)

Стоимость УЗИ органов малого таза в нашем центре 2 500 руб.
Ультразвуковое сканирование (сонография, УЗИ) — позволяет получить изображения cтруктуры различных частей тела и органов в реальном масштабе времени посредством воздействия на эти части тела и органы высокочастотных звуковых волн. УЗИ относится к неинвазивным безболезненым методам исследования, не имеющим отношения к ионизирующему излучению. Позволяет диагносцировать и лечить различные заболевания.
Ультразвуковое исследование основано на принципе, который используют летучие мыши в полете или дельфины при плавании и ориентации в пространстве.
Когда датчик прижимается к коже, он направляет высокочастотные звуковые волны в тело. Эти звуковые волны отражаются от внутренних органов, жидкостей и тканей организма, а чувствительный микрофон в датчике регистрирует отраженные волны, которые мгновенно измеряются и отображаются на компьютере, который, в свою очередь, создает в режиме реального времени изображение на мониторе.
Ультразвуковое сканирование (сонография, УЗИ) — самый распространенный метод диагностики в гинекологии.
В настоящее время в гинекологии используются два способа сканирования: трансабдоминальный и трансвагинальный. Трансабдоминальный метод применяется для определение расположения органов малого таза, размеров матки и яичников, для исследования патологических образований больших размеров. Трансвагинальный метод применяется для оценки структуры миометрия, эндометрия, шейки матки, эндоцервикса, стромы и фолликулярного аппарата яичников, для выявления патологических образований малых размеров и их эхографической оценки, для исследования состояния параметрия.
Под УЗ контролем проводятся пункции (прокол стенки сосуда или какого-либо органа с лечебной или диагностической целью) или биопсии (прижизненный забор образца клеток или тканей из организма с диагностической целью для гистологического исследования) органа или ткани с очень высокой точностью попадания ( до миллиметров ) и наибольшей безопасностью. При этом применяются специальные иглы, имеющие ультразвуковые метки на конце. УЗИ обеспечивает наиболее безопасную траекторию проведения иглы.
Процедура УЗИ имеет огромное значение для диагностики таких заболеваний как :
- кисты ( фолликулярные, лютеиновые , параовариальные – часто не требующие хирургического лечения) или кистомы яичников ( доброкачественные опухоли яичников, требующие хирургического лечения)
- миома матки,
- непроходимость маточных труб (гидросальпинксы)
- эндометриоз яичников или тела матки ( аденомиоз)
- синдром поликистозных яичников
- патология эндометрия (полипы, гиперплазия, синехии)
- врожденные пороки развития внутренних половых органов
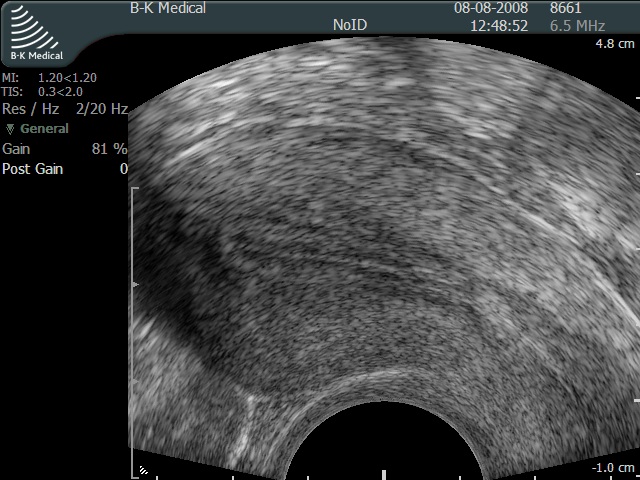
В норме матка имеет грушевидную форму. В ней различают шейку, тело и дно.
Ультразвуковое исследование матки включает определение трёх размеров тела матки: длины, передне-заднего размера и ширины, а также длины шейки матки.
Размеры матки у женщин репродуктивного возраста находятся в достаточно широком диапазоне и зависят от предшествующих беременностей и родов, в зависимости от фазы менструального цикла.
Средние рамеры длины тела матки 45-55 мм, ширина 45-50 передне-задний размер 30-35мм, структура миометрия эхографически однородна.

Размеры яичников в репродуктивном периоде подвержены индивидуальным колебаниям : их длина от 20-40 мм, ширина от 15-30 мм, толщина от 15-20 мм. Объем яичника в норме не превышает 8 см3. Появление фолликулов сопровождается увеличением размеров яичников. Примерно с 6 дня цикла фолликулы определяются, как жидкостные образования на фоне яичниковой стромы, увеличивающиеся на 2-3 мм в день. С 8 по 12 день определяется доминантный (лидирующий) фолликул, который достигает в среднем 18-22 мм в диаметре. Развитие остальных фолликулов в этот период останавливается.
При наступлении климакса размеры яичников уменьшаются, фолликулярный аппарат перестает определятся.
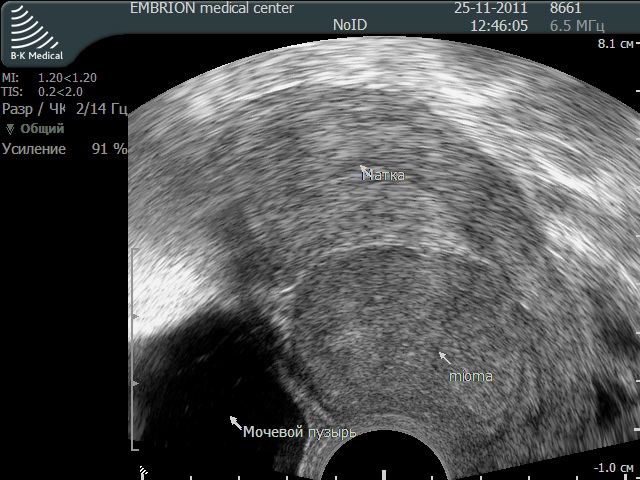
Миома матки — при УЗИ определяется увеличение размеров матки, появление в миометрии или полости матки структур c повышен-ной звукопроводимостью округлой или овоидной формы с ровными контурами.
Форму полости изменяют лишь субмукозные узлы( растущие в сторону полости матки) больших размеров.
При субмукозном росте узла всегда определя-ется деформированная полость матки с ровными контурами (независимо от размеров узла).

Желтое тело (corpus luteum) — временная желе-за внутренней секреции в женском организме, образующаяся после овуляции и вырабатывающая гормон прогестерон. Название жёлтое тело получило благодаря жёлтому цвету своего содержимого.
Под воздействием прогестерона слизистая оболочка матки (эндометрий) подготавливается к возможной беременности.
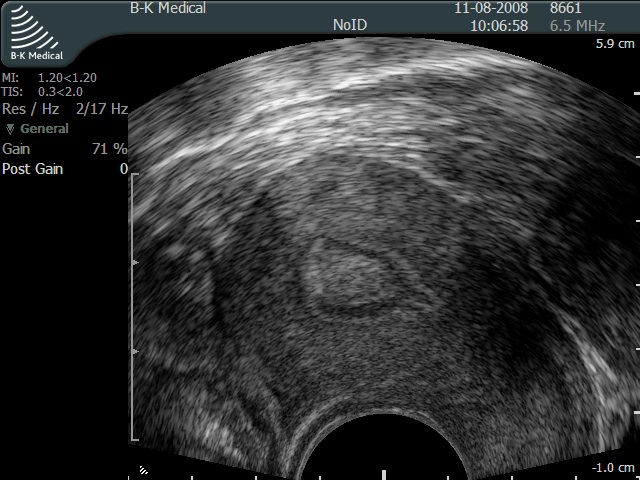
Полипы эндометрия — это очаговый вариант гиперплазии эндометрия. Выделяются следующие формы полипов эндометрия: железистые, железисто-фиброзные, фиброзные. В некоторых случаях полипы эндометрия приобретают характер аденоматозных, и тогда рассматриваются как предрак.
Данные эхоскопии в 80% случаев совпадают с данными гистологического исследования, что является очень высоким показателем. Особенно четко на эхограмме определяются железисто-фиброзные и фиброзные полипы.
Лечение полипов эндометрия, как правило, состоит в удалении полипа с последующим выскабливанием слизистой оболочки тела матки под контролем гистероскопии.

Анэмбриония – внутри плодного яйца отсутствует эмбрион за счет того, что он не сформировался или остановился в развитии на самых ранних стадиях. Беременность обычно нарушается до 6-ой недели. Причины — генетические (неправильный хромосомный набор у родителей или изменение структуры хромосом в ээмбрионе), острые вирусные или бактериальные инфекции на ранней стадии беременности, влияние радиации или токсических веществ на этапе закладки плода . Это раз-новидность замершей, или неразвивающейся, беременности, для которой характерно отсутствие эмбриона внутри плодного яйца. Только ультразвуковое исследование спо-собно обнаружить отсутствие эмбриона в плодном яйце или зафиксировать раннюю остановку его развития.
Обычно анэмбриония – явление случайное, у большинства женщин в дальнейшем наступает нормальная беременность.
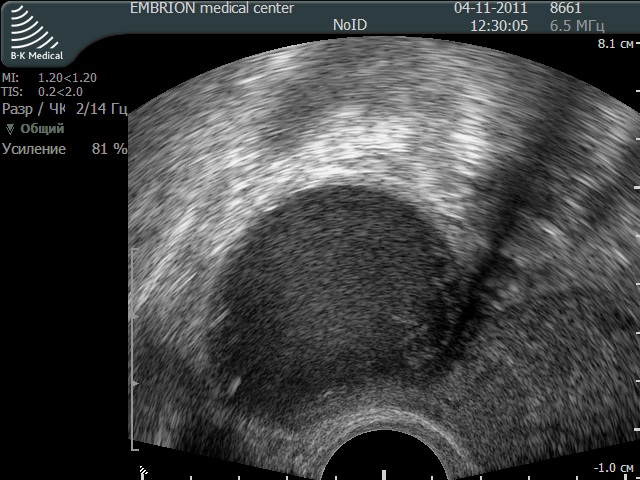
Эндометриоидные кисты развиваются у женщин в репродуктивном возрасте, имеют толстую стенку и наполнены густым темно-коричневым содержимым, похожим на жидкий шоколад (второе название – шоколадные кисты). Размер может достигать 10-12 см. Во время менструации эндо-метрий , выстилающий кисту начинает менструировать в полость кисты , что с одной стороны приводит к постепенному увеличению его размера , а с другой стороны образуются миклроперфорации ( мелкие дефектов) в стенке кисты, что сопровождается излитием содержимого кисты в брюшную полость. В результате — боли внизу живота, иногда довольно сильные, спаечный процесс в малом тазу , иногда нарушения менструального цикла и бесплодие.
Лечение эндометриоидных кист – только оперативное: вылущивание кисты по возможности с сохранением здоровой ткани яичников.

В норме во время менструального цикла эндометрий растет из росткового (базального) слоя только в сторону полости матки. При аденомиозе эндометрий растет в противоположном направлении и начинает местами внедряться в мышечную стенку матки. Различают очаговую форму( образуются очаги скопления эндометрия в миометрии) и диффузную форму аденомиоза ( просто внедрение эндометрия в стенку матки без образования очагов).
Акустические признаки аденомиоза:
- Увеличение матки преимущественно за счет передне-заднего размера, с ассиметрией и утолщением передней и задней стенок,
- Округлая форма матки,
- Появление кистозных полостей и очагов в миометрии, гетерогенность (неоднородность) эхоструктуры миометрия,
- Нечеткая граница между мио- и эндометрием — «зазубренность» в области этой границы.
- Узловая форма аденомиоза — основной акустический признак — отсутствие окружающей соединительнотканной капсулы ( в отличии от миомы матки).
Характерными признаками СПКЯ (синдром поликистозных яичников) при УЗИ являются:
- Множество (более 8-10 ) фолликулов 3-8 мм в диаметре в паренхиме яичников. Обычно фолликулы расположены по периферии, но могут пронизывать и строму яичника.
- Двусторонее увеличение обьема яичников ( более 9 см3).
- Отсутствие желтого тела.
- Утолщение капсулы яичника.
- Уменьшение передне-заднего размера матки.
Ультразвуковое сканирование органов малого таза показано при различных проблемах: маточных кровотечениях, нарушении менструального цикла, болях в животе.
С помощью УЗИ можно контролировать состояние эндометрия и яичников на различных стадиях менструального цикла; кроме того, Ультразвуковое сканирование органов таза, является необходимой процедурой при лечении бесплодия, при контроле лечения выявленных заболеваний в динамике.
УЗИ позволяет исключить изменения структуры тканей и возникновение патологических процессов в матке и яичниках на ранних стадиях заболевания.
Как развиваются кисты эндоцервикса на шейке матки?
Миомы, полипы, кисты и образования иного типа в женской репродуктивной системе – достаточно распространенное явление по причине значительной связи процессов разрастания тканей с гормональным фоном пациентки. А потому при минимальных гормональных сбоях происходит активизация быстрого деления клеток, в результате чего формируется более или менее доброкачественное новообразование. Они отличаются по гистологическому составу, строению, расположению и внешнему виду. В данном материале мы рассмотрим кисты эндоцервикса на шейке матки, которые встречаются достаточно часто.
- Определение
- Причины
- Симптомы
- Классификация
- Единичные
- Множественные
- Мелкие
- Диагностика
- Лечение
- Последствия
- Профилактика
Определение
Что такое эндоцервикс? Это слизистая оболочка, которая покрывает цервикальный канал (шейку матки), по строению во многом аналогичная маточному эндометрию. Иногда, также как и на маточном эндометрии, на эндоцервиксе формируются новообразования – кисты. Это встречается достаточно часто, особенно у женщин в старшем репродуктивном возрасте, которые в прошлом уже имеют детей. Хотя в последние года это состояние все чаще стало диагностироваться и у более молодых женщин.
Такие кисты бывают разного размера и формы, как единичными, так и множественными. Фото кисты приведено в материале.
Причины
Почему возникает данное состояние? Дело в том, что в цервикальном канале имеется множество желез, которые вырабатывают специфический шеечный секрет. По различным причинам одна из таких желез может закупориться. И в этом случае образуется киста. Таким образом, по своему анатомическую строению киста представляет собой полость или пузырек, заполненный шеечным секретом.
Повысить вероятность развития таких кист могут хронические воспалительные процессы в органах малого таза, плохое соблюдение гигиены, наличие заболеваний, передающихся половым путем, гормональные нарушения, генетическая предрасположенность.
Симптомы
Кисты эндоцервикса на шейке матки чаще всего никак не проявляются на протяжении достаточно долгого времени, однако при достижении ими значительных размеров, они могут формировать характерную клиническую картину, которая заставляет пациенток обращаться за помощью к врачу. В данной картине наблюдаются следующие симптомы:
- Нарушение цикла менструаций в результате значительного сужения или полного перекрытия цервикального канала;
- Мажущие выделения крови в ходе полового акта и несколько часов после него (при определенном расположении новообразований);
- Неприятные ощущения, ощущение инородного тела и даже боль в ситуациях, когда образование значительно вырастает;
- Болезненные ощущения малой интенсивности в области органов репродуктивной системы;
- Выделения крови незначительного объема вне месячных (в редких случаях).
Как видно из описания, клиническая картина не слишком необычная и характерна для множества гинекологических заболеваний. Потому основная роль в постановке диагноза отдается инструментальной диагностике.
Классификация
Это состояние классифицируется в зависимости от количества новообразований и их размеров. Большого значения для лечения размер новообразования и его особенности не имеют. Однако врачи широко используют такую классификацию для более точного описания состояния.
Единичные
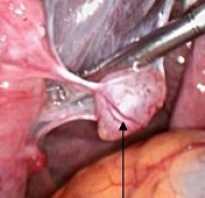
Единичными кистами называются те, что появляются в цервикальном канале по одной. При этом самих кист может быть одна, две или три, но они располагаются отдельно друг от друга, не группами. Обычно, с это достаточно крупные новообразования. Одна киста в шейке может достигать размера порядка 3 мм. Естественно, что при таком диаметре состояние доставляет значительный дискомфорт. Оно достаточно легко диагностируется, но плохо поддается лечению – обычно используются радикальные методы.
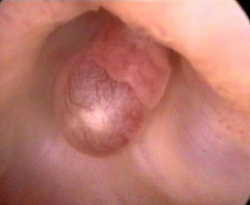
Киста эндоцервикса под увеличением
Множественные
Еще одна группа, выделяемая в зависимости от количества новообразований. Множественными эндоцервикальные кисты шейки матки называются тогда, когда их диагностируется сразу несколько штук. Они могут быть объединены как группами, так и быть распределены по каналу более или менее равномерно. Обычно, имеют малый диаметр по сравнению с предыдущим типом. Вызывают менее выраженную симптоматику и часто вовсе не причиняют дискомфорта. Диагностироваться могут случайно в ходе планового гинекологического осмотра.
Мелкие
В эту группу новообразования выделяют не в зависимости от их расположения и количества, а в зависимости от их размера. Хотя особенности расположения у такой группы кист также есть, основным диагностическим признаком, по которому их относят в эту группу, является очень маленький размер. Такие новообразования характеризуются диаметром от 1 до 2-3 мм. Чаще всего они локализуются группами, которых может быть одна или больше.
Диагностика
Зачастую, поставить диагноз можно уже при стандартном плановом гинекологическом осмотре с использованием зеркал. Чаще всего кисты расположены так, что видны без применения специального оборудования. Однако в ряде ситуаций необходимо провести кольпоскопию. Она помогает точно визуализировать наличие кист.
Иногда врач также может назначить УЗИ. Но делается это, обычно, в целях установления наличия или отсутствия сопутствующих патологий и кист в других частях репродуктивной системы женщины.
Лечение
Шейка матки с кистами эндоцервикса может препятствовать зачатию и доставлять существенный дискомфорт. Потому необходимо лечение. Оно осуществляется несколькими методами:
- Коагуляция кисты жидким азотом, криодеструкция;
- Дробление лазером – дорогой метод, потому малораспространенный;
- Радиохирургический метод выбирается при наличии воспалительного процесса в кисте, в ходе него полость прокалывается и жидкость выходит из нее;
- Дробление радиоволновым методом также мало распространено из-за его высокой стоимости.
Удалять образования целесообразно не всегда. Обычно, это делается только при очень крупных или множественных кистах.
Последствия
Кисты эндоцервикса шейки матки, в большинстве своем, не приводят к каким бы то ни было тяжелым последствиям. Хотя некоторые из них могут иметь тенденцию к активному росту, что ведет к усилению неприятной симптоматики. В редких случаях кисты вызывают осложнения следующих типов:
- Сложность с зачатием в результате снижения проходимости или полного перекрытия цервикального канала;
- Осложнения родового процесса – разрывы шейки матки, кровотечения;
- Разрыв кисты – болезненное и острое состояние, которое иногда требует срочного медицинского вмешательства.
Вероятность перерождения кисты в онкологическое новообразование отсутствует почти полностью.
Профилактика
Профилактические меры таковы:
- Отсутствие переохлаждений;
- Избегание незащищенных сексуальных контактов с сомнительными партнерами;
- Соблюдение личной гигиены на очень высоком уровне;
- Использование барьерной контрацепции;
- По возможности, избегание аборта или иного, в т. ч. лечебного вмешательства через шейку матки.
Важно также поддерживать в норме гормональный баланс, так как он влияет на активность выработки цервикальной слизи. Нужно поддерживать и сильный иммунитет. Это сведет к минимуму вероятность появления кист.
Кисты эндоцервикса — распространённое явление
Многие люди пугаются при слове киста, но это образование не является злокачественным и чаще всего не требует никакого лечения. Киста представляет собой доброкачественную опухоль или патологическую полость в органах и тканях, имеет стенку и содержимое.
Величина кист, строение их стенки и характер содержимого зависят от происхождения кист, давности их образования, локализации и др. Существуют сотни видов кист, которые могут возникать в организме.
Характеристика кисты эндоцервикса
Кисты эндоцервикса являются довольно распространенным явлением. Они представляют собой кистовидно расширенные железы эндоцервикса. Слизистая оболочка шейки матки, которая выстлана способным продуцировать слизь цилиндрическим эпителием, называется эндоцервиксом.
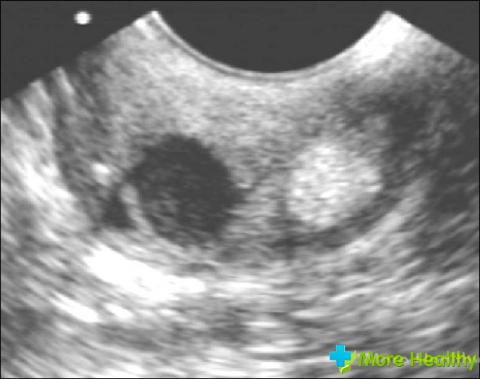
Кисты эндоцервикса образуются в результате закупорки выводных протоков желез и скопления под тонкой прозрачной капсулой густого сероватого цвета секрета в виде слизи. Могут встречаться единичные кисты, а могут располагаться мелкие кисты по всему цервикальному каналу. Они не несут никакой угрозы женскому здоровью.
Определить кисты эндоцервикса можно при помощи УЗИ шейки матки. Они практически не встречаются у молодых нерожавших женщин, и, наоборот, у большинства рожавших женщин обнаруживаются после 35 лет. Кисты эндоцервикса совершенно не влияют на возможность забеременеть и выносить ребенка.
Симптомы и причины появления кист эндоцервикса
Такие кисты обычно никак себя не проявляют: ни боли, ни дискомфорта женщина не ощущает. Изредка на наличие кист могут указывать кровянистые выделения перед месячными. В большинстве случаев они обнаруживаются только после осмотра врача.
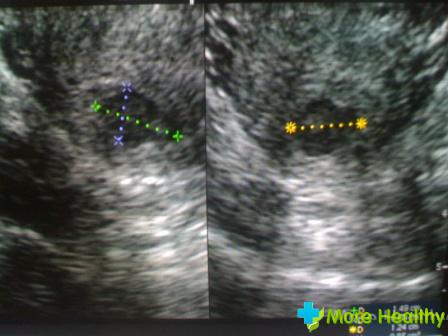
Образование кист эндоцервикса чаще всего происходит в результате ранее перенесенных воспалительных заболеваний половых путей – цервицитов, кольпитов. Кисты могут появиться и после процесса заживления или прижигания эрозии шейки матки. В некоторых случаях в таких кистах происходит накопление и размножение бактерий, вирусов. Впоследствии у женщины наблюдаются постоянные рецидивы воспалительных процессов.
Диагностика кист эндоцервикса
Методы диагностики кист эндоцервикса различны. Ультразвуковое исследование шейки матки является самым простым и доступным средством. Обнаружив анэхогенные образования эндоцервикса при УЗИ-обследовании (чаще всего они и являются кистами), врач уточнит диагноз при помощи других обследований: расширенной кольпоскопии, исследования мазка на инфекции, на онкоцитологию, по Папаниколау.
Расширенная кольпоскопия — один из высокоинформативных методов, который дает возможность поставить точный диагноз. Процедура представляет собой осмотр шейки матки при помощи специального микроскопа.
Онкоцитологическое исследование мазка для уточнения диагноза проводится во второй половине менструального цикла.
Исследование ПАП-мазка (мазка Папаниколау) дает возможность определить начальные стадии предраковых изменений в шейке матки.
После уточнения диагноза врач решит, требуется ли лечение или только наблюдение за кистами эндоцервикса. Чаще всего лечение не требуется.
Лечение кист эндоцервикса
В случае обнаружения при проведении обследования единичной кисты эндоцервикса, имеющей доброкачественное течение, лечение не осуществляется.
Если врач обнаружит, что киста воспалилась и сочтет, что она может послужить причиной инфицирования шейки матки, то назначит удаление кисты каким-либо методом. Удалять кисты можно только при отсутствии воспалительных гинекологических заболеваний.
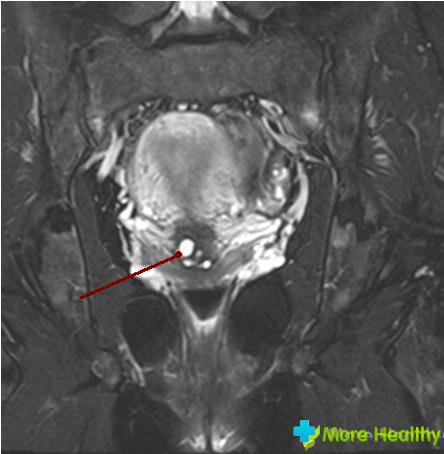
Обычно кисты, находящиеся близко к эндоцервиксу, удаляют при помощи радиоволн. Процедура проводится под местной анестезией. При радиохирургическом методе киста пунктируется, после чего происходит отток секрета. При этом методе происходит наименьшее травмирование, не формируются рубцы, процесс реабилитации проходит быстро.
Кисты, расположенные в непосредственной близости от влагалища, удаляют при помощи лазера. Глубоко расположенные кисты рекомендуется удалять при помощи криотерапии цервикального канала. Этот метод основан на воздействии низких температур с использованием жидкого азота. Проводится криотерапия сразу после менструации.
При осложнении кисты наличием хронического аднексита или обнаружении опухолевидных образований воспалительного характера проводится оперативное лечение.
В целях терапии рецидивирующих кист могут применяться гомеопатические средства, физиотерапевтические процедуры.
Кисты эндоцервикса являются доброкачественными образованиями и, как правило, не требуют лечения и оперативного вмешательства. Они могут иметь различную локализацию и степень выраженности. При необходимости лечения врач подбирает подходящий способ лечения, основываясь на результаты анализов и состояние здоровья женщины. Своевременное лечение воспалительных заболеваний половых органов позволит значительно уменьшить риск развития кист эндоцервикса.