Крапивница у взрослых – симптом опасных заболеваний
Об аллергии — почему нельзя шутить с крапивницей?
Слово «аллергия» знакомо, к сожалению, каждому человеку. Сам по себе термин аллергия означает извращённую, неправильную реакцию организма на тот или иной антиген, который в данном случае называется аллергеном.
Причины возникновения
Проявлений аллергии множество: это изменения со стороны кожи, слизистой носа, гортани, бронхов, глаз, эпителия желудочно-кишечного тракта, сосудистого русла. Риниты, бронхиальная астма, конъюнктивиты, дерматиты, крапивница – за множеством диагнозов, поставленных ребёнку или взрослому, может скрываться аллергическая причина. И, наоборот, такое известное проявление, как крапивница, может быть симптомом совсем не аллергических заболеваний.
Поэтому к аллергическим состояниям, даже принимая во внимание их всё большее распространение, которое принято связывать с ухудшением экологии и изменением качественного состава современных продуктов питания, ни в коем случае нельзя относиться легкомысленно.

Основной причиной клинических проявлений аллергии является выделение из так называемых «тучных» клеток биологически активных веществ, в первую очередь – гистамина. Эти вещества находятся в клетках в «хранилищах» — гранулах. При взаимодействии с причинно-значимым аллергеном происходит дегрануляция тучных клеток и выделение из них гистамина и других веществ.
Они вызывают: повышение проницаемости мелких сосудов с отёком окружающих тканей, спазм гладкой мускулатуры внутренних органов, в том числе и бронхов, а также увеличение секреции клеток и желёз. Поэтому у человека в ответ на действие аллергена появляется слезотечение, кашель, бронхоспазм, отёк кожи и подкожной клетчатки.
Аллергенов, которые являются причиной такой реакции, также великое множество. Ими могут стать продукты питания, пыльца растений, шерсть и выделения животных, частички эпидермиса, бактерии, вирусы, грибы, химические вещества бытового и небытового назначения и даже собственные ткани организма человека.
Типичные и нетипичные проявления аллергии
Основной признак, позволяющий отличить типичные и нетипичные проявления аллергических состояний – это время их проявления.
В том случае, если покраснение глаз, слезотечение, кашель, одышка, какие-либо кожные проявления возникли в первые минуты после контакта с новым антигеном, или, тем более, такое отмечается при контакте с «подозрительным» веществом уже не впервые, то с большой долей вероятности можно сделать вывод, что речь идёт об аллергической реакции.
Если же симптомы, напоминающие аллергическое заболевание, появляются у человека без чёткой взаимосвязи с чем-либо, на фоне респираторного заболевания, то даже при их абсолютной схожести с симптомами аллергических заболеваний такой вывод сделать нельзя.
Внимание, крапивница!
Одним из заболеваний, которое требует к себе повышенного внимания, как со стороны родителей, так и врачей, является, как ни странно, крапивница. Этот термин известен очень давно, и мало у кого хотя бы раз в жизни на теле не появлялись характерные волдыри, напоминающие ожог листьями крапивы. И, тем не менее, в последние годы во всём мире изучению крапивницы уделено повышенное внимание — и не просто так.
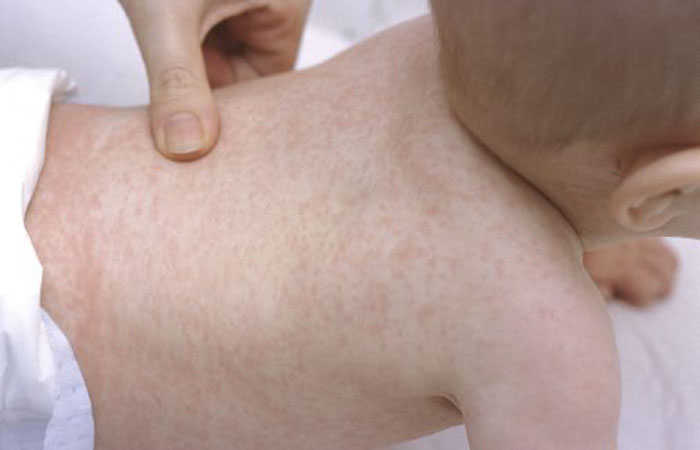
По данным российских врачей, различные варианты крапивницы в течение жизни регистрируются у каждого четвёртого человека. Важно! Крапивница может протекать в острой и хронической форме, и вот как раз последний вариант, когда характерные волдыри беспокоят человека в течение 6 недель и более, без внимания оставлять нельзя категорически.
Причинами крапивницы могут стать практически все известные аллергены, в том числе она появляется после укусов насекомых, в ответ на пищевые, лекарственные, контактные и даже респираторные аллергены.
Но не менее важно и то, что хорошо знакомая крапивница может иметь в качестве причины аутоиммунную природу и быть симптомом таких опасных заболеваний, как системная красная волчанка, юношеский ревматоидный артрит, тиреоидит, болезнь Крона, язвенный колит, а также наследственных аутовоспалительных синдромов. А ещё крапивница может появляться при паразитарной инвазии или быть кожным проявлением онкологического заболевания.
Поэтому если ребёнка на протяжении нескольких недель беспокоят проявления крапивницы, то его следует показать врачу-педиатру, а затем, при необходимости, аллергологу, ревматологу, паразитологу или другому узкому специалисту.
Возможна ли профилактика аллергических заболеваний и передаются ли они по наследству?
Как подчеркнула главный аллерголог Екатеринбурга Валентина Рейнгольдовна Липина, если аллергические заболевания есть у мамы, то вероятность того, что аллергическая предрасположенность передастся будущему ребёнку составляет 50%. В случае с папой процент меньше – 20-30%. Причём передаётся именно предрасположенность, а вот вид аллергена и клинические проявления аллергии у малыша могут быть сугубо индивидуальны.
Если родители, имеющие аллергические заболевания, вызванные пыльцой растений (поллинозом), озадачиваются вопросом профилактики аллергии у ребёнка ещё на этапе планирования беременности, то врачи советуют планировать сроки наступления беременности с таким расчётом, чтобы дата родов не попала на период цветения причинно-значимого аллергена. В том случае, если причина аллергии не в пыльце и не в цветении, то на период планирования и беременности контакт с аллергеном нужно максимально ограничить.
Также существует множество рекомендаций относительно питания будущей мамы и включения или, наоборот, исключения из него определённых продуктов, чаще всего вызывающих аллергию – например, цитрусовых и шоколада. Сегодня рекомендации врачей аллергологов по данному вопросу несколько изменились. Они разрешают мамам, не имеющим аллергических заболеваний, во время беременности есть почти всё – но, безусловно, в умеренных количествах.
В Медицинском центре «Здоровая семья» работают квалифицированные врачи иммунологи-аллергологи. Прием ведется каждый день для взрослых и детей от 0 лет.
У нас есть все необходимые средства для забора анализов, проведения диагностических тестов и лечения аллергии на результат.
Опытный аллерголог-иммунолог осуществит качественную диагностику общего состояния иммунитета. Поможет выявить причины аллергии у детей и взрослых. Проведет эффективное лечение и разработает индивидуальную программу профилактики. Вы получите подробную и внимательную консультацию, помощь в избавлении от аллергии!
Звоните и записывайтесь по тел.:
или напишите нам в WhatsApp/Viber/Telegram +79222030450
Будьте в курсе событий, подписывайтесь на наши каналы: Вконтакте / Facebook / Instagram / YouTube
Полезно знать об АЛЛЕРГИЧЕСКОЙ И НЕАЛЛЕРГИЧЕСКОЙ ПИЩЕВОЙ НЕВОСПРИИМЧИВОСТИ (matvareoverfølsomhet)
АЛЛЕРГИЧЕСКАЯ И НЕАЛЛЕРГИЧЕСКАЯ ПИЩЕВАЯ НЕВОСПРИИМЧИВОСТЬ (matvareoverfølsomhet)
Что такое пищевая невосприимчивость?
Пищевая невосприимчивость заключается в сверхчувствительности организма к некоторым компонентам продуктов питания. При пищевой аллергии иммунная защита организма реагирует на протеины, содержащиеся в пище, как на опасных «захватчиков». Даже небольшие частицы непереносимого продукта могут вызвать аллергическую реакцию. Как правило, реакция наступает незамедлительно после попадания продукта в организм и принимает, в некоторых случаях, серьезные формы.
Другие виды сверхчувствительности к пищевым продуктам не являются реакцией иммунной защиты организма, однако симптомы могут быть схожи с аллергическими симптомами. Они зависят от количества съеденного продукта, возникают немного медленнее и являются менее серьёзными. Понятие «невосприимчивость» употребляется в случаях, когда наблюдается реакция организма на продукты питания, но результаты анализов являются нормальными. (Существует много видов сверхчувствительности к продуктам питания или, как это часто называют, «пищевой невосприимчивости»).
Степень распространения пищевой аллергии
Около 5-8% маленьких детей в возрасте от одного до трех лет реагируют на отдельные пищевые продукты. В целом по стране около 5% населения страдает пищевой аллергией или невосприимчивостью, включая аллергии, перекрёстные с пыльцевой аллергией. Кроме того, проблема затрагивает многих других из-за возникновения дополнительных практических забот для родных и друзей.
Обычные формы пищевой невосприимчивости
У маленьких детей наиболее распространенной является аллергия на молоко, яйца, рыбу, орехи, ракообразных и моллюсков, а также на стручковые растения (горох, земляной орех, бобы, соя, люпин и чечевица). Для детей, страдающих атопической экземой, характерна аллергическая реакция на цитрусовые, клубнику и помидоры. Интенсивность реакции зависит от количества полученного аллергена и, чаще всего, заключается в появлении зуда и экземной сыпи.
Для подростков и взрослых обычной является аллергия на орехи (земляной и лесной орех), а также на ракообразных и моллюсков. В дополнение могут проявляться перекрёстные реакции, связанные с аллергией на пыльцу, на отдельные сырые фрукты и овощи.
Аллергия к пшеничной муке встречается не столь часто, но может привести к серьёзной аллергической реакции у детей. Данный вид аллергии редко проявляется у взрослых. Дети и взрослые, страдающие от расстройства кишечника, могут жаловаться на трудности с дыханием, а также усиление болей в желудке после приёма большого количества продуктов, содержащих муку, рожь и ячмень.
Существует также вероятность проявления аллергической реакции на пшеницу и другие продукты питания только в тех случаях, когда после приёма пищи организм подвергается физической нагрузке. Данный тип аллергической реакции выявить может быть непросто.
Целиакия – это болезнь тонкой кишки, часто называемая невосприимчивостью к глютену, при которой протеины, содержащиеся в ячмене, ржи и пшенице, приводят к воспалению кишечника. Лечение от целиакии заключается в пожизненной диете, исключающей глютен из рациона питания.
Невосприимчивость к лактозе – это недостаточная способность слизистой оболочки кишечника к переработке лактозы (сахар, содержащийся в молоке и молочных продуктах). Симптому невосприимчивости к лактозе обычно не проявляются в раннем возрасте, до достижения возраста в 4-10 лет. Невосприимчивость к лактозе неопасна, но она сопровождается болью в животе, вздутием и поносом, после принятия большого количества молочного сахара.
Реакция может быть как умеренной и кратковременной, так и сильной, иногда опасной для жизни. Зуд в полости рта и гортани с отёком слизистой оболочки называется оральным аллергическим синдромом, являющимся типичным для перекрёстной реакции на продукты питания и часто возникающим у лиц, страдающих пыльцевой аллергией.
Обычными симптомами реакции желудочно-кишечного тракта являются вздутие живота, боли, понос, тошнота и рвота. Также обычными, особенно у малолетних детей, являются кожные реакции, такие как крапивница, усиление экземы и зуд. Анафилактический шок наблюдается редко, но требует неотложной медицинской помощи. Его симптомами являются отёк гортани, проблемы с дыханием, часто рвота, с возможным падением кровяного давления и потерей сознания.
Постановка диагноза
Обычно диагноз ставится по результатам пробы Пирке и анализа крови. Эти анализы в отдельности не достаточны для точной диагностики и в большинстве случаев должны комбинироваться с контрольным принятием пищевых продуктов. Не имея точного диагноза, не следует исключать из рациона важные для организма продукты питания. Это особенно важно при подозрении на целиакию, когда диагноз практически невозможно поставить без проведения безглютеновой диеты. В контрольный период можно исключать подозрительные продукты питания из рациона на определённый срок, а затем постепенно ввести их обратно в рацион.
Существуют хорошие методы диагностики целиакии и невосприимчивости к лактозе. Тем не менее, в обычной медицине нет единого анализа, способного установить общую пищевую сверхчувствительность. В сфере альтернативной медицины предлагаются такие анализы, но их корректность не документирована.
Детская клиника в Воксентоппене (Barneklinikken Voksentoppen) при Государственном госпитале (Rikshospitalet HF) является специализированной больницей для детей с аллергией. Для взрослых таких специализированных лечебных заведений нет. Им следует сначала обратиться к врачу по месту жительства, который затем может дать направление к специалисту. Например, к специалисту по болезням желудочно-кишечного тракта, лёгких или отоларингологу.
Анализом сложных историй болезни занимаются региональные центры по вопросам астмы, аллергии и сверхчувствительности.
Единственным лечением при пищевой аллергии является исключение из рациона непереносимых продуктов питания. Чаще всего самым надёжным способом является самостоятельное приготовление пищи. При использовании готовых продуктов следует внимательно читать список ингредиентов. Во время посещений ресторанов и мест общественного питания важно уточнять содержание блюд, а также заранее информировать про аллергию или сверхчувствительность к тем или иным продуктам.
Очень важным, особенно в детские годы, является правильный подбор питания. Питательным веществам, содержащимся в исключённых продуктах, необходимо найти замену. При молочной аллергии необходимо позаботиться о достаточном поступлении в организм кальция, йода и витаминов B. Следует следить за тем, чтобы маленькие дети получали достаточное количество протеинов.
Детям (до трёх лет) с аллергией на коровье молоко следует предоставить его полноценный заменитель (приобретается в аптеке по рецепту). При соблюдении диеты с исключением из рациона пшеничной муки необходимо следить за получением достаточного количества протеинов, фибры и минералов. Отказ от многих фруктов и овощей может повлечь за собой недостаток в организме витамина С. Врач может направить Вас к специалисту-физиологу для индивидуальных консультаций по вопросам питания.
Лицам, подверженным сильным, опасным для жизни аллергическим реакциям, следует иметь при себе шприц с адреналином (Epipen или Jext). Адреналин вводится в качестве «противоядия», если человек по неосторожности принял непереносимый продукт. Лекарства против других форм аллергии, как, например, пыльцевая аллергия, также могут облегчить состояние после принятия непереносимых пищевых продуктов, тем не менее, постоянное принятие медикаментов при пищевой аллергии не является нормой.
Реестр пищевых аллергенов
При сильной реакции на отдельные продукты питания необходимо уведомить об этом Реестр пищевых аллергенов при Институте здравоохранения (Folkehelseinstituttet). Критерием для отсылки сообщения является обращение пациента к врачу не позднее 24 часов после принятия пищи. Реестр был организован с целью сбора информации о видах реакции на продукты питания и степени её интенсивности, о продуктах-аллергенах и группах населения, подверженных пищевой аллергии.
Полезно знать об АЛЛЕРГИЧЕСКОЙ И НЕАЛЛЕРГИЧЕСКОЙ ПИЩЕВОЙ НЕВОСПРИИМЧИВОСТИ (matvareoverfølsomhet)
Аллергическая крапивница
ПРЕИМУЩЕСТВА ДИАГНОСТИКИ И ЛЕЧЕНИЯ АЛЛЕРГИЧЕСКОЙ КРАПИВНИЦЫ В УНИВЕРСАЛЬНОЙ КЛИНИКЕ «ОБЕРІГ»
- Специализированный Детский аллергоцентр для маленьких пациентов
- Мощная диагностическая база
- Высококвалифицированные опытные врачи-аллергологи
- При необходимости консультации врачей других специальностей – педиатров, дерматологов и т.д.
Крапивница – это довольно распространенное мультифакторное заболевание. Ее проявления возможны как реакция на пищу, на фоне вирусной инфекции и глистной инвазии. Она может быть вызвана воздействием химических веществ или других факторов (давление, холод и т.д.). В результате на коже возникают зудящие приподнятые бледно-розовые волдыри. Они напоминают ожоги крапивой, поэтому заболевание и называют крапивницей.
ПРИЧИНЫ АЛЛЕРГИЧЕСКОЙ КРАПИВНИЦЫ
Чаще всего крапивница возникает в ответ на воздействие аллергенов. Это могут быть:
- пищевые продукты (арахис, яйца, орехи, креветки, клубника и др.),
- медикаменты (некоторые антибиотики, аспирин, ибупрофен и др.),
- укусы насекомых,
- пыльца,
- пылевые клещи,
- плесень,
- животные,
- латекс.
Крапивница также может быть вызвана физическими стимулами, такими как давление, холод, жара, бактериальными и вирусными инфекциями, стрессом, ультрафиолетовым облучением.
Аллергическая крапивница сопровождается выработкой антител IgE. Если этого не происходит, считается, что в данном случае крапивница не имеет аллергической природы. Часто причины крапивницы остаются неизвестными, особенно при длительном течении заболевания.
Механизм образований волдырей связан с повышением проницаемости капиллярных сосудов под воздействием гистамина. В ткань, которая находится под самой поверхностью кожи, поступает жидкость. Пораженный участок набухает, краснеет и воспаляется.
СИМПТОМЫ АЛЛЕРГИЧЕСКОЙ КРАПИВНИЦЫ
Волдыри при аллергической крапивнице появляются на любом участке тела. Они могут менять свою форму, исчезать и вскоре возникать на новом месте. Если нажать на волдырь, он белеет.
Выделяют острую и хроническую крапивницу. В первом случае симптомы проходят в течение нескольких дней или недель. Острая крапивница чаще встречается у детей и подростков.
Крапивницу считают хронической, если волдыри присутствуют практически ежедневно более 6 недель. При этом каждый из них «живет» не дольше суток. После исчезновения волдыря на коже не остается никаких синяков, шрамов или других следов.
Крапивница похожа на ангиоэдему (отек Квинке), которая охватывает более глубокие слои кожи и подкожных тканей. Ангиоэдема вызывает отек рук, ног, рта, губ, глаз и горла. В тяжелых случаях она приводит к затруднению дыхания, болям в животе.
ДИАГНОСТИКА АЛЛЕРГИЧЕСКОЙ КРАПИВНИЦЫ
Для опытного аллерголога диагностика крапивницы при осмотре не представляет особых трудностей. Врач выясняет локализацию высыпаний, время появления и длительность существования отдельного пузыря. Он может назначить кожные пробы для выявления аллергенов, анализы крови.
Иногда установить, что вызывает крапивницу, довольно просто. Например, человек съедает арахис или креветки, и вскоре появляются волдыри. Но бывает, что врач совместно с пациентом вынуждены провести настоящее «детективное расследование», чтобы найти триггеры заболевания.
Причины хронической крапивницы в большинстве случаев остаются неизвестными. Чаще всего она не связана с аллергическими реакциями. Пациента с хронической крапивницей необходимо тщательно обследовать, чтобы исключить серьезные заболевания, которые могут сопровождаться образованием волдырей (например, некоторые виды рака, гепатиты, системная красная волчанка и др.).
ЛЕЧЕНИЕ АЛЛЕРГИЧЕСКОЙ КРАПИВНИЦЫ
Если причина аллергической крапивницы известна, то, прежде всего, нужно избегать воздействия аллергена. Например, исключить из рациона опасные продукты. Острая крапивница обычно проходит в течение недели.
Для лечения аллергической крапивницы у детей и взрослых часто используют антигистаминные препараты без седативного эффекта. Они блокируют действие гистамина – вещества, которое вызывает симптомы аллергии, в том числе, волдыри на коже.
Антигистаминные препараты – эффективны и удобны (их принимают один раз в день). Для облегчения зуда можно прикладывать холодные компрессы. В тяжелых случаях для лечения аллергической крапивницы назначают короткий курс кортикостероидов, например, преднизолона.
Если у вас или вашего ребенка возникли симптомы крапивницы, обращайтесь в Универсальную клинику «Оберіг». Запишитесь на прием к врачу-аллергологу по телефону:
Острая и хроническая крапивница
Крапи́вница (крапивная сыпь, крапивная лихорадка) — кожное заболевание аллергического и токсического происхождения, которое характеризуется появлением на коже или слизистых сильно зудящих волдырей, напоминающих ожог, полученный от воздействия на кожу человека крапивы (отсюда и такое название).
В зависимости от причины возникновения и длительности протекания крапивница имеет две основные формы проявления:
- Острая
- Хроническая.
Острая крапивница чаще всего является формой пищевой или лекарственной аллергии. Это аллергическая реакция организма на какой-либо внешний раздражитель (лекарственные препараты, продукты питания, укусы насекомых, бытовая химия и косметические средства). Острая форма заболевания может возникнуть неожиданно и также внезапно пропасть (время ее продолжения от нескольких часов до 1,5-2 недель). У детей чаще преобладает острая форма крапивницы, в основном аллергическое проявление заболевания. Одной из более тяжёлых проявлений острой формы крапивницы является Отек Квинке, при котором наблюдается отёк кожи лица и отёк гортани (что может привести к удушью).
Хроническая крапивница является проявлением хронических заболеваний в организме (таких как язва желудка, гельминты, гастрит, злокачественные и доброкачественные новообразования, заболевания щитовидной железы и др.). Как правило, длительность данной формы крапивницы составляет более 6 недель и может продолжаться в среднем 3-5 лет, ее течение характеризуется повторяющимися приступами.
Симптомы.
Основные симптомы крапивницы:
- Множественные высыпания на любых участках кожи в виде плоских волдырей, которые имеют бледно-розовую окраску (волдыри могут сливаться и приобретать гигантские размеры)
- Сильнейший зуд или жжение в области высыпания
- Полная обратимость высыпаний без каких-либо оставшихся на коже рубцов, пигментации и белых пятен. Правда, в отличие от ожогов крапивой, данное заболевание появляется повторно, причём в других местах.
- При длительном протекании болезни появляются сопутствующие симптомы – головная боль, общее недомогание, лихорадка.
У взрослых и детей симптомы крапивницы схожи и не зависят от возраста больного.
Чем опасна крапивница
Сама по себе крапивница опасности не представляет. Но нельзя ее игнорировать, обязательно нужно обратиться к аллергологу и быстрее начать необходимое лечение. Если этого не сделать вовремя, то для детей это может грозить переходом в хроническую форму и будет сопутствовать им на протяжении всей жизни. А для взрослых последствия тяжелого протекания болезни могут привести к опасным осложнениям — отеку Квинке или анафилактическому шоку.
Диагностика заболевания.
После проведения осмотра и сбора жалоб врач-аллерголог назначает необходимое обследование, куда входит:
- Общий анализ крови
- Общий анализ мочи
- Биохимический анализ крови
- Анализ кала
- Аллергологические пробы для выявления аллергена
- Определение общего иммуноглобулина Е (IgE)
- Диагностика желудочно-кишечного тракта и ряд других исследований.
Специалисты.
Для назначения правильного лечения данного заболевания необходимо посетить следующих специалистов:
Пациента могут направить по профилю заболевания к более узким специалистам.
Данных специалистов в Москве Вы можете посетить в клинике ЦКБ РАН.
Лечение острой и хронической крапивницы.
В первую очередь необходимо выявить и устранить все факторы, которые могли вызвать аллергию. В случае хронической крапивницы, когда аллерген выявить не удается, необходимо пройти более детальное обследование у соответствующих специалистов (гастроэнтеролог, ревматолог, дерматолог, отоларинголог, инфекционист и др.) и начать лечение сопутствующих заболеваний.
Для лечения крапивницы пациенту назначают:
- Антигистаминные препараты
- Кортикостероиды (для лечения наиболее тяжелых форм заболевания)
- Аэрозоли, противозудные мази
- Специальную диету, которая исключает из рациона продукты, вызывающие аллергию.
Профилактика крапивницы.
Профилактические меры включают в себя (необходимо придерживаться в течение всей жизни):
- Исключение влияния на больного аллергенов, спровоцировавших заболевание
- Следить за состоянием нервной системы и ЖКТ, вовремя и эффективно их лечить
- Правильное питание
Запишитесь на прием
Записаться на прием к специалистам и пройти обследование в Москве предлагает медицинский центр ЦКБ РАН:
Крапивница у взрослых: ее причины, симптомы и лечение.

Крапивница – это кожный симптом аллергии или другой патологии, связанной с выбросом гистамина. Свое название получила из-за покраснения и волдырей, очень похожих на ожог крапивы. Можно также встретить названия «крапивная лихорадка» или «уртикария».
Это состояние требует тщательного обследования и лечения, так как чревато осложнениями: отеком Квинке и анафилактическим шоком.
Симптомы и проявления крапивницы
- Кожные высыпания и покраснение.
- Зуд кожи.
- Лихорадка, озноб.
- Иногда тошнота, рвота, боль в животе.
При контакте с аллергеном тучные клетки активизируются и высвобождают гистамин – вещество, вызывающее отек кожи и слизистых, что приводит к образованию волдырей.
Эти высыпания похожи на пузыри или узелки, на ощупь плотные, имеют четкие очертания, возвышаются над здоровой кожей и бледнеют при надавливании. Диаметр от одного миллиметра до нескольких сантиметров, крупные волдыри могут сливаться друг с другом, образуя большое пятно неправильной формы. Цвет варьируется от белого до ярко-красного. Исчезают, не оставляя пятен и рубцов. Обязательно сопровождаются зудом – от умеренного до мучительного.
Для волдырей характерна летучесть, то есть они быстро возникают и так же быстро проходят, но могут вернуться через несколько часов. В некоторых случаях эпизоды высыпаний повторяются многократно.
Локализация крапивницы различна – на лице, шее, руках, спине и животе. При генерализованной форме высыпаниями покрыта большая часть тела.
Клинические формы
По характеру течения заболевания выделяют острую и хроническую формы. Острая длится от нескольких часов до 1,5 месяцев. В течение этого времени симптомы могут угасать, но полностью не проходят.
Для хронической формы характерно цикличное чередование светлых промежутков (ремиссии) с периодами обострения. Иногда и вовсе не наблюдается выраженной ремиссии.
По этиологии возникновения выделяют формы:
- аллергическая – проявляется при контакте с пищевым, лекарственным, ингаляционным и прочими аллергенами;
- холодовая – от контакта с холодной водой или нахождения на холодном воздухе. При местной кожной реакции волдыри образуются вокруг охлажденного участка кожи;
- тепловая или холинергическая – провоцируется горячим душем или баней;
- от воздействия давления – возникает в местах сдавления кожи тесной одеждой и обувью, туго затянутым ремнем или плотными чулками;
- контактная – при непосредственном контакте кожи с аллергеном, например, латексом или средствами бытовой химии.
Факторы риска
Спровоцировать эпизод крапивницы или развитие хронической формы может один из факторов, либо их сочетание:
- выявленная ранее аллергия, особенно с кожными проявлениями;
- наследственная предрасположенность – играет значительную роль при тепловой и холодовой формах;
- употребление в пищу продуктов, способствующих выбросу гистамина – клубника, креветки, рыба, соя, орехи, цитрусовые;
- наличие в организме очагов хронической инфекции – кариес, тонзиллит, гайморит. Это повышает иммунную напряженность и может спровоцировать аллергические реакции;
- инфекционные заболевания (вирусный гепатит, герпес, инфекционный мононуклеоз) и гельминтозы;
- гормональные сбои в период беременности, лактации, полового созревания и менопаузы;
- прием лекарств – аспирин и другие НПВС, кодеин, оральные контрацептивы, некоторые препараты, понижающие артериальное давление;
- стресс – провоцирующий фактор.
Осложнения крапивницы
Отек Квинке или ангионевротический отек
Неотложное состояние, по своему механизму развития схожее с крапивницей, характеризующееся отеком глубоких слоев кожи, слизистых и подкожной клетчатки.
Иногда крапивница переходит в отек Квинке, либо они развиваются одновременно друг с другом. Опасность заключается в возможном развитии отека гортани, затруднении дыхания и удушении.
Миокардит и гломерулонефрит
Редкие, но грозные осложнения крапивницы. Их развитие связано с нарушением проницаемости сосудистой стенки, что чревато нарушением ритма сердца и фильтрационной функции почек.
Анафилактический шок
При прогрессировании аллергии есть вероятность развития анафилактического шока при контакте с аллергеном. Это опасное для жизни состояние, сопровождающееся угнетением всех жизненно-важных функций организма. Требует незамедлительной медицинской помощи. Риск летального исхода очень высок.
Гнойное поражение кожи
Из-за мучительного зуда больные крапивницей часто сильно расчесывают пораженные участки. При снижении иммунитета, либо при нарушении гигиены есть опасность попадания бактериальной флоры. Это приводит к появлению гнойничков и фурункулов.
Нужно ли обращаться к врачу
Несмотря на то, что крапивница чаще всего проходит быстро и без последствий, выявить ее причины необходимо. Как минимум для того, чтобы избежать серьезных осложнений. Как максимум, чтобы предупредить ее появление в дальнейшем и обезопаситься от дискомфорта.
АО «Медицина» (клиника академика Ройтберга) расположена в центре Москвы по адресу 2-й Тверской-Ямской переулок 10 в пешей доступности от метро Маяковская, Белорусская, Тверская, Чеховская, Новослободская.
Записаться на прием к нашим специалистам вы можете на сайте или по телефону +7(495)995-00-33.
Диагностика и обследования при крапивнице
Ведущую роль в постановке диагноза играет выявление провоцирующего фактора, особенно если не удается установить взаимосвязь крапивницы с чем-либо. В таких случаях приходят на помощь диагностические пробы:
- кожная – внутрикожное введение предполагаемых аллергенов;
- холодовая – помещение на кожу кубика льда с оценкой реакции;
- солнечная – инсоляция участка кожи волной определенной длины;
- пищевой провокационный тест;
- провокация физической нагрузкой.
Некоторые из этих проб проводятся в день обращения, для других может потребоваться подготовка. При постановке проб на аллергены необходимо исключить прием антигистаминных препаратов на две недели – для корректного результата.
Для полноты клинической картины проводят исследование крови и мочи, флюорографию, ЭКГ и другие обследования по показаниям.
АО «Медицина» (клиника академика Ройтберга) имеет современное отделение аллергологии и иммунологии, укомплектованное квалифицированными специалистами. За каждым пациентом закрепляется лечащий врач, который курирует процесс обследования и лечения. При наличии у пациента сопутствующих заболеваний, например, бронхиальной астмы или сердечной патологии, к лечению привлекаются профильные специалисты.
Лечение разных форм крапивницы
Медикаментозное лечение назначается и корректируется только врачом, самолечение недопустимо. Дозировки препаратов зависят от массы тела пациента, его возраста и тяжести течения заболевания.
При аллергической этиологии необходим прием антигистаминных средств. При холодовой и холинергической формах применяют блокаторы гистаминовых рецепторов. При тяжелых аутоиммунных формах и неэффективности обычной терапии к лечению добавляют гормональные препараты (глюкокортикостероиды).
При подборе лекарственной терапии необходимо учесть наличие сопутствующих заболеваний и противопоказаний, а также возможные побочные реакции.
Участие пациента в лечении
Помимо приема назначенных препаратов, пациенту необходимо соблюдать здоровый образ жизни и отслеживать реакцию организма на аллергены и провоцирующие факторы.
При пищевой аллергической крапивнице стоит придерживаться гипоаллергенной диеты – исключить все, на что ранее наблюдалась реакция, и с осторожностью употреблять продукты, содержащие гистаминолибераторы. В эту группу входят коровье молоко, яйца, многие виды рыбы, икра и морепродукты, специи и пряности, маринады, алкоголь, а также все продукты, содержащие красители, ароматизаторы и консерванты.
Следует внимательно относиться к гигиене кожи, чтобы избежать гнойничковых заболеваний. Рекомендуется принимать теплый, но не горячий душ с жидким гипоаллергенным мылом и аккуратно использовать мягкую мочалку, чтобы не травмировать раздраженную кожу.
Снять кожный зуд при крапивнице помогут мази с гормонами.
Как попасть на прием к врачу
Записаться на удобное время к специалистам нашей клиники вы можете, заполнив форму на сайте, либо позвонив по круглосуточному телефону +7(495)995-00-33.
Наш адрес: Москва, 2-й Тверской-Ямской переулок, дом 10.
Удобнее всего добираться от станции метро Маяковская – всего 5 минут пешком. Также в пешей доступности находятся станции: Белорусская, Тверская, Чеховская и Новослободская.
Мы будем рады помочь вам и вашим близким сохранить здоровье!
Крапивница у взрослых – симптом опасных заболеваний
Поделиться с друзьями
Причины
Наука и медицина пока еще не сделали точных выводов о том, почему аллергия может развиться именно у детей. Однако есть определенные факторы, которые способствуют развитию аллергических реакций у малыша. Так, например, если мама во время беременности злоупотребляла продуктами, имеющими славу аллергенов — например, орехами, цитрусовыми, мёдом, копченостями, то вполне возможно, что у новорожденного будут признаки аллергии. Если мама отказалась от грудного вскармливания или его продолжительность была крайне недолгой – аллергия может проявится во всей красе. Ведь аллергия — это иммунный ответ организма, и, если ребёнок не получает необходимых антител от мамы, то риск развития болезни повышается. Также её могут спровоцировать самые разнообразные пищевые привычки ребенка — сладости, шоколад, фрукты, особенно мандарины и апельсины. Содержащиеся в этих продуктах аллергены могут спровоцировать у ребёнка сенсибилизацию — развитие повышенной чувствительности к подобным веществам. В результате иммунного ответа организм бурно реагирует на аллерген, и при последующем его употреблении развивается аллергическая реакция. Среди других многочисленных причин, которые могут спровоцировать развитие аллергий можно выделить частые инфекционные заболевания, постоянный контакт с аллергенами – пылью, кожей животных, средствами бытовой химии, в том числе по уходу за детской кожей. 1,2,4
Аллергический дерматит
Кожные проявления,
которой чаще поражаются открытые
части тел, которые соприкасаются
со средствами для ухода или
подгузниками.

Аллергический конъюнктивит
Развивается при сенсибилизации
на цветение растений, продукты
жизнедеятельности домашних
питомцев, вследствие пищевой
аллергии.

Аллергическая энтеропатия
Лекарственная или пищевая
непереносимость с симптомами
в виде болей в животе,
продолжительных и выраженных
приступов колик.

Поллиноз, сенная лихорадка
Ежегодное обострение аллергии,
связанное с цветением или
созреванием растений.

Аллергия на ультрафиолет
Проявляется в виде крапивницы,
зуда и боли.

Крапивница или уртикарная сыпь
Название точно отображает
характер реакции: она похожа
на ожоги от крапивы
или множественные укусы
насекомых.

Аллергический ринит
Реакция на пищевые и бытовые
аллергены, но основной провокатор
сезонного ринита — цветение
и пыление деревьев и растений.

Лекарственная аллергия
Развивается в ответ на введение
в организм медикаментов.

Холодовая аллергия
Аллергическая реакция на низкую
температуру воздуха,
проявляющаяся в виде
затрудненного дыхания, отека
слизистой носа и глаз,
покраснением кожи.

Отек Квинке
Острая аллергическая реакция,
которая требует экстренной
медицинской помощи. Отмечается
при пищевой, лекарственной
аллергии, при укусах насекомых
или после контакта с
животным. 1,2,3,4
Симптомы и признаки
Диагностика и назначении лечения детской аллергии часто представляет из себя настоящий квест для специалистов, потому что проявления аллергических заболеваний у детей многообразны, к тому же они нередко «прячутся» под другие заболевания или протекают одновременно с ними. Так, например, затруднительна диагностика аллергической энтеропатии, поскольку она легко маскируется под проявление других заболеваний, например, колик или диспепсию. Однако есть наиболее частые проявления заболевания, позволяющие более точно определить их причину.
Так, например, симптомы ринита (заложенность носа, чихание, насморк) указывают на респираторную (дыхательную) аллергию в ответ на попадание аллергена в слизистую дыхательных путей . В более тяжелых случаях дыхательная аллергия сопровождается сухим навязчивым кашлем, одышкой, хрипами. А своеобразной «вершиной» становится бронхиальная астма. 1,3,4
Кожные высыпания на щеках, сгибах локтей и колен, за ушами, вокруг глаз и крыльев носа, на ягодицах сигнализируют о аллергическом дерматите, которые у детей часто провоцируется пищевой, холодовой и лекарственной аллергиями. 1,4
Если же у ребенка покраснели веки, обильно льются слезы (при этом он в обычном настроении), слизь в уголках глаз, чешутся глазки – это все может быть следствием аллергического конъюнктивита.
Но самые опасные симптомы у анафилактического шока, аллергической реакции немедленного типа, требующей срочной медицинской помощи. К ним относятся бледность, липкий холодный пот, одышка, судороги или подергивание отдельных частей тела, непроизвольное мочеиспускание и дефекация, потеря сознания, редкое дыхание а также снижение частоты сердечных сокращений. 1,4
Методы диагностики
При подозрении на аллергию нужно обратиться к педиатру, который после проведения первичного обследования, направит ребенка к аллергологу. И уже там врач назначит все необходимые процедуры, которые помогут точно понять что за аллергическая реакция и на что у ребенка. Это и кожные пробы и анализ крови на общий и специфический IgE. А также провокационные пробы с нанесением препарата с аллергеном на слизистую глаза, носа, в дыхательные пути, внутрь. Естественно, что это исследование проводится только под наблюдением врача. 1,4
Диагноз установлен
Как и в случае аллергии у взрослых, первое, с чего стоит начать — исключить контакт с аллергеном. Например, установить фильтры и мойки воздуха, изменить рацион питания ребенка, начать вести специальный дневник, в который записывать меню каждого дня и внимательно следить за ним. в случаях аллергии у грудных детей, изменения в питании коснутся и кормящей матери. Если эти меры не помогают держать болезнь под контролем, то после обследования врач назначит курс лечения, включающий прием антигистаминных и кортикостероидных препаратов (при аллергии, плохо поддающейся контролю и лечению обычными методами), веществ снимающих отек слизистой носа (при рините, поллинозе), а также метод аллерген-специфической иммунотерапии (АСИТ), при котором ребенку вводят препарат аллергена, начиная с микроскопических доз, постепенно повышая их. Такой прием тренирует организм, приучая его спокойно реагировать на аллерген, а затем и вовсе избавиться от повышенной чувствительности. 1,3,4
Профилактика
Если у малыша есть предрасположенность к аллергии или заболевание уже диагностировано, то для снижения риска повторных приступов необходимо соблюдать ряд мер. Например, как можно дольше сохранять грудное вскармливание, придерживаясь самостоятельной гипоаллергенной диеты. С осторожностью вводить новые продукты в рацион. Отказаться от предметов обихода, в которых могут накапливаться аллергены: ковры, шторы, старые постельные принадлежности, книги. Ежедневно проводить влажную уборку с использованием специальных гипоаллергенных средств бытовой химии. Использовать мойки и увлажнители воздуха. А также одевать малыша в вещи из гипоаллергенных тканей. 2,3




