Откуда идет кровь во время месячных физиология процесса
Причины сильных менструальных болей

Согласно медицинским исследованиям, боли во время менструального цикла — результат работы женской половой системы. При менструации организмом вырабатываются гормоны простагландины, которые и являются причиной сокращения матки. В итоге, внутренняя оболочка матки отслаивается и выделяется менструальная кровь. Боль во время месячных — как раз результат этих процессов.
Непродолжительные и слабые менструальные боли, которые не мешают заниматься повседневными делами, работать, являются нормой. Однако у 5 — 10 % женщин боль бывает невыносимой. Такое состояние называют альгодисменорея.
Часто женщины испытывают резкие, схваткообразные боли внизу живота, которые мешают любой физической и умственной активности. Иногда она отдает в области поясницы, реже — в области паха, бедер и в наружных половых органах. Сильная боль зачастую имеет характер приступов и беспокоит женщину в течение нескольких дней (возможно, даже за несколько суток до начала менструации).
Во время этого состояния у женщины истощается нервная система, появляются беспричинные вялость и слабость. Также дополнительно могут возникнуть головные боли, тошнота, головокружение (доходит до обмороков) и диарея.
Причины сильных менструальных болей
Самая опасная и наиболее возможная причина сильных болей — неинфекционное заболевание в матке, такие как фиброзные узлы (опухоль мышц матки), эндометриоз (быстрый рост внутренней оболочки матки) и т.д. Таких заболеваний достаточно много, поэтому каждый случай рассматривается по отдельности. Определить природу заболевания возможно только путем биохимических исследований. Не пытайтесь лечить симптомы самостоятельно и сразу же обратитесь к врачу-гинекологу, который назначит вам анализы, рентгеноскопию и определит дальнейшее лечение.
Вторая причина — недостаточность лютеиновой фазы.По существу это означает, что желтое тело работает не так, как нужно, и выделяет мало прогестерона. Следствием такого нарушения является невозможность матки принять развивающийся эмбрион.
Третья причина — недостаточные физические нагрузки, в результате чего вагинальные мышцы развиты слабо, они неэластичны, поэтому сильнее реагируют на любое изменение в организме. В таких случаях самой лучшей профилактикой будут регулярные занятия физкультурой. Единственное, исключите их во время менструального цикла.
Следующая причина — наследственный фактор. Обязательно спросите у мамы или бабушки, как они переносят или переносили менструацию, какие боли при этом испытывали, в какие дни боль была сильнее. Постарайтесь выяснить причину, возможно, это какое-то заболевание, оно было и у вашей мамы, и бабушки и, возможно, у других женщин в семье.
Также причиной сильных болей может служить избыток «плохих» простагландинов, которые вызывают спазмы мышечной стенки матки и сужение кровеносных сосудов.
Дефицит кальция в крови — тоже она из возможных причин патологии. В этом случае постарайтесь увеличить его потребление. Для этого покупайте пищу с высоким содержанием кальция (молочные продукты, мясо), а также специальные витамины в таблетках.
Недостаточный уровень эндогенных опиатов (эндорфинов, энкефалинов);
Недостаток магния сильно сказывается на самочувствии женщины во время месячных, т.к магний поддерживает нормальный уровень аденозинтрифосфорной кислоты, отвечающую за работу мышц. Для профилактики рекомендуется есть хотя бы по 1 банану в день, если причина болей в недостатке элемента, то скорее всего, при следующем менструальном цикле вы почувствуете себя значительно лучше. Если это не поможет, можно попробовать принимать карбонат магния в порошке, это очень эффективное средство, но для начала проконсультируйтесь с вашим лечащим врачом.
Повышенная болевая чувствительность также может стать причиной боли. Повышение чувствительности часто происходит из-за стресса, высоких физических нагрузок, переутомления и любого нервного расстройства. При этом, почти у половины женщин снижение порога болевой чувствительности носит генетический характер.
Неправильное, нерегулярное питание также способствует неприятным ощущениям внизу живота. Ешьте поменьше сладостей, жирного и мучного. Питаться лучше чаще маленькими порциями.
У женщин после 30 — ти к вышеперечисленным причинам менструальным болям могут прибавиться и другие:
Во первых, в результате родов, абортов и воспалительных гинекологических процессов.
Во-вторых, одной из наиболее частых причин альгодисменореи называют эндометриоз. , при котором ноющие боли внизу живота отдают в прямую кишку и беспокоят на протяжении всего цикла и усиливаются за 2-3 дня до месячных.
В-третьих, причиной может стать субмукозная миома матки, когда миоматозные узлы выталкиваются через канал шейки матки;
И, в-четвертых, если у женщины есть варикозное расширение тазовых вен в результате, системного заболевания вен (расширение геморроидальных вен) или воспаления и спаек.
Дорогие женщины, мы рекомендуем вам сразу обращаться к гинекологу в следующих случаях:
Сильные боли продолжаются после окончания менструации;
Во время менструации у вас наблюдается сыпь, диарея и повышение температуры;
У вас очень обильные менструальные кровотечения на протяжении всего цикла;
После нормальной менструации наступает болезненная;
Менструация и в частности боли сопровождаются проблемами с пищеварением (черный дегтеобразный стул или диарея с кровью).
Почему при месячных идет кровь?

Первая менструальная кровь у девушек появляется в период полового созревания. В среднем появление менструации наступает в 12-13 лет, хотя в последние годы этот показатель склонен к уменьшению. Не все представительницы прекрасного пола задумываются о том, почему и для чего идут менструации, как они должны правильно протекать и какой объем крови теряется во время месячного цикла.
Почему идут месячные

Почему идут месячные
Вопросами, откуда берется кровь при месячных и для чего они нужны, задавались издавна. Традиционно наступление месячных считалось началом взрослой жизни и готовности к продолжению рода.
Менструация относится к характерным физиологическим особенностям женского организма. Уже в момент рождения у младенцев женского пола присутствует программа выработки яйцеклеток. После наступления полового созревания яйцеклетка увеличивает свои размеры, покидает яичник и попадает в маточную трубу. Такой процесс именуется овуляцией. Происходит он один раз в месяц и зависит от сопутствующих факторов.
В момент выхода яйцеклетки наблюдаются благоприятные условия для зачатия ребенка и беременности. В противном случае яйцеклетка разрушается и выводится из организма. Именно этот процесс провоцирует появление месячных.
Средняя продолжительность менструации – от 3-х до 7-и дней. Более длительный срок является поводом для обращения к врачу. Характер выделений в каждом конкретном случае отличается обильностью и зависит от особенностей функционирования организма.
Менструальный цикл продолжается вплоть до наступления климакса (от 45 до 55 лет). В единичных, довольно редких, случаях он наблюдается до наступления глубокой старости. Науке по сей день неизвестно, откуда берутся месячные в возрасте 70 и более лет.
Откуда берется кровь во время месячных?

Откуда берется кровь во время месячных?
Не всем женщинам известно, почему при месячных идет кровь. Выделение крови обязательно сопровождает менструальный цикл. Этот процесс напрямую связан с функцией яйцеклетки. Главная ее цель — дождаться оплодотворения. Если встреча со сперматозоидом не состоялась и оплодотворения не произошло, в яйцеклетке нет нужды. Она попросту отторгается организмом.
В результате этого отмечается увеличение эндометрия (слизистой оболочки внутри матки). При отторжении яйцеклетки он травмируется, смешивается с кровяными частицами и выводится из организма естественным путем – из влагалища. Посредством этого матка очищается от лишнего биоматериала. Постепенно ранки заживают и обильность кровотечения идет на спад.
Часто женщины считают, что в результате менструации происходит большая кровопотеря. На самом деле это только видимость. Объясняется все следующим образом: эндометрий густо пронизывает сеть кровеносных сосудов. Они полностью разрушаются в результате его отторжения маткой. В результате из организма преимущественно выходит слизь, смешанная с остатками сосудов. Такой процесс и называется менструацией.
Цвет выделений и наличие сгустков

О чём говорит цвет выделений и наличие сгустков
Преимущественно менструальные выделения обладают красно-коричневым цветом, ближе к завершению процесса он становится еще темнее. Такой эффект возникает в результате смешивания кровяных частичек и эндометрия.
Алый цвет месячных в первый и во второй день считается нормой. Однако если он сохраняется на третий день стоит выяснить первопричину. В этот период это может указывать на наличие проблем с женским здоровьем. Таковыми могут стать:
- беременность, протекающая с патологиями;
- неправильный прием гормональных контрацептивов и внутриматочная спираль;
- последствия гинекологических операций;
- полипы в матке, онкология или различные инфекционные заболевания
Кровянистые сгустки при месячных нередко настораживают своим неприглядным видом. Однако не обязательно указывают на наличие патологии.
Как уже упоминалось, менструальные выделения имеют разнородный состав. В них присутствуют ткани внутренней оболочки матки и железистые выделения, имеющие преимущественно рыхлую консистенцию. Это нередко приводит к образованию сгустков после долгого пребывания в положении сидя или лежа. Кровь во время месячных застаивается и свертывается во влагалище. При смене положения сгустки начинают выходить наружу. Весь процесс не рассматривается как отклонение от нормы.
Норма ежемесячной кровяной потери

Норма ежемесячной кровяной потери
Количество потерянной менструальной крови определяется в первую очередь физиологическими особенностями женского организма. Норма кровопотери колеблется в пределах 20 – 50 мл в сутки. За весь период менструации она составляет около 150 – 250 мл. Остальное приходится на массы слизи. В здоровом состоянии организм без труда справляется с такими потерями.
Наибольший объем кровянистых выделений характерен для разгара цикла. Таковыми являются 2 и 3 дни. В этот период целесообразным становится использование прокладок или тампонов высокой степени защиты.
В некоторых случаях возникает необходимость экстренного обращения за врачебной помощью. Это важно сделать если:
- количество выходящих менструальных выделений намного превышает обычные ежемесячные объемы;
- месячные идут слабо и становятся совсем скудными;
- во время менструального цикла отмечаются интенсивные боли внизу живота;
- присутствуют слабость и головокружения;
- продолжительность выхода кровянистых выделений превышает неделю
Если ежемесячный цикл по всем показателям тек не так, как обычно – потребуется консультация и лечение у гинеколога.
Обильные и скудные месячные

Обильные и скудные месячные
Месячные могут носить чрезмерно обильный характер либо наоборот – бывают необычайно скудными.
Ненормированная потеря крови может наблюдаться в результате:
- нарушений выработки гормонов;
- использования внутриматочных спиралей;
- ношения тяжестей и физических перегрузок;
- склонности к стрессам;
- повреждения сосудов или выкидыша на ранних сроках;
- нарушений свертываемости крови;
- новообразование в матке, яичниках или заболевания эндометриозом
При чрезмерно обильных месячных не стоит медлить с походом к врачу и поскорее обратиться в медицинское учреждение.
Скудные месячные в виде мазни (гипоменорея) могут идти на протяжении первого года после начала менструации или при использовании противозачаточных таблеток. При наличии других обстоятельств они могут свидетельствовать о серьезных проблемах с женским здоровьем.
Вероятные причины недостаточного количества кровяных выделений:
- менопауза и пониженный уровень эстрогенов;
- предохранение от нежелательной беременности посредством приема оральных контрацептивов;
- дефекты строения внутренних женских органов;
- истощение организма в результате физических перегрузок или неумеренной диеты
В детородном возрасте недостаточный объем месячных свидетельствует о дефиците гормона эстрогена. Использование радикальных методов похудения способно приводить не только к скудности менструальных выделений, но и к их полному исчезновению. В результате таких экспериментов может стать невозможной полноценная беременность.
В любом возрасте женщина должна посещать гинеколога не менее одного раза в полгода. Нарушения цикла, изменение привычного характера выделений и другие внезапные перемены в работе организма всегда являются поводом для визита к врачу.
Откуда идет кровь во время месячных физиология процесса
Любой аборт, как серьезное медицинское вмешательство, неизбежно несет за собой риск осложнений. Некоторые негативные последствия и осложнения после аборта могут быть характерными для определенного метода прерывания беременности.Например, при медикаментозном аборте – легкие боли в области живота, тошнота, рвота, головные боли, головокружения, озноб, жар, маточные сокращения. В 2,5% при медикаментозном аборте беременность не прерывается, до 5% случаев происходит неполный аборт, в этом случае дополнительно делается выскабливание.
Самым опасным видом аборта является выскабливание (хирургический аборт), т.к. оно наиболее травматично. При хирургическом аборте возможно повреждение матки операционными инструментами.Риск осложнений заметно снижается, если способ прерывания беременности выбран с учетом её срока.
Осложнения, возникающие после аборта, делятся на две группы: ранние и поздние.

Ранние последствия аборта
Ранние осложнения развиваются во время аборта или сразу после него.Выделения после аборта. Кровянистые выделения, появляющиеся после аборта, обычно продолжаются до недели и несколько обильнее обычных месячных. В некоторых случаях, слабое кровотечение продолжается до месяца.Необходимо обращать внимание на наличие примесей в выделениях после аборта, их цвет и запах. Это даст возможность вовремя заподозрить развивающееся осложнение и принять меры.Также важно контролировать объем кровопотери. Если после аборта выделения слишком обильные (расходуется две прокладки «макси» за час), нужно немедленно показаться врачу, т.к. это может свидетельствовать о неполном аборте. Появление запаха может говорить об инфекции.Первый день аборта считается первым днем цикла. В норме, месячные начинаются через 3 недели после аборта, в течение нескольких месяцев допустим некоторый сдвиг цикла (до 10 дней). Перфорация матки – одно из самых серьезных осложнений аборта.
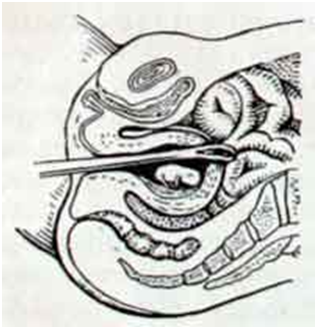
В ходе операции происходит разрыв стенки матки вводимыми инструментами. Риск этого осложнения увеличивается с продолжительностью беременности. Перфорация матки требует немедленного хирургического лечения, а в особо тяжелых случаях необходимо оперативное удаление матки. Кроме того, при перфорации стенки матки могут быть повреждены кишечник, мочевой пузырь или крупные сосуды.Иногда происходит разрыв или разрез шейки матки. Эти последствия могут существенно снизить вероятность наступления беременности после аборта или даже привести к бесплодию. При последующих беременностях затрудняется вынашивание, высокий риск разрыва матки при родах.Сильное кровотечение – возникает при повреждении крупных сосудов, при миоме матки или после многочисленных родов. Требует срочной терапии, в тяжелых случаях делают переливание крови. При невозможности остановки кровотечения матку удаляют, т.к. длительная кровопотеря может привести к смерти женщины.
Неполный аборт – иногда во время аборта плодное яйцо удаляется не полностью. В этом случае развивается кровотечение, появляются боли в животе, может развиться хроническое воспаление матки – эндометрит. При этом осложнении проводится повторный аборт, удаляются остатки плодного яйца.
Проникновение инфекции в полость матки во время операции может вызвать воспалительные процессы и обострение заболеваний органов малого таза – эндометрита (воспаления матки), параметрита (воспаления околоматочной клетчатки), сальпингита (воспаления маточных труб). В особо тяжелых случаях может развиться сепсис – заражение крови. Это состояние очень опасно для жизни, и требует срочного лечения антибиотиками.
Поздние осложнения после аборта могут возникать через месяцы, и даже годы после операции. Это хронические воспалительные заболевания, спаечные процессы, гормональные нарушения и нарушения функций органов половой системы. Во время беременности в организме женщины происходят масштабные гормональные и физиологические перестройки, которые обеспечивают вынашивание, подготавливают организм к рождению, вскармливанию.Аборт – сильный стресс для организма, при котором страдает в первую очередь гормональная система.
Нарушения менструального цикла
— когда после аборта месячные становятся нерегулярными, с частыми задержками – весьма распространенная проблема, она встречается более чем у 12% пациенток.Причины нарушений менструального цикла после аборта:Во-первых, во время аборта удаляется слизистый слой внутренней поверхности матки (эндометрий). При этом нередко повреждаются более глубокие слои, что приводит к образованию спаек и рубцов. Впоследствии, нарастание эндометрия происходит неравномерно. Из-за этого месячные после аборта становятся очень скудными, или наоборот, обильными и болезненными. В отличие от хирургического выскабливания, после медикаментозного аборта месячные обычно восстанавливаются сразу, т.к. механического повреждения эндометрия не происходит.Во-вторых, сильный гормональный сбой приводит к нарушениям работы яичников. Развивается дисфункция, которая способствует возникновению других осложнений. Вот некоторые из них:
- миома матки,
- эндометриоз (врастание слизистой оболочки матки в мышечный слой),
- патологическое разрастание эндометрия (гиперплазия),
- полипы эндометрия,
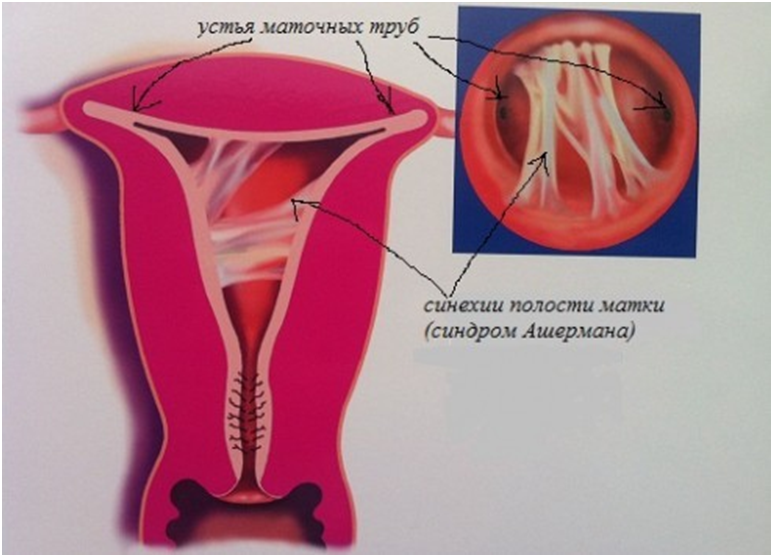
- внутриматочных спаек (синехий)
- поликистоз яичников,
- аденомиоз (видоизменение эндометриальной ткани вследствие воспаления маточных желез) и др.
Серьезные гормональные нарушения могут приводить к образованию доброкачественных и злокачественных опухолей.
— вызываемые гормональным сбоем, включают в себя нарушения функций щитовидной железы и надпочечников, прерывание беременности существенно увеличивает риск возникновения рака груди.
Прямо влияют на возможность вынашивания беременности после аборта, могут вызывать болезненные ощущения во время секса, в результате снижается сексуальное влечение, женщина реже испытывает оргазм.Воспалительные заболевания, которые очень часто сопровождают аборты, могут негативно влиять на кровоснабжение плода — его питание и дыхание. Повышается риск замирания беременности, мертворождения, задержки роста плода, заболеваний новорожденных. При тяжелых осложнениях высока вероятность развития бесплодия.
Встречается гораздо чаще среди женщин, перенесших аборт, т.к. спайки, образующиеся в маточных трубах, очень сильно затрудняют их проходимость.
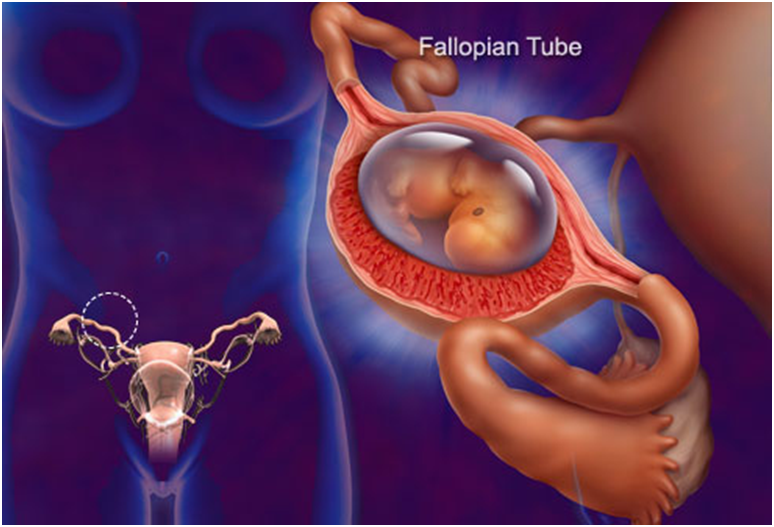
Влияние аборта на последующие беременности
Аборт однозначно негативно влияет на репродуктивную функцию. Насильственное расширение шейки матки во время аборта приводит к ее ослаблению, что в дальнейшем может спровоцировать выкидыш. Угроза выкидыша при последующей беременности после одного аборта составляет 26%, после двух абортов – 32%, а после трёх и более – возрастает до 41%. Спайки и повреждения матки препятствуют закреплению плода в матке, его неправильное расположение, а перфорация может спровоцировать её разрыв во время родов.
— невозможность оплодотворения и вынашивания, может возникать в результате нарушения функция половых органов, при их повреждении или удалении. По мнению врачей, до 50% всех случаев женского бесплодия обусловлены ранее совершенными абортами.

Помните, что безопасного аборта не бывает. Аборт — это серьезный удар по здоровью женщины и плата за беспечное отношение к контрацепции и предупреждению нежелательной беременности.
Беременность и воспалительные заболевания органов малого таза
Пятница, 27 Февраль 2015
КАКИМ ОБРАЗОМ ВОЗБУДИТЕЛЬ ИНФЕКЦИИ ПОПАДАЕТ В ОРГАНИЗМ
При рождении влагалище девочки стерильно. Затем в течение нескольких дней оно заселяется разнообразными бактериями, в основном стафилококками, стрептококками, анаэробами (то есть бактериями, для жизни которых не требуется кислород). До начала менструаций уровень кислотности (pH) влагалища близок к нейтральному (7,0) . Но в период полового созревания стенки влагалища утолщаются (под влиянием эстрогена — одного из женских половых гормонов), рН снижается до 4,4 (т.е. кислотность повышается), что вызывает изменения во влагалищной флоре. Во влагалище здоровой небеременной женщины может «жить» более 40 видов бактерий. Флора этого органа индивидуальна и меняется в различные фазы менструального цикла. Самыми полезными микроорганизмами влагалищной флоры считаются лактобациллы. Они подавляют рост и размножение вредных микробов, продуцируя перекись водорода. Качество защиты, которое они обеспечивают таким образом, превосходит потенциал антибиотиков. Значение нормальной влагалищной флоры столь велико, что врачи говорят о ней как о микроэкологической системе, обеспечивающей защиту всех репродуктивных органов женщины.
Имеется два основных пути передачи инфекции: бытовой и половой. Первый возможен при несоблюдении правил личной гигиены. Однако чаще заражение происходит при половом акте. Наиболее распространенные возбудители инфекций органов малого таза — такие микроорганизмы, как гонококки, трихомонады, хламидии. Однако на сегодняшний день понятно, что большую часть заболеваний вызывают так называемые микробные ассоциации — то есть совокупности нескольких видов микроорганизмов, обладающие уникальными биологическими свойствами.
В распространении инфекций большую роль играет оральный и анальный секс, при которых в уретру мужчины и во влагалище женщины попадают микроорганизмы, не свойственные этим анатомическим отделам и изменяющие свойства микроэкологической системы, о которой было сказано выше. По этой же причине заражению способствуют простейшие и глисты.
Существуют некоторые факторы риска, при наличии которых микробам проще всего «добраться» до матки и придатков. К ним относятся:
- любые внутриматочные вмешательства, например введение внутриматочных спиралей, операции по прерыванию беременности;
- несколько половых партнеров;
- секс без барьерных методов контрацепции (противозачаточные таблетки и т.д. не предохраняют от передачи инфекции, поэтому перед зачатием нужно обязательно обследоваться на предмет выявления возможных инфекционных заболеваний органов малого таза);
- перенесенные в прошлом воспалительные заболевания женских половых органов (остается вероятность сохранения хронического воспалительного процесса и развития дисбактериоза влагалища — см. врезку);
- роды;переохлаждение (известное выражение «застудила придатки» подчеркивает связь переохлаждения со снижением иммунитета).
Бактериальный вагиноз. По данным исследований, бактериальный вагиноз обнаруживается у 21-33% женщин, причем у 5% заболевших женщин он протекает бессимптомно. Если врач поставил этот диагноз, значит, в организм женщины проникли такие условно-патогенные микробы, как гарднерелла, уреаплазма, микоплазма, энтерококк.
Урогенитальный кандидоз. Урогенитальный кандидоз тоже разновидность дисбактериоза влагалища. Его возбудитель — дрожжеподобные грибы Candida. Эта болезнь чаще встречается у женщин, чем у мужчин. Кроме влагалища, она может распространиться на мочевую систему, наружные половые органы, иногда урогенитальный кандидоз поражает прямую кишку.
ПРОЯВЛЕНИЯ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ ОРГАНОВ МАЛОГО ТАЗА
Заболевания женских половых органов могут протекать бессимптомно, но в большинстве случаев женщина жалуется на следующее:
- боли в нижней части живота;
- выделения из влагалища (их характер зависит от вида возбудителя);
- лихорадка и общее недомогание;
- дискомфорт при мочеиспускании;
- нерегулярные менструации;
- боли при половых сношениях.
КАК СТАВИТСЯ ДИАГНОЗ
Постановка диагноза — непростая задача. Для начала оценивают результаты общего анализа крови. Повышение уровня лейкоцитов дает повод заподозрить воспалительный процесс. При осмотре гинеколог может выявить болезненность шейки матки и яичников. Врач также берет влагалищные мазки для выявления возбудителя инфекции. В трудных случаях прибегают к лапароскопии: это хирургическое вмешательство, при котором через маленькие разрезы в передней стенке живота в малый таз вводятся специальные инструменты, позволяющие непосредственно осмотреть яичники, маточные трубы и матку.
ПОСЛЕДСТВИЯ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ МАЛОГО ТАЗА
До беременности. Начнем с того, что воспалительные заболевания женских половых органов являются самой частой причиной бесплодия. Инфекционный процесс поражает маточные трубы, в них разрастается соединительная ткань, что приводит к их сужению и, соответственно, частичной или полной непроходимости. Если трубы непроходимы, то сперматозоид не может достигнуть яйцеклетки и оплодотворить ее. При часто повторяющихся воспалительных процессах в органах малого таза вероятность бесплодия увеличивается (после однократно перенесенного женщиной воспалительного заболевания органов малого таза риск бесплодия, согласно статистике, равен 15%; после 2 случаев заболевания — 35%; после 3 и более случаев — 55%).
Кроме того, у женщин, перенесших воспалительные заболевания органов малого таза, гораздо чаще развивается внематочная беременность. Это происходит потому, что оплодотворенная яйцеклетка не может продвигаться по поврежденной трубе и попасть в матку для имплантации. Часто при трубном бесплодии применяют лапароскопическое восстановление проходимости маточной трубы. В трудных случаях прибегают к экстракорпоральному оплодотворению.
Беременность. Если все-таки беременность наступила на фоне уже имеющегося воспалительного процесса в органах малого таза, то следует иметь в виду, что вследствие совершенно закономерного снижения активности иммунной системы во время беременности инфекция непременно «поднимет голову» и наступит ее обострение. Признаки обострения, заставляющие женщину обратиться к врачу, зависят от вида возбудителя той или иной конкретной инфекции. Почти всегда беспокоят боли в животе, выделения из влагалища (бели). В такой ситуации беременной женщине и врачу придется решать сложный вопрос: что делать с беременностью. Дело в том, что обострение воспалительного процесса чревато угрозой прерывания беременности, такую беременность всегда трудно сохранить. К тому же требуемое антибактериальное лечение небезразлично для развивающегося плода. В случае если инфекция вызвана патогенными микроорганизмами, особенно относящимися к возбудителям венерических заболеваний (сифилис, гонорея), врач нередко рекомендует прерывание беременности. Если же имеет место дисбактериоз и ситуация, когда место естественных обитателей женских половых органов заняли условно-патогенные микроорганизмы (см. врезку), врач подберет лечение, исходя из чувствительности обнаруженных возбудителей к антибиотикам и срока беременности.
Особого упоминания заслуживает ситуация, когда во время беременности происходит не обострение уже имеющегося воспалительного процесса, а заражение и последующее развитие инфекции. Это чаще сопровождается проникновением инфекционного агента к плоду и внутриутробным инфицированием последнего. Сейчас врачи могут проследить развитие патологического процесса у плода; решение о необходимых мерах принимается в зависимости от особенностей каждого конкретного случая.
Сохраняющийся (невылеченный или недолеченный) инфекционный процесс, затрагивающий родовые пути (т.е. шейку матки, влагалище и наружные половые органы), чреват инфицированием ребенка во время родов, когда здоровый малыш, благополучно избегнувший внутриутробного контакта с инфекцией благодаря защите плодных оболочек, становится совершенно беззащитным. В таких случаях врачи нередко настаивают на кесаревом сечении.
Теперь становится понятно, почему даже здоровые женщины должны дважды за беременность пройти обследование на предмет выявления инфекционных заболеваний репродуктивных органов (исследование мазка из влагалища, а при необходимости — анализ крови на наличие антител к тем или иным возбудителям). И уж конечно, следует обязательно вылечить имеющиеся заболевания.
ЛЕЧЕНИЕ
Тактику лечения и лекарственные препараты подбирает только врач. Во время беременности существуют определенные ограничения, касающиеся применения антибиотиков, противовирусных и некоторых других препаратов. Все это вы обязательно следует выяснить на приеме у врача. Естественно, оптимальный вариант — планируемая беременность, перед который вы и ваш партнер проходите все необходимые обследования и в случае выявления заболевания проводите лечение.
Для лечения воспалительных заболеваний органов малого таза используются различные антибиотики. После окончания лечения у женщины берут контрольный мазок из влагалища для оценки эффективности терапии. Во время лечения не рекомендуется жить половой жизнью. При продолжении половых сношений мужчина должен пользоваться презервативом. Одновременно проходит лечение половой партнер (или половые партнеры) женщины, иначе велик риск повторного инфицирования. В трудных случаях больную госпитализируют. В клинике, как правило, начинают вводить антибиотики внутривенно, затем переходят к пероральному их введению. Случается (примерно в 15% случаев), что изначально назначенная антибактериальная терапия не помогает, — тогда антибиотик меняют. У 20-25% женщин репродуктивного возраста бывают рецидивы болезни, поэтому женщина, перенесшая подобное заболевание, должна изменить свою жизнь таким образом, чтобы свести к минимуму риск повторных заболеваний.
Откуда идет кровь во время месячных физиология процесса
Рассылка закрыта
При закрытии подписчики были переданы в рассылку «Мир здоровья» на которую и рекомендуем вам подписаться.
Вы можете найти рассылки сходной тематики в Каталоге рассылок.
Статистика
- Выпуски
- Статистика
Здоровая кровь Секреты месячной крови : сколько выходит? почему?

Первая месячная кровь у женщины появляется еще в подростковом возрасте, когда она проходит стадию полового созревания. Возраст начала месячных – от 12 до 20 лет, причем он может варьироваться в зависимости от многих факторов. Учеными доказано, что у народов, живущих в южном теплом климате, половое созревание наступает быстрее. Тогда как девушки северных народов и холодных широт не видят своей менструальной крови примерно до 18-20 лет. Также большое значение играет и физическое развитие, появление первичных половых признаков. Откуда же при месячных вытекает кровь, почему организму жизненно необходим этот процесс?
Еще при рождении в организме девочки уже заложено огромное количество яйцеклеток – около 120 000. Когда она становится способной к репродукции, то каждый месяц одна из яйцеклеток увеличивается в размерах и выходит в маточную трубу. Этот процесс называется овуляцией. Период овуляции считается самым благоприятным для зачатия, ведь готовящийся к вынашиванию ребенка организм трансформируется под нужды будущего плода. Внутренняя слизистая оболочка матки – эпителий, в несколько раз увеличивается в размерах. Если в норме ее величина составляет примерно 1 мм, то во время овуляции она может достигать даже сантиметра. Весь эпителий становится одной питательной средой с обилием кровеносных сосудов, готовой принять зародыш и поддерживать его жизнь на протяжении беременности.
Откуда берется кровь при менструации
Конечно же, кровь во время месячных только выделяется из влагалища, но не появляется в нем. Когда разбухшая яйцеклетка не дождалась сперматозоида для оплодотворения, она просто отторгается организмом. То же самое происходит и с сильно увеличенным эндометрием, питательные вещества которого не потребуются для развития плода. Потеря крови во время месячных сигнализирует лишь о ранке на месте отслоившегося эндометрия, а также о выходе самого эндометрия из организма женщины. Многие задумываются о том, почему потеря крови в этот период сопряжена со слизистыми выделениями, кусочками слизистой ткани. Все объясняется очень просто – когда при месячных выходит слизь и сгустки, матка как раз очищается от ненужного питательного слоя. Через время сгустков выходит все меньше и меньше, затем менструация прекращается. Так происходит каждый месяц до наступления менопаузы – физиологического изменения организма, связанного с окончанием репродуктивного периода в жизни женщины. В очень редких случаях регулы у женщин почему-то продолжаются всю жизнь – врачи это объяснить пока не могут.

Сколько крови выходит с месячными
Если задуматься, откуда берется кровь во время месячных, то становится не совсем понятным, почему ее так много. Дело в том, что при овуляции эндометрий полностью пронизан сетью кровеносных сосудов, которые разрушаются при отторжении самого эндометрия маткой. Сколько крови уйдет во время месячных, зависит лишь от особенностей и физиологии самого организма. В норме врачи называют цифру в 50 мл, причем речь идет о чистой крови. Женщины почему-то думают, что крови выходит намного больше, но это не так. Основу менструальных выделений составляет именно слизь.
Наибольшее количество чистой крови выходит во 2-3 день месячных – в самый их разгар. Большинство женщин в этот период используют прокладки или тампоны с высокой степенью защиты, так как месячные становятся наиболее обильными. Сказать точно, сколько крови теряет каждая – нельзя, ведь у некоторых регулы скудные, а у некоторых – очень интенсивные. Примерное время месячных – от 2 до 8 дней, но чаще всего встречается 3-4-дневные месячные. Многих девушек интересует, почему время месячных может так сильно отличаться. Врач не сможет дать ответ на этот вопрос, потому что все зависит только от физиологии женской матки и степени ее развития.

Почему при месячных может выходить слишком много или мало крови
Если вы обнаружили значительное отклонение от нормы в 50 мл крови и считаете, что месячные приняли характер кровотечения, то нужно срочно обследоваться у врача. Причин кровотечения может быть сколько угодно – от перенагрузки и стресса до патологической беременности, почему и не стоить тянуть с установлением диагноза. Большую роль играет и время месячных – если они продолжаются больше недели, а раньше были только 3-4 дня, то тоже стоит задуматься. Это достаточно тревожный сигнал организма, к которому нужно прислушаться.
Некоторые девушки, особенно с неустановившимся циклом, не понимают, почему месячные у них все время скудные. На самом деле, в первый год месячных, когда цикл только устанавливается, волноваться совсем не стоит. Организм только-только начинает устанавливать оптимальный баланс гормонов и возможны их скачки в ту или другую сторону.
Если же месячные скудные уже в репродуктивном возрасте, это чаще всего говорит о недостаточной выработке гормона эстрогена. Нередко такая ситуация наблюдается уже перед менопаузой, в противном случае она тоже требует незамедлительного визита к врачу. Однако случается, что меньше крови выходит после переутомления или жесткой диеты для похудения.
Не стоит привязываться к стандартам и пытаться высчитать количество выходящей при менструации крови – сделать это очень сложно. Гораздо лучше будет регулярно посещать гинеколога, который сможет определить, присутствуют ли в организме какие-то патологии или все происходит в пределах нормы. Конечно, стоит и самостоятельно наблюдать за своим здоровьем, только не увлекаться самодиагностикой и самолечением. Здоровье женской половой сферы — это очень важно, ведь оно непосредственно влияет на возможность иметь детей.
Течка. Все, что нужно знать хозяину собаки
 Течка — это природный физиологический процесс, связанный с периодом половой зрелости и активности большинства самок.
Течка — это природный физиологический процесс, связанный с периодом половой зрелости и активности большинства самок.
Что бы сука могла зачать, выносить и вырастить детенышей, она должна обладать психофизиологической и половой зрелостью. Наступление такого периода зависит от породы и возраста собаки. Животные небольших размеров вступают в период полового созревания раньше, чем большие. У самок наблюдается первая течка в 6-18 месячном возрасте, в таком же возрасте созревают и кобели. Случать собак необходимо, когда им исполнилось 1,5-2 года.
4 стадии полового (эстрального) периода собаки:
1. Стадия, которая предшествует течке (проэструс), длиться от 7 до 10 дней. У суки появляются физиологические изменения наружных и внутренних половых органов. Кровь поступает в матку, в результате чего мелкие капилляры увеличиваются и разрываются. При этом выделяется темная кровь из влагалища животного. От большого кровяного притока набухают и внешние половые органы — вульва собаки. В связи с тем, что овуляция еще не происходит — к вязке животное не готово. Внутренние изменения влияют на поведение собаки. Она может во время прогулки разгребать землю, обнюхивать ее, раскидывать. Может часто метить прогулочную территорию мочой. Проэструс определяется и в отношении сук к кобелям. Самка заигрывает с кобелем, виляет хвостом, ложиться грудью на землю. В то же время, при попытке случки, может отпугивать самца рычанием, а потом опять привлекать его.
2. Половая охота (эструс). В этот период (4-12 дней) сука готова к вязке — спариванию. Выделения крови в разных собак в этот момент могут отличаться. В одних они отсутствуют, а в других могут быть светло-розового цвета. Так или иначе, увеличение вульвы собаки говорит о ее готовности спариваться с кобелем. В период полового гона происходит выход яйцеклетки из яичников в матку, где они созревают в течение нескольких часов или дней. Там происходит их непосредственное оплодотворение. Длительность овуляции достигает 48 часов после начала периода эструса. Но сука может подпускать к себе кобеля еще 5 дней. Это объясняется способностью яйцеклеток сохранять возможность оплодотворения в течение некоторого времени. Сперматозоиды тоже отличаются живучестью в половых органах самки — до двух дней. Поведение собаки во время половой охоты тоже выдает ее готовность к случке. Она охотно подпускает к себе кобеля, становится в позу лордоза (подставления), замирает и убирает в сторону хвост. Прикасанием к спине собаки, можно вызвать у нее ряд мышечных сокращений, животное приподнимает заднюю часть туловища.
3. Предпоследняя фаза (метэструс) длится 60-105 дней. Все физиологические процессы возвращаются в первоначальное состояние. У сук, у которых была первая течка, может остаться несколько увеличенная вульва и грудная клетка. Матка восстанавливается, прекращаются кровянистые выделения. Проходит набухание внешних половых органов. В организме животного увеличивается количество гормона «беременности» — прогестерона. Этот гормон, если зачатие не произошло, может вызывать у собаки ощущение беременности. Это явление называется ложная беременность. Наблюдая за собакой в период ложной беременности, можно заметить ее беспокойное состояние. Она тщательно выстраивает себе гнездо из своей подстилки или из самостоятельно найденных предметов. Таскает игрушки, принимая их за своих детенышей. Имеет место и некоторое набухание сосков собаки, даже может выделяться в незначительном количестве молоко. Такая мнимая беременность быстро проходит без последствий для здоровья собаки. Ее владельцу нужно уделить внимание сокращению молочных выделений. Для этого нужно давать меньше кушать и пить собаке, а также не давать сухой корм.
4. Последняя фаза эстрального периода является половым покоем (анэструс). Его продолжительность — 100-150 дней. Нормой считается половой гон у собак до 2 раз на год. Собаки, которые содержаться во дворе или беспризорные собаки «гуляют» обычно один раз в год ранней весной. В комнатных собак течка может быть осенью или в конце зимы. Хозяину собаки, которого беспокоит получение от нее хорошего потомства, необходимо обращать на длительность и периодичность течки у сук. Если этот процесс не отвечает нормам, значит, имеются нарушения в работе эндокринной системы собаки. В таком случае, обращаются за помощью к ветеринару. Для нормальной репродуктивной функции собаке необходимо получать калорийную и полезную пищу.
Правила содержания собак во время течки:
Во время течки необходимо уделять собаке максимальное внимание. Если не планируется получения потомства, то соблюдается ряд правил.
- Прогуливая собаку, тщательно следить за ее поведением.
- Не спускать ее с поводка — в период гона собака становится неуправляемой.
- Не допускать контакта сук с кабелями. Если начнется случка, остановить ее будет невозможно.
- Ограничить участие собаки в выставках, конкурсах.
- Половые органы собаки уязвимы для инфекций. Не допускать ее к купанию в водоемах.
Неконтролируемые случки собак, как домашних, так и беспризорных, приводят к появлению нежелательного потомства. Эти детеныши пополняют армию бродячих собак на улицах городов. Убийство щенят — не является выходом. Это бесчеловечно и уголовно наказуемо. За бездушное обращение с животными УКРФ предусматривает наказание от штрафа до лишения свободы.
Способы устранения полового гона:
1. Стерилизация. Этот метод имеет негативные последствия, но позволяет собаке больше никогда не испытывать полового влечения. После радикального метода могут возникнуть ряд болезней: ожирение, диабет, рак костей, недержание мочи.
2. Второй, более рациональный и гуманный способ, применение препаратов, (антикобелин, спрей для собак в период течки, гигиенические трусы для собак) которые способны регулировать эстральный период у животных. Такой способ незаменим, когда нужно временно прервать течку у суки. Хозяин собаки получает возможность контролировать ее половой гон, не обзаводиться ненужным потомством.