Анестезия при кесаревом сечении общий наркоз спинальная и эпидуральная
Методы анестезии, применяемые при кесаревом сечении.
Кесарево сечение проводится в плановом порядке, когда есть возможность подгтовить пациентку к операции, и в экстренном порядке, когда проведение операции нельзя откладывать. Кесарево сечение проводится в случаях, когда роды через естественные родовые пути угрожают здоровью ребенка или матери, а также когда дальнейшее пролонгирование беременности опасно.
Возможные методы анестезии, используемые при проведении операции КС:
Общая анестезия (наркоз).
На операции кесарево сечение используется эндотрахеальный многокомпонентный наркоз. Основой его является введение в вену препаратов, которые обеспечивают сон, защиту от боли, выключение самостоятельного дыхания. Для поддержания дыхания в трахею пациентки устанавливается специальная трубка, которая присоединется к аппарату искусственной вентиляции легких (ИВЛ). По окончании операции или через некоторое время после этого эндотрахеальная трубка удаляется, и пациентка дышит самостоятельно.
- пациентка спит, т.е «отсутствует» на операции.
- имеется надежная герметизация дыхательных путей, больше возможностей для проведения адекватной вентиляции.
- введеные в вену, препараты для анестезии способны вызывать депрессию дыхания у новорожденного. Поэтому в интересах плода анестезию до его извлечения проводят более поверхностно, это обуславливает большую нагрузку на организм женщины, увеличивает процент пациентов, которые отмечают сохранение сознание под наркозом.
- для обеспечения безопасной анестезии у женщин с артериальной гипертензией и другими заболеваниями приходится вводить относительно большую дозу анестетиков.
- операционной бригаде приходится работать быстро для того, чтобы максимально исключить влияние наркоза на плод. Это не всегда возможно, особенно при повторных операциях, когда выражен спаечный процесс.
Таким образом, общая анестезия (наркоз) вполне безопасный метод для здоровых женщин с доношенной беспроблемной беременностью. Эндотрахеальный наркоз необходим в экстренных случаях, когда состояние женщины ил плода прогрессивно ухудшается и необходимо неотложно провести операцию кесарево сечение.
Эпидуральная (перидуральная) анестезия.

Техника проведения такая же как при обезболивании родов.
В случае необходимости завершить течение родов операцией кесарвео сечение никаких дополнительных манипуляций не портебуется, если ранее в роды проводилась эпидуральная анестезия, и был установлен эпидуральный катетер. В катетер вводится доза анестетика, необходимая для проведения операции.
- хорошее обезболивание при минимальном воздействии на плод.
- возможность спокойной работы операционной бригады.
- возможность сохранения сознания при отсутствии болевых ощущений. Это позволяет женщине сразу увидеть новорожденного.
- умеренный гипотензивный эффект за счет расширения периферических сосудов дает возможность провести некоторое разведение крови вливанием инфузионных растворов, и в результате уменьшить операционную кровопотерю.
- более благоприятное течение послеоперационного периода.
- катетер в эпидуральном пространстве повзоляет проводить адекватное послеопераицонное обезболивание.
- технические относительно сложная процедура, которая требует обученного персонала, специального оборудования и материалов, соблюдения строгой стерильности.
- возможны осложнения (см. подробнее тут).
- длительное (от 20 до 40 мин) развитие блока, поэтому в ситуациях, когда нужно проводить операцию неотложно, этот метод неприменим.
Таким образом, эпидуральная анестезия обеспечивает хорошую защиту организма от операционной боли, предоставляет свободу выбора по поводу состояния своего сознания во время операции, минимально воздействует на плод. Она имеет дополнительные преимущества, позволяя более широко применять методы, уменьшающие кровопотерю, более благоприятно вести послеоперационный период.
Эпидуральная анестезия является методом выбора при артериальной гипертонии, гестозе, многих других сопутствующих заболеваниях, когда требуется использовать щадящий метод анестезии.
Абсолютные противопоказания для проведения эпидуральной анестезии:
- несогласие пациентки
- отсутствие квалифированного анестезиологического персонала и оборудования для круглосуточного наблюдения, как во время родов, так и в послеродовом периоде.
- инфекционное воспаление в месте предполагаемого прокола, а также инфекционное заражение крови.
- сниженная (ниже установленного безопасного уровня) свертываемость крови.
- выраженные анатомические аномалии позвоночника.
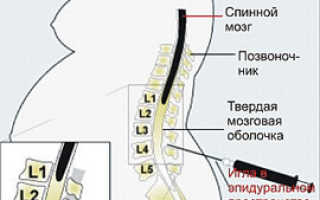
Спинальная анестезия:
Блокада всех видов чувствительности на заданном уровне. Местный анестетик через иглу вводится в цереброспинальную жидкость, которая заполняет спинномозговой канал.
Как и при проведении эпидуральной анестезии пункция (прокол) спинального пространства проводится в положении пациентки лежа на боку с поджатыми, по возможности, к животу ногами. Гораздо реже используется положение сидя.
Место прокола поясничный отдел. Игла проходит межпозвоночные связки и попадает в спинномозговой канал. Через иглу вводится анестезирующее вещество.
«+» свойства: все положительные эффекты эпидуральнйо анестезии (исключая послеоперационное обезболивание) и дополнительно к этому:
- практически в 100% случаев очень хорошее обезболивание.
- хорошее расслабление мышц в области операции, и таким образом, лучшие условия для хирургов.
- еще меньшее воздействие на плод за счет небольшого объема вводиомго анестетика (около 4 мл)
- быстрое начало анестезии, что дает возможность использовать спинальную анестезию в некоторых неотложных случаях.
- аналогичны тем, которые отмечены при проведении эпидуральной анестезии.
- до 10% случаев встречаются головные боли в лобно-височных областях; возникают в вертикальном положении тела, длятся не более 3-4 дней, успешно купируются дополнительными лечебными мероприятиями без каких-либо последствий.
Таким образом, спинальная анестезия лучше всего защищает организм от операционной боли, меньше всего влияет на плод, имеет определенный процент послеоперационных головных болей, послеоперационное обезболивание проводится наркотическими и ненаркотическими анальгетиками в/в или в/м, как и при общей анестезии.
Данные статистики показывают, что в развитых странах большинство операций кесарево сечение проводится под спинальной или эпидуральной анестезией.
Процент спинальных анестезий постоянно растет, и нередко этот метод доминирует над производством эпидуральных анестезий.
Использование современных анестетиков и специальных сверхтонких игл позволяет снизить частоту головных болей в послеоперационном периоде до 1 и ниже.
Сегодня в арсенале анестезиологов роддома имеется все необходимое, и спинальная анестезия проводится на современном уровне.
Абсолютные противопоказания: такие же, как при проведении эпидуральной анестезии. Дополнительно можно включить выокую внутричерепную гипертензию и эклампсию.
Опасения и предубеждения.
В течение многих лет активно используются методы регионарной анестезии (эпидуральная и спинальная анестезия). За это время накоплен большой опыт, и процент использования этих методов из года в год растет. Согласно статистике до 80% кесаревых проводится под эпидуральной анестезией. В 1997 году. в условиях регионарной (эпидуральной или спинальной анестезии) было выполнено:
- в США 84% всех кесаревых сечений
- в Норвегии — 60%
- в Великобритании — 52%
- в Венгрии — 37%
- в Германии — 37%
В развитых странах большое внимание уделяется вопросам безопасности пациентов во время анестезии, проводятся большие дорогостоящие исследования в этом направлении. Спинальная и перидуральная анестезия признаны достаточно безопасным методом и широко распространены.
Анестезия при родах: что это такое, зачем она нужна и можно ли без неё обойтись
11 апр. 2019 г., 15:07

Анестезия давно применяется для обезболивания как при операции кесарева сечения, так и в процессе естественных родов. Но, как и прежде, один из главных страхов беременных женщин связан с этой темой. «Побочные эффекты анестезии», «Осложнения после анестезии при родах», «Если анестезия не подействовала» – эти запросы очень популярны в Сети и особенно тревожат женщин, решивших рожать по ОМС. Будущие мамы, и без того встревоженные приближением родов, не до конца понимают принцип действия разных видов обезболивания, не знают, что их ждёт после «укола» и, конечно, волнуются.
 Какие виды анестезии существуют? В каких случаях отказ врача или пациентки от «эпидуралки» обоснован, а в каких — нет? Какие есть противопоказания? Об этом мы поговорили с заведующим отделением анестезиологии и реанимации для взрослых роддома при ГКБ №40 г. Москвы, врачом анестезиологом-реаниматологом высшей категории, кандидатом медицинских наук Владимиром Андреевичем Соколовым.
Какие виды анестезии существуют? В каких случаях отказ врача или пациентки от «эпидуралки» обоснован, а в каких — нет? Какие есть противопоказания? Об этом мы поговорили с заведующим отделением анестезиологии и реанимации для взрослых роддома при ГКБ №40 г. Москвы, врачом анестезиологом-реаниматологом высшей категории, кандидатом медицинских наук Владимиром Андреевичем Соколовым.
— При родах применяются разные виды анестезии, не так ли? Расскажите, какие есть варианты?
Всё зависит от того, что происходит с женщиной в родах. Рожает ли она естественным путём, проводится ли ей операция кесарева сечения или речь идёт о малых акушерских вмешательствах, при которых порой тоже требуется обезболивание. Таких, например, как ручное обследование матки, зашивание.
— Если мы говорим о так называемых физиологических родах, какой из способов обезболивания самый надёжный?
 Если проходят физиологические роды, то есть женщина рожает естественным путём, самый надёжный способ обезболивания – эпидуральная аналгезия. Поначалу женщина может и вовсе не чувствовать болевых ощущений или может чувствовать что-то отдалённо, но ей, конечно, становится гораздо легче. Она может отдохнуть, поспать, почитать.
Если проходят физиологические роды, то есть женщина рожает естественным путём, самый надёжный способ обезболивания – эпидуральная аналгезия. Поначалу женщина может и вовсе не чувствовать болевых ощущений или может чувствовать что-то отдалённо, но ей, конечно, становится гораздо легче. Она может отдохнуть, поспать, почитать.
При таком виде обезболивания врач делает женщине укол, сначала обезболивая кожу в области поясницы, а потом уже устанавливает катетер, через который вводится анальгетик. Как правило, пользуемся дозатором, шприцевым насосом, который постоянно подаёт лекарство до полного раскрытия шейки матки. Применяются ропивакаин, наропин – современные препараты, которые считаются наиболее безопасными для женщины и ребёнка.
— То есть женщина до самого момента рождения ребёнка не чувствует ничего, даже собственных ног?
Полной неподвижности этот вид анестезии не предполагает. Не нужно его путать со спинальной анестезией, которая проводится при кесаревом сечении. В самом начале, когда в организм женщины поступает тест-доза, обезболивание может быть посильнее. Потом дозировка анестетика снижается, женщина может вставать с кровати, хотя активно двигаться в это время не рекомендуется.
Действие лекарства длится ещё час после прекращения его подачи. При полном раскрытии женщина уже чувствует, что с ней происходит. Концентрация лекарства рассчитана таким образом, чтобы нормальная родовая деятельность не прекращалась. Если вводить препарат в более высокой концентрации, женщина не будет чувствовать ни боли, ни ног, ни родов, а потужной период удлинится. Так что некоторая болезненность при большом раскрытии шейки матки появится, но эти ощущения гораздо слабее тех, что испытала бы женщина без анестезии.
— Есть ли какие-то противопоказания к проведению эпидуральной анестезии?
 Есть. Например, аллергия на амидные анестетики, которые применяются при этом виде обезболивания. Также среди противопоказаний: применение антикоагулянтов, препаратов, разжижающих кровь. Выявленные у пациентки нарушения свёртываемости крови – противопоказание, которое является абсолютным.
Есть. Например, аллергия на амидные анестетики, которые применяются при этом виде обезболивания. Также среди противопоказаний: применение антикоагулянтов, препаратов, разжижающих кровь. Выявленные у пациентки нарушения свёртываемости крови – противопоказание, которое является абсолютным.
Противопоказанием может стать и татуировка на пояснице в месте пункции. В таком случае мы внимательно смотрим, есть ли на коже место, чистое от рисунка. Если нет, всё в чернилах, то в эпидуральной анестезии будет отказано.
— Эпидуральную анестезию в вашем роддоме предлагают всем. Женщина может от неё отказаться?
Да, есть небольшой процент пациенток, которые отказываются от этого вида обезболивания, чтобы пережить так называемые «натуральные» роды. Это их право. Существует масса психологических практик расслабления, техник правильного дыхания в родах. Немаловажное значение играет позитивный настрой. И всё же, как правило, когда раскрытие шейки матки увеличивается и женщина понимает, что терпеть боль не хочет, она может попросить об эпидуральной аналгезии.
— И пожелание женщины выполнят в любой момент, даже если «процесс» идёт вовсю?
Обезболивание проводится при разном раскрытии шейки матки, от 2 см. и более, вплоть до полного. Но при повторных родах, раскрытии 8 см. может быть уже нецелесообразно делать анестезию и персонал на ней не настаивает. В таком случае мы понимаем, что женщина родит в течение 10-15 минут. Анестезия просто не успеет подействовать, ну разве что для осмотра после родов пригодится.
Если раскрытие меньше 8 см., то врачи, конечно, предлагают обезболивание.
— Какие ещё виды анестезии применяются в родах вообще и в вашем роддоме в частности?
Внутривенная анестезия. Она требуется при проведении послеродового осмотра, если чувствительность сохраняется, а женщина болезненно реагирует на манипуляции врача, например, при зашивании. В таком случае женщину погружают в короткий медикаментозный сон, который длится не более 20 минут.
— Возможны ли вертикальные роды под эпидуральной анестезией?
Да, вполне. Действие лекарства постепенно ослабевает в процессе родов, релаксация в мышцах уменьшается, женщина может привставать, двигаться. В любом случае она находится в пределах кровати, даже если рожает вертикально, так что эпидуральная анестезия не помешает женщине принять любое удобное ей положение во время родов.
— Во время проведения кесарева сечения применяется такая же анестезия?
При проведении кесарева сечения речь идёт о спинальной анестезии. Это тоже укол в спину, в том же примерно месте, где ставится эпидуральный катетер, только анестетик более концентрированный и вводится он однократно.
После укола очень быстро, в течение 5 минут наступает релаксация живота и ног, женщина уже не может шевелить ногами, передняя брюшная стенка полностью расслабляется. Роженица находится в сознании в течение операции, которая длится не более 40-60 минут. Многие и не верят, что всё так быстро завершилось. Приходится поверить, конечно, ведь ребёнка тут же прикладывают к груди, согревают, а дальше уже начинается работа детских докторов. Через 3 часа женщина начинает чувствовать ноги и живот, через 4-6 часов может присаживаться. После того, как она твёрдо стоит на ногах, если всё хорошо с мамой и малышом, часов через 8-12 они вместе переводятся в послеродовое отделение.
Имеются противопоказания, необходимо проконсультироваться со специалистом.
Кесарево сечение
Экстраперитонеальная кесаревая техника до сих пор неизвестна, но она приносит большие выгоды мамам и их детям
Ведение беременности и роды
- Ведение вашей беременности
- Эхография плода
- Подготовка к рождению
- Акушерская Клиника Santa Maria в Ницце
- В день ваших родов
- Кесарево сечение
Специальные процедуры
- Наружный акушерский поворот
Внебрюшинное кесарево сечение
Будьте внимательны, некоторые части фильма могут шокировать чувствительную аудиторию.
Д-р Велемир
Доктор Велемир обучается практиковать экстраперитонеальное кесарево сечение

Семейный родильный дом Санта-Мария в Ницце
Вы можете воспользоваться экстраперитонеальным кесаревым сечением в клинике Санта-Мария в Ницце

Кесарево сечение (от латинского «caesar»: ребенок, рожденный путем кесарева сечения) заключается в рождении ребенка путем выполнения надреза в нижней части живота матери. Данный метод применяется, когда естественные роды либо невозможны, либо рискованны для матери и/или неродившегося ребенка или по выбору матери.
С конца 90-х годов кесарево сечение смогло воспользоваться многочисленными достижениями в области анестезии и хирургических методов. Это означает, что опыт матери стал намного безопаснее и был значительно улучшен.
Выборочное кесарево сечение
«Роды через брюшную полость, известные как кесарево сечение, составляют сегодня около четверти родов во Франции. Тем не менее, оно все еще плохо воспринимается нашим обществом, которое имеет тенденцию к его демонизации. Я считаю, что нам следует пересмотреть наше отношение. Женщинам, которые рожают путем кесарева сечения, следует обеспечить уверенность и отсутствие чувства вины. Мне также хотелось бы, чтобы общество прекратило осуждать женщин, которые предпочитают рожать путем кесарева сечения!
Независимо от того, выбирают ли они физиологические роды дома, роды с эпидуральной анестезией в родильном отделении или запланированное кесарево сечение, каждая женщина должна иметь возможность найти врача, акушерку и медицинскую команду, которые будут поддерживать и направлять ее по выбранному ей плану родов, при отсутствии медицинских рисков. Каждый год сотни миллионов женщин в мире рожают своего ребенка естественным способом. Некоторые – вынужденно, другие выбирают этот способ. Тип родов женщины может зависеть от их происхождения, культуры, образования и состояния здоровья. Это также тесно связано с заботой и советами ее медицинской бригады.
Важно помнить о том, что кесарево сечение – это способ родов для матери, рождения для ребенка и операции для врачей. Моя команда и я стремимся предлагать заботу и поддержку удовлетворения физиологических потребностей матери, отца и ребенка с помощью различных мер, а именно:
Задать вопрос
Уважаемые посетители сайта!
Просим Вас не задавать вопросов о стоимости услуг — для этого есть соответствующие разделы сайта и телефоны.
Задать вопрос профильному специалисту:
- Гематологу rossiev_v@mail.ru
- Эндокринологу socbendocrynology@mail.ru
- Оториноларингологу (лор) e n tsokb@mail.ru
- Ортопеду ortoped . sokb @ gmail . com
- Сосудистому хирургу angio@sokb.ru
Обратите внимание на то, что ответы базируются на данных, предоставленных Вами, носят рекомендательный характер и ни в коей мере не заменяют собой визита к специалисту.
Чтобы получить корректный ответ на вопрос — обязательно указывайте возраст и диагноз без сокращений и аббревиатур. Обязательно оставляйте контактный адрес электронной почты.
Администрация сайта оставляет за собой право не публиковать ответы на анонимные вопросы. В соответствии со ст. 12 Федерального закона Российской Федерации от 02.05.2006 г. №59-ФЗ «О порядке рассмотрения обращений граждан Российской Федерации» предусмотрен срок размещения ответов на вопросы на сайте в течение 30 дней.
Стоимость консультации врача-специалиста без направления – 1000 руб.
Внимание! Информация о стоимости размещена в разделе сайта » Медицинские услуги «. Точная информация о стоимости определяется на консультации после осмотра нашим специалистом.
Внимание! Справка о стоимости услуг поликлиники главного корпуса — (846) 956-12-05.
Справка о стоимости стационарных услуг главного корпуса — 372-51-20.
Просим обратить Ваше внимание, что указанные телефоны являются кассами, а не предварительной записью.
Примечание. Стоимость услуг акушерско-гинекологического корпуса размещена на сайте.
Спасибо за понимание!

Ответ:
Здравствуйте! Рекомендуем прибыть в приемное отделение к 9.00.
Остальные вопросы можно решить только с лечащим врачом после госпитализации.
С уважением, администратор







Ответ:
Здравствуйте! Эпидуральная анестезия у нас проводится и приветствуется. С уважением, заместитель главного врача по акушерству и гинекологии Татьяна Аркадьевна Тезикова



Ответ:
Здравствуйте! Вопрос о наркозе решается после поступления в родильный дом врачом-анестезиологом совместно с беременной. С уважением, заместитель главного врача по акушерству и гинекологии Екатерина Викторовна Козловская.

Ответ:
Здравствуйте! Вопрос о наркозе решается после поступления в родильный дом врачом-анестезиологом совместно с беременной. С уважением, заместитель главного врача по акушерству и гинекологии Екатерина Викторовна Козловская.
Сравнение применения спинальной и эпидуральной анестезии при кесаревом сечении
Сравнение применения спинальной и эпидуральной анестезии при кесаревом сечении
Показано, что и спинальный, и эпидуральный методы обеспечивают при кесаревом сечении эффективную анестезию.
Комментарий БРЗ. Автор: Krisanaprakornkit W
1. РЕЗЮМЕ ДОКАЗАТЕЛЬНЫХ ДАННЫХ
Данный обзор (1) включает в себя десять рандомизированных исследований (с участием 751 женщин), проведенных в период с 1988 по 2001 гг. Его цель — сравнить эффективность и безопасность спинальной и эпидуральной анестезии при кесаревом сечении. Полученные результаты показывают, что оба метода обеспечивают эффективную анестезию (определяемую по показателям частоты неудачи, потребности в дополнительном интраоперационном обезболивании, потребности использовать другую методику во время операции и показателю удовлетворенности матери). При использовании спинальной анестезии операцию можно начинать раньше [взвешенная разность средних (WMD) на 7,91 минут меньше, 95% доверительный интервал (ДИ) -11,59-4,23], но наблюдался повышенный риск гипотонии, требующей коррекции (ОР 1,23, 95% ДИ 1,00-1,51).
Одно из преимуществ регионарной анестезии по сравнению с общей — это послеоперационный контроль боли. Результаты двух исследований, в которых присутствовала значительная неоднородность, продемонстрировали отсутствие разницы в потребности болеутоления после операции. Исследования, включенные в анализ, не предоставили достаточно информации для изучения преимущества добавления в наркоз опиоидов. По другим послеоперационным исходам, таким как тошнота/рвота, послеоперационные методы снятия боли в спине, синдром Хорнера и постдуральная пункционная головная боль, требующая лечения, составители обзора не могли прийти к заключению по причине либо их малой частоты, либо из-за того, что об этих исходах не сообщали.
Стратегия поиска была очень скрупулезной, и все возможные контролированные исследования были найдены, а исследования, потенциально соответствующие критериям, подвергались оценке. Перед включением в обзор оценивалось методологическое качество исследований, а анализы чувствительности планировались и выполнялись надлежащим образом. Данные были представлены ясно и лаконично.
2. ЗНАЧИМОСТЬ В УСЛОВИЯХ ОГРАНИЧЕННЫХ РЕСУРСОВ
2.1. Масштабы проблемы
Несмотря на постоянные усилия по снижению частоты кесарева сечения, этот показатель остается прежним или в некоторых развивающихся странах даже повышается (2, 3).
Регионарная анестезия стала предпочтительным методом при выполнении кесарева сечения. В сравнении с общей анестезией регионарная анестезия ассоциируется со сниженной материнской смертностью, потребностью принимать меньше лекарственных средств, более ‘живым’ опытом деторождения, более быстрым установлением связи между новорожденным и матерью, сниженными кровопотерями и превосходным послеоперационным контролем боли с помощью применения нейроаксиальных опиоидов.
2.2. Применимость результатов
Три из десяти включенных в обзор исследований были проведены в развивающихся странах, и результаты этих исследований были схожи с теми, что были проведены в развитых странах. И поэтому результаты этого обзора применимы для ситуаций с ограниченными ресурсами.
2.3. Внедрение обсуждаемого подхода
В сравнении со спинальной анестезией эпидуральный метод, как правило, требует больше времени и навыков. Этот тип анестезии могут выполнять только хорошо подготовленные анестезиологи. Возможно, применение метода эпидуральной анестезии будет неосуществимым в странах с ограниченными ресурсами, где не везде есть анестезиологи с соответствующей подготовкой. С другой стороны в случае спинальной анестезии спинальную блокаду может сделать опытный врач или акушерка. Однако в таких случаях пациентов следует наблюдать с помощью стандартных методов мониторинга (4). Это все должно быть согласовано с местными соответствующими органами.
Все дествия по профилактике гипотонии у матери следует проводить до введения регионарной анестезии. Эти действия включают в себя подготовку кристаллоидами или коллоидами, если они есть в наличии (5, 6, 7) и укутывание ног (8). Можно применять эфедрин в/в в инфузии или инъекционно (9) и фенилэфедрин для обеспечения надежного результата в профилактике и лечении гипотонии (10).
Раннюю оценку и неотложное лечение тяжелых неврологических осложнений следует выполнять после регионарной анестезии.
3. НАУЧНЫЕ ИССЛЕДОВАНИЯ
Женщины, которым выполняли спинальную анестезию, нуждаются в лечении гипотонии чаще, чем те, которым делели эпидуральную анестезию. Поскольку гипотония может отрицательно повлиять на состояние ребенка, необходимы дальнейшие исследования, которые бы изучили эффект спинальной анестезии на неонатальные исходы. Преимущества послеоперационного контроля боли с помощью нейроаксиальных опиоидов в случае регионарной анестезии нужно сбалансировать с такими их побочными эффектами как тошнота/рвота и зуд. Эти побочные эффекты могут влиять на самочувствие матери и ее возможность кормить грудью. Нужны также исследования, направленные на изучение такого преимущества и побочных действий регионарной анестезии.
Благодарность: Проф. Pisake Lumbiganon за его неоценимые советы по подготовке данного комментария
Литература
- Ng K, Parsons J, Cyna AM, Middleton P. Spinal versus epidural anaesthesia for caesarean section (Cochrane Review). The Cochrane Database of Systematic Reviews;2004, Issue 2.
- Villar J, Valladares E, Wojdyla D, Zavaleta N, Carroli G, Velazco A, Shah A, et al. Caesarean delivery rates and pregnancy outcomes: the 2005 WHO global survey on maternal and perinatal health in Latin America. Lancet 2006;367:1819-1829.
- Sreevidya S, Sathiyasekaran BW. High caesarean rates in Madras (India): a population-based cross sectional study. BJOG 2003;110:106-111.
- Guidelines for regional anesthesia in obstetrics. http://www.asahq.org/publicationsAndServices/standards/11.html;.
- Riley ET, Cohen SE, Rubenstein AJ, Flanagan B. Prevention of hypotension after spinal anesthesia for cesarean section: six percent hetastarch versus lactated Ringer’s solution. Anesth Analg 1995;81:838-842.
- Siddik SM, Aouad MT, Kai GE, Sfeir MM, Baraka AS. Hydroxyethylstarch 10% is superior to Ringer’s solution for preloading before spinal anesthesia for Cesarean section. Can J Anaesth 2000;47:616-621.
- Dahlgren G, Granath F, Pregner K, Rosblad PG, Wessel H, Irestedt L. Colloid vs. crystalloid preloading to prevent maternal hypotension during spinal anesthesia for elective cesarean section. Acta Anaesthesiol Scand 2005;49:1200-1206.
- van Bogaert LJ. Prevention of post-spinal hypotension at elective cesarean section by wrapping of the lower limbs. Int J Gynaecol Obstet 1998;61:233-238.
- Desalu I, Kushimo OT. Is ephedrine infusion more effective at preventing hypotension than traditional prehydration during spinal anaesthesia for caesarean section in African parturients. Int J Obstet Anesth 2005;14:294-299.
- Lee A, Ngan Kee WD, Gin T. A quantitative, systematic review of randomized controlled trials of ephedrine versus phenylephrine for the management of hypotension during spinal anesthesia for cesarean delivery. Anesth Analg 2002;94:920-926.
Данную публикацию следует цитировать: Krisanaprakornkit W. Сравнение применения спинальной и эпидуральной анестезии при кесаревом сечении: Комментарий БРЗ (последняя редакция: 15 декабря 2006 г.). Библиотека репродуктивного здоровья ВОЗ; Женева: Всемирная организация здравоохранения.
Анестезия при кесарево: есть варианты!
Какие виды анестезии предлагают врачи будущим мамам, ожидающим кесарева сечения? Что нужно знать, делая выбор между ними?
22 сентября 2009 · Фото: Dreamstime.com, Shutterstock

АЛЕКСАНДР КОВАЛЕВ
заведующий отделением анестезиологии-реанимации роддома № 25
Кесарево сечение может быть запланировано заранее, но иногда необходимость в нем возникает уже во время родов. Так что знания о методах обезболивания будут полезны всем будущим мамам.
Есть 2 главных метода анестезии при кесаревом сечении: общая (или наркоз), когда вы спите во время операции, и регионарная (обезболивается конкретная область), когда вы бодрствуете, а чувствительность нижней части тела блокирована. Сейчас кесарево сечение чаще проводят под регионарной анестезией. Наркоз используют, когда регионарное обезболивание невозможно (врач не владеет методом, или у женщины есть противопоказания).
Есть 3 типа местной анестезии:
Спинальная – ею пользуются чаще всего и при плановых, и при экстренных операциях. Препарат вводят тончайшей иглой в спинальное пространство. Оно располагается в глубине, по всей длине позвоночника, в виде «мешка» из плотных оболочек. В нем содержится спинальная жидкость и спинной мозг с крупными нервами, отвечающими за движения нижней части тела. Действие препарата наступает за 5 минут и длится дольше 1,5 часа.
Примерно 1 из 5 детей рождается сейчас путем операции кесарева сечения. Из них около 30% являются плановыми, а 70% – экстренными.
Эпидуральная анестезия используется реже. Эпидуральное пространство располагается перед спинальным, вблизи нервов, передающих болевые ощущения от матки. После местной анестезии кожи в него вводят тонкий катетер, по которому подается препарат. Этим методом чаще пользуются, чтобы обезболить схватки. Если возникает необходимость в операции, через тот же катетер вводят более сильные анестетики. Но доза лекарства при эпидуральной анестезии будет больше, чем при спинальной, и подействует оно не так быстро – через 20–30 минут. Потому этим методом пользуются:
- если эпидуральный катетер уже был установлен и до начала операции еще есть время, около 20 минут;
- если ожидается долгая операция;
- когда нет опыта в применении спинальной анестезии;
- если эпидуральный катетер потребуется и после операции;
- есть противопоказания к спинальной анестезии (пороки сердца и др.).
Спинально-эпидуральная анестезия – сочетание обоих методов.
Подготовка к операции
- При плановом кесаревом сечении лучше оказаться в роддоме за пару дней до операции, но иногда врачи разрешают приехать в тот же день.
- Выбирать метод анестезии вы будете вместе с анестезиологом-реаниматологом, он же возьмет у вас согласие на ее проведение.
- Аппаратура в операционной будет постоянно измерять вам артериальное давление, частоту пульса и насыщение крови кислородом. Затем медсестра-анестезист введет внутривенный катетер, подающий раствор, который предотвратит снижение кровяного давления во время операции и восполнит кровопотери. В мочевой пузырь вам поставят тонкий катетер (его уберут после операции).
Проведение анестезии
Вас попросят лечь на бок или сесть на операционном столе, согнув спину дугой. Врач найдет в поясничной области удобное место и сделает укол для местной анестезии на коже.
СПИНАЛЬНАЯ АНЕСТЕЗИЯ. Через обезболенное место доктор введет тончайшую иглу. При ее продвижении вы можете почувствовать прострел в ногу. Скажите об этом врачу, но старайтесь не менять положение тела. Через иглу сразу введут дозу местного анестетика и удалят ее. Обычно процедура занимает несколько минут, если нет трудностей с продвижением иглы (как правило, они встречаются у полных женщин и пациенток с сильным сколиозом).
ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ требует более толстой иглы для того, чтобы провести катетер в нужную область. Место введения иглы на коже тоже сначала обезболивается. Как и в случае со спинальной анестезией, вы можете почувствовать легкий прострел в ноге, но постарайтесь не двигаться до момента, когда катетер установят, а иглу удалят.
Метод в действии
Главный признак – ваши ноги станут теплыми, тяжелыми и онемеют (позже это ощущение дойдет до уровня груди). Доктор проверит, так ли это, чтобы решить, готовы ли вы к операции. Если вы почувствуете тошноту, жажду, слабость, сообщите об этом врачу – это часто происходит при снижении давления. Чтобы снять неприятные симптомы, доктор введет необходимые препараты.
Кесарево сечение
Акушер-гинеколог обработает стерилизующим раствором ваш живот до уровня груди. Стерильная ширма будет отгораживать вас от операционного поля. Манипуляции врача-акушера могут ощущаться как легкие потягивания или давление. Врач анестезиолог-реаниматолог будет рядом в течение всей операции. Для достижения достаточной глубины анестезии вам могут добавить обезболивающее через внутривенный катетер или провести наркоз.
От начала операции до момента рождения малыша может пройти от 2–3 до 10 минут. А сам процесс длится в среднем от 20 до 60 минут.
После рождения малыша через внутривенный катетер вам введут 2 препарата: окситоцин − чтобы помочь матке сократиться и отделить плаценту, и антибиотик − для защиты от проблем, которые может вызвать инфекция. А если потребуется – еще и лекарство, вызывающее чувство покоя, расслабления и легкую сонливость до окончания операции.
Уже в самом конце вам сделают первый внутримышечный укол обезболивающего, которое заменит проходящее действие регионарной анестезии.
Плюсы метода
- Регионарная анестезия и препараты, которые с ней связаны, более безопасна для женщины и ребенка, чем наркоз;
- она уменьшает кровопотерю во время операции;
- дает женщине возможность увидеть своего ребенка сразу после его рождения (на время операции можно не снимать очки или линзы);
- не вызывает сонливости и дезориентированности после операции;
- помогает продлить обезболивание и после операции;
- позволяет раньше встать, начать ухаживать за крохой и кормить грудью.
Кроме того, ни спинальная, ни эпидуральная анестезия не вызывают хронических болей в спине и не усиливают застарелые проблемы с позвоночником.
Есть и минусы
- Сочетание регионарной анестезии с положением на спине могут вызвать снижение давления перед началом операции (это состояние корректируется лекарствами);
- бывает, она занимает больше времени, чем подготовка и проведение наркоза;
- очень редко, но эффект от такой анестезии может оказаться недостаточным;
- иногда она вызывает озноб и мышечную дрожь во время и после кесарева сечения (эти состояния быстро лечатся с помощью лекарств);
- может появиться головная боль
- (1 случай на 1000), которая полностью проходит за несколько дней;
- иногда анестезия провоцирует легкую потерю чувствительности и ограничение движений в ноге (1 случай на 10 000). Они могут продолжаться несколько недель и чаще встречаются после спинальной анестезии.
После операции
Первые 2 часа вы проведете под наблюдением врачей. В это время вы можете чувствовать легкий озноб, схваткообразные сокращения матки; постепенно будет возвращаться чувствительность в ногах. Встать вы сможете через 6–8 часов после операции. Выбирая обезболивающие средства, врачи будут ориентироваться на ваши ощущения. Препараты могут вводить в вену, мышцы, в эпидуральный катетер и с таблеткой через рот.