Оболочечное прикрепление пуповины последствия для ребенка
Оболочечное прикрепление пуповины последствия для ребенка

Задержкой роста плода (ЗРП, внутриутробной задержкой роста плода) обозначают отставание размеров и/или массы плода по сравнению с нормативными показателями для данного срока беременности. Согласно национальному руководству по акушерству [1], внутриутробная диагностика ЗРП основана на данных фетометрии, когда предполагаемая масса плода ниже 5-го перцентиля для данного срока беременности, после рождения диагноз ставится, если масса новорожденного ниже 10-го перцентиля для данного срока беременности.
Признаки ЗРП определяются примерно в 5–10 % от всех случаев беременности [2]. При этом ЗРП считается одной из основных причин перинатальной заболеваемости и смертности. Более того, согласно данным Росстата, крайне малая масса тела при рождении постоянно фигурирует в качестве основного заболевания при мертворождении [3]. Показатели перинатальной смертности при ЗРП в 6–10 раз больше по сравнению с новорожденными, имеющими нормальные значения массы и длины тела. У 26 % мертворожденных, родившихся в срок, и у 53 % мертворожденных, родившихся преждевременно, отмечалось наличие ЗРП [4].
В развитии ЗРП выделяют несколько групп факторов: влияние окружающей среды, материнские, плодные, плацентарные [5, 6]. При этом основной (в 80–90 % случаев) причиной развития ЗРП считается недостаточное поступление питательных веществ и кислорода к плоду, обусловленное главным образом нарушениями строения и функционирования плаценты [7].
Целью данной работы явился анализ данных литературы о патологии плаценты в наблюдениях ЗРП.
Известно, что плацента играет ключевую роль в обеспечении нормального развития и функционирования плода. У человека плацента является гемохориальной, в связи с чем характеризуется независимостью плодно-плацентарных капилляров от изменений давления и скорости материнского плацентарного тока крови [8].
Тем не менее практически во всех исследованиях, посвященных проблеме ЗРП, выявляются те или иные нарушения строения плаценты (табл. 1) [9–15]. Так, почти все авторы отмечают более низкие значения массы плаценты в наблюдениях ЗРП по сравнению с контрольной группой. В исследовании R. Madazli с соавт. [9] среднее значение массы плаценты в случаях ЗРП составило 63,5 % от показателей контрольной группы (p 0,05).
Рассчитанные авторами соотношения масс плода и плаценты также характеризуются неоднозначными изменениями (табл. 1). В одних работах отношение массы плода к массе плаценты в наблюдениях ЗРП было значимо меньше по сравнению с контрольными показателями [12] или отношение масс плаценты и плода при ЗРП превышало аналогичное значение в контрольной группе. Подобные соотношения указывают на то, что в наблюдениях ЗРП масса плода в большей степени отличается от контрольного уровня, чем масса плаценты. В других исследованиях, в частности A.-C. Peyter с соавт. [14], плодно-плацентарное соотношение имело значимо бoльшие значения в наблюдениях ЗРП по сравнению с контрольной группой, то есть речь шла о более выраженных отклонениях от контрольных показателей массы плаценты, а не плода. Примечательно, что по данным [14] соотношение масс плода и плаценты имело некоторые гендерные отличия (табл. 1).
Пуповина – норма и патология
Пуповина представляет собой спиралевидно закрученную трубку, которая соединяет плод с плацентой. Снаружи пуповина покрыта плодными оболочками. Она содержит две артерии и одну вену.

По вене пуповины течет артериальная кровь, несущая кислород к органам плода. По пупочным артериям течет венозная кровь от плода к плаценте, эта кровь содержит продукты обмена веществ плода. Сосуды пуповины находятся в особом студнеобразном веществе, которое фиксирует их и предохраняет от травм, а также осуществляет обмен веществ между кровью плода и амниотической жидкостью. Пуповина начинает формироваться с 2–3 недели беременности и растет вместе с малышом. К моменту рождения ее длина составляет 45–60 см (длина пуповины в среднем соответствует росту ребенка), а диаметр — 1,5–2 см.
Пуповина может по-разному прикрепляться к плаценте. В одних случаях прикрепление происходит в центре плаценты (центральное прикрепление), в других — сбоку (боковое прикрепление). Иногда пуповина прикрепляется к плодным оболочкам, не доходя до самой плаценты (оболочечное прикрепление). В этих случаях сосуды пуповины подходят к плаценте между плодными оболочками. Такое прикрепление плаценты является фактором риска по возникновению плодово-плацентарной недостаточности.
У пуповины могут быть и такие особенности, как истинные и ложные узлы. Ложные узлы представляют собой местные утолщения пуповины вследствие варикозного расширения вены пуповины или скопления вартонова студня. Они не влияют на развитие плода и процесс родов. Истинные узлы пуповины образуются на ранних сроках беременности, когда плод еще мал, что позволяет ему проскочить через петлю пуповины. Истинные узлы пуповины могут повлиять на исход родов. При натяжении пуповины узел затягивается, прекращаются поступление и отток крови по сосудам. В этом случае возникает острая гипоксия плода.
Патологией развития пуповины является также состояние, при котором сформирована только одна артерия пуповины вместо двух, у некоторых плодов с одной артерией пуповины наблюдаются различные пороки развития. Причиной такого формирования пуповины могут стать факторы, вызывающие пороки развития плода — так называемые тератогенные факторы (химические вещества, некоторые лекарственные препараты, ионизирующая радиация, генетические заболевания родителей).
Некоторые проблемы могут возникнуть и в связи с укорочением пуповины. Укорочение пуповины можно подразделить на абсолютное и относительное. При абсолютном укорочении пуповины длина пуповины составляет менее 45 см. В течение беременности это состояние никак не сказывается на развитии малыша. Во время родов как при относительной, так и при абсолютной короткости пуповины из-за ее натяжения преждевременно может отслоиться плацента, которую пуповина тянет за собой, что создает прямую угрозу жизни плода.
Ложное укорочение пуповины возникает при обвитии пуповины вокруг шеи и туловища плода. Причиной обвития пуповины может являться чрезмерно большая ее длина (более 70 см), а также повышенная двигательная активность плода, которая может быть связана с хронической внутриутробной гипоксией плода. Причины хронической нехватки кислорода различны — это и заболевания матери, и заболевания плода, и патология плаценты. Обвитие пуповины может быть однократным, двукратным и даже трехкратным. Во время беременности это состояние, как правило, не влияет на плод, но во время родов могут возникнуть проблемы. Натяжение или пережатие сосудов пуповины приводит к нарушению тока крови.
Такие состояния, как укорочение пуповины (абсолютное и относительное) и истинные узлы пуповины, во время родов могут привести к острой внутриутробной гипоксии плода. Она проявляется изменением числа сердцебиений. (В норме сердцебиение плода составляет 120–160 ударов в минуту). При возникновении острой внутриутробной гипоксии плода в околоплодных водах появляется первородный кал (меконий), воды окрашиваются в зеленый цвет. Появление всех этих симптомов требует неотложной терапии. В первую очередь необходимо устранить причину гипоксии, что достигается путем скорейшего родоразрешения. Метод родоразрешения зависит от периода родов и оттого, как далеко продвинулась предлежащая часть плода (головка или тазовый конец) по родовым путям. Если острая гипоксия возникла во время беременности или в первый период родов, женщине делают кесарево сечение. Во втором периоде родов, когда головка или тазовый конец уже близко к выходу из малого таза, применяют различные акушерские пособия, ускоряющие завершение второго периода родов.
К счастью, подобное состояние возникает не часто. Поэтому обвитие пуповины и узлы пуповины не являются абсолютным показанием к плановой операции кесарева сечения (абсолютную короткость пуповины диагностировать до родов невозможно). Эти состояния являются относительным показанием к операции, т.е. кесарево сечение делают лишь в тех случаях, когда кроме них, имеются еще и другие относительные показания к операции (возраст женщины старше 30 лет, нетяжёлые формы гестоза и т.п.).
Единственным методом, позволяющим предположить патологию пуповины, является ультразвуковое сканирование. С помощью УЗИ можно выявить аномалии пуповины, такие, как неправильное развитие сосудов (единственная артерия пуповины), истинные и ложные узлы пуповины, обвитие пуповиной. А вот длину пуповины во время беременности определить практически невозможно.
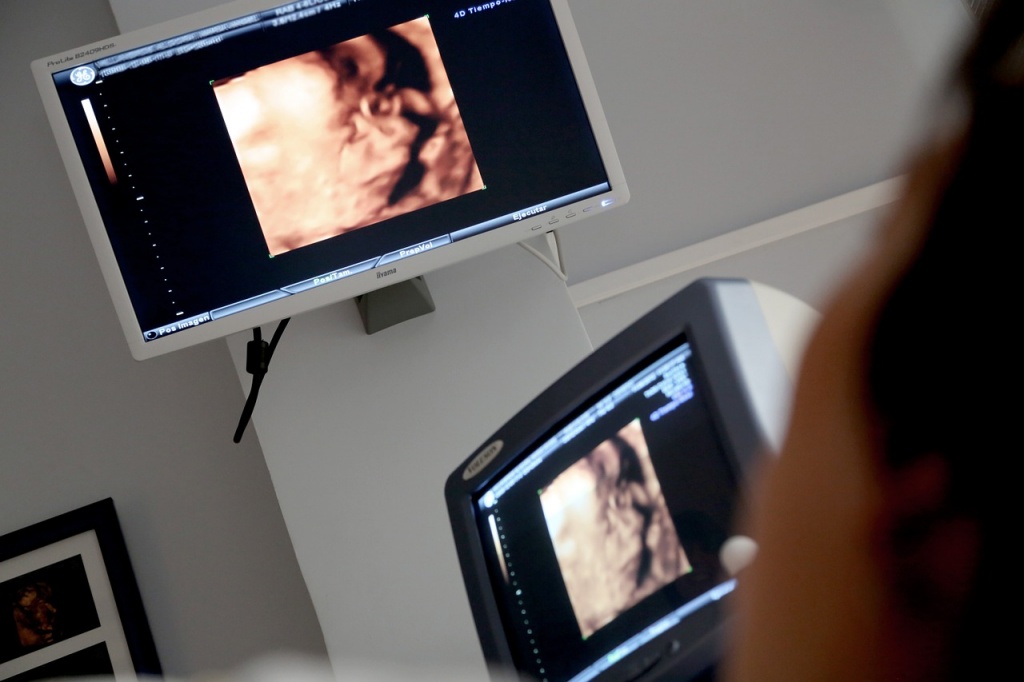
Особо надо сказать о диагностике обвития пуповины. Порой при исследовании видны только петли пуповины в области шеи, но определить, обвивают ли они шею, невозможно. В этих случаях помогает допплерометрическое исследование, в ходе которого можно изучить движение крови по сосудам — в том числе и пуповины. Кроме того во время родов используют метод кардиотокографии, который позволяет следить за числом сердечных сокращений, или выслушивают сердце¬биение плода при помощи стетоскопа.
Таким образом, во время беременности патологию пуповины можно лишь заподозрить. Однако своевременно проведенные ультразвуковые исследования помогут врачам сделать ваши роды безопасными.
5) Последствия для плода:
отсутствие клинических проявлений (при ограниченном хориоамнионите)
задержка внутриутробного развития плода (при перивиллузите)
развитие инфекции у плода с поражением отдельных органов (при виллузите)
инфицирование плода с развитием местных и генерализованных гнойно-воспалительных заболеваний плода и новорожденного
17д. Врожденные пороки развития последа. 1) врожденные пороки развития амниона 2) врожденные пороки развития массы и размеров плаценты 3) врожденные пороки развития формы, локализации, отслойки плаценты 4) врожденные пороки развития пуповины 5) влияние на плод.
1) Врожденные пороки развития амниона
Многоводие — это увеличение количества околоплодных вод до 2 л и более.
Возникает в фетальном периоде, может быть острым и хроническим.
Причина: может быть следствием ВПР ЦНС, атрезии пищевода, хромосомных аберраций.
Характерны: оболочечное прикрепление пуповины, ее короткость и отек
Влияние на плод: способствует аномальному положению и предлежаниям плода, преждевременному излитию околоплодных вод, что может быть причиной внутриутробной асфиксии и смерти плода.
Маловодие — это уменьшение количества околоплодных вод до 500 мл и менее.
Причина: неизвестна, возможно следствие ВПР мочевой системы
узловатый амнион и амниотические тяжи
аплазия артерии пуповины и ее короткость
Влияние на плод:
часто выкидыши, преждевременные роды, заканчивающиеся иногда интранатальной асфиксией плода и родовой травмой
причина некоторых пороков развития плода (скривление позвоночника, косолапость и др. вследствие узости полости амниона).
Узловатый амнион — образование на плодовой поверхности плаценты, реже в оболочках, узелков.
Макроскопически узелки бледно-серые или бледно-желтые, округлой формы, легко соскабливаются ножом.
Микроскопически узелки состоят из роговых чешуек и эозинофильно окрашенных аморфных масс.
Амниотические тяжи (тяжи Симонарта) — связывают между собой плодовую поверхность последа с поверхностью плода, разные точки плодовой поверхности последа, а также несколько точек поверхности плода
спонтанные аборты и эктопическая беременность
маловодие, разрывы амниона в ранние сроки беременности
избыточная первично запрограммированная гибель клеток эмбриона.
Влияние на плод: могут быть причиной т. н. амниогенных пороков у плода.
2) Врожденные пороки развития массы и размеров плаценты
Аномалии массы плаценты ( гипоплазия и гиперплазия плаценты).
Наибольшее значение для диагностики имеет определение плацентарно-плодового коэффициента (ППК), который при доношенной беременности колеблется от 0,13 до 0,18 и увеличивается при недоношенной беременности.
а) гипоплазия (ППК равен или меньше 0,10 при доношенной беременности)
Причины: не ясны, часто сочетается с другими пороками последа и плода.
МиСк: некоторое преобладание инволютивно-дистрофических процессов, в ряде случаев — патологическая незрелость
Влияние на плод: м.б. причиной внутриутробной асфиксии (чаще антенатальной) вследствие недостаточной функционирующей площади, особенно при наличии других патологических состояний
б) гиперплазия (ППК больше 0,20):
Причины: крупные размеры плода, многоплодная беременность, гемолитическая болезнь новорожденных, опухоль, диабет матери, сифилис, наличие добавочных долей, тяжелый токсикоз беременной.
3) Врожденные пороки развития формы, локализации, отслойки плаценты.
Предлежание плаценты (краевое, боковое, центральное) — следствие имплантации бластоцисты у внутреннего отверстия цервикального канала.
Влияние на беременную и плод:
а) кровотечение, вызванное низко расположенной плацентой, обусловливает острую асфиксию плода (почти в половине случаев)
б) преждевременные роды, перинатальная смертность составляет свыше 30%, мертворождаемость — около 20%.
Приращение плаценты (полное или частичное) — обусловлено нарушением глубины имплантации бластоцисты в эндометрий.
В зависимости от глубины проникновения ворсин различают 3 вида приращения плаценты:
а) placenta accreta — ворсины хориона проникают только в децидуальную ткань
б) pl. increta — трофобласт врастает в миометрий, не выходя, однако, за его пределы
в) pl. percreta — клетки трофобласта прорастают не только в мышечный, но и в серозный покров матки, в результате чего во время родов может наступить разрыв стенки матки.
Истинное приращение плаценты встречается редко, чаще бывает относительное приращение плаценты или так называемое плотное прикрепление плаценты: ворсины хориона проникают в компактный слой отпадающей оболочки, не выходя за ее пределы.
Причины плотного прикрепления плаценты:
травматические повреждения слизистой матки после кюретажа или ручного отделения последа
изменения в эндометрии вследствие перенесенного эндометрита
нарушение иммунологического равновесия между децидуальной тканью и плацентой
Влияние на плод: кровотечение в родах; часто сочетается с ВПР у плода.
Плацента, окруженная ободком — характерно наличие на плодовой поверхности беловатого фиброзного кольца разной толщины, окружающего зону сосудов хориальной пластинки, которое может располагаться по всему периметру плаценты или только на определенном участке.
Плацента, окруженная валиком — в фиброзном кольце, которое окружает плаценту, имеется складка различной толщины.
Пленчатая плацента — тонкостенный мешок, который занимает большую часть внутренней поверхности матки.
Окончатая плацента — наличие в центре или на периферии плаценты участков, лишенных ворсин и представленных только оболочками.
Двудолевая плацента — состоит из двух хорошо развитых дисков, соединенных перешейком, которые имеют обычное гистологическое строение, вредное влияние на плод не оказывают.
Встречаются также плаценты с добавочными долями, имеющие обычное гистологическое строение, вредное влияние на плод не оказывают.
4) Врожденные пороки развития пуповины:
Оболочечное прикрепление-состояние, при котором пупочный канатик прикрепляется к оболочкам на разном расстоянии от плаценты, возникает в результате аномалии ориентации эмбриобласта по отношению к поверхности эндометрия во время имплантации бластоцисты.
в сочетании с врожденными пороками развития плода и плаценты
Влияние на плод:
антенатальная и интранатальная асфиксия
острая анемия плода вследствие разрыва сосудов, проходящих в оболочках и плохо защищенных вартоновым студнем
Аномалии длины — проявляются либо укорочением пуповины (40 см и менее — абсолютно короткая пуповина), либо удлинением (70 см и более).
Влияние на плод пупочного канатика короче 20 см: частые преждевременные роды и мертворождения вследствие преждевременной отслойки плаценты, разрыва пуповины или надрыва ее сосудов, пупочного канатика длинее 70 см: обвитие, узлообразование, чрезмерная извитость, выпадение пуповины, что может быть причиной интранатальной асфиксии плода.
Аплазия артерии пуповины — довольно частая патология, особенно у однояйцевых двоен. Нередко при этом наблюдаются мертворождаемость, гипоплазия плода, ВПР плода и последа.
Грыжи пупочного канатика — это порок развития передней брюшной стенки, при котором через ее дефект в области пупка выходят внутренности.
а) эвентрация, когда брюшная стенка широко открыта и почти все внутренности за исключением прямой кишки лежат снаружи, покрытые лишь амнионом;
б) собственно грыжи пупочного канатика — в грыжевом мешке содержатся лишь петли тонкого, реже — толстого кишечника и печень. Стенка грыжевого мешка в таких случаях представлена амнионом и вартоновым студнем, иногда пристеночной брюшиной. Сочетается с неправильным поворотом кишечника, ВПР сердца, мочевой и половой систем. Летальность составляет 30-50%.
Киста желточного мешка — возникает при нарушении инволюции желточного мешка, который превращается в кисту с прозрачным содержимым, лежащую на поверхности плаценты вблизи прикрепления пуповины между амнионом и хорионом.
Персистирование аляантоиса —может образоваться полный или неполный пупочно-мочевой свищ или киста урахуса, которая нередко нагнаивается.
5) Влияние на плод: см. в предыдущих пунктах.
Врачи роддома больницы Вересаева помогли родить пациентке со сложной беременностью
Врачи телемедицинского центра провели более 820 тысяч консультаций
В Москве стартовала вакцинация против COVID-19 горожан из основных групп риска
Команда врачей отделения ЭКО роддома больницы Вересаева помогли 38-летней москвичке спланировать долгожданную беременность и родить двух здоровых малышек. Сейчас молодая мама уже держит на детей и говорит, что готова повторить этот опыт в роддоме на севере Москвы снова.
Бесплодие, наличие крупного миоматозного узла, гипертоническая болезнь – с таким «анамнезом» женщина пришла в отделение ЭКО роддома больницы Вересаева в 2018 году.
— Время шло, беременность не наступала, пациентка была заинтересована в рождении детей и после обследования в женской консультации обратилась со всеми необходимыми анализами к нам, – рассказывает заведующая отделением ЭКО роддома Карина Григорян. – Мы провели необходимое дообследование, коррекцию артериального давления. Комиссия по отбору пациенток для проведения вспомогательных репродуктивных технологий роддома больницы Вересаева включила ее в реестр по лечению бесплодия за счет средств ОМС, и в скором времени она уже вступила в программу ЭКО.
Женщине предварительно провели процедуру криоконсервации эмбрионов. Все осложнялось наличием у пациентки миомы. Изначально специалисты рассматривали возможность переноса эмбрионов после удаления узла, однако позднее от операции было решено отказаться, поскольку женщина была не готова откладывать беременность на время восстановления после хирургического вмешательства.
— Тщательно взвесив все «за» и «против», мы решили переносить эмбрион, тем более сама пациентка была настроена решительно и позитивно, а как известно, хороший настрой женщины – 50% успеха. Со второй программы все получилось – наша пациентка забеременела двойней! – рассказывает Карина Григорян. – Естественно многоплодная беременность на фоне имеющейся миомы имела риски. С другой стороны, каждый возможно последующий криоперенос с отрицательным результатом одного эмбриона, как бы мы ни пытались минимизировать гормональную нагрузку, мог привести к росту миоматозного узла и возникновению новых, связанных с ним осложнений, в том числе и деформации полости матки. При таком сценарии вопрос удаления узла в конце концов стал бы приоритетным, и беременность пришлось бы отложить еще на год-два. Поэтому мы и перенесли два эмбриона.
Всю беременность женщина наблюдалась в консультативно-диагностическом центре роддоме больницы Вересаева. И хотя у будущей мамы имелись хронические заболевания – в частности, гипертония, в целом ее беременность, как считают специалисты, прошла легко.
— Токсикоза не было, давление на фоне постоянной гипотензивной терапии оставалось стабильным, – отмечает Карина Григорян. – Более того, пациентке даже не потребовалась хирургическая коррекция истмико-цервикальной недостаточности – достаточно частого осложнения со стороны шейки майки у пациенток, вынашивающих многоплодную беременность после ЭКО.
Уже ближе к родам у будущей мамы появились отеки, поэтому ее было решено госпитализировать заранее для наблюдения. Неожиданно на КТГ были отмечены изменения у одной из девочек, врачи приняли решение не откладывать операцию, которая, как стало понятно позднее, была проведена очень своевременно и помогла избежать жизнеугрожающих последствий.
— Роды планировались на 37-38-й неделе беременности, но мы были вынуждены провести операцию раньше из-за опасных сигналов КТГ, которые указывали на то, что одному ребенку не хватало питания, – рассказывает заведующая операционным отделением роддома больницы Вересаева Эвелина Азоева. – После родов мы увидели, что одна из пуповин имела оболочечное прикрепление – не к плаценте, а к плодной оболочке, расположенной на расстоянии от нее.
Как пояснила врач, такая особенность прикрепления пуповины опасна высоким риском возникновения тромбоза, в результате чего ребенок не получает в достаточном количестве необходимого для роста и развития кровоснабжения. В особо опасных ситуациях такое состояние является жизнеугрожающим. При этом пуповина второй малышки была прикреплена физиологично в центре плаценты. Вес девочек составил 2100 и 2500 граммов соответственно.
С мамой и малышками все хорошо. В течение нескольких дней они оставались под наблюдением специалистов роддома, а сейчас уже выписаны и находятся дома.
— Я обратилась в отделение ЭКО роддома больницы Вересаева осенью 2018 года, а уже спустя полтора года у меня родились девочки – вот такой, можно сказать, экспресс-вариант, – рассказывает счастливая мама Наталья. – Меня потрясло внимание врачей медучреждения – они не жалели на меня времени, возились со мной, водили за ручку. Процедуру делали по квоте в рамках ОМС.


Принимайте участие в мероприятиях, событиях и акциях.
Пуповина — дорога жизни

Пуповина — это звено, через которое происходит кровоснабжение развивающегося ребенка. При своих незначительных размерах (длина от 40 до 70, чаще всего 50–60 см, диаметр не более 2 см) значение этого „органа» трудно переоценить. Несомненно, все образования, поддерживающие жизнь плода (плацента, плодный пузырь и т.д.), важны, но именно пуповина играет в этом процессе ключевую роль. Становится понятным интерес врачей к ней во время беременности.
Прежде всего познакомимся (заочно, конечно же) с ее строением, которое складывается из двух артерий (как ни странно, в пуповине все перепутано: по артериям течет венозная кровь, насыщенная отработанными продуктами и двигающаяся от ребенка к телу матери) и одной вены (а это уже кровеносный сосуд, идущий от мамы к малышу и несущий, соответственно, богатую кислородом и полезными веществами артериальную кровь).
Вдоль них идут нервные волокна, а снаружи все эти «проводочки» окружены специальным студнеобразным веществом, выполняющим предохранительную роль от сдавливания. Самой верхней оболочкой пуповины служит амнион, или, иначе, амниотическая оболочка. Пупочный канатик обычно имеет синеватый цвет, блестящую поверхность и спирально закручен (нормой считается левый вектор закручивания — кстати, в природе вообще многие структуры тяготеют к левой стороне).
Одним концом пуповина крепится к животику малыша, а другим — к плаценте, и здесь могут быть варианты: чаще всего это происходит в центральной части плаценты (медики говорят «центральное прикрепление» — это относится к норме), реже — сбоку (боковое прикрепление) или даже у ее края (краевое прикрепление).
Такое относительно простое строение пуповина «получает» уже на 2–3-й неделе беременности — именно тогда она начинает формироваться и какое-то время растет и развивается вместе с малышом. К сожалению, даже такое несложное образование может получить в результате своего формирования определенные ошибки и нарушения. Перечислим основные из них.
Пуповина: паталогии
Как правило, почти все патологии пуповины чреваты одним и тем же — нарушением кровоснабжения ребенка. В первую очередь это сказывается на снабжении кислородом тканей и органов малыша, а самым чувствительным к недостатку главного жизненного газа оказывается нервная ткань — клетки мозга.
Пуповина: недостаточная длина пуповины
Врачи могут поставить диагноз „абсолютно короткая” (когда укорочение происходит на самом деле, тогда размеры составляют менее 40 см) или „относительно короткая” (также говорят „ложное укорочение” — в этом случае физическая длина канатика остается нормальной, но из-за обвития относительный размер его свободного конца уменьшается, или же это происходит из-за наличия истинных узлов —
см. пункты 3 и 4). Кстати, во втором случае общая длина пуповины, напротив, может быть слишком большой (более 70 см), из-за чего и происходит запутывание младенца в ее излишней длине. Вторая причина ложного укорочения — в гипоксии плода, что ведет к его чрезмерной двигательной активности и, как следствие, к обвитию в кольцах пуповины.
Осложнения короткой пуповины очевидны: из-за слишком малой длины движение ребенка по родовым путям затруднено и сопряжено с опасностью отрыва (отслойки) плаценты и разрыва самой пуповины.
Пуповина: избыточная длина
Как мы уже выяснили, она тоже нежелательна, так как чревата, например, обвитием, образованием истинных узлов и выпадением петель при излитии околоплодных вод.
Пуповина: обвитие
Иногда эта патология может быть не связана с длиной пуповины (она встречается и при нормальных размерах, а также, как мы теперь знаем, и при ее укорочении или удлинении). В отдельных случаях, если петли лежат свободно и не сдавлены, на состоянии плода этот факт никак не сказывается вплоть до самых родов. И только тугое обвитие может быть по-настоящему опасным, когда ребенок страдает от сильнейшего нарушения кровообращения и гипоксии.
В диагнозе могут встретиться следующие уточнения обвития: изолированное (то есть пуповина обмоталась вокруг какой-то одной части тела плода — например, ручки), комбинированное (здесь уже задействовано несколько мест), тугое (весьма нежелательное, так как в этом случае может страдать кровообращение) и нетугое (почти неопасное для малыша; негативные последствия могут дать о себе знать только во втором периоде родов или не сказаться вовсе). Также врачи могут отметить кратность обвития (медицинский рекорд отмечен у малыша, сумевшего обмотать вокруг себя пупочный канатик целых 9 раз!).
Одним из часто отмечаемых типов обвития является однократное нетугое обвитие вокруг шеи ребенка — частота встречаемости составляет 20–30 % всех родов и, как правило, никак не сказывается на здоровье и дальнейшем развитии малыша. Также иногда уже после родов мамочки могут узнать, что малыш родился с обвитием по типу портупеи или по типу вожжей — таким иносказательным языком с налетом военной и кавалерийской романтики врачи обозначают определенные категории обматывания пупочного канатика вокруг тела малыша. Так, первое определение касается петель пуповины, расположенных на бедре и противоположном плече крохи, а второе дается, когда она проходит под мышками малыша. Согласитесь, названия даны точные, отражающие самую суть!
Пуповина: наличие истинных и ложных узлов
На пуповине, как на веревочке, может завязаться узел — они бывают разные по причинам и совершенно неодинаковы по последствиям для плода и матери. Ложные узлы представляют собой локальные утолщения пуповины из-за варикозного расширения вены или скопления студнеобразного вещества. Они неопасны, так как не влияют на развитие плода и процесс родов. Пожалуй, из всех возможных нарушений развития пуповины они являются самыми «желательными». А вот истинные узлы пуповины образуются на ранних сроках беременности, когда плод еще настолько мал, что может проскочить через петлю пуповины. Истинные узлы пуповины могут неблагоприятно повлиять на исход родов: при натяжении пуповины такой узел затягивается, прекращается нормальное кровообращение по сосудам, и малыш оказывается фактически без снабжения кислородом раньше положенного срока. В этом случае возникает острая гипоксия плода, требующая немедленного вмешательства.
Пуповина: отсутствие одной артерии
Одновременно с этим нарушением пуповина тонкая, короткая, как правило, не имеет витков. Прогноз при таком диагнозе иногда бывает неблагоприятным — у плода могут отмечаться различные пороки развития или преждевременное начало родов. Если врач УЗИ обнаружил вместе с этой патологией другие признаки врожденных пороков развития плода, женщину могут направить на консультацию генетика, чтобы исключить хромосомные аномалии.
Пуповина: неправильное прикрепление
Сюда относят краевое (беременность и роды протекают без осложнений) и оболочечное прикрепление (пуповина в данном случае прикрепляется не к самой плаценте, а к плодным оболочкам на некотором расстоянии от ее края). Вторая разновидность прикрепления опасна тем, что в родах может произойти разрыв сосудов, не имеющих защиты студнеобразным веществом. Это приведет к острому недостатку кислорода и создаст угрозу для жизни ребенка. Кроме того, при оболочечном прикреплении пуповины повышен риск задержки роста плода, а также преждевременных родов.
Гипо- (малое число завитков пуповины) и гиперизвитость (напротив, количество витков сосудов превышает норму)
Оба состояния обычно сопряжены с различными нарушениями развития плода и общего протекания беременности — например, преждевременными родами, задержкой развития плода и прочими неприятностями.
Тощая пуповина — так обозначают недостаточно развитый пупочный канатик, имеющий в среднем толщину менее 1,4 см (или, иначе, удельную массу менее 0,5 г/см).
Из перечисленных наиболее частыми нарушениями являются абсолютно короткая пуповина и обвитие пуповины вокруг шеи, туловища и конечностей плода. Как правило, специальных методов лечения указанных изменений не разработано. Только в случае острой гипоксии плода могут назначить экстренное родоразрешение.
Пуповина: причины патологий
Что касается причин появления указанных нарушений, то их множество. Это и химические факторы (в том числе наличие нежелательных веществ, находящихся в нашей пище, потому
следить за питанием надо с особой тщательностью), и неправильный образ жизни матери (сюда относится курение и злоупотребление алкоголем; также чересчур интенсивные, до изнеможения, занятия спортом или экстремальными его видами могут спровоцировать такие нарушения, как обвитие пуповиной, вследствие выброса адреналина в кровь матери), ее острые и хронические заболевания (сахарный диабет), генетическая предрасположенность, воздействие радиации.
Пуповина: контроль за состоянием
Набор исследований для контроля за состоянием пупочного канатика не так широк, как хотелось бы, и, как правило, позволяет только предположить наличие каких-либо осложнений, но не утверждать об их стопроцентном присутствии. Самым доступным и распространенным способом изучения пуповины является ультразвуковое сканирование, позволяющее выявить такие аномалии пуповины, как неправильное развитие сосудов, наличие истинных и ложных узлов, обвитие плода пуповиной. Также УЗИ позволяет четко идентифицировать ее прикрепление. А вот длину во время беременности определить практически невозможно, хотя, как мы увидели выше, этот параметр имеет важнейшее значение для матери и ребенка во время естественных родов.
Врачи могут назначить более информативное допплерометрическое (допплерографическое) исследование, в ходе которого можно изучить движение крови по сосудам — в том числе и пуповинным. Непосредственно во время родов используют метод кардиотокографии (КТГ), что позволяет следить за сердечком мамы и малыша.
Но вот самое важное произошло — малыш появился на свет, пуповина продолжает „работать” еще некоторое время после этого момента. После рождения ребенка пуповина перерезается, и на ближний к будущему пупочку участок накладывается скобка или лигатура. Сейчас общеизвестно, что в интересах новорожденного и его мамы нужно дождаться окончания пульсации пуповины (около 3–5 минут) — признак, что свою функцию она выполнила полностью. Преждевременное перерезание пуповины чревато
тем, что малыш недополучит необходимое ему количество крови, что в дальнейшем может привести к анемии железодефицитного типа.
Текст: Ольга Соболева, кандидат биологических наук
ЦЕНТР НЕОНАТАЛЬНОЙ НЕФРОЛОГИИ И ДИАЛИЗА: ИСТОРИЯ СПАСЕНИЯ ПОЛИНЫ
Уникальный центр неонатальной нефрологии и диализа для оказания помощи новорожденным детям с почечной патологией работает на базе ДГКБ №9 им Г.Н. Сперанского. По статистике, каждый пятый ребенок в Москве, поступивший в отделение реанимации для новорожденных, имеет снижение почечной функции, а около 1% нуждаются в заместительной почечной терапии. Перитонеальный диализ – основной, самый эффективный и безопасный метод заместительной терапии при почечной недостаточности для самых маленьких. В брюшную полость пациента, через специальную трубочку, вводят диализный раствор, который содержит полезные для организма глюкозу и электролиты, а токсины и лишнюю жидкость выводят по катетеру через брюшину. Диализ проводят круглые сутки до восстановления функции почек.
Центр работает одновременно в нескольких направлениях: оказание помощи новорожденным с почечной недостаточностью в больнице имени Сперанского, телемедицинские консультации родильных домов и перинатальных центров в России – центр является ведущим в области неонатального диализа. А также – помощь столичным стационарам на месте, если нет возможности транспортировать пациента без риска для жизни.
После восстановления функции почек ребенок из центра поступает на долечивание в педиатрические отделения ДГКБ №9 им. Г.Н. Сперанского. После выписки пациенты продолжают наблюдаться в центре.
Хотим выразить благодарность за поддержку благотворительному фонду «Предание» https://fond.predanie.ru/ , который помогает в организации работы Центра неонатальной нефрологии и диализа, оказании необходимой медицинской помощи его пациентам. Вы тоже можете помочь: https://fond.predanie.ru/blago/340923/
Всегда хочется верить в то, что ничего подобного не может случиться с моим ребенком. История Полины как раз об этом, а еще об уникальном месте, где всегда сделают все и даже больше, чтобы помочь малышам с почечной недостаточностью.
ДВЕ НЕДЕЛИ И ТРИ ДНЯ
Трехмесячную Полину мама с папой залюбливают, чтобы компенсировать две страшные недели, которые их дочь провела на грани жизни и смерти в отделении реанимации новорожденных Детской больницы №9 им. Г.Н. Сперанского.
Анна шла рожать абсолютно здорового ребенка, совсем не думая о плохом. Чувствовала себя хорошо, скрининги не показали никаких серьезных патологий. Теперь сложно сказать, по какой причине осталась незамеченной редкая аномалия – оболочечное прикрепление пуповины. В этом случае пупочный канатик крепится к плодной оболочке, не достигая плаценты. При этой патологии плоду не хватает питания и кислорода, поэтому, обычно, ребенок рождается маловесным. Это какое-то чудо – Полина родилась 3800 кг, 54 см.
Анна рассказывает, что пуповина порвалась во время потуг. Ее дочь родилась и не закричала. Ребенок стремительно терял кровь, начали отказывать органы… На вторые сутки жизни малышки стало понятно, что самый серьезный удар на себя приняли почки. Девочка стала похожа на взбитую подушечку – за два дня она набрала треть своего веса отеками – более 1 кг.
Мамы Полины сейчас рядом нет, она вновь перенеслась в те страшные дни для их семьи. Анна сидит, вытянувшись в струнку, и в ее ярко-голубых глазах плещутся мучительные воспоминания: «Прогнозов никаких не было. Никто не знал: выживет она или не выживет. В роддом оперативно пригласили руководителя центра неонатальной нефрологии и диализа больницы Сперанского Анастасию Ивановну Макулову, чтобы установить дочери диализ. Мы никогда не слышали об этом и не знали, пока не столкнулись лицом к лицу. Были огромные риски, нас предупредили. Мы рискнули – другого выхода не было».
Выездная бригада центра наладила диализ в роддоме. Через два дня состояние ребенка улучшилось и малышку смогли перевезти в реанимационное отделение для новорожденных в Детскую больницу №9 им. Г.Н. Сперанского.
Анна снова окунается в те дни: «Я не могла ее взять на руки. Полина была на диализе, на аппарате ИВЛ. Один из дежурных врачей, наверное, он классический реалист сказал: «Чудес не бывает». А на следующий день мы пришли, Полина дышит самостоятельно!»
Чувствуется, молодой маме очень надо проговорить всю историю пока еще коротенькой жизни ее желанной и любимой дочери. Позже она поблагодарит и признается, что никому не выговаривалась. В кругу близких все старались выглядеть сильными, поддерживали друг друга, не показывали слабость. От уязвимости родных становилось еще тяжелее.
Две недели девочка была на перитонеальном диализе, потом, когда функция почек восстановилась и необходимость в диализе отпала диализный катетер удалили и через три дня Полину перевели в педиатрическое отделение. Каждые 2-3 месяца малышка наблюдается в центре, за ее состоянием следят и другие специалисты.
Сейчас Полина – активный ребенок, который не отстает от своих сверстников. Хорошо ест и набирает вес. Ей все интересно, девочка может занять себя сама: улыбается, гулит, машет ручками и ножками.
Анна смотрит на дочь: «Ее бы сейчас не было здесь… Мы не можем описать словами, как мы благодарны. Все произошло оперативно. Центр неонатальной нефрологии и диализа очень нужен! Как хорошо, что есть выездная бригада, которая может приехать в роддом или перинатальный центр к ребенку. Большое спасибо Анастасии Ивановне Макуловой. Несмотря на занятость, других пациентов, она всегда приходила проведать Полину, постоянно была на связи. Мне понравилось, что от нас не скрывали ничего, говорили о возможных рисках и последствиях. Даже показали гибкие трубочки для диализа, которые устанавливают в животе. Мы их с мужем трогали через стерильный пакет. Нам отвечали на все вопросы, мы знали, наш ребенок в надежных руках. Замечательно, что есть такой центр и в нем работают самые лучшие специалисты».





