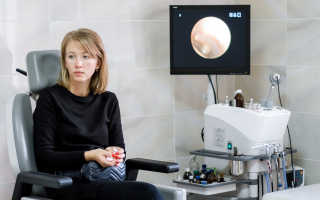
Снуп — эффективное устранение отечности носовых пазух ребенка
Зависимость от капель и спреев для носа: чем грозит и как ее лечить?
Заложенный нос существенно снижает качество жизни любого человека. Большинство людей в таких ситуациях прибегают к помощи специальных назальных капель и спреев. Существует несколько типов жидких назальных лекарственных средств, которые отличаются как по своему составу, так и по механизму действия и лечебному эффекту.
Причина заложенности носа — в воспалении и отеках носовых ходов, которые сопровождают развитие ринита разного характера. Противоотечные назальные капли и спреи сужают кровеносные сосуды вблизи носовых ходов. Это уменьшает воспаление, снимает отек и облегчает дыхание.
Со временем у пациентов, которые регулярно принимают сосудосуживающие капли, развивается зависимость к действию этих препаратов. Однако, из огромного ассортимента назальных спреев и капель, которые предлагает современная фармация, лишь некоторые могут привести к появлению такой зависимости и только вследствие несоблюдения правил лечения.
Виды назальных спреев
К назальным лекарственным средствам относятся препараты, которые применяются через нос. Для лечения заложенности различной природы назальные капли или спрей могут включать активные ингредиенты четырех видов:
- Солевые;
- Гормональные;
- Противоаллергические;
- Сосудосуживающие.
Солевые спреи
К этой категории относятся спреи и капли на основе растворов солей. Механизм их действия больше похож на процедуру промывания и очистки носовых ходов. Аллергены, пыль и болезнетворные микроорганизмы проникают в носовой ход вместе со вдыхаемым воздухом. Организм реагирует однозначно и выделяет слизь для того, чтобы избавиться от раздражителей прежде, чем они вызовут воспаление. Солевые капли и спреи действуют схожим образом — они помогают эвакуировать слизь из носового хода и тем самым облегчают дыхание. Однако многие капли на солевой основе содержат вещества-консерванты, которые вызывают раздражение, если внутренние полости носа воспалены или имеют микротрещины.
Гормональные спреи
Некоторые назальные спреи и капли содержат кортикостероиды, которые помогают снять отек. Чаще всего гормональные спреи применяют для избавления от заложенности носа, которая вызвана действием аллергена или другого раздражителя.
Вопреки распространенному мнению гормональные спреи абсолютно безопасны. Они действуют локально, не всасываются в системный кровоток, не вредят слизистой и не оказывают влияния на кровеносные сосуды сердца и головного мозга. Именно поэтому они разрешены для длительного приема, но только по назначению врача и под его наблюдением.
Противоаллергические спреи
Противоаллергические спреи содержат антигистаминные лекарственные вещества, которые снимают заложенность носа, вызванную иммунным ответом организма на аллерген. Эти вещества химически блокируют гистамин, который отвечает за развитие отека, зуда, чихания и насморка. Пик применения таких капель и спреев выпадает на период обострения сезонных аллергий.
Большим преимуществом антигистаминных спреев является возможность вносить лекарственное вещество непосредственно в область развития отека и воспаления. Пользуясь назальным спреем, пациент применяет препарат локально. Это помогает избежать неприятных побочных эффектов в виде сонливости, раздражительности, рассеивания внимания, слабости, которые сопровождают прием антигистаминных препаратов в виде таблеток и сиропов.
Сосудосуживающие спреи
Большинство сосудосуживающих спреев содержит в своем составе оксиметазолин или ксилометазолин. Эти вещества относятся к структурным аналогам гормона адреналина, который в стрессовых ситуациях вызывает повышение кровяного давления, увеличивает частоту сердечных сокращений, а также сужает кровеносные сосуды. Таким образом, препараты ксило- и оксиметазолина являются самыми назначаемыми при гриппе, простуде и других респираторных заболеваниях. Они сужают кровеносные сосуды, уменьшают отек, воспаление, а также выработку слизи.
Самыми распространенными побочными эффектами сосудосуживающих капель и спреев являются:
- Жжение в носу;
- Сухость в носу;
- Чихание;
- Тошнота;
- Головная боль;
- Нервозность;
- Трудности с засыпанием;
- Нарушения пульса.
При использовании сосудосуживающих назальных капель дольше разрешенного срока у пациента может развиться медикаментозная зависимость к употреблению этого препарата, которая сопровождается неприятными, а в случае запущенности заболевания — опасными симптомами.
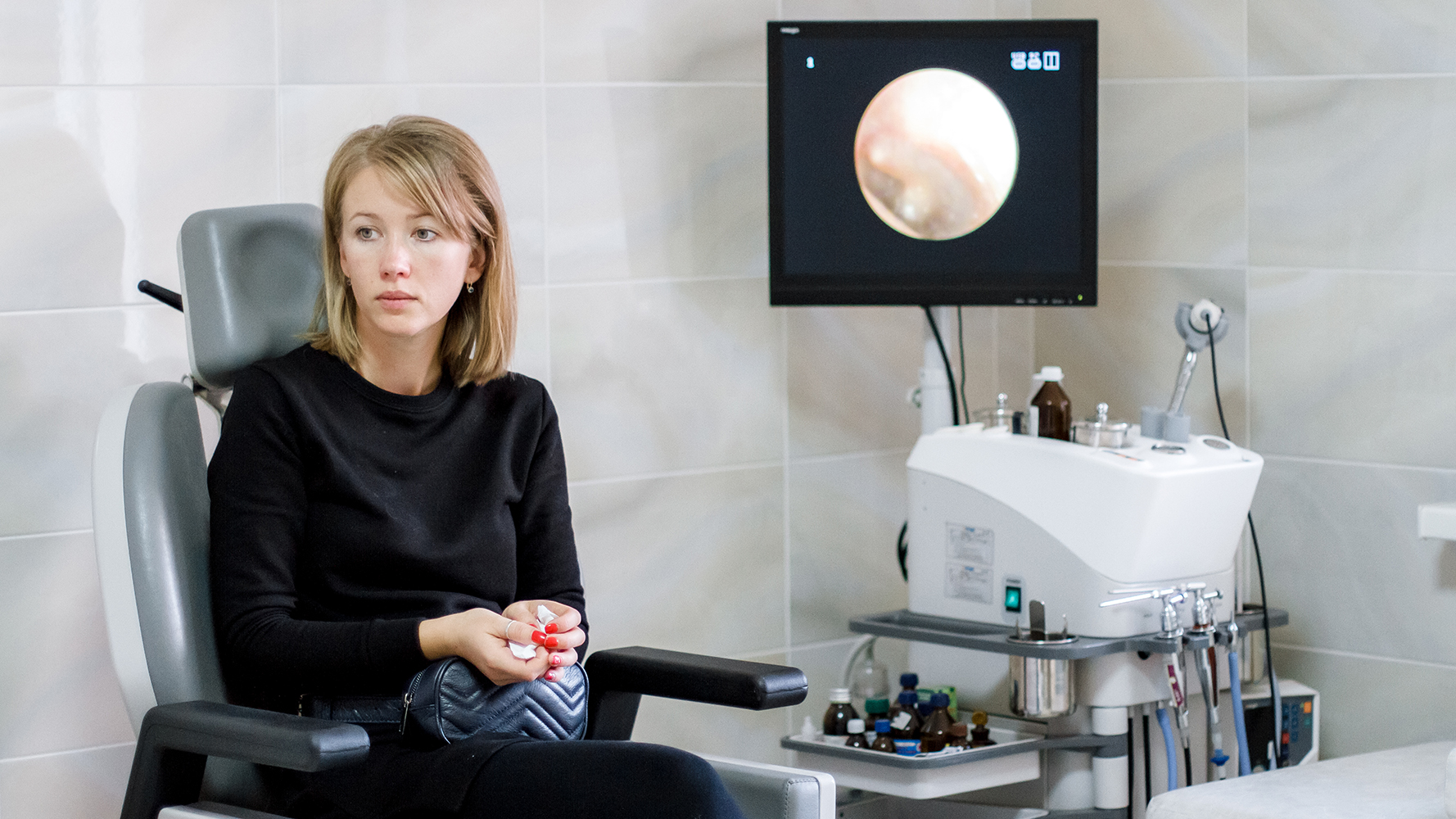
Причины появления зависимости от капель и спреев для носа
На самом деле зависимость от приема назальных капель и спреев проявляется в развитии толерантности к действующему веществу лекарственного препарата. Суть этого явления заключается в необходимости постоянного увеличения дозы препарата для получения лечебного эффекта. При регулярной внешней стимуляции организм расслабляется.
Другими словами, для того, чтобы почувствовать облегчение, пациенту вместо 1-2 орошений слизистой приходится «заливать» нос каплями в дозах, которые превышают рекомендованные в несколько раз. Со временем наступает момент, когда ни увеличение дозировок, ни даже замена производителя сосудосуживающих капель не приводит к снятию заложенности носа.
Гриппостад, Лазорин, Тизин, Називин, Назалонг, Нокспрей, Назол, Эвказолин, Галазолин, Санорин — это лишь немногие препараты, которые могут вызвать зависимость при несоблюдении правил приема.
Первые признаки развития зависимости от капель и спреев для носа можно определить по характерным симптомам.
Симптомы зависимости от сосудосуживающих капель и спреев
Основным симптомом развития зависимости от приема назальных спреев и капель является увеличение частоты приема лекарственного препарата в течение суток. При этом заложенность носа быстро возвращается, а для того, чтобы восстановить нормальное носовое дыхание, приходиться пользоваться спреем все чаще и чаще на протяжении всего дня.
Кроме того, больной может чувствовать зуд и жжение в носу, давящую головную боль, эмоциональную нестабильность, раздражение в горле, потеря обоняния и чувство общего дискомфорта. Также возвращается насморк, сопровождаемый кашлем и чиханием.
Крайняя степень неконтролируемого приема сосудосуживающих назальных спреев — развитие медикаментозного ринита. Причина этого заболевания — химическое поражение слизистой носа в результате длительного или частого приема назальных сосудосуживающих средств. Как результат — кровеносные сосуды перестают адекватно реагировать на лекарственное вещество, эффективность приема препарата снижается, и для того, чтобы снять заложенность носа, пациенту необходимо применять капли еще чаще.
Как побороть зависимость от приема сосудосуживающих капель и спреев
Первым этапом лечения зависимости от сосудосуживающих капель является полный отказ от их приема. Пациенту необходимо осознать и принять тот факт, что он попал в зависимость от приема назальных капель или спреев.
Следующим этапом является немедленное обращение за помощью к врачу-отоларингологу. Медицинский специалист проведет опрос пациента, назначит необходимую диагностику, соберет данные анализов и поставит диагноз. При подтверждении опасений касательно развития зависимости к назальным каплям или спрею, врач подберет единственно правильное индивидуальное лечение для каждого пациента.
Для лечения медикаментозной зависимости в зависимости от тяжести и запущенности заболевания для лечения применяются терапевтические, физиотерапевтические, а также хирургические методы.
Терапевтическое лечение зависимости
Для устранения привыкания к сосудосуживающим назальным средствам необходимо полностью исключить применение данных препаратов. Врач может назначить гормональные капли или спреи, которые содержат клюкокортикостероиды, и способны облегчить дыхание пациента без нежелательных побочных эффектов. Эти средства снимают воспаление и отек в носовых ходах, устраняют неприятные симптомы и улучшают состояние слизистой оболочки носа.
Лечение привыкания с помощью физиотерапевтических процедур
Дополнительно ЛОР-врач может назначить проведение некоторых физиотерапевтических процедур для улучшения состояния пациента.
К таким процедурам относятся:
- УФ-терапия;
- магнитотерапия;
- лазерная терапия;
- промывание пазух носа солевыми растворами;
- тубусное кварцевание и другие
Хирургическое лечение зависимости
В случаях, когда терапевтическое лечение неэффективно или эффект от приема лекарственных препаратов недостаточен для выздоровления пациента, необходимо срочное хирургическое вмешательство.
Основная причина ухудшения состояния пациента при возникновении зависимости к сосудосуживающим каплям — это развитие отека и уменьшение просвета носового хода. Поэтому все хирургические вмешательства направлены на восстановление.
К хирургическим способам лечения относятся:
- радиоволновая редукция;
- вазотомия;
- вапоризация и другое.
Какие назальные спреи и капли не вызывают привыкания?
Современные стероидные спреи не вызывают привыкания и подходит для длительного лечения заложенности носа. Эти лекарственные средства безопасны и подходят для большинства пациентов.
Авамис, Фликс, Назонекс, Полидекса, Фликсоназе, Беконазе, Тафен Назаль, Гленспрей актив — вот неполный список назальных спреев, в состав которых входят глюкокортикостероиды.
Однако перед применением стероидных спреев для носа необходимо обязательно проконсультироваться с врачом-отоларингологом. Только ЛОР-врач сможет поставить правильный диагноз и грамотно подобрать соответствующее эффективное и безопасное лечение.
Статьи на тему

Острый мастоидит
Острый мастоидит – это острое воспалительное заболевание ячеек сосцевидного отростка. Возникает, чаще всего, как осложнение среднего отита, изредка вследствие механической травмы сосцевидного отростка, с последующим …

Поллиноз
Поллиноз – это сезонное аллергическое заболевание. Клинически поллиноз проявляется в виде конъюнктивита и ринита. Долгое время считалось, что в основе развития заболевания лежит контакт пациента …

Воспаление слуховой трубы!
Слуховая труба — важный отдел нашего уха. Она соединяет носоглотку с полостью среднего уха. «Труба» звучит немного преувеличенно, ведь ее длинна чуть больше 6 см, …
Острый синусит — причины, симптомы и лечение
Синусит — воспаление слизистой оболочки любой из околоносовых пазух носа. Острый синусит может возникнуть при травме области носа и околоносовых пазух, инородном теле в полости носа, после хирургических вмешательств. К ухудшению состояния при данном заболевании приводит искривление перегородки носа, грибковая инфекция, аллергический процесс, нарушение иммунитета и т. д.
Существует острая и хроническая форма синусита. Острый синусит протекает не более 2-ух месяцев. Хроническая форма характеризуется более длительным течением воспалительного процесса в носовых пазухах, либо частыми возобновлениями синусита.
Острая форма синусита проявляется следующими симптомами:
- длительность заболевания менее 2-ух месяцев,
- выраженная клиническая картина и частые жалобы,
- боли в носовых пазухах,
- сильная заложенность носа,
- плохое самочувствие.
Острый синусит характеризуется сильным отёком слизистой, затрудняется дыхание и отхождение слизи. В выделениях из носа преобладает большое число лейкоцитов, которые борются с инфекцией.
Как правило, в носовых выделениях присутствует бактериальная флора. Поэтому, если не проводить необходимое лечение, могут возникнуть серьёзные осложнения.
Хронический синусит протекает с менее выраженными симптомами. Данная форма заболевания возникает при переходе из острой формы в случаях, когда пациент не соблюдает назначенной схемы лечения. Хронический синусит характеризуется частыми проявлениями заболевания, а также имеет более длительное течение болезни.
Типы синуситов
Существует следующая классификация типов синуситов:
- катаральный,
- гнойный,
- смешанный.
Первый этап развития синусита – это катаральный тип. Он протекает с обильными выделениями и отёком носовых пазух. Данные симптомы хорошо снимаются правильно назначенным лечением и в достаточно быстрые сроки.
Гнойный синусит характеризуется появлением бактерий и других патогенных микроорганизмов в придаточных пазухах носа. В период обострения данного типа синусита возможно резкое повышение температуры. В запущенных случаях начинают воспаляться и кости.
Смешанный синусит сопровождается, как слизистыми, так и гнойными выделениями.
Формы синусита
В зависимости от места размещения воспаления в медицине различают следующие формы синусита:
- фронтит – воспаление коснулось лобных пазух носа,
- гайморит — воспалительный процесс развивается в верхнечелюстных пазухах,
- этмоидит – воспаляются решётчатые носовые полости,
- сфеноидит – воспаление затрагивает клиновидные полости.
Причины острого синусита
Выделяют несколько основных причин, которые могут спровоцировать развитие воспалительных процессов в носовых пазухах. Основная из них – это сложная и запущенная стадия хронического ринита. При невыполнении соответствующих лечебных процедур, а также подключении бактериальной инфекции, может развиться гнойная форма острого синусита.
Началом для развития воспаления служит заражение вирусными инфекциями. При сниженном иммунитете возрастает вероятность развития воспалительного процесса в пазухах носа. Поэтому следует проводить закаливающие процедуры и выполнять все возможные профилактические мероприятия в целях защиты от болезни.
К другим причинам развития острого синусита относятся:
- длительный насморк,
- переохлаждение организма,
- ослабленный иммунитет,
- искривление носовой перегородки, которое затрудняет отхождение слизи из околоносовых пазух,
- длительный насморк на фоне аллергических реакций,
- полипы в полости носа,
- аденоиды,
- грибковые инфекции,
- травмы носовых пазух.
Симптомы
Острый синусит проявляется частыми головными болями, повышением температуры тела до высоких границ, общей слабостью. Протекающий воспалительный процесс будет показан и в общем анализе крови. Однако с такими симптомами могут протекать и другие заболевания, не связанные с синуситом. Поэтому при данном заболевании большое значение имеют местные симптомы, которые проявляются в следующем:
- сильная заложенность носа,
- увеличение количества слизи, выделяемой из носовых ходов, очень часто выделяемая слизь стекает по носоглотке,
- по причине сильного отёка слизистой носа происходит потеря обоняния,
- головные боли в височных и лобных областях, при опускании головы боли могут усиливаться,
- изменение голоса из-за сильной заложенности носа,
- ночью во время сна могут появляться болевые ощущения в центральной части головы и в области затылка,
- при нормальном отхождении слизи из пазух носа головные боли могут отсутствовать.
По степени проявления симптомов заболевания существует 3 формы острого синусита – лёгкий, средний и тяжёлый.
- Лёгкая форма. Пациент жалуется только на проявление местных симптомов заболевания. На рентгеновском снимке признаки синусита не подтверждаются либо проявляются незначительно. Может наблюдаться головная боль либо боль в носовых пазухах. Температура тела обычно не повышается до высоких отметок.
- Средняя форма. Характеризуется как местными, так и общими симптомами, которые проявляются в следующем – высокая температура, плохое самочувствие, появление слабости, головные боли и сонливость. Возможны такие симптомы, как появление отёков на веках и мягких тканях, расположенных радом с околоносовыми пазухами.
- Тяжёлая форма. Возникает редко, так как для её наступления требуется долгое время. Если пациент вовремя не обращается за медицинской помощью, болезнь может быстро усложниться и привести к появлению осложнений. Пациент в тяжёлой форме острого синусита испытывает лихорадку, сильное повышение температуры, наступает интоксикация организма, беспокоят интенсивные головные боли.
Диагностика
Для того чтобы назначить правильное лечение острого синусита, пациент должен пройти диагностику органов верхних дыхательных путей. Используются следующие виды диагностики:
- Риноскопия. Процедура проводится при помощи специального аппарата – риноскопа. Этот аппарат позволяет исследовать пазухи носа, определить степень отечности и раздражения слизистой, обследовать состояние носовой перегородки.
- Рентгенографическое исследование. Рентгеновский снимок позволяет диагностировать очаги воспаления. На снимке чётко видны границы протекающего воспалительного процесса.
- Компьютерная томография определяет не только развитие воспалительного процесса в носовых пазухах, но и выявляет появившиеся осложнения болезни.
- Пункция. Осуществляется забор содержимого носовых пазух для дальнейшего исследования на наличие бактериальных возбудителей, а также определяется их чувствительность к действию антибактериальных препаратов.
Лечение острого синусита
При остром синусите лечение основывается на следующих принципах:
- устранение признаков отёка в носовых пазухах, а также восстановление отхождения слизи,
- снятие воспалительного процесса, а также уничтожение патогенных микроорганизмов,
- препятствование развитию осложнений острого синусита, а также восстановление и укрепление защитных функций организма с помощью приёма иммуностимулирующих препаратов.
Медикаментозное лечение острого синусита
Эффективное лечение острого синусита предусматривает приём лекарственных препаратов:
- антибиотики широкого спектра действия назначаются с целью уничтожения возбудителя, а также борьбы с воспалительным процессом,
- сосудосуживающие средства используются для облегчения дыхания и снятия отёка слизистой. Но при этом не стоит забывать о том, что длительное применение сосудосуживающих препаратов может вызывать привыкание к ним.
- противоаллергические средства назначаются в тех случаях, когда острый синусит развивается на фоне аллергических реакций на какой-либо раздражитель. Эти препараты помогают быстро избавиться от отёка и восстановить носовое дыхание.
Хирургическое лечение
Если в ходе проведения медикаментозной терапии не было достигнуто положительных результатов, пациенту проводится пункция. С помощью современного оборудования делаются небольшие проколы, через которые происходит отток скопившейся жидкости. После чего носовые пазухи промываются специальными антисептическими растворами.
Физиотерапевтическое лечение
Комплексное лечение острого синусита предусматривает выполнение физиотерапевтических процедур. К ним относятся: прогревания, лазерная и магнитная терапия, токи.
Неправильное лечение острого синусита может привести к развитию осложнений:
- распространение гноя на глаза,
- проникновение инфекции в общий кровоток,
- поражение остальных органов и тканей внутри черепа.
Для того чтобы недопустить развития подобных опасностей, не стоит заниматься самостоятельным лечением в домашних условиях. При появлении гнойной слизи рекомендуется строго соблюдать и выполнять все назначения врача. Запрещается прогревать носовые пазухи в остром периоде заболевания, во избежание прогрессивного развития болезни.
Профилактика острого синусита
При возникновении первых признаков воспаления органов верхних дыхательных путей, следует сразу же обратиться к ЛОР-врачу. По результатам анализов опытный доктор сможет назначить эффективную схему лечения заболевания. Самостоятельное лечение острого синусита может привести к различным осложнениям и перейти в хроническую форму болезни.
К профилактическим мероприятиям можно отнести:
- своевременное лечение насморка,
- укрепление иммунитета при помощи приёма витаминных и минеральных комплексов, правильного питания, физических упражнений,
- устранение искривлений носовой перегородки, которые затрудняют отхождение слизи.
Острый синусит – это одно из тех заболеваний, которое создаёт человеку массу неприятных ощущений. Поэтому, чтобы избежать появления осложнений, следует вовремя обращаться к ЛОР-врачу. Правильно назначенное лечение быстро поможет справиться с недугом.
Получить подробную информацию о лечении острого синусита Вы можете по телефону +7 (495) 443-66-71 или напишите нам на e-mail pmu@gb71.ru
Как выбрать и правильно распылять спрей в нос от аллергии?
Аллергический ринит — заболевание, не связанное с негативным влиянием на организм вирусов и бактерий. При нем наблюдается воспаление слизистых оболочек носа, спровоцированное аллергенами, и справиться с этой проблемой часто может помочь только спрей для носа от аллергического ринита.
Диагноз «Аллергический ринит» ставится, если патология проявляется ежедневно на протяжении не менее одного часа двумя либо более симптомами: обильными выделениями из носа, жжением и зудом в носовой полости, частым чиханием, ухудшением носового дыхания.
Цель, которую ставят перед собой ЛОР-врачи при лечении насморка аллергической природы, состоит в полном контроле над названными признаками. Для этого пациенту могут быть назначены антигистаминные препараты, а также капли и спреи для носа или другие средства от аллергии. Спреи обладают следующими преимуществами:
- Лекарственные вещества подаются во взвешенном состоянии, а потому покрывают максимальную поверхность оболочки носовых ходов, могут проникать в гайморовы пазухи. Это делает терапию более эффективной;
- Удобны в использовании — больному не нужно запрокидывать голову, чтобы воспользоваться средством. Сложностей с определением требуемой дозы также не возникает (например, одно нажатие на помпу может быть равно одной дозе).
Грамотно подобранный спрей для носа от аллергии для детей и взрослых обеспечивает быстрое устранение отека, уменьшение количества отделяемой слизи и восстановление дыхания.
Как правильно распылять спрей
Чтобы назальный препарат помог быстро избавиться от аллергического насморка, при его использовании необходимо соблюдать следующие правила:
- Перед процедурой вымыть руки с мылом;
- Флакон с содержимым энергично встряхнуть, снять защитный колпачок;
- Держа голову прямо, ввести в ноздрю примерно на полсантиметра наконечник флакона, вторую ноздрю зажать пальцем;
- Нажать на дозатор, одновременно вдыхая воздух;
- Аналогичным образом провести обработку второй ноздри.
После использования всех спреев для носа нельзя высмаркиваться в течение 5-10 минут. Нужно подождать, пока лекарство подействует.
Виды спреев
Назальные аэрозоли можно разделить на несколько групп:
- стероидные;
- антигистаминные;
- кромоны;
- сосудосуживающие;
- комбинированные;
- другие.
Спрей для носа от аллергии какого типа необходим пациенту, должен решить лечащий врач. В некоторых ситуациях целесообразен одновременный прием нескольких видов препаратов.
Сосудосуживающие
Сосудосуживающие спреи призваны снимать отек носоглотки и восстанавливать нормальное дыхание. Они влияют непосредственно на циркуляцию крови в слизистых оболочках носовой полости, показаны как при аллергических реакциях, так и при простуде.
Действие сосудосуживающего аэрозоля больной замечает очень быстро — как правило, всего через несколько минут. То, сколько времени будет сохраняться полученный эффект, зависит от типа лекарства. Назальные спреи можно разделить по продолжительности действия. В основе препаратов короткого действия обычно нафазолин либо тетризолин. Примерно через 4 часа после их использования дыхание опять затрудняется.
Препараты со средней продолжительностью действия чаще всего содержат ксилометазолина гидрохлорид. Они способны убрать отек носовых путей на 10 часов. Что касается лекарств продолжительного действия, то эффект от их использования сохраняется до 12 часов, а обеспечивает его оксиметазолин.
Стероидные
При тяжелых формах аллергии назначают гормональные противоаллергические спреи для носа, в состав которых входят беклометазон, флутиказон или мометазон. Они уменьшают интенсивность воспаления пораженной слизистой. Как следствие, больной перестает жаловаться на зуд и жжение в носу, насморк, обильное слезотечение. Стероиды при аллергии эффективны, так как действуют непосредственно на механизм появления воспаления.
Гормональные спреи начинают действовать через несколько часов после первого применения.
Курсы лечения могут быть длительными, их продолжительность определяет лечащий врач.
Комбинированные
Существуют комбинированные препараты от аллергии. Их особенность — состав, который включает сразу несколько активных веществ с разными механизмами действия. За счет этого воспаление подавляется быстрее, а эффект сохраняется дольше.
Некоторые комбинированные препараты интраназального введения содержат антибактериальные компоненты. Их назначают пациентам, у которых на фоне аллергии развились бактериальные.

Как выбрать?
Выбирая назальные спреи против аллергического ринита, нужно понимать, что главная задача лекарств данного вида — это устранение симптомов заболевания и предотвращение его дальнейшего прогрессирования. План лечение отека слизистой носа, обусловленного повышенной чувствительностью организма пациента к определенным веществам (аллергенам), нужно согласовать с иммунологом-аллергологом.
Важно помнить, что выздороветь удастся, только если контакт с аллергеном будет прекращен.
Как поможет «Африн»?
Для симптоматического лечения аллергического ринита подходят препараты на основе оксиметазолина.
Они обладают продолжительным действием, благодаря чему обрабатывать слизистые оболочки полости носа необходимо всего два раза в сутки — утром и вечером.
Пример современного препарата на основе оксиметазолина — спрей «Африн». Он способствует:
- восстановлению носового дыхания;
- уменьшению количеству слизи, отделяемой из носа;
- спаданию отека, улучшению местного кровообращения.
Производителем разработана и запатентована формула No Drip с повидоном, микрокристаллической целлюлозой и кармеллозой натрия. Благодаря ей после попадания на слизистые водный сосудосуживающий состав становится вязким и фиксируется в носовой полости, не вытекая наружу.
Линейка спреев «Африн», которые можно применять для лечения аллергического насморка, представлена тремя препаратами:
Отек слизистой носа
Слизистая оболочка носа играет важную роль в человеческом организме – она согревает, увлажняет и очищает воздух от пыли, частиц и микроорганизмов. Одной из самых распространенных дисфункций носа является отек (набухание) его слизистой оболочки, возникающий в результате увеличения притока крови. Следует понимать, что сам отек не является заболеванием, это симптом, сигнализирующий о наличии проблем со здоровьем и попытках организма бороться с заболеваниями. Фактически, это рефлекторная реакция организма на воспалительные или раздражающие процессы.
Отечность слизистой носа вызывает дискомфортные ощущения, затрудняет дыхание и мешает полноценной жизни. Вследствие того, что она зачастую сопровождается чиханием, довольно сильным насморком, зудом, болью, повышением температуры, болями в голове и другими простудными симптомами, не нужно относиться к отеку легкомысленно. Также не стоит пытаться избавиться от него самостоятельно, особенно если отечность продолжается несколько дней и пациенту не становится легче, несмотря на любые предпринятые попытки «домашнего» лечения.
Еще одной, довольно распространенной попыткой самолечения является приобретение различных назальных спреев и фармакологических средств против ринита. Результат, который можно получить, целиком зависит от случайности – можно как вылечить отек, так и усугубить свое состояние. Выбор эффективного и безопасного лекарства следует оставлять врачу, к которому необходимо обращаться в случае появления отеков носовой слизистой.
Причины
Причин отечности носовой слизистой оболочки немало, хотя наиболее распространенной является, конечно же, замерзание и вызванная им простуда. Кроме переохлаждения, отеки вызываются следующими причинами:
- аллергия – насморк, вызываемый аллергической реакцией, практически всегда вызывает отечность слизистой оболочки носовой полости;
- инфекционное поражение слизистой носа. Многие бактерии и вирусы подавляют иммунную систему, что вызывает дисфункцию и образование воспаления в носу.
- рост полипов и аденоидных вегетаций;
- гормональные изменения во время беременности (многие женщины отмечают отек слизистой носа);
- анатомические патологии (травмы, узкие носовые проходы, искривленная носовая перегородка);
- попадание инородных тел в носовые проходы и пазухи;
- — отечность, как реакция на внешние раздражители – сигаретный дым, грязный воздух, запыленность и т.д.
Диагностика
Комплекс диагностики отечности носовой слизистой состоит из нескольких этапов. Сначала врач проводит физикальное обследование, по результатам которого принимается решение о необходимости дополнительных процедур – диафаноскопии, рентгеноскопии и бакпосева (в случае подозрения инфекционной причины). Иногда также могут быть предложены и другие лабораторные исследования, позволяющие уточнить диагноз.
Лечение отеков носовой слизистой
Так как причины возникновения отечности очень многообразные, то и набор лекарственных препаратов и процедур для каждого больного может сильно отличаться. Тем не менее, некоторые средства прописываются практически всем пациентам:
- сосудосуживающие (эффективно помогают снять отечность и восстановить нормальное дыхание);
- промывание носа раствором морской воды или физраствором (снижает воспаление, очищает слизистую, снижает уровень стресса);
- делать вечером горячие ванночки (облегчает дыхание, но имеет противопоказания, например, беременность);
- глюкокортикостероиды (улучшают работу иммунной системы, обмен веществ, снижают воспаление и обладают антиаллергенным действием).
Кроме этих, общих лекарств и процедур, больному могут быть рекомендованы антигистаминные (противоаллергенные) препараты, антисептики, мочегонные и анибактериальные средства. Их выбор зависит как от результатов диагностического обследования, так и от состояния пациента.
Гайморит у детей

Гайморит – это воспалительное заболевание верхнечелюстных (гайморовых) пазух носа, характеризующееся их заполнением патологическим содержимым. Диагностика и лечение данного заболевания проводится отоларингологом (ЛОР-врачом).
Описание заболевания
Под гайморитом понимается распространенная в детском возрасте болезнь, при которой происходит воспаление (зачастую гнойное) слизистой оболочки гайморовых носовых пазух. Основная причина развития патологии заключается в закупоривании проходов, соединяющих пазухи с носом, в результате чего происходит ухудшение вентиляции каналов, и создается благоприятная среда для размножения патогенной микрофлоры. Подобная ситуация может возникнуть после перенесенных инфекционно-воспалительных заболеваний ЛОР-органов, искривлении носовой перегородки, гипертрофии аденоидов и др.
Гайморит приносит ребенку значительный дискомфорт и сильно нарушает привычный образ жизни. Возникают такие симптомы, как заложенность носа, боль в области переносицы, гнойные выделения из носовых ходов. Несвоевременное лечение патологии может привести к серьезным осложнениям – менингиту, абсцессу мозга, воспалению тройничного нерва и т.д. Именно поэтому родители должны проконсультировать ребенка с квалифицированным ЛОР-врачом еще при первых проявлениях гайморита.
Симптомы гайморита
 Отличительный симптом гайморита – чувство давления и тяжести в области переносицы. При этом болезненность чаще возникает после сна, может локализоваться как с одной, так и с двух сторон носа. Кроме этого у больного отмечаются периодические головные боли разной интенсивности.
Отличительный симптом гайморита – чувство давления и тяжести в области переносицы. При этом болезненность чаще возникает после сна, может локализоваться как с одной, так и с двух сторон носа. Кроме этого у больного отмечаются периодические головные боли разной интенсивности.
Другим характерным для гайморита проявлением является нарушение носового дыхания. Заложенность носа может сменяться временным облегчением дыхания, иногда заложенность одной ноздри сменяется заложенностью другой, например, при смене положения головы.
Насморк при гайморите представляет собой выделение из носовых ходов слизи и/или гноя желто-зеленого цвета. При сильной отечности слизистой носа гнойные выделения не имеют возможности оттока, от чего насморк становится маловыраженным. Такая особенность течения может усложнить процесс диагностики заболевания.
Другие проявления гайморита:
- повышение температуры тела;
- озноб;
- слабость;
- быстрая утомляемость.
Причины гайморита
Гайморит развивается вследствие попадания в пазухи носа болезнетворных микроорганизмов (бактерий, вирусов, грибков или их сочетания). Наиболее частыми возбудителями болезни являются: стрептококк, стафилококк, пневмококк, гемофильная палочка, риновирус, коронавирус, вирус парагриппа и др.
В норме здоровый детский организм способен самостоятельно побороть инфекцию, развивающуюся в пазухах носа. Однако при определенных факторах силы иммунной защиты ребенка снижаются, и организм становится неспособен противостоять возбудителям.
Факторы, провоцирующие снижение иммунитета и проникновение микроорганизмов в гайморовы пазухи носа:
- Наличие заболеваний верхних дыхательных путей – ОРВИ, тонзиллит, фарингит, ринит хронического или острого течения.
- Воспалительные заболевания ротовой полости – кариес, стоматит.
- Гипертрофия (увеличение) аденоидов.
- Анатомически узкие носовые ходы.
- Наличие полипов и других образований в полости носа.
- Искривление носовой перегородки.
Диагностика гайморита
 При подозрении на наличие гайморита ребенка следует привести на осмотр врачу-отоларингологу. Грамотный специалист без труда поставит верный диагноз и подберет необходимое лечение.
При подозрении на наличие гайморита ребенка следует привести на осмотр врачу-отоларингологу. Грамотный специалист без труда поставит верный диагноз и подберет необходимое лечение.
На первичном приеме врач внимательно выслушивает жалобы пациента и его родителей, уточняет особенности течения заболевания – длительность неприятных симптомов, степень выраженности, наличие сопутствующих воспалительных процессов в организме. Врач также уточняет, не болеет ли в близком окружении ребенка никто заболеваниями верхних дыхательных путей.
После беседы специалист переходит к осмотру пациента: визуально определяет наличие припухлости в области щек, проводит пальпацию гайморовых пазух и выявляет факт болевого синдрома при надавливании. Для обнаружения симптомов воспаления (отека, гнойных выделений) врач проводит риноскопию – инструментальное исследование полостей носа при помощи специального инструмента – риноскопа. После постановки предварительного диагноза ребенок направляется на рентгенологическое исследование с целью подтверждения первичного заключения.
Раньше для диагностики и лечения широко применялась пункция гайморовой пазухи. В настоящее этот инвазивный метод, который вызывает страх у ребенка, применяется крайне редко.
Лечение гайморита
При лечении гайморита специалисты ставят перед собой сразу несколько задач: устранить причину воспалительного процесса, купировать проявления заболевания, улучшить отток гноя из пазух, а также восстановить нормальное функционирование детского организма. Для этого ребенку могут назначаться следующие группы препаратов:
- антибиотики;
- противовоспалительные средства;
- противогрибковые препараты;
- сосудосуживающе капли;
- солевые растворы для промывания носа;
- антигистаминные препараты;
- жаропонижающие;
- иммуномодулирующие средства;
- витаминные комплексы.
Помимо медикаментозной терапии в лечении гайморита хорошо себя зарекомендовали физиотерапевтические процедуры:
- ингаляции;
- УВЧ;
- электрофорез;
- лазеротерапия и др.
Для дренирования гайморовых пазух применяется метод промывания «кукушка» (так называется, потому что ребенок должен в процессе процедуры говорить «Ку-ку»). Используются дезинфицирующие растворы, которые вводят в полости носа. Под действием отрицательного давления создаются условия для выхода гнойных выделений из гайморовых пазух.
В сложных случаях, не поддающихся консервативному лечению, может понадобиться проведение хирургического вмешательства – гайморотомии. В ходе операции хирург аккуратно прокалывает гайморовы пазухи с последующим удалением гноя и введением антисептических средств.
Профилактика гайморита
 Для того, чтобы не допустить развития гайморита у ребенка, следует соблюдать определенные профилактические меры:
Для того, чтобы не допустить развития гайморита у ребенка, следует соблюдать определенные профилактические меры:
- Избегать переохлаждений организма.
- Укреплять иммунную систему – регулярно гулять на свежем воздухе, грамотно составлять рацион (питание должно включать все необходимые для роста и развития ребенка питательные вещества), закалять детский организм.
- При возникновении ринита любой этиологии промывать нос солевыми растворами.
- Своевременно устранять заболевания верхних дыхательных путей и ротовой полости.
- Не заниматься самолечением.
При появлении первых признаков, подозрительных в отношении гайморита, запишите ребенка на консультацию. В «СМ-Доктор» работают квалифицированные врачи, которые проведут комплексную диагностику и составят оптимальный план лечения.
СНУП® (спрей)
(спрей)
(спрей)
Идентификация и классификация
Лекарственная форма
Состав
1 доза спрея (90 мкл) содержит:
действующее вещество: ксилометазолина гидрохлорид — 45 мкг или 90 мкг;
вспомогательные вещества: морская вода, калия дигидрофосфат, вода очищенная.
Описание
Бесцветный прозрачный раствор
Фармакотерапевтическая группа
Противоконгестивное средство — альфа-адреномиметик
Фармакологические свойства
Фармакодинамика
Ксилометазолин относится к группе местных сосудосуживающих средств (деконгестантов) с альфа-адреномиметической активностью, вызывает сужение кровеносных сосудов слизистой оболочки носа, устраняя отек и гиперемию слизистой оболочки носа, восстанавливает проходимость носовых ходов, облегчает носовое дыхание.
Действие препарата наступает через 5-10 минут после его применения и продолжается до 12 часов.
Фармакокинетика
При местном применении препарат практически не всасывается, поэтому его концентрация в плазме крови очень мала (современными аналитическими методами не определяется).
Показания к применению
Острые респираторные заболевания с явлениями ринита (насморка), острый аллергический ринит, поллиноз, синусит, евстахиит, средний отит (в составе комбинированной терапии для уменьшения отека слизистой носоглотки). Подготовка пациента к диагностическим манипуляциям в носовых ходах.
Противопоказания
Повышенная чувствительность к ксилометазолину или любому другому компоненту препарата; артериальная гипертензия, тахикардия, выраженный атеросклероз; повышенное внутриглазное давление, особенно закрытоугольная глаукома; атрофический ринит, гипертиреоз, хирургические вмешательства на мозговых оболочках (в анамнезе), воспалительные заболевания кожи или слизистой оболочки преддверия носа, состояния после транссфеноидальной гипофизэктомии, беременность, детский возраст до 6 лет (для спрея назального дозированного 90 мкг/доза), детский возраст до 2-х лет (для спрея назального дозированного 45 мкг/доза).
Не применять при терапии ингибиторами моноаминоксидазы (МАО) (включая 14 дней после их отмены), трициклическими и тетрациклическими антидепрессантами, другими местными сосудосуживающими средствами (деконгестантами), а также другими препаратами, повышающими артериальное давление.
С осторожностью
Сахарный диабет, тяжёлые сердечно-сосудистые заболевания (в т. ч. ишемическая болезнь сердца, стенокардия), гиперплазия предстательной железы, феохромоцитома, порфирия, период грудного вскармливания, при повышенной чувствительности к адренергическим препаратам, сопровождающейся бессонницей, головокружением, аритмией, тремором, повышением артериального давления; пациенты с синдромом удлиненного интервала QT.
Применение при беременности и в период грудного вскармливания
В период беременности применение препарата противопоказано.
В период грудного вскармливания препарат должен применяться только после тщательной оценки соотношения риска и пользы для матери и ребенка, не допускается превышать рекомендуемую дозировку. В период грудного вскармливания перед применением препарата необходимо проконсультироваться с врачом.
Способ применения и дозы
спрей назальный дозированный 45 мкг/доза
Детям в возрасте с 2-х до 5 лет по 1 впрыскиванию в каждый носовой ход 1-3 раза в сутки.
Взрослым и детям старше 6 лет по 1-2 впрыскивания в каждый носовой ход 2-3 раза в сутки.
Не следует применять более 3 раз в сутки.
спрей назальный дозированный 90 мкг/доза
Взрослым и детям старше 6 лет по 1 впрыскиванию в каждый носовой ход 2-3 раза в сутки.
Не следует применять более 3 раз в сутки.
Препарат у детей следует применять под наблюдением взрослых.
Рекомендуется последнее впрыскивание проводить непосредственно перед сном.
Перед применением необходимо очистить носовые ходы.
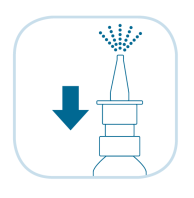
Снять защитный колпачок. Перед первым применением несколько раз нажать на ободок распылительной насадки (рис. 1) до появления равномерного облачка «тумана». Флакон с препаратом готов к дальнейшему использованию.
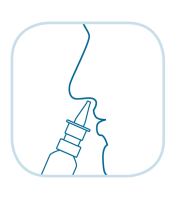
При применении насадку ввести в полость носа и нажать один раз (рис. 2) на ободок. Флакон держать вертикально. Не распылять горизонтально или вниз. Непосредственно после впрыска рекомендуется произвести лёгкий вдох носом. После использования закрыть флакон защитным колпачком.
Каждый флакон должен использоваться индивидуально.
После завершения терапии препарат можно назначать повторно только через несколько дней. По поводу длительности применения у детей следует советоваться с врачом. Если после лечения улучшения не наступает или симптомы усугубляются, или появляются новые симптомы, необходимо проконсультироваться с врачом. Применяйте препарат только согласно тем показаниям, тому способу применения и в тех дозах, которые указаны в инструкции.
Побочное действие
Классификация частоты возникновения побочных реакций: очень часто (> 1/10); часто (> 1/100 до 1/1000 до 1/10 000 до Открыть
Передозировка
При передозировке препарата клиническая картина представляет собой чередование фаз возбуждения центральной нервной системы (беспокойство, возбуждение, галлюцинации, судороги) с фазами угнетения центральной нервной системы (снижение температуры тела, вялость, сонливость, кома). Также могут возникать следующие симптомы: миоз, мидриаз, повышенное потоотделение, повышение температуры тела, бледность, цианоз, тошнота и рвота, тахикардия, брадикардия, сердечные аритмии, остановка сердца, сердцебиение, повышение артериального давления, снижение артериального давления вплоть до шока, отек легких, угнетение дыхания и апноэ, психогенные расстройства.
У детей при передозировке наблюдаются доминирующие центральные эффекты с судорогами, комой и брадикардией, апноэ, а также повышение артериального давления, за которым следует гипотония.
Симптоматическое, под контролем врача. При случайном приеме препарата внутрь — введение активированного угля, промывание желудка.
При тяжелой передозировке показано проведение интенсивной терапии в стационаре. В серьезных случаях могут быть применены неселективные альфа-адреноблокаторы для снижения артериального давления, жаропонижающие средства, интубация и искусственная вентиляция легких.
Взаимодействие с другими лекарственными препаратами
Одновременное применение ксилометазолина с ингибиторами моноаминоксидазы (МАО), трициклическими и тетрациклическими антидепрессантами, другими местными сосудосуживающими средствами (деконгестантами), а также другими препаратами, повышающими артериальное давление, может привести к повышению артериального давления, поэтому одновременное применение данных лекарственных препаратов противопоказано. Если Вы применяете вышеперечисленные или другие лекарственные препараты (в том числе безрецептурные) перед применением препарата проконсультируйтесь с врачом.
Особые указания
Морская вода, входящая в состав препарата, способствует поддержанию нормального физиологического состояния слизистой оболочки полости носа за счёт способности улучшать функцию мерцательного эпителия и нормализации выработки слизи в бокаловидных клетках слизистой оболочки.
Не рекомендуется применять непрерывно более 7 дней.
Не следует превышать рекомендованные дозы, особенно у детей и пожилых людей.
Длительное (более 7 дней) применение или передозировка ксилометазолина может вызвать ослабление терапевтического эффекта препарата, а также повышает риск возникновения реактивной гиперемии и атрофии слизистой оболочки носа.
Пациенты с синдромом удлиненного интервала QT, получающие ксилометазолин, могут подвергаться повышенному риску развития серьезных желудочковых аритмий.
Если у лекарственного средства истёк срок годности, не выбрасывайте его в сточные воды или на улицу! Поместите лекарственное средство в мусорный контейнер. Эти меры помогут защитить окружающую среду.
Влияние на способность к управлению транспортными средствами и работе с механизмами
При соблюдении режима дозирования ксилометазолин не влияет на концентрацию внимания и скорость психомоторных реакций.
Форма выпуска
Спрей назальный дозированный 45 мкг/доза и 90 мкг/доза.
150 доз (15 мл) спрея назального дозированного в полиэтиленовый флакон с распылительной системой.
1 флакон с инструкцией по медицинскому применению препарата помещают в пачку картонную.
Условия хранения
При температуре не выше 25 °С.
После вскрытия флакона препарат должен быть использован в течение 12 месяцев.