Абляция сердца при мерцательной аритмии отзывы подготовка ход операции
Абляция сердца при мерцательной аритмии отзывы подготовка ход операции
Катетерная абляция левого предсердия (РЧА ЛП)
Целью разработки методов абляции было «излечение» ФП (в определенных выборках пациентов). Результаты длительного наблюдения пациентов после операции РЧА ЛП свидетельствуют о том, что после абляции синусовый ритм более стойкий, чем на фоне антиаритмической терапии, хотя поздние рецидивы развиваются нередко.
Показания
РЧА ЛП показана пациентам, у которых симптомы сохраняются несмотря на оптимальную медикаментозную терапию, включающие себя средства для контроля частоты сердечных сокращений и ритма. При оценке целесообразности абляции следует принимать во внимание следующие факты:
1. Стадия заболевания предсердий (тип ФП, размер левого предсердия, анамнез аритмии).
2. Наличие и тяжесть основного заболевания сердца.
3. Возможные альтернативы (антиаритмические средства, контроль частоты сердечных сокращений).
4. Предпочтения пациента.
Важное значение при выборе этого метода лечения имеет опыт врача, производящего процедуру. В опубликованных исследованиях абляция практически всегда проводилась высоко квалифицированным специалистами, работающими в специализированных лечебных учреждениях.
РЧА ЛП у пациентов с пароксизмальной ФП и минимальными признаками поражения сердца:
– высокая вероятность контроля ритма («излечение» ФП);
– относительная безопасность этого метода (если процедура выполняется опытным специалистом);
– абляция может рассматриваться как метод лечения первой линии у некоторых пациентов.
РЧА ЛП у пациентов с персистирующей или длительной персистирующей ФП, не страдающих серьезным органическим заболеванием сердца:
– окончательная стратегия лечения и коэффициент польза/риск катетерной абляции окончательно не установлены;
– возможны распространенная или повторная абляция.
РЧА ЛП у пациентов с пароксизмальной и персистирующей ФП и серьезными органическим заболеванием сердца:
– перед абляцией рекомендуется проводить антиаритмическую терапию.
– добиться эффективной абляции труднее.
– основанием для вмешательства должны быть выраженные симптомы, связанные с аритмией.
Обследование перед РЧА ЛП.
Перед абляцией всем пациентам следует провести ЭКГ в 12 отведениях и/или холтеровское мониторирование, а также эхокардиографию для исключения органического заболевания сердца. Дополнительные методы исследования, такие как магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) – ангиография сердца, позволяют изучить трехмерную геометрию предсердий и количественно оценить степень фиброза предсердий. Чреспищеводная эхокардиография с целью исключения тромбоза левого предсердия (чаще всего в ушка), чтобы снизить риск тромбоэмболических осложнений во время абляции. Между чреспищеводной эхокардиографией и процедурой (рекомендуемое время ≤48 ч). Целесообразно проводить адекватную антикоагуляцию.
Методика операции РЧА ЛП.
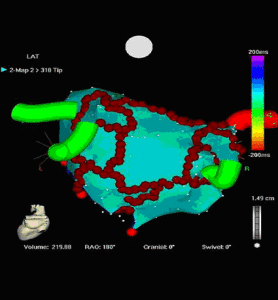
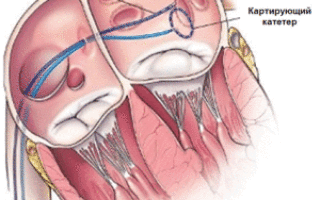
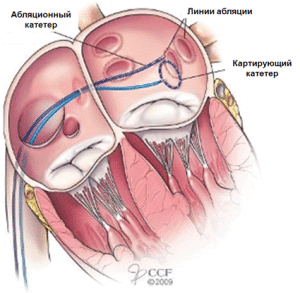
В устья легочных вен или в область левого предсердия вокруг одной или нескольких легочных вен вводят циркулярный картирующий катетер, с помощью которого производится сегментарная абляция соединяющих волокон. Характерный потенциал в легочных венах определяется также при наличии синусового ритма, поэтому процедура абляции может быть выполнена, как при продолжающейся ФП, так и при нормальном синусовом ритме.
Как подготовиться к РЧА ЛП, о технике операции РЧА сердца подробнее.
Причинами рецидивов ФП могут быть как восстановление проведения возбуждения между предсердием и легочными венами, так и очаги триггерной активности при более дистальной изоляции легочных вен.
Несмотря на устранение триггеров ФП, большинству пациентов с персистирующей или длительной персистирующей ФП может потребоваться дополнительная модификация субстрата. Концептуальной основой этого подхода является теория множественных мелких волн. Пациентам проводят линейную абляцию, чтобы предупредить появление очагов циркуляции возбуждения.
Изучались различные конфигурации линейной абляции, однако выбор соответствующей линии у конкретного пациента остается трудной задачей. Чтобы добиться полной блокады проведения, линейная абляция должна быть трансмуральной, однако обеспечить такую абляцию часто сложно.
Осложнения
Осложнения при проведении РЧА ЛП можно разделить на 4 группы:
1. осложнения при катетерных манипуляциях: тромбоэмболия (0,93%) и инсульт (0,3%), образование предсердно-пищеводного свища (менее 1 %), перфорация сердца, тампонада (0,8%), повреждение митрального клапана сердца, повреждение диафрагмального нерва и пищевода;
2. осложнения, связанные с пункцией и катетеризацией сосудов: артериовенозная фистула, гематома;
3. осложнения, обусловленные радиочастотным воздействием: стеноз/окклюзия легочной вены (в зависимости от места аблации по отношению к устью легочной вены, до 10% при фокальной аблации легочной вены, менее 5% при сегментарной аблации);
4. осложнения, обусловленные лучевой нагрузкой.
Смертность от РЧА ЛП 0,7%.
Наблюдение пациентов после РЧА ЛП.
Антикоагуляция. Непосредственно после абляции применяют низкомолекулярные гепарины (НМГ) или нефракционированный гепарин (НФГ) внутривенно, чтобы создать «мост» к восстановлению антикоагуляции, которую продолжают по крайней мере в течение 3 месяцев, хотя некоторые центры не прерывают антикоагулянтную терапию во время вмешательства.
Целесообразность дальнейшей терапии пероральными антикоагулянтами оценивают с учетом риска инсульта. Отменять варфарин после аблzции обычно не рекомендуют пациентам с высоким риском инсульта, так как ФП – это хроническая и прогрессирующая аритмия.
Мониторирование рецидивов ФП. Методы оценки среднесрочных и долгосрочных результатов аблации ФП продолжают обсуждаться. Может быть достаточным контроль симптомов, купирование которых является основной целью абляции ФП. Чтобы определить эффективность различных вмешательств и улучшить технику абляции, необходимо проводить систематическое стандартизированное мониторирование ЭКГ. По мнению экспертов, пациента следует обследовать через 3 месяца после вмешательства, а затем каждые 6 месяцев в течение по крайней мере 2 лет. Истинная частота рецидивов будет значительно заниженной.
Результаты мета-анализа и рандомизированных исследований, в которых сравнивали РЧА ЛП и антиаритмические средства.
Хотя лекарственные средства остаются основой лечения ФП, в последние годы возрастает роль катетерной абляции. По данным недавно проведенного мета-анализа, эффективность катетерной абляции и антиаритмической терапии составила 77% и 52%, соответственно. В нескольких проспективных многоцентровых исследованиях была подтверждена более высокая эффективность катетерной абляции по сравнению с антиаритмической терапией. Многим пациентам проводили повторные вмешательства, что указывает на ограничения этого метода лечения.
Радиочастотная абляция в Москве
ЭКСПЕРТЫ
- Сухоруков Олег
- Овчинников Роман
Аритмолог, специалист в рентгенэндоваскулярной хирургии, хирург-аритмолог с опытом работы в Европе
Врач-аритмолог, хирург.
Обучался и работал в Европе.

Пройти такую высокоэффективную процедуру, как абляция сердца при аритмии, можно в госпитале в Москве по ОМС, ДМС или платно у главы департамента аритмологии Олега Сухорукова, специалиста с большим опытом работы в Европе. Доктор по праву считается одним из лучших в мире специалистов по лечению различных нарушений сердечного ритма. В московском госпитале операция РЧА на сердце осуществляется на самом передовом оборудовании нефлюороскопического картирования CARTO-3 (выстраивание трехмерной электромагнитной внутрисердечной карты). Эта система дает возможность хирургу рассмотреть сердце и его структуры с максимальной точностью. Это дает определенную гарантию успеха.
Также в клинике Медис могут выписать направление к профессору Зауру Шугушеву и записать к нему на прием.
Результат такой операции – восстановление нормального ритма сердца на годы вперед и предотвращение новых сердечно-сосудистых проблем и осложнений в виде инсульта и других опасных заболеваний. Это малоинвазивная, безопасная и высокотехнологичная операция с коротким сроком реабилитации и великолепными лечебными результатами. Мы можем вас записать в самые кратчайшие сроки на консультацию – просто позвоните или напишите нам. Прием доктора стоит от 5 000 рублей.
Что вы получаете, обращаясь за лечением к нам:
- быстрое и точное понимание своей проблемы,
- проведение всех диагностических мероприятий в кратчайшие сроки,
- наш консультант с вами всегда на связи,
- верное стратегическое решение от консилиума специалистов экстра-класса, решение принимает не один врач, а заведующие отделениями и клиниками: ведущие специалисты по вашим проблемным точкам, профильный хирург при необходимости, диагност — израильский врач общей практики,
- лучший вариант лечения в РФ по международным стандартам, это и самые квалифицированные врачи, и их работа по западным стандартам, гарантирующая лучший результат,
- решение всех проблем на всех этапах, то есть всегда «с вами» доктор Аронов, для всего мы предложим лучшее решение,
- душевный комфорт, ясные шаги в лечении — вы получаете все преимущества израильской и европейской медицины в России, опека израильского врача в России.
Цена РЧА — радиочастотной абляции
Стоимость процедуры абляции сердца, если она вам будет показана от 250 тысяч рублей в Москве, или от 13 тысяч $ в Израиле. Окончательная стоимость абляции зависит от уровня сложности операции и индивидуальных параметров, и будет точно рассчитана после обследования.
Стоимость РЧА в исполнении доктора Сухорукова от 270-450 тысяч в отлично оборудованном госпитале.
Стоимость РЧА в Москве в 3-5 раз ниже, чем в Израиле. Если пациент может позволить себе поездку в Израиль, то мы ее организуем.
| Услуги | Стоимость (руб.) |
| Абляция сердца | от 250 000 рублей в Москве, или от 13 тысяч $ в Израиле |
| РЧА в исполнении профессора Давида Лурье | от 1 000 000-1450 000 в Израиле |
Диагностика по международному протоколу
- Развернутые лабораторные анализы (общий анализ крови и мочи, биохимический анализ крови, анализы на гормоны, липиды, электролиты, коагуляция);
- ЭКГ, Эхо-КГ, ЭКГ с нагрузкой при необходимости;
- Суточное мониторирование по Холтеру;
- Опция: МРТ сердца;
- Опция: рентгенография грудной клетки;
- Консультация кардиолога-аритмолога.
Для уточнения диагноза и проверки наличия сопутствующих заболеваний врачом могут быть назначены и другие анализы и исследования.
Кому необходима абляция сердца при аритмии
После обследования пациента врач-аритмолог сможет точно определить, есть ли показания для операции. Среди них состояния, характеризующиеся нарушениями ритма сердца, которые не корректируются медикаментозно:
- Мерцательная и пароксизмальная аритмия;
- Желудочковая тахикардия;
- Пароксизмальная тахикардия;
- Синдром преждевременного возбуждения желудочков.
Как и для любой другой процедуры, имеется ряд противопоказаний, относительных или абсолютных, при которых операция рча на сердце не проводится. К ним относятся:
- Наличие тромбов в сердечной области;
- Пороки сердца, нуждающиеся в оперативном вмешательстве;
- Ишемическая болезнь сердца с нестабильным течением;
- Эндокардит в активной стадии.
Как проходит операция
Лечение аритмии в Москве в нашем госпитале у профессора Ардашева проводится под местной анестезией с применением рентгеноскопического контрольного оборудования. Операция проходит в супер-современной операционной, оснащенной по последнему слову техники. Состояние пациента постоянно мониторируется. Цель операции – нейтрализовать те клетки, которые провоцируют аритмию. Суть миниинвазивной процедуры абляции заключается в том, что в полость сердца вводится специальный катетер с электродами, которые дают радиочастотные импульсы, блокирующие патологические участки ткани. Эффект – восстановление нормального ритма сердца, предотвращение перехода аритмии в хронику, исцеление и хорошее самочувствие. Длится операция радиочастотной абляции в районе 2-3 часов, после ее окончания пациент находится в стационаре под наблюдением еще сутки-двое. Осложнения после РЧА практически не встречаются, а риск рецидива крайне мал. В этих редких случаях, если аритмия возвращается, может быть проведена оперативная абляция. Проведение абляции обеспечивает отмену лекарственных препаратов, применявшихся для лечения аритмии. Для большинства пациентов процедура является максимально эффективной и повторной операции не требуется, у многих нормальный ритм держится более 5 лет. После операции РЧА пациенту необходимо будет в течение года наблюдаться у аритмолога.
Что нужно знать об аритмии
У здорового человека частота сердечных сокращений равняется примерно 60-75 уд/мин. Если есть аритмия, то сердце начинает биться чаще, медленнее или вовсе хаотично. Причем порой сам человек перебоев не ощущает, а обнаруживаются они только при обследовании. Во многих случаях аритмия не опасна: ее может вызвать слишком обильная пища, предменструальный синдром, стрессы, укус насекомого, избыточный вес, проблемы со стулом, прием некоторых препаратов и др. Однако нередки ситуации, когда аритмия нуждается в лечении, подчас оперативном.
Причинами развития аритмии могут быть различные патологии: митральный стеноз, атеросклеротический кардиосклероз, пороки сердца, заболевания щитовидной железы, ИБС, артериальная гипертензия. Факторы, провоцирующие возникновение нарушений ритма сердца, это курение, злоупотребление алкоголем, психологическое и физическое напряжение.
Аритмии подразделяются на тахикардию, брадикардию, мерцательную аритмию, экстрасистолию. При тахикардии частота ударов превышает 80 в минуту. Это может быть совершенно нормальным: сердце бьется чаще при физических нагрузках, эмоциональном напряжении. Однако такое состояние может сопровождать и заболевания. Брадикардия – это замедленное сердцебиение, а экстрасистолия проявляется внеочередными сокращениями мышцы сердца. При мерцательной аритмии мышечные волокна предсердий теряют синхронность, вместо этого они беспорядочно подергиваются — как бы мерцают.
Аритмии также разделяют в зависимости от того, в каком отделе сердца происходит нарушение. То есть они могут быть желудочковые, синусовые и предсердные.
Признаки аритмии
 Опасность аритмии в том, что человек может достаточно долгое время не подозревать о ее наличии. А ведь чем быстрее обратиться к врачу, те проще будет справиться с этим состоянием. Тем не менее, при аритмии пациент может ощущать следующее:
Опасность аритмии в том, что человек может достаточно долгое время не подозревать о ее наличии. А ведь чем быстрее обратиться к врачу, те проще будет справиться с этим состоянием. Тем не менее, при аритмии пациент может ощущать следующее:
- Сердцебиение: можно почувствовать, что сердце бьется чересчур быстро или, наоборот, замедленно, или удары неравномерны;
- Головокружение, чувство слабости;
- Ощущение тяжести в грудной клетке, боль;
- Учащенное дыхание, одыщка;
- Потеря сознания
Пациентам с аритмией крайне рекомендован здоровый образ жизни с достаточной физической активностью и возможностью отдыха, рациональное сбалансированное питание. В рационе должны быть продукты с содержанием калия и магния: мед, курага, тыква, кабачки, грецкие орехи. Нужно поддерживать психологический комфорт, избегать стрессов, не допускать набора лишнего веса.
Если вас интересует РЧА в Москве, обратитесь в Медис к нашему доктору +7 (495) 101-01-23: у нас вы получите услуги на самом высоком уровне и одного из самых известных в мире кардиохирургов — аритмологов. Уже через 2-3 дня после процедуры вы сможете вернуться к своей обычной жизни. Лечение аритмии в Москве в Медисе – безопасно, надежно, эффективно, высокотехнологично.
Позвоните или напишите нам, чтобы задать все интересующие вопросы, узнать точную цену РЧА сердца, записаться на консультацию или обследование. Единственное спасение от аритмии — операция РЧА.
Отзывы пациентов
Валерий Мирон:
Первый раз я попал в больницу с аритмией на скорой, это была 4-я градская. Это было ужасно, молодая докторица училась меня лечить по телефону, спрашивая у дяди профессора как его (меня) лечить. Потом она объявила мне, что лечит меня лишь потому, что у меня есть маленькие дети. Утром я сбежал, благо приступ был снят. Это было мое очень колоритное знакомство с современным низкопробным вариантом столичной медицины. До этого я бывал в больнице только в начале 90-х. После этого я решил подготовиться и в следующий раз скорая уже повезла меня в ЕМС. Там все было на уровне. После этого второго раза я решил не рисковать и зашел на абляцию к доктору Сухорукову. Сюрпризом для меня явилось то, что операция продлилась очень долго, как сказал профессор, это был один из рекордов по продолжительности. Но все прошло успешно, статистика успешности у профессора высока и я в нее попал. Заходить на операцию стоит веря в успех, иначе тяжело идти. Сюрпризом для меня явилось то, что я навсегда остался на таблетках. Но зато уже давно нет приступов и они могут не повторится. Но как сказал доктор, через много лет может возникнуть необходимость в новой операции. Но таковы реалии, это не плохо, это просто как есть на деле.
НОВОСТИ ЦЕHТРА
Фибрилляция предсердий: опасную болезнь в Красноярском крае успешно лечат на мировом уровне
С 16 по 18 октября в Красноярске прошел Международный симпозиум “Фибрилляция предсердий и сердечная недостаточность: коварное партнерство”, организованный при поддержке Всероссийского научного общества аритмологов. Прошел симпозиум на базе Федерального центра сердечно-сосудистой хирургии Красноярска, эксперты которого представили результаты работы Центра и поделились опытом проведения передовых операций по устранению различных патологий сердца.
На симпозиуме собрались ведущие специалисты из Германии, Польши, Чехии и российских городов, в клиниках которых развито аритмологическое направление. Основная цель этого мероприятия – познакомить красноярских терапевтов и кардиологов с современными методами лечения наиболее распространённых нарушений ритма сердца. Свой опыт работы и мировые тенденции в лечении аритмии представили академик РАН Амиран Ревишвили, профессоры Йозеф Каутцнер, Микал Чудзик, Эрнст Фэстер и другие знаковые специалисты в области аритмологии.
“Кардиоцентр в Красноярске успешно работает уже 4 года, за это время только в аритмологическом отделении было прооперировано более 5 600 человек. Такой результат был бы невозможен без применения инновационных технологий, которые позволяют нам оказывать максимально эффективную медицинскую помощь пациентам с самыми сложными патологиями сердечно-сосудистой системы”, – говорит Валерий Анатольевич Сакович, д.м.н., профессор, главный врач Федерального центра сердечно-сосудистой хирургии.
Врачи Федерального центра используют наиболее современные технологии, при помощи которых можно распознать даже незначительные изменения в тканях и сосудах организма. Но главное – это высочайший уровень профессиональной подготовки врачей Федерального Центра, позволяющий проводить операции с поистине международным уровнем безопасности и эффективности.
Один из методов, применяемый в Кардиоцентре для лечения фибрилляции предсердий — радиочастотная катетерная аблация. Технология представляет собой трехмерную навигацию в камерах сердца, подобную GPS, дополнительно подкрепленную внутрисердечным ультразвуковым исследованием. Метод начал применяться сравнительно недавно, но уже доказал свою эффективность при устранении тяжело доступных очагов аритмии. Данное решение также безопасно для лечения детей и беременных женщин, так как исключает влияние вредного рентгеновского облучения.
Согласно статистике, фибрилляция предсердий увеличивает риск развития инсульта примерно в 5 раз, а у каждого шестого больного данным заболеванием встречается острое нарушение мозгового кровообращения. В России более 16 тысяч пациентов с ФП нуждаются в лечении, при этом ежегодно проводятся около 4 000 операций радиочастотной аблации.
“На сегодняшний день метод радиочастотной аблации является эффективным инструментом в борьбе с нарушениями сердечного ритма. В ходе процедуры через небольшие проколы вводится катетер, по которым электроды подводятся к сердцу и происходит точечное воздействие на пораженный участок, при этом пациент находится в сознании”, – комментирует Эдуард Алексеевич Иваницкий.
Для справки:
Заболевание: Фибрилляция предсердий (ФП) — один из наиболее распространенных видов аритмии. Сердце здорового человека сокращается с частотой от 60 до 90 раз в минуту: происходит последовательное сокращение его отделов — сначала предсердий, а затем желудочков. При фибрилляции предсердий — аритмии, которая получила красивое название “мерцательной” — пропадает одна из фаз сердечного цикла, а именно – сокращение предсердий. Их мышечные волокна теряют способность работать синхронно. В результате чего нарушается работа желудочков, а число сокращений в минуту превышает 80. В группу риска попадают люди, имеющие различные нарушения: некоторые сердечные пороки, инфекционное поражение сердца, сердечную недостаточность, ишемическую болезнь, а также перенесшие инфаркт миокарда.
Статистика: Вероятность развития ФП у людей, достигших возраста 40 лет, составляет 25%. Сегодня в США насчитывается более 3 млн пациентов с мерцательной аритмией, а в странах Западной Европы — более 4,5 млн. По неутешительным прогнозам экспертов, к 2050 году число таких больных увеличится в три или даже более чем в четыре раза. Все чаще нарушения в работе сердечной системы встречаются у молодых людей, в возрасте 30 — 35 лет. Из 100 тысяч человек только от инсульта ежегодно умирают более 200 мужчин и 150 женщин. При этом каждый шестой инсульт приходится на больного с фибрилляцией предсердий. В России ежегодно более 16 тысяч пациентов с ФП нуждаются в прохождении процедуры радиочастотной аблации, при этом проводятся около 3 900 таких операций.
Лечение: Наиболее распространенным методом лечения является медикаментозное восстановление ритма сердца с помощью антиаритмических препаратов. В особо тяжелых случаях, когда имеется непосредственная угроза для жизни больного, применяют процедуру радиочастотной аблации (РЧА). В отличие от лекарств, восстанавливающих сердечный ритм лишь в 60 — 80%, процедура дает положительный результат почти во всех случаях. В ходе оперативного вмешательства используется технология Carto3 System (трехмерная навигационная система), которая является малоинвазивной и практически безболезненной, так как катетер вводится через небольшой надрез бедренной вены, пациент при этом находится в сознании. Метод позволяет определить все очаги аритмии. Воздействие на них осуществляется при помощи электрода, а специальные датчики контролируют силу контакта и параметры воздействия, благодаря чему исключается риск поражения здоровых тканей и минимизируется риск осложнений. Для дополнительной безопасности используется внутрисердечное УЗИ, позволяющее без рентгеновской нагрузки контролировать ход операции в реальном времени.
Федеральный центр сердечно-сосудистой хирургии (ФЦ ССХ) в Красноярске: ФЦ ССХ в Красноярске начал свою работу в сентябре 2010 года, один из первых в России начал применять современные технологии по устранению сердечно-сосудистых патологий. За 4 года в аритмологическом отделении было пролечено 5 639 человек. В арсенале врачей инновационное оборудование: система электромагнитной и ультразвуковой навигации, современные ангиографы, при помощи которых можно распознать даже незначительные изменения в тканях и сосудах организма, имплантируемые кардиовертеры-дефибрилляторы для предотвращения внезапной смерти.
Радиочастотная абляция сердца
Высокотехнологичное лечение аритмии
- Записаться на прием
- У более чем 90% пациентов сердечный ритм восстанавливается после процедуры РЧА
- Каждый 3-й житель планеты страдает сердечной аритмией
- Менее 1% риск возникновения осложнений после РЧА
- Аритмология /
- Радиочастотная абляция сердца
Малоинвазивный метод — операция РЧА.
- В Клиническом госпитале на Яузе для лечения аритмий применяется малоинвазивный метод — операция РЧА.
Его отличает высокая эффективность, возможность лечения после 65 лет и на фоне соматических заболеваний.
Мы обеспечиваем наблюдение кардиохирурга в течение года после операции.
Выписка из стационара возможна на следующий день после операции.
Реабилитация — за неделю.
Современное оборудование
Хирургическое вмешательство проводится с использованием нефлюороскопической системы картирования «СARTO», которая позволяет провести внутрисердечное электрокардиографическое исследование. Система не подвергает пациента лучевому воздействию. С ее помощью хирург получает возможность подробной визуализации происходящего внутри сердца, тестирования различных участков проводящей системы.
Радиочастотная абляция фибрилляции предсердий (РЧА ФП)
Это малоинвазивная, малотравматичная операция. Ее целью является разрушение точно направленным радиочастотным воздействием (фактически прижигание) участка сердечной мышцы, продуцирующего или проводящего патологические импульсы. Чаще всего это относится к проводящей системе сердца.
Показания к РЧА ФП сердца
Нарушения ритма, связанные с возникновением патологической активности или проведения добавочного импульса в ткани миокарда:
- Мерцательная аритмия
- Синдром ВПВ
- Желудочковая и наджелудочковая тахикардия
- Пароксизмальная тахикардия
Противопоказания к радиочастотной абляции сердца
- Тромбы в полости сердца
- Нестабильное течение ИБС
- Пороки сердца, требующие хирургической коррекции
- Активный эндокардит
Если Вы или ваши близкие страдают от аритмии, решите вопрос о хирургическом лечении с аритмологами Клинического госпиталя на Яузе.
Видео операции в нашей клинике по устранению очагов аритмии:

Как проводится процедура РЧА ФП
1. Подготовка Подготовка к операции включает обследование и лекарственную коррекцию сопутствующих заболеваний.
2. Анестезия РЧА ФП проводится под местной анестезией с рентгеноскопическим контролем.
3. Ввод электродов Через прокол в сосуде по внутривенному катетеру в полость сердца вводятся электроды, которые воздействуют на участки с нарушенной проводимостью.
4. Восстановление сердечного ритма Патологические импульсы блокируются, восстанавливается нормальный сердечный ритм.
5. Длительность Процедура в зависимости от исходного состояния пациента может продолжаться 2–3 часа.
6. Стационар Период пребывания в стационаре составляет в среднем 1–1,5 суток.
7. Реабилитация Полностью вернуться к обычной жизни пациенты могут уже через 2 дня после вмешательства.
8. Наблюдение В течение года пациент находится под наблюдением .
В момент внутрисердечного обследования, самой РЧА пациент может испытывать неприятные ощущения в области сердца, изменение его ритма. Эти ощущения управляемы и непродолжительны по времени.
- Гистерорезектоскопия — малоинвазивная эндоскопическая методика, позволяющая под контролем зрения удалить расположенные в полости матки подслизистые миоматозные узлы, которые почти всегда имеют проявления в виде длительных кровотечений и невынашивания беременности.
- Консервативная миомэктомия лапароскопическим доступом — удаление миоматозных узлов с сохранением матки.
- Экстирпация матки — по показаниям проводятся радикальные операции — полное удаление матки с придатками или без. В Клиническом госпитале на Яузе возможна влагалищная экстирпация матки.
Если вы подозреваете у себя миому матки или этот диагноз уже установлен, обращайтесь к специалистам Клинического госпиталя на Яузе. Вам проведут дообследование и предложат наиболее эффективный метод лечения с учетом индивидуальной клинической ситуации.
Наши врачи
Оперативное лечение аритмии в Клиническом госпитале на Яузе осуществляет команда высококвалифицированных кардиохирургов под руководством ведущего специалиста в данной области доктора медицинских наук, профессора Андрея Вячеславовича Ардашева. Врача, который провел первую в России РЧА ФП при мерцательной аритмии. Наши кардиохирурги имеют большой опыт успешного лечения аритмии методом радиочастотной аблации.
Абляция сердца при мерцательной аритмии отзывы подготовка ход операции
В норме регулярная работа нашего сердца поддерживается электрическими импульсами, которые генерируются группой специальных клеток. Эти клетки сформированы в компактное образование – синусовый узел, расположенный в верхней части правого предсердия [рис. 1].

При фибрилляции предсердий (мерцательной аритмии) вместо регулярного сердечного ритма в предсердиях возникают множественные электрические волны, приводящие к хаотичным сокращениям обоих предсердий с очень высокой частотой [рис. 2].

Фибрилляция предсердий (мерцательная аритмия), как правило, проявляется учащенным нерегулярным сердечным ритмом, одышкой, плохой переносимостью физических нагрузок. Нередко фибрилляции предсердий протекает бессимптомно и обнаруживается случайно при регистрации ЭКГ. Нередко у пациентов с фибрилляцией предсердий (мерцательной аритмии) обнаруживается еще один вид нарушений сердечного ритма – трепетание предсердий [ рис.3 ]. Симптомы трепетания предсердий мало отличаются от фибрилляции предсердий. Точная диагностика данных нарушений ритма и определение тактики лечения должны определяется кардиологом-аритмологом.

2. Зачем и как лечить фибрилляцию предсердий?
Лечение фибрилляции предсердий ставит своей целью:
- устранение симптомов аритмии, т.е. улучшение качества жизни пациентов;
- устранение угрозы развития сердечной недостаточности;
- профилактика тромбоэмболических осложнений.
По данным мировой медицинской статистики фибрилляция предсердий (мерцательная аритмия) – самое часто встречающаяся (1-2 % в популяции) нарушение сердечного ритма. У значительной части пациентов (до 40%) ФП носит бессимптомный характер. У этой категории больных медикаментозное антиаритмическое или немедикаментозное лечение (катетерная аблация) ФП, как правило, не проводится. Лечение этих пациентов заключается в контроле частоты сердечного ритма и назначении антикоагулянтов для профилактики тромбоэмболических осложнений. Пациентам, у которых фибрилляция предсердий сопровождается описанными выше симптомами назначают постоянную антиаритмическую терапию, направленную на профилактику рецидивов ФП. Приблизительно у одной трети среди всех больных ФП удается подобрать эффективный антиаритмический препарат или их комбинацию.
У 30% больных с симптомной, плохо переносимой фибрилляцией предсердий не удается подобрать эффективную антиаритмическую терапию, либо прием антиаритмических средств противопоказан, сопровождается развитием побочных эффектов или пациенты не хотят придерживаться тактики длительного консервативного медикаментозного лечения. Этой категории больных в соответствии с современными международными и российскими рекомендациями рекомендуется проведение катетерной аблации.
Следует подчеркнуть, что выбор вариантов лечения в каждом конкретном случае – задача кардиолога-аритмолога с учетом мнения пациента и объективных медицинских данных.
3. Катетерная и хирургическая аблация
В зависимости от формы фибрилляция предсердий (пароксизмальная, персистирующая или постоянная), наличия другой патологии со стороны сердечно-сосудистой системы и сопутствующих заболеваний применяются 3 разновидности катетерной (или хирургической) аблации:
• внутрисердечная катетерная аблация – наиболее широко используемый метод немедикаментозного лечения ФП. Катетерная аблация проводится в условиях рентгеноперационной с использованием управляемых катетеров, перемещаемых в камеры сердца через сосудистые доступы (бедренные и подключичные вены). Цель катетерной аблации радикальное устранение «источников» аритмии в левом и (при трепетании предсердий) правом предсердии. В настоящее время широкое клиническое применение нашли 2 вида катетерной аблации: радиочастотная катетерная аблация и баллонная криоаблация.
• катетерная аблация (деструкция) АВ узла – разновидность внутрисердечной катетерной аблации, которая применяется в тех случаях, когда ФП сопровождается стойко высокой частотой сердечных сокращений при невозможности медикаментозного контроля или радикального устранения ФП. Аблация АВ узла проводится только после имплантации искусственного водителя ритма (кардиостимулятора).
• операция «Лабиринт» — хирургическая аблация ФП. Операция «лабиринт» (MAZE) применяется в тех случаях, когда пациенту с ФП показано хирургическое вмешательство на открытом сердце в связи с наличием «основного» заболевания сердца: операция аорто-коронарного шунтирования, протезирование клапанов и т.д. В качестве самостоятельного вмешательства при ФП операция «лабиринт» применяется в виде модифицированных малоинвазивных операций с торакоскопическим доступом и только при неэффективности раннее выполненных попыток катетерной аблации.
4. Радиочастотная или баллонная криоаблация?
Согласно современным представлениям, ключевая роль в развитии ФП принадлежит так называемым «арит0могенным» легочным венам (т.н. триггеры ФП) — крупным сосудам, впадающим в левое предсердие [ рис.4 ]. Именно поэтому, большинству пациентов с пароксизмальной и персистирующей формами фибрилляции предсердий показано выполнение катетерной аблации (изоляции) легочных вен.

Как это работает?
При радиочастотной катетерной аблации изоляция легочных вен достигается нанесением большого количества точечных воздействий с использованием тока высокой частоты. Эти воздействия должны сформировать непрерывную цепь из множества последовательных коагуляционных некрозов вокруг каждой из вен [рис.5A]. При использовании другой технологии — баллонной криоаблации [видео 1] зона некроза вокруг вен создается благодаря воздействию низкой температуры (до — 60ºС) в криобаллоне, расположенном последовательно в каждом из устьев легочных вен [рис.5Б]. В большинстве случаев полная изоляция достигается однократным криовоздействием в течение нескольких минут, что является безусловным преимуществом перед радиочастотной аблацией. Оба вида катетерных аблаций проводятся в рентгеноперационной под наркозом или в условиях глубокой седации. Данные вмешательства являются высокотехнологичными видами медицинской помощи и должны выполняться квалифицированными специалистами с достаточным опытом интервенционных вмешательств.

Видео 1. Баллонная криоаблация
Эффективность и безопасность
Общепринятым определением эффективности катетерной аблации при ФП считается отсутствие любых предсердных аритмий после аблации без применения антиаритмических средств. Контроль за эффективностью осуществляется клинически (самоконтроль пациентов) или с использованием систем длительной регистрации ЭКГ (ХМ ЭКГ или специальные имплантируемые регистраторы сердечного ритма).
Одним из основных факторов, определяющих эффективность катетерных аблаций при ФП является длительность эпизодов фибрилляции. В тех случаях когда приступы аритмии не превышают нескольких часов или дней (т.н. пароксизмальная форма) и, как правило, закачиваются самостоятельно, оперативное лечение максимально эффективно. В сравнительных исследованиях (международное исследование «Fire and Ice») рецидивов ФП в течение первого года не было у 65% больных как после радиочастотной, так и после баллонной криоаблации. При этом, есть наблюдения, что у лиц без сопутствующей кардиальной патологии эффективность баллонной криоаблации может достигать 80-90%.
У пациентов с персистирующей формой ФП, т.е. с аритмией длительностью более 7 дней, а также требующей для восстановления синусового ритма проведения медикаментозной или электрической кардиоверсии, ожидаемая эффективность катетерных аблаций – около 50-60%.
Если после катетерной аблации ФП рецидивирует с прежней частотой и длительностью, оправданным является проведение повторного вмешательства.
Осложнения при катетерной аблации ФП могут проявляться в виде повреждения сосудов в месте пункции, перфорации стенки сердца с развитием тампонады, образование тромбов в полости сердца и тромбоэмболическими осложнениями, термическим повреждением пищевода, развитием пареза диафрагмального нерва и рядом других. Применение современных высокотехнологичных методов контроля во время внутрисердечных вмешательств, достаточный опыт и квалификация врачей позволяет выполнять данные вмешательства эффективно и без значительного риска развития осложнений. Вместе с тем, необходимо четко осознавать, что решение о проведении интервенционного лечения ФП должен принимать врач с достаточным опытом лечения подобной категории больных, объективно учитывая аргументы «за и против».
5. Катетерная аблация ФП в отделе клинической электрофизиологии и рентгенхирургии нарушений ритма
Интервенционная аритмология – одно из основных направлений в научной и клинической работе отдела клинической электрофизиологии с момента его основания в 1990 г. Почти 20 лет насчитывает опыт лечения различных нарушений сердечного ритма с использованием технологии катетерных аблаций.
С 2012 года в отделе был внедрен метод катетерных аблаций при ФП. Сегодня приоритетным методом, используемым в клинической практике отдела клинической электрофизиологии при немедикаментозном лечении ФП является метод баллонной криоаблации. Этот выбор основан на том, что криоаблация при ФП не уступает по эффективности радиочастотной, являясь при этом наиболее безопасным методом интервенционного лечения ФП, что было доказано при анализе многолетнего опыта ведущих мировых центров в лечении ФП.

Специалисты отдела клинической электрофизиологии проводят полноценное предоперационное обследование пациентов, выполняют интервенционное вмешательство и обеспечивают амбулаторное наблюдение за всеми пациентами в течение не менее 1 года после катетерной криоаблации ФП. В тех случаях, когда у пациентов имеются сложные сопутствующие нарушения сердечного ритма применяется комплексное (одномоментное) интервенционное лечение, либо т.н. «гибридная терапия», сочетающая катетерное вмешательство и последующее медикаментозное лечение. В случае рецидива ФП может быть выполнена повторная баллонная криоаблация или радиочастотная катетерная аблация.
Оперативное лечение мерцательной аритмии
Консервативное лечение мерцательной аритмии не всегда успешно, медикаментозная терапия помогает приблизительно в пятидесяти процентах случаев. Эта проблема была решена разработкой альтернативных методов терапии, один из них – абляция сердца при мерцательной аритмии.
Отзывы пациентов о процедуре подтверждают, что, несмотря на случаи возникновения дискомфорта в раннем послеоперационном периоде, подавляющее большинство пациентов с аритмией этим методом лечения довольны. Он стабилизирует состояние и тем самым избавляет их от беспокойства за свое здоровье.
Мерцательная аритмия
Мерцательная аритмия – довольно серьезное состояние, способное привести к стойким нарушениям гемодинамики. Это, в свою очередь, приводит к возникновению различных патологий в органах и тканях, связанных с гипоксией тканей и тромбозами. Возможные последствия в этих случаях – инфаркт, инсульт.

Для этого заболевания характерно развитие множественных сокращений предсердий, не скоординированных с систолами желудочков.
Субъективно пациент ощущает болезненность в загрудинной области, ощущение сдавливания в грудной клетке.
Причины, вызывающие расстройство сократительной функции сердца:
- нестабильная продукция электрических импульсов;
- сбои в функционировании проводящей системы сердца;
- нарушение восприятия возбуждения мышечными волокнами миокарда;
- изменения в самой сердечной ткани, являющиеся причиной снижения восприимчивости миокарда к возбуждающим импульсам.

Методы лечения
После установки диагноза, пациенту назначается медикаментозная терапия. При установленной неэффективности консервативного лечения, принимается решение о возможности проведения малоинвазивного оперативного вмешательства.
В случае неэффективности фармакотерапии, наиболее результативными методами показали себя криотерапия и прижигание сердечных тканей в патологическом очаге, с целью устранения источника нестабильных сокращений.
Несмотря на то что такая методика хорошо себя зарекомендовала себя как действенный и практически безопасный метод, зачастую пациенты опасаются соглашаться на оперативное вмешательство, плохо представляя себе суть операции.
Малоинвазивные методы лечения:
- криодеструкция – методика воздействия жидким азотом, проведенным по катетеру;
- прижигание посредством высокочастотных радиоволн.
Абляция
Эта лечебная методика подразумевает удаление участков сердечной мышцы, имеющих аномальные проводящие характеристики. Суть оперативного вмешательства состоит в создании искусственной атриовентрикулярной блокады. Результатом этого является локализация зоны дальнейшего распространения патологического импульса.
Метод основывается на рубцевании участка ткани, продуцирующего некорректный сократительный импульс. В итоге продукция импульса этим участком ткани прекращается. Рубцевание происходит от точечного прижигания или криодеструкции участка ткани.
В зависимости от способа точечного воздействия на сердечную ткань, выделяют следующие
- лазерная;
- ультразвуковая;
- радиочастотная.

Наиболее полно справляется с решением проблемы мерцательной аритмии радиочастотная абляция. Метод признан и наиболее безопасным для пациента.
Состояния, для терапии которых разработан этот метод:
- пароксизмальная тахикардия;
- аритмии;
- понижение фракции выброса;
- недостаточность функции сердца;
- желудочковая и наджелудочковая тахикардия;
- синдром Вольфа-Паркинсона-Уайта.

Показания
Целесообразность этого вида лечения при аритмии сердца может быть определена только лечащим врачом, с учетом результатов всех необходимых обследований.
- выраженная степень тяжести мерцательной аритмии;
- неэффективность предпринятой ранее консервативной лечебной методики;
- синдром аритмии у пациентов, перенесших ранее операции на клапанах сердца.
Подготовка пациента к манипуляции
Первое, что следует сделать в рамках подготовки – это электрокардиограмма.
Кроме этого, пациент должен сдать ряд клинических анализов, результаты которых позволят врачу правильно подобрать анестезию, наиболее точно рассчитать ее дозу и успешно контролировать состояние пациента на протяжении всей процедуры. Перед началом манипуляции пациенту вводится местная анестезия.

Ход операции
Под действием анестетика осуществляется прокол (пункция) крупной артерии, через который медленно вводится катетер до достижения им области сердца. Сердечная ткань прижигается электродом прицельно в очагах патологического возбуждения. В дальнейшем, по мере заживления ожога, в этом месте формируется рубцовая ткань, которая не производит чрезмерных сокращений.
Послеоперационный период
После оперативного вмешательства, пациент может ощущать некоторый дискомфорт в месте прокола в течение некоторого времени.

Еще несколько дней пациент наблюдается в стационаре. На место прокола накладывают тугую повязку и держат ее несколько дней. В течение всего периода следует прикладывать к месту прокола холод. По истечении этого срока пациент выписывается домой.
Лечение аритмии требует покоя в послеоперационном периоде: первое время необходимо избегать нагрузок в виде подъема и ношения тяжестей, а также занятий динамическими видами спорта.
Правильный режим в послеоперационном периоде практически исключает вероятность осложнений.Рубцов или шрамов на месте прокола после операции не остается.
Противопоказания
- инфаркт миокарда в острой фазе течения;
- осложнения, развившиеся после перенесенного инфаркта миокарда;
- анемия;
- инфекционно-воспалительные заболевания, выявляемые на момент предполагаемой операции;
- воспаление эндокарда;
- сердечная недостаточность в анамнезе;
- заболевания органов дыхательной и мочевыделительной системы в тяжелой форме;
- стенокардия, существующая на протяжении длительного времени (более четырех недель);

- артериальная гипертония или гипотония в тяжелой стадии;
- наличие тромбозов;
- наличие аллергии на йод или другие препараты, применяемые при рентгенографии;
- аневризма левого желудочка сердца;
- расстройство гемопоэза;
- наличие тромботических сгустков в полостях сердца;
- установленный при помощи клинических анализов, дисбаланс электролитов в кровотоке (например, гипокалиемия);
- ситуации, когда возможный вред для пациента превышает потенциальный положительный эффект от операции;
- ухудшение общего самочувствия пациента.

В любом случае, в каждой конкретной ситуации решение принимается индивидуально, с учетом результатов всех клинических обследований, а также индивидуальных особенностей и общего состояния пациента.
Плюсы и минусы
Положительные стороны
- прижиганием ткани сердца устраняется синдром аритмии у пациентов, лечение которых консервативными методами оказалось неэффективным;
- простота исполнения манипуляции – специалисты утверждают, что вероятность совершения врачебной ошибки практически отсутствует;
- процедура безболезненна, поскольку осуществляется с применением местной анестезии;
- на протяжении всей манипуляции пациент остается в сознании, что создает дополнительный положительный психологический эффект (нет необходимости применять общий наркоз);
- опасность проникновения инфекции в кровоток исключена.

Недостатки
Имеет такая операция при аритмии и отрицательную сторону. В ряде случаев однократным вмешательством дело не ограничивается, приходится проводить несколько повторных манипуляций. Такая ситуация вызвана тем, что за одну процедуру обработать обширный участок тканей практически невозможно.
Об абляции сердца при мерцательной аритмии отзывы в основном положительные, однако, чудес не бывает.
Принимая решение об операции, следует учесть некоторые особенности:
- вероятность сбоев ритма в раннем послеоперационном периоде;
- меньшая эффективность методики у пациентов пожилого возраста;
- необходимость применения местной анестезии (актуально для пациентов, имеющих в анамнезе указания на аллергические реакции по отношению к местным анестетикам).
Отделение
хирургии
Полный цикл лечения
Многопрофильность направлений
Высокотехнологичная помощь
Операция РЧА
Радиочастотная катетерная абляция или РЧА – это малоинвазивный метод лечения нарушений сердечного ритма (аритмии). Процедура начала применяться в кардиологических стационарах с 1980-х годов. Этот метод стал эффективной альтернативной и лекарственной терапии, и сложным хирургическим операциям.
- К основным преимуществам радиочастотной катетерной абляции относят:
- Минимальные риски. Операция проводится при помощи эндоваскулярного катетера под контролем рентгеноскопии и, при необходимости, системы 3D-реконструкции сердца. Риск осложнений при РЧА практически отсутствует, так как операция выполняется через маленькие проколы в магистральных венах или артериях с применением миниинвазивных хирургических технологий.
- Высокая эффективность. При абляции эффект достигается с помощью точечного воздействия высокочастотного тока на аритмогенные зоны сердца. В результате патологические импульсы, который посылал аритмогенный субстрат сердца, блокируются, нормализуется ритм сердца. По статистике, многие нарушения сердечного ритма удается ликвидировать на 100%. Радиочастотная катетерная абляция также позволяет нейтрализовать повреждения и достичь полного выздоровления.
- Максимальный комфорт. Вне зависимости от метода РЧА и технологий операции каждому пациенту во время лечения обеспечивается максимальный комфорт и безопасность.
Как проводится РЧА?
Радиочастотная катетерная абляция проводится с применением либо местной, либо комбинированной анестезии.
- После выполнения анестезии прокалываются вена или артерия, через которые к сердцу больного подводятся диагностические катетеры. С помощью этих катетеров выполняется электрофизиологическое исследование сердца (ЭФИ).
- При ЭФИ удаётся установить локализацию аритмогенного субстрата сердца и поставить больному точный диагноз.
- Затем тем же способом в сердце проводится «лечебный» катетер, на кончик которого подаётся высокочастотный ток для точечного воздействия на очаг аритмии.
- В ряде случаев для облегчения работы хирурга и для диагностики аритмии выполняют 3D-реконструкцию камер сердца, по которой можно визуально оценить, как проходят электрические сигналы в сердце, а также учесть анатомические особенности камер сердца.
В настоящее время появляются новые технологии для лечения аритмий сердца. Например, несколько лет назад в привычную практику внедрен метод криоабляции легочных вен при мерцательной аритмии. Отличительной особенностью этой процедуры является то, что вместо точечного катетера в сердце вводится катетер-баллон, внутрь которого подаётся закись азота, охлаждающая ткань до -80 °С. Тем самым происходит криодеструкция тканей сердца. Данный способ абляции зарекомендовал себя как более быстрый и безопасный метод лечения фибрилляции предсердий.
Показания для проведения РЧА
Основными показаниями к проведению радиочастотной катетерной абляции являются следующие патологии:
- Аритмия (желудочковая, наджелудочковая, мерцательная);
- Тахикардия;
- Сердечная недостаточность;
- Фибрилляция предсердий;
- Снижение сердечного выброса;
- Экстрасистолия;
- Сидром WPW;
- Увеличение сердца (кардиомегалия);
- Нарушения работы сердца.
Противопоказания для проведения РЧА
У операции нет абсолютных противопоказаний: радиочастотная катетерная абляция проводится при аритмии и других вышеперечисленных патологиях даже у пожилых людей и детей. Однако проведение РЧА нежелательно при таких патологиях, как:
- Тяжелое состояние пациента;
- Воспаления в сердце;
- Нарушения работы почек;
- Дыхательная недостаточность;
- Беременность;
- Патологии свертываемости крови;
- Запущенная артериальная гипертензия;
- Повышенная температура;
- Стадия активного эндокардита;
- Тромбы в отделах сердца;
- Высокое артериальное давление.
Подготовка к радиочастотной катетерной абляции
Для того, чтобы операция РЧА прошла успешно, пациенту важно подготовиться к абляции:
- Сдать все необходимые анализы. Перед абляцией необходимо сдать биохимию, общий клинический анализ крови, общий анализ мочи, исследование на группу крови, резус-фактор, анализ на ВИЧ, сифилис и гепатит.
- Пройти стресс-тест, ЭХО-КГ, холтеровское мониторирование, ЭКГ в 12-ти отведениях и МРТ сердца с контрастированием, чтобы найти очаг аритмии.
- Отказаться от лекарств. За 2-3 суток до операции следует отказаться от приема гормональных, сахароснижающих и противоаритмических средств.
- Провести гигиенические процедуры. Обязательно побрить волосы на участках, в которые будет вводиться катетер – в паху или подмышечной впадине.
- За 12 часов до абляции пациенту нельзя есть, за 8 часов стоит отказаться от воды. Перед операцией необходимо сделать очистительную клизму.
Преимущества проведения РЧА в ФНКЦ ФМБА России
С 2013 года в Федеральном научно-клиническом центре ФМБА России работает кардиологическое отделение лечения нарушений ритма сердца (аритмии). Мы оказываем высокотехнологичную специализированную медицинскую помощь пациентам и делаем все возможное, чтобы как можно скорее больной смог вернуться к полноценной жизни. Центр оснащен медицинским и диагностическим оборудованием последнего поколения для максимально точных результатов.
Выбирая нас, вы будете уверены, что лечение аритмий сердца будет выполнено в соответствии с высочайшими медицинскими стандартами. Специалисты ФНКЦ ФМБА России гарантируют, что любая операция будет выполнена качественно, а ваше пребывание в стационаре будет комфортным и недолгим.
В отделении работают опытные врачи, многие кардиологи являются кандидатами и докторами медицинских наук. Наши специалисты постоянно развиваются, принимают участие в международных конференциях, публикуют результаты исследований в ведущих научных журналах.
Цены РЧА в ФНКЦ ФМБА России в Москве
Стоимость проведения РЧА зависит от индивидуальных особенностей пациента, необходимости дополнительных исследований и выбора программы реабилитации. Записывайтесь на прием с помощью нашей удобной формы или звоните специалистам центра: +7 (499) 490 82 17.