Йоднегативная зона признак патологии на шейке матки
Для чего нужна кольпоскопия перед ЭКО?
Перед протоколом экстракорпорального оплодотворения лечащий врач обязан убедиться в том, что организм пациентки готов к процедуре. Для обследования шейки матки проводится кольпоскопия (она назначается по показаниям и не считается обязательной при платном лечении или в рамках программы ОМС). Основная цель неинвазивного обследования — выявить злокачественные образования и уточнить их локализацию. Кроме того, процедура позволяет увидеть врожденные аномалии, полипы, очаги воспаления и эндометриоза, кондиломы, стеноз влагалища, оценить результаты и последствия проведенного ранее лечения. Всё это может усложнить проведение пункции фолликулов и перенос эмбрионов, негативно отразиться на течении беременности и родовом процессе.
Важность кольпоскопии
В рамках протокола ЭКО организм женщины получает серьезную дозу гормонов, которая провоцирует активную работу яичников и интенсивный рост эндометрия. На органы ложится колоссальная нагрузка, нередко возникает всплеск хронических заболеваний. Если в организме есть злокачественные новообразования (особенно локализующиеся в области малого таза), мощные гормональные препараты могут активировать их активный и непредсказуемый рост. Именно поэтому во время подготовки к протоколу нельзя оставить без внимания даже малейший признак патологии шейки матки, влагалища, вульвы.
Кольпоскопия — нетравматичное обследование, которое позволяет оценить состояние этих органов с помощью оптического прибора — кольпоскопа (с возможностью увеличения в 8-40 раз). Однако одного визуального изучения недостаточно. Кольпоскопия проводится только после взятия гинекологических мазков на флору, онкоцитологию (позволяет увидеть атипичные клетки) и ВПЧ 16 и 18 видов. Именно вирус папилломы человека считается активатором раковых опухолей в области шейки матки (кстати, ПЦР-мазок назначается и мужчине во время визита к андрологу-урологу). Только совокупность визуальных и лабораторных методов обследования позволяет увидеть полную картину.
Также репродуктолог должен иметь исчерпывающую информацию о полипах, очагах эндометриоза, воспалительных процессах в области шейки матки пациентки. На основании полученных в ходе кольпоскопии данных о площади поражения, локализации он решает, какой вид лечения требуется (медикаментозный, оперативный, комплексный), корректирует дату вступления в протокол.
Как проводится кольпоскопия
Осмотр проходит на гинекологическом кресле. Обычно процедура занимает около 10 минут и не приносит болевых ощущений (возможен дискомфорт и легкое жжение во время нанесения йодного раствора на эпителий шейки матки). Как правило, перед ЭКО проводится простая (без использования медикаментозных препаратов) или расширенная кольпоскопия (с применением составов, которые вызывают определенную реакцию поврежденного эпителия, и зеленых фильтров для визуализации нетипичных сосудов).
Результаты вносятся в протокол. В нем отражается:
- форма шейки матки (цилиндрическая или коническая), также фиксируется ее гипертрофированность;
- зона трансформации (в ней стыкуются два вида эпителия) и ее размеры;
- йод-негативная зона (реакция цилиндрического эпителия на раствор);
- степень атрофии эпителия;
- состояние желез (открытые и закрытые);
- типичность и атипичность сосудов;
- расположение и интенсивность зон поражения, очагов эндометриоза;
- пунктуация, мозаика, ацетобелый эпителий (реакция на медикаментозные препараты в виде красных точек и белых пятен).
Только хорошие результаты кольпоскопии позволяют пациентке вступить в протокол ЭКО. В таком случае женщина может быть уверена, что в ходе экстракорпорального оплодотворения и во время беременности ухудшения состояния шейки матки не будет, не возникнет осложнений и при родах. Кольпоскопия назначается и перед криопротоколом (он подразумевает прием хоть и меньшей, но всё же ощутимой дозы гормонов).
Опытные репродуктологи и андрологи в центре планирования семьи в Краснодаре проведут полное обследование пары и подберут подходящий протокол ЭКО. И тогда мечта о ребенке станет реальностью.
Заболевания шейки матки
Все заболевания шейки матки можно разделить на фоновые, предраковые (дисплазия) и рак шейки матки.
Фоновые процессы: псевдоэрозия ( эктопия , именно то, что чаще всего называют эрозией шейки матки), лейкоплакия без атипии, полипы, кондиломы.
Предраковый процесс (дисплазия): легкая, умеренная, тяжелая.
Эрозия шейки матки
Шейка матки — это нижняя часть матки, которая соединяет ее тело с влагалищем. Термин «эрозия» в гинекологии понятие собирательное, обозначающее участок ярко-красного цвета, расположенный на шейке матки и видимый невооруженным глазом при осмотре. Внутри шейки матки проходит канал, соединяющий ее с полостью матки. Стенки этого канала выстланы так называемым цилиндрическим эпителием. Влагалищная часть шейки матки покрыта многослойным плоским эпителием. Этот же тип эпителия выстилает стенки влагалища. Место перехода цилиндрического эпителия цервикального канала в многослойный плоский эпителий поверхности шейки матки носит название переходной зоны. Иногда зона перехода между двумя типами эпителия может смещаться, и при этом цилиндрический эпителий цервикального канала покрывает небольшой участок влагалищной части шейки матки. В таких случаях говорят о так называемых псевдоэрозиях (многослойный плоский эпителий, покрывающий в норме влагалищную часть шейки матки, имеет розовато-серый цвет, а цилиндрический эпителий цервикального канала — красный; отсюда и термин эрозия или псевдоэрозия).
Причина частых заболеваний шейки матки связана с ее анатомическим расположением — она выступает во влагалище, поэтому при любой инфекции воспаление переходит на нее. Даже при излечении инфекции влагалища (кольпит, вагинит) внутри канала шейки матки возбудители могут оставаться. Эрозия шейки матки, состоящая целиком из цилиндрического эпителия, поддерживает воспаление, поэтому при ее наличии часто бывает недостаточно ограничиться приемом антибиотиков, необходимо убрать сам очаг инфекции. Во время полового акта шейка матки травмируется, и повышается риск передачи инфекции. Большинство инфекций, возбудители которых поражают шейку матки, передаются именно половым путем.
Причины возникновения псевдоэрозии
Во-первых, это половые инфекции, дисбактериоз влагалища и воспалительные заболевания женской половой сферы. Хламидии, микоуреаплазмы, кишечная палочка, стафилококки, стрептококки, энтерококки и другие микроорганизмы постоянно «терроризируют» слизистую оболочку, в результате чего она начинает реагировать повышением своей активности.
Во-вторых, это раннее начало половой жизни. Слизистая оболочка женских половых органов окончательно созревает к 20-23 годам. Если в этот тонкий процесс вмешивается инфекция, псевдоэрозии практически не миновать.
В-третьих, это травмы шейки матки. Основной причиной таких травм, конечно, являются роды и операции.
Еще одна причина — нарушения менструального цикла вследствие нарушений гормонального фона.
Дисплазия шейки матки
Эктопия или дисплазия шейки матки, симптомы которой чаще носят скрытый характер, проявляется тем, что в толще покровного эпителия шейки матки образуются клетки с различной степенью атипии (нарушение дифференцировки клеток). Их появление приводит к последующим изменениям слоистости эпителия. Дисплазию еще называют цервикальной интраэпителиальной неоплазией (СIN).
Такая патология как эрозия шейки матки может существовать у женщины долгие годы. Легкая степень дисплазий может поддаваться обратному развитию. Умеренная и тяжелая дисплазия чаще переходит в рак. Дисплазия – это атипия эпителия шейки матки с нарушением слоистости, но без вовлечения в процесс поверхностного слоя и стромы. Дисплазия шейки матки относится к предраковым заболеваниям, то есть заболеваниям, которые в отсутствие лечения могут перейти в рак. Поэтому, если у вас диагностирована эрозия шейки матки, на вопрос, лечить ее или нет, любой врач ответит – лечить.
Одной из основных причин дисплазии шейки матки в настоящее время считается инфицирование вирусом папилломы человека (ВПЧ). ДНК вируса ВПЧ обнаруживается у более чем 90% больных. У людей, инфицированных ВПЧ дисплазия возникает в 10 раз чаще, чем у неинфицированных. Известно более 20 типов вируса, которые поражают половые органы, однако, только некоторые их них вызывают дисплазию.
К факторам риска дисплазии шейки матки относят:
— инфицирование ВПЧ;
— неоднократные беременности и/или роды, особенно в возрасте до 20 лет;
— беспорядочные половые связи;
— хронический цервицит;
— заболевания, передаваемые половым путём.
Часто дисплазия шейки матки протекает без каких-либо проявлений. При наличии инфекции ВПЧ могут выявлять остроконечные кондиломы вульвы, влагалища или заднего прохода.
Как определить дисплазию шейки матки?
Диагностика заболеваний шейки матки производится гинекологом и включает:
— осмотр с помощью гинекологических зеркал;
— мазок со слизистой оболочки шейки матки с последующим цитологическим исследованием;
— кольпоскопию (осмотр шейки матки в специальный микроскоп и окраска различными химическими агентами);
— мазок со слизистой оболочки для проведения ПЦР на вирус папилломы человека, типирование вирусной ДНК;
— обследование на наличие других урогенитальной инфекции (вирус простого герпеса, хламидии и др.);
— биопсию и выскабливание цервикального канала по показаниям.
Только профессиональная диагностика эрозии шейки матки позволяет определить степень и форму заболевания.
Йоднегативная зона: признак патологии на шейке матки
Женщина, которой не безразлично собственное здоровье, должна посещать гинеколога минимум 1 раз в год. При таком регулярном осмотре гораздо легче предотвратить или увидеть начало болезни, чтобы потом длительное время не лечить ее.
- Что такое йоднегативная область?
- Что означает наличие йоднегативной зоны?
- Как выявляется йоднегативная область на шейке матки?
- Что делать, если обнаружены йод негативные зоны на шейке матки?
- Вывод
Что такое йоднегативная область?
Метод определения пораженных клеток на эпителии, простилающем шейку матки, называется пробой Шиллера. Врач наносит раствор йода и глицерина, смотря потом, окрасились ли все клетки внутреннего слоя. Охваченная воспалительным процессом область эпителия не будет окрашиваться в коричневый цвет, если у женщины развивается болезнь. Пораженное место остается светлым – это и есть йоднегативная зона.
Если при диагностике обнаружили светлый участок слизистой шейки матки, что это такое? Это изменения многослойного плоского эпителия, которые видны после диагностики Люголем.
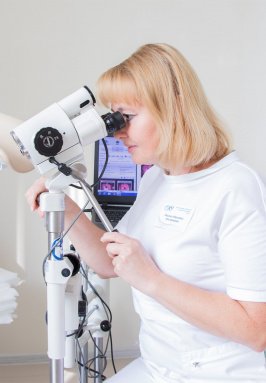
Что означает наличие йоднегативной зоны?
Неполное окрашивание определенной области шейки, которую называют йоднегативная зона на шейке матки, является серьезным симптомом, так как приводит к развитию опасных для жизни заболеваний. Рассмотрим основные причины, по которым возникает это явление.
- Метаплазия шейки матки. Заболевание, которое часто возникает уже после наступления менопаузы, является предраковой патологией. При метаплазии происходит анатомическое изменение слоев, выстилающих шейку матки. При этой патологии клетки плоского эпителия появляются среди клеток цилиндрического эпителия, хотя в норме они там не должны быть.
- Цервикальная интраэпителиальная неоплазия. Причинным фактором возникновения является папилломовирус человека. При этом существует большая вероятность развития онкологической патологии. Физиологически болезнь представляет собой нарушение слоистости среднего и базального эпителия шейки матки.
- Локальная атрофия МПЭ. Это изменение морфологии многоклеточного плоского эпителия на фоне нехватки эстрогенов. Возникает чаще после менопаузы. Представляет собой истончение эпителиального слоя.
- Гиперкератоз или лейкоплакия. При визуальном осмотре это белые бляшки на эктоцервиксе. Причиной является хронический воспалительный процесс. Клетки могут трансформироваться в злокачественные образования.
Нечеткие границы окраса при диагностике свидетельствуют о начале патологических изменений выстилающих слоев, окрас более светлый. При четких границах подозрение на онкологию.
Как выявляется йоднегативная область на шейке матки?
Основным диагностическим методом при осмотре является кольпоскопия. Это прибор, который помогает увидеть состояние влагалища с помощью осветителя и окуляра, увеличивающего изображение до 40 раз. После окрашивания появляется йод негативная, то есть светлая область на шейке, которая свидетельствует о развитии патологии.

Кроме йода для диагностики применяется уксусная кислота. При взаимодействии пораженных участков эпителия и кислоты возникает такое явление, как ацетобелый эпителий шейки матки. Аномальной не является легкая степень белей. Если интенсивно побелели некоторые участки, это симптом нескольких заболеваний:
- ВПЧ-инфекции;
- аденокарциномы;
- незрелой метаплазии;
- воспалительного процесса;
- CIN (цервикальная интраэпителиальная неоплазия);
- регенерации и репарации;
- эрозия шейки матки;
- врожденной ЗТ
к содержанию ↑
Что делать, если обнаружены йод негативные зоны на шейке матки?
Любая патология эпителия этого органа приводит к развитию серьезных заболеваний. Поэтому после определения нездорового состояния эпителия, необходимо провести дополнительные обследования, чтобы исключить онкологические заболевания и другие патологические процессы с клетками. Но даже при таких результатах пробы Шиллера не всегда светлая область означает патологию. Чтобы удостовериться в правильности диагноза, необходимо провести дополнительные манипуляции.
- Мазок – соскабливается с зева шейки матки, происходит анализ состава клеток, их принадлежности к определенному виду простилающего эпителия.
- Биопсия – исследуются ткани, которые не отреагировали на йод и уксусную кислоту. Для забора материала используется кольпоскоп. Гистологический анализ дает возможность точно определить диагноз и лечение, а также помогает выявить онкологию на первых стадиях.
- Анализ крови – исследуется биологическая жидкость для определения наличия онкомаркеров и паппиломовируса.
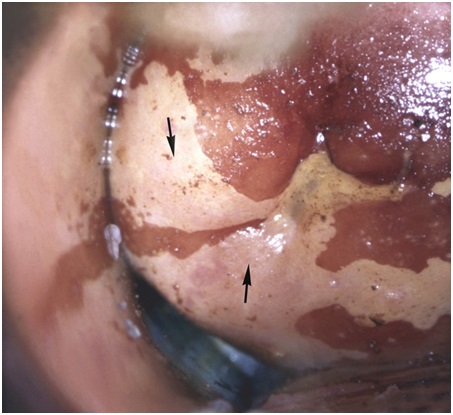
Вывод
Самостоятельно заподозрить патологии шейки матки невозможно, так как большинство болезней на первых стадиях протекают бессимптомно. Определить болезни помогает метод Шиллера, помощью отсутствия окраса на патологических областях эпителия. После этого проводятся дополнительные манипуляции и лечение.
Йоднегативная зона признак патологии на шейке матки

- ru
Кольпоскопия
Кольпоскопия (греч. kolpos влагалище + skopeo наблюдать, исследовать) – высокоинформативный метод ранней диагностики различной патологии шейки матки (ШМ), представляющей собой способ визуального обследования слизистой оболочки влагалищной части шейки матки, а также наружных половых органов при помощи оптического прибора – кольпоскопа. Кольпоскопия является неотъемлемой частью гинекологического обследования, входящей в нормативы профилактического осмотра женщин. Данный метод позволяет выявить и конкретизировать изменения эпителиального покрова шейки матки, трактовка которых при обычном визуальном наблюдении либо затруднена, либо невозможна. Согласно сводным данным литературных источников показатель правильной диагностики предрака и рака ШМ по результатам кольпоскопии равен приблизительно 65-87%. Верная трактовка результатов исследования в первую очередь зависит от квалификации специалиста, а также сопутствующих изменений в органах репродуктивной системы (выраженное воспаление, атрофия экзоцервикса, децидуоз и др). Таким образом, основной целью кольпоскопического исследования является визуализация измененных участков на шейке матки и определение зоны наибольшего поражения для проведения прицельной биопсии.
Существует несколько методов кольпоскопии: простая, расширенная, хромокольпоскопия, флюоресцентная, кольпомикроскопия, цервикоскопия, видеокольпоскопия. В гинекологической практике в основном выполняется расширенная кольпоскопия с использованием 3% раствора уксусной кислоты и раствора Люголя (проба Шиллера). Противопоказаниями для проведения расширенной кольпоскопии являются аллергические реакции на йод и уксусную кислоту. Оптимальный период проведения исследования 5-7 день менструального цикла. При кольпоскопии оценивается цвет и состояние поверхности эпителия, состояние сосудистого рисунка, локализация и характер стыка эпителиев, наличие и форма желез, площадь и характер границ образований и др. Аномальными кольпоскопическими признаками являются: ацетобелый эпителий, лейкоплакия (тонкая и толстая), пунктация (нежная и грубая), мозаика (нежная и грубая), йоднегативная зона, атипические сосуды. Согласно данным европейских исследований, сочетание таких кольпоскопических изменений, как лейкоплакия+пунктация+мозаика в 31% наблюдений соответствует гистологически атипическому эпителию. Однако следует отметить, что кольпоскопия не заменяет цитологического исследования, при этом полученные данные могут быть использованы только для прицельного взятия материала.
Таким образом резюмируя все выше сказанное, важность и необходимость применения кольпоскопии в диагностике патологии шейки матки, при каждом углубленном гинекологическом исследовании, а также мониторинге результатов лечения не вызывает сомнений. При этом следует отметить, что кольпоскопическое исследование это абсолютно субъективный метод оценки состояния эпителия, который нуждается в объективном подтверждении диагноза (цитологическое исследование, прицельная биопсия).
Кольпоскопия
Кольпоскопия – метод гинекологического исследования шейки матки с помощью оптического прибора – кольпоскопа. Это устройство напоминает бинокулярный микроскоп, оснащенный источником света. По необходимости врач может выбрать необходимое увеличение от 2-х до 40-ка раз. Использование цветных фильтров при кольпоскопии позволяет оценить состояние поверхностных капилляров и сосудов.
Виды кольпоскопии:
- Простая — без использования медикаментозных средств не имеет особого клинического значения.
- Расширенная — применение различных специальных тестов для осмотра слизистой шейки матки:
- 3 % уксусная кислота — сужает неизменённые сосуды, проба используется обязательно, имеет наибольшее клиническое значение;
- проба Шиллера — проба с раствором Люголя (йод выявляет гликоген в эпителии);
Основные задачи:
- выявление очага поражения;
- анализ общего состояния слизистой шейки матки и влагалища;
- дифференцировать доброкачественные новообразования от злокачественных;
- взятие мазка и биопсии для дальнейшей диагностики.
При кольпоскопии оцениваются внешний вид (цвет тканей, сосудистого рисунка; нарушения эпителия; наличие и форма желез; границы выявленных образований).
Подготовка к кольпоскопии шейки матки
- Рекомендуется проводить процедуру после окончания месячных .
- В случае, когда назначено обследование, а у женщины начались менструальные выделения, процедуру следует перенести.
- Подготовки к кольпоскопии:
- За 2 дня до кольпоскопии стоит отказаться от половых контактов
- не использовать различные свечи, спреи, вагинальные таблетки, если врач не рекомендовал что-либо использовать специально.
- Не используйте средства интимной гигиены, а обмывайте половые органы только водой.
- Нельзя производить самостоятельное спринцевание за несколько дней до кольпоскопии.
Никаких обезболивающих средств перед кольпоскопией не требуются — это абсолютно безболезненный осмотр, то же самое, что перед осмотром гинеколога, просто вводятся зеркала, а шейка осматривается под увеличением, ее ни что не касается.
Какие заболевания могут быть выявлены данным исследованием:
Заболевание
Определение
Признаки, выявляемые при кольпоскопии
Цервикальная интраэпителиальная неоплазия или дисплазия
Заболевание шейки матки, при котором происходит поражение клеток многослойного плоского эпителия. Сопровождается появлением атипичных клеток, поэтому считается предраковым состоянием.
Участки ацетобелого эпителия. Лейкоплакия – плотные белые бляшки, возвышающиеся над поверхностью слизистой. Пунктация: нежная при начальных стадиях дисплазии, а при высокой степени поражения – грубая. При прокрашивании йодом определяются четкие границы пораженного участка.
Врожденное состояние, при котором, граница между цилиндрическим и многослойным плоским эпителием располагается на наружной поверхности влагалищной части шейки матки. Если нет осложнений, то является физиологическим состоянием, а не болезнью.
Простая кольпоскопия: слизистая вокруг наружного зева ярко-красного цвета. Участок покраснения имеет правильную округлую форму. После обработки кислотой область эктопии не бледнеет, имеет четкие ровные границы, равномерно покрыта цилиндрическим эпителием. Зона трансформации отсутствует. Раствором Люголя окрашивается слабо.
Приобретенная эктопия, или псевдоэрозия
Смещение цилиндрического эпителия на влагалищную часть шейки матки. Приобретенное состояние, связанное с вирусами, инфекциями, травмами, беременностью, изменением работы яичников.
Цилиндрический эпителий имеет зернистую поверхность. Пятно имеет четкие границы и неровные очертания. При осложненной форме обнаруживаются закрытые либо открытые железы.
Истинная эрозия шейки матки
Временное отторжение верхних слоев многослойного плоского эпителия в результате химических и физических повреждений, воспалений, горячих спринцеваний.
Участки повреждения эпителия. Дно эрозии располагается ниже поверхности слизистой. Имеет неровный рельеф и ярко-красную поверхность.
Выворот слизистой оболочки канала шейки матки.
Деформация шейки матки. Возможно значительное увеличение органа в объеме. Видны разрастания рубцовой ткани. По периферии образуются эрозии, открытые и закрытые железы. При осложненном течении есть признаки воспаления – отек, покраснение, неравномерное окрашивание йодом.
Выход клеток эндометрия за пределы внутренней оболочки шейки матки.
Округлые очаги эндометрия, возвышающиеся над слизистой. В разные дни цикла меняют цвет от розового до синюшного. Не изменяются под воздействием кислоты и йода.
Небольшие выросты слизистой, появляющиеся при заражении вирусом папилломы человека.
Экзофитные кондиломы – вступают над поверхностью слизистой. Имеют грибовидное тело на ножке в виде купола, сосочка или конуса. Результат проб с кислотой и йодом зависит от размера кондилом и степени ороговения эпителия.
Плоские кондиломы не возвышаются над поверхностью. Слабо заметны при обычной кольпоскопии.
Полипы слизистой оболочки канала шейки матки
Разрастания слизистой оболочки канала шейки матки.
Округлые или дольчатые образования в области наружного зева. Цвет красный. Не изменяются под воздействием кислоты и йода.
Эритроплакия шейки матки
Патологическое состояние, при котором на слизистой шейки матки появляются участки атрофии и дискератоза. Причины: инфекции, нарушения иммунитета, гормонального статуса, химические или механические воздействия.
Ярко-красные участки истонченного плоского эпителия, которые легко кровоточат при касании. Сквозь эпителий просвечивают кровеносные сосуды. Эритроплакия бледнеет при обработке уксусной кислотой. Не окрашивается йодом.
Атипическая зона трансформации
Термин, описывающий изменения и патологии в зоне трансформации цилиндрического эпителия в плоский. В зависимости от тяжести процесса, зона атипической трансформации может быть пограничной с нормальной или иметь высокий уровень атипии (большое количество атипичных клеток) и свидетельствовать о предраковом состоянии.
Яркая гиперемия – покраснение слизистой. Гипертрофия увеличение объема шейки матки. Многослойный плоский эпителий с воспалительными изменениями, деформированная зона трансформации. Нежная мозаика – мелкоточечные кровоизлияния, нежная пунктация. Расширенные ветвящиеся сосуды.
Могут обнаруживаться открытые и закрытые железы. Участки хронического воспаления слабо окрашиваются йодом.
Воспаление слизистой оболочки шейки матки.
Контуры не четкие. Обнаруживаются Закрытые железы и крупные наботовы кисты. По периферии расположены открытые протоки желез. Присутствуют очаги лейкоплакии, ацетобелый эпителий, атипические сосуды (короткие извитые капилляры), мозаика и пунктация.
Рак шейки матки
Злокачественная опухоль шейки матки.
Стекловидные отечные участки, на которых могут образовываться выросты различной формы. Просматриваются атипичные капилляры в виде штопора, запятой, шпильки. Капилляры не соединяются друг с другом и не исчезают при воздействии с кислотой.
Обнаруживается грубая мозаика и грубая пунктация.
При обработке кислотой участки приобретают белый цвет.
Лейкоплакия шейки матки
Патология, проявляющаяся участками повышенного ороговения многослойного плоского эпителия влагалищной части шейки матки.
Белое пятно, возвышающееся над окружающим эпителием или на его уровне. Имеет нечеткие границы.
Кольпоскопия в диагностике заболеваний шейки матки
Першина Е.В. Значение кольпоскопического исследования в диагностики патологии шейки матки.
Першина Е.В. Значение кольпоскопического исследования в диагностики патологии шейки матки.
Кольпоскопия (греч. kolpos влагалище + skopeo наблюдать, исследовать) – высокоинформативный метод ранней диагностики различной патологии шейки матки (ШМ), представляющей собой способ визуального обследования слизистой оболочки влагалищной части шейки матки, а также наружных половых органов при помощи оптического прибора – кольпоскопа. Кольпоскопия является неотъемлемой частью гинекологического обследования, входящей в нормативы профилактического осмотра женщин. Данный метод позволяет выявить и конкретизировать изменения эпителиального покрова шейки матки, трактовка которых при обычном визуальном наблюдении либо затруднена, либо невозможна. Согласно сводным данным литературных источников показатель правильной диагностики предрака и рака ШМ по результатам кольпоскопии равен приблизительно 65-87%. Верная трактовка результатов исследования в первую очередь зависит от квалификации специалиста, а также сопутствующих изменений в органах репродуктивной системы (выраженное воспаление, атрофия экзоцервикса, децидуоз и др). Таким образом, основной целью кольпоскопического исследования является визуализация измененных участков на шейке матки и определение зоны наибольшего поражения для проведения прицельной биопсии.
Впервые кольпоскопия была применена немецким врачом гинекологом H. Hinselmann в 1925 году. Первый кольпоскоп представлял собой неподвижный бинокулярный инструмент, помещенный на треногий штатив. Он был оснащен источником света и зеркалом, помещенным в центре светового потока. Современные кольпоскопы позволяют получить изображение увеличенное до 40 раз, кроме того они снабжены электронной регулировкой кратности увеличения, тонкой настройкой и камерой.
Существует несколько методов кольпоскопии: простая, расширенная, хромокольпоскопия, флюоресцентная, кольпомикроскопия, цервикоскопия, видеокольпоскопия. В гинекологической практике в основном выполняется расширенная кольпоскопия с использованием 3% раствора уксусной кислоты и раствора Люголя (проба Шиллера). Противопоказаниями для проведения расширенной кольпоскопии являются аллергические реакции на йод и уксусную кислоту. Оптимальный период проведения исследования 5-7 день менструального цикла. При кольпоскопии оценивается цвет и состояние поверхности эпителия, состояние сосудистого рисунка, локализация и характер стыка эпителиев, наличие и форма желез, площадь и характер границ образований и др. Аномальными кольпоскопическими признаками являются: ацетобелый эпителий, лейкоплакия (тонкая и толстая), пунктация (нежная и грубая), мозаика (нежная и грубая), йоднегативная зона, атипические сосуды. Согласно данным европейских исследований, сочетание таких кольпоскопических изменений, как лейкоплакия+пунктация+мозаика в 31% наблюдений соответствует гистологически атипическому эпителию. Однако следует отметить, что кольпоскопия не заменяет цитологического исследования, при этом полученные данные могут быть использованы только для прицельного взятия материала.
Таким образом резюмируя все выше сказанное, важность и необходимость применения кольпоскопии в диагностике патологии шейки матки, при каждом углубленном гинекологическом исследовании, а также мониторинге результатов лечения не вызывает сомнений. При этом следует отметить, что кольпоскопическое исследование это абсолютно субъективный метод оценки состояния эпителия, который нуждается в объективном подтверждении диагноза (цитологическое исследование, прицельная биопсия).