Как проявляется миокардит – профилактика воспаления сердечной мышцы
Миокардит. Что хуже для сердца: затянувшаяся инфекция или нелеченная аллергия?
Заболевания сердца и сосудов давно у всех на устах. Многие из этих болезней мы знаем в лицо (инфаркт миокарда, инсульт). А значит, можем распознать первые признаки патологии, своевременно оказать медицинскую помощь и обратиться к врачу. Совсем другое дело, если признаки болезни неизвестны, порой даже скрыты и лишь опытный глаз обратит на них внимание. Сегодня речь пойдет о миокардите – заболевании, которое подкрадывается незаметно, но кусает больно, порой смертельно.
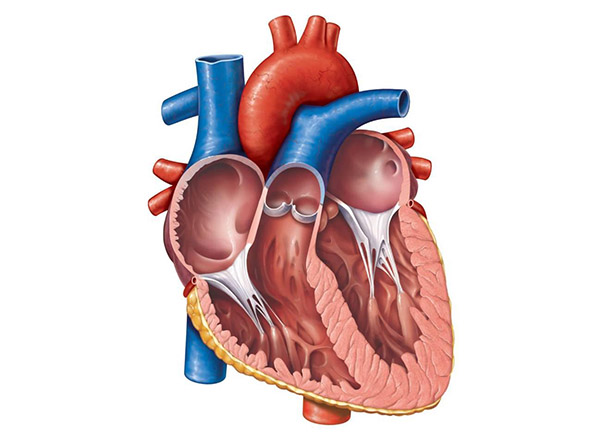
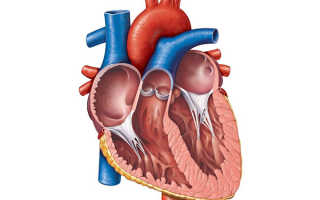
Немного о сердце в поперечном разрезе
Строение сердечной мышцы подразумевает наличие 3-х слоев:
- внутренний слой или эндокард – обволакивает изнутри полость сердце, его стенки и клапаны и контактирует с кровью, которую оно перекачивает;
- средний слой или миокард – создает мощный мышечный каркас для нашего мотора, помогает перекачивать кровь, регулирует силу сердечного выброса и проведение нервного импульса по клеткам сердца;
- наружный слой или эпикард – создает своеобразную «сорочку», которая отделяет сердце от других органов, защищает его от возможных повреждений и создает благоприятные условия для сердечных сокращений.
Болезни могут возникать в каждом из этих слоев, нарушая свойственные им функции. Если поражается внутренний слой, на первое место выходят симптомы сбоя работы того или иного клапана. Поражение среднего слоя чревато замедлением работы сердца и нарушением проведения импульса из предсердий в желудочки. А когда затронут наружный слой, страдает, в первую очередь, выброс крови и сократительная способность сердца.

Что нарушает работу сердца при миокардите?
В основе миокардита лежит воспаление среднего слоя сердца – миокарда. Чаще всего виновники болезни – инфекционные агенты, которые в условиях ослабленного иммунитета быстро распространяются с током крови, проникая в сердце. Причем роль возбудителя могут выполнять вирусы (герпеса, гриппа, гепатита), бактерии (дифтерийная палочка, стрептококк, хламидии), грибки (кандида) и даже паразиты (эхинококк, аскариды, бычий цепень).
За инфекциями идут аллергия и защитная реакция организма против своих же сердечных клеток (аутоиммунный механизм). Запускать процесс системной аллергической реакции могут ожоговая болезнь (по причине массивного омертвения тканей и выброса в кровь разрушенных белков и токсинов), трансплантация сердца (как иммунная реакция на трансплантат), лекарства, такие как аминофиллин, хлорамфеникол (за счет повышения сродства антител к сердцу).
Гораздо реже заболевание является следствием отравления ядовитыми веществами: алкоголем в явно избыточных количествах, повышенным уровнем в крови мочевой кислоты (из-за почечной недостаточности), отравлением тяжелыми металлами, собственными гормонами щитовидной железы, которая начинает вырабатывать их в огромном количестве.
Когда причину не находят, миокардит называют идиопатическим.
Что может насторожить после перенесенной простуды
Клинические проявления болезни зависят от числа вовлеченных в воспалительный процесс сердечных клеток. Воспаление может затрагивать как отдельные участки сердечной мышцы, так и всю ее протяженность, усугубляя тяжесть заболевания.
Основные проявления миокардита связаны с наличием инфекции в организме и нарушениями, которые она вызывает в сердце. Наиболее частые среди них:
- повышенная потливость, быстрая утомляемость (симптомы инфекции);
- боли в груди различного характера (колющие, ноющие, давящие, жгучие, длительностью до нескольких часов), часто напоминающие стенокардию;
- приступы сердцебиения или ощущение перебоев в сердце: замирание, кувыркание в груди (результат поражения проводящей системы сердца),
- нарастающая одышка вплоть до незначительной при физической нагрузке, кровохарканье, приступы удушья, кашель, отеки ног, синюшный оттенок пальцев рук, ног, носа, губ, ушей (свидетельство слабости сердечной мышцы);
- боли в суставах на фоне высокой температуры.
Немаловажно то, что первые признаки миокардита в 80% случаев начинают тревожить спустя 3-8 недель после перенесенной инфекции (гриппа, простуды, ангины).

Как распознать миокардит
Безошибочно поставить диагноз миокардита весьма трудно из-за неспецифических симптомов, под которыми может скрываться заболевание.
Начнем, пожалуй, с жалоб. Как правило, вспоминается перенесенная накануне инфекция (сезонная затянувшаяся простуда, ангина и т.д.). Внешний вид такого пациента говорит о сердечной недостаточности: одышка, отеки на ногах, синюшность кожи, набухание шейных вен. Вполне достаточно, чтобы обратиться к врачу.
Хорошим подспорьем доктору в выставлении диагноза будет прослушивание сердца и легких пациента, измерение давления. Стандартная ЭКГ, кроме нарушений ритма сердца, никакой другой информации не несет. УЗИ сердца, напротив, имеет огромное значение для выявления болезни. Более детальные методы исследования – МРТ сердца и сцинтиграфия. В анализах крови (общем и биохимическом) обращают на себя внимание признаки воспалительной реакции (повышение СОЭ, лейкоцитов в крови, С-реактивного белка, АлАТ, АсАТ). «Золотой стандарт» при выставлении диагноза миокардита – биопсия сердечной ткани, однако в перечень рутинных методов обследования он, явно, не входит.

Что таится за воспалением сердечной мышцы
Поражение сердца при миокардите грозит, в лучшем случае, быстрой инвалидизацией пациента из-за прогрессирующей сердечной недостаточности, в худшем – угрозой для жизни. Проблема в том, что после перенесенного воспаления сердечные клетки замещаются грубой соединительной тканью и уже не могут выполнять свою функцию.
Значит, одышка и отеки голеней буду беспокоить постоянно, а нарушения ритма перерастут в жизнеопасные. Отсюда логичный вывод: заподозрил миокардит, спеши к врачу. Своевременно установленный диагноз и начатое лечение спасут сердечные клетки от необратимых изменений и остановят развитие заболевания.
Лечение воспалительных заболеваний сердца






- Перикардит
- Эндокардит
Воспалительные заболевания сердца – это патологии, связанные с нарушением сердечной деятельности из-за поражения сердечной мышцы (миокардит), внутренней оболочки (эндокардит) или околосердечной сумки (перикардит). Клиническая картина заболевания развивается на фоне инфекционно-воспалительных процессов. При несвоевременной диагностике и лечении существует высокий риск развития порока сердца.
Отделение кардиологии клиники Елены Малышевой осуществляет диагностику и лечение воспалительных заболеваний сердца на различной стадии. Вы можете обратиться к врачу при подозрениях на патологию при появлении первых симптомов. Помните, что своевременное выявление заболевания позволит провести эффективное лечение.
Симптомы для обращения к кардиологу
Воспалительные заболевания сердца, не зависимо от области локализации, имеют схожую симптоматику. Это объясняется тем, что сердечная система ослабевает. В результате, она не способна обеспечить надлежащее кровоснабжение органов. Появляется:
- одышка;
- бледность кожи;
- слабость;
- головокружение;
- повышение температуры.
Специфические признаки болезни зависят от вида развивающейся патологии. Так:
- Эндокардит (воспаление оболочки сердца – эндокарды) сопровождается болями в грудной клетке, нарушением работы ЖКТ (при наличии в организме возбудителей эндокардита: кишечной палочки, стрептококка, золотистого стафилококка), утолщением ногтевых фаланг.
- Миокардит (воспаление сердечной мышцы) характеризуется аритмией, повышенным давлением, дисфункцией правого желудочка, затрудненным дыханием. Болезнь может сопровождаться астенией, тахикардией, повышенной потливостью, быстрой утомляемостью, болью в груди, фебрильной лихорадкой.
- Перикардит (воспаление перикарда – соединительной оболочки сердца) проявляется слабостью, сухим кашлем с болью за грудиной, одышкой.
Болезнь может осложняться симптоматикой, связанной с причинами появления патологии, к которым относят: нарушения обменных процессов, сниженный иммунитет, перенесенные заболевания (инфекционные, вирусные, бактериальные, опорно-двигательного аппарата), травмы, аллергические реакции (в том числе на медицинские препараты), кисты, злокачественные опухоли.
Диагностика
При развитии воспалительных заболеваний сердца в большинстве случаев пациент обращается в клинику с жалобами на инфекционные или вирусные заболевания. Это усложняет быструю диагностику болезни. При этом, при подозрении на воспалительные процессы в области сердца, врач может направить пациента на ряд анализов. К ним относятся:
- электрокардиография (помогает выявить нарушения работы сердца);
- бакпосев или развернутый анализ крови (необходим для определения степени нарушения сердечной деятельности и выявления возбудителей воспалительных процессов);
- рентгенография органов грудной клетки (позволяет оценить состояние малого круга крови);
- эхокардиография (УЗИ дает возможность оценить размеры поражений);
- эндомиокардиальная биопсия (показана при тяжелых формах болезни).
Лечение воспалительных заболеваний сердца
Лечение воспалений сердца проводится преимущественно стационарно, что позволяет контролировать течение заболевания. Помимо этого, пациенту показан строгий постельный режим и специальная диета. Само лечение проводится методом медикаментозной терапии, направленной на:
- устранение симптомов заболевания;
- укрепление иммунной системы;
- улучшение работы сердечно-сосудистой системы.
Препараты для лечения воспалений сердца подбираются в индивидуальном порядке врачом-кардиологом, который ориентируется на выявленный вид патологии, причины ее развития, особенности организма самого пациента.
Преимущества лечения в клинике Елены Малышевой
Обратившись в отделение кардиологии клиники Елены Малышевой, вы можете быть уверены, что тут работают дипломированные узкопрофильные специалисты. Они смогут быстро поставить диагноз, подобрать эффективные методы лечения воспалений оболочки сердца и других сердечных заболеваний. В клинике созданы все условия для скорейшего выздоровления пациентов с патологиями различной степени тяжести.
Мы используем передовые методики, постоянно оснащаем свои кабинеты и лаборатории инновационным оборудованием, закупаем дорогие медикаменты. Это позволяет повышать уровень лечения каждого пациента, который решил доверить нам свое здоровье. Если вы хотите точно определить причину плохого самочувствия, частых болей в области сердца, одышки, быстрой утомляемости, иных симптомов нарушения нормального состояния, то запишитесь на прием к кардиологу прямо сейчас по телефону (4312) 52-50-50.
Миокардит
Миокардит – заболевание сердечной мышцы (миокарда), которое сопровождается ее воспалением и неспособностью выполнять свои функции. Наиболее часто миокардит возникает после того как человек перенес вирусную инфекцию. Больше подвержены этой болезни мужчины, чем женщины. Воспаление миокарда часто проходит бессимптомно и приводит к выздоровлению, поэтому распространенность заболевания неизвестна.Болезнь может протекать в подострой, острой и хронической формах. Также миокардит может протекать с ремиссиями, давая при этом улучшения на определенное время.
Причины
Выделяют следующие разновидности миокардита, обусловленные его природой:
- инфекционный;
- аллергический;
- невыясненной природы (миокардит Абрамова-Фидлера);
- ревматический.
Частичное повреждение миокарда происходит при воздействии на организм большинства инфекций: чаще всего это бактерии, грибы, вирусы, паразиты. Также подвержены этому недугу люди, перенесшие дифтерию, оспу, корь, грипп, пневмонию, краснуху. Вирусный миокардит является лидером по количеству случаев заболевания и составляет более половины от всех воспалений сердечной мышцы. Развитию болезни способствуют вирус Коксаки, цитомегаловирус, вирус Эпштейна-Барр, полиомиелита.
Аллергическая форма заболевания возникает как реакция на вакцинацию, введение сыворотки, прием антибиотиков, лекарственных препаратов. Инкубационный период такого вида миокардита – 1-2 суток с того момента, как возбудитель аллергии попадает в организм.
Ревматический миокардит является одним из проявлений ревматизма – системного воспалительного процесса соединительных тканей, который обычно локализируется в области сердца. В этом случае воспаление сердечной мышцы не первопричина, которую следует немедленно лечить, а следствие другого заболевания.
Миокардит у детей развивается по схожим причинам, что и у взорслых: попадание инфекций, вирусов, бактерий в организм. Часто причиной развития миокардита у ребенка становится инфекция в хронической форме. Например, к воспалению сердечной мышцы приводит распространенная детская болезнь – отит (воспалительный процесс в среднем ухе).
Симптомы
Воспаление и значительное поражение сердечной мышцы приводит к нарушениям функций сокращения и расслабления сердца, нарушению проводимости и ритма. Наиболее частые симптомы при миокардите:
- синюшный оттенок кожи, бледность;
- разной степени выраженности болевой синдром в сердечной области;
- появление одышки во время физической нагрузки на организм;
- сбои сердечного ритма;
- повышенная потливость;
- снижение артериального давления;
- отечность нижних конечностей.
Также при заболевании миокардит симптомы могут быть неспецифичными: утомляемость, лихорадка, слабость.
Острый миокардит зачастую дает симптоматику во время восстановления после острой вирусной инфекции. Клиническую картину острой формы миокардита при легком течении болезни составляют:
- тахикардия (учащенное сердцебиение);
- одышка;
- изменения на ЭКГ;
- кардиалгия (боли в сердце).
- В случае тяжелого течения воспаления сердечной мышцы наблюдается:
- дилатация камер сердца (увеличение объема);
- слабость, быстрая утомляемость;
- сердечная недостаточность;
- одышка;
- отеки ног.
Тяжелая форма воспаления сердечной мышцы не всегда поддается лечению, в таких случаях она переходит в хронический миокардит. А в этой стадии ее трудно дифференцировать от болезни миокарда, при которой происходит растяжение сердечных полостей (дилатационной кардиомиопатии).
Диагностика
- Анамнез – сбор сведений о состоянии здоровья пациента в ходе беседы с ним или его родственниками. Выясняется, как давно появились жалобы, какие клинические проявления они имели, было ли обращение к врачу, прохождение обследований, назначение лечения.
- Анамнез жизни пациента – сбор данных об условиях жизни и работы больного, наличии профессиональных, хронических заболеваний, перенесенных тяжелых инфекционных болезнях, хирургических операциях, зависимостях (алкогольной, наркотической, никотиновой и др.);
- Анамнез семьи – сбор данных о генетической предрасположенности пациента к болезням сердца, выяснение того, переносил ли какой-то родственник пациента сердечные заболевания, какие именно;
- Первичный осмотр врача – определение наличия шумов в сердце, хрипов в легких, их прослушивание, измерение артериального давления. Для того чтобы определить гипертрофию сердца (увеличение размера), простукиванием определяют его границы. Определение сердечной недостаточности, когда сердце в недостаточном объеме обеспечивает кровью организм, заключается в прощупывании печени пальцами, выявлении ее размера;
- Общий анализ мочи, крови;
- Биохимический анализ крови;
- Электрокардиография – ультразвуковое исследование электрических полей и функций сердца;
- Холтеровское мониторирование электрокардиограммы – метод диагностики сердца, при котором у пациента фиксируются показатели работы сердца в течение суток или более.
- Эхокардиограмма – метод ультразвуковой диагностики сердечной мышцы, выявляет механические сбои в работе сердца;
- Магнитно-резонансная томография сердца – диагностика с помощью ядерно-магнитного резонанса.
Лечение
При заболевании миокардит лечение должно проводиться под контролем врача, легкая форма воспаления не требует госпитализации, больные вылечиваются амбулаторно. В более сложных случаях необходимо обращаться к кардиологу.
Лечение включает в себя:
- Госпитализацию пациента в стационарное отделение больницы;
- Снижение физических нагрузок на организм больного, в случае тяжелой формы – строгое соблюдение постельного режима;
- Назначение диеты, богатой витаминами и белками. Строгое ограничение жидкости, поваренной соли;
- Противоинфекционную терапию – назначение противомикробных препаратов, антибиотиков, лечение локализированных инфекций в организме;
- Назначение противовоспалительных медикаментов – нестероидов, глюкокортикоидов;
- Устранение симптомов (нарушения ритма, сердечная недостаточность и др.).
Миокардит
Этапов развития миокардита несколько и они могут завершиться как полным самостоятельным выздоровлением, так и развитием тяжелой сердечной недостаточности.
Диагностика миокардита
Для диагностики миокардов применяются инструментальные и лабораторные методы, а также биопсия миокарда.
- ЭКГ — могут быть выявлены впервые нарушения ритма и проводимости, иногда инфарктоподобные изменения (особенно в острую фазу воспаления);
- ЭХО КГ — нарушения систолической (в связи с гибелью кардиомиоцитов) и диастолической (из-за отека стенок левого желудочка) функции миокарда;
- МРТ контрастирование с гадолинием хорошо выявляет отек стенки сердца (как один из этапов воспаления), но может быть ложно отрицательным;
- Сцинтиграфия миокарда может быть информативна при подозрении на саркоидозный миокардит, в остальных случаях малоспецифична.
Лабораторные методы включают:
- Исследование клинического анализа крови, которое может выявить повышение СОЭ, увеличения числа лейкоцитов, а при некоторых формах — эозинофилов;
- Исследование значении так называемых кардиоспецифичных ферментов (тропонина Т и КФК) выявляет их повышение, но отрицательный результат не исключает диагноз миокардита;
- Определение сывороточных антимиокардиальных антител.
- Рутинное проведение серологических вирусных исследований не рекомендуется, может оказаться полезным только при диагностики дифтерийного или боррелиозного миокардита
Золотым стандартом для диагностики миокардита является эндомиокардиальная биопсия миокарда (ЭМБ), которая проводиться только в специализированных стационарах и по строгим показаниям. Показания для направления определяются лечащим врачом.
Лечение миокардов
Во всех случаях установленного диагноза миокардит пациент должен получать терапию, рекомендованную при ХСН (хронической сердечной недостаточности), которая включает применение следующих групп препаратов:
- бета-адреноблокаторы (карведилол, метопролол и др.);
- ингибиторы АПФ или сартаны ( например эналаприл, кандесартан);
- ингибиторы минералокортикоидных рецепторов (верошпирон).
Обсуждается применение статинов в комплексном лечении миокардитов, как препаратов обладающих, в том числе и противовоспалительным эффектом.

Отдельно нужно отметить, что препараты группы НПВС (нестероидные противовоспалительные средства), согласно последним Европейским и Российским рекомендациям, не должны использоваться для лечения миокардитов. Напротив, применение ацетилсалициловой кислоты ассоциировалось с увеличением смертности при данном заболевании.
Профилактика миокардита
К профилактическим мероприятиям при миокардитах можно отнести неспецифические меры, такие как: отказ от вредных привычек (особенно употребления алкоголя, наркотиков), закаливание, своевременное лечение острых инфекционных заболеваний и санация хронических очагов инфекции, вакцинация против самых распространенных инфекций (дифтерии, краснухи, гриппа).
Миокардит

Обиходное название “миокардит сердца” медики считают неправильным, так как сам термин “миокардит” по своему смыслу уже подразумевает поражение мышцы именно сердца, а не какого-нибудь другого органа.
Что такое миокардит?
Сердце состоит из трех слоев: наружного соединительнотканного, среднего мышечного и внутреннего эндотелиального. Миокардит — это воспалительное заболевание среднего слоя стенки сердца, т.е. сердечной мышцы. Мужчины болеют миокардитом чаще, чем женщины, но обычно переносят его легче. Дети младшего возраста страдают в основном вирусным миокардитом; нередко он имеет молниеносное течение.
Причины миокардита
Существует множество возбудителей, которые вызывают заболевание.
Чаще всего это вирусы:
- вирус Коксаки В
- аденовирус
- парвовирус В19
- вирус простого герпеса
- вирус гриппа А.
Потенциальными возбудителями также считают:
- эховирус (обычно поражает желудочно-кишечный тракт)
- вирус Эпштейна-Барр
- ВИЧ
- вирус краснухи.
Заболевание могут вызвать бактерии:
- стафилококки
- стрептококки
- дифтерийные палочки
- бактерии, вызывающие болезнь Лайма, — боррелии;
- токсоплазмы
- трипаносомы, в том числе вызывающие болезнь Шагаса, — она распространена в Центральной и Южной Америке;
- кандиды
- аспергиллы
- гистоплазмы.
Другими причинами миокардита могут быть:
- лекарства или наркотики, которые могут вызвать аллергическую или токсическую реакцию. Это пенициллин и сульфаниламиды, некоторые противосудорожные средства, кокаин.
- химические вещества (окись углерода).
- ожоговая болезнь
- трансплантация органов
- ревматологические заболевания — системная красная волчанка, гранулематоз Вегенера, артериит Такаясу, гигантоклеточный артериит.
Иногда причина миокардита остается неясной.
Классификация
Заболевание разделяют по причинам — инфекционный и неинфекционный миокардит.
По обширности поражения:
- диффузный
- очаговый.
- острый
- хронический
- молниеносный.
Код миокардита по МКБ-10
I01.2 — Острый ревматический миокардит
I40 — Инфекционный миокардит
I40.1 — Изолированный миокардит
I41.0 — Миокардит при бактериальных болезнях, классифицированных в других рубриках
I41.1 — Миокардит при вирусных болезнях, классифицированных в других рубриках
I41.2 — Миокардит при других инфекционных и паразитарных болезнях, классифицированных в других рубриках
I41.8 — Миокардит при других болезнях, классифицированных в других рубриках
I51.4 — Миокардит неуточненный
Симптомы и признаки миокардита
В легких случаях миокардит никак себя не проявляет. Пациента могут беспокоить общие признаки вирусной или бактериальной инфекции — слабость, плохое самочувствие, боль в горле, насморк. В более серьезных случаях могут быть следующие симптомы:
- боль в груди
- учащение или нарушения ритма сердца
- одышка при незначительной физической активности или в покое
- отеки лодыжек, стоп
- быстрая утомляемость, усталость
- головная боль
- чувство ломоты в теле, боль в суставах.
Симптомы миокардита у детей
У детей до 2 лет признаки болезни могут стертыми. Обычно обращают на себя внимание:
- беспокойство ребенка или его вялость
- плохой набор веса
- отказ от еды
- повышение температуры
- бледность рук и ног
- потеря сознания
- холодные на ощупь руки и ноги — это признак нарушения кровообращения
- учащение дыхания и/или частоты сердечных сокращений
- нарушения ритма сердца, при этом пульс становится неритмичным.
У детей старше 2 лет симптомы более явные. Ребенок может пожаловаться на:
- боль в груди
- кашель
- сильную усталость
- отечность век, ступней.
Диагностика
Обследование начинают с расспроса пациента и оценки его состояния. Врач осматривает цвет кожи, определяет наличие отеков, прослушивает тоны сердца, оценивает частоту и ритмичность пульса, измеряет температуру. Затем выполняют инструментальное обследование:
- Электрокардиография (ЭКГ). Позволяет определить аритмии, выявить нарушения сократимости миокарда. Только на основании ЭКГ поставить диагноз нельзя, так как нет изменений, характерных только для миокардита.
- Рентгенография грудной клетки. На снимке можно определить размер и форму сердца, выявить скопление жидкости в плевральных синусах, что укажет на сердечную недостаточность.
- Магнитно-резонансная томография (МРТ). Фиксирует размер сердца, его форму и структуру, изменения в двигательной активности мышцы.
- Эхокардиография. Позволяет создавать движущиеся изображения бьющегося сердца. Во время ЭхоКГ можно определить толщину миокарда, выявить расширение камер сердца, снижение насосной функции, жидкость в околосердечной сумке, узнать, есть ли проблемы с клапанами.
- Общий анализ крови. По результатам общего анализа крови можно оценить СОЭ и уровень лейкоцитов — “клеток воспаления”.
- Биохимический анализ поможет определить уровни ферментов, указывающих на повреждение мышц — креатинфосфокиназы, тропонина. Кроме того, в крови можно обнаружить антитела к бактериальным агентам, а методом ПЦР — выявить вирусы.
- Биопсия сердца. Это самый точный способ диагностики, но из-за сложности используется редко.
- Профилирование мини-РНК. Этот новый метод позволяет дифференцировать молниеносную форму миокардита от острой.
Лечение миокардита
В легких случаях терапия не нужна и миокардит проходит самостоятельно. В более тяжелых случаях необходима поддержка сердечной функции до того, как воспаление полностью стихнет. Для снижения нагрузки на сердце пациента госпитализируют либо дают рекомендации по ограничению физической активности.
Препараты и аппараты для лечения миокардита
- Антибиотики в случае бактериальной инфекции
- Нестероидные противовоспалительные средства
- Антиаритмические препараты
- Антикоагулянты, влияющие на свертываемость крови — чтобы избежать появления тромбов.
Если насосная функция сердца нарушена, то врач рекомендует лекарства, которые уменьшают нагрузку на сердце и устраняют избыток жидкости. Это могут быть:
- Ингибиторы ангиотензин-превращающего фермента — эналаприл, лизиноприл, рамиприл.
- Блокаторы рецепторов ангиотензина II — лозаратан, валсартан.
- Бета-блокаторы — метопролол, бисопролол, карведилол. Эти препараты назначают при сердечной недостаточности и нерегулярном или учащенном сердечном ритме.
- Диуретики (мочегонные), например, фуросемид.
В тяжелых случаях нужна аппаратная поддержка. Применяют:
- Внутриаортальную баллонную контрпульсацию. Это нагнетание крови специальным насосом в аорту, что уменьшает нагрузку на сердце.
- Экстракорпоральную мембранную оксигенацию — насыщение крови кислородом и удаление углекислого газа вне организма, с помощью аппарата.
- Вентрикулярные насосы. Это устройства, которые механически перекачивают кровь из нижних камер сердца в большой круг кровообращения. Вспомогательные насосы нужны при выраженной сердечной недостаточности для того, чтобы дать сердцу восстановиться или для поддержки жизнедеятельности в ожидании трансплантации.
Реабилитация
Важной частью восстановления считают снижение нагрузки на сердце за счет регулирования двигательной активности. Не стоит усердствовать с физическими нагрузками сразу после выздоровления. Иногда лучше в течение нескольких месяцев ограничивать физические упражнения, в том числе ходьбу. О режиме активности и о том, когда можно вернуться к обычной деятельности, нужно посоветоваться с лечащим врачом.
Также важно регулярно посещать врача после выздоровления. Обычно перед визитом нужно выполнить ЭхоКГ, ЭКГ, сдать общий анализ крови.
Если миокардит имеет затяжное течение или есть выраженная сердечная недостаточность, важно придерживаться диеты с ограничением соли, жидкости, алкоголя и курения.
Осложнения
- Сердечная недостаточность. Она возникает из-за снижения насосной функции сердца. При крайней степени сердечной недостаточности показана пересадка сердца.
- Инфаркт миокарда или инсульт. Они обусловлены тромбами, которые блокируют сосуды сердца или мозга.
- Нарушения ритма сердца.
- Внезапная смерть. Поврежденный миокард провоцирует развитие аритмий, которые могут вызвать внезапную остановку сердца.
Прогноз
В большинстве пациенты полностью выздоравливают. При системных заболеваниях прогноз более серьезен и зависит от течения основной болезни. Новорожденные имеют более высокий риск осложнений. В редких случаях необходима пересадка сердца.
Профилактика миокардитов
Специфических методов, защищающих от болезни, нет. Однако снизить риск миокардита можно следующими способами:
- Избегать скоплений людей в период эпидемии гриппа или ОРВИ.
- Регулярно мыть руки с мылом. Это поможет не заболеть инфекционными болезнями.
- Избегать рискованного поведения, т.е. практиковать защищенный секс, не использовать наркотики.
- Беречь себя от клещей. В этом поможет одежда с длинными рукавами, использование репеллентов с ДЭТА.
- Плановая вакцинация. Краснуха и грипп — это болезни, которые могут вызывать миокардит.
Миокардит
Миокардит – это воспаление миокарда, сопровождающееся его некрозом и/или дегенеративными изменениями. Точная статистика заболеваемости миокардом неизвестна, так как часто это заболевание протекает без симптомов, и страдающие миокардитом в этом случае к врачу не обращаются. Однако известно, что мужчины страдают миокардитами чаще, чем женщины.
Признаки
Как мы уже сказали, миокардит может никак не проявляться. Проявления, если они есть, можно разделить на две группы: симптомы, свидетельствующие о заболевании сердца, и симптомы, свидетельствующие об инфекционном заболевании.
К первой группе относится боль в сердце, которая может быть очень слабой, а может быть и очень сильной, похожей на боль при инфаркте миокарда, одышка, утомляемость, отеки, сердцебиения, тахикардии, возможна потеря сознания.
Ко второй группе относятся боли в суставах, слабость, недомогание, головная боль, лихорадка, повышенное потоотделение.
Также возможны увеличение лимфоузлов и зудящая сыпь.
Описание
Миокард – это средний слой стенки сердца. Он образован мышечными волокнами. Его свойства – автоматизм (способность ритмически возбуждаться и сокращаться без внешних воздействий), возбудимость (способность отвечать на различные внешние и внутренние раздражения переходом из состояния покоя в состояние активной деятельности), проводимость (способность проводить импульсы от места их возникновения в другие части сердечной мышцы) и сократимость (способность реагировать на возбуждение сокращением). Все это обеспечивает нормальную работу сердца.
Однако под действием некоторых факторов работа миокарда может нарушаться. Чаще всего причиной миокардита бывают инфекции. Причем возможность осложнения на сердце есть при любом инфекционном заболевании. Миокардит могут вызывать:
- вирусы (гриппа, краснухи, кори, паротита, ветряной оспы, герпеса, цитомегаловирус, ВИЧ, Эпштейна-Барр и другие);
- бактерии (стрептококки, стафилококки, менингококки, пневмококки, бледная спирохета, боррелии, микобактерия туберкулеза, а также возбудители дифтерии и бруцеллеза);
- гельминты (нематода трихинелла);
- грибы (актиномицеты, кандида, аспергиллы);
- простейшие (трипаносомы, токсоплазмы).
Возможно и неинфекционное воспаление миокарда. Оно возникает как следствие:
- аллергических заболеваний;
- действия кардиотоксических средств (амфетаминов, кокаина, некоторых противоопухолевых средств, некоторых антибиотиков);
- системных заболеваний (системная красная волчанка, гранулематоз Вегенера, дерматомиозит, полимиозит, склеродермия, саркоидоз, болезнь Крона);
- укусов некоторых насекомых и змей;
- действия химических реагентов (угарный газ, свинец, мышьяк, таллий);
- физических факторов (гипотермия, тепловой удар);
- беременности (послеродовая кардиомиопатия);
- отторжения трансплантата.
Однако точную причину заболевания удается выяснить только у половины страдающих миокардитом.
По течению выделяют молниеносный миокардит, острый миокардит, хронический активный миокардит и хронический персистирующий миокардит.
Молниеносный миокардит начинается внезапно, симптомы его очень яркие. Он может излечиться самостоятельно, однако может и быстро прогрессировать. В этом случае возможен летальный исход из-за сердечной недостаточности. Эта форма миокардита регистрируется в 17 % случаев.
Острый миокардит начинается постепенно. Часто это заболевание приводит к тяжелой сердечной недостаточности или к смерти. Эта форма миокардита встречается у 65 % страдающих миокардитами.
Хронический активный миокардит по течению похож на острый, однако, результат его – легкая или умеренная сердечная недостаточность. Эта форма миокардита регистрируется в 11 % случаев.
Остальные 7 % случаев заболевания миокардитом – хронический персистирующий миокардит. Он начинается постепенно, медленно, и сердечной недостаточности при нем обычно нет.
Диагностика
Чтобы поставить правильный диагноз, нужен осмотр кардиолога. Также необходимы результаты общего и клинического анализа крови, анализа на маркеры некроза миокарда, анализа на ВИЧ и сифилис, аллергопробы.
Обязательно делают электрокардиограмму, эхокардиограмму, сцинтиграфию миокарда, магнитно-резонансную томографию и коронарную ангиографию. Также делают пункцию миокарда с последующим исследованием пунктата.
Лечение
Пациенту назначают диуретики, бета-адреноблокаторы, ингибиторы АПФ, антикоагулянты, противовоспалительные препараты. В зависимости от причины заболевания могут назначить антибиотики, противогрибковые или антибактериальные средства в зависимости от вида возбудителя, антигистаминные средства. Однако антибиотики нужно принимать с осторожностью, так как в некоторых случаях они могут навредить.
При миокардите необходимо укреплять иммунитет, однако иногда, например, при отторжении трансплантата, нужно, наоборот, угнетать его, используя специальные средства.
При миокардите показан постельный режим. Важна и диета – есть нужно небольшими порциями 5-6 раз в день.
Прогноз зависит от распространенности воспаления, тяжести заболевания, сопутствующих заболеваний. Довольно часто миокардит полностью излечивается. Лечение длится от 1 до 6 месяцев.
Пациенты, перенесшие миокардит, находятся на диспансерном учете в течение года. При исчезновении проявлений заболевания рекомендуется санаторно-курортное лечение в профильных санаториях.
Профилактика
Профилактика миокардита заключается в предохранении от различных инфекционных заболеваний. В случае заражения инфекцией, нужно лечить ее, не затягивая и выполняя все предписания врача. В период эпидемий врачи рекомендуют снизить физическую нагрузку, проводить профилактическую терапию заболевания.
Чтобы предупредить заболевание нужно укреплять иммунитет, принимать витамины, рационально и правильно питаться, умеренно заниматься спортом.
Чтобы не развился аллергический миокардит, нужно избегать контактов с аллергенами.
При первых же подозрениях на миокардит нужно обращаться к кардиологу.