Кардиалгия причины сердечные и внесердечные проявления диагноз как лечить
Кардиалгия: описание симптомов болезни и её лечение
Известно, что болезни сердца занимают ведущее место среди причин смертности. Это вызывает особо внимательное отношение врачей и пациентов к сердечно-сосудистым дисфункциям. Однако, судя по результатам исследований, почти у половины кардиологических больных не выявлено органических поражений сердца.
Частой причиной похода к врачу является функциональная кардиалгия — проявление различных отклонений и процессов, сопровождающихся дискомфортом за грудиной. В ряде случаев подобное состояние не несет угрозы жизни, но требует обязательного обследования.
Причины кардиалгии
Пока не поставлен окончательный диагноз, все болевые симптомы в левой стороне груди считаются функциональной кардиалгией. Указанная патология может быть связана с сердечными заболеваниями, либо быть следствием дисфункции другого органа.
Сердечные причины
- Стенокардия.
- Инсульт.
- Инфаркт миокарда.
- Дисгормональная кардиомиопатия. Возникает в пубертатном периоде развития, при патологических нарушениях в щитовидной железе, при гормональной терапии.
- Гипертрофия миокарда — разрастание мышцы сердца под влиянием высокого АД, занятий профессиональным спортом, тяжелой физической работы.
- Миокардит — воспалительные явления в мышечной структуре сердца. Виной этому являются бактериальные и вирусные инфекции.
- Дисфункция перикарда или эндокарда.
- Пролапс митрального клапана — дефект створок клапана, по причине чего часть крови попадает обратно в предсердие.
- Кардиалгия, связанная с аномалиями и в сердце и сосудах, требует скорого и неотложного лечения.
Внесердечные причины
Нейроциркуляторная дистония (НЦД). Формируется, если разбалансирована работа различных отделов ЦНС. Боль за грудиной сопровождается дыхательными расстройствами, потливостью, головокружениями. Человек с НЦД тревожен, мнителен, психически неустойчив, быстро устает.

Боли начинаются после сильных нервных потрясений или физических перегрузок. Прием нитроглицерина не дает эффекта, так как приступ не связан с сужением сосудов. Заболевание поражает молодых людей до 35 лет.
Депрессии и неврозы. Нарушение функций коры головного мозга вызывают болевые ощущения в сердце, перебои ритма, страх смерти.
У таких больных часто формируется психогенная кардиалгия (кардионевроз), развитию которого способствуют нервные срывы, сложности в адаптации, трудноразрешимые проблемы.
Боязнь за здоровье заставляет человека ходить по врачам, соглашаться на многочисленные обследования. Тот факт, что никаких патологий найти не могут, не успокаивает пациента, а наводит на мысль о неизлечимых болезнях. Развивается кардиофобия — боязнь инфаркта, остановки или разрыва сердца.
Шейно-плечевой синдром. Кроме болей в левой части груди, характеризуется снижением АД на левой руке, пониженной температурой тела, отеками рук. Причина — сдавливание подключичных сосудов и нервных окончаний. Болевой синдром появляется при переносе тяжестей или поднятии рук над головой.
Остеохондроз (поражение межпозвонковых хрящей) или грыжа (выпячивание) межпозвонкового диска. Боль в груди часто появляется ночью, при рефлекторном положении тела (когда руки отведены вверх или заложены за голову). Нервные волокна в этом положении сдавливаются, а длительное неподвижное положение еще больше усугубляет ситуацию.
Сюда же относится так называемая вертеброгенная кардиалгия — следствие дегенеративных нарушений в грудной части позвоночника. Сильная боль в сердце возникает при повороте головы или туловища, при вздохе, кашле, взмахе руки. С такими нарушениями следует срочно идти к ортопеду.
Опоясывающий лишай, торакалгия (межреберная невралгия), невринома спинномозговых нервов. При этих заболеваниях боль в груди может быть интенсивной и длиться несколько суток. Ее не могут облегчить даже мощные препараты, вроде морфина. Этот факт облегчает постановку диагноза.
Воспаление средостения (анатомического пространства между легкими) со сдавливанием нервных окончаний.
Истощение, белковая недостаточность, алкоголизм. Здесь симптомы кардиалгии связаны с нарушением обмена веществ.
Язва желудка, диафрагмальная грыжа, эзофагит. Болевые симптомы исчезают после вставания или приема противокислотных препаратов (антацидов).
Трахеит, бронхит, легочная гипертензия, плеврит, рак легких.
Беременность, роды, климактерический период у женщин.
Высокое стояние диафрагмы при ожирении.
Бурный рост у детей, нарушении нервной регуляции у подростков.
При всех перечисленных состояниях отсутствуют видимые органические нарушения сердца и коронарных сосудов. Течение кардиалгии в этих случаях доброкачественное, жизненный прогноз хороший.
Основные клинические проявления
У больных с кардиалгией наблюдаются множественные жалобы и симптомы, поскольку в процесс вовлекаются гипоталамические структуры, отвечающие за постоянство внутренней среды. Характер болей разнообразен — стреляющие, ноющие, давящие, колющие, режущие. Боль может быть и постоянной, и краткой, в виде прострела.
Во время приступа отмечаются следующие явления:
- Тахикардия или наоборот, брадикардия.
- Дрожание рук, потные ладони.
- Спазм дыхательных путей, недостаток воздуха, страх смерти.
- Затрудненное глотание, особенно у пожилых тучных людей с короткой шеей (синдром Барье-Льеу).
- «Чувство сердца» — яркий симптом психогенной кардиалгии. Человек, ранее не представлявший, где находится сердце, начинает «точно» чувствовать его местоположение и даже размеры. Отмечаются тягостные, изматывающие ощущения, сопровождаемые беспричинной слабостью и угнетенным настроением.
- Иррадиация боли в левую ладонь, плечо, под лопатку, в подмышечную область.
- Сильная болезненность кожи (при симпаталгической кардиалгии).
- Тяжесть слева под ребрами, отрыжка, тошнота и рвота, если сердечные боли связаны с болезнями ЖКТ.
- Межлопаточные боли, онемение, покалывание, снижение чувствительности рук и ног — при заболеваниях позвоночника.
- Обморочные состояния, приливы жара, чувство остановки сердца — при гормональных отклонениях.
- Кашель, высокая температура, слабость, скованность в грудной клетке с пораженной стороны — при легочных болезнях.
Для неврогенных кардиалгий характерно чувство удушья, тяжести в сердце, ползания мурашек. Ощущение сжатия в груди заставляет больных периодически делать глубокие вдохи, часто со стоном, что явственно указывает на психосоматическую природу процесса.
Пациент с кардионеврозом часто ведет себя неадекватно своему состоянию. Для таких людей характерна суетливость, тревожность, навязчивый страх перед смертью, двигательная активность (для больного стенокардией это нехарактерно — любое движение только усиливает боль). При обследовании пациентов с кардиофобией отклонений в работе сердца не находят.
Диагностика
Сначала врач собирает анамнез (сведения о больном и его болезни), подробно расспрашивая пациента о давности заболевания, характере и длительности боли. Выясняется наличие хронических и наследственных болезней, травматизации грудной клетки, работы с химически активными веществами.
Важно отличить функциональное расстройство от серьезных заболеваний. Например, дифференциальная диагностика кардиалгии включает в себя тест на прием нитратов. Если загрудинная боль не связана со стенокардией, нитроглицерин не сможет ее снять.
При физикальном осмотре определяют цвет кожи, наличие кожной сыпи и отеков. Больного прослушивают, измеряют пульс и давление. Далее доктор назначает комплекс лабораторных и аппаратных исследований:
Анализ крови и мочи для исключения (или подтверждения) возможных воспалительных процессов в организме.
Биохимическое и иммунологическое исследование крови. По нему определяют число антимиокардиальных антител (соединений, способных разрушить сердечную мышцу), гормональный фон и количество С-реактивного протеина (вещества, количество которого возрастает при воспалениях).
Рентген грудной клетки, показывающий параметры внутренних органов, существование опухоли, патологические изменения костных структур и легочной ткани.
Электрокардиография (ЭКГ) позволяет определить аритмию, экстрасистолию, перегрузку сердца.
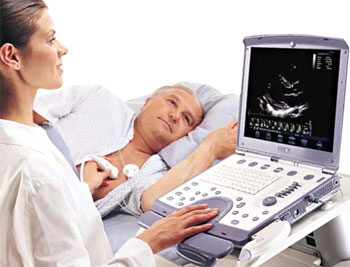
Эхокардиография (ЭхоКГ). В процессе исследования производится оценка анатомических сердечных камер, толщина мышечных стенок, наличие жидкого содержимого в перикарде, состояние эндокарда.
Комплекс диагностических мер позволяет определить причину кардиалгии. После этого врач направляет пациента к специалисту, который предписывает еще одно обследование.
К примеру, невролог назначит МРТ позвоночника, гастроэнтеролог — ФГС желудка.
Терапевтические мероприятия
Лечение проводится после выявления основной причины боли в сердце. Больной находится под наблюдением профильного специалиста — кардиолога, эндокринолога, психотерапевта. Это зависит от того, с аномалией какого органа связана кардиалгия. Для купирования болей назначаются анальгетики.
Медицинские рекомендации

При нейроциркуляторной дистонии требуется перемена образа жизни. Необходимо устранить все стрессовые ситуации — вождение машины, семейные ссоры, нервные перегрузки на работе.
Врачи предписывают пациенту долгий отдых, глубокий сон, умеренную физическую активность. Рекомендуется прием витаминов и успокоительных средств — валерианы, Анаприлина, Верапамила, капель Зеленина.
Вертеброгенная кардиалгия лечится при помощи мануальной терапии, внутрикостных блокад, обезболивающих препаратов (Диклофенак). Проявления опоясывающего лишая снимают ультрафиолетовым облучением, местной обработкой сыпи, противовирусными средствами.
В ряде случаев помогает психотерапия. Выполнение советов специалиста приводит к значительному уменьшению приступов паники, одышки, болей за грудиной.
Назначаются различные общеукрепляющие процедуры:
- Бальнеотерапия, физиолечение;
- Иглоукалывание;
- Массаж;
- Электрофорез и электросон;
- Аэроионотерапия;
- Прием адаптогенов — женьшеня, лимонника, родиолы розовой.
В заключение. Пациенты с функциональной кардиалгией склонны к самолечению. Они принимают большое количество сердечных препаратов, все больше ухудшая свое состояние. Единственная возможность справиться с патологией — раннее обращение к терапевту. Врач проведет обследование и направит к специалисту, который примет все меры к излечению больного.
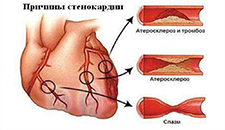
Стенокардия

Стенокардия (грудная жаба) — приступы внезапной боли в груди вследствие острого недостатка кровоснабжения миокарда — клиническая форма ишемической болезни сердца.
Патогенез
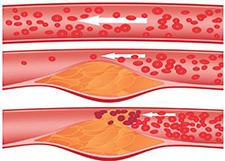
 В большинстве случаев стенокардия обусловлена атеросклерозом венечных артерий сердца; начальная стадия последнего ограничивает расширение просвета артерии и вызывает острый дефицит кровоснабжения миокарда при значительных физических или (и) эмоциональных перенапряжениях; резкий атеросклероз, суживающий просвет артерии на 75% и более, вызывает такой дефицит уже при умеренных напряжениях.
В большинстве случаев стенокардия обусловлена атеросклерозом венечных артерий сердца; начальная стадия последнего ограничивает расширение просвета артерии и вызывает острый дефицит кровоснабжения миокарда при значительных физических или (и) эмоциональных перенапряжениях; резкий атеросклероз, суживающий просвет артерии на 75% и более, вызывает такой дефицит уже при умеренных напряжениях.
Появлению приступа способствует снижение притока крови к устьям коронарных артерий (артериальная, особенно диастолическая гипотензия любого, в том числе лекарственного, происхождения или падение сердечного выброса при тахиаритмии, венозной гипотензии); патологические рефлекторные влияния со стороны желчных путей, пищевода, шейного и грудного отделов позвоночника при сопутствующих их заболеваниях; острое сужение просвета коронарной артерии (необтурирующий тромб, набухание атеросклеротической бляшки).
Основные механизмы стихания приступа:
- быстрое и значительное снижение уровня работы сердечной мышцы (прекращение нагрузки, действие нитроглицерина);
- восстановление адекватности притока крови к коронарным артериям.
Основные условия снижения частоты и прекращения приступов:
- приспособление режима нагрузок больного к резервным возможностям его коронарного русла;
- развитие путей окольного кровоснабжения миокарда;
- стихание проявлений сопутствующих заболеваний;
- стабилизация системного кровообращения;
- развитие фиброза миокарда в зоне его ишемии.
Симптомы, течение
При стенокардии боль всегда отличается следующими признаками:
- носит характер приступа, т. е. имеет четко выраженное время возникновения и прекращения, затихания;
- возникает при определенных условиях, обстоятельствах;
- начинает стихать или совсем прекращается под влиянием нитроглицерина (через 1 — 3 мин после его сублингвального приема).
Условия появления приступа стенокардии напряжения: чаще всего — ходьба (боль при ускорении движения, при подъеме в гору, при резком встречном ветре, при ходьбе после еды или с тяжелой ношей), но также и иное физическое усилие, или (и) значительное эмоциональное напряжение. Обусловленность боли физическим усилием проявляется в том, что при его продолжении или возрастании неотвратимо возрастает и интенсивность боли, а при прекращении усилия боль стихает или исчезает в течение нескольких минут.
 Названные три особенности боли достаточны для постановки клинического диагноза приступа стенокардии и для отграничения его от различных болевых ощущений в области сердца и вообще в груди, не являющихсястенокардией.
Названные три особенности боли достаточны для постановки клинического диагноза приступа стенокардии и для отграничения его от различных болевых ощущений в области сердца и вообще в груди, не являющихсястенокардией.
Распознать стенокардию часто удается при первом же обращении больного, тогда как для отклонения этого диагноза необходимы наблюдение за течением болезни и анализ данных неоднократных расспросов и обследований больного. Следующие признаки дополняют клиническую характеристику стенокардии, но их отсутствие не исключает этот диагноз:
- локализации боли за грудиной (наиболее типична!), редко — в области шеи, в нижней челюсти и зубах, в руках, в надплечье и лопатке (чаще слева), в области сердца;
- характер боли — давящий, сжимающий, реже — жгучий (подобно изжоге) или ощущение инородного тела в груди (иногда больной может испытывать не болевое, а тягостное ощущение за грудиной и тогда он отрицает наличие собственно боли);
- одновременные с приступом повышения АД, бледность покровов, испарина, колебания частоты пульса, появление зкстрасистол.
Все это характеризует стенокардию напряжения. Тщательность врачебного расспроса определяет своевременность и правильность диагностики болезни. Следует иметь в виду, что нередко больной, испытывая типичные для стенокардии ощущения, не сообщает о них врачу как о «не относящихся к сердцу», или, напротив, фиксирует внимание на диагностически второстепенных ощущениях «в области сердца».
Стенокардия покоя в отличие от стеиокардии напряжения возникает вне связи с физическим усилием, чаще по ночам, но в остальном сохраняет все черты тяжелого приступа грудной жабы и нередко сопровождается ощущением нехватки воздуха, удушьем.
 У большинства больных течение стенокардии характеризуется относительной стабильностью. Под этим понимают некоторую давность возникновения признаков стенокардии, приступы которой за этот период мало изменялись по частоте и силе, наступают при повторении одних и тех же либо при возникновении аналогичных условий, отсутствуют вне этих условий и стихают в условиях покоя (стенокардия напряжения) либо после приема нитроглицерина. Интенсивность стабильной стенокардии квалифицируют так называемым функциональным классом (ФК).
У большинства больных течение стенокардии характеризуется относительной стабильностью. Под этим понимают некоторую давность возникновения признаков стенокардии, приступы которой за этот период мало изменялись по частоте и силе, наступают при повторении одних и тех же либо при возникновении аналогичных условий, отсутствуют вне этих условий и стихают в условиях покоя (стенокардия напряжения) либо после приема нитроглицерина. Интенсивность стабильной стенокардии квалифицируют так называемым функциональным классом (ФК).
К IФК относят лиц, у которых стабильная стенокардия проявляется редкими приступами, вызываемыми только избыточными физическими напряжениями. Если приступы стабильной стенокардии возникают и при обычных нагрузках, хотя и не всегда, такую стенокардию относят ко IIФК, а в случае приступов при малых (бытовых) нагрузках — к III ФК. IV ФК фиксируют у больных с приступами при минимальных нагрузках, а иногда и в отсутствие их.
Стенокардия должна настораживать врача, если: приступ возник впервые, но в особенности — если впервые возникшие приступы учащаются и усиливаются с первых же недель болезни; течение стенокардии утрачивает свою стабильность: частота приступов нарастает, они возникают в иных, чем прежде, условиях (при меньших нагрузках, напряжениях), появляются и вне напряжений (в покое, ранним утром), как бы переходят из I — II ФК в III — IV ФК; т. е. течение стенокардии изменилось, приобретя существенно новые характеристики.
(снижение сегмента ST, инверсия зубцов T, аритмии), а также небольшое повышение активности ферментов сыворотки крови (КФК, ЛДГ, ЛДГ1, АсАТ), как правило, отсутствуют в таких случаях, но наличие этих признаков дополнительно подтверждает нестабильность стенокардии. Предынфарктная стенокардия не всегда завершается инфарктом сердца (вероятность развития инфаркта составляет около 30%); это необходимо учитывать в клинической диагностике.
 Изредка встречается так называемая вариантная (вазоспастическая) форма стенокардии, отличающаяся спонтанным характером приступа, регистрируемыми на ЭКГ резкими подъемами сегмента ST, рефрактерностью к бетаблокаторам (анаприлину и обзидану), но чувствительностью к антагонистам ионов кальция (верапамил, фенигидин, коринфар).
Изредка встречается так называемая вариантная (вазоспастическая) форма стенокардии, отличающаяся спонтанным характером приступа, регистрируемыми на ЭКГ резкими подъемами сегмента ST, рефрактерностью к бетаблокаторам (анаприлину и обзидану), но чувствительностью к антагонистам ионов кальция (верапамил, фенигидин, коринфар).
Основой диагноза любой из форм и вариантов течения стенокардии является правильно построенный и тщательно проведенный расспрос больного. В неясных случаях проводят пробу с физической нагрузкой (велоэргометрическая проба) с целью выявления скрыто существующей коронарной недостаточности. Тактику установления диагноза определяет следующая схематическая последовательность решения основных вопросов:
- Коронарная (ангинозная) ли природа боли?
- Имеются ли признаки предынфарктной стенокардии?
- Не связано ли настоящее обострение в течение ишемической болезни сердца с влиянием внесердечных (сопутствующих) заболеваний?
Лишь убедительно аргументированный отрицательный ответ на первый из трех вопросов дает право на поиск другой причины (источника) болей: обнаружение у больного другой болезни в качестве источника его болевых ощущений не может исключить наличие у него одновременно и приступов грудной жабы как проявления ишемической болезни сердца. О болях в области сердца нестенокардического характера (см. Кардиалгии.)
Осложнений собственно стенокардии не наблюдается, если она не становится выражением прогрессирования кардиосклероза и если она не оказывается первым проявлением развивающегося инфаркта миокарда. Поэтому приступ стенокардии, затянувшийся на 20 — 30 мин, а также нестабильная стенокардия требуют электрокардиографического обследования в ближайшие часы (сутки) и определения наличия реактивных сдвигов активности ряда ферментов в крови, температуры тела (см. Инфаркт миокарда).
Лечение
- спокойное, предпочтительно сидячее положение больного;
- нитроглицерин под язык (1 таблетка или 1 — 2 капли 1% раствора на кусочке сахара, на таблетке валидола), повторный прием препарата лри отсутствии эффекта через 2 — 3 мин;
- корвалол (валокардин) — 30 — 40 капель внутрь с седативной целью;
- артериальная гипертензия во время приступа не требует экстренных лекарственных мер, так как снижение АД наступает спонтанно у большинства больных;
- если нитроглицерин плохо переносится (распирающая головная боль), то назначают смесь из 9 частей 3% ментолового спирта и 1 части 1% раствора нитроглицерина по 3 — 5 капель на сахаре на прием.
Прогноз при отсутствии осложнений сравнительно благоприятный. Трудоспособность сохраняется, но с ограничением работ, требующих значительных физических усилий.
Лечение кардиалгии
Кардиалгия – патологическое состояние, характеризующееся возникновением болевого синдрома в левой части грудной клетки, который не связан со стенокардией или инфарктом. Сердечные боли возникают по самым разным причинам. Многие из них связаны с заболеваниями сосудов, по которым кровь и кислород доставляются к различным отделам сердца.
Причины кардиалгии
Причины прогрессирования кардиалгии условно разделяют на сердечные и внесердечные.
Сердечные:
Внесердечные:
— недуги ЦНС. Спровоцировать прогрессирование кардиалгии может нейроциркуляторная дистония, шейный или грудной остеохондроз, грыжа межпозвоночных дисков, шейно-плечевой синдром, травматизация межрёберных нервных окончаний;
— недуги ЖКТ: диафрагмальная грыжа, высокое расположение диафрагмы, спазм пищевода, язва желудка и двенадцатиперстной кишки;
— патологии опорно-двигательного аппарата: синдром Титце, травма рёбер различной степени тяжести;
— недуги дыхательной системы: плеврит, бронхит, трахеит, плевропневмония, лёгочная гипертензия;
— патологии органов средостения;
— нарушения функционирования органов эндокринной системы;
— травмы живота различной степени тяжести.
Разновидности кардиалгии
Психогенная кардиалгия прогрессирует у человека на фоне депрессии или сильного эмоционального потрясения. У пациента проявляются такие симптомы:
— жжение и боль в области проекции сердца и в левом подреберье. Человек отмечает, что у него появилось либо чувство распирания в груди, либо, наоборот, – пустоты;
— боль носит постоянный пульсирующий характер;
— чувствительность кожного покрова в области левого соска возрастает;
— при психогенной форме недуга боль может иррадиировать не только в шею, позвоночный столб или поясницу, но также и в половые органы.
Часто болевой синдром сопровождается проявлением следующих неприятных ощущений в определённых частях тела: пощипывание; ползание мурашек; онемение; покалывание.
Вертеброгенная кардиалгия развивается при поражении шейного отдела позвоночного столба. Болевой синдром проявляется при сдавлении корешков нервов, которые выходят из этого участка позвоночника. Данные нервные волокна оказывают рефлекторное воздействие на сердце и коронарные кровеносные сосуды, вследствие чего и возникает давящая или ноющая боль в области проекции сердечной мышцы.
Симптомы кардиалгии
При прогрессировании недуга проявляются такие симптомы:
— болевой синдром, локализующийся в левой половине грудной клетки, за грудиной. Редко в каких случаях боль возникает и в подмышечной области. Примечательно то, что боль напрямую зависит от положения тела человека. К примеру, она может усиливаться, если человек совершает наклон вперёд или поднимает левую руку вверх;
— нарушение сна; чувство тревоги;
— нарушение рефлекса глотания;
— потемнение в глазах;
— больной не может полноценно сделать вдох, поэтому у него возникает чувство нехватки воздуха;
— в тяжёлых случаях возможно развитие предобморочного состояния или судорог;
— если симптомы недуга проявляются в состоянии полного покоя, то это может свидетельствовать о прогрессировании нейроциркулярной дистонии. В этом случае к основной клинике присоединяются такие симптомы: постоянная усталость, слабость, вялость, снижение работоспособности.
Диагностика кардиалгии
При проявлении боли в области проекции сердца важно сразу же посетить медицинское учреждение для полноценной диагностики данного состояния, ведь такой симптом может свидетельствовать как о кардиалгии, так и о наличии патологий сердечно-сосудистой системы. Только квалифицированный специалист сможет провести грамотную дифференциальную диагностику и назначить адекватное лечение.
В стандартный план диагностики кардиалгии входят такие обследования: эхокардиография; рентген; ЭГДС желудка; ЭКГ; УЗИ; МРТ сердца; КТ сердца.
Осложнения и последствия
Лечение и профилактика кардиалгии
Лечение кардиалгии назначается после того, как будет установлена причина её развития. Базовая терапия всегда направлена на лечение недуга, который и вызвал появление болевого синдрома в области проекции сердечной мышцы.
Первая помощь: больного уложить в постель; снять с него одежду, которая может стеснять грудную клетку; дать ему принять таблетку Пенталгина, валидола. Хороший эффект даёт принятие капель «Корвалол».
Если данные мероприятия оказались неэффективными, то вызывают скорую, которая и доставит пострадавшего в стационар для дальнейшего лечения.
Если причиной кардиалгии стала нейроциркуляторная дистония, то в план лечения включают такие препараты: седативные; мультивитаминные комплексы; обезболивающие – обязательно включают в план лечения для купирования болевого синдрома.
Залог успешного лечения патологии – нормализация режима отдыха и сна, а также полноценное питание. Важно также отказаться от вредных привычек – не принимать спиртные напитки, не курить и не потреблять сильнодействующие препараты. Обычно лечение недуга проводят в стационаре, чтобы врачи могли контролировать – наблюдается ли положительная динамика или нет. Если нет, то корректируется план лечения и при необходимости назначаются дополнительные методы обследования.
Ваше здоровье в надежных руках наших врачей. Записывайтесь к кардиологу Медицинского центра «Север» в г. Александров по телефону 8 (49244) 9-32-49.
Синдром хронической усталости или просто утомились? Проверьте себя самостоятельно! Но не забывайте, что поставить точный диагноз может только специалист! Записаться на прием к неврологу и узнать все подробности можно по телефону: 8 (49244) 9-32-49.
Кардиалгия причины сердечные и внесердечные проявления диагноз как лечить





Ясинская Наталья Владимировна возглавляла терапевтическое отделение в стационаре, где с кардиалгиями лечилось большое количество пациентов. Правильно собрать анамнез, провести диагностику и оказать помощь – это то, что Наталья Владимировна осуществляла на протяжении многих лет.
Частой причиной обращения пациентов к терапевту являются боли в области сердца или предсердечной области, так называемые кардиалгии. Наталья Владимировна, что же такое кардиалгии?
Кардиалгия – это боль в левой половине грудной клетки, не связанная с поражением артерий сердца. Это не самостоятельное заболевание, а проявление множества различных патологических состояний сердечного и несердечного генеза. В большинстве случав кардиалгия не несет опасности для жизни, хотя и ухудшает ее качество.
Если боль в области сердца носит давящий или сжимающий характер, возникает только при физической и/или эмоциональной нагрузке примерно одинаковой интенсивности и проходит вскоре после ограничения или прекращения нагрузки или приема нитроглицерина или его аналога, то это, скорее всего не кардиалгия, а гораздо более опасное состояние – стенокардия.
Стенокардия – это загрудинная боль, которая возникает из-за недостаточного притока крови к сердцу по суженым сосудам. Появление стенокардии требует немедленного обращения к врачу из-за риска развития острого инфаркта миокарда (гибель участка сердечной мышцы из-за полного прекращения доставки к нему кислорода и питательных веществ).
Расскажите, пожалуйста, какие основные симптомы кардиалгии?
Чаще всего это боль в левой половине грудной клетки, реже за грудиной, в левой подмышечнойобласти. Боль часто зависит от положения тела, например, появляется при наклоне вперед или поднятии левой руки вверх, может изменяться при вдохе.
По характеру боль может бать различной: колющей, режущей, ноющей. Крайне редко боль при кардиалгии приобретает давящий или сжимающий характер. В этом случае возможен вариант сочетания кардиалгии и стенокардии. Боль может быть «как прокол», краткосрочной (минуты) и длительной (часы, дни, недели, даже месяцы).
Кардиалгия у значительного числа пациентов сопровождается страхом внезапной смерти, чувством нехватки воздуха, ощущением неполноты вдоха, приступом паники, потливостью, сердцебиением.
Каковы основные причины кардиалгии?
Причины возникновения кардиалгии разделяются на сердечные и внесердечные.
СЕРДЕЧНЫЕ ПРИЧИНЫ КАРДИАЛГИИ
Миокардит — воспаление мышцы сердца, возникающее на фоне острой вирусной инфекции (например, простуда, грипп) или через 2-3 недели после бактериальной инфекции (например, ангина).
Дисгормональная кардиомиопатия — проявляется выраженной кардиалгией в сочетании с некоторыми нарушениями на электрокардиограмме. Возникает при заболеваниях щитовидной железы, в подростковом возрасте, при климаксе,при лучевой терапии, при лечении гормонами.
Гипертрофия миокарда — утолщение мышцы сердца, возникающее при длительном повышении артериального давления, интенсивных нагрузках, у спортсменов. Иногда встречается наследственное заболевание – гипертрофическая кардиомиопатия. При гипертрофии миокарда утолщенная мышца сердца требует большего поступлення кислорода и питательных веществ. Боль в области сердца связана с тем, что сосуды не могут обеспечить повышенные потребности утолщенной мышцы.
Поражения эндокарда (внутренней оболочки сердца). Причины могут быть инфекционного генеза. Своевременное лечение позволяет предотвратить появление порока сердца у таких больных.
Поражение клапанного аппарата сердца. Чаще всего неприятные ощущения в области сердца возникают при пролапсе митрального клапана – провисании одной или обеих створок митрального клапана с его неполным закрытием. Это один из вариантов синдрома дисплазии соединительной ткани сердца – аномалии развития сердца, возникающей внутриутробно, часто сочетающейся с аномалиями развития соединительной ткани любых других органов. В последние годы дисплазия соединительной ткани стала исключительно частым состоянием, имеющимся примерно у каждого второго человека.
ВНЕСЕРДЕЧНЫЕ ПРИЧИНЫ КАРДИАЛГИИ
Нейроциркуляторная дистония (она же вегетососудистая дистония). Возникает при нарушении баланса различных отделов нервной системы. Боль длительная, быстрая утомляемость, чувство нехватки воздуха, спазм в горле, чувство «остановки сердца», тахикардия, страх удушья, смерти. Возможна повышенная тревожность, эмоциональная возбудимость. Диагноз ставится пациентам в возрасте до 35 лет, в более старшем возрасте необходим поиск другой причины этого состояния. Хотя так называемые панические атаки могут быть в любом возрасте. Однако настороженность в плане инфаркта, миокардита и стенокардии у нас выше в более возрастной группе.
Шейный и грудной остеохондроз (разрушение межпозвоночных хрящей) и
грыжа (выпячивание) межпозвоночного диска вызывают сдавление нервных волокон. В данных ситуациях боль не связана с физической нагрузкой, но возникает при определенном положении головы и рук, когда сдавление нервов увеличивается. Боль может усиливаться ночью или возникать только во время ночного сна. Эту патологию лечит невролог.
Шейно-плечевой синдром возникает вследствие сдавления подключичных сосудов (артерии и вены) и плечевого нервного сплетения при дополнительном шейном ребре или при патологическом утолщении (гипертрофии) передней лестничной мышцы. В данной ситуации боль возникает при работе с поднятыми руками, при ношении тяжестей. Эту патологию необходимо консультировать у невролога, который производит диагностику опорно-двигательного аппарата и назначает необходимое лечение.
Повреждение межреберных нервов при опоясывающем лишае отличается значительной интенсивностью боли, которую не всегда могут снять даже сильнодействующие препараты. Боль обычно возникает после ослабления иммунитета (например, переохлаждение, инфекция, стресс). Кардиалгия длится 2-3 суток по мере движения вируса герпеса 2 типа от места его «спячки» до конечных веточек нервов на коже. Как только вирус проявляется на коже в виде высыпаний, боль значительно уменьшается, сменяясь кожным зудом. Однако это заболевание требует лечения противовирусными препаратами у невролога, иначе разрушение нервных чувствительных ганглиев будет значительна и постгерпетическая невралгия будет длительна и мучительна.
Неврозы, депрессии – изменения со стороны центральной нервной системы (в основном речь идет о психических нарушениях, скрытых тревожных, депрессивных, ипохондрических, невротических состояниях), при которых у пациента возникают различные жалобы (часто это многочисленные жалобы, не укладывающиеся в клинику органической патологии какого-то органа, а именно боли в различных частях тела, страх болезни неизлечимым заболеванием, «ползание мурашек», фиксация на своих ощущениях, сопровождается чувством слабости, астении, плохим настроением, унынием иногда раздражительностью, неадекватным сном). Эти состояния прекрасно поддаются коррекции, они не опасны для здоровья, но существенно нарушают качество жизни. Наш психоневролог эффективно с ними справляется.
Заболевания желудочно-кишечноготракта. Высокое расположение диафрагмы, обусловленное вздутием желудка или кишечника. Боль возникает в положении лежа после еды, при переедании, проходит при принятии вертикального положения.
Диафрагмальная грыжа , возникающая при растяжении пищеводного отверстия диафрагмы. Кардиалгия в данной ситуации чаще длительная, ноющая, располагается за грудиной.
Язвенная болезнь желудка. Боль чаще возникает после еды, не проходит после использования анальгетиков (обезболивающих препаратов), проходит после приема антацидов (препаратов, снижающих кислотность желудочного сока).
Язва (повреждение стенки) и спазм (сжатие) пищевода, эзофагит (воспаление пищевода) могут сопровождаться кардиалгией. Отличительная особенность – боль ощущается при прохождении пищи по пищеводу.
Заболевания опорно-двигательной системы.
Синдром Титце – болезненное утолщение реберных хрящей, чаще 2-4 ребер. Возникает преимущественно у людей старше 40 лет при асептическом (то есть без инфекции) воспалении межреберных хрящей по неизвестной причине.
Травмы ребер могут сопровождаться кардиалгией. В этой ситуации боль усиливается при прощупывании поврежденных участков ребер.
Заболевания органов дыхания.
В ткани легких нет болевых рецепторов, потому кардиалгия может бать связана с поражением дыхательных путей (трахеи и бронхов) или оболочки легкого – плевры. Кардиалгию могут вызывать:
трахеит и бронхит (воспаление трахеи и бронхов);
плеврит (воспаление плевры);
плевропневмония (воспаление легкого с вовлечением плевры);
легочная гипертензия (повышение давления в сосудах легких);
инфаркт легкого (гибель участка легкого вследствие закрытия питающего его сосуда);
рак легкого (опухоль всегда растет из ткани бронхов, а не из легких).
Отличительная особенность – она усиливается при глубоком вдохе и проходит при задержке дыхания).
Заболевания органов средостения.
При развитии патологического процесса в средостении (участок грудной полости между легкими) со сдавлением нервов (медиастинит, то есть воспаление средостения или опухоль лимфоузлов средостения) возникает длительная ноющая, тянущая боль. Интенсивность боли возрастает со временем. Часто к ней присоединяется одышка. Существует риск возникновения внутреннего кровотечения. Диагноз легко устанавливается при рентгенологическом исследовании.
При кардиалгии необходимо обязательно обратиться за медицинской помощью. Врач проведет полное обследование для постановки диагноза и назначения лечения. Сбор анамнеза поможет выявить причины кардиалгии и составить корректный план обследования.
Боль в сердце, вертеброгенная кардиалгия – причины, диагностика, лечение

Вертеброгенная кардиалгия – это выраженная по интенсивности и продолжительности боль в области сердца и за грудиной. Она иррадиирует в левую руку, плечевой пояс и межлопаточную зону. Болевой синдром причиняет значительные неудобства человеку, особенно в психологическом отношении, поскольку имитирует сердечный приступ.
Рекомендуем больным при любых болевых ощущениях в груди не медлить с визитом к врачу. Только пройдя детальное обследование, можно удостовериться, что болевой синдром не представляет опасности для жизни, но все же нуждается в терапевтических мероприятиях. Осмотр и обследование опытных специалистов можно пройти после предварительной записи в кабинет.
Причины вертеброгенной кардиалгии

Вертеброгенная боль в сердце является следствием дистрофически-дегенеративных изменений в грудном отделе позвоночника. При этом происходит раздражение корешков спинномозговых нервов, ответственных за иннервацию грудной клетки. Это подтверждается тем, что боль в груди возникает при неудобном положении тела, связана с поворотами головы или торса, а также движениями руки. Кроме того, наблюдается усиление болевого синдрома при вздохе или кашле.
Боль бывает довольно длительной, но временами успокаивается. Усиление кардиалгии наблюдается по вечерам или после ночного отдыха. При угасании синдрома остается скованность в грудном отделе позвоночника, плечевом поясе или левой руке.
Диагностика вертеброгенной кардиалгии
Обычно и больные, и врачи сначала подозревают наличие сердечной патологии. Но во время диагностики они сталкиваются с парадоксальной ситуацией – ни один из методов обследования не показывает нарушений сердечной деятельности, а боль в сердце остается и имеет интенсивный характер.
Тогда в ход идут другие методики обследования – рентгенография, магнитно-резонансная томография, компьютерная томография – все они показывают наличие остеохондроза в грудном отделе позвоночного столба.
Лечение вертеброгенной кардиалгии

Терапия направлена на ликвидацию причинного фактора болевого синдрома. Именно такого результата можно добиться, используя глубокие локальные воздействия – например, мануальную терапию. Ее лечебные приемы позволяют освободить мышечно-суставные блоки, улучшить кровоток и трофику в самых нижних слоях мышц вокруг позвоночника.
Лечебная гимнастика способствует разработке сочленений грудной клетки, восстановлению всех движений головы, туловища в полном объеме, а также помогает укрепить мышечный каркас вокруг позвоночного столба. Упражнения позволяют добиться улучшения периферического кровообращения в зоне патологии и остановки дистрофических процессов.
Физиотерапия – микротоки, ультразвук, лазеролечение и другие – оказывают глубокое прогревающее действие и дают отличный биостимулирующий эффект. Все локальные методики при вертеброгенной кардиалгии применяются в виде длительных курсов, которые продолжаются и после затихания боли. Спустя некоторое время после окончания курса, его необходимо повторять с перерывами несколько раз.
Лучшие таблетки от боли в сердце



Если боль тупая, возникает периодически, хорошо снимается препаратами, – необходимо немедленно записаться к врачу и пройти обследование, выявить причину боли. Только врач, после установления точного диагноза, может подобрать необходимые таблетки от боли в сердце, которые нужно принимать постоянно или при возникновении дискомфорта, болезненных ощущений.
Сложно однозначно выделить лучшие таблетки от боли в сердце, так как причин для возникновения этого симптома очень много. Из средств неотложной помощи отдельно стоит выделить нитраты (нитрогрицерин), который принимают для купирования острой боли за грудиной при приступе стенокардии. Если острая боль после нитроглицерина и при создании полного покоя не проходит, дискомфорт в области груди не исчезает, а только усиливается, снижается давление, проступает холодный пот, нужно немедленно вызывать скорую помощь.
Если таблетки помогают и болевой синдром устраняется, но периодически боли возникают снова, нужна запись к терапевту, неврологу или кардиологу (в зависимости от предполагаемой причины), и проведение полного обследования с установлением диагноза и последующим назначением схемы лечения. Это поможет предотвратить рецидивы болевых приступов и предотвратит прогрессирование самой болезни, которая вызывает боль.
Выбор препаратов зависит от причины, особенностей организма пациента, возраста и диагноза. Применяют разные группы препаратов, которые устраняют боль непосредственно, влияя на рецепторы (анальгетики), или за счет определенных механизмов (снятия спазма, усиления метаболизма и т.д.).
Рейтинг топ-5 по версии КП
1. Валидол

Препарат выпускается в форме таблеток и капсул, продается в аптеках без рецепта врача, известен много лет и доказал свою эффективность в устранении болевых ощущений в области сердца. Основное действующее вещество – раствор левоментола в ментил изовалерате.
Показан при боли, типичной для панических атак, которая сопровождается разнообразными жалобами – потливостью, недомоганием, нехваткой воздуха, паникой. Валидол применяют при боли, меняющей локализацию, длительность и тяжесть, не связанную с тяжелыми физическими нагрузками, которая сопровождается ощущением покалывания в груди, головной болью и усилением частоты сокращений сердца. Общее состояние, давление на фоне таких приступов обычно относительно нормальное.
Валидол не нужно запивать, таблетку или капсулу помещают под язык и медленно рассасывают.
- снимает спазм сосудов стрессового характера;
- устраняет болевые ощущения при переутомлении;
- боли при ВСД;
- сосудистые спазмы, связанные с гормональными колебаниями (например, при климаксе);
- после интоксикации алкоголем, препаратами.
Обладает седативным эффектом, мягко расширяет сосуды, снимая спазм.
Практически не имеет противопоказаний, с осторожностью назначают беременным, кормящим и людям с сахарным диабетом. Запрещен при вождении автомобиля из-за седативного эффекта. При длительном приеме возможна тошнота, головокружение, заложенность носа и слезотечение. Они проходят после отмены препарата.
2. Нитроглицерин

Выпускается в форме таблеток, капсул под язык, спрея, раствора для инъекционного введения. Отпускается без рецепта врача. Основное действующее вещество – нитроглицерин, относится к группе нитратов, периферических вазодилататоров (средства, расширяющие сосуды). Один из первых и используемых по сей день средств, устраняющих приступ загрудинной боли (стенокардия).
Препараты группы нитратов, включая нитроглицерин:
- быстро и активно расширяют стенки сосудов, устраняя спазм в коронарных артериях;
- улучшают приток крови к миокарду, улучшая его питание;
- снимают боль за грудиной, связанную со спазмом.
Действуют быстро, как только попадают в кровоток, эффект длится достаточно длительно. Для того, что бы нитроглицерин как можно скорее всосался в кровь, его принимают под язык. Действие возникает в течение 3 — 5 минут, если необходимо, после полного растворения можно принять дополнительную таблетку.
Важно! Запрещено принимать более 3 таблеток подряд с интервалом в 5 — 10 минут. Если боль не копируется, нужен вызов скорой помощи. Вероятен тромбоз артерий миокарда и инфаркт.
Запрещено использовать сразу несколько таблеток. Препарат снижает давление, поэтому на фоне его приема возможна тошнота и головная боль. Зачастую его комбинируют с валидолом, чтобы устранить стрессовые реакции.
Противопоказан при гипотонии, шоке, остром инфаркте с выраженным падением давления, отеке легких, глаукоме, повышении внутричерепного давления, аллергии к нитратам. Из побочных эффектов возможна сыпь на коже, тошнота, головокружения.