Неоднородный эндометрий причины возникновения структура что значит
Аденомиоз
Среди специалистов нет единого мнения о трактовке термина «аденомиоз». Одни считают его формой эндометриоза, другие – его начальной стадией, третьи – самостоятельным заболеванием. Как бы то ни было, аденомиоз характеризуется прорастанием эндометрия в мышечный слой матки.
Что такое аденомиоз?
Матка – мышечный орган, состоящий из трех слоев:
- Слизистая оболочка (эндометрий), расположенная со стороны маточной полости. Это гормонозависимый слой: его толщина и функции меняются под влиянием эстрогенов.
- Мышечный слой (миометрий).
- Серозная оболочка (периметрий), которая находится со стороны брюшной полости.
Эндометрий уникален тем, что способен отторгаться маткой во время менструации и снова восстанавливаться. При аденомиозе ткань, аналогичная эндометрию, проникает в мышечный слой, что приводит к развитию дегенеративных и воспалительных процессов. Выделяют несколько форм заболевания:
- Очаговая: отдельные участки в миометрии. Чаще всего болезнь диагностируется в предменопаузе (45-50 лет).
- Диффузная: разрастание патологической ткани по всему мышечному слою.
- Узловая: формирование в мышечном слое узлов из патологической ткани, заполненных коричневой жидкостью или менструальной кровью.
В зависимости от степени поражения определяют несколько стадий заболевания:
- Очаги дорастают до подслизистого слоя.
- Патология достигает центра мышечного слоя.
- Ткань проникает через весь миометрий.
- Поражается серозный слой, эндометрий выходит за пределы миометрия.
Несколько фактов об аденомиозе:
- Болезнь занимает третье место по распространенности среди всех гинекологических заболеваний.
- Распространенность составляет 12-40%.
- Наиболее часто заболевание диагностируется у молодых женщин, а также после поздних (37-40 лет) родов.
Причины возникновения
Точные причины аденомиоза не сформулированы; специалисты сходятся лишь во мнении, что опухоль имеет гормонозависимый характер. Выделяют несколько факторов, которые способствуют развитию заболевания:
- наследственная предрасположенность;
- гормональные дисфункции по причине раннего или позднего полового созревания, несвоевременного начала половой жизни, длительного приема гормональных контрацептивов;
- травмы эндометрия при хирургических операциях, абортах;
- сложные или множественные роды;
- ожирение;
- частые и длительные стрессы.
Существует также эмбриональная теория, согласно которой болезнь развивается из-за нарушений внутриутробного развития, однако однозначных подтверждений она не имеет.
Симптомы заболевания
Симптомы аденомиоза не являются специфическими. Тем не менее, выделяют некоторые признаки, которые позволяют заподозрить заболевание:
- Боли внизу живота до, во время, сразу после менструации. Их появление обусловлено тем, что клетки эндометрия, проникнув в мышечный слой, продолжают функционировать в соответствии с менструальным циклом, и отторгаются, что приводит к скоплению крови в миометрии и сдавливанию нервных окончаний.
- Изменения менструального цикла из-за повышенной секреции экстрогена и недостатка прогестерона. Менструации обычно длительные, обильные, с межменструальными кровотечениями и тяжелым предменструальным синдромом.
- Анемия, обусловленная обильными кровотечениями. Ее следствием становятся общая слабость, утомляемость, головокружения, ломкость ногтей, учащенное сердцебиение.
- Нарушение репродуктивной функции из-за гормонального дисбаланса, спаек, изменений в структуре эндометрия. Проявляется невозможностью забеременеть, невынашиванием, тяжелыми родами.
В некоторых случаях (около 30%) болезнь на начальных стадиях протекает бессимптомно. Особенно ярко признаки аденомиоза проявляются при узловой форме.
Осложнения
Болезнь, оставленная без лечения, приводит к серьезным осложнениям:
- Анемия, недостаток кислорода в тканях. Появление признаков гипоксии сердца и мозга (сердцебиение, одышка, ухудшение внимания и памяти, потери сознания).
- Бесплодие из-за нарушения овуляции, отсутствия фазы секреции в эндометрии, сложностей с имплантацией оплодотворенной яйцеклетки.
- В редких случаях патологические ткани эндометрия перерождаются в злокачественную опухоль.
- Увеличивается риск рака шейки матки, поскольку разрастающийся эндометрий провоцирует появление гиперпластических тканей.
Диагностика заболевания
Для правильной постановки диагноза необходимо тщательное медицинское обследование, пройти которое можно в клинике Репромед. Оно включает:
- Гинекологический осмотр со сбором анамнеза.
- УЗИ органов малого таза. Предположить наличие аденомиоза позволяет увеличение матки, наличие анэхогенных включений и зон повышенной эхогенности и другие признаки.
- МРТ, позволяющая замерить толщину маточных стенок, оценить глубину очагов аденомиоза, определить форму заболевания.
- Гистероскопия выявляет локализацию и степень распространенности очагов.
- Биопсия для проведения микроскопического исследования иссеченного кусочка патологической ткани.
- Гистеросальпингография с контрастным веществом.
Необходимости сразу во всех этих обследованиях в большинстве случаев нет. На основе анамнеза, данных, полученных во время гинекологического осмотра, и лабораторных анализов крови врач составит индивидуальный перечень диагностических процедур.
Лечение аденомиоза
Выбирая методы лечения, специалисты ориентируются на степень и форму заболевания, возраст женщины и ее желание иметь детей, выраженность симптомов, наличие других гинекологических и общих заболеваний.
Консервативное лечение
На I стадии аденомиоза целесообразно использовать медикаментозный метод лечения для коррекции гормонального фона и предотвращения разрастания патологической ткани. Назначаются следующие препараты:
- Прогестагены – стимулируют образование нормального эндометрия, препятствуют его гиперплазии и нейтрализуют разрастания.
- Андрогены – подавляют выработку женских половых гормонов, истончают эндометрий и уменьшают очаги аденомиоза.
- КОК – подавляют синтез эстрадиола яичниками и предотвращают распространение патологических очагов.
- Аналоги гонадотропин-рилизинг гормона – снижают уровень эстрогена, подавляют овуляцию.
- Иммуномодуляторы – укрепляют иммунитет, минимизируют побочные эффекты гормональных препаратов.
- Обезболивающие, противовоспалительные препараты.
Хирургическое лечение
Оперативные вмешательства показаны при III-IV стадиях заболевания, если планируется беременность и присутствуют другие гинекологические недуги (чаще всего миома). Специалисты клиники Репромед в Челябинске проводят органосохраняющие лапароскопические операции на современном оборудовании:
- Коагуляция – процедура разрушения участков аденомиоза электрическим током или лазером, которая проводится при очаговой форме заболевания, если отмечается его нечувствительность к гормональному лечению.
- Абляция – удаление эндометрия с помощью лазера, электроскальпеля, радиочастотных волн, жидкого азота.
- ФУЗ-абляция – разрушение очагов дистанционно с помощью фиксированного ультразвука.
- Эмболизация – закупорка маточных артерий специальным веществом для прекращения кровоснабжения пораженного участка и его последующей гибели.
Лечение, начатое своевременно, позволяет добиться длительной ремиссии заболевания, во время которой женщина может забеременеть и выносить ребенка. При отсутствии лечения очаги аденомиоза разрастутся, кровотечения усилятся, и единственным методом лечения болезни будет гистерэктомия – удаление матки.
Узловой эндометриоз стенки ректосигмоидного отдела толстой кишки
Анамнез: Пациентка Д., 50 лет, обратилась к гинекологу для прохождения очередного ежегодного осмотра. Жалоб не предъявляла. Менопауза (операционная) с 2002 г. Гинекологические заболевания и операции: множественная миома матки с 1995г. Эктопия шейки матки – криокоагуляция в 1995 г. В 2002 г. произведена лапароскопическая надвлагалищная ампутация матки без придатков, секторальная резекция правой молочной железы (гистологически – множественные узлы тела матки имели строение фибромиом с гиалинозом стромы).
При ультразвуковом траисабдоминальном, трансвагиналыюм исследовании (рис. 1): культя шейки матки 46 x 37 x 40 мм, структура с мелкими кистами эндоцервикса. Слизистая цервикального канала в виде гиперэхогенной полоски. Правый яичник: 28 x 18 мм, в типичном месте, контур ровный, четкий, структура с фолликулом 10 мм в диаметре. Левый яичник: 26 x 15 мм, в типичном месте, контур ровный, четкий, структура с мелкими фолликулами. В малом тазу определяется объемное солидное образование с четкими бугристыми контурами неоднородного ячеистого строения, размером 29 x 20 x 22 мм, с признаками гиперваскуляризации. Складывается впечатление, что данное образование связано со стенкой прямой кишки и имеет внутрипросветный рост. Свободная жидкость в полости малого таза не определяется.
Заключение: данных за гинекологическое заболевание не выявлено. Объемное образование в области малого таза, связанное с прямой кишкой.

При эндоскопическом исследовании (колоноскопия) (рис. 2): слизистая оболочка сигмовидной кишки серо-розовая, сосудистый рисунок усилен, складки эластичные, сглажены. Сигмовидная кишка длинная и петлистая. Видимые участки слизистой оболочки прямой кишки серо-розовые, блестящие, сосудистый рисунок усилен. На глубине 15 – 17 см от ануса расположена опухоль, на 1/2 закрывающая просвет кишки, состоящая из двух шаровидных образований на широком основании размером до 2,0 см в диаметре. Слизистая опухоли гиперемирована, гладкая, блестящая. При биопсии (3 кус.) – ригидности нет, кровоточивость повышена. Тонус левых отделов ободочной кишки снижен.
Заключение: Опухоль прямой кишки (с-r?). Долихосигма. Гипомоторная дискнезия левых отделов ободочной кишки.

При цитологическом исследовании (рис. 3 а, б): на фоне бесструктурных оксифильных масс обнаружены отдельные скопления умеренно дистрофированно железистого эпителия и значительное количество неэпителиальных, преимущественно веретенообразных, нерезко полиморфных клеток. Митозы не обнаружены.
Заключение: неэпителиальное веретеноклеточное образование, без четких признаков злокачественности.
3а
3б
Гистологическое исследование (рис. 4 а, б) не противоречило данным цитологии. Заключение: мезенхимальная опухоль (лейомиома? ГИСТ?). Для уточнения характера патологических изменений рекомендовано иммуногистохимическое исследование.
4а
4б
При мультисрезовой компьютерной томографии (рис. 5 а, б, в, г), выполненной по стандартной методике (с болюсным внутривенным и пероральным контрастированием), на уровне задненижних отделов прямой кишки определяется объемное образование изо-, гиподенсивной плотности, без четких контуров, размерами около 29 x 25 x 24 мм, деформирующее ее просвет. На фоне контрастирования создается впечатление многокамерности данного образования, состоящего из нескольких (2 – 3-х) шаровидных камер, умеренно накапливающих контрастное вещество по периферии. Окружающая клетчатка не изменена. Лимфатические узлы не увеличены. Культя матка с ровными контурами, на фоне контрастирования — неоднородной структуры. По периферии культи – включения высокоплотного шовного материала. Мочевой пузырь без особенностей.
Заключение: КТ-признаки объемного образования в проекции задненижних отделов прямой кишки, неясного генеза – рекомендовано проведение МРТ.
5а 
5б 
5в
5г 
При МРТ органов малого таза (рис. 6 а, б): в просвете прямой кишки в области ректосигмоидного перехода визуализируется объёмное образование с крупнобугристыми контурами размерами до 26 x 19 x 25 мм, MP-сигнал от него неоднороден, гиперинтенсивен на Т2ВИ с наличием очага гиперинтенсивного МР-сигнала на Т1ВИ до 4 мм в центре образования. Параректальная клетчатка не инфильтрирована. Мочевой пузырь равномерно заполнен, содержимое его однородное. Стенка мочевого пузыря не утолщена. Матка оперативно удалена, визуализируется культя шейки матки. Визуализируются множественные Наботовы кисты. Форма, размеры и структура яичников соответствуют фазе менструального цикла, в левом визуализируются фолликулы. В позадиматочном пространстве свободная жидкость не выявляется. Сосуды малого таза обычно расположены, их калибр в пределах нормы. Лимфатические узлы не увеличены.
Заключение: MP-картина объёмного образования прямой кишки.
6а 
6б 
Выполнена маммография.
Заключение: средней степени выраженности диффузная двухсторонняя и пальпируемая узловая правосторонняя мастопатия в оперированной молочной железе с кистозным компонентом без динамики от 2011 г.
По результатам проведенного обследования – местнораспространенный процесс. Данных за отдаленное метастазирование не получено. Пациентка направлена в специализированный стационар для дообследования и оперативного лечения. В 62 МГОБ выполнена передняя резекция прямой кишки, гистологическое исследование удаленной опухоли (рис. 7): изъязвленный узловой эндометриоз в мышечной оболочке стенке ректосигмоидного отдела толстой кишки. В 9 регионарных лимфатических узлах опухолевого роста не обнаружено.
7
Интерес представленного случая. Эндометриоз – гормонозависимое заболевание женщин репродуктивного возраста (на постменопаузу приходится около 5 %), при котором клетки эндометрия разрастаются за пределами внутреннего слоя стенки матки, в т.ч. экстрагенитально (кишечник, брыжейка, сальник, мочевой пузырь, пупок, паховый канал, легкие, послеоперационные рубцы конечности и др. участки тела). Причины возникновения заболевания точно не установлены. Эндометроидные клетки отличаются от типично расположенного эндометрия, имеют более агрессивный рост. Возможно озлокачествление эндометриоза. При поражении прямой кишки, чаще всего локализуется в месте перехода сигмовидной кишки в прямую и в передней стенке верхнеампулярного отдела прямой кишки в сочетании с эндометриозом ректовагинальной перегородки. По мере вовлечения в процесс стенки кишки развивается упорный хронический колит с клиническими проявлениями, связанными с менструальным циклом. В период угасания яичников диагноз заболевания не устанавливается ни клинически, ни гистологически, что чревато опасностью затяжного осложненного течения, в т.ч. малигнизации.
КЛИНИЧЕСКИЙ СЛУЧАЙ ПРЕДСТАВЛЕН
Алексахиной Татьяной Юрьевной, кандидатом медицинских наук, заведующей отделением рентгеновской компьютерной томографии поликлиники ОАО «Газпром».
Адрес: г. Москва, ул. Наметкина, 16.
Тел. +7 (495)719-52-40.
Аденомиоз – разрастание эндометрия матки
Заболевание чаще встречается в детородном возрасте (25-30 лет), однако, с симптомами аденомиоза могут быть знакомы и девушки-подростки, и женщины в климаксе. Каковы причины и признаки аденомиоза матки, как вылечить заболевание?
Особенности и причины
Матка состоит из трех слоев:
- внутренней слизистой оболочки – эндометрия;
- промежуточного (разделительного слоя);
- мышечной ткани.
Аденомиоз матки – это прорастание клеток эндометрия вглубь промежуточного и мышечного слоя. В месте прорастания образуются воспаленные узлы. Патология опасна появлением опухолевых образований на месте очагов воспалений и затрудняет, а иногда и препятствует вынашиванию беременности.
Различают три типа аденомиоза:
- диффузный – прирост эндометрия происходит по всей площади внутренней поверхности матки;
- очаговый – есть заметные скопления клеток;
- узловой – образуются многочисленные узелки, внешне похожие на проявление миомы матки.
Точные причины появления патологии не установлены, но есть факторы, которые усиливают риск столкнуться с аденомиозом матки:
- манипуляции на матке – аборты, операции, кесарево сечение;
- воспаления матки (эндометриты);
- применение внутриматочной спирали;
- нарушения во время внутриутробного развития;
- гормональные сбои, прием гормональных лекарств;
- стрессы, снижение иммунитета;
- тяжелые физические нагрузки.
Симптомы аденомиоза матки:
Они меняются в зависимости от стадии заболевания. Различают:
- Первую стадию – начало прорастания эндометрия в промежуточный слой.
- Вторую – эндометрий распространился до половины мышечного слоя.
- Третью – мышечный слой поражен больше, чем на 50%.
- Четвертая – эндометрий прорастает сквозь матку в брюшную полость.
Начало заболевания протекает в половине случаев бессимптомно, симптомы проявляются по мере прогрессирования патологии. Признаками аденомиоза матки служат:
- болезненные, затяжные менструации;
- кровянистые выделения между ними;
- нарушения цикла;
- боли (усиливаются при половом акте);
- деформация матки, вздутие живота на 4-й стадии.
Как лечить аденомиоз матки?
Ответ на этот вопрос даст гинеколог после постановки диагноза и определения стадии патологии. Важно отличить аденомиоз от эндометриоза и миомы матки. Эти заболевания хоть и похожи, но отличаются между собой и требуют разного подхода.
Диагностировать болезнь можно на гинекологическом осмотре с кольпоскопией. Чтобы понять, как лечить аденомиоз и его стадию, проводятся:
- лабораторные исследования – анализы крови (клинический, биохимический, на гормоны), мазок (на флору и цитологию);
- инструментальные исследования – УЗИ (матка выглядит шарообразной, неравномерно увеличенной, видны кистозные образования), гистероскопия, МРТ.
Для лечения аденомиоза применяются:
- медикаментозная терапия – гормональные, обезболивающие, противовоспалительные, иммуномодулирующие препараты;
- физиотерапия – закупорка, прижигание сосудов, абляция;
- хирургическое удаление патологических узлов или матки (крайняя мера).
Успешное лечение аденомиоза матки на ранних стадиях возможно консервативными методами. Залог здоровья – своевременное обращение к врачу и ежегодные профилактические осмотры гинеколога.
Неоднородная структура эндометрия: норма или патология
Репродуктивное здоровье женщин зависит от состояния эндометрия. Этим термином принято называть ткань, покрывающую внутренний слой матки. На протяжении всего менструального цикла наблюдаются изменения слизистой, и во многих случаях это считается физиологической нормой. Но возможны и патологические структурные нарушения, когда неоднородный эндометрий является признаком отклонений в организме. Чаще всего это происходит под влиянием гормональных расстройств и воспалительных процессов.

Характеристика
В женской половой сфере эндометрий играет особую роль. Для успешной имплантации эмбриона и нормального развития зародыша внутренний слой детородного органа должен обладать достаточной зрелостью и соответствующей структурой.
Благодаря маточным изменениям, женский организм готовится к возможному оплодотворению. Неоднородная структура эндометрия и разная толщина внутреннего слоя в определенных фазах цикла создают комфортные условия для зачатия.
Слизистая оболочка очень чувствительна к гормональному фону. Именно эта особенность отражается на размерах эндометрия. Сразу после месячных ткань утолщается, что способствует успешному прикреплению яйцеклетки к ворсинкам внутреннего слоя матки. Эмбрион получает необходимое для роста количество молекул кислорода и питательных элементов. Если беременность не наступает, функциональный слой ткани отторгается и выходит с кровью. У женщины начинаются месячные, а оставшийся базальный слой восстанавливается к наступлению следующего менструального цикла.
Для физиологически нормального процесса характерно изменение толщины внутреннего слоя матки только в определенные фазы цикла. Если происходит сбой, а врач диагностирует несвоевременные структурные нарушения, возможны диффузные изменения слизистой.
Патологическое разрастание эпителиальных клеток и желез по всей маточной поверхности приводит к врастанию эндометрия в соседний мышечный слой (миометрий). Подобные состояния необходимо корректировать на начальной стадии, иначе у женщины могут возникнуть проблемы с зачатием.
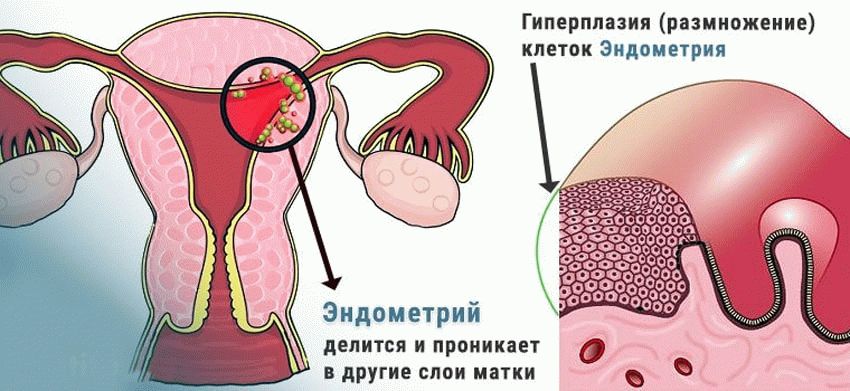
Диффузные изменения миометрия — одна из наиболее частых гинекологических проблем, но это далеко не единственная причина нарушения структуры эндометрия. Прежде чем разобраться с аномальными состояниями, обозначим ситуации, когда можно не опасаться за свое здоровье.
Нормативные показатели
Атипичная структура слизистой матки может быть врожденной, но такие случаи выявляются редко. Нормальная неоднородность структуры эндометрия диагностируется:
- Эндометрий во время беременности. При вынашивании ребенка в организме женщины доминирует прогестерон, провоцирующий разрастание эндометрия. Уровень гормона повышается постепенно и к моменту родов достигает максимума.
- В климактерическом периоде. С возрастом и приближением менопаузы строение эндометрия меняется. Функциональный слой постепенно истончается, при наступлении климакса остается только базальный. Ткань имеет однородную структуру и в норме составляет 5–6 мм.
- Конкретные фазы менструального цикла. У здоровой женщины в первые дни месячных толщина слизистой составляет 5–8 мм. Примерно на 3-й день эндометрий преобразуется и приобретает хорошую эхогенность. В этот период размер поверхностной ткани варьируется от 3 до 5 мм. К концу менструации внутренний слой матки увеличивается, уплотняется и достигает толщины 7–9 мм. На 8-е сутки размеры слизистой составляют 8–10 мм.
Развитие эндометрия на протяжении цикла позволяет выявить наличие тяжелых нарушений в работе организма. Толщина должна меняться в пределах от 5 до 17 мм. Если изменения при УЗИ не выявляются, назначают лечение. В терапии нуждаются и женщины, у которых состояние слизистой матки не соответствует нормам конкретной фазы.
Преобразования, связанные с потерей однородности эндометрия при климаксе и беременности, не доставляют дискомфорта и не лечатся. Это нормальные состояния, но не стоит исключать врачебное наблюдения и профилактические мероприятия. В любой момент ситуация может измениться, а выявить нарушение кровоснабжения и другие отклонения возможно только при регулярных УЗИ.

Причины отклонений
Главной причиной неоднородности эндометрия являются гормональные нарушения. Во время месячных активность проявляет прогестерон. Под его влиянием внутренний слой матки в несколько раз увеличивается и обновляется. Эстрогену принадлежит другая роль. Этот гормон препятствует разрастанию слизистых тканей. При сбалансированном, здоровом гормональном фоне плотность, толщина и структура эндометрия соответствуют показателям нормы. Если какой-то из гормонов начинает преобладать, отмечается сбой, вероятность появления и прогрессирования болезней половой системы увеличивается.
Среди других причин, провоцирующих отклонения в структуре внутреннего слоя, можно выделить:
- нарушения кровоснабжения слизистой;
- выскабливания, аборты, эндоскопические операции;
- гипоплазию (недоразвитость) и миому матки;
- длительный прием антибиотиков.
В случаях, когда неоднородность эндометрия не является физиологически временным явлением, врачи оценивают состояние как патологическое. Окончательное заключение делается только после УЗИ.
Патологические состояния
Нарушение структуры и толщины слизистой матки может быть спровоцировано такими заболеваниями, как:
- субмукозная миома (доброкачественное новообразование);
- аденомиоз (клеточное разрастание в мышечном слое матки);
- полипы и кистозные образования;
- эндометриоз и эндометрит;
- гиперплазия (структурная деформация и патологический рост желез функционального слоя);
- злокачественные опухоли.

Воспаленный неравномерный эндометрий негативно отражается на самочувствии и здоровье женщин. Многие из обозначенных патологий препятствуют нормальному зачатию и течению беременности. Онкологические заболевания могут быть опасны для жизни и требуют незамедлительного лечения.
Симптоматика
Неоднородному состоянию эндометрия, как любому заболеванию, свойственны симптоматические проявления. Их немного и большинство неспецифичны. Боли в животе, нет месячных, слабость — все это общие симптомы, которые характеризуют самые разные патологии полости матки, включая неоднородность ее слизистой.
На начальных стадиях признаки появляются редко. Изменения в структуре слизистых тканей клинически могут не проявляться, но по мере прогрессирования патологии симптомы становятся ощутимыми и заметными. Обычно женщину беспокоят острые боли при месячных и регулярные сбои менструального цикла.
Интенсивность и выраженность симптомов зависят от причинного фактора, спровоцировавшего неоднородность эндометрия.
Исследования и диагностика
При обычном осмотре состояние эндометрия определить сложно. Патологические изменения обнаруживаются при ультразвуковом исследовании, которое делают после месячных. Детальный анализ позволяет установить плотность, толщину и строение эндометрия. Во время исследования врач изучает эхогенность структуры слизистой матки, может выявить новообразования и другие проблемы, влияющие на репродуктивные функции.
Кроме локального УЗИ врач может назначить выскабливание. При обнаруженном утолщении и структурной неоднородности данный вид хирургического вмешательства применяется для лечения и диагностики.

Кроме того, для более полного и детального анализа к диагностическому обследованию могут быть привлечены специалисты разного профиля. Это связано с тем, что причиной многих гинекологических заболеваний являются нарушения других систем и органов.
Профилактические мероприятия
Для того чтобы предотвратить развитие неоднородности слизистой ткани матки, гинекологи рекомендуют быть внимательнее к своему здоровью. Не игнорируйте болезненные симптомы, задержки месячных, сбои цикла и другие тревожные симптомы. Позднее обращение к врачу может стать причиной обильных кровотечений, разрыва эндометрия, бесплодия и других осложнений.
Очень важно своевременно сдавать анализы, проходить ультразвуковые исследования и ответственно относиться к приему назначенных препаратов для восстановления эндометрия. Эти рекомендации относятся к женщинам любого возраста. Регулярные визиты к врачу и профессиональная диагностика снижают вероятность развития патологических нарушений, а в случаях выявленных отклонений позволяют справиться с заболеванием быстрее и без серьезных осложнений.
Патология эндометрия – что это такое?
Патология эндометрия — часто встречаемое патологическое состояние в практике гинеколога. Но что это такое? Что делать и как быть, если услышали такой диагноз на приеме у гинеколога? Давайте разбираться!
Стенка матки состоит из трех слоев: серозного, мышечного и слизистого. Так вот слизистый слой, который выстилает полость матки, и называется эндометрием. Эндометрий в свою очередь состоит из базального и функционального слоев. Толщина первого слоя всегда одинаковая, он имеет постоянную структуру. А в функциональном слое под действием гормонов постоянно происходят изменения, благодаря которым у женщин ежемесячно возникает менструация.
Патология эндометрия – это чрезмерное разрастание клеток эндометрия, а гиперплазия эндометрия, полип эндометрия – это в свою очередь частные случаи от такого собирательного диагноза, как патология эндометрия.
Как же проявляется данная патология
Нарушениями менструального цикла: изменением характера менструаций (стали более длительными и/или обильными), задержки менструации, мажущие выделения после окончания менстурации.
У женщин более старшего возраста после прекращения менструаций могут наблюдаться однократные или повторяющиеся скудные кровянистые выделения из матки.
Боли встречаются нечасто, при развитии некротических процессов и воспаления.
А чаще всего, особенно в молодом возрасте, патология эндометрия протекает бессимптомно и выявляется при проведении ультразвукового исследования.
Причины патологии эндометрия чаще всего эндокринно-метаболические. То есть, с одной стороны, это гормональный дисбаланс, а с другой – нарушение обмена веществ. Например:
- поликистоз яичников
- стресс
- нарушение менструального цикла
- повышенная продукция пролактина
- опухоль передней доли гипофиза
- гиперандрогения (повышенное выработка андрогенов надпочечниками или яичниками)
- ожирение
- заболевания печени
- нарушение функции щитовидной железы
- неправильный приём гормональных контрацептивов и заместительно-гормональной терапии
- изменения в организме связанные с возрастной перестройкой яичников, такие ка становление менструального цикла у девочек и угасание функции яичников в зрелом возрасте
Первый этап: осмотр гинеколога. Не следует игнорировать этот этап, так как именно гинеколог выслушает ваши жалобы, проведет осмотр и определит дальнейшую тактику наблюдения и перечень необходимых обследований.
Второй этап: УЗИ органов малого таза. Когда женщина менструирует, то информативнее всего УЗИ проводить на 5-7 день менструального цикла, но все зависит от ситуации. И именно ваш гинеколог определит: необходимо сделать УЗИ в ближайшие дни или отложить исследование на 5-7 день цикла.
Третий этап: Раздельное диагностическое выскабливание полости матки или гистероскопия с раздельным диагностическим выскабливанием. Проводится после предварительного дообследования и необходимых консультаций, если есть сопутствующая патология. Гистероскопия – это один из методов обследования в гинекологии, c помощью которого врач осматривает внутреннюю поверхность матки. Чаще всего гистеросокопию выполняют при полипах эндометрия, чтобы уточнить локализацию и провести ревизию после удаления полипа.
Данный этап необходим, чтобы понять какова же гистология – какие клетки по строению в измененном эндометрии. От гистологического ответа будет зависит дальнейшая тактика вашего врача-гинеколога.
Иногда можно обойтись и без выскабливания полости матки. В таком случае врач назначает гормональную терапию и смотрит в динамике УЗИ, есть ли эффект от проводимой терапии. Но только гинеколог может определить, какую тактику избрать именно для вас, поэтому своевременное обращение к врачу — залог успеха.
После получения результатов гистологического исследования врач определяет нужно вам принимать какие-то препараты или достаточно будет просто наблюдения в динамике. Чаще всего УЗИ-контроль проводят через 3 и 6 месяцев, но иногда сроки проведения УЗИ могут изменяться. При отсутствии патологии на УЗИ через 3 и 6 месяцев дальнейший контроль можно проводить 1 раз в год.
Внутренний эндометриоз (аденомиоз)
Эндометриоз матки представляет собой доброкачественный патологический процесс, характеризующийся появлением в миометрии эпителиальных (железистых) и стромальных элементов эндометриального происхождения. Различают три степени распространения эндометриоза матки, а также его очаговую, кистозную и узловую формы. При очаговой и узловой формах патологические изменения могут отмечаться в любых отделах матки. Основное отличие этих форм эндометриоза от миоматозных узлов состоит в том, что периферические границы очага эндометриоза нечеткие, а при миоматозном узле − четкие и ровные в связи с наличием капсулы.
При диагностике эндометриоза чаще всего (до 80% случаев) выявляют его диффузную форму, диффузно-узловые формы процесса обнаруживают гораздо реже (до 10%). На эндометриоз с очагами в миометрии приходится не более 7% случаев. Узловая форма эндометриоза матки, проявляющаяся изолированным расположением крупных узлов, составляет не более 3% случаев. При наличии эндометриоидных кист в миометрии отмечается изменение их размеров в зависимости от фазы цикла. Изолированную форму эндометриоза матки выявляют не более чем у половины пациенток. Чаще всего эндометриоз матки сочетается с эндометриозом ректовагинального пространства и эндометриоидными кистами яичников.
В настоящее время для диагностики внутреннего эндометриоза в основном используют эхографию. При подозрении на внутренний эндометриоз УЗИ следует проводить во вторую фазу менструального цикла, предпочтительно за несколько дней до начала менструации. При этом наибольшее внимание, особенно для диагностики начальных проявлений эндометриоза, необходимо обращать на состояние базального слоя эндометрия. Для выявления внутреннего эндометриоза следует использовать только влагалищную эхографию и проводить до и после менструации.
Выполненные исследования позволили выявить следующие наиболее характерные признаки I степени распространенности эндометриоза матки:
- образование небольших (диаметром около 1 мм) анэхогенных трубчатых структур, идущих от эндометрия по направлению к миометрию; появление в области базального слоя эндометрия небольших гипо-и анэхогенных включений круглой или овальной формы диаметром около 1–2 мм;
- неравномерность толщины базального слоя эндометрия;
- зазубренность или изрезанность базального слоя эндометрия;
- выявление «откусанности» или локальных дефектов эндометрия;
- появление в миометрии, непосредственно примыкающем к полости матки, отдельных участков повышенной эхогенности толщиной до 3 мм. Толщина стенок матки у больных с аденомиозом I степени близка к норме.
Симптомы аденомиоза II степени распространенности, выявленные на сканограммах:
- увеличение толщины стенок матки, превышающее верхнюю границу нормы;
- утолщение одной стенки матки по сравнению с другой на 0,4 см и более;
- появление в миометрии, непосредственно примыкающем к полости матки, зоны повышенной неоднородной эхогенности различной толщины;
- появление в зоне повышенной эхогенности небольших округлых анэхогенных образований диаметром 2–5 мм, а также жидкостных полостей разной формы и размеров, содержащих мелкодисперсную взвесь (кровь), а иногда и плотные включения небольшой эхогенности (сгустки крови);
- ультразвуковые признаки, встречающиеся при I степени распространенности эндометриоза (они характерны также для всех других проявлений внутреннего эндометриоза). Толщина матки при аденомиозе II степени увеличена приблизительно у половины больных.
Симптомы аденомиоза III степени распространенности, выявленные на сканограммах:
- увеличение матки в основном переднезаднем размере;
- преимущественное увеличение толщины одной из стенок матки;
- появление в миометрии зоны повышенной неоднородной эхогенности, занимающей более половины толщины стенки матки;
- обнаружение в области эхогенной зоны анэхогенных включений диаметром 2–6 мм или жидкостных полостей разной формы и размеров, содержащих мелкодисперсную взвесь;
- появление в области патологического образования множественных близко расположенных полос средней и низкой эхогенности, ориентированных перпендикулярно к плоскости сканирования;
- выявление в области переднего фронта сканирования зоны повышенной эхогенности, а также анэхогенной зоны в области дальнего фронта;
- значительное уменьшение толщины эндометрия при обследовании, проведенном даже в конце второй половины менструального цикла. Толщина матки при аденомиозе III степени увеличена практически у всех пациенток.
При узловой и очаговой формах аденомиоза на сканограммах определяли следующие эхографические признаки:
- появление в стенке матки зоны повышенной эхогенности − круглой или овальной с ровными контурами при узловой форме и с неровными − при очаговой;
- небольшие (диаметром 2–6 мм) анэхогенные включения или кистозные полости, содержащие мелкодисперсную взвесь;
- повышенная эхогенность около переднего фронта образования и пониженная − около дальнего;
- выявление в патологическом очаге средней и низкой эхогенности близко расположенных полос, ориентированных перпендикулярно к плоскости сканирования, деформация срединного маточного эха при подслизистом расположении узла. Толщина матки при очаговой и узловой формах аденомиоза зависит от размеров патологического образования.
В целом использование указанных критериев позволяет установить аденомиоз I степени распространенности в 88,5% случаев, II степени − в 90%, III степени − в 96,2%, при очаговой форме − в 89,5%, при узловой − в 93,3% случаев. Представленные данные свидетельствуют, что эхография в настоящее время является наиболее информативным методом диагностики аденомиоза, несмотря на определенные сложности и известный субъективизм при интерпретации эхограмм.
Наибольшие трудности возникают при сочетании эндометриоза с множественными интерстициально расположенными миомами матки. В подобных случаях при эхографии не всегда представляется возможным установить или исключить рассматриваемую патологию. При выполнении КТ у больных очаговой формой аденомиоза обращает на себя внимание неоднородность структуры миометрия из-за наличия мелких очагов разной формы и низкой плотности, не имеющих четких границ с нормальной тканью миометрия. Вследствие неравномерного накопления контрастного вещества миометрием и эндометриоидными очагами миометрий имеет вид сот.
При диффузной форме аденомиоза матка увеличена, шаровидной формы, имеет нечеткие контуры и разную толщину передней и задней стенок.
При узловой форме аденомиоза матка увеличена из-за образований округлой формы и низкой плотности без четких границ в толще миометрия.
Узлы при аденомиозе в отличие от миомы матки не имеют псевдокапсулы, четких границ и сосудистых ветвей. КТ не является основным методом диагностики аденомиоза, кроме того, для его обнаружения необходимо проведение исследования с рентгеноконтрастным болюсным усилением.
Специфические признаки, характеризующие аденомиоз I степени, по данным МРТ следующие:
- неравномерное утолщение переходно-соединительной зоны (между эндо- и миометрием) более чем на 0,5–0,6 см;
- появление трубчатых структур размером до 0,2 см, тянущихся к миометрию (расположенных симметрично или асимметрично);
- неровные контуры переходно-соединительной зоны с эффектом «зазубренности»;
- неоднородная структура переходно-соединительной зоны;
- появление в переходно-соединительной зоне мелких (от 0,1–0,2 см) гетерогенных и кистозных включений (полостей), расположенных одиночно и группами;
- выявление в миометрии единичных мелких неравномерно расположенных очагов или зон неоднородной структуры, мелких кист, прилежащих к переходной зоне, без четких контуров, аналогичных эндометриоидной ткани.
При II степени распространения процесса, помимо всех признаков, характерных для аденомиоза I степени, отмечаются также:
- увеличение суммарного размера матки за счет переднезаднего размера;
- асимметричное утолщение одной стенки матки более чем на 0,5 см по сравнению с другой стенкой;
- утолщение переходно-соединительной зоны вследствие пенетрации базального слоя эндометрия на половину и более толщины стенки матки;
- повышение степени неоднородности структуры переходно-соединительной зоны с увеличением количества и размеров гетерогенных и кистозных включений;
- увеличение количества и протяженности очагов и кистозных полостей в миометрии в области переходносоединительной зоны с гетерогенным MP-сигналом, по MP-характеристикам аналогичным ткани базального слоя эндометрия;
- увеличение количества и размеров гетерогенных образований в миометрии и в зоне измененного MP-сигнала с формированием кистозных полостей размером 0,2 см и более, иногда с геморрагическим содержимым, находимых на всех уровнях биодеградации гемоглобина (выявляются на Т1-взвешенном изображении);
- снижение дифференциации маточной стенки.
При III степени распространения процесса к описанным выше признакам I и II стадий присоединяются: суммарное увеличение размеров матки:
- пенетрация эндометрия практически на всю толщу миометрия с образованием в нем патологических гетерогенных зон и очагов разного размера и формы;
- в зоне эндометриоидных гетеротопий миометрия отмечается усиление гетерогенности структуры с очагами и участками неоднородного MP-сигнала, формированием множественных мелких кистозных включений (от 0,2 см) и полостей разного диаметра с геморрагическим компонентом или признаками обызвествления сгустков крови.
При аденомиозе IV степени в патологический процесс вовлекается париетальная брюшина малого таза и соседних органов, формируется выраженный спаечный процесс. При этом на МРТ отмечают бугристые неровные контуры матки, ее деформацию из-за локально расположенных по поверхности эндометриоидных гетеротопий, представленных очагами МР-сигнала разной интенсивности:
- гипоинтенсивными неоднородными (аналогичны сигналу от эндометрия и переходно-соединительной зоны);
- кистозными полостями, имеющими повышенный MP-сигнал на Т2-взвешенных изображениях;
- полостями разного диаметра неоднородной структуры с геморрагическим компонентом.
Таким образом, полученные данные свидетельствуют о больших возможностях МРТ в диагностике аденомиоза; изученные особенности МР-проявлений разных форм аденомиоза позволяют достоверно диагностировать сам процесс и его распространенность. Чувствительность, специфичность и точность МРТ в диагностике аденомиоза не менее 95%.



