Причины повышения и понижения палочкоядерных нейтрофилов
Повышение нейтрофилов
«У вас повышены нейтрофилы!» — такое заключение врачи достаточно часто дают своим пациентам. Увеличение числа этих клеток, или нейтрофилез, и правда является типичной реакцией на многие заболевания. Кроме того, их повышение может наблюдаться и в норме. Какие же ситуации приводят к тому, что нейтрофилы в крови повышены?
Физиологические причины нейтрофилеза:
Впервые повышение нейтрофилов человек  переживает в возрасте, которого он не помнит. В период младенчества у всех людей наблюдается нейтрофильно-лимфоцитарный перекрест. Нейтрофилы и лимфоциты то повышаются, то понижаются относительно друг друга. В некоторые периоды нейтрофилы повышены у ребенка до 80% и более, хотя общепринятой нормой является меньшая величина.
переживает в возрасте, которого он не помнит. В период младенчества у всех людей наблюдается нейтрофильно-лимфоцитарный перекрест. Нейтрофилы и лимфоциты то повышаются, то понижаются относительно друг друга. В некоторые периоды нейтрофилы повышены у ребенка до 80% и более, хотя общепринятой нормой является меньшая величина.
Другие физиологические причины увеличения этих клеток в одинаковой степени характерны для детей и для взрослых. В частности, к этим причинам относится интенсивная физическая нагрузка: у человека, который много двигался, на протяжении нескольких часов после этого наблюдается высокий уровень нейтрофилов в крови.
Также колебания показателя в сторону повышения характерны для времени после приема пищи. Это одна из причин, по которым на сдачу общего анализа крови рекомендуют приходить натощак. В противном случае ложно завышенную величину нейтрофилов врачи могут ошибочно объяснить наличием у пациента каких-то заболеваний.
Инфекции:
У каждого человека хоть раз в жизни возникали гнойно-воспалительные процессы. Чаще всего мы наблюдали их в наиболее безобидной форме – в виде прыщей и гнойничков на коже, но это может быть и другой, более серьезный и тяжелый процесс.
 А знаете ли вы, что гной – это погибшие лейкоциты? И не просто лейкоциты, а те из них, которые обладают способностью к фагоцитозу: уничтожению, «пожиранию» вредоносных частиц. В борьбе с агрессором они гибнут и клетка за клеткой формируют очаг воспаления. В одной капельке гноя содержатся миллионы лейкоцитов, и главным образом это нейтрофилы. А бывают заболевания, когда в организме больных скапливается до нескольких десятков миллилитров, до литра гноя и даже более! Представляете, какие потери нейтрофилов несет организм?
А знаете ли вы, что гной – это погибшие лейкоциты? И не просто лейкоциты, а те из них, которые обладают способностью к фагоцитозу: уничтожению, «пожиранию» вредоносных частиц. В борьбе с агрессором они гибнут и клетка за клеткой формируют очаг воспаления. В одной капельке гноя содержатся миллионы лейкоцитов, и главным образом это нейтрофилы. А бывают заболевания, когда в организме больных скапливается до нескольких десятков миллилитров, до литра гноя и даже более! Представляете, какие потери нейтрофилов несет организм?
Но иммунитет себя в обиду не даст. В ответ на атаку микробов он воспроизведет и выделит в кровь новые лейкоциты, так что в целом их количество может даже возрасти сверх нормы, несмотря на то, что организм непрерывно производит гной. Так что нейтрофилез – это признак практически любого инфекционного заболевания, вызванного бактериями и грибками. Пневмония, ангина, абсцессы мягких тканей, гайморит… Перечисление может быть очень долгим, и во всех подобных случаях у любого пациента нейтрофилы в крови повышены.
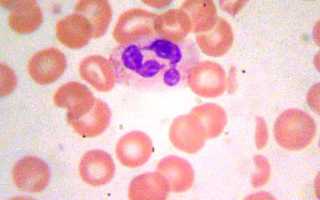
Если нейтрофилы повышены у ребенка или взрослого, и причина тому – инфекционный процесс, то их разные виды увеличиваются неодинаково. В анализах крови оценивают две основных разновидности нейтрофилов: палочкоядерные и сегментоядерные. При бактериальных и грибковых болезнях возрастают главным образом палочкоядерные нейтрофилы. Это молодые формы клеток, и увеличение их числа позволяет делать очевидные выводы о том, что костный мозг активно работает и интенсивно их производит.
По тому, насколько сильно повышены нейтрофилы у человека, можно судить о серьезности болезни. Если возрастание показателя не превышает двукратного, это обычно говорит о наличии явной инфекции. Но иногда бывает, что из-за нейтрофилов общее количество лейкоцитов повышается в 5-10 раз. Это может быть признаком очень серьезного состояния – заражения крови, или сепсиса.
Другие причины повышения нейтрофилов:
Сегментоядерные и палочкоядерные нейтрофилы могут повышаться не только в перечисленных ситуациях. Также они увеличиваются у пациентов после массивных кровотечений, на 5-7 сутки после перенесенного инфаркта или инсульта. Ожоги, опухоли, некоторые кожные болезни, лейкозы тоже могут быть причиной изменений в анализах. Некоторые генетические заболевания, приводящие к нарушению выработки лейкоцитов, редко, но тоже способны стать фактором, приводящим к нейтрофилезу.
Как видите, существует множество причин,  по которым происходит повышение количества нейтрофилов в организме. От подобных результатов анализа далеко не всегда можно отмахнуться, посчитав отклонения нормой. Кроме того, высокие нейтрофилы далеко не во всех случаях объясняются инфекционными болезнями, легко побеждаемыми при помощи антибиотиков. Они могут быть проявлением других, иногда достаточно серьезных и сложно излечиваемых состояний.
по которым происходит повышение количества нейтрофилов в организме. От подобных результатов анализа далеко не всегда можно отмахнуться, посчитав отклонения нормой. Кроме того, высокие нейтрофилы далеко не во всех случаях объясняются инфекционными болезнями, легко побеждаемыми при помощи антибиотиков. Они могут быть проявлением других, иногда достаточно серьезных и сложно излечиваемых состояний.
Поэтому при выявлении нейтрофилеза важно сразу же обратиться к специалисту, который поставит диагноз и назначит лечение. Это приведет к нормализации показатели нейтрофилов, а самое главное – поможет в ликвидации заболевания, которое вызвало нарушение их содержания в крови.
Рак тоже может вызывать повышение нейтрофилов
В дополнение к рекомендованной схеме терапии с разрешения врача можно применять препарат Трансфер Фактор. Это средство оказывает нормализующее действие на состояние иммунной системы, мобилизует ее, исправляет возникшие при ее работе ошибки. Прием препарата оказывает положительное действие на состояние больного человека и помогает укрепить иммунитет здоровым людям.
Причины повышения палочкоядерных нейтрофилов в крови
Содержание
- 1. Показатели нормы
- 2. Причины повышения ПЯ нейтрофилов
- 3. Диагностика и варианты лечения
- 4. Cписок препаратов и отзывы экспертов
- 5. Видеосюжет по теме
- 6. Читать комментарии
Что происходит внутри, если палочкоядерные нейтрофилы повышены? Какие могут быть причины, варианты диагностики и лечения, показатели нормы? Каждый из этих вопросов требует детального разъяснения, ведь правильная информированность пациента позволит ему вовремя отреагировать на изменения и начать лечение на раннем этапе развития заболевания.
Показатели нормы

Лейкоциты – это клетки крови, которые помогают организму защищаться от различных инфекционных или патологических заболеваний изнутри. Учитывая, что нейтрофилы – это один из самых больших отрядов лейкоцитов, их повышение сигнализирует врачу о развитии серьезных воспалительных процессов.
Нейтрофилы бывают зрелыми, они называются сегментоядерными, и незрелыми, или палочкоядерными.
Повышение палочкоядерных нейтрофилов можно увидеть при проведении клинического анализа крови на лейкоцитарную формулу.
Получая бланк исследования лейкоцитов, нейтрофилы будут указаны двумя значениями:
- Процентное содержание относительно общего количества всех лейкоцитов – NE % .
- Абсолютное число клеток, указанное в 10 в 9 степени/л крови.
Анализ крови позволяет определить количество клеток и сравнить с установленными показателями нормы.
 Во всех медицинских учреждениях врачи пользуются следующими нормами:
Во всех медицинских учреждениях врачи пользуются следующими нормами:
- новорожденные – 0,135-0,79 х 10 9 /л или 45-80 NE %;
- первый год жизни – 0,014-0,19 х 10 9 /л или 17-45 NE %;
- от года до шести – 0,023-0,23 х 10 9 /л или 28-59 NE %;
- с семи до двенадцати лет – 0,032-0,25 х 10 9 /л или 38-66 NE %;
- подростковый возраст – 0,037-0,27 х 10 9 /л или 43-69 NE %;
- у взрослого мужчины и женщины – 0,045-0,3 или 47-72 NE %.
Уровень палочкоядерных нейтрофилов может повыситься у женщины во время беременности. Врачи утверждают, что отклонение от нормы на 20% считается нормальным и не вызывает лишнего повода для беспокойства.
Такой процесс обусловлен увеличением количества крови, которая нужна для полноценного развития плода. В последнем триместре беременности показатели могут быть увеличены на 70%, что также будет являться нормой.
Причины повышения ПЯ нейтрофилов
 Учитывая, что формирование палочкоядерных нейтрофилов в крови происходит в красном костном мозге, то в период воспалительного процесса либо инфицирования отмечается их резкое увеличение. Костный мозг выделяет дополнительные клетки, которые должны самостоятельно уничтожить патогенные клетки и убрать заболевание на начальном этапе его развития.
Учитывая, что формирование палочкоядерных нейтрофилов в крови происходит в красном костном мозге, то в период воспалительного процесса либо инфицирования отмечается их резкое увеличение. Костный мозг выделяет дополнительные клетки, которые должны самостоятельно уничтожить патогенные клетки и убрать заболевание на начальном этапе его развития.
Зная, почему происходит резкое увеличение клеток, врачи говорят, что палочкоядерные нейтрофилы повышены при:
- острой инфекции, которая имеет бактериальное происхождение;
- инфекциях вирусного генеза, которые протекают в тяжелой форме;
- острых или подострых процессах воспаления, которые сопровождаются гнойными процессами. Это могут быть: аппендицит и пневмония, плеврит и перитонит, тонзиллит и дисбактериоз;
- глистах, поражении организма паразитами;
- острых внутренних кровотечениях;
- сахарном диабете;
- туберкулезе легких;
- гангрене или трофической язве;
- обморожении или ожоге, которые занимают большие площади кожи;
- печеночной коме у диабетиков;
- отравлениях сильными химическими элементами по типу свинца, ртути;
- онкологических заболеваниях, при которых метастазы поразили костный мозг;
- лимфомах;
- онкологии крови.
 Не стоит забывать, что палочкоядерные повышены могут быть по причинам, которые не связаны с заболеваниями.
Не стоит забывать, что палочкоядерные повышены могут быть по причинам, которые не связаны с заболеваниями.
- Тяжелые физические нагрузки.
- Частые перепады температур.
- Затяжной или неожиданный эмоциональный стресс.
- При приеме некоторых медикаментов.
- В послеоперационный период.
Учитывая, что палочки нейтрофилов отвечают за правильную работу иммунной системы, высокий показатель, который держится долго, может привести к развитию инфекционных заболеваний в хронической форме.
Диагностика и варианты лечения
 Повышенные палочкоядерные могут быть диагностированы только после сдачи общего анализа крови. Такая процедура является стандартной и безболезненной. Лаборанты при помощи микроскопа изучают кровь и рассчитывают количество кровяных телец и клеток.
Повышенные палочкоядерные могут быть диагностированы только после сдачи общего анализа крови. Такая процедура является стандартной и безболезненной. Лаборанты при помощи микроскопа изучают кровь и рассчитывают количество кровяных телец и клеток.
Для того чтобы в крови палочкоядерные были определены правильно, необходимо подготовиться к анализу.
Для этого за 2-3 дня нужно:
- правильно питаться и полностью исключить жирную пищу;
- избегать физических нагрузок, занятий спортом;
- прекратить прием лекарственных медикаментов, в случае, если это невозможно, нужно сообщить врачу о каждом препарате;
- нельзя за 72 часа употреблять алкоголь.
При помощи анализа врач не может установить точный диагноз и выявить конкретное заболевание.
Если количество палочкоядерных нейтрофилов повышено, то могут быть назначены дополнительные диагностики, например:
- УЗИ органов брюшной полости, сердца;
- сдача анализа мочи, кала;
- исследование слизи из миндалин;
- изучение гинекологического мазка;
- бактериальные посевы.
 Как только врач диагностирует заболевание, схема лечения будет зависеть от выявленной причины.
Как только врач диагностирует заболевание, схема лечения будет зависеть от выявленной причины.
Чаще всего лечение происходит при помощи таких препаратов:
- Иммуностимуляторы. Они эффективны при инфекционных и бактериальных заболеваниях, помогают активировать защитные функции организма. Параллельно могут приниматься противовирусные препараты.
- Антибиотики. Они рекомендованы, когда в организме начались гнойные процессы или стремительно развивается бактериальная инфекция. Также антибиотики назначаются при пневмониях, отитах, они убивают болезнетворную бактерию и помогают организму самостоятельно восстанавливаться.
- В случае если причиной повышения нейтрофилов стали онкологические заболевания, проблемы с сердцем, то в лечении используются кортикостероиды. Они снимают воспалительные процессы и устраняют болевые ощущения.
Если повышение показателей не связано с патологическими изменениями, то вернуть их в норму можно, внеся коррективы в свою жизнь.
После полной диагностики организма врачи предлагают таким пациентам:
- Вести здоровый образ жизни, заниматься спортом, совершать каждодневные пешие прогулки.
- Отдыхать достаточное количество времени, чтобы организм мог полноценно восстанавливаться и функционировать.
- Правильно питаться. Пища должна быть натуральной, полезной, содержать все необходимые витамины и микроэлементы.
- Избегать переедания, из-за стола нужно вставать полуголодным.
- Избегать психологического стресса, волнений. Если стресс был получен, нужно уметь расслабиться и успокоиться.
Палочкоядерные нейтрофилы – это важный показатель правильного функционирования организма. Зная, что анализ помогает диагностировать воспаления или онкологические процессы на ранних стадиях, многие врачи рекомендуют прохождение общего (клинического) анализа крови в качестве профилактического мероприятия не реже 1 раза в год.
Общий (клинический) анализ крови развернутый
- Описание
- Подготовка
- Интерпретация результатов
Лейкоциты (WBC, White Blood Cells)
Лейкоциты — белые кровяные тельца, образующиеся и созревающие в клетках красного костного мозга и лимфатических узлах и играющие огромную роль в защите организма от вирусов, микробов, грибов, бактерий и прочих чужеродных микроорганизмов.
Соотношение различных видов лейкоцитов называется лейкоцитарной формулой. Она может указывать на благоприятные или неблагоприятные изменения в иммунной системе человека.
В лейкоцитарной формуле отражено соотношение пяти основных разновидностей: лимфоцитов, моноцитов, нейтрофилов, базофилов, эозинофилов. Разные виды белых клеток крови неодинаковы по строению и назначению. В зависимости от того, присутствуют ли в них гранулы, которые способны воспринимать окраску, лейкоциты бывают двух видов: гранулоциты, агранулоциты. К гранулоцитам относятся: базофилы эозинофилы нейтрофилы К агранулоцитам относятся: лимфоциты двух типов (B- и T-лимфоциты); моноциты.
Функции белых клеток
1. Лимфоциты. T-лимфоциты уничтожают чужеродные микроорганизмы и раковые клетки. B-лимфоциты отвечают за выработку антител.
2.Моноциты. Участвуют в фагоцитозе, непосредственно нейтрализуя чужеродные тела, а также иммунном ответе и регенерации тканей.
3.Эозинофилы. Способны к активному передвижению и фагоцитозу. Активно участвуют в формировании воспалительно-аллергических реакций, захватывая и высвобождая гистамин.
4.Базофилы. Обеспечивают миграцию других видов лейкоцитов в ткани к очагу воспаления, принимают участие в аллергических реакциях.
5.Нейтрофилы. Главное назначение – фагоцитарная защита, то есть поглощение чужеродных тел. Кроме этого, выделяют вещества бактерицидного действия.
Изменение количества лейкоцитов в крови выше или ниже нормы является одинаково серьезным симптомом и требует дополнительных исследований. Так, выявление причины их патологического повышения необходимо для определения причины болезни, а критическое уменьшение (агранулоцитоз) может привести к сильной уязвимости и незащищенности организма перед самыми обычными инфекциями. При снижении или повышении лейкоцитов важно знать, за счет какого именно вида это произошло.
Анализ крови с развернутой лейкоцитарной формулой позволяет получить наиболее достоверную картину состояния крови – увидеть возможные осложнения, развивающиеся патологические процессы и спрогнозировать исход заболевания.
Лейкоцитарная формула показывает процентное соотношение всех 5 видов лейкоцитов в сыворотке крови и позволяет:
— оценить способность организма бороться с инфекциями,
— выявить степень выраженности аллергии,
— наличие паразитов,
— спрогнозировать неблагоприятное воздействие отдельных лекарственных препаратов,
— контролировать воздействие химиотерапии,
— оценить иммунный ответ на вирусные инфекции.
| Референтный интервал | Ед.изм. | Интерпретация результата |
| СОЭ |
менее 14 дн.:
41 — 65
14 дн.- 1мес.:
33 — 55
1 — 2 месяца:
28 — 42
2 — 4 месяца:
32 — 44
4 — 6 месяцев:
31 — 41
6 — 9 месяцев:
32 — 40
9 — 12 месяцев:
33 — 41
9 — 12 лет:
34 — 43
12 — 15 лет:
Мужчины:
35 — 45
Женщины:
34 — 44
15 — 18 лет:
Мужчины:
37 — 48
Женщины:
35 — 45
18 — 45 лет:
Мужчины:
39 — 49
Женщины:
35 — 45
45 — 65 лет:
Мужчины:
39 — 50
Женщины:
35 — 47
менее 14 дн.:
3,9 — 5,9
14 дн. -1 мес.:
3,3 — 5,3
1 — 4 месяца:
3,3 — 5,1
4 — 6 месяца:
3,9 — 5,5
6 — 9 месяцев:
4,0 — 5,3
9 — 12 месяцев:
4,1 — 5,3
9 — 12 лет:
3,9 — 5,1
12 — 15 лет:
Мужчины:
4,1 — 5,2
Женщины:
3,8 — 5,0
15 — 18 лет:
Мужчины:
4,2 — 5,6
Женщины:
3,9 — 5,1
18 — 45 лет:
Мужчины:
4,3 — 5,7
Женщины:
3,8 — 5,1
45 — 65 лет:
Мужчины:
4,2 — 5,6
Женщины:
3,8 — 5,3
менее 1 года:
71 — 112
5 — 10 лет:
75 — 87
10 — 12 лет:
76 — 94
12 — 15 лет:
Мужчины:
77 — 94
Женщины:
73 — 95
15 — 18 лет:
Мужчины:
79 — 95
Женщины:
78 — 98
18 — 45 лет:
Мужчины:
80 — 99
Женщины:
81 — 100
45 — 65 лет:
81 — 101
Спровоцировать повышение показателя mcv могут:
— долгосрочный прием противозачаточных таблеток, влияющих на гормональный фон;
— пристрастие к сигаретам и табачной продукции;
— длительный контакт с токсичными веществами (работа на вредном производстве);
— прием медикаментов, которые повышают уровень mcv в крови.
MCV ниже нормы:
— генетическая предрасположенность;
— недостаточное количество потребляемой воды;
— развитие разных видов анемии;
— интоксикация организма свинцом;
— наличие в организме злокачественных образований, опухолей;
— прием медикаментов, которые влияют на результаты анализов.
менее 1 года:
31 — 37
3 — 12 лет:
25 — 33
13 — 19 лет:
26 — 32
Индекс MCH понижен:
— воспалительные процессы в организме;
— проблемы с процессом обмена железа (железодефицитная анемия);
— гиповитаминоз, т. е. недостаток витаминов;
— интоксикацию организма свинцом на протяжении длительного времени
менее 1 года:
290 — 370
1 — 3 года:
280 — 380
3 — 12 лет:
280 — 360
13 — 19 лет:
330 — 340
Понижение значений МСНС:
— железодефицитная анемия;
— анемия хронических заболеваний;
— некоторые виды гемоглобинопатий.
менее 2 нед.:
Мужчины:
218 — 419
Женщины:
144 — 449
14 — 30 дней:
Мужчины:
248 — 586
Женщины:
279 — 571
1 — 2 месяца:
Мужчины:
229 — 562
Женщины:
331 — 597
2 — 6 месяцев:
Мужчины:
244 — 529
Женщины:
247 — 580
6 мес — 2 года:
Мужчины:
206 — 480
Женщины:
214 — 500
2 — 6 лет:
Мужчины:
202 — 403
Женщины:
189 — 400
0 — 1 день:
10 — 30
5 — 10 дней:
8,5 — 14
10 дн. — 1 мес:
8 — 12
1 — 12 месяцев:
7 — 11
Снижение показателей:
— Хронические инфекции, в т. ч. некоторые вирусные;
— Прием медикаментов (антибиотики, цитостатики, нестероидные противовоспалительные препараты (НПВП) и др.);
— Заболевания аутоиммунного характера;
— Последствия ионизирующего облучения;
— Дефицит массы тела (истощение, кахексия);
— Анемия (малокровие);
— Спленомегалия (увеличение размеров селезенки);
— Гемабластозы.
Реактивные изменения белой крови
Общее количество лейкоцитов в норме составляет 4.0-8.8х10 9 /л и несколько повышается после приема пищи, при физической работе и волнении, у новорожденных и иногда у беременных (пере распределительный лейкоцитоз). Умеренный лейкоцитоз (10-15х10 9 /л) обычно указывает на воспалительный процесс — пневмония, карбункул, рожа, острый аппендицит, острый холецистит, скарлатина, менингит и др. Такой лейкоцитоз может наблюдаться в первые 2—3 сут после больших операций, травм и кровотечения, а также при отравлении гемолитическими ядами (анилин, окись углерода и др.), после укусов ядовитых насекомых. Лейкоцитоз порядка 20-40х10 9 /л наблюдается при инфекционном мононуклеозе, хроническом миелолейкозе, тяжелом сепсисе. Гиперлейкоцитоз (50 — 200×10 9/ л и более) выявляется в основном при лейкозах как хронических, так и острых, за счет бластов, но может быть также при описторхозе, при коклюше (за счет нормальных нейтрофилов).
Уменьшение количества лейкоцитов (лейкопения) бывает при острых вирусных инфекциях (грипп, инфекционный гепатит, корь, краснуха, ветряная оспа), при брюшном тифе, милиарном туберкулезе, бруцеллезе, малярии, тяжелой пневмонии и сепсисе (у пожилых людей), при интоксикации бензолом, при лучевой болезни, иногда при хроническом гепатите и циррозе печени, метастазах рака, а также при апластической анемии и агранулоцитозах. Тенденция к лейкопении имеется у ваготоников, у тренированных спортсменов. В последние десятилетия у многих людей встречается стабильно низкий уровень лейкоцитов (2-Зх10 9 /л) без признаков поражения костного мозга или печени —доброкачественная лейкопения. Однако признать здоровыми этих людей можно лишь после детального клинического обследования в стационаре.
В норме процентный и абсолютный состав лейкоцитарной формулы (лейкограммы) следующий: базофилы — 0—1,0% (0-88/мкл), эозинофилы — 1-5% (40-440/мкл), палочкоядерные — 1—6% (40-530/мкл), сегментоядерные нейтрофилы — 45-72% (1800-6400/мкл), лимфоциты — 18-40% (720-3500/мкл), моноциты — 2-9% (80-790/мкл).
Отклонения в составе лейкоцитарной формулы
Эозинофилия в пределах 7-20% наблюдается при аллергии (в частности, на пенициллин), при иммунокомплексной патологии (бронхиальная астма, вазомоторный ринит, крапивница, васкулиты и т.д.), при глистной инвазии, лямблиозе, скарлатине. При эозинофилии рекомендуется всегда исключить паразитозы, поливалентную аллергию. Одновременное повышение уровня эозинофилов и базофилов наблюдается при хроническом миелолейкозе и при лимфогранулематозе. Отсутствие эозинофилов в крови (анэозинофилия) характерно для брюшного тифа, милиарного туберкулеза, апластической анемии, наблюдается иногда при дизентерии, при терапии глюкокортикостероидами, при ожоговой болезни и при выраженном стрессе, иногда после родов (в течение нескольких дней). Эозинопения является признаком сниженного иммунного ответа при инфекциях.
Вновь возникшая базофилия (более 3% базофилов в лейкограмме) заставляет прежде всего исключать рак внутренних органов, причем иногда базофилия за несколько месяцев предшествует клинической манифестации злокачественной опухоли. Умеренная базофилия может быть и симптомом скрытого воспалительного очага (в т.ч. хронического энтероколита), аллергии, гипотиреоза. Отсутствие базофилов (абазофилия) встречается при некоторых острых инфекциях, при гипертиреозе и при затяжном стрессе. В пожилом возрасте умеренное снижение уровней эозинофилов и базофилов не является патологией. В большинстве случаев лейкоцитоз сопровождается нейтрофилезом, повышением процента палочкоядерных нейтрофилов, в мазках крови появляются метамиелоциты и миелоциты (т.н. левый сдвиг), что обусловлено усиленной работой костного мозга на фоне инфекционного процесса — ангины, гнойного отита, аппендицита, холецистита, перитонита, остеомиелита, пиелонефрита, туберкулеза и пр. При гипералкоголизации отмечается резкое уменьшение числа митозов в костно-мозговых клетках. Резчайший левый сдвиг (до промиелоцитов) наблюдается при тяжелых лекарственных дерматитах, при выходе из агранулоцитоза. При витамин-В12-дефицитной анемии и тяжелом сепсисе может возникать «сдвиг» вправо, т.е. в крови появляются гиперсегментированные (содержащие по 5—7 сегментов в ядре) нейтрофилы, количество палочкоядерных форм при этом уменьшается до 0-1%.Нейтропения характеризуется снижением уровня гранулоцитов до 2000/мкл и менее. Нейтропения обусловлена либо костно-мозговой недостаточностью, либо периферическим лизисом или потреблением нейтрофилов. Обычно она выявляется в тех же случаях, что и лейкопения: при брюшном тифе и паратифах, кори, гриппе, апластической анемии, лучевой болезни, при инфекционном мононуклеозе. Нейтропения наблюдается и при гепатитах, циррозах печени. Снижение уровня гранулоцитов до нуля характерно для агранулоцитоза.
Периодическая нейтропения — более редкая патология, которая наследуется аутосомно-доминантно, проявляется повторяющимся (в большинстве случаев через 21-27 дней) глубоким падением нейтрофилов и эозинофилов, присоединением инфекций, через 4-5 дней наблюдается спонтанная нормализация состава крови.Во многих случаях нейтропения обусловлена вирусной инфекцией (ОРВИ, инфекционный гепатит,СПИД и др.). При т.н. доброкачественной лейкопении костный мозг нормален, гранулоцитарный резерв сохранен.
Агранулоцитоз — резкое уменьшение количества нейтрофильных лейкоцитов в циркулирующей крови, тканях и в костном мозге. Поскольку гранулоциты играют важнейшую роль в противомикробной защите организма, то падение их уровня обусловливает инфекционные осложнения, нередко летальные. При агранулоцитозе в 1 мкл содержится менее 750 гранулоцитов, при более глубокой гранулоцитопении — 500-100 нейтрофилов в 1 мкл и менее. Общее число лейкоцитов при агранулоцитозе обычно колеблется в пределах 1000—2000/мкл (1,0—2,0х109/л), хотя может быть ниже или несколько выше, вплоть до нормы.
Патогенез: агранулоцитоз может возникать в основном двумя различными путями:
1) вследствие одномоментного разрушения циркулирующих в крови зрелых гранулоцитов (иммунный агранулоцитоз),
2) в результате постепенного снижения уровня гранулоцитов из-за остановки кроветворения в костном мозге (миелотоксический агранулоцитоз).
Чаше встречается иммунный агранулоцитоз. Он возникает при лекарственной аллергии на амидопирин, бутадион, анальгин, аспирин, фенацетин, сульфаниламиды, левомицетин, рондомицин, тубазид, ПАСК, мепробамат, аминазин, левамизол. Молекулы медикамента соединяются с белком плазмы больного и становятся антигенами, вырабатываемые организмом антитела разрушают собственные лейкоциты, на поверхности которых адсорбированы комплексы молекул лекарства, соединенные с белком. Если молекулы лекарства в комплексе с белками больного оседают и на тромбоцитах, то возможен иммунный лизис тромбоцитов с падением их уровня и геморрагическими проявлениями (петехии на коже, кровоточивость слизистой оболочки носа, ротовой полости, матки, кровоизлияние в мозг и др.). Если прием медикамента, спровоцировавшего агранулоцитоз,прекращен сразу же, то он продолжается обычно не более 10-14 дней.
Клиника иммунного агранулоцитоза: уже через 30-60 мин после приема медикамента, к которому имеется сенсибилизация, больной отмечает нарастающую слабость, боль в горле, быстро повышается температура (до 38-39° и выше). Нередко температура уже в первые сутки достигает 40°, возникает афтозный стоматит, могут развиться ларингоспазм и асфиксия. Эрозии и язвы слизистой оболочки могут возникать также в желудке, в тонкой и толстой кишке.
Клиника миелотоксического агранулоцитоза развертывается в течение нескольких дней и даже недель, т.к. поражаются кроветворные клетки-предшественницы; обычно вследствие применения цитостатических препаратов: 6-меркаптопурина, циклофосфана, миелосана и др. по поводу лейкозов, лимфогранулематоза и др. опухолей, при случайном приеме цитостатиков или при воздействии радиоактивного излучения на организм. При снижении количества лейкоцитов и тромбоцитов ниже критических цифр (гранулоцитов — менее 750/мкл, тромбоцитов — менее 30 000/мкл) возникают тяжелые инфекционные осложнения (ангина, пневмония и др.) и геморрагический синдром. Основные клинические симптомы агранулоцитарной пневмонии: высокая температура тела, тахикардия, одышка, крепитация при выслушивании легких, быстро прогрессирующая сердечно-сосудистая недостаточность, часто спутанное сознание. Нередко присоединяется и такое тяжелое осложнение, как некротическая энтеропатия — глубокое диффузное поражение тонкой и толстой кишки. При гранулоцитопениях всегда отмечается септицемия (микробная, грибковая, вирусная), которая проявляется высокой лихорадкой с ознобами, гемодинамическими нарушениями. Источники септицемии: микрофлора кожи и кишечника, инфицированные катетеры, госпитальная воздушно-капельная инфекция. Сепсис — это всегда следствие иммунодефицита.
Абсолютная лимфоцитопения (менее 10 9 /л) наблюдается при тяжелом сепсисе, туберкулезе, системной красной волчанке, при острой лучевой болезни и при терапии глюкокортикостероидами. она специфична для лимфогранулематоза, нередко являясь ранним его симптомом. У пожилых лиц вследствие инволюции лимфотворных органов снижается уровень лимфоцитов, особенно класса Т-лимфоцитов. Моноцитоз свыше 10% отмечается при оспе. кори, краснухе, сыпном тифе, малярии, туберкулезе, лейшманиозе. инфекционном мононуклеозе, затяжном септическом эндокардите, хроническом пиелонефрите, во время выхода из агранулоцитоза. Моноцитоз — признак усиленного клеточного иммунного ответа. Единичные плазматические клетки наблюдается в крови при ОРВИ и гриппе, локальных воспалительных процессах (аднексит, холецистит и др.), в поствакцинальном периоде, часто при СКВ и др. коллагенозах, иногда при вирусных гепатитах (в костном мозге при этом до 7-9% плазмоцитов). более высокое их содержание в крови может быть симптомом гипернефромы (в костном мозге ок. 10—15% плазмоцитов).
Лейкоцитарная формула (с микроскопией мазка крови при выявлении патологических изменений)
Лейкоцитарная формула – процентное соотношение различных форм лейкоцитов в сыворотке крови и подсчет их числа в единице объема. При наличии атипичных форм клеток проводится исследование крови под микроскопом. В отличие от эритроцитов, популяция которых является однородной, лейкоциты делятся на 5 типов, отличающихся по внешнему виду и выполняемым функциям: нейтрофилы, лимфоциты, моноциты, эозинофилы, базофилы.
Cоотношение различных форм лейкоцитов в крови, дифференцированный подсчет лейкоцитов, лейкоцитограмма, лейкограмма, формула крови, подсчет лейкоцитарной формулы.
Синонимы английские
Leukocyte differential count, Peripheral differential, WBC differential.
*10^9/л (10 в ст. 9/л).
Какой биоматериал можно использовать для исследования?
Венозную, капиллярную кровь.
Как правильно подготовиться к исследованию?
- Исключить из рациона алкоголь за сутки перед сдачей крови.
- Не принимать пищу за 2-3 часа до исследования (можно пить чистую негазированную воду).
- Исключить физическое и эмоциональное перенапряжение и не курить за 30 минут до исследования.
Общая информация об исследовании
Лейкоциты, как и другие клетки крови, образуются в костном мозге. Основная их функция – борьба с инфекцией, а также ответ на повреждение тканей.
В отличие от эритроцитов, популяция которых является однородной, лейкоциты делятся на 5 типов, отличающихся по внешнему виду и выполняемым функциям: нейтрофилы, лимфоциты, моноциты, эозинофилы, базофилы.
Лейкоциты образуются из стволовых клеток костного мозга. Они живут недолго, поэтому происходит их постоянное обновление. Продукция лейкоцитов в костном мозге возрастает в ответ на любое повреждение тканей, это часть нормального воспалительного ответа. Разные типы лейкоцитов имеют несколько разные функции, однако они способны к координированным взаимодействиям путем «общения» с использованием определенных веществ – цитокинов.
Долгое время лейкоцитарную формулу высчитывали вручную, однако современные анализаторы позволяют гораздо точнее проводить исследование в автоматическом режиме (врач смотрит 100-200 клеток, анализатор – несколько тысяч). Если анализатором определяются атипичные формы клеток либо выявляются значительные отклонения от референсных значений, то лейкоцитарная формула дополняется микроскопическим исследованием мазка крови, который позволяет диагностировать некоторые заболевания, такие как, например, инфекционный мононуклеоз, определить степень тяжести инфекционного процесса, описать тип выявленных атипичных клеток при лейкозе.
Нейтрофилы – наиболее многочисленные из лейкоцитов – первыми начинают бороться с инфекцией и первыми появляются в месте повреждения тканей. Нейтрофилы имеют ядро, разделенное на несколько сегментов, поэтому их еще называют сегментоядерными нейтрофилами или полиморфноядерными лейкоцитами. Эти названия, однако, относятся только к зрелым нейтрофилам. Созревающие формы (юные, палочкоядерные) содержат цельное ядро.
В очаге инфекции нейтрофилы окружают бактерии и ликвидируют их путем фагоцитоза.
Лимфоциты – одно из важнейших звеньев иммунной системы, они имеют большое значение в уничтожении вирусов и борьбе с хронической инфекцией. Существует два вида лимфоцитов – Т и В (в лейкоцитарной формуле подсчета видов лейкоцитов по отдельности нет). B-лимфоциты вырабатывают антитела – специальные белки, которые связываются с чужеродными белками (антигенами), находящимися на поверхности вирусов, бактерий, грибов, простейших. Окруженные антителами клетки, содержащие антигены, доступны для нейтрофилов и моноцитов, которые убивают их. Т-лимфоциты способны разрушать зараженные клетки и препятствовать распространению инфекции. Также они распознают и уничтожают раковые клетки.
Моноцитов в организме не очень много, однако они осуществляют крайне важную функцию. После непродолжительной циркуляции в кровяном русле (20-40 часов) они перемещаются в ткани, где превращаются в макрофаги. Макрофаги способны уничтожать клетки, так же как нейтрофилы, и держать на своей поверхности чужеродные белки, на которые реагируют лимфоциты. Они играют роль в поддержании воспаления при некоторых хронических воспалительных заболеваниях, таких как ревматоидный артрит.
Эозинофилов в крови содержится небольшое количество, они тоже способны к фагоцитозу, однако в основном играют другую роль – борются с паразитами, а также принимают активное участие в аллергических реакциях.
Базофилов в крови также немного. Они перемещаются в ткани, где превращаются в тучные клетки. Когда они активируются, из них выделяется гистамин, обусловливающий симптомы аллергии (зуд, жжение, покраснение).
Для чего используется исследование?
- Для оценки способности организма противостоять инфекции.
- Для определения степени выраженности аллергии, а также наличия в организме паразитов.
- Для выявления неблагоприятного воздействия некоторых лекарственных препаратов.
- Для оценки иммунного ответа на вирусные инфекции.
- Для дифференциальной диагностики лейкозов и для оценки эффективности их лечения.
- Для контроля за воздействием на организм химиотерапии.
Когда назначается исследование?
- Совместно с общим анализом крови при плановых медицинских осмотрах, подготовке к хирургическому вмешательству.
- При инфекционном заболевании (или подозрении на него).
- Если есть подозрение на воспаление, аллергическое заболевание или заражение паразитами.
- При назначении некоторых лекарственных препаратов.
- При лейкозах.
- При контроле за различными заболеваниями.
Что означают результаты?
Лейкоцитарная формула обычно интерпретируется в зависимости от общего количества лейкоцитов. Если оно отклоняется от нормы, то ориентирование на процентное соотношение клеток в лейкоцитарной формуле может приводить к ошибочным заключениям. В этих ситуациях оценка производится на основании абсолютного количества каждого вида клеток (в литре – 10 12 /л – или микролитре – 10 9 /л). Увеличение или уменьшение количества какой-либо популяции клеток обозначается как «нейтрофилез» и «нейтропения», «лимфоцитоз» и «лимфопения», «моноцитоз» и «моноцитопения» и т. д.
Гематологические исследования
1. Общий анализ крови
WBC -Общее количество лейкоцитов (х10 9 /л)
RBC -Общее количество эритроцитов (10 12 /л)
HGB -Гемоглобин (г/л)
HCT -Гематокрит (%, л/л)
MCV -Средний объем эритроцита (фл)
MCH -Среднее содержание гемоглобина в эритроците (пг)
MCHC -Средняя концентрация гемоглобина в эритроците (%)
RDW-SD -Ширина распределения эритроцитов по объему (%)
RDW-CV -Ширина распределения эритроцитов по объему (фл)
PLT -Общее количество тромбоцитов (х109/л)
PDW -Ширина распределения тромбоцитов по объему (%)
MPV -Средний объем тромбоцитов (фл)
P-LCR -Количество гигантских ( ˃12 мкм) тромбоцитов (%)
IG % -Относительное количество незрелых гранулоцитов (%)
NEUT % -Относительное количество нейтрофилов (%)
LYMPH % -Относительное количество лимфоцитов (%)
MONO % -Относительное количество моноцитов (%)
E0% -Относительное количество эозинофилов (%)
BASO % -Относительное количество базофилов (%)
IG # -Абсолютное количество незрелых гранулоцитов (х10 9 /л)
NEUT# -Абсолютное количество нейтрофилов (х10 9 /л)
LYMPH # -Абсолютное количество лимфоцитов (х10 9 /л)
MONO# -Абсолютное количество моноцитов (х10 9 /л)
E0# -Абсолютное количество эозинофилов (х10 9 /л)
BASO# -Абсолютное количество базофилов (х10 9 /л)
Анализ выполняется на гематологических анализаторах фирмы SYSMEX.
2. Посчет тромбоцитов (на анализаторе и при микроскопии по Фонио)
Тромбоциты – безъядерные клетки крови дисковидной формы размером 2 – 4 микрометра. Тромбоциты выполняют ангиотрофическую и адгезивно-агрегационную функции и принимают участие в процессах свертывания и фибринолиза, обеспечивают ретракцию (уплотнение) кровяного сгустка. Они способны переносить на своей мембране циркулирующие иммунные комплексы, поддерживать спазм сосудов. При активации тромбоциты приобретают сферическую форму и образуют специальные выросты (псевдоподии), с помощью которых они соединяются между собой (агрегируют) и прилипают к поврежденной стенке сосуда (способность к адгезии). Активированные тромбоциты выбрасывают содержимое своих гранул в кровяное русло: факторы свертывания, пероксидазу, серотонин, ионы кальция, АДФ, фактор Виллебранда, тромбоцитарный фибриноген, фактор роста тромбоцитов, которые участвуют в процессе свертывания.
Анализ включает в себя определение следующих параметров:
PLT -Общее количество тромбоцитов (х10 9 /л)
PDW — Ширина распределения тромбоцитов по объему (%)
MPV — Средний объем тромбоцитов (фл)
P-LCR -Количество гигантских ( ˃12 мкм) тромбоцитов (%)
Тромбоциты по Фонио (х10 9 /л)
Анализ выполняется на гематологических анализаторах фирмы SYSMEX и с помощью микроскопа фирмы OLIMPUS.
Подсчет количества тромбоцитов осуществляется двумя методами:
— на гематологическом анализаторе окрашенных специальным красителем тромбоцитов (оптический метод)
— при световой микроскопии окрашенного мазка крови с использованием иммерсионного масла
* Анализ выполняется совместно с клиническим анализом крови.
ПОКАЗАНИЯ К НАЗНАЧЕНИЮ
- Тромбоцитопении
- Тромбоцитоз
ПРИЧИНЫ ТРОМБОЦИТОЗА (увеличение количества тромбоцитов)
Реактивный тромбоцитоз (носит временный характери вызван активацией кроветворения)
- После спленэктомии ( 3 -6 месяцев)
- После острой кровопотери (кровоизлияния, оперативные вмешательства)
- После острого гемолиза
- При злокачественных новобразованиях
- Ревматоидный артрит
- Язвенный колит
- Остеомиелит
- Туберкулез
Опухолевый тромбоцитоз (при миелопролиферативных заболеваниях)
- Миелоидный лейкоз
- Эритремия
- Идиопатическая геморрагическая тромбоцитоемия
ПРИЧИНЫ ТРОМБОЦИТОПЕНИИ (уменьшение количества тромбоцитов)
- Идиопатическая тромбоцитопеническая пурпура
- Гипо- и апластические анемии
- Ауто- и имунные гемолитические анемии
- Лейкозы
- Метастазы рака в костный мозг
- Дефицит витамина В12 и фолиевой кислоты
- Лекарства
- Вирусные инфекции (в т.ч. системная красная волчанка)
- Лимфопролиферативные заболевания
- Протезирование клапанов сердца
- Экстракорпральное кровообращение
- Портальная гипертензия
3. Подсчет ретикулоцитов
Количество ретикулоцитов в периферической крови является показателем активности эритропоэза, то есть отражает эритропоэтическую активность костного мозга.
Анализ включает в себя определение 7 параметров:
RET% — Относительное количество ретикулоцитов (%)
RET# -Абсолютное количество ретикулоцитов (х10 9 /л)
IRF% — Относительное количество незрелых ретикулоцитов (%)
LFR% — Относительное количество зрелых ретикулоцитов (%)
MFR% — Относительное количество средних ретикулоцитов (%)
HFR% -Относительное количество больших ретикулоцитов (%)
RET – He -Содержание гемоглобина в ретикулоците (пг)
Анализ выполняется на гематологических анализаторах фирмы SYSMEX.
* Анализ выполняется совместно с клиническим анализом крови.
ПОКАЗАНИЯ К НАЗНАЧЕНИЮ
- Анемии (критерий диагностики апластической анемии)
- Диагностика эффективности эритропоэза
- Оценка терапии неэффективного эритропоэза препаратами витамина В12, ЭПО, препаратами железа
- Лейкозы
- Миелодиспластические синдромы
- Оценка состояния после трансплантации костного мозга
ПРИЧИНЫ РЕТИКУЛОЦИТОЗА (повышение количества ретикулоцитов)
- Острая геморрагическая анемия (после острой кровопотери на 3-4 сутки)
- Гемолитическая анемия
- Эффективная терапия следующими препаратами:
витамин В12 (ретикулоцитарный криз на 5 – 8 день терапии)
- препараты железа
препараты для лечения эритремии
препараты для лечения паркинсонизма
- Гемолиз
- Гемолитическая анемия
- Талассемия
- Малярия
- Эритролейкозы
- Метастазы в костный мозг
- Успешная трансплантация костного мозга ( увеличение более чем на 20%)
- Употребление допинга спортсменами (прием ЭПО)
- Курение
ПРИЧИНЫ РЕТИКУЛОЦИТОПЕНИИ (снижение количества ретикулоциов)
- Апластическая анемия
- Анемии хронических заболеваний
- Железодефицитная анемия
- Сидеробластная анемия
- В12-дефицитная анемия
- Миелодиспластические синдромы
- Опухолевые процессы в костном мозге
- Нарушения работы щитовидной железы (микседема)
- Тяжелые болезни почек (снижение эритропоэза)
- Тяжелый алкоголизм
- Хронические инфекции
- Прием оральных контацептивов, противосудорожных препапратов
4. Определение СОЭ
Анализ включает в себя определение следующего параметра:
СОЭ -Скорость оседания эритроцитов (мм/ч).
Анализ выполняется по методу Панченкова как на анализаторе ROLLER,так и с помощью ручной методики.
5. Подсчет формулы крови (микроскопия)
Анализ включает в себя следующие параметры:
ПЯ % — Относительное количество палочкоядерных нейтрофилов (%)
СЯ % — Относительное количество сегментоядерных нейтрофилов (%)
ЛФ % -Относительное количество лимфоцитов (%)
МОН % -Относительное количество моноцитов (%)
ЭОЗ% -Относительное количество эозинофильных нейтрофилов (%)
БАЗ % -Относительное количество базофильных нейтрофилов (%)
Анализ выполняется путем подсчета групп лейкоцитов в окрашенном с помощью автоматической системы для окраски HEMATEK мазке крови при помощи световой микроскопии.
* Анализ выполняется совместно с клиническим анализом крови.
6. Определение свободного гемоглобина в плазме
У здоровых лиц в плазме содержится лишь незначительное (1—4 мг%) количество свободного гемоглобина. Это гемоглобин, выделившийся из закончивших свой жизненный цикл эритроцитов. Содержание свободного гемоглобина в плазме меняется в зависимости от интенсивности гемолиза и гемоглобинсвязывающей способности белков плазмы.
Анализ включает в себя определение следующего параметра:
Hb св. — Свободный гемоглобин (г/л)
Анализ выполняется на анализаторе HemoCue.
* Для расчета процента гемолиза, помимо определения свободного гемоглобина, нужен клинический анализ крови.
ПРИЧИНЫ ГЕМОГЛОБИНЕМИИ (повышенное содержание свободного гемоглобина в плазме крови)
Как правило, причиной повышения концентрации свободного гемоглобина являются состояния, при которых происходит повышенное разрушение эритроцитов:
- Гемолитические анемии
- Гемолитическая болезнь новорожденных
- Гемоглобинопатии (серповидноклеточная анемия и ее варианты, талассемия, гемоглобиноз С),
- Отравление гемолитическими ядами (чаще всего при укусах змей) с последующим развитием ДВС-синдрома
- Гемолитические кризы в результате тяжелых посттрансфузионных реакций, при групповой или резус-несовместимости
- Инфекционные заболевания (при малярии и как вторичный симптом при сепсисе)
- Массивные ожоги (термические или химические)
- Физиологическая гемоглобинемия (в результате воздействия на эритроидные клетки, расположенные в ткани легких или желудка при курении, гастрите, язвенной болезни).
7. Подсчет шизоцитов
Анализ включает в себя определение следующего параметра:
Шизоциты — (шт. на 10000 эритроцитов)
Подсчет шизоцитов (фрагментов эритроцитов) осуществляется при помощи световой микроскопии окрашенного мазка крови с использованием иммерсионного масла.
* Анализ выполняется совместно с клиническим анализом крови.