Гормональные средства список препаратов показания и противопоказания
Противозачаточные таблетки

Часто у девушек формируется негативное отношение к сексу после начала половой жизни. И виной этому не воспитание, не нравственные устои, а элементарный страх перед зачатием. В век новейших медицинских технологий аборт осуществлять не больно, но чего стоит физическая боль в сравнении с душевными переживаниями.
 Рожать одного ребенка за другим отважатся не многие, а прерывать беременность приходится часто против воли. Боясь забеременеть, девушка ищет предлоги, чтобы уклониться от объятий супруга, и гармония семейной жизни начинает рушиться прямо на глазах.
Рожать одного ребенка за другим отважатся не многие, а прерывать беременность приходится часто против воли. Боясь забеременеть, девушка ищет предлоги, чтобы уклониться от объятий супруга, и гармония семейной жизни начинает рушиться прямо на глазах.
Всего этого можно избежать, если правильно применять противозачаточные таблетки. Вопросы контрацепции успешно освещают врачи — гинекологи «СМ-Клиника». Они найдут индивидуальный подход к пациентке и предложат оптимальное решение в сложившейся ситуации, предоставив список средств на выбор.
Виды противозачаточных препаратов
Препараты, прием которых помогает избежать зачатия, бывают:
- гормонального направления;
- негормональными.
Гормональные таблетки, в свою очередь, распределяются на:
- оральные;
- мини — пили.
Оральные средства принимаются внутрь ежедневно для достижения максимального эффекта. Эти контрацептивы содержат разное количество гормонов. Если одни женщины могут принимать таблетки с большим количеством гормональных веществ без последствий, то для других выявляются определенные противопоказания. Они делятся на:
- Монофазные;
- Двухфазные;
- Трехфазные.
Комбинированные оральные таблетки
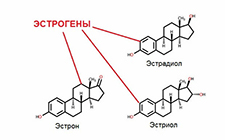 Организм продуцирует два вида женских гормонов: эстроген и прогестерон. Комбинированные оральные препараты содержат подобные гормоны, но имеющие искусственное происхождение.
Организм продуцирует два вида женских гормонов: эстроген и прогестерон. Комбинированные оральные препараты содержат подобные гормоны, но имеющие искусственное происхождение.
Вместо эстрогена используют этинилэстрадиол, а прогестерон заменяют левоноргестрелом. Клиника работает с пациентками, имеющими разный гормональный уровень. Врачи-гинекологи сделают грамотный подбор оптимального препарата.
Одна упаковка содержит таблетки, которых хватает на прием ежедневно в течение одного или даже нескольких месяцев. Гестаген и эстроген содержится в пропорциях, значение которых постоянно. Выделяют: Диана-35, Мерсилон, Регулон, Новинет, Ригевидон и др. Какие из них выбрать, подскажет врач гинеколог-эндокринолог «СМ-клиники» на основе результатов анализов и назначит специальное лечение.
В таблетках количество гестагена колеблется в зависимости от периода менструального цикла. В первую его половину происходит прием таблеток одного цвета, во вторую другого. К таким средствам можно отнести Антевион.
Эта группа имеет меньше негативных показаний, так как дозы эстрогена и гестагена строго регулируются в зависимости от фазы месячного цикла. В каждый из трех периодов девушка принимает противозачаточные средства, окрашенные в три цвета.
Таким образом, достигается оптимально сбалансированное соотношение гормональных веществ, и оказывается минимальное вредное воздействие на организм девушки. Их назначают после 35-ти лет.
Девушки с лишним весом, курящие, могут смело принимать препараты данной группы. К ним относятся Три-регол, Три-мерси, Тризистон, Тримерси. Стоит обратить внимание, что все таблетки начинаются с приставки «Три».
Побочные эффекты от приема таких средств, содержащих только гестаген или прогестин, минимальны, поэтому его часто назначают кормящим матерям, больным сердечно-сосудистыми болезнями, сахарным диабетом, с врожденным пороком сердца.
После их приема слизь во влагалище густеет и становится вязкой, слизистая маточной полости меняется, вследствие чего яйцеклетка, путешествующая по яичнику, не может быть имплантирована. Прогестин содержат: Экслютон, Чарозетта и др.
Негормональные контрацептивы
 Второе их название – спермициды. Когда не ведется регулярная половая жизнь, то негормональные противозачаточные препараты окажут ей отличную услугу. Их действие местного характера, эффективность не уступает гормональным таблеткам, поэтому из всех имеющихся вариантов выбрать лучше их. За десять минут до полового акта 1 таблетку нужно ввести как можно глубже во влагалище.
Второе их название – спермициды. Когда не ведется регулярная половая жизнь, то негормональные противозачаточные препараты окажут ей отличную услугу. Их действие местного характера, эффективность не уступает гормональным таблеткам, поэтому из всех имеющихся вариантов выбрать лучше их. За десять минут до полового акта 1 таблетку нужно ввести как можно глубже во влагалище.
Есть некоторые минусы:
- нежелательно применять постоянно, чтобы не нарушить половую микрофлору. Стоит сравнить свое состояние до использования таблетки и после;
- не допускается принятие ванны или душа сразу после полового акта и за пару часов до него.
Но и плюсов у этих таблеток тоже немало:
- негормональные лекарства не вызывают дисбаланс гормонов;
- ими удобно пользоваться;
- у них почти нет противопоказаний, кроме индивидуальной чувствительности к определенным компонентам, вызывающим аллергические патологии;
- цена на таблетки доступна для большинства женщин. Новые противозачаточные таблетки можно купить и без рецепта.
Посткоитальные таблетки
Противозачаточные средства применяются в первые трое суток после полового контакта. Нельзя употреблять за раз больше одной таблетки, потому что ударная доза гормонов может нанести непоправимый вред здоровью. Примером препарата является Постинор.
Врач — гинеколог центра «СМ-Клиника» окажет квалифицированную помощь, чтобы подобрать из целого списка современных препаратов наиболее вам подходящие, и подробно объяснит, как их применять.
Беременность и лекарственные средства

Мы активно планируем малыша долгое время, но никогда не задумываемся о вреде лекарств во время беременности!
Гинеколог, гинеколог эндокринолог Попова Наталья Владимировна расскажет, какие лекарства можно принимать при беременности, а какие категорически не рекомендуются.
Один из самых важных периодов в жизни женщины — это период вынашивания ребенка. И в эти несколько месяцев будущая мать должна сделать все от нее зависящее, чтобы на свет появился здоровый малыш. Но беременность продолжается девять календарных месяцев — очень сложно за это время ни разу не почувствовать какие-либо недомогания или проблемы со здоровьем.
При необходимости применять какой-либо препарат во время беременности будущая мать должна помнить:
- Любой лекарственный препарат во время беременности (на любом сроке) можно применять только в соответствии с показаниями и только по назначению лечащего врача;
- При выборе лекарственного средства необходимо отдавать предпочтение только тем лекарственным средствам, которые имеют доказанную эффективность;
- Отдавать предпочтение монотерапии, то есть лечение следует по возможности проводить только одним препаратом; комбинированное лечение в этот период нежелательно;
- Местное лечение более желательно, чем системное (внутрь, внутривенно, внутримышечно) назначение лекарственного средства.
- Беременная должна помнить, что полностью безопасных и абсолютно безвредных лекарственных препаратов не существует.
Самым опасным периодом для применения любых лекарственных средств, причем и химического, и натурального происхождения, считается первый триместр беременности (первые 12 гестационных недель), когда у плода закладываются все органы и системы, которые в дальнейшем будут только развиваться и формирование плаценты. Именно на этом сроке плод считается наиболее уязвимым для любых химических и лекарственных веществ.

Выраженной степенью мутагенной опасности обладают:
1. в промышленности – асбест, ацетальдегит, винилхлорид, диметилсульфат; факторы металлургического и резинового производств;
металлы: медь, никель, свинец, цинк, кадмий, ртуть, хром, мышьяк, стирол, формальдегид, хлоропрен, эпихлоргидрин, этиленкокид.
2. сельское хозяйство — смесь дефолиантов, пестицидов, инсентиозидов, репеллентов, фунгицидов, пестициды, метилпартион, фталафос, хлорофос, гардона, ДДТ, контан.
Если вы работаете на вредном производстве и контактируете с этими химическими веществами, с малых сроков беременности, переходите на «легкий труд».
Мировые тенденции в отношении ранних сроков беременности с позиций доказательной медицины однозначны: признана необходимость рациональной диетотерапии, прием фолиевой кислоты не менее 400 мкг/сут и калия йодида 200 мг/сут.
После 12-14 недель беременности, при неполноценной диете рекомендуют употребление витаминных препаратов во время беременности и лактации, как способ оздоровления матери и плода. Витаминные комплексы, предназначенные для других групп населения (в том числе детей), беременным противопоказаны!
Лекарства во время беременности
В существующих классификациях принято подразделять лекарства во время беременности на группы — безопасные, относительно безопасные, относительно небезопасные и опасные. Причем перечень препаратов периодически корректируется.
- Категория А — безопасные лекарства. Контролируемые испытания не показали возникновение риска для плода впервые 12 недель беременности. Относительно них отсутствуют данные о вредном влиянии на плод в поздние сроки беременности. Это фолиевая кислота, левотироксин натрия, парацетамол, магния сульфат.
- Категория В — относительно безопасные лекарства. Экспериментальные исследования в целом не показали их тератогенного действия у животных и детей, чьи матери принимали такие лекарства. Это амоксициллин, гепарин, инсулин, аспирин, метронидазол (кроме первого триместра)
- Категория С – относительно небезопасные лекарства. При испытаниях этих препаратов на животных выявлено их тератогенное или эмбриотоксическое действие. Контролируемых испытаний не проводилось либо действие препарата не изучено (изониазид, фторхинолоны, гентамицин, антидепрессанты, противопаркинсонические препараты). Эти препараты следует назначать лишь в том случае, когда потенциальная эффективность выше потенциального риска.
- Карегория Д — опасные лекарства. Применение препаратов этой группы связано с определенным риском для плода, но несмотря на это возможно применение препарата по жизненным показаниям (противосудорожные препараты, доксициклин, канамицин, диклофенак).
- Категория Х — опасные лекарства, противопоказанные к приему.
Доказано тератогенное действие препаратов этой группы, прием их противопоказан во время беременности, а также при планировании беременности.
Хотя известно почти 1000 химических веществ, оказывающих тератогенный эффект на животных, доказано постоянное тератогенное действие только нескольких химических веществ, влияющих на человека. К ним относятся ряд наркотических анальгетиков, химиотерапевтические препараты (антиметаболиты, алкилирующие средства), антиконвульсанты (триметадион, вальпроевая кислота, фенитион, карбамазепин), андрогены, варфарин, даназол, литий, ретиноиды, талидомид.
Наиболее безопасные лекарственные препараты
(Larimore W.L., Petrie K.A., 2000)
Группы препаратов
Наиболее безопасные препараты
Анальгетики
Парацетамол, наркотические анальгетики (короткими курсами), НПВС (кроме срока родов)
Антибиотики
Аминопенициллины, макролиды («Вильпрафен»), азитромицин, цефалоспорины, клиндамицин, эритромицин, метронидазол (кроме 1 триместра), пенициллины, триметоприм (кроме 1 триместра)
Антидепрессанты
Венлафаксин, флуоксетин, тразодон
Антидиарейные средства
Лоперамид
Противорвотные средства
Андациды, доксиламин, прохлорперазин, прометазин, витамин В
Антигипертензивные средства
B-Адреноблокаторы, гидралазин, метилдопа, празозин
Антипаразитарные средства
Перметрин
Противотуберкулезные средства
Этамбутол, изониазид
Противовирусные средства
Амантадин, ацикловир
Антигистаминные средства
Цетиризин, лоратадин
Противоастматические/антиаллергические
средства
Эпинефрин, ингаляционные бронходилататоры, теофиллин
Препараты для лечения сердечно-сосудистых заболеваний
В-Адреноблокаторы, блокаторы кальциевых каналов, дигоксин, нитроглицерин
Средства, применяемые при запорах
Бисакодил, метилцеллюлоза
Противодиабетические средства
Инсулин
Препараты для лечения заболеваний ЖКТ
Сукральфат, метоклопрамид
Тиреоидные гормоны
Левотироксин, лиотиронин
Выводы
Очень важно, чтобы каждая беременная женщина помнила, что любое лекарственное средство во время беременности может принести не только пользу, но и немалый вред, поэтому любые самоназначения в этот период непозволительны, поскольку их последствия непредсказуемы и во многих случаях могут нанести непоправимый вред развивающемуся плоду.
Активель (Activelle)
⚠️ Государственная регистрация данного препарата отменена
Владелец регистрационного удостоверения:
Активные вещества
Лекарственная форма
Форма выпуска, упаковка и состав препарата Активель
| Таблетки, покрытые оболочкой | 1 таб. |
| эстрадиол (в форме гемигидрата) | 1 мг |
| норэтистерона ацетат | 500 мкг |
28 шт. — диски пластиковые (1) — пачки картонные.
Фармакологическое действие
Комбинированное лекарственное средство, содержащее эстроген и прогестаген, который предназначен для непрерывной заместительной гормональной терапии.
Эстрадиол: активный ингредиент, синтетический 17β-эстрадиол, по химической структуре и биологическим свойствам идентичен эндогенному эстрадиолу человека. Устраняет дефицит — эстрогенов у женщин в постменопаузе и уменьшает выраженность симптомов менопаузы. Эстрогены предотвращают снижение минерализации костной ткани, вызванное менопаузой или овариэктомиеи.
Норэтистерон: дополнительное введение прогестагена существенно снижает риск гиперплазии, эндометрия; вызванной эстрогенами, у женщин, не подвергавшихся гистерэктомии.
Не является контрацептивным средством.
Фармакокинетика
Активные вещества всасываются из ЖКТ.
После приема эстрадиола время достижения С max — 5-8 ч, С max — 35 пг/мл (21-52 пг/мл). Связь с белками: альбуминами — 61%, глобулинами — 37%, 1-2% — в несвязанном виде. Т 1/2 — 12-14 ч.
Эстрадиол метаболизируется в печени с образованием эстрона, катехолэстрогенов, эстрогенсульфатов и глюкуронидов.
Выводится почками в виде метаболитов и частично в неизмененном виде, небольшое количество — через кишечник.
Эстрогены проникают в грудное молоко.
После перорального приема норэтистерона ацетат быстро абсорбируется и превращается в норэтистерон. Время достижения С max — 0.5-1.5 ч, С max — 3.9 нг/мл (1.4-6.8 нг/мл). Связь с белками: с альбуминами — 61%, глобулинами — 36%. Т 1/2 — 8-11 ч.
Метаболизируется в печени с образованием 5-альфа-дигидро-норэтистерона и тетрагидро-норэтистерона, которые выводятся, главным образом, с мочой в виде сульфатных и глюкуронидных конъюгатов.
Показания активных веществ препарата Активель
Климактерические расстройства в постменопаузный период (не ранеее чем через 1 год после наступления менопаузы): «приливы», повышенное потоотделение, нарушения сна, раздражительность, депрессия, забывчивость, постменопаузный остеопороз, дегенеративные изменения кожи и слизистых оболочек (ломкость ногтей, истончение кожи, образование морщин, сухость слизистых оболочек мочеполовых органов).
Профилактика постменопаузного остеопороза (принадлежность к европейской или азиатской расе, низкорослость, дефицит массы тела, ранняя менопауза, остеопороз в семейном анамнезе, недостаточное поступление Ca 2+ с пищей, гиподинамия, курение, злоупотребление этанолом).
Открыть список кодов МКБ-10
| Код МКБ-10 | Показание |
| M80.0 | Постменопаузный остеопороз с патологическим переломом |
| M80.1 | Остеопороз с патологическим переломом после удаления яичников |
| M81.0 | Постменопаузный остеопороз |
| M81.1 | Остеопороз после удаления яичников |
| N95.1 | Менопауза и климактерическое состояние у женщин |
| N95.3 | Состояния, связанные с искусственно вызванной менопаузой |
Режим дозирования
Побочное действие
Со стороны пищеварительной системы: боль в животе, метеоризм, желчнокаменная болезнь, холецистит.
Со стороны кожи и подкожной клетчатки: алопеция, гирсутизм, акне, кожный зуд, крапивница, кожная сыпь, хлоазма, экссудативная полиморфная эритема, узловатая эритема, сосудистая пурпура.
Со стороны сердечно-сосудистой системы: повышение АД, нарушение мозгового кровообращения, инфаркт миокарда.
Со стороны нервной системы: головная боль, мигрень или ухудшение течения мигрени, головокружение, депрессия, ухудшение её течения, раздражительность, деменция, бессонница, беспокойство, изменение либидо
Со стороны костно-мышечной системы: судороги в икроножных мышцах, боль в спине, артралгия, миалгия.
Со стороны свертывающей системы крови: тромбозы, тромбоэмболия.
Со стороны половой системы: боли или болезненность молочных желёз, кровотечение из влагалища, отек молочной железы или увеличение её размеров, фиброз матки, ухудшение течения фиброза матки или рецидив, гиперплазия эндометрия, дисменорея, рак молочной железы, вульво-вагинальный зуд, вагинальный кандидоз или вагинит.
Прочие : нарушение зрения, задержка жидкости, периферические отеки, увеличение массы тела, эстрогензависимые доброкачественные и злокачественные опухоли.
Противопоказания к применению
Гиперчувствительность; беременность; период лактации; острые или хронические заболевания печени; печеночная недостаточность; рак печени; врожденные гипербилирубинемии (синдромы Жильбера, Дубина-Джонсона и Ротора); гемангиома; нарушения мозгового кровообращения (ишемический инсульт, геморрагический инсульт); рак молочной железы и подозрение на него; рак эндометрия; гиперлипопротеинемия; идиопатическая желтуха (в т.ч. во время предшествующей беременности); герпес (в анамнезе); вагинальные кровотечения; метроррагия неясного генеза; ИБС; атеросклероз; порок сердца; миокардит, тромбофлебит глубоких, вен тромбоз или тромбоэмболические заболевания в активной фазе или перенесенные недавно (тромбоз глубоких вен, тромбоэмболия легочной артерии)/
Мигрень, эпилепсия, депрессия, сильная головная боль, сахарный диабет, диабетическая ангиопатия, бронхиальная астма, ХСН, отосклероз, рассеянный склероз, артериальная гипертензия, гиперлипопротеинемия, идиопатическая желтуха (в т.ч. во время предшествующей беременности), тромбоэмболическая болезнь, заболевания печени при нормальных функциональных тестах (в т.ч. порфирия) и желчного пузыря, лейомиома, эндометриоз, гиперплазия эндометрия, фиброаденома молочной железы, эстроген-зависимые опухоли, миома матки, мастопатия, язвенный колит, почечная недостаточность.
Применение при беременности и кормлении грудью
Применение при нарушениях функции печени
Противопоказан при острых или хронических заболеваниях печени, печеночной недостаточности, раке печени.
C осторожностью: заболевания печени при нормальных функциональных тестах (в т.ч. порфирия).
Применение при нарушениях функции почек
Применение у детей
Препарат противопоказан для применения у детей и подростков в возрасте до 18 лет
Особые указания
Заместительная гормональная терапия предназначена для лечения лишь тех климактерических симптомов, которые затрудняют повседневную жизнь пациентки. Оценка польза/риск лечения проводится на протяжении всего курса лечения, необходимо проводить периодические медицинские обследования, частота которых устанавливается в индивидуальном порядке, но не реже 1 раза в 6 мес, и которые включают в себя измерение АД, исследование молочных желез, органов брюшной полости и малого таза, гинекологическое обследование (в т.ч. анализ цитологического мазка шейки матки и ультразвуковое исследование для исключения гиперплазии эндометрия).
Лечение препаратом проводится только женщинам, у которых последняя менструация была не менее 1 года назад.
Состояния, требующие немедленного прекращения лечения: желтуха или нарушение функции печени; значительное повышение АД; появление головной боли типа мигрени; беременность.
В первые месяцы лечения возможны кровотечения из влагалища или мажущие выделения. Если такие кровотечения возникают на, более поздних этапах лечения, либо продолжаются после прекращения его следует провести повторное обследование, возможно, с биопсией эндометрия для исключения злокачественного новообразования.
Повышенный риск ВТЭ наблюдается при наличии в анамнезе ВТЭ или состояний тромбофилии. ЗГТ может увеличить степень подобного риска. При наличии в персональном или семейном анамнезе тромбоэмболии или повторных случаев самопроизвольных абортов следует провести обследование пациентки с целью исключения предрасположенности к тромбофилии. Назначение ЗГТ таким женщинам противопоказано до тех пор, пока, не будет проведена тщательная оценка тромбофилических факторов или не начато лечение антикоагулянтами. Необходимо тщательно взвесить соотношение польза/риск применения ЗГТ у женщин; которые принимают антикоагулянты. Риск возникновения ВТЭ может временно возрастать при продолжительной иммобилизации, обширной травме или радикальном хирургическом вмешательстве. В послеоперационном периоде должно уделяться тщательное внимание профилактическим мерам по. предотвращению случаев ВТЭ. При планировании хирургического вмешательства, влекущего за собой продолжительную иммобилизацию больного, в частности при абдоминальном вмешательстве или ортопедической хирургии нижних конечностей за 4-6 недель до операции следует, по возможности, временно приостановить ЗГТ. Лечение не,следует возобновлять до тех пор, пока женщина не приобретет полную подвижность.- Если ВТЭ развивается после начала лечения, прием препарата следует прекратить. Пациенток следует предупреждать о необходимости незамедлительного обращения за врачебной помощью в случае появления признаков ВТЭ (болезненная отечность нижней конечности, внезапная боль в груди, одышка).
Больные с заболеваниями сердца и почек требуют тщательного наблюдения, т.к. эстрогены могут вызывать задержку жидкости в организме.
При лечении данной комбинацией в терминальной стадии почечной недостаточности следует обеспечить строгий медицинский контроль ввиду возможного повышения плазменных, концентраций действующих веществ. Лечение женщин эстрогенами с предшествующей гипертриглицеридемией требует повышенной осторожности из-за, опасности значительного повышения концентрации триглицеридов; в крови с последующим развитием в редких случаях панкреатита.
Эстрогены повышают концентрацию тироксин-связывающего глобулина, что приводит к повышению общей концентрации циркулирующих гормонов щитовидной железы, определяемых по содержанию протеин-связанного йода, концентрации тироксина или трийодтиронина. Концентрации свободного тироксина и трийодтиронина остаются неизмененными. Moгут повышаться концентрации других связывающих.белков сыворотки крови, в т.ч. кортикостероид-связывающего глобулина, глобулинов, связывающих половые гормоны, что приводит к повышению концентрации циркулирующих кортикостероидов и половых гормонов, соответственно. Концентрации свободных или биологически активных гормонов остаются неизмененными.
Лекарственное взаимодействие
Барбитураты, противоэпилептические лекарственные средства (карбамазепин, фенитоин) усиливают метаболизм стероидных гормонов.
Антибиотики (ампициллин, рифампицин), изменяя микрофлору кишечника, снижают эффективную концентрацию.
Средства для общей анестезии, наркотические анальгетики, анксиолитики, противоэпилептические лекарственные средства , некоторые гипотензивные лекарственные средства , этанол снижают эффективность.
При одновременном назначении может потребоваться коррекция режима дозирования гипогликемических лекарственных средств.
Препараты, содержащие зверобой продырявленный (Hypericum perforatum), могут стимулировать метаболизм эстрогенов и прогестагенов.
«Противозачаточные таблетки превратили мою жизнь в кошмар»

Миллионы женщин принимают противозачаточные таблетки, и многие вполне довольны. Впрочем, бывают случаи, когда эти таблетки оказывают пагубное влияние на психику.
Вики Спратт, заместитель редактора интернет-издания The Debrief, рассказывает, как она годами боролась с депрессией, тревожностью и паническими атаками, пытаясь правильно подобрать себе препараты.
Как все начиналось
Я вместе с мамой пришла к своему участковому врачу с жалобой на то, что у меня месячные не заканчиваются уже три недели. Она порекомендовала мне противозачаточные таблетки — конечно, с некоторыми оговорками. Таблетки не защищают от венерических заболеваний, подчеркнула врач, а незащищенный секс может привести к развитию рака шейки матки. Она вынуждена была это сказать, хотя мне было всего 14 лет, и о сексе я думала в последнюю очередь.
Автор фото, VICKY SPRATT
Медсестра оформила рецепт, и так я стала обладательницей трехмесячного запаса оральных контрацептивов. Поход в аптеку за зелеными блистерами с крошечными желтыми таблетками я восприняла как своего рода обряд посвящения в женщины. Это были не просто таблетки, а подслащенный концентрат феминизма, борьбы за права женщин, медицинского прогресса.
Так все началось. Это было 14 лет назад, и с тех пор я более десяти лет «играла в медикаментозную рулетку», тестируя на себе с переменным успехом различные препараты. Одновременно я начала испытывать тревожность, депрессию и резкие смены настроения, которые с незначительными перерывами преследовали меня всю взрослую жизнь.
У меня было несколько неудачных романов, и мне пришлось пропустить год учебы в университете. Все это я объясняла своими недостатками. Мол, такой вот я человек: неприспособленный к жизни, неуверенный в себе, несчастный. Только после 20 лет, когда я уже закончила университет и мои психические и поведенческие проблемы больше нельзя было списывать на «сложный подростковый период», я впервые серьезно задумалась над побочными эффектами от таблеток.
Автор фото, BSIP/Getty
Виды противозачаточных таблеток
Есть два основных вида контрацептивов: комбинированные — они содержат эстроген и прогестин (синтетическую форму прогестерона) — и «чисто прогестиновые таблетки» или «мини-таблетки», которые содержат только один гормон (прогестин).
- Комбинированные таблетки выпускают под многими различными названиями. Они отличаются дозировкой и соотношением эстрогена и прогестина.
- Прогестиновые таблетки также бывают разные, в зависимости от комбинации содержания норэтистерона или дезогестрела в их составе.
- У многих женщин наблюдается индивидуальная непереносимость отдельных компонентов гормональных противозачаточных средств.
Однажды после очередной панической атаки и в результате бессонной ночи я села за компьютер и начала искать информацию в Google. Накануне я перешла на новые прогестиновые контрацептивы, которые мне прописали из-за мигреня. Как оказалось, комбинированные таблетки противопоказаны тем, кто страдает мигренью с аурой.
Я ввела в поиск название своего препарата и слова «депрессия» и «тревожность». Интернет сразу показал мне темы на форумах и сообщения блоггеров, которые страдали от тех же симптомов, что и я.
К тому времени я уже несколько раз обращалась к своему участковому врачу с жалобами на неожиданные и мощные панические атаки — раньше такого никогда не было. В разговоре ни разу не всплыла тема контрацептивов, несмотря на то, что приступы происходили одновременно с переходом на новые таблетки. Зато мне прописали значительную дозу бета-блокаторов — препаратов, которыми лечат тревожность — и посоветовали пройти курс когнитивно-поведенческой психотерапии.
Так я прожила где-то шесть-восемь месяцев. Не могу сказать точно, потому что этот период в моей памяти очень размыт и ускорен, ведь чувство тревоги и опасности постоянно пульсировало в моих венах.
Автор фото, BSIP/Getty
Узнайте больше
Сайт The Debrief провел опрос, в котором приняли участие 1022 читательницы в возрасте от 18 до 30 лет:
- 93% респондентов принимали противозачаточные таблетки во время опроса или ранее.
- Из них 45% страдали от тревожности, другие 45% — от депрессии.
- 46% утверждали, что таблетки снизили их половое влечение.
- 58% полагают, что таблетки негативно отразились на их психическом здоровье.
- 4% говорят о положительном влиянии таблеток.
Мне хотелось бы посмеяться, вспоминая об этом. Ведь так должны заканчиваться все хорошие истории, не правда ли? Но в том, что я прошла, не было и нет ничего смешного. Это был ужас. Я все время испытывала чувство страха. Я себя не узнавала, не любила и не могла спокойно жить. Я не знала, что делать, к кому обратиться и будет ли этому конец. Кроме тревоги, меня охватила апатия. Я чувствовала себя полной бездарностью и обвиняла в происходящем только себя.
Думая, что я сошла с ума, я рассказала своему врачу, что «чувствую себя не собой, а кем-то другим», как если бы мой мозг заплесневел и усох.
«А вам не кажется, что это как-то связано с моими таблетками?» — спросила я. Помню выражение ее лица: она пыталась сохранить нейтральный вид, но едва сдерживала сарказм. Я объяснила, что шесть из семи видов таблеток, которые я принимала, отрицательно влияли на мое самочувствие. Единственным исключением были таблетки с высоким содержанием эстрогена — благодаря им я целый год чувствовала себя как суперженщина, пока их прием не отменили (частично из-за мигрени, частично потому, что длительное употребление этого препарата повышает риск развития тромбоза).
Овладев собой, врач сказала категорическое «нет»: мои проблемы не связаны с таблетками.
Однако я не послушала ни ее, ни своего психотерапевта и прекратила принимать прогестиновые таблетки.
То, что произошло дальше, я могу назвать только постепенным и осторожным возвращением своего «я». Через три-четыре недели я перестала принимать бета-блокаторы. По сей день я постоянно ношу их с собой в сумочке на случай, если я снова сорвусь «с высокой скалы своего сознания». Впрочем, за три с половиной года они ни разу не понадобились.
Конечно, мои проблемы не исчезли за один день, но панические атаки прекратились. За эти годы не произошло ни одной. Время от времени я испытываю подавленность, тревогу и стресс, однако не в таких масштабах, как когда я принимала прогестиновые таблетки. Я вспомнила, что такое радость. Ко мне вернулось половое влечение. Я перестала бояться всех и каждого.
Через год после прекращения панических атак я отправилась в путешествие в одиночку на другой конец света. Годом ранее это было бы немыслимо. Сидя на далеком тропическом пляже под теплым грозовым ливнем, я вдруг заплакала от радости. Какое же это было облегчение, что я снова стала собой, что я могу управлять своими мыслями, что я не ошиблась — я действительно знаю себя лучше, чем уверяли меня врачи.
Сейчас мне 28 лет, и я больше не принимаю гормональные контрацептивы. За исключением умеренных перепадов настроения в течение суток перед месячными, я полностью избавилась от тревожности, депрессии и панических атак.
Автор фото, VICKY SPRATT
С той поры, как я потеряла себя на прогестиновых таблетках и снова обрела на пляже Южной Азии, моя проблема постепенно начала привлекать все больше внимания. В 2013 году вышла в свет книга Холли Григг Сполл «Подсласти пилюлю» (Sweetening The Pill), в которой автор заявила о влиянии гормональной контрацепции на женское психическое здоровье.
Кроме того, было проведено важное исследование: профессор Ойвинд Лидегаард из Университета Копенгагена обнаружил, что женщинам, которые принимают противозачаточные таблетки (как комбинированные, так и прогестиновые), чаще других прописывают антидепрессанты. Эта разница была особенно заметна среди молодых женщин 15-19 лет, которые принимали комбинированные таблетки.
Лидегаарду удалось провести это исследование, потому что ему предоставили доступ к медицинским карточкам более миллиона датчанок в возрасте от 15 до 34 лет.
Прочитав об этом исследовании, я послала информационный запрос в Национальную службу здравоохранения. Как журналистка издания The Debrief, я знала, что многие британки также страдают от подобного воздействия таблеток — наши читательницы чуть ли не ежедневно жаловались нам на это. Я спросила, сколько женщин принимают противозачаточные таблетки одновременно с антидепрессантами или бета-блокаторами. Мне ответили, что их система пока не позволяет сделать выборку этих данных.
ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ В ПРОГРАММАХ ЭКО
В рамках большинства ВРТ (вспомогательной репродуктивной технологии), в том числе ЭКО, проводится, так называемая индукция суперовуляции, суть которой заключается в медикаментозной стимуляции яичников с целью получить сразу несколько готовых к оплодотворению яйцеклеток. Таким образом увеличивают шансы на успех всей программы. Сегодня стимуляция овуляции проводится по разным протоколам и препараты при них назначают различные. Кроме того, лекарства назначают не только для индукции, но и для подготовки эндометрия к имплантации плодного яйца. Чаще всего в схемах фигурируют гонадотропины, прогестерон, кломифена цитрат, а также агонисты и антагонисты гонадотропин рилизинг-гормона. Обычно в протокол входят препараты из разных групп.
Дозировки подбирает врач, отталкиваясь от выбранного протокола стимуляции и индивидуальных особенностей пациентки. Коррекция доз осуществляется по результатам ультразвукового мониторинга созревания фолликулов. Рассмотрим перечисленные группы препаратов подробнее.
Гонадотропины
Гонадотропины — гормоны, которые секретируются в передней доле гипофиза и регулируют работу половых желез и овариально-менструальный цикл. Существует два таких гормона:
- фолликулостимулирующий (ФСГ), который помогает развитию фолликулов;
- лютеинизирующий (ЛГ), стимулирующий выработку эстрогенов и запускающий овуляцию.
Препараты для индукции овуляции могут содержать или ФСГ, или сочетание ФСГ и ЛГ. Наиболее часто используются: «Менопур», «Элонва», «Пурегон», Гонал-Ф. Первый относится к, так называемым, менотропинам — препаратам, содержащим определенные доли ФСГ и ЛГ. Остальные перечисленные лекарства содержат только фолликулостимулирующий гормон.



На фоне приема гонадотропинов возможно развитие таких побочных эффектов, как вздутие живота, эмоциональные нарушения, синдром гиперстимуляции яичников. Обычно эти явления проходят вскоре после пункции фолликулов.
Агонисты гонадотропин-рилизинг-гормона (а-ГнРГ)
ГнРГ образуется в гипоталамусе и выбрасывается небольшими партиями через каждые час-полтора. Под его влиянием в гипофизе образуются гонадотропины. Агонисты ГнРГ — синтетические аналоги этого гормона. Если а-ГнРГ поступают в организм в большем количестве, чем это предусмотрено природой, гипофиз утрачивает свою восприимчивость к гормону и овуляция приостанавливается. Таким образом, сочетая применение гонадотропинов и а-ГнРГ, врач полностью контролирует течение овариального цикла. Основными задачами таких протоколов являются:
- увеличить продолжительность овуляционного периода;
- получить яйцеклетки высокого качества;
- при необходимости притормозить чрезмерный синтез гонадотропинов.
Таким образом, добиваются чтобы овуляция совпала с периодом полного созревания фолликулов. С этой целью часто используют такие препараты, как Декапептил и Диферелин.


Побочные эффекты при приеме а-ГнРГ — относительно редкое явление, которое связано с изменением концентрации половых гормонов. К таким эффектам относятся снижение полового влечения, эмоциональные нарушения, приливы жара. Агонисты не накапливаются в организме, и эти изменения бесследно проходят уже на фоне приема гонадотропинов.
Антагонисты гонадотропин-рилизинг-гормона (ант-ГнРГ)

Антагонисты в целом решают ту же задачу, что и препараты предыдущей группы, только делают это несколько иначе — препятствуют образованию гонадотропинов в гипофизе, противодействуя деятельности собственного гонадотропин-рилизинг-гормона. Ант-ГнРГ применяются в разных протоколах, и их целью также является контролируемая овуляция, которая должна совпасть по времени с полным созреванием фолликулов. Побочные эффекты при применении антагонистов обусловлены снижением концентрации эстрогенов и носят временный характер. Наши специалисты из этой группы препаратов обычно назначают «Огралутран», который выпускается в виде шприц-тюбиков.
Препараты прогестерона и эстрадиола
Прогестерон и эстрогены необходимы для подготовки эндометрия к имплантации плодного яйца. В норме эти гормоны вырабатываются, так называемым, желтым телом — особой железой, которая формируется на месте вскрывшегося фолликула. Если оплодотворение произошло, то желтое тело в течение 10-12 недель продолжает активно вырабатывать прогестерон, блокируя выход новых яйцеклеток и менструацию. В дальнейшем необходимую концентрацию прогестерона обеспечивает плацента.


Таким образом, определенная концентрация прогестерона необходима для сохранения и поддержания беременности. С этой целью могут использоваться препараты в виде капсул и таблеток: «Утрожестан», «Дюфастон».
Хорионический гонадотропин

Какой бы протокол стимуляции не применялся, по его окончании необходимо подготовить фолликулы к пункции и обеспечить окончательное созревание яйцеклеток. С этой целью за 34-36 часов до пункции фолликула назначается хорионический гонадотропин. Кроме того, некоторые протоколы подразумевают отсутствие пикового выброса ЛГ, вследствие чего овуляция просто не произойдет. Поэтому инъекция хорионического гонадотропина является, так называемым, триггером овуляции, то есть запускает этот процесс.
Овуляция происходит через 40-42 часа после инъекции препарата. Пункция непременно должна быть проведена до этого времени, поскольку в обратном случае яйцеклетки уже покинут фолликулы и весь цикл стимуляции окажется безрезультатным. Инъекцию препарата нужно выполнить однократно.
Строго говоря, хорионический гонадотропин (ХГЧ) — гормон, который вырабатывается клетками зародыша плаценты уже на 6-8 день после имплантации плодного яйца и его определение применяется для диагностики беременности. В медицине применяются препараты ХГЧ, полученные из мочи беременных женщин или из генетически модифицированных микроорганизмов. Они производятся под различными коммерческими названиями — Прегнил, Профази, Хорагон, но по сути ничем друг от друга не отличаются.
Как применять назначенные препараты
Схемы приема препаратов зависят от протокола стимуляции, поэтому необходимо строго соблюдать рекомендации врача. Большинство лекарственных средств вводится внутримышечно или подкожно. Многие из них имеют свои особенности, касающиеся применения и хранения, причем связаны они не только с самим препаратом, но и с формой выпуска, предложенной производителем. В связи с этим, мы советуем сделать первую инъекцию в нашем процедурном кабинете, где медицинская сестра расскажет, а главное покажет, как правильно вводится конкретный препарат. Делать же инъекции по описанию в интернете, мы категорически не рекомендуем — цена ошибки может быть слишком велика.
Комбинированные оральные контрацептивы. Новое поколение
Все больше женщин различного возраста обращаются в наш Центр для подбора современной контрацепции. Статья посвящена наиболее прогрессивному и надежному средству, к сожалению, крайне редко используемому в России. По данным некоторых авторов лишь в четырех процентах, что объясняется недостаточной информированностью населения.
 Комбинированные таблетки (комбинированные оральные контрацептивы — КОК) — наиболее широко распространенная форма гормональной контрацепции. Статья посвящена исследованию специфики применения комбинированных оральных контрацептивов, статистика их использования в России и за рубежом, история их появления и особенности назначения контрацептивов.
Комбинированные таблетки (комбинированные оральные контрацептивы — КОК) — наиболее широко распространенная форма гормональной контрацепции. Статья посвящена исследованию специфики применения комбинированных оральных контрацептивов, статистика их использования в России и за рубежом, история их появления и особенности назначения контрацептивов.
Гормональные противозачаточные таблетки можно смело назвать уникальным открытием XX века, совершившим прорыв в современной контрацепции. Более 50% женщин в Европе и Америке предпочитают именно этот способ предохранения от нежелательной беременности. К сожалению, в России оральные контрацептивы не так популярны.
По данным статистики в России наиболее распространенными методами контрацепции являются — презерватив и прерванный половой акт. В России всего 4% женщин пользуются современными контрацептивами. Самыми популярными в европейских странах являются комбинированные оральные контрацептивы: 90% женщин знают о них, 45% — когда-либо использовали и 16% — используют в настоящее время. % абортов в этих странах гораздо ниже.
На российском рынке представлены все поколения комбинированных оральных контрацептивов к последнему поколению относится препарат эстрадиола валерата — 3 мг и диеногеста — 2 мг.
Непосредственно защитный эффект обеспечивают прогестагены — они подавляют овуляцию. Производные эстрогенов необходимы для контроля менструального цикла.
Комбинированные оральные контрацептивы делятся по содержанию основного вещества (этинилэстрадиола — производного женского полового гормона) на высокодозированные-50 мг, низкодозированные — 30 мг и микродозированные — 20 мг.
Комбинированные оральные контрацептивы бывают монофазными (все таблетки в упаковке имеют одинаковый состав), двух- и трехфазными (таблетки, принимаемые в течение менструального цикла, содержат разные дозы гормонов).
Комбинированные оральные контрацептивы принимают ежедневно в течение 21 суток, начиная с первого дня менструации. Затем делают перерыв на 7 дней, во время которого происходит менструальноподобное кровотечение. Комбинированные оральные контрацептивы подавляют овуляцию (то есть препятствуют созреванию и выходу яйцеклетки), кроме того они сгущают цервикальную слизь (слизь в канале шейки матки), тем самым делая ее непроходимой для сперматозоидов, а также изменяют слизистую оболочку матки, так что оплодотворенная яйцеклетка уже не может к ней прикрепиться. Комбинированные оральные контрацептивы на сегодняшний день, бесспорно, являются одним из самых безопасных и эффективных методов предохранения от нежелательной беременности.
Комбинированные оральные контрацептивы имеют целый спектр положительных свойств: они регулируют гормональный баланс организма — кожа становится сияющей и подтянутой, улучшается самочувствие и настроение, снижается риск остеопороза. Они достоверно снижают объем кровопотери во время менструации, таким образом препятствуя развитию или уменьшая проявления анемий (недостаточности красных кровяных клеток и/или гемоглобина). Кроме того, эти лекарства способствуют нормализации нерегулярного менструального цикла, а модификации режима приема позволяют по своему желанию менять время начала менструации.
Учеными доказано, что прием контрацептивов снижает риск развития злокачественных опухолей в гинекологической сфере. Женщины, использующие гормональные препараты, в 1,5 раза реже госпитализируются по поводу воспалительных заболеваний матки и придатков. Комбинированные оральные контрацептивы значительно снижают риск внематочной беременности (мини-пили этот риск повышают). При приеме комбинированных контрацептивов реже наблюдается мастопатия (патология молочных желез). При отмене оральных контрацептивов фертильность (способность забеременеть) очень быстро восстанавливается.
Разработка гормональных контрацептивов шла трудной дорогой. Первым комбинированным препаратом был “Эновид”, появившийся на рынке в конце 50-х годов. Он вызывал много побочных эффектов, в основном, свойственных действию эстрогенов. Он приводил к развитию тромбозов и новообразований. Поэтому дальше эволюция гормональных контрацептивов шла по пути имитации естественного процесса выработки гормонов в организме женщины. Для этого нужно было уменьшить дозу эстрогенов (поскольку стало ясно чем они опасны) и добавить в состав препаратов искусственный прогестерон, одновременно улучшив его качество и скорректировав дозу.
Этот подход дал жизнь следующим поколениям гормональных препаратов. Они отличаются друг от друга дозой эстрогена (высокодозированные содержат 50 мкг, низкодозированные — 30-35 мкг и микродозированные — 20 мкг) и типом имитации цикла женского организма. Первый из них представляют монофазные препараты, они содержат одинаковую ежедневную дозу гормонов (эстрогенов и прогестерона) на протяжении всего времени приема этих средств. Второй тип — это более современные многофазные контрацептивы.
На территории бывших республик СССР гормональные контрацептивы появились лишь в начале 70-х годов, и были, как и многие другие лекарства, в дефиците. В СССР таблетки не производились, а завозились в основном из Венгрии. Препараты первого поколения имели множество побочных эффектов. Из-за этого развилось негативное отношение к оральным контрацептивам, которое сохраняется и до сих пор. Было распространено мнение, что приём ОК ведёт к сильной прибавке в весе, увеличивает риск возникновения рака молочной железы и провоцирует оволосение по мужскому типу.
Сегодня разработка новых препаратов идет в направлении снижения дозы гормонов и улучшения качества этих веществ в составе средств, они все больше приближаются к натуральным гормонам яичников. Одна из последних новинок предлагает различную дозировку в каждой таблетке, меняющуюся в зависимости от дня цикла и естественного ритма выделения гормонов.
Еще одна новация — это включение в состав контрацептивов эстрогенов не в виде этинилэстрадиола, а в виде эстрадиола валерата. В организме эстрадиола валерат преобразуется непосредственно в гормон естественным путем, тем же, которым эстроген синтезируется в яичниках и надпочечниках женщины. В результате был получен препарат, который надежно защищает от наступления беременности и одновременно налаживает менструальный цикл (он становится регулярным, более коротким, с менее интенсивными выделениями). Дозы гормонов при этом составляют нижний порог действующего количества.
Чтобы подобрать лучшие противозачаточные таблетки, необходимо посетить врача. Гинеколог соберет анамнез, отдельно остановится на семейном анамнезе, имеющихся заболеваниях или перенесенных в прошлом, так как все перечисленное может явиться противопоказанием к применению комбинированных оральных контрацептивов. После этого врач проведет осмотр, в процессе которого оценит:
-кожные покровы (телеангиоэкзаии, петехии, признаки гиперандрогении, наличие/отсутствие гипертрихоза и прочее);
— измерит вес и артериальное давление;
— пропальпирует молочные железы;
— назначит анализы на печеночные ферменты, сахар крови, свертывающую систему крови;
— анализы гормонального фона, УЗИ молочных желез, УЗИ органов малого таза, при необходимости маммографию затем проведет гинекологический осмотр с взятием мазков.
Также женщине стоит посетить офтальмолога, поскольку длительный прием комбинированных оральных контрацептивов повышает риск развития глаукомы и прочих глазных заболеваний.
Для назначения таблеток, которые наиболее благоприятны данной пациентке, учитывается ее конституционно-биологический тип, в котором учитываются: рост, внешний вид молочные железы оволосение на лобке кожа, волосы менструации и предменструальные симптомы нарушения цикла или отсутствие менструации а также имеющиеся хронические заболевания.
Контрацептивные таблетки, особенно новые противозачаточные таблетки (нового поколения) обладают преимуществами перед барьерными контрацептивами. Но несмотря на все плюсы, отрицательных последствий от приема гормональных контрацептивов гораздо больше и они перевешивают аргументы ЗА. Поэтому решение пить ли противозачаточные таблетки, принимает врач и сама женщина, исходя из наличия противопоказаний, возможных побочных действий этих препаратов, общего состояния здоровья, наличия хронических заболеваний. По результатам множества исследований прием оральных контрацептивов (длительный), имеет отдаленные негативные последствия для здоровья женщины, особенно курящей и имеющей какие-либо хронические заболевания.
За последние десятилетия независимыми американскими экспертами было проведено несколько исследований, результаты которых дают основание полагать, что прием гормональных контрацептивов женщиной до рождения 1 ребенка увеличивает риск рака молочной железы, повышает риск развития рака печени и шейки матки. Кроме того, комбинированные оральные контрацептивы вызывают приступы мигрени, депрессию, повышают уровень сахара в крови, способствуют развитию остеопороза, выпадению волос, появлению пигментации на теле. При длительном приеме гормональных контрацептивов полностью изменяются функции половых органов.
Даже отсутствие явных противопоказаний не может гарантировать безопасность применения комбинированных оральных контрацептивов казалось бы здоровым женщинам.
Используемые материалы:
- Официальный сайт Всемирной организации здравоохранения — http: //www. who. int
- Какие хорошие противозачаточные таблетки лучше принимать. За и против приема оральных контрацептивов / Здравответ. Азбука здоровья для взрослых и детей.
- Сикирина О. И. Противозачаточные таблетки / Здоровье Женщины. Сайт гинеколога-эндокринолога Сикириной О. И.
- Уварова Е.В., Савельева И.С. Комбинированные оральные контрацептивы в аспекте сохранения репродуктивного здоровья.



