Процедура гистероскопия методика проведения правила подготовки
Процедура гистероскопия методика проведения правила подготовки





- Главная страница
- Рекомендации

Подготовка к диагностическим обследованиям, к различным видам УЗИ в гинекологии
Трансвагинальное УЗИ (через влагалище) органов малого таза (ОМТ)
Исследование проводится на 5 -7 день менструального цикла. Специальный вагинальный датчик вводится во влагалище и подводится к матке, после чего доктор начинает сканирование внутренних половых органов.
1. За двое суток до исследования следует исключить из рациона растительную пищу (фрукты, овощи, соки, бобовые), газированные напитки, мясные и молочные продукты в большом количестве. Цель такой диеты — предотвратить газообразование в кишечнике. Пузыри газа могут создать серьезные помехи исследованию и привести к диагностической ошибке. Рекомендуется прием ферментных препаратов: фестал, панзинорм, энзистал, креон и др. Очистительные клизмы не рекомендуются, так как они нередко усиливают газообразование. Кроме того, можно принимать активированный уголь, эспумизан, укропную воду. Если у Вас запоры, рекомендуется принять слабительное, особенно при необходимости провести исследование с использованием ректального датчика.
2. Исследование проводится с умеренным наполнением мочевого пузыря, поэтому последнее мочеиспускание должно быть за 1 — 1.5 часа до исследования. Наполненный мочевой пузырь является ориентиром для определения расположения внутренних половых органов. Эхогистеросальпингогскопия (ЭХГС)
Исследование проводится до 10 дня менструального цикла (при28 дневном цикле). Амбулаторная процедура, используется в основном для выяснения проходимости маточных труб. Подробно об этом исследовании рассказано в статье «Эхогистеросальпингография». Если коротко, то в полость матки, под небольшим давлением, вводится жидкость. Если трубы проходимы, жидкость свободно проходит по ним и попадает в позадиматочное пространство. На основании этого факта выставляется заключение о проходимости маточных труб. Подготовка: Такая же, как к трансвагинальному исследованию.
Трансабдоминальное УЗИ ОМТ (через живот)
Исследование проводится на 5 -7 день менструального цикла. Исследование проводится через переднюю брюшную стенку. Исследование проводится с полным мочевым пузырем. На наполнение мочевого пузыря указывает умеренное желание помочиться.
1. За двое суток до исследования следует исключить из рациона растительную пищу (фрукты, овощи, соки, бобовые), газированные напитки, мясные и молочные продукты в большом количестве. Цель такой диеты — предотвратить газообразование в кишечнике. Пузыри газа могут создать серьезные помехи исследованию и привести к диагностической ошибке. Рекомендуется прием ферментных препаратов: фестал, панзинорм, энзистал, креон и др. Очистительные клизмы не рекомендуются, так как они нередко усиливают газообразование. Кроме того, можно принимать активированный уголь, эспумизан, укропную воду. Если у Вас запоры, рекомендуется принять слабительное, особенно при необходимости провести исследование с использованием ректального датчика.
2. Исследование проводится с полным мочевым пузырем. На наполнение мочевого пузыря указывает умеренное желание помочиться.
УЗИ во время беременности
1. В первом триместре (первые три месяца беременности или до 12 недель) исследование проводится трансвагинальным методом. Подготовка к исследованию аналогичная.
2. Во втором и третьем триместрах исследование проводится трансабдоминальным методом. Женщинам, рожавшим прежде путем операции кесарева сечения, исследование проводится с наполненным мочевым пузырем, не рожавшим и рожавшим самостоятельно наполнение мочевого пузыря не принципиально.
Профилактическое УЗИ органов малого таза
Здоровым женщинам, в профилактических целях необходимо делать УЗИ органов малого таза один раз в 1 — 2 года, а в возрасте после 40 лет — один раз в год с целью выявления скрытой патологии. Профилактическое УЗИ органов малого таза обычно проводится в I фазе цикла (5 — 7-й день от начала менструации).
При посещении кабинета ультразвуковой диагностики для снятия остатков геля с кожных покровов после проведения обследования необходимо иметь при себе полотенце или салфетку, а также пеленку, на которую вы ляжете для проведения исследования.
Обследование на фолликулогенез производится на 5; 9; 11-14 и 15 дни менструального цикла.
В экстренных случаях УЗИ проводится без подготовки, но результативность его ниже. Точность полученных результатов во многом зависит от того, как Вы подготовитесь к проведению УЗИ.
В экстренных случаях УЗИ проводится без подготовки, но результативность его ниже.
УЗИ молочных желез
УЗИ молочных желез выполняется с 5-го по 10-й день от начала менструального цикла. При себе иметь направление.
Диагностическая гистероскопия матки и гистероскопия труб является часто назначаемой процедурой. Результаты гистероскопии позволяют выявить на ранних этапах различные патологические образования цервикального канала и полости матки, такие как полипы эндометрия и слизистой цервикального канала, гиперплазию эндометрия, подслизистые узлы миомы матки, эндометриоз, злокачественные новообразования.
Подготовка к гистероскопии
Перед гистероскопией должно быть проведено полное клиническое обследование:
Осмотр на гинекологическом кресле.
Исследование на степень чистоты отделяемого из влагалища и цервикального канала (при выявлении инфекций и воспаления, показано их лечение).
Трансвагинальное УЗИ органов малого таза, с целью уточнения анатомических особенностей внутренних половых органов и патологических образований.
Анализы крови на ВИЧ (СПИД) и RW (сифилис).
Определение группы и Rh — резус фактора крови.
Клинический и биохимический анализ крови (по показаниям).
Клинический анализ мочи (по показаниям).
Анализ состояния свертывающей системы крови (по показаниям).
Исследование функции сердца — ЭКГ, ЭхоКГ и т.п. (по показаниям).
Консультация терапевта и др. смежных специалистов (по показаниям).
При выявлении каких-либо заболеваний, которые в данный момент мешают проведению операции, необходимо их скорейшее лечение. Например, при выявлении патологий сердечно-сосудистой системы, необходима консультация с соответствующим узким специалистом. Если анализы показали наличие воспалительных процессов в организме – необходимо их устранение.
Гистеросальпингография (ГСГ)
Гистеросальпингография ( ГСГ, метросальпингография) — это метод рентгенологического исследования полости матки (гистерография) и маточных труб путем их искусственного контрастирования. ГСГ применяется:
— для установления причины бесплодия,
— при подозрении на порок развития внутренних половых органов,
— рак эндометрия, опухоли маточных труб, спаечный процесс и др.
ГСГ предпочтительно производить во II фазу менструального цикла (16-20 день). Однако, при подозрении на внутренний эндометриоз это исследование целесообразно осуществлять в I фазу, на следующий день после диагностического выскабливания или в конце менструации. Для выполнения ГСГ врач пользуется водо-растворимыми рештеноконтрастными препаратами (верографин, урографин и др.).
Подготовка к гистеросальпингографии (ГСГ)
При проведении гистеросальпингографии пациентке следует предохраняться от беременности в течение менструального цикла, в котором будет производиться ГСГ;
за 5-7 дней до исследования произвести анализ крови, мочи и выделений из цервикального канала и влагалища на флору (без результатов этих анализов ГСГ проводить не в праве);
в день процедуры ГСГ необходима очистительная клизма, непосредственно перед гистеросальпингографией — освободить мочевой пузырь.
Гистеросальпингографию проводят без обезболивания, поэтому, если у вас повышена болевая чувствительность или вы боитесь, что гистеросальпингография это больно, обсудите с врачем обезболивание перед ГСГ.
Последствия гистеросальпингографии
После ГСГ может мазать кровью около недели, это нормально. Если кровотечение сильное или более длительное или боли в животе не проходят — необходимо обратиться к врачу.
Офисная гистероскопия? Что это такое?
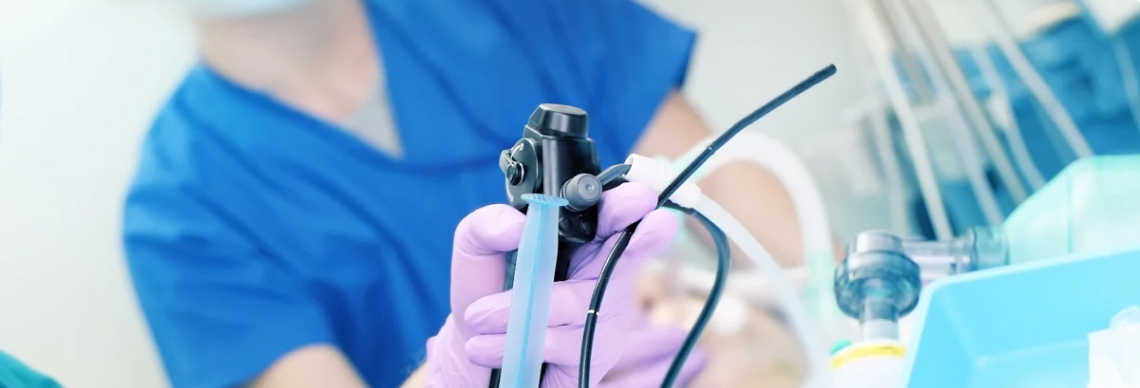
Современная медицина идет по пути возрастания точности. Обследования становятся все более информативными, а любые вмешательства — все менее инвазивными.
Так, эндоскопический метод диагностики и лечения — с помощью оптического прибора в виде гибкого шланга, имеющего освещение, видеокамеру и специальные инструменты, — оказался весьма эффективным и применяется очень широко. Он позволяет обследовать не вслепую, работать точно, прицельно, максимально сохранять здоровые ткани. Осматривать, исследовать и лечить можно практически любые органы, вводя эндоскоп через естественные отверстия или небольшие операционные разрезы.
Вот и в гинекологии применяется этот передовой метод. От греческих слов «гистера» (матка) и «скопео» (смотрю) происходит его название — гистероскопия (уважаемые читатели, не путайте с гастроскопией — осмотром желудка!). Через влагалище и далее через цервикальный канал в полость матки вводится гистероскоп, позволяющий произвести осмотр, биопсию, а также необходимые оперативные вмешательства (удаление полипов, рассечение спаек и другие).

Какие различают виды гистероскопии?
- По назначению выделяют диагностическую, лечебную и контрольную гистероскопию. Выделяют также гистерорезектоскопию – но это уже полноценное хирургическое вмешательство. Разделение это, по сути, условно, потому что нередко в процессе обследования возникает необходимость одновременно произвести ту или иную хирургическую процедуру.
- По типу среды растяжения гистероскопия бывает газовой и жидкостной. Чтобы стенки матки расправились, и появилась возможность идеально их рассмотреть, необходимо расширить орган, растянуть его. Для этого в полость матки вводят либо углекислый газ, либо жидкость (стерильную воду, физраствор, раствор глюкозы и другие).
Так что же означает «офисная гистероскопия»?
Термин «офисная» пришел с Запада, где подобная процедура проводится не только гинекологом, но и врачами общего профиля — и при этом в медкабинетах (офисах), а не только в клиниках.
Можно встретить ряд синонимов: простая (диагностическая) гистероскопия, минигистероскопия, диагностическая видеогистероскопия. В последнем случае подчеркивается возможность во время проведения процедуры показывать пациентке на экране картину происходящего.
Чем отличается офисная гистероскопия от обычной? И насколько болезненна эта процедура?
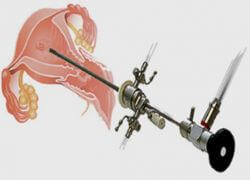
Любая гистероскопия — вмешательство малоинвазивное, то есть нетравматичное. Но диагностическая гистероскопия особенно соответствует этому определению, потому что:
- Используется самый маленький диаметр гистероскопа: менее 5 мм. Чаще всего — около 3 мм, но есть и приборы толщиной чуть более одного миллиметра. Обычную гистероскопию проводят приборами с диаметром 5-9 мм.
- Не требуется расширять цервикальный канал (вход в полость матки), что особенно хорошо для нерожавших. Давление среды расширения тоже гораздо ниже, чем при хирургической гистероскопии (сорок миллиметров ртутного столба против ста). В результате нет боли, нет травмы.
- Процедура практически безболезненна, поэтому нет необходимости в анестезии. Если обычная гистероскопия подразумевает общий наркоз, то для офисной вполне достаточно местной анестезии лидокаином. Иногда анестезия не используется вообще. Если женщина очень беспокоится и боится, проводят премедикацию (седацию), то есть назначают успокоительное накануне или в день проведения обследования.
- Как правило, женщины отмечают только чувство давления, иногда незначительную болезненность при проведении манипуляции. Процедура довольно простая, не требует ни серьезной подготовки, ни наркоза, ни госпитализации. Это означает, что и стоимость данного обследования будет ниже.
Когда нужна диагностическая гистероскопия?
Показания для офисной и обычной гистероскопии практически одни и те же — с тем отличием, что диагностическая гистероскопия нецелесообразна при наличии серьезных проблем: больших полипов, перегородок, миоматозных узлов. Другими словами, если предполагается проведение операции, а не только биопсии, то имеет смысл сразу проводить обычную лечебную гистероскопию, чтобы совместить обследование и хирургическое вмешательство.
Диагностическая гистероскопия применяется прежде всего для обследования по поводу бесплодия и при подозрении на внутриматочный патологический процесс.
Офисная гистероскопия подразумевает только осмотр?
Нет, не совсем, поскольку помимо визуального обследования производят некоторые диагностические и небольшие лечебные манипуляции. Чаще всего это биопсия, удаление маленьких полипов. Для этого гистероскоп оснащен микроинструментами: электрод, ножницы, пинцет.
Как проводится эта процедура?
- Как правило, гистероскопию проводят в первой половине менструального цикла.
- Предварительно необходимо сдать анализы. Врач направит на развернутый анализ крови: общий, на свертываемость, на группу крови. Еще придется сдать общий анализ мочи, анализ крови на ВИЧ и гепатит, сделать мазок из влагалища на степень чистоты. Поскольку по результатам обследования может понадобиться и обычная (амбулаторная) гистероскопия, то многие врачи сразу назначают дополнительно флюорографию и ЭКГ.
- Очистительную клизму перед процедурой не делают, но накануне должен быть опорожнен кишечник.
- Сама процедура занимает всего лишь от пяти до двадцати минут. Во влагалище вводится гистероскоп при одновременной подаче жидкости (или газа), с его помощью врач обследует стенки влагалища, шейку матки, затем полость матки.
Существуют ли противопоказания к данной манипуляции?
Противопоказания действительно существуют. Манипуляцию не проводят:
- при большом риске инфекционных осложнений (когда вагинальный мазок показывает III — IV степень чистоты);
- при наличии активного воспалительного процесса в области половых органов;
- во время общих заболеваний — острых или обострившихся: инфекционных (ОРВИ, ангина, воспаление легких) и воспалительных (тромбофлебит и др.);
- при общем тяжелом состоянии пациентки.
Гистероскопия матки
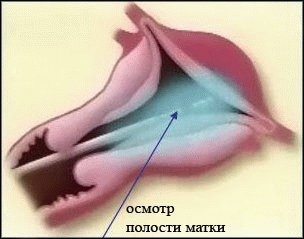
Гистероскопия матки — современный малоинвазивный метод, применяемый для точной диагностики и щадящего лечения различных заболеваний женской гинекологической сферы. Это лечебно- диагностическая процедура заключается в визуальном осмотре полости матки, цервикального канала и начала маточных труб. Для проведения осмотра используется специальный инструмент — гистероскоп. Гистероскоп вводится в матку через влагалище и цервикальный канал. Наличие оптического волокна позволяет выводить изображение внутренности матки на экран монитора, причем изображение получается с высокой точностью — это одно из важных достоинств методики. Изучая изображения, врач диагностирует проблемы и имеет возможность принять решение о ходе их устранения.
Метод может применяться как для диагностики, так и для лечения отдельных патологий. При проведении диагностических исследований, как правило, не проводится расширения канала матки, и в этом случае не возникает нужды в обезболивании процедуры. При проведении манипуляций с расширением канала матки проводится внутривенное обезболивание.
Плюсы гистероскопии весьма многочисленны. Это высокоинформативное обследование, которое проходит с минимальным дискомфортом для пациентки.
Показаниями к проведению гистероскопии
При следующих гинекологических проблемах:
- наличие чрезмерно обильных месячных и маточных кровотечений;
- наличие спаек (синехий) в полости матки, а также рубцов на шейке матки;
- наличие полипов и фибром в шейке и полости матки;
- различные врожденные аномалии половых органов.
Также к процедуре прибегают при послеродовой задержке плаценты. Гистероскопия дает возможность врачу увидеть в матке инородные тела (сместившуюся внутриматочную спираль), имеющиеся очаги маточного кровотечения, практически все аномалии внутренней поверхности органа.
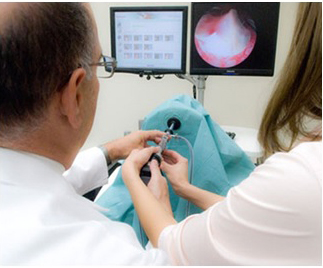 Гистероскопия дает врачу возможность точно определить локализацию аномалий в эндометрии, что может быть необходимо для дальнейшего лечения, или проведения биопсии. Также, используя контроль гистероскопа, проводят целый ряд гинекологических оперативных вмешательств. Сама биопсия тоже может быть проведена в ходе гистероскопического обследования, так как гистероскопы оснащены необходимыми приспособлениями. При оперативной гистероскопии, в отличие от чисто диагностической процедуры, в полость матки вместе с гистероскопом вводят инструменты, которыми врач удалит патологические образования (полипы).
Гистероскопия дает врачу возможность точно определить локализацию аномалий в эндометрии, что может быть необходимо для дальнейшего лечения, или проведения биопсии. Также, используя контроль гистероскопа, проводят целый ряд гинекологических оперативных вмешательств. Сама биопсия тоже может быть проведена в ходе гистероскопического обследования, так как гистероскопы оснащены необходимыми приспособлениями. При оперативной гистероскопии, в отличие от чисто диагностической процедуры, в полость матки вместе с гистероскопом вводят инструменты, которыми врач удалит патологические образования (полипы).
В нашем медицинском центре процедура гистероскопии проводится в амбулаторных условиях. По ее окончании женщина, как правило, не испытывает существенного дискомфорта, и может сразу же идти домой, продолжать привычный образ жизни. Применение наркоза необходимо лишь только в определенных случаях. Вопрос о целесообразности применения наркоза решает врач, исходя из анамнеза пациентки.
Подготовка к гистероскопии
Пройти гистероскопию матки вы сможете, обратившись в любое из отделений медицинского центра «Элегия». Наши врачи имеют серьезный опыт в проведении данного исследования. Оснащение наших клиник современным оборудованием для проведения лечебно-диагностических процедур позволяет врачам осуществлять гистероскопию, обеспечив пациентке максимальный комфорт.
Гистероскопия
Гистероскопия — осмотр полости матки c помощью сверхтонкого оптического инструмента — гистероскопа, который вводят через влагалище, шейку матки. В настоящее время не вызывает сомнений, что данный метод наиболее информативный инструментальный метод диагностики состояний эндометрия и полости матки, и признана «золотым стандартом» в данной области.
В отличие от выскабливания полости матки, гистероскопия позволяет гинекологу визуально исследовать матку и обнаружить причину заболевания.
Виды гистероскопии матки
Существуют два вида осмотра:
- диагностическая гистероскопия, которая помогает врачу поставить диагноз;
- хирургическая гистероскопия (гистерорезектоскопия) то есть
— лечебная (прицельная биопсия эндометрия;
— удаление полипов;
Полип удаляется прицельно у основания электрохирургической петлей, его ножка коагулируется, полип удаляется из полости матки.
— удаление субмукозных миом;
— сращений в полости матки; полная резекция (аблация) эндометрия;
Последовательно производится резекция эндометрия электрохирургической петлей по всем стенкам матки глубже базального слоя.
— иссечение внутриматочной перегородки и др.).
 |  |
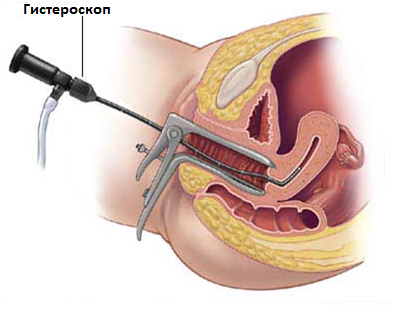
Описание метода:
Гистероскопия — это малоинвазивная процедура, которая производится через естественное отверстие канала шейки матки через влагалище. Процедура выполняется под кратковременным внутривенным наркозом. В начале процедуры проводится обезболивание в области шейки матки для облегчения раскрытия шейки матки и с целью послеоперационного обезболивания. Затем через канал шейки матки подается небольшое количество стерильного раствора глюкозы, после чего в полость матки тем же путем вводится оптическая система — камера и осветитель, которые выводят изображение увеличенное в 20 раз на экран монитора.
После осмотра полости матки и точного определения локализации патологии, через канал в оптической системе вводят манипулятор и при использовании электрического тока производят удаление патологического очага. В конце процедуры отсутствует необходимость в наложении швов. Заканчивается гистероскопия выведением из полости матки оптической системы и жидкости.
Показания для гистероскопии матки
Показаниями для процедуры являются:
- подозрение на патологию эндометрия при УЗИ или ГСГ (полип эндометрия, полип шейки матки, гиперплазия эндометрия, опухоль);
- многие виды бесплодия, несколько неудачных попыток ЭКО;
- внутриматочные синехии (спайки в полости матки);
- субмукозная миома матки (растущая в полости матки);
- внутренний эндометриоз (аденомиоз)
- вросшая внутриматочная спираль (ВМС), потерянная ВМС;
- ациклические кровянистые выделения;
- остатки плодного яйца после аборта;
- подозрение на пороки (аномалии) развития матки, например, внутриматочная перегородка;
- контрольное исследование полости матки после операции на матке, при невынашивании беременности, после гормонального лечения.
Обычно гистероскопию матки проводят на 6 — 10 дни менструального цикла, в эти дни состояние полости оптимально для исследования. Классически при бесплодии неясного генеза гистероскопию делают в середине второй фазы цикла, то есть на 20 — 24 день. При подозрении на гиперплазию и полипы эндометрия — в любой день цикла, а при внутриматочных сращениях — накануне менструации, так как в это время легче разделять спайки.
Гистероскопию следует рассматривать как оперативное вмешательство. Поэтому накануне следует провести санацию влагалища (накануне вечером и утром в день исследования), а непосредственно перед исследованием опорожнить мочевой пузырь. Исследование проводится натощак.
После проведения исследования возможна кратковременная незначительная болезненность в животе вследствие попадания в брюшную полость через маточные трубы раствора или газа.
Гистероскопия и противопоказания
Противопоказаниями для процедуры являются:
- Недавно перенесённый или имеющийся к моменту исследования воспалительный процесс половых органов.
- Прогрессирующая беременность.
- Обильное маточное кровотечение.
- Стеноз шейки матки.
- Распространенный рак шейки матки.
- Общие инфекционные заболевания в стадии обострения (грипп, пневмония, пиелонефрит, тромбофлебит).
- Тяжелое состояние больной при заболевании сердечно-сосудистой системы, печени, почек.
Где сделать гистероскопию в Санкт-Петербурге?
Если пациентке поставлен один из диагнозов, перечисленных в разделе Показания для гистероскопии, и врач настоятельно рекомендует провести обследование, то наиболее часто возникает вопрос: где же в СПб сделать эту операцию? Гистероскопия, как мы говорили ранее, относится к операциям, поэтому желательно её провести в условиях стационара на отделении гинекологии, например, в «Городской больнице №40».
Гинекологическое отделение СПб ГБУЗ «Городская больница №40» оснащено современным оборудованием для гистороскопических и лапароскопических операций (аппараты Forcetriad производства Covidien). Операции и процедуру гистероскопии проводят высококвалифицированные специалисты нашей больницы. Пациенткам на отделении гинекологии предоставляется не только высококвалифицированная медицинская помощь, но и комфортные условия госпитализации.
О стоимости диагностической гистероскопии можно узнать на странице «Услуги и цены» гинекологического отделения или позвонив по телефону отдела платных услуг +7 (812) 437-11-00. Здесь же производится запись на платные медицинские услуги нашей больницы.
Гистероскопия эндометрия *
Гистероскопия эндометрия — это лечебно-диагностический метод, зарекомендовавший себя в качестве одного из самых эффективных инструментов изучения внутренней поверхности слизистой матки и удаления небольших образований. Он заключается во введении в полость органа специальной оптической трубки с видеокамерой на ее конце. Врач получает полную картину состояния тканей на мониторе компьютера, возможность аккуратного и внимательного удаления патологических тканей без риска травмировать здоровые.
К преимуществам удаления полипа эндометрия гистероскопией относят минимальную травматичность — это малоинвазивный метод, характеризующийся минимальной вероятностью осложнений.
С помощью такого исследования эндометрия врач может обнаружить и своевременно удалить полипы полости матки и цервикального канала, инороднее тела, некоторые миоматозные узлы, сращения (синехии). Важно, что повторной процедуры для этого не потребуется — все манипуляции проводятся одновременно с диагностикой. Также могут быть задействованы дополнительные методы диагностики, одним из которых выступает биопсия.
Показания к гистероскопии эндометрия
- Процедуру проводят при подозрении или с целью уточнения следующих заболеваний и состояний:
- Эндометриоз тела матки;
- Миоматозный узел (один или несколько) с точным определением их локализации;
- Онкологические заболевания;
- Все виды полипов;
- Воспалительные процессы слизистой оболочки матки;
- Наличие инородного предмета в полости (фрагменты внутриматочной спирали);
- Синехии – спайки в полости матки;
- Перфорация матки в результате травмирующего воздействия;
- Гиперплазия эндометрия;
- Аномалии строения матки (удвоение, перегородка и т.д.).
Противопоказания к гистероскропии:
- Инфекционные заболевания (грипп, ангина, пиелонефрит, пневмония и т.д.);
- Тяжелые состояния при сердечно-сосудистых заболеваниях, болезнях печени и почек;
- Раковое поражение шейки матки;
- Острые воспалительные заболевания половых органов;
- Нарушения свертываемости крови (особенно при приеме антикоагулянтов);
- Беременность;
- 3 – 4 степень чистоты влагалищных мазков (необходима санация);
- Стеноз шейки матки.
Подготовка к процедуре
Перед тем, как приступить к гистероскопии, пациентка проходит первичный осмотр у врача-гинеколога, а также сдает ряд анализов:
- Клинические анализы крови и мочи;
- Коагулограмма (определение особенностей свертываемости);
- ЭКГ;
- Анализы крови на инфекционные заболевания (ВИЧ, гепатиты В,С и сифилис);
- Мазки на флору;
- Определение группы крови и резус-фактора;
- Биохимический анализ крови (определение работы печени, почек, а также уровня глюкозы);
- УЗИ органов малого таза.
При необходимости, следует произвести кольпоскопию, ФГ, проконсультироваться с терапевтом (при наличии сопутствующих заболеваний).
Пациентке необходимо отказаться от спринцеваний, вагинальных суппозиториев, интимных контактов за несколько дней до процедуры. Врач выбирает дату ее проведения с учетом особенностей цикла: она выполняется на 6-10 день (во время менопаузы – в любой день).
Этапы проведения
Наркоз — как правило, внутривенный.
Обработка половых органов растворами антисептических препаратов.
Расширение канала шейки матки.
Введение жидкостей или газа для расширения полости и улучшения визуализации.
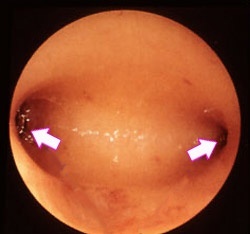
Осмотр эндометрия, устьев маточных труб, определение точной локализации патологического участка.
Удаление измененного участка эндометрия.
Контроль качества удаления патологических тканей.
Извлечение инструментов из полости матки.
Гистероскопия с биопсией
Гистероскопия эндометрия обязательно сочетается с биопсией. Вся удаленная ткань направляется для дальнейшего исследования в лаборатории. В целом процедура идентична простой гистероскопии, она лишь дополняется забором материала.
Период восстановления
После гистероскопии эндометрия важно внимательно соблюдать рекомендации врача: отказаться от посещения бань, саун, купания в водоемах, ведения половой жизни. Необходимо ограничить физические нагрузки, особенно те, которые связаны с подъемом тяжестей. Посетить врача для контроля эффективности процедуры потребуется спустя 2 недели для ознакомления с результатами гистологического исследования и определением дальнейшей тактики ведения.
Гистероскопия может сопровождаться временными осложнениями: в первое время (до 10 дней) наблюдаются кровянистые мажущие выделения из половых путей, незначительная тянущая или ноющая боль. Эти последствия обратимы и в большинстве случаев не требуют дополнительной коррекции, но с целью улучшения самочувствия врач может порекомендовать прием обезболивающих лекарственных средств. В том случае, если боль не ослабевает, кровотечение — усиливается или не останавливается, повышается температура тела, важно как можно скорее обратиться к врачу.
Гистероскопия матки
Гистероскопия матки — малоинвазивный диагностический и лечебный метод, позволяющий осматривать полость матки изнутри при помощи специального оборудования (гистероскопа), при необходимости совмещая с лечебными мероприятиями.
Различные заболевания и патологии матки, по статистике, держат лидирующие позиции среди болезней женской половой сферы. И зачастую, чтобы поставить точный диагноз, важно увидеть то, что происходит непосредственно внутри матки, а неинвазивные методы не дают необходимо информации. Именно в этом случае используется такой высокоинформативный способ, как гистероскопия.
В нашей клинике проводятся три вида гистероскопии:
- Диагностическая гистероскопия. Необходима для уточнения или постановки диагноза;
- Лечебно-диагностическая гистероскопия с РДВ (раздельное диагностическое выскабливание). Используется не только в диагностических целях и выполнения забора материала для гистологического исследования, но и, при необходимости, для проведения хирургического лечения (например, удаления полипов);
- Гистерорезектоскопия. Применяется при наличии значительных патологий в полости матки, поэтому является, по сути, полноценной операцией.
Показания к проведению гистероскопии
Диагностическая гистероскопия показана в следующих случаях:
- Нарушение менструального цикла;
- Маточные кровотечения;
- Подозрение на патологию эндометрия;
- Бесплодие и стабильное невынашивание беременности;
- Наличие полипов, спаек в матке;
- Подозрение на онкологический процесс;
- Наличие опухолевых образований;
- Подозрение на анатомическую аномалию матки и др.;
- В качестве подготовки к ЭКО.
Лечебно-диагностическая гистероскопия и гистерорезектоскопия проводится при следующих заболеваниях и патологиях:
- Наличие полипов;
- Гиперплазия (разрастание) эндометрия;
- Аденомиоз;
- Наличие миомы матки подслизистого типа;
- Опухолевые образования доброкачественного характера (фибромы, лейомы и т.д.);
- При сращениях стенок и наличии внутриматочных перегородок или спаек;
- При остатках плодного яйца в матке после выкидыша или аборта;
- Для удаления внутриматочной спирали и т.д.
Что такое гистероскоп
Гистероскоп – это эндоскопический прибор, представляющий собой длинную полую трубку с оптической и осветительной системами, благодаря которым осмотр полости матки проводится напрямую «глазом» и дает возможность увидеть полную картину исследуемого участка. В более современных гистероскопах есть специальный канал, через который вводятся инструменты для проведения хирургических манипуляций (ножницы, щипцы, электроды, лазерный светодовод и т.д.).
Оптическая система гистероскопа выводит изображение на монитор с увеличением до нескольких десятков раз, благодаря чему операционное поле визуализируется максимально, позволяя увидеть все изменения в полости матки, включая характер патологических участков, степень их распространения. Возможность, при необходимости, увеличить масштаб «картинки» позволяет изучить тканевую структуру.
Существует три основных вида гистероскопов, классифицируемых по функциональности:
- Жесткий. При небольшом диаметре тубуса незаменим для большинства гинекологических операций, имеет 30-градусный угол направления наблюдения оптикой, самый удобный для осмотра, поскольку вращением позволяет полностью осмотреть сферичную матку;
- Гибкий (гистерофиброскоп). Имеет улучшенную разрешающую способность, низкую травматичность (повреждение стенок матки практически невозможно). Но этот вид оборудования очень хрупкий и в некоторых случаях для операций просто не пригоден;
- Гистерорезектоскоп. Прибор, объединивший гистероскоп, систему для электрохирургии и прибор для непрерывного промывания полости матки.
Подготовка к гистероскопии
Процедура гистероскопии является хирургическим вмешательством и поэтому подготовка к ней равнозначна подготовке к любой операции.
Обязательно проводится предоперационное исследование, включающее лабораторные анализы (мазок на флору, тесты на инфекции, анализ крови и мочи, мазок из цервикального канала) и инструментальные исследования (УЗИ и ЭКГ). Обязательно осуществляется консультация терапевтом и анестезиологом.
Выбор анестезиологического пособия зависит от таких факторов, как объем и сложность предполагаемого хирургического вмешательства, общее состояние здоровья пациента, наличие сопутствующих заболеваний, реакция на компоненты наркоза и др. В любом случае, осуществляется индивидуальный подбор препаратов.
Как правило, гистероскопия проводится под общим наркозом, в сложных случаях под эндотрахеальным или спинальной анестезией.
На протяжении всей операции осуществляется мониторирование состояния пациента, контроль сердечной деятельности, дыхания, насыщения крови кислородом.
Проведение гистероскопии
Процедура гистероскопии проводится в гинекологическом кресле. После введения наркоза осуществляется обработка половых органов дезинфицирующим раствором и процесс расширения цервикального канала.
После этого в полость матки (расширенную газом или жидкостью) вводится гистероскоп, с помощью которого проводится визуализация маточного пространства – осматривается размер, состояние, содержимое, форма и рельеф стенок. Отдельно проверяется состояние эндометрия (толщина, цвет, сосудистый рисунок, складчатость, наличие изменений). Осмотр проводится путем движения гистероскопа по часовой стрелке.
Если гистероскопия проводится с целью удаления внутриматочной спирали, полипа или остатков плодного яйца, проводится процедура их извлечения при помощи инструментов, введенных через канал гистероскопа.
При обнаружении подозрительных участков проводится забор материала для последующего гистологического исследования.
После осуществления всех диагностических и лечебных действий, проводится выскабливание полости матки и цервикального канала (раздельное) и пациентку выводят из наркоза.
Проведение гистерорезектоскопии
Для процедуры гистерорезектоскопии используется специальный инструментарий (электрохирургический), благодаря которому возможно осуществление высокоточных манипуляций, необходимых для проведения сложных оперативных вмешательств.
Степени сложности гистерорезектоскопии:
- 1 степень. Удаляются полипы, синехии, паталогическая слизистая (при гиперплазии).
- 2 степень. Проводится удаление миом матки 1 типа, иссечение перегородок, крупных полипов.
- 3 степень. Удаление миоматозных узлов 2 и 3 типов.
В среднем гистероскопия длится от 15 до 30 минут (только диагностическая процедура) и от 2 до 2,5 часов (в случае проведения лечебных манипуляций).



