Какие выделения возникают после лапароскопии и стоит ли волноваться?
Выделения из глаз у кошки: как определить причину и чем лечить.
Забота о наших питомцах – это меньшее, чем мы можем им отплатить за их преданность и бескорыстную любовь. Каждый, в чьем доме живет кошка, с трепетом относится к ее благополучию и здоровью, ведь животное самостоятельно не сможет нам рассказать, где и что у него болит. Поэтому долголетие питомца лежит сугубо на ваших плечах, это ваша ответственность.
Если вы заметили, что у кошки текут глаза, перемены в ее поведении, вам кажется, что она вялая, у нее плохой аппетит и проявляется апатия к окружающему миру, тогда вам следует внимательнее к ней присмотреться. Что это – серьезное заболевание или временное явление? Нужно срочно бежать к ветеринару или же то, что происходит с вашим питомцем, это обычный природный процесс, никак не связанный с потенциальными недугами? Что делать и как облегчить состояние вашего любимца – мы обсудим далее.
Симптомы – как понять, что ваша кошка заболела.
Существует множество неприятных заболеваний, которые могут поразить органы зрения вашего питомца. Важно успеть вовремя их распознать и обратиться за квалифицированной помощью, ведь отсутствие лечения или несвоевременное вмешательство специалиста усугубят положение и даже привести к полной или частичной потери зрения любимца.
Вам стоит всерьез обеспокоиться состоянием пушистого друга, если вы заметили следующие симптомы:.
- Коричневые выделения из глаз у кошки, часто с примесью гноя, свидетельствуют о наличии бактериальной инфекции в организме животного. Дополнительными симптомами в данном случае могут выступать вялость, выделения из носа.
- Прозрачные выделения, а также обильные и густые, предупреждают вас о вирусной инфекции.
- Выделения коричневого цвета чаще всего появляются при нарушении работы слезных каналов.
- Если у кошки отек глаз и слезится обычными слезами, без примеси гноя, но в большом количестве, она чихает и чешется, тогда, скорее всего это аллергическая реакция. Этот недуг также предвещают покраснение век и их припухлость.
- Красноватые выделения из глаз можно легко спутать с коричневыми, если у кошки темный окрас шерстки.
Возможно, они не столь ярко выражены, и вам сложно определиться с тем, что конкретно тревожит вашего питомца. В таком случае, стоит понаблюдать за его поведением.
Если все эти симптомы в вашем случае отсутствуют, и глаза у кота слезятся обычными прозрачными слезами, тогда поводов для паники нет. Существует целый ряд причин, из-за которых даже у здорового животного могут слезиться глаза. Это неподходящий рацион, особенности породы, аллергическая реакция на определенные компоненты или вещества.
Почему у кошки текут глаза – возможные причины.
У обычной здоровой кошки всегда выделяется прозрачный жидкий секрет из органов зрения, но он почти незаметен. Считаются нормой и те редкие случаи, когда у питомца проявляется обильное слезотечение. Такое бывает из-за негативного влияния внешних факторов, таких как дым, пыль, резкое освещение или едкие химикаты, несоблюдение гигиены. Как правило, после того как кошка возвращается в нормальную среду обитания без внешних раздражителей, выделение слез прекращается.
Волноваться стоит, когда у кошки появляются темные выделения из глаз, поскольку это является прямым свидетельством наличия инфекции в организме животного. Если вы заметили у своей любимицы мутные, коричневые, белые или красные выделения, незамедлительно обратитесь за помощью к специалисту и не пытайтесь лечить животное самостоятельно в домашних условиях.
В случае наличия в организме животного не вирусной, а бактериальной инфекции, вы заметите выделения из глаз, отличающиеся от слез. Они также могут быть белого и желтоватого оттенка, и провоцируют воспаление в этой области.
Существует целый ряд заболеваний, которые могут стать причиной нарушения работы слезоотводящих каналов у кошек:
- Это образование опухолей и новообразований, которые пережимают каналы.
- Аллергия на внешние раздражители или на пищу. Эта причина является одной из наиболее распространенных.
- Неинфекционное воспаление слезного мешка.
- Физическая травма глаз.
- Инородный предмет, который попал в просвет слезного канала.
- Стеноз слезных точек.
- Сужение слезных каналов из-за воспалительных процессов в организме.
- Инфекционные конъюнктивиты.
- Воспаление век.
- Неправильный рост ресниц (трихиаз).
- Повреждение роговицы.
- Заболевание глазных сосудов.
- Глаукома.
- Предрасположенность породы. Некоторые породы кошек, такие как персидская или британская, имеют брахицефалическое строение черепа, из-за чего у них укороченный слезной канал и повышенное слезовыделение.
- Глистные инвазии.
- Проблемы с иммунитетом. Наиболее часто встречается у котят и старых кошек, которые часто простужаются, из-за чего у них наблюдается обильное слезотечение.
Не забывайте о том, что какой бы не была причина заболеваний, длительное отсутствие надлежащего лечения усугубит ситуацию. Все это время животное будет испытывать дискомфорт. Как результат, кошка начнет чесать больной глаз, расчесывая его до ранок и увеличивая область заражения микробами.
Лечение кошки в домашних условиях.
Для того чтобы определиться как вылечить дома вашего питомца и не нанести ему еще больший ущерб, обязательно предварительно проконсультируйтесь с ветеринаром. После проведения необходимых анализов и тщательного осмотра, вашей кошке могут назначить антибактериальное или противовирусное лечение, а также капли, антибиотики или специальные противовоспалительные мази. В отдельных случаях животному назначают физиотерапию или хирургическое вмешательство.
Если у вашей кошки наблюдается постоянное обильное слезотечение и в уголках глаз есть струпья, или же у кошки опухшие веки, темные выделения с неприятным запахом, помутнение органов зрения, тогда следует показать ее специалисту. Обратите внимание на температуру тела и общее состояние питомца. Жар, вялость, подавленность, чихание, и отказ от корма, это все симптомы болезни, которые требуют детального изучения.
Вам также стоит срочно обратиться к ветеринару, если кошке в глаз попал инородный предмет. Ни в коем случае не пытайтесь извлечь его самостоятельно, так как без специальных инструментов и нужных навыков вы травмируете животное.
Вы можете не ждать похода к специалисту и положительно повлиять на самочувствие вашей кошки. Но имейте в виду, следующие советы не вылечат вашего питомца, а лишь временно и частично облегчат его страдания до того, как кошку осмотрит ветеринар и назначит подходящее лечение.
Чем промывать кошке глаза в домашних условиях?
Подходящие травяные настои из ромашки, коры дуба, физ.раствор помогут вашей кошке справиться с болезнью до осмотра врача. Вы также можете промывать ей глаза раствором антисептика, не содержащего спирт.
Промывать кошке глазки необходимо ватным тампоном, от наружного края к внутреннему. Делать это нужно очень аккуратно и нежно, чтобы не нанести вред питомцу и доставить ему минимум дискомфорта.
Выделения из глаз и носа также лечатся при помощи специальных мазей. В некоторых случаях кошке нужно оттянуть нижнее веко и заложить туда мазь, например, тетрациклиновую мазь, новокаин, капли гидрокартизон, капли левомецитин. Имейте в виду, не рекомендуется самостоятельно использовать антибиотики и мази без назначения ветеринара.
У кошки гноятся глаза – чем лечить?
Белые выделения из глаз, а также водянистые и прозрачные, обычно указывают на аллергическую реакию. Побороть ее вам помогут подходящие капли для глаз, промывание растворами и использование мазей. Обязательно нужно определить причину возникновения аллергии, ведь без устранения первоисточника заболевания нет смысла бороться с симптомами. Если вы заметили кровяные выделения, тогда это может указывать на наличие в организме питомца инфекции, или нарушении проходимости слезных каналов. В обоих случаях поможет только совет ветеринара и тщательный осмотр. Домашнее лечение без предварительной консультации у специалиста крайне не рекомендуется.
Черные выделения из глаз проявляются при инфекциях, хламидиозе и герпесвирусе. Иногда они возникают из-за обычных травм и имеют оттенок, приближенный к коричневому. Сами по себе эти выделения крайне опасны, ведь кроме них симптомов может и не быть. В любом случае, вам необходимо посетить специалиста для осмотра и назначения курса лечения. Чаще всего используют антибактериальные капли для глаз, растворы из ромашкового отвара или крепкого чая. Подойдет также и промывание теплой водой. Черные выделения удаляют физ.раствором.
Поскольку причин для появления выделений из глаз у кошек достаточно много, лучше не заниматься домашним лечением без посещения врача. Доверьтесь профессионалам и подарите свою питомцу долгую и счастливую жизнь. Опытный ветеринар не только определит источник болезни и назначит подходящий курс лечения, но и поделится с вами ценными рекомендациями, позволяющими предотвратить подобные проблемы в будущем. Ваша кошка непременно оценит такое трепетное отношение и будет благодарна за внимание, заботу и доброту.
Лапароскопические операции
Что такое лапароскопическая хирургия?
Это лучше всего объяснить путем сравнения данной методики с традиционной хирургией.
При выполнении открытого хирургического вмешательства хирургу необходимо производить разрез, обеспечивающий доступ к органам, на которых выполняется операция. До недавнего времени разрез покровных тканей тела был единственным способом, позволяющим хирургу осуществить операцию.
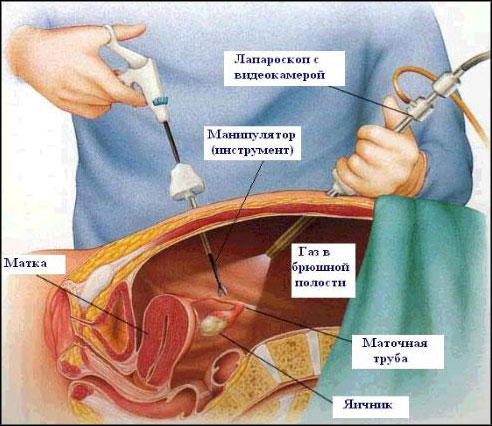
Лапароскопическая методика исключает необходимость делать большие разрезы. Вместо этого хирург может увидеть органы изнутри тела с помощью лапароскопа — тонкого инструмента, напоминающего телескоп.
После введения в брюшную полость углекислого газа (живот раздувается), лапароскоп вводится в тело пациента по небольшой трубочке (троакару), с помощью которой предварительно делается прокол покровных тканей.
Для этого необходим кожный надрез длиной всего-навсего 1 см. К лапароскопу подключается маленькая видеокамера и источник света, что позволяет передавать изображение с видеокамеры на монитор по волоконно-оптическому кабелю.
Хирург может выполнять операцию, глядя на экран монитора с увеличением изображения в 4-10раз.
Для лапароскопических операций используются специальные инструменты, которые вводятся по таким же троакарам через отдельные проколы.
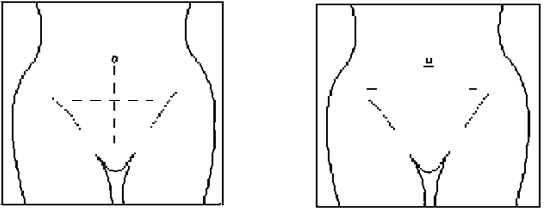
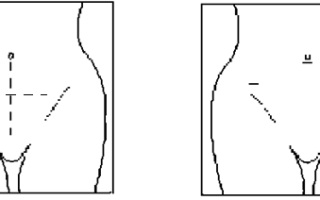
Разрез передней брюшной стенки при обычной и лапароскопической операции
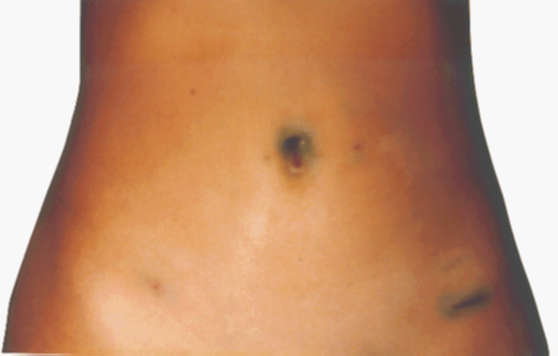
Внешний вид ран после лапароскопической гинекологической операции (4-й день после операции)
Преимущества лапароскопической хирургии.
Большой разрез, обычно применяемый в традиционной хирургии, значительно травмирует мышечную ткань. В связи с этим возникает боль после операции, а период заживления раны занимает довольно долгое время. Небольшие проколы, производимые при эндоскопических хирургических вмешательствах, не травмируют мышечную ткань. В результате этого пациенты:
- испытывают гораздо меньшую боль после операции, что может избавить от необходимости назначения обезболивающих препаратов;
- проводят в стационаре меньшее количество времени (обычно 1-2 дня);
- быстрее выздоравливают, быстрее могут вернуться к нормальной жизнедеятельности и выйти на работу;
- не имеют переживаний по поводу послеоперационного рубца;
- избегают образования спаек в брюшной полости после операции.
Какие гинекологические операции можно выполнить лапароскопически?
Самые первые операции, которые научились выполнять лапароскопически — были гинекологические операции. Сегодня около 95% всех гинекологических операций можно выполнять лапароскопически.
- Диагностическая лапароскопия (исследование внутренних органов при неясном диагнозе — при бесплодии; хронических тазовых болях (подозрение на эндометриоз придатков матки или брюшины, спаечный процесс в малом тазу и др.)
- Добровольная хирургическая стерилизация (перевязка маточных труб)
- Удаление кист и опухолей яичников (в подавляющем большинстве случаев именно лапароскопически).
- Проверка и восстановление проходимости маточных труб при трубном бесплодии, подготовка к ЭКО.
- В экстренном порядке лапароскопия может быть выполнена при: (внематочной беременности; разрыве или перекруте кист яичников; при апоплексии (разрыве) яичника с внутренним кровотечением; в некоторых случаях — при гнойно-воспалительных заболеваниях придатков матки и углублений малого таза (при отсутствии эффекта антибактериальной терапии в течение 24-48 часов); дифференциальная диагностика между острой гинекологической и хирургической патологии).
- Удаление миомы (консервативная миомэктомия), реконструктивные операции при аномалиях развития матки.
- Удаление матки с придатками (экстирпация матки) и без придатков: (при миоме матки; внутреннем аденомиозе; рецидивирующей (повторяющейся) гиперплазии эндометрия и полипах, предопухолевых и начальных опухолевых изменениях матки и шейки матки, при рецидивирующих маточных кровотечениях)
- Удаление матки при фибромиоме (ампутация матки)
- Сакровагинопексия (восстановление взаимоположения органов малого таза при опущении стенок влагалища)
Показана ли Вам лапароскопическая операция?
Эти операции могут быть с успехом произведены большинству пациентов. Однако для решения вопроса о том, целесообразна ли лапароскопическая операция именно для Вас, необходимо проконсультироваться у Вашего лечащего врача и хирурга, хорошо владеющего лапароскопической методикой.
Перед операцией пациентка подписывает согласие на операцию, в котором сказано, что доктор объяснил ей, какой будет объем оперативного лечения (например, при кистах яичника возможно удаление кисты, удаление кисты с частью яичника, в некоторых случаях — удаление всего яичника), какие возможны осложнения.
Также перед операцией проводится беседа с анестезиологом, который рассказывает, какая будет проводиться медикаментозная подготовка к операции (для стабилизации психоэмоционального статуса, профилактики тромбозов и кровотечений), на наркоз пациентка также дает свое согласие.
Обязательно перед операцией проводится очищение желудочно-кишечного тракта, так как раздутый кишечник затрудняет обзор и перекрывает доступ к половым органам, повышается риск ранения кишечника. Очистительная клизма проводится вечером накануне и утром в день операции. За день до операции кушать можно до 18:00, до 24:00 (?) можно пить воду. В день операции ничего нельзя ни есть, ни пить. Также рекомендуется ограничить пищу, вызывающую метеоризм (вздутие) за 3-4 дня до операции (черный хлеб, капусту, бобовые).
Перед операцией пациентка обязательно надевает на ноги антиварикозные чулки или проводит эластическое бинтование. После операции пациентка ходит в этих чулках еще минимум неделю, лучше две. Это необходимо потому, что во время операции в венах на ногах могут образовываться микротромбы, и при отсутствии эластической компрессии эти тромбы попадают в общий кровоток, наиболее опасно их попадание в сосуды легких и сердца.
Противопоказания:
Абсолютными противопоказаниями для лапароскопии являются заболевания сердечно-сосудистой и дыхательной систем в стадии декомпенсации, шоковые и коматозные состояния, кахексия (выраженное истощение), нарушения свертывающей системы крови, грыжа передней брюшной стенки или диафрагмы.
Противопоказаниями для плановой операции являются:
- острые инфекционные заболевания, перенесенные менее чем за 1 месяц до операции
- отклонения в показателях клинико-лабораторного исследования (обычно в этих случаях пациентка направляется к терапевту, для решения вопроса о возможности проведения операции и необходимости дообследования)
- бронхиальная астма с частыми обострениями
- гиперотническая болезнь с высокими значениями артериального давления,
- выраженный спаечный процесс в брюшной полости
- значительные размеры патологического образования внутренних половых органов)
Киста яичника
Болезни женской репродуктивной системы часто могут иметь бессимптомное течение и поэтому обнаруживаются случайно при визите к врачу. К такой патологии относятся кисты яичников. Это распространенное заболевание, которое чаще всего встречается у женщин до периода менопаузы. Может иметь тяжелые осложнения и даже привести к бесплодию. Поэтому для своевременного выявления важно регулярно проходить профилактические осмотры у гинеколога.
Что это, виды кист и чем опасны
Киста — это опухолевидное, доброкачественное образование с жидкостным компонентом. Возникает в толще нормальной ткани органа, ограничена четкой капсулой. К наиболее распространенным разновидностям относят:
- Функциональные кисты. Возникают в процессе нормального менструального цикла. Бывает лютеиновая и фолликулярная кисты. Формируются при нарушении процесса овуляции. Фолликулярная возникает когда созревший фолликул не разрывается. Размер ее варьирует от 3 до 8 см. Чаще всего клинически никак себя не проявляет, односторонняя. Лютеиновая образуется при скоплении жидкости в желтом теле, которое формируется после овуляции.
- Эндометриоидная. Формируется при наличии эндометриоза яичника. Ее полость заполнена кровянистым содержимым. Имеет яркие клинические проявления.
- Параовариальная. Образуется около яичника. Развивается очень медленно, тонкостенная, односторонняя.
- Дермоидная. Возникает при нарушении эмбриогенеза. Она формируется, если в ткани яичника попадают клетки покровного эпителия. Окружена плотной капсулой, может содержать различный секрет.
- Текалютеиновая. Может возникать при беременности. Обычно двусторонняя, формируется под действием хорионического гонадотропина. Может быть двухкамерной.
Опасность данного заболевания в том, что течение его практически всегда бессимптомное. Некоторые кисты вызывают нарушение менструального цикла, разрываются, перекручиваются. Такие осложнения сопровождаются выраженным болевым синдромом, требуют экстренной медицинской помощи.

Причины возникновения
Развитию кист предшествует нарушение нейроэндокринной регуляции. Возникает дисбаланс между лютеинизирующий и фоликулостимулирующим гормонами. Это приводит к нарушению процессов нормальной овуляции с образованием кист. Также к факторам риска развития патологии относят:
- Раннее или позднее наступление менархе.
- Частое невынашивание, бесплодие.
- Отягощенная наследственность (опухоли яичников, наличие эндометриоза у близких родственников)
- Хронические воспалительные заболевания органов малого таза.
- Наличие в анамнезе операций на яичника.
Также часто кисты возникают у женщины страдающих болезнями обмена веществ, эндокринной патологией, гормональными заболеваниями.
Симптомы и признаки
На первых стадиях заболевания клинических симптомов чаще всего не наблюдаются. Также некоторые кистозные образования со временем исчезают самостоятельно. Больные предъявляют неспецифические жалобы:
- Боль в нижней части живота. Обычно она тупая, ноющая, иррадиирует в паховую область, в зону поясницы.
- Нарушение менструального цикла. Изменяется длительность, интенсивность менструаций, возможны задержки.
- Дизурический являения. Учащение, дискомфорт во время мочеиспускания.
- Увеличение живота. Характерно только при больших размерах кист.
- Отсутствие овуляции.
В некоторых случаях патология проявляется острой болью внизу живота, тошнотой, рвотой. Это может свидетельствовать о развитии осложнений, которые требуют экстренной госпитализации.
Диагностика заболевания
Для постановки диагноза проводится влагалищное исследование, осмотр в зеркалах. Также проводят трансвагинальную эхографию. Для постановки более точного диагноза может выполняться пункция яичника под контролем УЗИ. Для дифференциальной диагностики требуется исследование уровней онкомаркеров.

Методики лечения
Большинство функциональных кисты исчезают самостоятельно, поэтому если диагностируется бессимптомные кисты размером до 6 см то рекомендуется наблюдение за состоянием женщины в течение 60 дней. Кисты, которые регрессировали в течение этого периода, требуют контрольного УЗИ. В иных случаях применяются различные методики лечения.
Хирургическое лечение
Подход к выбору объема оперативного вмешательства и доступа к месту операции сугубо индивидуален. Решение принимается по результатам обследования и обсуждается с пациенткой до операции, однако во время операции возможны коррективы.
Показания к операции:
- Любое образование, существующее в яичнике более 3-х месяцев, не исчезнувшее без лечения или на фоне гормональной терапии.
- Образования в яичниках, обнаруженные в менопаузу.
- Осложнения кисты: нагноение, кровоизлияние, разрыв её, а также перекрут ножки.
- Злокачественный процесс.
Основным методом лечения кист яичников является лапароскопия, которая предполагает удаление кисты с помощью 3-4 небольших надрезов кожи на живота. Виды лапароскопических операций:
- Вылущивание капсулы кисты с сохранением неизмененной ткани яичника. Это вмешательство называется цистэктомия.
- Резекция яичника. При этом вмешательстве удаляется часть яичника вместе с кистой.
- Удаление образования и яичника полностью называется овариэктомией. Труба при этом сохраняется.
- Аднексэктомия подразумевает удаление яичника с патологическим образованием и маточной трубы со стороны поражения.
Медикаментозное лечение
При небольших функциональных кистах показана терапия с помощью лекарственных средств. Могут использоваться:
- Многофазные или двухфазные оральные контрацептивы. Они влияют на уровень гормонов, индуцируют развитие кистозного образования.
- Прогестерон или его аналоги – приводит к снижению уровня эстрогенов в организме пациентки и создания условий для препятствия овуляции. Это позволяет запустить процессы, которые будут способствовать обратному развитию кисты и предотвращать образование новой кисты.
- Симптоматические средства. Показано применение обезболивающих, противовоспалительных средств, витаминотерапия.
Киста яичника может протекать бессимптомно длительное время. Но под воздействием различных провоцирующих факторов возможно развитие тяжелых осложнений. К ним относят:
- Перекрут кисты.
- Разрыв капсулы кисты с кровотечением в брюшную полость.
- Нагноение кисты.
Такая патология требует экстренной хирургической помощи и послеоперационного лечения.
Профилактика заболевания
Так, как течение болезни часто бессимптомное, кисты обнаруживаются случайно. Поэтому важно ежегодно проходить профилактический осмотр у гинеколога, для обнаружения данной проблемы. Также нужно придерживаться таких принципов:
- Своевременно, по схеме применять комбинированные оральные контрацептивы.
- Предупреждение и лечение воспалительных заболеваний органов малого таза.
- Нормализация гормонального фона.
- Отказ от привычных интоксикаций (алкоголь, курение).
Вывод
Киста яичника распространенная патология. Может возникать при нейроэндокринных нарушениях, хронических заболеваниях органов малого таза, гормональных сбоях. Часто клинически никак не проявляется и может исчезать самостоятельно. Для лечения может использоваться медикаментозный или хирургический методы.
Опасения беременных — правда и ложь

Давайте поговорим о том, что можно и чего не следует делать женщине во время беременности. На эту тему существует много домыслов, большое количество народных примет. Многие из них, абсолютно нелепые на первый взгляд, находят вполне рациональное объяснение с позиции современной медицины. Попробуем расставить все на свои места, каким приметам верить не стоит, а какие неплохо бы учесть.
МИФ №1 Мальчик или девочка?
В связи с появлением в настоящее время мощных ультразвуковых приборов с высоким разрешением, иногда с функцией построения трехмерного изображения, дородовое определение пола ожидаемого малыша становится обыденным. Однако абсурдное желание некоторых будущих родителей иметь ребенка какого-то определенного пола заставляет их бесконечно верить в приметы, определяющие пол наследника.
Итак, согласно множеству существующих примет, вы ждете мальчика, если вас тянет на соленую, острую пищу, неодолимо хочется мясного, если ваш живот «торчит» вперед и имеет продолговатую форму, если ваша внешность практически не изменилась, а на животе появились отсутствовавшие там прежде волоски.
О том, что в вашей семье появится дочка, говорят отечность и ухудшение внешности, живот округлой формы, широкий, выдающийся в стороны, желание поглощать различные сладости в больших количествах.
Как правило, все перечисленные приметы не имеют научного обоснования. Учеными не выявлено никакой взаимосвязи между полом будущего ребенка и формой живота, диетическими пристрастиями и внешностью будущей мамы. Форма беременного животика зависит только от состояния мышц брюшного пресса и кожных покровов женщины, числа предыдущих беременностей и родов, иногда от расположение плода.
Отечность ног, появление волосков на животе, ощущение тяжести справа или слева встречаются с одинаковой частотой как при беременности девочкой, так и при ожидании мальчика. Единственную взаимосвязь, подтвержденную научно, обнаружили американские ученые: беременность мальчиком сопровождается потреблением большего числа калорий(на 10%), чем беременность девочкой, что, вероятно, определено действием большего числа мужских половых гормонов, образующихся при вынашивании мальчика и усиливающих аппетит. В результате действия этих гормонов ожидаемое ухудшение внешности должно происходить именно при беременности мальчиком, а не девочкой, что противоречит примете. Так что определять пол ребенка только по ощущениям будущей мамы или по внешним признакам весьма ненадежно.
МИФ №2. Беременной нельзя стричь и красить волосы, иначе жизнь ребенка будет коротка. Источником этой приметы является древнее поверье, по которому в волосах заключалась жизненная сила человека. Особенно неблагоприятным знаком считается стрижка накануне родов, якобы отнимающая жизненную энергию у младенца. Однако в современной жизни разумней позаботиться о собственной внешности именно до родов, так как потом на это совсем не останется время, особенно в первые месяцы жизни малыша. По опыту многих уже состоявшихся мам стрижка никак не влияла на течение родов и здоровье младенца, а ее обладательнице добавляла так необходимые положительные эмоции, По мнению медиков, окрашивать волосы во время беременности можно природными красителями, например хной или современными щадящими средствами. Не рекомендуется только химическая завивка волос.
МИФ №3. Беременной нельзя есть красные ягоды – ребенок родится румяным.
Это предостережение рационально. Красные ягоды и фрукты чаще всего являются причиной аллергических реакций, причем не только у беременной, но в будущем – и у малыша. Полного запрета не существует, но ограничить потребление, особенно во второй половине беременности рекомендуется.
МИФ №4. Если у беременной изжога, то ребенок родится волосатым.
Количество волос на голове младенца, так же как и их цвет, заложены генетически. И изжога к этому имеет малое отношение. А вот значительно увеличившаяся в размерах к концу беременности матка оказывает давление на желудок, что может привести к появлению изжоги, которая обусловлена забросом кислого содержимого желудка в пищевод. Для профилактики изжоги поможет рациональный режим питания с увеличенным до 6-8 раз числом приемов пищи.
МИФ №5. Беременной нельзя сидеть нога на ногу.
Это весьма полезный совет. Такое положение затрудняет кровообращение, способствует прогрессированию варикозного расширения вен ног, появлению отеков. Беременной необходимо следить за своей осанкой, позой. Периодически следует менять положение тела, так как статическая нагрузка на мышцы быстро приводит к утомлению, существенно затрудняет нормальный кровоток.
МИФ №6. Беременной нельзя видеть уродства, смерть, похороны: ребенок родится с родимым пятном или мертвым. По другим похожим приметам, будущим мамам нельзя было ругаться – ребенок вырастет злым и эгоистичным, смотреть на пожар – у малыша появится родимое пятно, при испуге – не хвататься руками за лицо, руки, иначе в этих местах у младенца будут родимые пятна и родинки и т. д.
Все перечисленные суеверия объединяет только одно обстоятельство: данные ситуации вызывают сильный стресс, способствуют выбросу большого количества гормонов стресса, под действием которых повышается артериальное давление, учащается пульс, может ухудшаться плацентарный кровоток и страдать плод, который получает меньше кислорода и питательных веществ. Кроме того, стресс является фактором риска угрозы прерывания беременности. Родимых пятен у малыша, конечно, не будет, но, по возможности, стрессовых ситуаций будущей маме желательно избегать. Подтверждено, что у женщин, испытывавших преимущественно положительные эмоции во время беременности, дети рождались более спокойные, чем у будущих мам, подверженных стрессам.
МИФ №7. Беременной нельзя играть с кошками: у ребенка будет много врагов.
Конечно, пушистые представители семейства кошачьих никак не влияют на количество друзей и врагов ребенка. Однако кошки являются источниками токсоплазм – весьма опасных при беременности микроорганизмов, вызывающих токсоплазмоз и приводящих к тяжелым порокам развития плода. Поэтому контакт с чужой кошкой во время беременности желательно ограничить, тщательно мыть руки, а уборку кошачьего туалета поручить кому-то из членов семьи или осуществлять в перчатках.
МИФ №8. Беременной нельзя развешивать белье, вставать на цыпочки.
По мнению врачей-гинекологов, кратковременные подъемы рук, например, во время развешивания белья или выполнения физических упражнений не повредят будущей маме и малышу. А вот резкие движения, особенно на раннем сроке беременности, могут привести к выкидышу. Так что будьте осторожны.
МИФ №9. Чтобы роды прошли благополучно, беременность следует скрывать как можно дольше. Не следует никому сообщать предполагаемую дату родов.
По мнению многих акушеров-гинекологов и психологов, для психологического благополучия будущей мамы эти советы могут оказаться полезны. Дело в том, что большинство прерываний беременности, выкидышей приходится на первый триместр беременности, когда окружающим беременность еще не заметна. При несостоявшейся беременности расспросы могут травмировать женщину, усугублять переживания, связанные с потерей ребенка. Поэтому лучше сообщить о беременности во втором триместре, по истечении опасных первых 12 недель. По этой же причине, во избежание надоедливых вопросов о том, родила будущая мама или еще не родила, не стоит сообщать и рассчитанную дату родов, тем более, что она часто не совпадает с реальной датой рождения ребенка. Окончательное решение в этом вопросе принимает будущая мама по своему желанию. Конечно, если будущей маме не терпится рассказать о беременности, то с самыми близкими и родными людьми можно поделиться этой счастливой тайной.
МИФ №10. Кровянистые выделения в первом триместре беременности нормальны: «ребенок омывается кровью».
Это опасное заблуждение! Следует помнить, что любые кровянистые выделения при беременности свидетельствуют о возможности ее прерывания, угрозе выкидыша, и поэтому требуют немедленного обращения за медицинской помощью.
МИФ №11. Во время беременности нельзя вязать – пуповина наматывается вокруг шеи ребенка.
Чистой воды выдумка. И сотни женщин тому пример. Вязание — отличный способ выразить свою заботу и любовь к будущему малышу, которому будет уютно и тепло в связанной мамой одежде.
МИФ№12. Нельзя сидеть за компьютером во время беременности.
От монитора компьютера, так же как и от телевизора, исходит излучение, которое влияет на организм любого человека. Какой конкретно вред причиняет бытовая техника нашему организму учеными пока не доказано. Но застой крови в области таза от долгого сидения вам обеспечен. Постарайтесь проводить у компьютера и телевизора как можно меньше времени.
МИФ№ 13. Ультразвуковое исследование (УЗИ) можно делать не более 3 раз за время беременности, так как происходит облучение.
Это самый распространенный миф! Доказано, что УЗИ никак не влияет на развитие малыша, а современные аппараты практически полностью безопасны. Не отказывайся от УЗИ, если его действительно необходимо сделать. А вот идти специально для того, чтобы узнать пол ребенка, пожалуй, не стоит.
МИФ№ 14. Говорят, что нежелательно летать на самолете во время беременности.
Это — чистая правда. Врачи вообще запрещают перелеты после 7-ми месяцев. Из-за перепадов давления в воздухе и на земле вероятность выкидыша увеличивается во много-много раз. Желательно предпочесть перелетам поездки на поезде. Конечно, заграничный отдых вряд ли сравнится с российскими курортами, но в данном случае чем-то придется пожертвовать.
МИФ №15. Нельзя никому показывать новорожденного, пока ему не исполнится 40 дней.
На самом деле врачи не рекомендуют приводить в дом к малышу посторонних людей в течение примерно месяца. В вашем доме своя атмосфера и микрофлора, у приходящих гостей – своя. У ребенка должен выработаться иммунитет к окружающей его среде, поэтому не стоит собирать у себя толпы людей. А вот на улице, когда малыш спит – пожалуйста, показывайте его кому хотите.
Верить или не верить в приметы – конечно, личное дело каждой женщины. Если выполнение каких-то ритуалов и примет приносит вам облегчение, успокаивает, можно следовать данным советам, однако не переходя грань разумного, не превращая соблюдение всевозможных примет в навязчивую идею. И пусть сбудутся только хорошие приметы!
Лапароскопия в гинекологии и восстановление месячных после нее

Женщины детородного возраста, которые ведут активную половую жизнь, часто предъявляют жалобы на ноющие боли внизу живота или же в области таза. Причиной такого симптома может быть множество патологических состояний тазовых органов и не только. Также следует помнить, что из-за анатомо-функциональных особенностей и развития тазовых органов в эмбриональном периоде заболевания могут иметь подобные проявления. Окончательный диагноз, в большинстве случаев, ставится после проведения диагностических процедур методом исключения.
Беременность
Беременность, конечно же, не заболевание, а приятное состояние в жизни женщины, которое иногда может проявляться нежелательными болевыми симптомами при наличии сопутствующих заболеваний. Подтверждение или опровержение этого состояния проводится после уточнения анамнестических данных, физикального исследования, проведения проб на беременность, а также дополнительных инструментальных методов. Если при отсутствии месячных после проведения УЗИ обнаружили новообразование в малом тазу, то это одно из показаний к лапароскопии.
Внематочная беременность
Это заболевание, несмотря на современное развитие медицины, так и остается одной из основных причин материнской смертности. Диагностирование ранней или непрервавшейся беременности вне матки являет некую трудность, а точный диагноз можно постановить только после многочисленных осмотров и ряда обследований.
Зачастую женщины жалуются на нерегулярный менструальный цикл с сопутствующим мажущим отделяемым из влагалища, а обращаются к гинекологу через один-два месяца от последних нормальных месячных. Натолкнуть на мысль о внематочной беременности врача может информация о перенесенных воспалительных процессах половой системы или о перевязке маточных труб после лапароскопии, что сопровождалось месячными.
Боль может быть как тупого характера, так и острой, но в отличие от выкидыша, при котором больная четко отмечает боль посредине живота, при внематочной беременности она односторонняя.
Отличную диагностическую ценность имеет и ультразвуковое исследование в сочетании с количественным определением хорионического гонадотропина человека в плазме крови. Для определения окончательного диагноза после задержки месячных и наличия дополнительных симптомов рекомендуют проведение лапароскопии или лапаротомии.
Лапароскопия в таких случаях — один из единственных и малотравматичных методов устранения внематочной беременности без риска развития серьезных осложнений.
Восстановление месячных после лапароскопии
Воздействовать на женский организм лапароскопия может по-разному. У одних после лапароскопии месячные восстанавливаются, а у других – цикл остается, как и прежде, с нарушениями. Например, если лапароскопические методы использовали для удаления воспаленного аппендикса, то месячные после лапароскопии задерживаются ненадолго и такое нарушение не должно быть поводом для переживаний пациентки. Причиной такого состояния может быть психоэмоциональное переживание или воздействие лекарственных препаратов, применяемых во время операции.
Но, что касается лапароскопии для восстановления проходимости маточных труб — необходимо скорейшее зачатие ребенка, чтобы избежать повторного развития спаечного процесса.
Если месячные после лапароскопии при внематочной беременности не восстановились через определенное время, то гинекологи прибегают к консервативным методам лечения. Используются лекарственные препараты для стимуляции овуляторного процесса.
Месячные после лапароскопии поликистоза
Обычно восстановление месячных после лапароскопии происходит почти сразу, так как в послеоперационном периоде назначаются гормональные препараты. Но в некоторых случаях происходит нарушение менструального цикла, тогда специалисты рекомендуют женщине забеременеть в течение полугода после оперативного вмешательства. Такие рекомендации предоставляются из-за того, что стандартная медикаментозная терапия не предотвращает повторного развития кист.
Месячные после лечения эндометриоза
С помощью лапароскопических методов проводят лечение эндометриоза, а также проводят диагностику опухолевых процессов. Параллельно проводится гистологическая диагностика тканей, а при необходимости и полное удаление опухоли. После проведения оперативного вмешательства возможен риск кровотечения, которое женщины часто принимают за менструации. Такая симптоматика требует пристального внимания, особенно появление ноющих болевых ощущений внизу живота и месячноподобных выделений из влагалища. Иногда лапароскопическое лечение входит в комплекс гормональной терапии, поэтому менструации может и не быть до проведения лапароскопии и после нее.
Возможные нарушения месячных после лапароскопии
Отсутствие менструаций не всегда связывают с проведением лапароскопии. Регулярный менструальный цикл зависит от ряда факторов, к которым относятся:
- гормональное состояние организма;
- состояние здоровья женщины;
- возраст.
После проведения лапароскопического оперативного вмешательства врачи не советуют возобновлять сексуальные отношения раньше, чем через месяц.
Многие пациентки интересуются вопросом о начале месячных после лапароскопии кисты яичника. Однозначно дать ответ на поставленный женщиной вопрос невозможно, так как все зависит от индивидуальных особенностей организма и от ряда других причин (от компетентности врача, который выполнял лапароскопическое вмешательство, возраста, сопутствующей соматической патологии и др.). Опыт врачей гинекологов показывает, что месячные после лапароскопии появляются согласно циклу женщины и, как правило, не наблюдается его нарушений. Редкие изменения в менструальном цикле могут характеризоваться возникновением раньше необходимой даты или с задержкой, что может вызваться стрессовыми переживаниями из-за операции или ослаблением иммунной защиты. В таких случаях не стоит лишний раз волноваться, а лучшим решением будет визит к специалисту для получения консультации. Женщине следует обратить внимание на характер выделений, цвет, запах и обильность. При нарушении менструального цикла больной будет назначен курс общеукрепляющих препаратов, средств для повышения иммунитета и витаминотерапии.
По характерным выделениям из влагалища после лапароскопии можно сделать оценку репаративных процессов организма. Обильные месячные могут свидетельствовать о внутреннем кровотечении. Ни в коем случае в данной ситуации нельзя откладывать прием специалиста. Если же после лапароскопии наблюдаются коричневые выделения с неприятным запахом, то, скорее всего, идет развитие воспалительного процесса. Тревожным симптомом также является появление большого количества кровяных сгустков при менструации после лапароскопии. Такая симптоматика грозит летальным исходом и требует немедленного осмотра специалиста.
Отсутствие месячных после лапароскопии легко устраняется приемом гормональной терапии, в практике существуют случаи, когда менструации отсутствовали в течение полгода после операции, что не навредило здоровью женщины.
Осложнения после хирургических операций и их лечение
Популярные запросы


Вопросы от пациентов: осложнения






Здравствуйте. Это может быть один из так называемых пострезекционных синдромов (демпинг-синдром, синдром приводящей петли) — в том случае, если вторая операция была резекция желудка; или рецидив язвы (повторное её образование) — в том случае, если при второй операции выполнили не резекцию желудка, а опять какую-нибудь пластику, ваготомию или что-то подобное. Хотя такой рецидив мог случиться и после резекции желудка. К сожалению, вы не назвали, какую операцию делали во второй раз. В любом случае, если имеются какие-либо серьёзные жалобы, необходимо пройти обследование — гастроскопию, рентгенографию желудка, чтобы выяснить, что это: какое-либо осложнение после операции, или просто у вас теперь «такое пищеварение» после уменьшения объёма желудка.
Здравствуйте. Если ужасно болит живот, то необходимо снова обращаться в больницу или вызывать “скорую”. Остальные советы могут пойти вам во вред.
Здравствуйте. Против спаек лекарств нет. При развитии острой спаечной кишечной непроходимости (что и было у вашего мужа) – необходима экстренная госпитализация в хирургический стационар для лечения, а в некоторых случаях (при отсутствии эффекта от “капельниц”, бария, или в других случаях) – экстренная операция. Лапароскопические операции при спаечной непроходимости выполняются далеко не везде, и даже в тех стационарах, в которых их активно делают, количество лапароскопических операций составляет не более 35-40% от всех операций по поводу спаечной непроходимости. Так что не очень уповайте на лапароскопию, в случае чего. Вам нужно соблюдать диету, ограничивать грубую мясную и растительную пищу с большим количеством клетчатки, не злоупотреблять сырыми овощами, особенно – хурмой, не переедать (лучше – есть чаще, но меньше). Если появляется сильная боль – в любом случае вызывайте “скорую помощь”.
Здравствуйте Ирина. А во время лапароскопии “по гинекологии” какую-то болезнь по гинекологии всё-таки нашли? Или там только была какая-то спайка? Как давно у Вас эти боли внизу справа? До операции они были, или возникли после лапароскопии? Периодический болевой синдром в правой подвздошной области (“хронический аппендицит”, или “хроническая тазовая боль”) – сложное для диагностики заболевание. Есть множество заболеваний с такими жалобами. Точный диагноз иногда поставить очень трудно. Теоретически, спайка могла давать какие-то болевые ощущения, но это мало вероятно, так как сохраняется тошнота и боль, видимо не стихает. Целесообразно выполнить, хотя бы, УЗИ малого таза, почек, сдать общий анализ мочи и сходить на осмотр к другому гинекологу.
Здравствуйте. Боль может сохраняться неопределённое время. Кеторол пить можно, в лечебных дозах. Если боль усилится или станет постоянной – необходимо исключать аппендицит и некоторые другие заболевания. Для этого необходимо вызвать “скорую” или обратиться в больницу.
Здравствуйте Сергей. Если я правильно понял, сейчас Вас мучают боли в верхнем отделе живота после еды, а так же в области послеоперационного шва, которых после операции не было. Догадываюсь, что вероятнее всего операция была сделана по поводу язвенной болезни, возможно – в срочном порядке. Так же думаю, что по поводу ваших болей вы недавно сделали УЗИ и там выявили спайки в брюшной полости. Если я всё правильно думаю, то Вам необходимо: 1) Сделать гастроскопию. Это могут быть не спайки, я язва оставшейся части (культи) желудка. 2) Спайки всегда в том или ином количестве образуются после операции, и далеко не всегда они вызывают боли в животе. 3) В настоящее время препаратов для лечения послеоперационных спаек С АБСОЛЮТНО ДОКАЗАННОЙ ЭФФЕКТИВНОСТЬЮ не существует. Всё, что придумали (и продолжают придумывать, а так же кое-где применять) – это введение в конце операции в брюшную полость некоторых растворов. Чего Вам, скорее всего, не делали. Их АБСОЛЮТНАЯ эффективность, кстати, так же не доказана, и к широкому применению они пока в нашей стране не рекомендуются. 4) По УЗИ спайки очень сложно выявить. Это может заподозрить высококлассный УЗИст. 5) Не могу сказать, нет ли каких-то осложнений в животе после операции, помимо спаек. Поэтому, если боли действительно серьёзно мучают, идите к оперирующему хирургу (лучше), или к любому хирургу, пусть они Вас пощупают. 6) Чисто теоретически, послеоперационные спайки можно попробовать рассечь лапароскопическим способом (ещё одна операция, только без разреза, а через “проколы”. Но это может быть неосуществимо. Да и вряд ли какой-то хирург будет выполнять такую операцию после резекции желудка – слишком сложно и с очень сомнительной эффективностью. Я бы не стал, например.
Здравствуйте Елена. Это может быть: 1. Просто болевые ощущения в области операции; 2. Какие-то послеоперационные сращения (спайки) в животе; 3. Расхождение внутренних краёв раны в области прокола с образованием маленького грыжевого выпячивания. Понаблюдайте за своим состоянием. Если боль ушла или уходит, скорее всего – это не опасно. Если боль остаётся, усиливается, или появилось какое-то выпячивание в области пупка, или ещё какие-то угрожающие симптомы – лучше поскорее показаться любому хирургу. В любом случае, если есть какие-то сомнения, только осмотр хирурга может прояснить эту ситуацию.
Здравствуйте Ольга. Такое бывает. Тревогу бить рано. Мажьте зелёнкой, накладывайте стерильную повязку по мере промокания. Мочить рану (мыться) можно, хотя и не желательно. Раны в пупке, как правило, заживают хуже, чем все остальные. Если спустя некоторое время (1-2-3- недели) не заживет – лучше обратиться к врачу, который маму оперировал: там может нагноиться какая-нибудь нитка, и рану надо будет “почистить”.
Здравствуйте. Сомневаюсь. При отсутствии осложнений после операции ни температуры, ни свища быть не должно. Максимум – несколько дней температура, с тенденцией к уменьшению. Однако, причины развития свища, а после его закрытия (надолго ли?) – причины сохраняющейся лихорадки, могут быть совершенно разные. В редких случаях осложнений, действительно тяжелых для диагностики, ни УЗИ, ни МРТ могут ничего не показать, но это не значит, что осложнений нет. Не совсем понятно, для чего были выполнены сеансы УФО и, тем более, барокамера. Я бы на вашем месте потребовал себе на руки ксерокопии протоколов и заключений УЗИ и МРТ и обратился бы к другому (третьему) специалисту-хирургу за консультацией. Может потребоваться дообследование, может быть причина более банальна.
Здравствуйте. Что именно за свищ – желчный, гнойный, или свищ с содержимым кишки? По поводу чего была проведена операция, по поводу воспаления желчного пузыря или злокачественной опухоли желчного пузыря? Если я правильно понял, после операции оставлен дренаж, или его поставили в свищ спустя какое-то время после операции? В общем, вопросов много. Но если эта ситуация сохраняется, я настораживающие вас явления усиливаются, то стоит ещё раз обратиться к оперирующему хирургу или другому высококвалифицированному хирургу, так как не исключено, что для уточнения этого состояния может потребоваться госпитализация, а возможно, и повторная операция.
Здравствуйте. В общем, температура несколько дней может держаться после операции, небольшая. Если ничего больше не беспокоит (усиливающиеся боли в области операции, или в животе, или покраснение кожи вокруг раны, или повышение температуры больше, чем “вчера”), то, вероятнее всего, всё нормально. Если что-то смущает – лучше обратиться к оперирующему хирургу.
Здравствуйте. К сожалению, у вас развился гнойный процесс в области операции. Такое бывает, и, судя по всему, вас всё это время более-менее успешно лечили уже не столько от аппендицита, а от нагноения. В настоящий момент, скорее всего, сохраняется как-бы “поверхностное” нагноение (абсцесс послеоперационного рубца, его ещё называют “лигатурный абсцесс”). Думаю, что это для вашего здоровья не опасно, другими словами – прямо в больницу с этим “лопнувшим вздутием” бежать срочно не надо, но я бы всё-таки сходил к хирургу поликлиники на осмотр – пусто проверит, как рана заживает и очищается. Насчёт нитки. Это скорее всего, нить “полигликолид” диаметром 0 или 1. Она рассасывающаяся, но её период полурассасывания – 3 месяца, а полного рассасывания – ещё больше. Дело даже не в том, что она не рассосалась, а то, что эти нитки могут в дальнейшем поддерживать хронический гнойный процесс в области себя, и периодически нагнаиваться и “выходить”, как у вас и произошло. Но, этого может и не быть, если это был единственный, например, нагноившийся шов. Их там, как правило, всего несколько, так что не беспокойтесь сильно, но как-нибудь все же сходите к хирургу.
Здравствуйте. Судя по всему, у вас имеется какой-то гнойный процесс в области операции. А с чем он связан – с брюшной полостью, с нитками, или с передней брюшной стенкой – сказать сложно. Может быть, ничего и страшного нет. Но если эта ситуация будет продолжаться – лучше лечь в больницу, там хотя бы пообследуют и, даже может быть, повторно прооперируют. А то это всё может затянуться надолго.
Здравствуйте. Я не знаю, что это за свищ. Судя по спокойствию смотревшего хирурга – скорее всего ничего страшного. Но если вдруг появятся какие-то сильно настораживающие симптомы – лучше сходите ещё раз к хирургу на осмотр.
Здравствуйте. Такое может быть, хотя и не совсем нормально. Понаблюдайте больше не за болью, а за температурой. Если вдруг начнёт повышаться, или если появится сильная боль в животе – идите к врачу.