Выделения при молочнице их цвет консистенция вид
Выделения после ЭКО: норма и патологии
детей родилось у нашей команды
средняя результативность ЭКО по сети
клиники по всей России, включая 2, готовящихся к открытию

После проведенной процедуры ЭКО врачи призывают женщин быть особенно внимательными к своему самочувствию, ведь речь идет не только о здоровье пациентки, но и об успешной имплантации зародыша. Поэтому следует обращать внимание абсолютно на все признаки. В частности, одним из самых важных являются выделения после переноса эмбрионов.
Почему перенос эмбрионов сопровождается выделениями
Когда состоялся перенос эмбрионов, выделения практически неизбежны – они являются естественными спутниками женской репродуктивной системы на протяжении всей жизни (и могут менять свой характер в зависимости от многих факторов и периода цикла).
Но пациенткам следует различать, какие выделения при имплантации эмбриона являются нормальными, а в каких случаях следует бить тревогу.
Часто будущие мамы переживают по поводу любых влагалищных выделений после ЭКО, не зная, что является нормой, а что требует лечения.
В интернет-поисковиках одни из самых популярных запросов от пациенток клиник ЭКО – это «перенос эмбрионов выделения», «выделения день переноса эмбрионов», «выделения при имплантации эмбриона».
Конечно же, в любом случае лучше черпать знания не из интернета, а от квалифицированных врачей-репродуктологов – таких, как специалисты «Центр ЭКО» Волгоград, которые благодаря многолетнему стажу успешной работы могут обеспечить здоровье пациентки и ее будущего ребенка.
Однако каждая будущая мать должна знать общие признаки нормальных и патологических выделений после ЭКО.
Выделения в день переноса эмбрионов
Врачи-репродуктологи считают, что в день переноса эмбрионов выделения не должны существенно отличаться от обычных.
Нормальные физиологические выделения имеют следующие признаки:
- Бесцветные (прозрачные)
- Однородные
- Без запаха
- Скудные (не более одной чайной ложки в сутки)
- Не вызывающие неприятных ощущений (зуда, жжения и т.д.)
Подобные выделения в день переноса эмбрионов – это стандартная слизь, вырабатываемая влагалищем для поддержания естественной микрофлоры и кислотного уровня, а также для недопущения сухости. Они считаются нормой и не являются поводом для беспокойства.
Иногда в день переноса эмбрионов женщины сталкиваются с выделениями другого характера – скудными кровянистыми следами на прокладке (между собой женщины называют подобное словом «мажется»), которые могут сопровождаться дискомфортным тянущим ощущением внизу живота и продолжаться несколько суток.
В подобном случае (и при любых отклонениях от нормы в выделениях в день переноса эмбрионов) следует незамедлительно проконсультироваться с врачом.
Выделения при имплантации эмбриона
В течение некоторого промежутка времени после переноса плодного яйца в матку выделения могут сменить свой характер, что возможно при имплантации эмбриона, то есть его успешном прикреплении к маточной стенке.
Имплантация может произойти на 6-12 сутки после процедуры подсадки – во время внедрения зародыша в эндометрий матки могут произойти изменения. Так, кровянистые выделения при имплантации эмбриона отмечает у себя треть пациенток ЭКО.
Однако репродуктологи считают, что имплантационное кровотечение в норме окрашивает выделения в розовый цвет (не красный или другие яркие оттенки!).
Нормальные выделения при имплантации эмбриона имеют следующие признаки:
- Бледный розовый (изредка бежевый) цвет
- Скудные
- Без запаха
- Длительность – от нескольких часов до двух суток (не больше!)
- Сопровождаются еле ощутимым тянущим ощущением внизу живота (в отдельных случаях)
Если выделения при имплантации эмбрионов настораживают женщину, имеют отклонения от нормы или сопровождаются другими симптомами, ухудшением самочувствия, следует немедленно обратиться к врачу.
Опасные выделения после переноса эмбрионов
Не все выделения после ЭКО считаются нормальными. Есть некоторые виды патологий, указывающие на серьезные проблемы в организме женщины или неудачную попытку подсадки зародыша.
Патологическими считаются такие выделения после переноса эмбрионов:
- Кровяные
- Коричневые
- Белые
- Водянистые
Выделения кровяного характера , которые начинаются через две недели (и позже) после переноса эмбрионов, являются очень опасным симптомом.
Кровотечение после переноса эмбриона может быть вызвано одной из следующих причин:
- Отслойка зародыша и угроза выкидыша
- Замершая беременность
- Гормональные нарушения
- Низкий уровень прогестерона в организме (возможно, низкая дозировка препаратов)
При своевременном обращении к врачу и срочном начале лечения большинство проблем можно устранить.
Коричневые выделения после переноса эмбрионов настораживают репродуктологов, так как могут свидетельствовать о гормональном дисбалансе в организме (обычно эстрадиола и прогестерона).
Такое случается, когда женщины самостоятельно, без врачебной консультации, меняют свою схему лечения или дозировку гормональных препаратов. Нередки случаи, когда пациентки принимают кровянистые выделения после переноса эмбрионов за начало менструации и резко прекращают принимать прогестерон, прописанный репродуктологом.
Такое поведение (особенно если причина выделений после ЭКО кроется в чем-то другом) – серьезная угроза для беременности, которая могла уже наступить, но рискует быть сорвана из-за прекращения гормональной поддержки извне.
Для постановки более корректного диагноза и возможного изменения дозировки препаратов и схемы лечения врач на приеме берет анализы и проводит УЗИ-обследование.
Белые, неприятно пахнущие выделения (особенно творожистой консистенции), которыми сопровождается перенос эмбрионов, могут быть симптомом молочницы. Молочницу у беременной женщины может вызвать прием сильнодействующих препаратов (при подготовке к процедуре ЭКО), которые меняют кислотность влагалища.
Обильные водянистые выделения после ЭКО (особенно зеленоватые или неприятно пахнущие) часто вызываются вагинозом. Это заболевание нужно лечить, так как в запущенной стадии оно может вызвать внутриутробные аномалии развития плода.
Что может влиять на цвет выделений после ЭКО
Каждый протокол ЭКО для пациентки неизменно сопровождается длительным и регулярным приемом большого количества лекарственных препаратов. В их числе в обязательном порядке находятся медикаменты, содержащие высокий уровень гормонов.
К примеру, для успешной имплантации плодного яйца часто назначают прогестероновые гели для внутривлагалищного применения. Смешиваясь с естественной влагалищной слизью и выходя наружу, препарат может изменить характер выделений после ЭКО.
Под местным влиянием прогестерона при переносе эмбрионов выделения могут изменить консистенцию (стать неоднородными, более густыми), цвет (часто появляется желтый оттенок, реже – розовый, бежевый), реже – количество. Как правило, после отмены препарата для переноса эмбриона выделения снова возвращаются к естественному виду.
Поэтому не во всех случаях словосочетание «перенос эмбрионов выделения» должно вызывать ужас у будущих матерей – иногда достаточно определить факторы внешнего влияния.
Однако будет не лишним напомнить, что любые выделения при переносе эмбрионов, которые женщина считает нехарактерными для своего организма, должны стать поводом для немедленного обращения к лечащему врачу. Только опытный репродуктолог после полноценного обследования и забора анализов сможет назвать точную причину проблемы и ликвидировать угрозу для беременности и здоровья.
Самолечение или самостоятельные попытки установить диагноз в случае выделений, появившихся при переносе эмбрионов, категорически недопустимы!
Молочница и бактериальный вагиноз: как отличить и лечить?
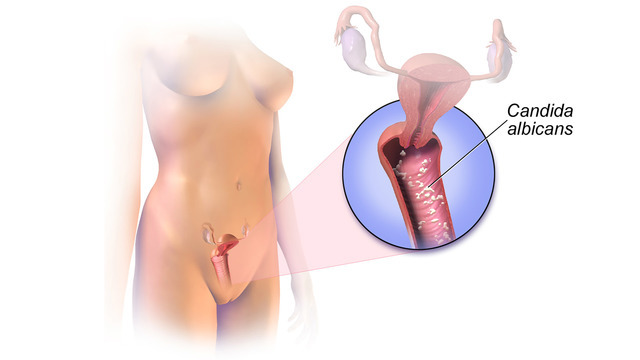
Бактериальный вагиноз и молочница (вагинальный кандидоз) – крайне распространенные женские проблемы. Так, с вагинозом в течение жизни сталкивается до 70% женщин, с молочницей – до 75% (около 5% женщин страдают от нее более трех раз в год). При всех отличиях, эти болезни имеют ряд общих черт, например, могут протекать со сходными проявлениями (выделения, зуд, неприятный запах). Оба этих состояния не являются венерическими болезнями.
Откуда берутся молочница и бактериальный вагиноз?
Причиной молочницы является чрезмерный рост дрожжевых грибков Candida albicans. Ее развитию могут способствовать прием антибиотиков, применение раздражающих гигиенических продуктов, нарушения иммунитета, сахарный диабет, прием некоторых гормональных препаратов, беременность. Вагиноз может появиться при нарушении баланса бактерий, составляющих нормальную микрофлору влагалища: количество наиболее полезных бактерий (лактобацилл) падает, а других (например, гарднерелл) увеличивается. Его могут провоцировать антисептики и ароматизаторы в ваннах и гигиенических продуктах, остатки моющих средств на белье, спринцевание.
Как проявляются молочница и бактериальный вагиноз?
Оба состояния могут протекать бессимптомно, женщины также могут некоторое время не обращать внимания на их проявления, если они недостаточно сильны.
К сходным симптомам бактериального вагиноза и молочницы можно отнести:
- Зуд, покраснение, раздражение слизистой влагалища.
- Возможны боль и жжение при половом акте и мочеиспускании.
Эти симптомы обычно более выразительны при молочнице.
Отличительные симптомы двух заболеваний:
- При обоих состояниях усиливаются влагалищные выделения, но они обычно имеют разный характер. При молочнице они обычно густые, творожистой консистенции, а при вагинозе – жидкие, белого или серого цвета.
- Запах. Для выделений при бактериальном вагинозе характерен «рыбный» запах. Выделения при молочнице могут быть без запаха или немного пахнуть дрожжами.
Это не безобидные болезни. Так, при вагинозе увеличивается риск заболеваний, передающихся половым путем, воспалительных заболеваний органов малого таза и невынашивания беременности.
Посещение врача
При подозрении на молочницу или бактериальный вагиноз нужно посетить специалиста: самодиагностика и самолечение могут приводить к ошибкам и плохим последствиям для здоровья. Диагностикой и лечением этих состояний занимается гинеколог. Выбрать врача часто бывает непросто: всегда хочется, чтобы специалист был грамотным и ответственным, по возможности – лучшим. Такого доктора можно найти в сети медицинских клиник «Здоровье». Помимо высококлассных врачей в клинике можно рассчитывать на хорошее обслуживание и применение новейших технологий. На приеме врач расспрашивает о жалобах и истории заболевания, проводит осмотр и назначает дополнительные диагностические тесты.
Диагноз молочницы врач часто может поставить без дополнительных анализов. Однако может понадобиться и тест, для которого берутся мазки из влагалища, а иногда из шейки матки. Это не болезненная процедура, занимающая несколько секунд. Далее мазок изучается под микроскопом или производится посев на специальную питательную среду, чтобы выявить рост грибков.
Для диагностики бактериального вагиноза также берутся мазки из влагалища или с шейки матки. Дополнительно может быть проведено исследование pH выделений.
Лечение молочницы и бактериального вагиноза
Лечение молочницы проводится противогрибковыми средствами. Они могу назначаться местно (свечи, кремы) или внутрь (таблетки), длительность курса зависит от тяжести заболевания. Противомикробные средства для борьбы с бактериальным вагинозом также могут быть в виде таблеток или крема. Лечение обязательно нужно доводить до конца, согласно предложенной врачом схеме. Самовольное прерывание терапии увеличивает риск развития рецидива заболевания.
Предупреждению этих болезней помогает бережное отношение к микрофлоре влагалища. Например, рекомендуется пользоваться мягким мылом без отдушек и тампонами и прокладками без ароматизатора, а также избегать спринцевания влагалища (вагинального душа). Вероятность заболеть молочницей также снижается, если не употреблять антибиотики без необходимости, не носить сильно обтягивающее белье и колготы, не ходить в мокром купальнике.
Вагинит
Вагинит – воспаление слизистой оболочки влагалища. Это заболевание очень распространено и является одной из основных причин обращения женщин к гинекологу. Оно может иметь как инфекционную, так и неинфекционную природу. Чаще всего встречаются бактериальный вагиноз, молочница и трихомонадный вагинит, после менопаузы – атрофический вагинит.
Лечениезависит от непосредственной причины вагинита. В целом прогноз заболевания благоприятный – в большинстве случаев оно полностью излечивается. Однако при отсутствии своевременных мер это заболевание может приводить к ряду осложнений, таких как воспалительные заболевания органов малого таза, бесплодие, преждевременные роды. При вагините также повышается риск заражения инфекциями, передающимися половым путем.
Кольпит, бактериальный вагиноз, вульвовагинит.
Vaginal infections, vaginitis, bacterial vaginosis, vulvovaginitis.
- Изменение цвета, запаха, консистенции, количества влагалищных выделений.
- Зуд, жжение в области половых органов.
- Боль, жжение, дискомфорт во время мочеиспускания и/или при половом акте.
У женщины могут присутствовать как все перечисленные симптомы одновременно, так и лишь некоторые из них. Проявления вагинита могут усиливаться во время менструаций или после полового акта.
Хотя симптомы и сходны для всех видов вагинита, некоторые признаки, например цвет и запах выделений, могут отличаться в зависимости от причины болезни.
Общая информация о заболевании
Во влагалище здоровой женщины содержится определенный состав микроорганизмов. Основное их количество составляют лактобактерии (палочки Додерляйна, молочнокислые бактерии). Они участвуют в поддержании нормальной микрофлоры влагалища и защищают его от инфекции. Под действием женских половых гормонов в клетках слизистой оболочки влагалища синтезируется полисахарид гликоген, из которого с помощью лактобактерий образуется молочная кислота. Благодаря молочной кислоте поддерживается кислая среда, препятствующая инфицированию и размножению микроорганизмов, которые могут присутствовать в небольшом количестве во влагалище здоровой женщины, но не приводят к заболеванию.
У женщин детородного возраста клетки слизистой оболочки влагалища продуцируют небольшое количество секрета. В норме влагалищное отделяемое имеет белый цвет и нейтральный запах. В определенные дни менструального цикла, а также при стрессе количество выделений может увеличиваться.
Вагинит возникает при нарушении нормальной микрофлоры влагалища и изменении баланса между нормальными и патогенными микроорганизмами. Причиной этих изменений может быть прием антибактериальных или гормональных препаратов, использование оральных контрацептивов, стресс, заболевания, передаваемые половым путем, смена полового партнера, заболевания других органов и систем, например сахарный диабет, изменения гормонального фона во время беременности или менопаузы, травма слизистой оболочки влагалища. Воздействие химических веществ, например при применении вагинальных спреев, спермицидов, может приводить к аллергической реакции, раздражению слизистой и неинфекционному вагиниту. Атрофический вагинит возникает в менопаузу за счет дефицита женских половых гормонов. Это приводит к истончению, сухости, раздражению слизистой оболочки влагалища, что способствует более легкому проникновению инфекции.
Чаще всего встречаются следующие виды вагинита.
- Бактериальный вагиноз. Составляет 40-50 % всех случаев вагинита. При нем лактобактерии замещаются другими микроорганизмами (Prevotella, Gardnerella vaginalis, Mycoplasma hominis). У многих женщин он протекает бессимптомно. Основными признаками заболевания являются обильные выделения сероватого цвета с неприятным запахом, боль и жжение при мочеиспускании.
- Молочница (или вагинальный кандидоз). Составляет 20-25 % случаев вагинита. Вызвана микроскопическими грибами рода Candida. В течение жизни у 3 из 4 женщин хотя бы однажды проявляются симптомы вагинального кандидоза. Наиболее подвержены этому заболеванию женщины во время стресса, беременности, при приеме антибиотиков и других лекарственных препаратов. Женщины с сахарным диабетом или ВИЧ-инфекцией склонны к повторяющимся эпизодам вагинального кандидоза. Наиболее характерными симптомами молочницы являются белые, творожистые выделения из влагалища и зуд в области половых органов.
- Трихомонадный вагинит (трихомониаз). Составляет 15-20 % случаев вагинита. Вызван простейшим одноклеточным микроорганизмом Trichomonas vaginalis. Передается половым путем и поражает влагалище, шейку матки и мочеиспускательный канал, а также увеличивает риск преждевременных родов у беременных. При трихомонадном вагините выделения имеют зеленовато-желтый цвет и неприятный запах.
Кто в группе риска?
- Беременные.
- Женщины после менопаузы.
- Женщины, имеющие нескольких половых партнеров.
- Женщины, страдающие инфекциями, передаваемыми половым путем.
- Женщины, использующие оральные контрацептивы.
При симптомах вагинита необходимо обратиться к врачу, который после опроса пациентки, гинекологического осмотра и ряда дополнительных лабораторных и инструментальных исследований сможет определить причину заболевания и назначить эффективное лечение.
- Микроскопическое исследование отделяемого мочеполовых органов женщин (микрофлора), 3 локализации. Это один из основных методов выявления вагинита. Проводится исследование образца материала под микроскопом после предварительного окрашивания специальными красителями или без него. Позволяет выявить признаки воспаления и обнаружить возбудителя, вызвавшего заболевание.
- Исследование микробиоценоза влагалища с определением чувствительности к антибиотикам. Проводят посев влагалищного отделяемого на определенную питательную среду, что дает возможность выявить даже небольшое количество возбудителя в материале. При вагините может быть назначен посев на микоплазму, уреаплазму, хламидию, грибы рода Candida, трихомонаду.
- Цитологическое исследование мазков-соскобов с поверхности шейки матки и наружного маточного зева – окрашивание по Папаниколау (Рар-тест). Это исследование клеток влагалища и шейки матки в целях выявления атипичных, злокачественных клеток. Необходим для диагностики изменений, предшествующих раку шейки матки. Является обязательным для женщин старше 30 лет и для женщин, инфицированных определенными типами вируса папилломы человека.
- Определение специфических иммуноглобулинов к возбудителям урогенитальных инфекций. Проводится методом иммуноферментного анализа (ИФА). Позволяет выявить антитела (иммуноглобулины) к определенным инфекциям – специфические белки, которые вырабатываются в организме в ответ на проникновение микроорганизма. Таким образом можно обнаружить антитела к дрожжеподобным грибам, уреаплазме, трихомонаде.
- Определение генетического материала возбудителя инфекции во влагалищном отделяемом женщины с использованием метода полимеразной цепной реакции (ПЦР). Выявляют ДНК хламидии, микоплазмы, гарднереллы и других возбудителей.
Другие методы исследования
- Измерение влагалищного рН. Это исследование кислотно-щелочного баланса влагалища. В норме рН влагалища составляет 3,8-4,2. Для измерения используют специальную индикаторную бумагу, которая при контакте с влагалищным отделяемым меняет цвет в зависимости от уровня рН, или приборы рН-метры. При вагинитах рН может увеличиваться за счет уменьшения количества лактобактерий, образующих молочную кислоту.
- Аминотест. Используется для диагностики бактериального вагиноза, вызванного Gardnerella vaginalis, и заключается в добавлении одной или двух капель влагалищного отделяемого к 5-10-процентному раствору гидроокиси калия. Появление рыбного запаха является признаком гарднереллеза.
- Кольпоскопия. Это исследование стенок влагалища с помощью специального прибора кольпоскопа, оснащенного оптической системой и источником света. Позволяет оценить состояние слизистой оболочки влагалища, выявить повреждения или новообразования, а также провести биопсию, то есть взять образец ткани слизистой оболочки для последующего микроскопического исследования.
В случае обнаружения у пациентки трихомонадного вагинита врач может дополнительно назначить анализы на другие заболевания, передаваемые половым путем. Иногда дополнительно проводятся исследования, позволяющие оценить гормональный фон женщины.
Лечение зависит от причины вагинита. Могут использоваться лекарственные препараты как в виде свечей, гелей, мазей, так и в виде таблеток или инъекций. Выбор препарата, доза, способ введения зависят от причины вагинита, тяжести и длительности заболевания, наличия сопутствующих заболеваний и состояний. Например, при бактериальном вагинозе используются антибиотики, при молочнице – противогрибковые препараты. При атрофическом вагините хороший эффект достигается приемом эстрогенов в виде кремов или таблеток.
- Соблюдение правил интимной гигиены.
- Использование барьерных способов контрацепции.
- Своевременные профилактические гинекологические осмотры.
Какие выделения характерны при молочнице

Появление белых выделений из влагалища наталкивает женщин на мысль о молочнице. Чаще всего они имеют сливкообразную или творожистую консистенцию, а также характерный кислый запах. Но бывает и так, что выделения при молочнице приобретают зеленоватый, желтый, розовый и даже коричневый оттенок. Их обилие и цвет указывают на тип и характер инфекционного заболевания.
Необходимо обращаться к врачу только тогда, когда появятся кровянистые выделения при молочнице, или же поводом для консультации являются даже незначительные изменения?
Классификация по цвету
Выделения при кандидозе могут быть различны. От того, какого цвета выделения и зависит тип и характер инфекционного заболевания.

Желтоватые
Желтые выделения появляются тогда, когда в женском организме превышен уровень лейкоцитов. Этот признак указывает на наличие инфекционного заболевания (сальпингита, вагинита, ЗППП или аднексита) и требует проведения комплексного обследования.
Выделения при молочнице у женщин, имеющие желтоватый оттенок – это признак бактериальной формы вагиноза. В этом случае необходимо исключить такие очищающие процедуры, как спринцевание. В противном случае симптоматика заболевания только усугубится.
Светло-коричневые
Из влагалища во время менструации должны выделяться только красные (кровянистые) выделения. Если имеет место иное, то речь идет о воспалении матки. Причина появления светло-коричневых выделений заключается в наличии половых инфекций, эрозии шейки матки и рака.
При этом коричневатые выделения присутствуют практически после каждого полового акта. Женщина испытывает недомогание и характерный дискомфорт в области влагалища.
Коричневые
Выделения во время молочницы, имеющие коричневый оттенок появляются преимущественно перед менструацией, за 1-2 дня. Данный симптом характерен и для постменструального периода. Это указывает на такие процессы в женском организме, как образование секрета на слизистой оболочке влагалища.
Коричневые выделения при молочнице могут указывать на наличие эрозивного процесса в области слизистой оболочки шейки матки. Во время беременности подобный симптом указывает на отслойку плодного яйца, что является причиной выкидыша.
Зеленые
Появление зеленых выделений при молочнице является признаком опасных осложнений. В этом случае имеются серьезные проблемы со здоровьем. Зеленые выделения – это не что иное, как признак венерического заболевания, преимущественно хламидиоза или гонореи.
Если при молочнице они имеют зеленоватый оттенок, то это может указывать и на такие патологические нарушения, как воспаление влагалища. Такой признак сопровождает воспалительные процессы на шейке матки и в маточных трубах. При появлении зеленых выделений рекомендуется исключить половые контакты и обратиться к врачу.
Розовые и кровяные
Розовые выделения при молочнице являются знаком того, что в них попадает кровь. При незначительных эрозиях выделения приобретают розовый оттенок. Сильные повреждения слизистых оболочек сопровождаются кровянистыми выделениями при молочнице.
Появление кровяных выделений при молочнице – серьезная проблема, которую нельзя оставлять без внимания. При наличии таких симптомов возникает необходимость в незамедлительной консультации гинеколога. В противном случае возможно присоединение серьезных инфекций и развитие необратимых процессов в организме, например, эндометриоза.
О чем говорит консистенция?
Не только цвет, но и текстура выделений из влагалища помогает определить тип и форму заболевания.
Выделения могут быть следующей консистенции:
- Гнойные. Указывают на воспалительный процесс в области маточных труб и яичников. Сопровождаются появлением боли в области живота (в нижней части) и нарушением менструального цикла. Чаще всего указывают на развитие гнойного цервицита.
- Жидкие. Обильные выделения указывают на подавление полезной микрофлоры влагалища. Когда патогенные микроорганизмы быстро размножаются и женщина не принимает никаких мер, из влагалища появляются жидкие выделения беловато-желтоватого цвета. В этом случае возникает необходимость в проведении комплексной диагностики.
При молочнице выделения имеют сливкообразную или творожистую консистенцию. Возможно полное отсутствие каких-либо выделений. При этом на слизистой оболочке наружных и внутренних половых органов образуется белый налет.
Выделения при молочнице без осложнений

Какие бывают выделения при молочнице? Характерные выделения для молочницы – белые, с примесью творожистых комочков. Как правило, на начальных стадиях развития инфекционного заболевания кислый запах отсутствует.
Для того чтобы определить степень заболевание, необходимо обратить внимание на цвет выделений при молочнице:
- Белые выделения указывают на острую стадию кандидоза. При этом присутствует характерное жжение и зуд. На слизистых оболочках внешних и внутренних половых органов появляются небольшие крупинки творожистой консистенции. Это и является симптомом вагинального кандидоза. Бактериальные инфекции и какие-либо другие осложнения отсутствуют.
- Если молочница не пролечена вовремя, то они могут иметь серовато-белый оттенок. Они плотно прикреплены к слизистой оболочке. Если попытаться их снять с помощью ватного тампона, то на слизистой оболочке останется небольшое покраснение и даже кровоподтек. На этой стадии развития кандидоза при мочеиспускании и во время половых контактов женщина испытывает болезненные ощущения.
- Спустя 2 месяца от начала лечения острая стадия молочницы переходит в хроническую. В этом случае симптоматика заболевания стертая. Симптомы обостряются перед менструацией в силу изменений гормонального фона в организме.
Какие выделения считаются нормальными
Какие выделения считаются нормой? Обратите внимание та тот факт, что нормой являются белые, светло желтые и светло-серые выделения у женщин. При этом отсутствует сильный зуд. Лечение в данном случае не проводится. Единственное мерой, которую может посоветовать врач, является спринцевание отваром календулы или ромашки.
Что делать при появлении выделений

Если у женщины появились выделения из влагалища, то в обязательном порядке нужно проконсультироваться с врачом-гинекологом. Специалист назначает ряд необходимых анализов и по полученным результатам ставит диагноз. Не стоит ждать, пока терпеть симптомы молочницы или иного заболевания женской половой системы будет сложно. Чем раньше будут приняты лечебные меры, тем больше шансов на скорейшее выздоровление.
В основу лечения молочницы входят следующие меры:
- Проведение системной терапии с помощью капсул и таблеток, содержащих активный компонент, обладающий выраженными противогрибковыми свойствами. Такая мера необходима для подавления роста условно-патогенной микрофлоры в области влагалища.
- Локальное воздействие на возбудителя инфекционного заболевания с помощью кремов, мазей, растворов и спреев. Эта мера направлена на подавление симптоматики и остановку процессов размножения дрожжеподобных микроорганизмов.
- Прием препаратов для укрепления защитных функций организма. Такие средства не только улучшают общее самочувствие, но и способствуют замещению условно-патогенной микрофлоры полезной.
Несмотря на то, что современные фармакологические компании предлагают нам широкий выбор препаратов против молочницы, без предварительной консультации с врачом их употреблять не следует. Это может стать причиной развития серьезных побочных реакций. Неправильная дозировка приводит к тому, что у патогенных микроорганизмов развивается устойчивость к активным веществам, входящим в состав медикаментов, что в дальнейшем осложняет лечение.
Кандидоз (молочница)
Это поражение организма ребенка грибами из рода Кандида в возрасте от рождения до 18 лет. Заражение может произойти и во время родов, и позже — бытовым путем. Кандиды живут на поверхности кожи и слизистых и активизируются в условиях снижения иммунитета — как местного, так и общего, и проявиться инфицирование может даже спустя несколько месяцев или лет от момента заражения.
Причины
Инфицирование от больной матери как во время родов, так и в первые дни жизни ребенка (грудной ребенок). Стрессовая ситуация при поступление в сад или школу. Новый коллектив несет в себе новую активную микробную нагрузку, сильно напрягающую систему иммунитета. Изменяется и ритм жизни — сон, режим дня и особенно питание.
- Сниженный иммунитет.
- Недоношенность.
- Частые простуды у малыша.
- Периоды прорезывания зубов.
Симптомы
Симптомы кандидозного стоматита (поражение ротовой полости):
- Беловатый налет в ротовой полости.
- Покраснение слизистой оболочки в ротовой полости.
- Отказ от еды.
- Капризы ребенка.
Симптомы кандидозного вагинита:
- Выделения из влагалища белого цвета, творожистой консистенции, с запахом дрожжей или кислоты.
- Зуд половых органов.
- Покраснения половых органов.
Чтобы поставить правильный диагноз в случае молочницы у детей, необходимо взять мазок выделений из пораженной области (влагалище или ротовая полость). Врач наносит содержимое выделений на предметное стекло, просушивает, окрашивает специальным образом и осматривает в микроскоп. Диагноз подтверждается при наличии колоний грибков в поле зрения. Лечить кандидоз самостоятельно нельзя — это может привести к хронической инфекции.
Профилактика
У грудных детей:
- Стерилизовать пустышки и соски от бутылочек.
- Следить за состоянием здоровья желудочно-кишечного тракта.
- Не купать в загрязненной ванной.
- Своевременно лечить молочницу во время беременности.
У детей дошкольного и школьного возраста:
- При приеме антибиотиков принимать для профилактики противогрибковые препараты.
- Носить белье из хлопчатобумажной ткани.
- Следить за состоянием здоровья желудочно-кишечного тракта.
Подробнее о детской гинекологии в клинике «ЮгМед»
Найти ближайшую к вам клинику
Клиника на Невской
Клиника на Ангарской
Клиника на Кубанской
Заполните форму обратной связи и наши
операторы свяжутся с Вами



Оставляя свои персональные данные, Вы даете добровольное согласие на обработку своих персональных данных. Под персональными данными понимается любая информация, относящаяся к Вам, как субъекту персональных данных (ФИО, дата рождения, город проживания, адрес, контактный номер телефона, адрес электронной почты, род занятости и пр). Ваше согласие распространяется на осуществление Общество с ограниченной ответственностью Научно-производственное объединение «Волгоградский центр профилактики болезней «ЮгМед» любых действий в отношении ваших персональных данных, которые могут понадобиться для сбора, систематизации, хранения, уточнения (обновление, изменение), обработки (например, отправки писем или совершения звонков) и т.п. с учетом действующего законодательства. Согласие на обработку персональных данных даётся без ограничения срока, но может быть отозвано Вами (достаточно сообщить об этом в Общество с ограниченной ответственностью Научно-производственное объединение «Волгоградский центр профилактики болезней «ЮгМед»). Пересылая в Общество с ограниченной ответственностью Научно-производственное объединение «Волгоградский центр профилактики болезней «ЮгМед» свои персональные данные, Вы подтверждаете, что с правами и обязанностями в соответствии с Федеральным законом «О персональных данных» ознакомлены.
Лечение и диагностика молочницы в Орле

Очень многие мои приемы начинаются со слов пациенток: «Доктор, у меня, наверное, молочница. ».
Конечно, чаще всего это жалобы на выделения из половых путей, зуд и жжение в области наружных половых органов, иногда возникающий внезапно, иногда длящийся довольно долго. Безусловно, диагноз молочница (или вульвовагинальный кандидоз) не всегда является причиной этих жалоб.
Что же такое «Молочница» и что при этом происходит в женских половых органах?
Что является причиной заболевания и как ее предотвратить?
Именно об этом мне и хотелось бы рассказать.
Прежде всего, кандидоз не является классическим заболеванием, передающимся половым путем, причиной его чаще всего является снижение иммунитета. Это маркер неблагополучия в организме, и кроме специфического лечения, особенно при длительно текущем и плохо поддающемся лечению кандидозе, требуется полноценное обследование и устранение выявленных нарушений.
Причиной молочницы является наличие и развитие в области наружных половых органов грибов вида Candida различных разновидностей.
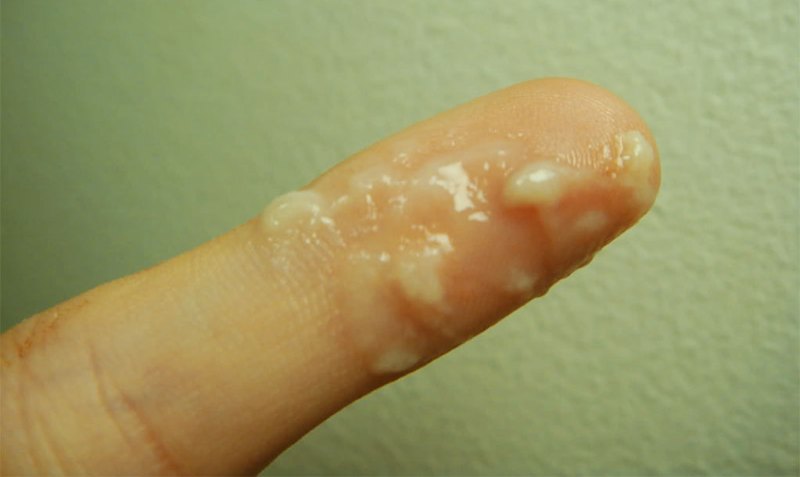
Основными клиническими признаками вульвовагинального кандидоза (ВК) являются:
Выделения творожистого характера из половых путей, иногда обильные;
Зуд, жжение, чувство раздражения в наружных половых органах, иногда усиливающиеся после полового акта и (или) водных процедур;
неприятный «кислый» запах из половых путей.
Конечно, все эти симптомы, или некоторые из них, могут наблюдаться и при других заболеваниях влагалища.
Какие же методы есть в нашем арсенале для диагностики молочницы?
Микроскопия мазков вагинального отделяемого, позволяющая определить наличие гриба, его мицелия или спор.
Культуральный метод — посев материала, позволяющий определить вид грибов Candida, их чувствительность к различным антигрибковым препаратам, что дает возможность назначить наиболее эффективное лечение.
Метод ПЦР — обнаружение ДНК Candida в исследуемом материале.
Исследования проводят до лечения и через 5-7 дней после лечения, и восстановления влагалищной микрофлоры.
Следует обратить особое внимание, что само по себе обнаружение грибов Candida в анализах (или кандидоносительство) при отсутствии жалоб со стороны женщины не является общепризнанной патологией, т. к. наличие грибов у здоровой женщины может являться компонентом естественной составляющей микрофлоры влагалища.
Лечить следует не результаты анализов, а пациента, и только когда это необходимо, это заповедь классической медицины!
Препараты для лечения ВК делятся на системные (как правило, принимающиеся внутрь) и местные (вводимые во влагалище или наносимые на кожу промежности). В арсенале специалистов клиники Диксион в Орле сейчас есть и высокоэффективные препараты для однократного применения.
Какие же меры профилактики молочницы существуют?
В первую очередь, это нормализация кислотности среды влагалища (в норме реакция кислая, рН от 3,8 до 4,5), так как патогенные и условно-патогенные возбудители размножаются в щелочной среде. Нормализация микрофлоры вагинального содержимого (микробиоценоза), особенно лактобактерий, образующих перекись водорода и молочную кислоту, и закисляющих вагинальный секрет, способствует росту «правильных» бактерий и губительно сказывается на патогенных микроорганизмах и грибах.
Будущее — за средствами, стимулирующими рост собственной микрофлоры!
И хочется особенно отменить, что чрезмерные «гигиенические мероприятия» — частые (более 2 раз в день) водные процедуры, использование некоторых средств для интимной гигиены, спринцевания влагалища и постоянное использование ежедневных гигиенических прокладок — все это способствует нарушениям микробиоценоза влагалища и возникновению молочницы!
Постарайтесь обращаться к гинекологу своевременно и будьте здоровы!
врач гинеколог-эндокринолог
Воронкова Татьяна Викторовна
Записаться на прием Вы можете по телефону клиники 44-00-00 или здесь.



