Выделения после медикаментозного аборта особенности виды патология и норма
Выделения после медикаментозного аборта особенности виды патология и норма
Любой аборт, как серьезное медицинское вмешательство, неизбежно несет за собой риск осложнений. Некоторые негативные последствия и осложнения после аборта могут быть характерными для определенного метода прерывания беременности.Например, при медикаментозном аборте – легкие боли в области живота, тошнота, рвота, головные боли, головокружения, озноб, жар, маточные сокращения. В 2,5% при медикаментозном аборте беременность не прерывается, до 5% случаев происходит неполный аборт, в этом случае дополнительно делается выскабливание.
Самым опасным видом аборта является выскабливание (хирургический аборт), т.к. оно наиболее травматично. При хирургическом аборте возможно повреждение матки операционными инструментами.Риск осложнений заметно снижается, если способ прерывания беременности выбран с учетом её срока.
Осложнения, возникающие после аборта, делятся на две группы: ранние и поздние.

Ранние последствия аборта
Ранние осложнения развиваются во время аборта или сразу после него.Выделения после аборта. Кровянистые выделения, появляющиеся после аборта, обычно продолжаются до недели и несколько обильнее обычных месячных. В некоторых случаях, слабое кровотечение продолжается до месяца.Необходимо обращать внимание на наличие примесей в выделениях после аборта, их цвет и запах. Это даст возможность вовремя заподозрить развивающееся осложнение и принять меры.Также важно контролировать объем кровопотери. Если после аборта выделения слишком обильные (расходуется две прокладки «макси» за час), нужно немедленно показаться врачу, т.к. это может свидетельствовать о неполном аборте. Появление запаха может говорить об инфекции.Первый день аборта считается первым днем цикла. В норме, месячные начинаются через 3 недели после аборта, в течение нескольких месяцев допустим некоторый сдвиг цикла (до 10 дней). Перфорация матки – одно из самых серьезных осложнений аборта.
В ходе операции происходит разрыв стенки матки вводимыми инструментами. Риск этого осложнения увеличивается с продолжительностью беременности. Перфорация матки требует немедленного хирургического лечения, а в особо тяжелых случаях необходимо оперативное удаление матки. Кроме того, при перфорации стенки матки могут быть повреждены кишечник, мочевой пузырь или крупные сосуды.Иногда происходит разрыв или разрез шейки матки. Эти последствия могут существенно снизить вероятность наступления беременности после аборта или даже привести к бесплодию. При последующих беременностях затрудняется вынашивание, высокий риск разрыва матки при родах.Сильное кровотечение – возникает при повреждении крупных сосудов, при миоме матки или после многочисленных родов. Требует срочной терапии, в тяжелых случаях делают переливание крови. При невозможности остановки кровотечения матку удаляют, т.к. длительная кровопотеря может привести к смерти женщины.
Неполный аборт – иногда во время аборта плодное яйцо удаляется не полностью. В этом случае развивается кровотечение, появляются боли в животе, может развиться хроническое воспаление матки – эндометрит. При этом осложнении проводится повторный аборт, удаляются остатки плодного яйца.
Проникновение инфекции в полость матки во время операции может вызвать воспалительные процессы и обострение заболеваний органов малого таза – эндометрита (воспаления матки), параметрита (воспаления околоматочной клетчатки), сальпингита (воспаления маточных труб). В особо тяжелых случаях может развиться сепсис – заражение крови. Это состояние очень опасно для жизни, и требует срочного лечения антибиотиками.
Поздние осложнения после аборта могут возникать через месяцы, и даже годы после операции. Это хронические воспалительные заболевания, спаечные процессы, гормональные нарушения и нарушения функций органов половой системы. Во время беременности в организме женщины происходят масштабные гормональные и физиологические перестройки, которые обеспечивают вынашивание, подготавливают организм к рождению, вскармливанию.Аборт – сильный стресс для организма, при котором страдает в первую очередь гормональная система.
Нарушения менструального цикла
— когда после аборта месячные становятся нерегулярными, с частыми задержками – весьма распространенная проблема, она встречается более чем у 12% пациенток.Причины нарушений менструального цикла после аборта:Во-первых, во время аборта удаляется слизистый слой внутренней поверхности матки (эндометрий). При этом нередко повреждаются более глубокие слои, что приводит к образованию спаек и рубцов. Впоследствии, нарастание эндометрия происходит неравномерно. Из-за этого месячные после аборта становятся очень скудными, или наоборот, обильными и болезненными. В отличие от хирургического выскабливания, после медикаментозного аборта месячные обычно восстанавливаются сразу, т.к. механического повреждения эндометрия не происходит.Во-вторых, сильный гормональный сбой приводит к нарушениям работы яичников. Развивается дисфункция, которая способствует возникновению других осложнений. Вот некоторые из них:
- миома матки,
- эндометриоз (врастание слизистой оболочки матки в мышечный слой),
- патологическое разрастание эндометрия (гиперплазия),
- полипы эндометрия,
- внутриматочных спаек (синехий)
- поликистоз яичников,
- аденомиоз (видоизменение эндометриальной ткани вследствие воспаления маточных желез) и др.
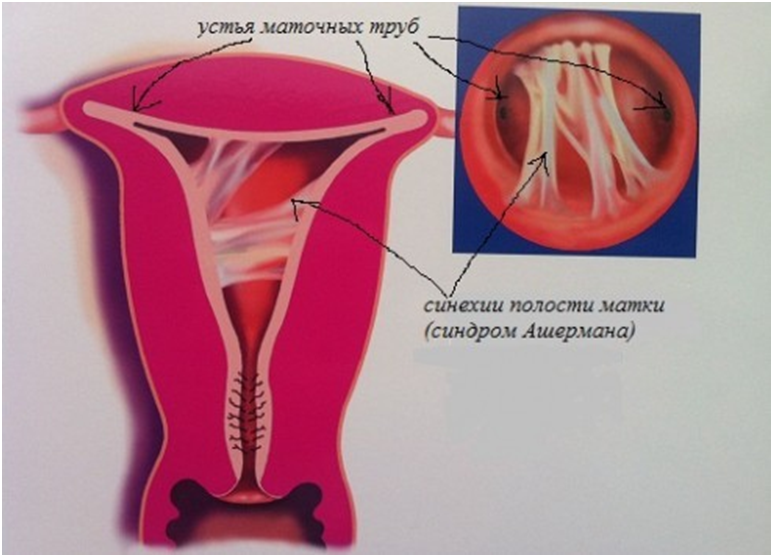
Серьезные гормональные нарушения могут приводить к образованию доброкачественных и злокачественных опухолей.
— вызываемые гормональным сбоем, включают в себя нарушения функций щитовидной железы и надпочечников, прерывание беременности существенно увеличивает риск возникновения рака груди.
Прямо влияют на возможность вынашивания беременности после аборта, могут вызывать болезненные ощущения во время секса, в результате снижается сексуальное влечение, женщина реже испытывает оргазм.Воспалительные заболевания, которые очень часто сопровождают аборты, могут негативно влиять на кровоснабжение плода — его питание и дыхание. Повышается риск замирания беременности, мертворождения, задержки роста плода, заболеваний новорожденных. При тяжелых осложнениях высока вероятность развития бесплодия.
Встречается гораздо чаще среди женщин, перенесших аборт, т.к. спайки, образующиеся в маточных трубах, очень сильно затрудняют их проходимость.
Влияние аборта на последующие беременности
Аборт однозначно негативно влияет на репродуктивную функцию. Насильственное расширение шейки матки во время аборта приводит к ее ослаблению, что в дальнейшем может спровоцировать выкидыш. Угроза выкидыша при последующей беременности после одного аборта составляет 26%, после двух абортов – 32%, а после трёх и более – возрастает до 41%. Спайки и повреждения матки препятствуют закреплению плода в матке, его неправильное расположение, а перфорация может спровоцировать её разрыв во время родов.
— невозможность оплодотворения и вынашивания, может возникать в результате нарушения функция половых органов, при их повреждении или удалении. По мнению врачей, до 50% всех случаев женского бесплодия обусловлены ранее совершенными абортами.

Помните, что безопасного аборта не бывает. Аборт — это серьезный удар по здоровью женщины и плата за беспечное отношение к контрацепции и предупреждению нежелательной беременности.
Невынашивание беременности
Невынашивание – это самопроизвольное преждевременное прерывание беременности на сроке менее 20 недель, то есть в период, когда эмбрион или плод еще не может выжить самостоятельно вне женского организма. Это самое распространенное осложнение первого триместра беременности.
Приблизительно 10-20 % всех беременностей заканчивается невынашиванием. Чаще всего спонтанный аборт происходит в первые 12 недель. В ряде случаев беременность прерывается еще до того, как женщина узнает о ее существовании.
Риск невынашивания беременности увеличивается с возрастом: у женщин моложе 35 лет он составляет 15 %, от 35 до 45 лет – 20-35 %, старше 45 лет – более 50 %. У женщин, в прошлом перенесших невынашивание, повышен риск спонтанного аборта. Однако если женщина здорова и повторная беременность наступает через 2-3 месяца после спонтанного аборта, то она чаще всего заканчивается благополучно.
Если женщина переживает три и более спонтанных аборта, то это состояние называют привычным невынашиванием беременности. Оно диагностируется приблизительно у 1 % женщин, перенесших спонтанный аборт. Выявление непосредственной причины привычного невынашивания и соответствующее лечение позволяет большинству пациенток в последующем забеременеть и родить здорового ребенка.
Спонтанный аборт, самопроизвольный аборт.
Синонимы английские
Miscarriage, early miscarriage, recurrent miscarriage, spontaneous abortion.
Симптомы при невынашивании беременности могут быть как практически незаметными, так и ярко выраженными. Длительность проявлений также может варьироваться. В некоторых случаях основным симптомам предшествует период неспецифических проявлений: может наблюдаться потеря веса, слабость, боли в пояснице, кровянистые или слизистые выделения из половых органов.
Основными симптомами невынашивания беременности являются:
- кровотечение из половых органов;
- боли в животе;
- схватки.
Схожие симптомы могут быть и у других осложнений беременности, например внематочной беременности. Поэтому при каких-либо нарушениях необходимо как можно раньше обратиться к врачу для выявления причины патологии и своевременного лечения.
Общая информация о заболевании
Невынашивание беременности возникает достаточно часто, и во многих случаях невозможно установить причину этой патологии. Выделяют несколько групп факторов, способных привести к спонтанному аборту.
- Хромосомные нарушения в клетках зародыша. Хромосомы – это клеточные структуры, которые содержат генетическую информацию. Хромосомные нарушения, несовместимые с жизнью, вызывают самопроизвольный аборт на ранних стадиях беременности. Более чем половина случаев невынашивания в первом триместре связана именно с ними. Риск генетических аномалий увеличивается пропорционально возрасту матери.
- Патология со стороны материнского организма. Чаще всего болезни матери приводят к невынашиванию беременности в период между 12-й и 20-й неделей беременности. Выделяют:
- Хронические заболевания матери: сахарный диабет, болезни щитовидной железы, тяжелая патология мочевыделительной и сердечно-сосудистой системы, аутоиммунные болезни (антифосфолипидный синдром, системная красная волчанка), нарушения свертывания крови (дефицит фактора Лейдена), а также определенные хромосомные нарушения в организме матери.
- Острые заболевания матери: тяжелые травмы, ожоги, инфекции, в частности цитомегаловирусная инфекция, микоплазма, а также сильный эмоциональный стресс.
- Заболевания и нарушения строения половых органов женщины: патология строения матки, цервикальная недостаточность, фибромиома матки. К этой же группе относят аномалии строения и положения плаценты, а также многоплодную беременность, которая также увеличивает риск невынашивания.
- Употребление женщиной алкоголя, психоактивных веществ.
При нормальном течении беременности у здоровой женщины умеренная физическая активность и секс не могут стать причиной невынашивания. Однако в некоторых случаях для сохранения беременности врач может посоветовать пациентке ограничить физическую активность и на время прекратить половые контакты.
Выделяют следующие типы невынашивания беременности:
- Угрожающий самопроизвольный аборт. Этот термин используется при любых кровотечениях из полости матки в первой половине беременности. При этом наружный зев шейки матки закрыт и присутствуют признаки жизнедеятельности эмбриона.
- Неизбежный аборт. Диагностируется, если кровотечение из полости матки сопровождается раскрытием шейки матки, однако плод и плацента еще находятся в полости матки.
- Неполный аборт. Состояние, при котором части эмбриона или плаценты еще находятся в полости матки.
- Полный аборт. При полном аборте все компоненты плода, плаценты, плодных оболочек полностью изгнаны из полости матки.
- Замершая беременность. Состояние, при котором происходит внутриутробная гибель плода, однако ни плод, ни плацента не изгоняются из полости матки.
Кто в группе риска?
- Женщины старше 35 лет
- Женщины, перенесшие самопроизвольный аборт в прошлом
- Женщины с хроническими заболеваниями
- Женщины с острой инфекционной патологией, травмами, истощением, подвергшиеся ионизирующему излучению
- Курящие женщины, а также употребляющие алкоголь и/или наркотики
- Женщины с многоплодной беременностью
При подозрении на самопроизвольный аборт врач, прежде всего, проводит гинекологический осмотр и ультразвуковое исследование органов малого таза, что позволяет оценить состояние матки, ее шейки, наличие элементов плода и плаценты в ее полости. Иногда для наблюдения за течением беременности, а также для выявления причин невынашивания может потребоваться ряд дополнительных лабораторных и инструментальных исследований.
- Общий анализ крови с лейкоцитарной формулой, скорость оседания эритроцитов (СОЭ). Эти показатели позволяют оценить общее состояние пациентки, выявить признаки анемии, инфекции и других заболеваний, влияющих на нормальное течение беременности.
- Общий анализ мочи с микроскопией осадка, креатинин в сыворотке, мочевина в сыворотке. Эти исследования позволяют оценить работу мочевыделительной системы и выявить заболевания почек, которые могут стать причиной самопроизвольного аборта.
- Гемостазиологические исследования, при которых оценивается активность свертывающей и противосвертывающей системы крови, выявляются заболевания, повышающие риск невынашивания беременности:
- D-димер
- Активированное частичное тромбопластиновое время (АЧТВ)
- Коагулограмма № 1 (протромбин (по Квику), МНО)
- Фибриноген
- Исследование функций печени. Позволяет выявить признаки острой или хронической патологии печени:
- Аланинаминотрансфераза (АЛТ)
- Аспартатаминотрансфераза (АСТ)
- Белок общий в сыворотке
- Билирубин общий
- Билирубин прямой
- Глюкоза в плазме. Увеличение уровня глюкозы в крови может быть признаком сахарного диабета – одного из основных факторов риска невынашивания беременности.
- Тиреотропный гормон (ТТГ). Позволяет оценить активность щитовидной железы и признаки эндокринных заболеваний, влияющих на течение беременности.
- Диагностика инфекционных заболеваний. Определяется уровень различных типов антител к определенным инфекциям:
- HIV 1, 2 Ag/Ab Combo (определение антител к ВИЧ типов 1 и 2 и антигена p24)
- anti-HCV, антитела, экспресс, сверхчувствительно
- HBsAg, сверхчувствительно
- Treponema pallidum, антитела, сверхчувствительно
- Toxoplasma gondii, IgM
- Toxoplasma gondii, IgG (количественно)
- Rubella Virus, IgM
- Rubella Virus, IgG (количественно)
- Cytomegalovirus, IgM (количественно)
- Cytomegalovirus, IgG
- Herpes Simplex Virus 1/2, IgM
- Herpes Simplex Virus 1/2, IgG
- Бета-субъединица хорионического гонадотропина человека (бета-ХГЧ). Это гликопротеид, который синтезируется плацентой. Снижение уровня бета-ХГЧ, не соответствующее сроку беременности, позволяет заподозрить патологию.
- Диагностика антифосфолипидного синдрома, который может стать причиной невынашивания беременности:
- Антифосфолипидные антитела IgG
- Антифосфолипидные антитела IgM
- Генетические исследования. Позволяют вывить хромосомные нарушения у матери, которые могут стать причиной неправильного гаметогенеза и, как следствие, генетических аномалий плода, несовместимых с жизнью. Возможно также выявление генетической предрасположенности к ранней привычной потере беременности.
Инструментальные методы исследования
В ходе визуального обследования органов малого таза оценивается состояние матки, выявляются аномалии ее строения, патологии репродуктивной системы, устанавливается наличие или отсутствие в полости матки элементов плаценты и эмбриона.
- УЗИ органов малого таза
- Гистероскопия
- Лапароскопия
Лечение зависит от типа самопроизвольного аборта, состояния женщины. При полном самопроизвольном аборте, когда в матке отсутствуют элементы плода и плаценты, дополнительное вмешательство обычно не требуется. При неполном аборте необходимо удалить все элементы плодных оболочек, эмбриона и последа из полости матки. Для этого может быть проведено выскабливание или в ряде случаев медикаментозное лечение.
При угрозе невынашивания и сохранении признаков жизнедеятельности плода необходимо постараться сохранить беременность. В зависимости от тяжести состояния женщина может быть помещена в стационар или проходить лечение в амбулаторных условиях. Схема терапии подбирается врачом индивидуально в зависимости от причины невынашивания, срока беременности, состояния пациентки и других факторов.
Профилактика невынашивания беременности включает как заботу родителей о своем здоровье еще до зачатия, так и следование определенным рекомендациям уже после наступления беременности. Беременной женщине, чтобы снизить риск прерывания беременности, необходимо:
- отказаться от алкоголя, курения, ограничить или прекратить употребление кофе и кофеинсодержащих напитков;
- регулярно проходить профилактические осмотры;
- отказаться от экстремальных видов спорта, результатом которых может стать серьезная травма;
- избегать ионизирующего излучения, контакта с источниками инфекции.
Выделения после медикаментозного аборта: особенности, виды, патология и норма
Выделения после медикаментозного аборта – показатели успешного завершения процедуры. Медикаментозный аборт — прерывание нежелательной беременности фармацевтическими препаратами абортивной группы. Действие активных компонентов медикаментозных средств направлено на стимуляцию мышечной мускулатуры тела матки и изгнание плодного яйца. Под воздействием препарата происходит ранний выкидыш.

Аборт производят на 6-7 неделе беременности, когда плодное яйцо еще не имплантировалось в стенки маточной полости. Метод считается малотравматичным. После процедуры снижаются риски серьезных осложнений, не происходит негативного влияния на функциональность женской репродуктивной системы.
Перед проведением процедуры делают полноценное диагностическое исследование: определяются возможные противопоказания, составляется подробная терапевтическая тактика. После процедуры женщинам даются подробные рекомендации о возможных осложнениях, характере выделений, о норме и патологии в общем состоянии здоровья.
Основные причины выделений
Выделения после медикаментозного прерывания беременности являются нормой. Организм женщины вычищает полость матки от фрагментов плодного яйца, сопровождая процесс умеренно обильным кровотечением.
Причины выделений обусловлены следующими факторами:
- отслоением плодного яйца;
- интенсивным сокращением шейки матки;
- разрывом сосудов маточной полости.
При аборте повреждаются слизистые структуры стенок матки, наружный слой и эндометрий. Кровотечение может провоцировать резкие изменения гормонального фона женщины.
Нормальные выделения
После аборта всегда повышается опасность инфицирования. Длительные и обильные кровотечения могут легко способствовать развитию этого процесса. Важно следить за состоянием собственного здоровья, контролировать характер выделений.
Аборт можно считать благополучно состоявшимся, если после прерывания отсутствуют следующие явления:
- длительные обильные коричневые выделения;
- желтый цвет отделяемого;
- плохой запах;
- нетипичные примеси в сгустках крови.
На первые сутки после приема абортивного препарата прекращается эмбриональное развитие. На второй день происходит его отторжение. Процесс изгнания плодного яйца сопровождается схваткообразными болями, тянущими ощущениями внизу живота, выделениями со сгустками ярко-красного и алого оттенка.

Нормальная экскреция не сопровождается неприятным запахом, обильным или скудным кровотечением, не содержит творожистых компонентов.
Длительность выделений
Длительность постоабортивной экскреции полностью зависит от индивидуальных особенностей организма, от сроков проведения медикаментозного аборта, соблюдения всех рекомендаций врача. Обычно кровотечение сохраняется на протяжении нескольких недель.
Многие женщины отмечают сохранение необильных мажущих кровотечений на протяжении 30-40 дней после аборта. Кровомазанье может происходить до наступления следующей менструации. Следующие месячные наступают на 50 день после медикаментозного аборта. Кровить у женщин может по-разному. У некоторых все заканчивается уже через 12 дней после процедуры.
Характер выделений
Важными критериями оценки нормального завершения фармацевтического аборта являются цветность и объем кровяной экскреции. При обильном или скудном кровотечении часто требует помощь специалистов для сохранения функциональности репродуктивной системы женщины, ее здоровья, вплоть до спасения жизни.
Цвет отделяемого
Механизм изгнания плодного яйца определяется типом выбранного препарата.
Нормальные выделения характеризуются следующими особенностями и этапами появления:
- красный или алый цвет (первые 1-6 дней после приема таблеток);
- коричневые мажущие выделения (последующие дни после прекращения алых выделений).
Коричневые выделения после осуществившегося аборта могут сохраняться на протяжении 10-12 суток. Это обусловлено продолжением отхождения свернувшейся крови. Оттенок выделений варьируется от темного до черного. При длительном выделении темно-коричневой слизи можно предположить наличие полипов в матке или развитие эндометриоза. Состояние практически всегда сопряжено с сильными тянущими болями внизу живота, долгими темными (вплоть до черных) выделениями.
Желтые выделения характеризуют начало воспалительного процесса внутренних половых органов. Возбудителями являются стафилококки, кишечная палочка, хламидии, стрептококки, трихомониазы. Желтые выделения часто сопровождаются неприятным запахом гниения. При возникновении нетипичных выделений важно провести забор отделяемого из цервикального канала на патогенные среды.
По мере восстановления матки отделяемое напоминает сукровицу светло-розового оттенка. Для врачей такие симптомы являются сигналом успешного восстановления организма.
Выделения с гноем являются признаком венерического заболевания, воспаления яичников, маточных труб бактериальной природы. Как правило, инфицирование женщины имело место до совершения прерывания нежелательной беременности. Позднее инфицирование происходит в результате несоблюдения гигиенических норм, незащищенного полового акта на фоне кровотечения.
Розовые выделения со слизью без неприятного запаха, зуда и раздражения являются нормой, не требуют особенного лечения.
Выделения большого объема слизи с неприятным запахом, пеной и зеленого оттенка указывают на грибковое или бактериальное заболевание внутренних половых органов.
Творожистые белые выделения свойственны для молочницы, вызванной грибком Кандида. Заболевание имеет характерные симптомы: жжение, сильный зуд, боли при мочеиспускании и половом акте.

Объем отделяемого
Обильные выделения после аборта являются нормой. Обычно все фрагменты плодного яйца, отмерший эпителиальный слой в месте прикрепления, отходят из маточной полости в первые 5 суток после прерывания беременности. Мажущие коричневые выделения необильны, напоминают последние дни активной фазы менструального цикла.
На обильность постабортивного кровотечения влияет целый ряд факторов:
- особенности организма (возраст, вес, свертывающая способность крови, степень мышечных сокращений матки);
- срок беременности (от дня зачатия до 7 недель при медикаментозном аборте);
- гинекологический и общеклинический анамнез;
- соблюдение техники проведения процедуры (дозировка, поэтапность приема средств).
Сразу после отторжения плодного яйца выделения чуть интенсивнее, чем при обычной менструации. Самочувствие не страдает. Спустя 5-10 дней кровотечение уменьшается, выделения носят мажущий характер. Об обильном кровотечении свидетельствует использование более 3-4 прокладок максимальной впитываемости за сутки (классические, урологические).
Дополнительные симптомы
Вагинальные выделения нормального цвета и объема — показатель успешного выполнения медикаментозного аборта. Основным симптомом, помимо отделяемого из цервикального канала, является умеренная болезненность.
При присоединении следующих признаков часто имеет место развитие патологии:
- неприятный запах (преимущественно, кислый или гнилостный);
- раздражение слизистых оболочек наружных и внутренних половых органов;
- сильное жжение, зуд;
- покраснение половых органов, отечность;
- воспаление, переходящее на внутреннюю поверхность бедер;
- творожистые бело-красные выделения;
- пенистые желтые выделения (признак инфекционного заболевания).
Для манифестации заболевания важно использовать все способы дифференциальной диагностики (инструментальные, лабораторные методы). Нетипичные выделения практически всегда являются сигналом нарушения различного генеза.
Что должно насторожить
Медикаментозный аборт проводится только в стенах медицинского центра под контролем специалистов. Это необходимо для предупреждения первых осложнений после аборта: кровопотеря, отсутствие выделений, помутнение сознания. Следующие несколько дней женщинам необходимо контролировать собственное состояние здоровья и сразу же обращаться к врачу при ухудшении самочувствия.

Отсутствие выделений
После любого аборта у женщин выделения являются показателем успешно проведенной процедуры. Отсутствие отделяемого из цервикального канала свидетельствует о застаивании крови в полости матки.
Основными причинами задержки крови являются:
- злокачественная опухоль эндометрия;
- полипы, тромбы в цервикальном просвете;
- спазм мышечных структур шейки матки.
Задержка крови в матке способствует развитию воспалительного процесса по причине гниения фрагментов плодного яйца, остатков отмершего эпителия. Такие состояния требует незамедлительного лечения, часто приводят к генерализованному сепсису, вплоть до летального исхода. Одним из серьезных осложнений медицинского аборта без выделений является спазм мышечной мускулатуры матки и развитие гематометры. Заболевание характеризуется полным или частичным нарушением оттока крови. Патология редко выявляется на ранних стадиях.
По мере прогрессирования заболевания нарастают и симптомы:
- болезненность внизу живота;
- нарушения менструального цикла:
- резкое прекращение выделений после аборта.
Основная цель терапии сводится к полному выведению крови из полости матки. При наличии воспалительного процесса проводят курс антибактериальной терапии.
Сильные кровотечения
Интенсивные кровотечения являются осложнением медикаментозного аборта, когда существует прямая угроза для жизни женщины.
Чрезмерное количество крови может возникать по ряду причин:
- одномоментный прием большой дозы абортивного препарата;
- неполный аборт (сохранение остатков плодного яйца в полости матки);
- интенсивные физические нагрузки:
- горячая ванна, сауна, баня;
- посещение солярия;
- частые спринцевания;
- травматизация;
- тампонирование.
К сожалению, осложнения могут возникать и при соблюдении всех врачебных рекомендаций, что обусловлено индивидуальными особенностями женского организма.
Если к обильным или отсутствующим выделениям присоединяется тошнота, повышается температура тела, возникают эпизоды рвоты, сильного недомогания, понижения артериального давления и наступают нестерпимые боли, то это прямые сигналы к назначению незамедлительного лечения.
Автор: Анна Левина, врач
специально для Mama66.ru
Полезное видео про опасность медикаментозного аборта
Самопроизвольный аборт
(невынашивание)
, MD, Main Line Health System
- 3D модель (0)
- Аудио (0)
- Боковые панели (0)
- Видео (0)
- Изображения (0)
- Клинический калькулятор (0)
- Лабораторное исследование (0)
- Таблица (2)
Самопроизвольный аборт, по определению, является смертью плода; этот эпизод может увеличить риск возникновения самопроизвольного аборта при последующих беременностях.
Гибель плода и преждевременное прерывание беременности классифицируют следующим образом
Выкидыш: гибель эмбриона или плода или выход из полости матки продуктов концепции (плода и плаценты) до 20 недель гестации
Поздняя гибель плода (мертворождение): гибель плода после 20 недель гестации
Преждевременные роды: родоразрешение живым плодом в сроки от 20 недель до 36 недель/6 дней
Выделяют следующие типы абортов (см. таблицу Классификация аборта):
Ранний или поздний
Самопроизвольный или индуцированный по терапевтическим или элективным причинам
Угрожающий или неизбежный
Неполный или полный
Классификация аборта
Аборт до 12 недель гестации
Аборт в сроки 12-20 недель гестации
Прерывание беременности по медицинским показаниям или по выбору женщины
Аборт по медицинским показаниям
Прерывание беременности по причине угрозы жизни или здоровью женщины, или из-за гибели плода или наличия у него пороков развития не совместимых с жизнью
Влагалищное кровотечение, возникающее до 20 недель гестации при закрытом цервикальном канале, указывающее на возможность самопроизвольного выкидыша
Кровотечение или разрыв плодных оболочек в сочетании с расширением цервикального канала
Изгнание частей продукта концепции
Изгнание всех продуктов концепции
≥ 2-3 последовательных самопроизвольных выкидышей
Невыявленная гибель эмбриона или плода без изгнания продуктов концепции и кровотечения (также известная как замершая или неразвивающаяся беременность или анэмбриония)
Инфицирование матки и ее содержимого во время или вскоре после аборта
Примерно 20–30% женщин с подтвержденной беременностью имеют кровянистые выделения в первые 20 недель; у половины из них происходит самопроизвольный выкидыш. Таким образом, частота самопроизвольных выкидышей при установленных беременностях составляет около 20%. Частота в пересчете на все беременности, возможно, выше, т.к. крайне ранние выкидыши могут быть приняты за менструацию, пришедшую после задержки.
Этиология
Некоторые самопроизвольные выкидыши могут быть вызваны вирусами – цитомегаловирусом, вирусом герпеса, парвовирусом и вирусом краснухи – или заболеваниями, вызывающими спорадические выкидыши или привычное невынашивание беременности (например, хромосомными или наследственными аномалиями, недостаточность лютеиновой фазы). Другие причины включают в себя иммунологические нарушения, тяжелую травму и поражения матки (например, миомы, спайки). Чаще всего причина неизвестна.
Факторы риска самопроизвольного аборта включают:
Возраст > 35 лет
Самопроизвольный аборт в анамнезе
Употребление некоторых веществ (например, кокаина, алкоголя, высоких доз кофеина)
Плохо контролируемые хронические заболевания (например, сахарный диабет, гипертония, явные нарушения функции щитовидной железы) у матери
Субклинические формы заболеваний щитовидной железы, загиб матки кзади и незначительные травмы не вызывают самопроизвольных выкидышей.
Клинические проявления
Симптомы самопроизвольного аборта включают схваткообразные тазовые боли, кровотечение и иногда экспульсию тканей. Поздний самопроизвольный выкидыш может начаться с излития околоплодных вод после разрыва плодных оболочек. Кровотечение редко бывает обильным. Раскрытый цервикальный канал указывает на неизбежность выкидыша.
Если продукты концепции остаются в полости матки после самопроизвольного прерывания беременности, может развиться кровотечение, иногда — отсроченное на несколько часов или дней. Также может произойти инфицирование, которое проявляется лихорадкой, болью, иногда сепсисом (так называемый септический аборт).
Диагностика
УЗИ и количественное измерение уровня бета-субъединицы ХГЧ (бета-ХГЧ)
Диагноз угрожающего, неизбежного, неполного или полного аборта, как правило, возможен на основании клинических критериев (см. таблицу Характерные симптомы и признаки самопроизвольного выкидыша) и положительного теста на беременность.
Ультрасонографию и количественное измерение уровня бета-ХГЧ также выполняют, чтобы исключить эктопическую беременность и определить, остались ли продукты концепции в полости матки (т.е. произошел полный или неполный выкидыш). Однако результаты могут быть неоднозначными, особенно на ранних сроках.
Характерные симптомы и признаки самопроизвольного выкидыша
Раскрытие цервикального канала*
Выход продуктов концепции†
*Внутренний зев цервикального канала пропускает кончик пальца при влагалищном исследовании.
†Продукты концепции могут быть видны во влагалище. Иногда требуется исследование ткани, чтобы дифференцировать сгустки крови от продуктов концепции. Пациентка может не распознать продукты концепции в своих выделениях.
Пропущенный выкидыш предполагают, если матка не увеличивается или если уровень beta -ХГЧ низок для данного срока гестации или не удваивается каждые 48–72 часа. Пропущенный выкидыш подтверждают следующие данные УЗИ:
Прекращение ранее выявляемой сердечной деятельности плода
Отсутствие сердечной деятельности плода при его длине > 7 мм
Отсутствие утолщения желточного мешка (по данным влагалищного УЗИ), когда средний размер мешка (среднее значение диаметров, измеренных в 3 ортогональных плоскостях) > 25 мм
При привычном невынашивании беременности необходимо обследование для установления его причин.
Лечение
Наблюдение при угрожающем выкидыше
Эвакуация продуктов концепции при неизбежном, неполном или пропущенном выкидыше
При угрожающем выкидыше лечение заключается в наблюдении. Не доказано, что постельный режим снижает риск полного выкидыша.
При неизбежном, неполном или пропущенном выкидыше лечение заключается в эвакуации продуктов концепции или ожидание спонтанного их изгнания. Эвакуацию, как правило, выполняют путем вакуум-экстракции в сроках 12 недель, путем дилатации и эвакуации в сроках 12–23 недель или путем медикаментозной индукции в сроках > 16–23 недель (например, мизопростолом) Чем позже выполнена эвакуация продуктов концепции, тем больше вероятность плацентарного кровотечения, перфорации матки длинными костями плода и затрудненного расширения цервикального канала. Риск этих осложнений можно снизить путем предоперационного использования осмотических расширителей цервикального канала (например, ламинарий), мизопростола или мифепристона (RU 486).
Если заподозрен полный аборт, эвакуацию продуктов концепции проводить не обязательно. Эвакуацию выполняют в случае кровотечения и/или других признаков возможной задержки продуктов концепции.
После индуцированного или самопроизвольного выкидыша родители могут испытывать горе и чувство вины. Им следует оказать эмоциональную поддержку, а в случае самопроизвольного выкидыша уверить, что их действия не послужили его причиной. Специальное консультирование требуется редко, но должно быть доступным.
Ключевые моменты
Самопроизвольный выкидыш происходит, вероятно, в 10-15% случаев беременности.
Причины изолированного самопроизвольного выкидыша, как правило, неизвестны.
Раскрытый цервикальный канал свидетельствует о неизбежности выкидыша.
Самопроизвольный выкидыш подтверждают, и его тип определяют на основании клинических критериев, данных УЗИ, количественного определения бета-ХГЧ.
Эвакуация продуктов концепции при неизбежном, неполном или пропущенном выкидыше в итоге оказывается неизбежной.
При угрожающих и полных абортах эвакуация продуктов концепции часто не требуется.
После самопроизвольного выкидыша следует обеспечить родителям эмоциональную поддержку.
Привычное невынашивание беременности
(привычный аборт)
Этиология
Причины повторного невынашивания могут быть связаны с состоянием матери, плода, или плаценты.
Обычно причинами со стороны матери являются:
Поражения матки или шейки матки (например, полипы, миомы, спайки, цервикальная недостаточность)
Хромосомные аномалии у матери (или отца; например, сбалансированные транслокации)
Явные и плохо контролируемые хронические патологии (например, гипотиреоз, гипертиреоз, сахарный диабет, гипертензия)
Хронические заболевания почек
Рецидивирующее невынашивание на сроках более 10 недель связано с приобретенными тромботическими нарушениями (например, при синдроме антифосфолипидных антител с наличием волчаночного антикоагулянта, наличии антикардиолипиновых антител [IgG или IgM] или анти-бета2 гликопротеина I [IgG или IgM]). Связь с наследственными тромботическими нарушениями менее ясна, но, вероятно, не слишком сильная, возможно, за исключением мутации фактора V Лейдена.
Плацентарные причины включают исходные хронические заболевания, течение которых контролируется плохо (например, СКВ, хроническая гипертония).
Плодные причины, как правило, включают
Хромосомные или генетические аномалии
Анатомические пороки развития
Хромосомные аномалии могут привести к рецидивирующему невынашиванию беременности в 50% случаев; потери из-за хромосомных аномалий чаще наблюдаются на ранних сроках беременности. Анеуплоидия имеется при 80% всех случаев спонтанных выкидышей на сроках
Диагностика
Тесты для определения причины
Диагноз привычного невынашивания беременности является клиническим.
Обследование с целью выявления причины невынашивания беременности должно включать следующее:
Генетическое обследование (кариотипирование) обоих родителей и любых продуктов концепции для исключения возможных генетических причин
Скрининг на приобретенные тромботические заболевания: выявление антикардиолипиновых антител (IgG и IgM), анти-бета2 гликопротеина I (IgG и IgM) и волчаночного антикоагулянта
Тестирование для выявления диабета
Гистеросальпингографию или соногистерографию для выявления структурных аномалий матки
Причину не удается установить в 50% случаев. Скрининг на наследственные тромботические заболевания рекомендуется проводить не во всех случаях, а только под наблюдением специалиста по медицине матери и плода.
Лечение
По возможности, этиологическое лечение
Некоторые причины повторного невынашивания могут быть излечены. При невозможности установить причину шанс рождения жизнеспособного ребенка при последующих беременностях составляет 35–85%.
Основные положения
Причины повторного невынашивания могут быть связаны с состоянием матери, плода, или плаценты.
Хромосомные аномалии (особенно анеуплоидия) могут быть причиной 50% повторных невынашиваний беременности.
Кровотечение после медикаментозного аборта

Медикаментозный аборт при всей своей безопасности и комфортности, тем не менее, является искусственным прерыванием беременности и, соответственно, негативно отражается на женском здоровье, состоянии организма. Кровотечение – одно из тех осложнений, которые характерные для аборта с использованием таблеток. В этой статье мы расскажем, является ли кровотечение нормальным признаком и можно ли вообще избежать кровотечения.
В большинстве случаев появление кровотечения считается вполне нормально, если по времени оно продолжается не более 1 календарного месяца. Ненормальным можно считать разве что обильное кровотечение. Если вам кажется, что после медаборта появилось слишком интенсивное кровотечение, то немедленно обратитесь к врачу. В клинике «ГинУльтраМед» мы готовы принять вас практически в любое вам удобное время, чтобы провести необходимые осмотры, анализы и исследования. Попав в нашу клинику, вы быстро узнаете все важное о своем состоянии, об эффективности проведенного медикаментозного аборта и другую ценную информацию.
Во всем мире медикаментозный аборт (в Киеве тоже) считается самым безопасным методом искусственного прерывания беременности. Однако «самый безопасный» — не значит, полное исключение вреда для здоровья или осложнений. Гормональное вмешательство такого уровня не может пройти незамеченным, зачастую организм испытывает сразу несколько видов осложнений после аборта. Довольно распространено патологическое кровотечение после таблетированного аборта – это настоящая угроза жизни женщины.
Давайте представим, как работает специальный препарат для убийства плодного яйца. Зачастую пациенткам дается мифепристон, доза составляет около 600 мг. Принятие препарат дает следующий эффект – реагирование матки на гормон прогестерон блокируется, что почти на 100% гарантирует окончание жизни плода. Ведь именно прогестерон поддерживает ее, обеспечивая достаточно кровоснабжением маточную оболочку, не допуская ее отторжения. Выходит, что сосуды матки, перегоняющие кровь к плоду, спадаются и плод перестает ее получать. Соответственно, гибель плода неминуема. Одновременно с этим увеличивается способность матки сокращаться, благодаря сему яйцо плода постепенно выталкивается наружу вместе с уже ненужным слоем эндометрии.
Когда начинается кровотечение после аборта?
Как показывают наблюдения работников медицинских учреждений, кровотечения после медаборта начинаются уже в первые сутки после принятия препаратов. Через некоторое времени после первого сеанса женщина вновь приходит к доктору, который позволит выявить, эффективно ли произошло отторжение плодного яйца из матки, и достаточно ли матка успела сократиться. Если матка еще не вернула свои прежние размеры, врач назначает простагландины – гормональные вещества, которые стимулируют сократительную активность матки, позволяя эффективно закончить аборт.
Обратите внимание, что после начала приема простагландинов кровотечения могут усилиться, и это вполне нормально. Пациентка в определенный момент может заметить, как выходит плодное яйцо – речь идет о светло-розовом, плотном образовании размером примерно 2 см. Уже после выкидыша выделения должны стать менее интенсивными.
Если вам кажется, что кровотечения после медикаментозного аборта в клинике продолжаются у вас слишком долго, не откладывайте визит в клинику «ГинУльтраМед». Мы вместе проведем необходимые исследования и предотвратим любые возможные осложнения.
Иммуногистохимия: найти и обезвредить!
Гинекологи перинатального центра «ДАР» первыми среди коллег в Алтайском крае стали использовать в своей работе метод иммуногистохимии, который позволяет выявить глубинные причины, почему желанная беременность вопреки всему остается невозможной.
Метод иммуногистохимии (ИГХ) известен медицине около 80 лет. Микроскопическое исследования ткани, когда в ее образцах с помощью антител выявляют определенные молекулы, первыми взяли на вооружение онкологи. А вот на службу гинекологам метод встал сравнительно недавно – в России его используют последние 10 лет, главным образом в столичных НИИ. Преимущество в том, что ИГХ не только выявляет конкретного патогенного возбудителя, но и в состоянии увидеть его остаточный след в иммунокомпетентных клетках.
Патологоанатомическую лабораторию с отделением ИГХ в перинатальном центре «ДАР» открыли год назад, и теперь у жительниц Алтайского края есть возможность выявить первопричину, почему не наступает беременность. В проведении процедуры ЭКО сегодня нуждаются 1211 бездетных супружеских пар. В 50% причиной тому женский фактор бесплодия.
Мы беседуем с заведующей лабораторией, врачом первой категории Анастасией Песоцкой.
Часть 1. Здоровая мама…
— Анастасия Валентиновна, одно из направлений работы лаборатории – исследования репродуктологии бесплодия. И метод иммуногистохимии информативен в случае женского бесплодия, не так ли?
— Да! Если выразиться образно, нельзя сеять зерно туда, где не подготовлена почва. Если она не возделана, все попытки взрастить что-либо будут неудачны. Так и мы пытаемся определить, насколько слизистая матки готова принять эмбрион и взрастить «здоровое семя». Мы исследуем фрагменты тканей гинекологического профиля (маточные трубы, яичники, матка, ткани эндометрия). Наши пациентки – это женщины с нарушением фертильности, с нарушением репродуктивной способности.
— Какого характера эти нарушения?
— За последние десятилетия ведущими гинекологическими заболеваниями по-прежнему остаются воспалительные заболевания органов малого таза. Помните, как в детстве нам бабушки говорили: «Не сиди на холодном, простынешь!» Доля истины в этих словах однозначно есть, это мудрость поколений. Многочисленные исследования показали, что прямое или косвенное влияние этих воспалений приводит к патологии эндометрия – нарушению его рецепторного профиля и хроническому воспалению ткани. Наша задача – выявить эти патологические изменения.
— Воспаление и дает повреждение тканей эндометрия, верно?
— Именно! Эндометрий у женщины перестраивается в течение месячного цикла: нарастает, готовится принять оплодотворенную яйцеклетку, а если оплодотворение не происходит, начинается менструация. За эту перестройку отвечают рецепторы стероидных гормонов (основные это рецепторы эстрогена и прогестерона). Если есть воспаление, рецепторы повреждены: эндометрий либо не нарастает (есть такое понятие «тонкий эндометрий»), либо нарастает, но гормонально не перестраивается и не может выполнять своих функций – женщина беременеет, но дальнейшего развития не происходит, беременность замирает. Это же касается неэффективных циклов ЭКО.
— Приходилось слышать мнение от женщин: мол, если менструация наступает каждый месяц, значит, и рецепторы регулярно обновляются. Смысл делать исследование? Насколько информативен анализ? Насколько актуален он будет для следующего цикла? Или через несколько месяцев, когда женщина войдёт в программу ЭКО?
— Результаты будут действительны, пока не будет проведено специфическое лечение. Это проблема не одного цикла: дефектная поврежденная клетка с дефектными рецепторами воспроизводит себе подобные – проблема только усугубляется, и процесс становится тяжело обратим. Если бы наши рецепторы могли самостоятельно восстанавливаться при менструациях, то и беременность наступала бы каждый месяц.
— Предположу, что материал из неразвившихся беременностей тоже подлежит исследованию?
— Вы правы! Бывает, что оплодотворение состоялось, эмбрион прикрепился, но в 5-6 и порой даже в 12 недель его рост прекращается. Приходится делать медикаментозный аборт. Пациентка собирает материал (всё, что выделяется в течение суток), приносит в нашу лабораторию, и мы определяем причину, почему случился дефект имплантации. Причин всего три – инфекционная, генетическая или гормональная. Это три основных фактора неразвития беременности. Когда позже женщина вновь идет на прегравидарную подготовку, доктор целенаправленно выбирает тактику подготовки: например, рекомендует пролечить выявленную инфекцию.
— Есть статистика, какие патологии чаще всего выявляете в эндометрии?
— Это хронический эндометрит различной степени выраженности. Это 90% (!) случаев. Простыми словами, это воспаление слизистой матки, которое приводит к повреждению эндометрия. Слизистая не функциональна, эндометрий морфологически не состоятелен, беременность не возможна. Отмечу, что у многих пациенток нет клиники хронического эндометрита и они считают себя «здоровыми» — заболевание зачастую протекает бессимптомно либо с минимальными киническими проявлениями, которым женщина не придает значения. Стандартная же диагностика эндометрита затруднительна, поскольку женщины порой самостоятельно, без контроля врача и необходимо обследования «назначают» себе различные антибиотики, противовоспалительные свечи и таблетки. Поэтому обнаружить эндометрит и его конкретного возбудителя может как раз метод ИГХ.
— Принести материал в вашу лабораторию могут не только пациентки центра?
— Если женщины проходят лечение в Краевом центре охраны здоровья семьи и материнства, в сборе материала и доставке его нам помогают медицинские сестры гинекологического отделения. Но эта услуга доступна и для широких масс: если выставлен диагноз «неразвивающаяся беременность», то пациентка самостоятельно в течение суток собирает материал после медикаментозного аборта – в обычные пластиковые одноразовые контейнеры, которые продаются в аптеке. Самое главное – собрать все выделения, в том числе и свёртки крови (заливать материал растворами не надо) и в течение суток доставить нам на исследование. Тогда мы можем назвать точную причину, почему беременность не получила развития.
— Такое исследование входит в перечень медицинских услуг, предоставляемых по ОМС?
— Нет. Золотым стандартом в гинекологии было и остается только гистологическое исследование тканей эндометрия. Дело в том, что иммуногистохимия является дополнительным в комплексе исследований при подготовке женщины к беременности. Нельзя сделать ИГХ, минуя обычную, рутинную гистологию – методы идут вместе, рука об руку, но у ИГХ, конечно же, есть неоспоримые преимущества. Он позволяет исключить одну из ведущих причин женского фактора бесплодия – патологию эндометрия.
— Давайте подытожим, в каких случаях женщина может к вам обратиться?
— ИГХ эндометрия должен быть проведен при бесплодии (замерших беременностях, самопроизвольных абортах на ранних сроках, неудачных попытках ЭКО), при подозрении на хронический эндометрит, для определения чувствительности рецепторов при гормональной стимуляции при подготовке к ЭКО, для выявления возбудителей при хронических заболеваниях органов малого таза, при подозрении гиперпластических процессов эндометрия.
— В вашей практике уже есть счастливые примеры? Установлена причина бесплодия – женщина прошла лечение, забеременела – на свет появился здоровый малыш?
— Наша лаборатория работает год, а это слишком маленький период времени, чтобы проводить оценку. Во-первых, если была неудачная попытка ЭКО или беременности, проводить ИГХ исследование можно только через 3-4 цикла, когда гормональный фон придет в норму. Во-вторых, женщине необходимо время для лечения. В-третьих, программа вспомогательных репродуктивных технологий (ВРТ) тоже занимает время. Лучшим критерием нашей работы, конечно же, является наступление беременности – точнее, удачно пройденный первый триместр – и такие случаи у нас действительно уже есть!
Часть 2. … здорового малыша
— За год работы лаборатория провела исследования почти для 2060 женщин. Но анализы проводились не только по профилю репродуктологии бесплодия. Среди архивных образцов в банке лаборатории мы видим и образцы плаценты. Плацента тоже исследуется гистологическим и методом ИГХ?
— Да. Мы работаем над ранней диагностикой внутриутробных инфекций у новорожденных детей. Как известно, плацента является фильтром между мамой и ребенком, она выполняет защитную функцию. Между кровеносными системами мамы и ребенка есть центральная мембрана, которая отвечает за «охрану» с неподкупным «таможенным» контролем. А потому содержащимся в материнской крови бактериям, некоторым вирусам, антителам мамы, вырабатывающимся при резус-конфликте, трудно пройти плацентарный «фильтр» и попасть в организм плода.
— Трудно, но возможно?
— Наша задача оценить, как этот «фильтр» сработал: полностью или что-то пропустил к ребенку? Мы исследуем послед на предмет выявление инфекционного процесса, поскольку зачастую признаки внутриутробной инфекции (ВУИ) могут появиться в течении первого года жизни, и в такой ситуации необходимо знать, был ли инфекционный процесс в последе при рождении, а без полноценного патологоанатомического заключения это сделать затруднительно.
— Но ведь послед забирается для исследования не у всех женщин. Предположу, что речь идёт о женщинах из группы риска?
— Да, их реестр ведут акушеры-гинекологи «ДАРа», у них свои критерии для выделения пациенток в группу риска (если у женщины отягощенный анамнез: были замершие беременности или определённые признаки при УЗИ-диагностике, например маловодие). На основе проведенных нами анализов выставляются риски развития перинатальной и неонатальной патологии у детей: постгипоксические повреждения головного мозга и сердца, тромбофилические состояния, незрелость внутренних органов, онкологические маркеры, антенатальное инфицирование с последующей верификацией возбудителя.
— Получается, что анализ должен быть проведен как можно скорее?
— Лабораторное оборудование позволяет выдать ответ в течение 24 часов. Если ребенок попал в реанимацию, мы оперативно выдаем заключение, и доктор назначает определенную терапию и выбирает определенную тактику ведения ребенка: нужна ли ему будет в первый год жизни корригирующая терапия и реабилитация, массаж или наблюдение невропатолога.
— Подобные развернутые ИГХ-исследования в Алтайском крае проводятся только в перинатальном центре «ДАР»?
— Да, только у нас. Поэтому если врачи, подозревая какие-либо риски, настаивают на обследованиях, госпитализации или родоразрешении именно в нашем центре. Поэтому рекомендуем всем руководителям медицинских организаций, в которых принимают роды, заключить договор с нашим центром на данный вид исследований. При этом, мы не откажем и самим пациентам, если они самостоятельно обратятся к нам.
— Спасибо Вам, Анастасия Валентиновна, за ответы!