Несостоятельность шейки матки во время беременности
Истмико-цервикальная недостаточность (ИЦН): диагностика и лечение
Истмико-цервикальная недостаточность (ИЦН) – опасное состояние, которое может привести к самопроизвольному прерыванию беременности или преждевременным родам. ИЦН диагностируется в 15-42% случаев невынашивания и чаще всего диагноз ставится только после прерывания беременности.
Врачи акушеры-гинекологи настоятельно рекомендуют проходить раннюю диагностику по выявлению факторов риска развития истмико-цервикальной недостаточности для профилактики преждевременных родов.
Что такое истмико-цервикальная недостаточность
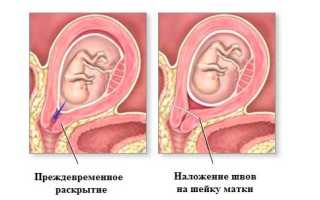
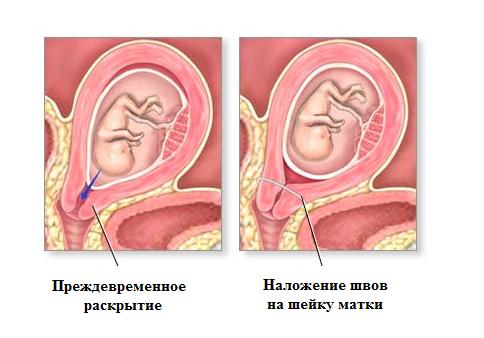
ИЦН – это неспособность шейки матки оставаться в закрытом состоянии во время беременности. При этом происходит безболезненное раскрытие шейки матки, приводящее к самопроизвольному прерыванию беременности на сроках от 14 недель и более.
Последовательность физиологических процессов при ИЦН
- Механическое увеличение нагрузки на область несостоятельного внутреннего зева
- Пролабирование (внедрение) плодного пузыря в цервикальный канал.
- Инфицирование околоплодных оболочек.
- Излитие околоплодных вод.
- Самопроизвольное прерывание беременности.
Виды истмико-цервикальной недостаточности
Различают следующие разновидности ИЦН:
- функциональная (гормональная) – при сниженной функции яичников или гиперандрогении,
- органическая (травмы шейки матки),
- врождённая (аномалии развития полового аппарата, дисплазия соединительной ткани).
К группе риска возникновения ИЦН относят наличие выкидышей и ранних самопроизвольных родов в анамнезе пациентки; травмы шейки матки, возникшие вследствие выскабливания полости матки, травматичных родов, радикальных хирургических методов лечения эрозии; применение вспомогательных репродуктивных технологий, гормональные нарушения.
И даже при отсутствии перечисленных факторов обязательно проведение дополнительных исследований для предотвращения развития ИЦН при многоплодной беременности.
Диагностика ИЦН
Диагностические методы выявления истмико-цервикальной недостаточности:
- УЗИ (трансвагинальное) — золотой стандарт» в диагностике ИЦН, позволяет получить полную информацию о состоянии шейки матки, а именно о наличии или отсутствии признаков истмико-цервикальной недостаточности
- Гинекологическое обследование позволяет выявить признаки, которые могут указывать на ИЦН: укороченная, размягчённая шейка матки, расположенная по проводной оси таза; приоткрытый цервикальный канал; предлежащая часть плода расположена низко или прижата ко входу в малый таз.
Способы лечения истмико-цервикальной недостаточности
В современной медицине применяются следующие методы лечения ИЦН:
- Хирургический метод предполагает наложение швов на шейку матки. Операция часто проводится профилактически (при ИЦН в анамнезе) в оптимальные сроки: от 12 до 16 недель беременности и, по срочным показаниям, до 25 недель беременности.
- Консервативный метод коррекции ИЦН – это введение с лечебной и профилактической целью разгружающих акушерских пессариев (РАП). Манипуляция проводится при выявленной ИЦН в сроках более 25 недель, а также при невозможности наложения швов на шейку матки.
В клиниках Центра медицины плода акушеры-гинекологи проводят квалифицированные консультации и точную диагностику всех видов истмико-цервикальной недостаточности, а также применяют все современные методы лечения данной патологии. Профессионально осуществляется ведение беременности после лечения ИЦН, включающее динамическую цервикометрию.
Берегите своё здоровье, своевременно обращайтесь к специалистам и наслаждайтесь спокойным ожиданием рождения здорового ребёнка!
Истмико-цервикальная недостаточность
Что же такое истмико-цервикальная недостаточность (ИЦН) и чем она опасна для беременности? ИЦН — это патологическое состояние шейки матки, характеризующееся ее преждевременным укорочением и раскрытием, что создает опасность инфицирования плода и повышает риск преждевременных родов.
Прежде всего, давайте разберемся, что же из себя представляет шейка матки? Это продолговатый мышечный жом (около 3,5–4,5 см длиной), имеющий 2 зева, внутренний (между полостью матки и каналом шейки) и наружный (его видно при влагалищном осмотре с применением гинекологических зеркал). В норме процессы укорочения и раскрытия шейки матки происходят непосредственно в доношенном сроке беременности (после 37 недель) и в самих родах. В случае с ИЦН все эти преобразовании шейки матки начинаются задолго до доношенного срока.Вы спросите, как же так? Живет себе женщина спокойно, радуется предстоящему материнству, гуляет, работает, в целом, все как всегда, но почему у одной шейка раскрывается, а у другой —нет?
Есть ряд причин, по которым может сформироваться ИЦН:
- Травматические факторы (разрывы в родах, особенно неушитые; хирургические вмешательства; аборты и прерывания беременности, особенно сопровождающиеся инструментальным выскабливанием стенок полости матки, когда цервикальный канал искусственно расширяется медицинскими инструментами и травмируется; диагностические выскабливания матки и гистероскопии; предыдущие роды в тазовомпредлежании и крупным плодом).
- Врожденная ИЦН. К счастью, встречается крайне редко, обусловлена анатомическими особенностями шейки матки, а также особенностями соединительной ткани, ее формирующей.
- Функциональная ИЦН вследствие эндокринных нарушений. Особенно часто встречается у женщин с так называемым синдромом гиперандрогении, то есть с повышенным исходным уровнем мужских половых гормонов, что проявляется в излишнем росте волос на теле по «мужскому» типу, акне на лице и теле, иногда избыточной массе тела.
- При повышенной нагрузке на шейку матки (многоводие, многоплодная беременность, крупный плод).
- Хирургические операции на шейке матки (по поводу так называемой «эрозии» шейки матки).
К большому сожалению, процесс раскрытия незаметен и является абсолютно безболезненным, лишь иногда может сопровождаться незначительными тянущими болями в пояснице или внизу живота. Но у кого из нас ничего никогда не тянуло?
Поэтому ключевую роль в этом вопроса играет диагностика ИЦН. И что же делать, если специфических симптомов нет, да и вообще с самочувствием все отлично?
Если вы еще не беременны, то в первую очередь стоит оценить факторы риска развития ИЦН, указанные ранее. Кроме того, стоит постараться избежать таких вмешательств, как выскабливание,гистероскопия, аборт, эксцизия шейки матки, если это возможно.Если какие-либо из этих манипуляций уже были в вашей жизни, то передпланированием беременности обязательно нужно посетить гинеколога для оценки состояния шейки матки, в том числе.
Если вы уже «в положении», прекрасно! Остается только довериться ультразвуковым исследованиям и влагалищным осмотрам врача акушера-гинеколога! Если вы первобеременная пациентка, без вмешательств на шейке матки в анамнезе,или же вмешательства были, но при подготовке к беременности шейка была оценена гинекологом, как состоятельная, то сроки УЗИ и осмотров соответствуют известным скрининговым: 11–13,6 недели, 16–17 недель,20-22 недели,30-32 недели. Производят необходимые измерения плода, плаценты и оценивают длину шейки матки, состояние внутреннего зева и самого цервикального канала.
Если вы имели в анамнезе вышеупомянутые факторы риска, или, не дай Бог, преждевременные роды или у вас многоплодная беременность,топервый скрининг выполняется, как и положено, с 11 по 14 неделю беременности,затем каждые 2 недели необходим УЗИ-контроль длины шейки матки и осмотр по показаниям и на усмотрение лечащего врача.
Что же делать, если диагноз истмико-цервикальной недостаточности все-таки поставлен? Во-первых, быстро идите к врачу! На приеме он произведет влагалищный осмотр и оценит шейку матки: длину, консистенцию, наличие открытия наружного зева. И затем уже будет определена тактика. Как правило, тактика ведения определяется индивидуально. Но все же существует и стандартизированный подход. В том случае, когда ИЦН диагностируется до 23–24 недель, показано наложение кругового подслизистого шва на шейку матки, который, механически смыкая цервикальный канал, выполняет роль преграды для плодного пузыря, дополнительной опоры для головки плода и препятствует дальнейшему раскрытию. Шов накладывается только при отсутствии инфекционно-воспалительного процесса во влагалище, при наличии хороших мазков и данных pH-метрии, если инфекция все же есть, то ее необходимо сначала вылечить, затем накладывать шов. При наличии признаков угрозы прерывания беременности, повышенного тонуса матки, болевого синдрома угрозу сначала необходимо купировать медикаментозно.
Процедура наложения шва на шейку матки выполняется под внутривенным обезболиванием, женщина при этом находится без сознания и ничего не ощущает. Вред для плода минимален, да и выхода ведь тоже нет: лучше шов, чем прерванная беременность!
Если ИЦН обнаружена после 23 недель, то на помощь приходит разгрузочный акушерский пессарий. Раньше (иногда и сейчас) это были пластмассовые несгибаемые пессарии в виде бабочки, введение которых женщина помнила лучше и ярче, чем последующие роды! Сейчас же все больше применяются силиконовые гибкие разгружающие пессарии, вот их введение практически незаметно и безболезненно.
Снимают шов и удаляют пессарий на 37-й неделе беременности, то есть когда беременность является доношенной, а ребенок — зрелым. Ни шов, ни пессарий не являются показаниями для оперативного родоразрешения и никак не мешают родам через естественные родовые пути, если для этого не существует других объективных показаний.
Счастливой вам беременности и легких родов!
Пессарий: установка во время беременности
Гинекологи Клинического госпиталя на Яузе используют акушерский пессарий для профилактики выкидыша и преждевременных родов у женщин с беременностью высокого риска. Это удобный консервативный метод лечения, гениальный по простоте и эффективности. Установка и снятие пессария проводятся амбулаторно.
Что такое акушерский пессарий
Акушерский пессарий это небольшое устройство, силиконовое или пластиковое, которое устанавливается врачом-гинекологом в самой глубокой части влагалища, в области шейки матки.
- Он помогает поддерживать нижний сегмент матки, служит ей опорой на всём протяжении беременности,
- сохраняет сомкнутой шейку матки (цервикальный канал), препятствуя её преждевременному раскрытию.
В большинстве случаев это позволяет женщине с угрозой выкидыша или преждевременных родов благополучно пролонгировать беременность до срока, когда ребенок становится более жизнеспособным и доношенным (36-38 недель) и снизить риск осложнений во время беременности и в родах (кровотечения и др.).
Когда нужно поставить пессарий
Основной причиной установки пессария является угроза самопроизвольного прерывания беременности и преждевременных родов, связанных с разными причинами. Среди них:
- Главное показание к установке пессария — истмико-цервикальная недостаточность (несостоятельность шейки матки)
- Аномальное расположение плаценты (её слишком низкое прикрепление или предлежание)
- Беременность на фоне миомы матки
- Многоплодная беременность
- Беременность после ЭКО
Пациентки с такими диагнозами в значительной части формируют группу «беременности высокого риска». Почему? Неплотно закрытый цервикальный канал способен привести к потере плода вследствие преждевременного раскрытия шейки матки, особенно при многоплодной беременности. Неправильное (низкое) положение плаценты создаёт угрозу преждевременных родов и осложнений (кровотечения).
Не всегда причину привычного (неоднократного) невынашивания беременности удаётся установить. Тогда тоже стоит подумать об установке пессария.
Пессарий также устанавливают женщинам при угрозе выпадения матки. Устройство позволяет сохранить анатомическое расположение органа и избавиться от неприятных ощущений. Запишитесь к врачу, чтобы узнать особенности установки пессария.
услуги
Гинекология и акушерство
Наши специалисты:
Как сохранить беременность?
- Для сохранения цервикального канала закрытым, как должно быть в норме, на него могут наложить шов. Это эффективный, метод лечения истмико-цервикальной недостаточности, но имеющий свои риски. Существует опасность прокола плодного пузыря, прорезывание швов и др.
- Исключительно медикаментозное лечение, даже с применением гормональных препаратов, недостаточно эффективно.
- Установка акушерского пессария на шейку матки в сочетании с медикаментозной терапией – очень эффективный метод консервативного лечения.
Результативность применения влагалищного пессария для профилактики невынашивания беременности практически равна эффективности инвазивного метода – наложения стягивающих цервикальный канал швов на шейку матки. Но очевидно, что использование пессария проще и безопаснее.
Иногда сочетают установку пессария с наложением швов на шейку матки. В этом случае пессарий предотвращает прорезывание швов, равномерно распределяя нагрузку на нижний сегмент матки.
Медицинские факты
Часто установка пессария — единственный безопасный для матери и ребенка способ сохранения беременности. Запишитесь на консультацию к врачу. Подарите вашему ребенку шанс родиться вовремя.
Научные исследования и отзывы специалистов о применении пессария свидетельствуют, что:
- Консервативное лечение при беременности высокого риска, включающее установку акушерского пессария (например, «Доктор Арабин») в сочетании с прогестероновой терапией в 86% случаев позволяет благополучно доносить беременность, дождавшись срочных родов («срочных» означает, происходящих в положенный нормальный срок).
- При использовании акушерского пессария в 62 % отмечается постепенное смещение с опасной зоны аномально расположенной плаценты на сроке до 27 недель беременности, сводящее риск опасного кровотечения в родах практически к нулю.
Какие бывают пессарии
Пессарии изготавливают из гипоаллергенных материалов – силикона, современных видов пластика. По форме и типу пессарий может быть похож на круглое («PortexLand») или изогнутое кольцо («Hodge Pessary»), бывает пессарий кубической, грибо- или чашеобразной формы («Dr. Arabin»), плоский пессарий («Юнона»).
Какой пессарий ставить (тип и размер), определяет врач, учитывая клиническую ситуацию (цель процедуры), количество перенесенных родов, число развивающихся плодов, срок беременности на момент установки и анатомические особенности женщины: параметры верхней части влагалища, диаметр шейки матки, и др. Самый маленький размер имеет пессарий №1 .
Современные силиконовые пессарии не причиняют женщине дискомфорта и не препятствуют отправлению естественных надобностей. Запишитесь к специалисту сейчас, чтобы врач подобрал идеально подходящее именно вам устройство..
Когда и как ставят пессарий
Сроки. Чаще всего акушерский пессарий доктор ставит после 20 недели беременности. Но при наличии показаний сделать это можно и раньше – начиная с 13 недели.
Предварительное обследование. Сначала женщина должна проконсультироваться с гинекологом и пройти обследование – сдать анализы для определения бактериальной чистоты влагалища. Врач должен определить тип и размер акушерского пессария и убедиться в отсутствии воспалительных процессов во влагалище и предпосылок к нему. При наличии мочеполовых инфекций сначала проводят курс лечения.
Установка пессария. Перед процедурой женщина должна заранее опорожнить мочевой пузырь. Если матка находится в повышенном тонусе, за полчаса-час до процедуры пациентке дают спазмолитик. Установка пессария неприятна, но не вызывает боли, поскольку он изготовлен из эластичных материалов и вводится в сложенном состоянии, предварительно смазанный глицерином или вазелиновым маслом. Силиконовый пессарий вводится легче, чем пластиковый. По отзывам женщин, ощущения при процедуре вполне терпимы. Доктор вводит пессарий глубоко во влагалище, и там расправляет его, надёжно фиксируя им шейку матки в сомкнутом состоянии, обеспечивая равномерное распределение нагрузки, создаваемой растущим плодом, на весь нижний сегмент матки.
Подобранный по размеру и правильно установленный пессарий не причиняет неудобств пациентке. При наличии /появлении дискомфорта необходимо показаться врачу. Смещение пессария легко диагностируется и исправляется при врачебном гинекологическом осмотре.
После установки пессария
После того, как поставили пессарий, может значительно увеличиться количества влагалищных выделений. Если выделения жидкие, молочного цвета, не имеют запаха, это нормальная реакция организма на инородное тело. Но необходимо исключить другие возможные причины вагинальных выделений — подтекание околоплодных вод и развитие воспаления, которые могут потребовать внепланового снятия пессария.
После установки пессария противопоказаны любые физические нагрузки.
Если у женщины установлен пессарий:
ей не разрешаются:
- Половая жизнь (как при любой угрозе прерывания беременности)
- Приём ванн, купание в бассейнах и водоёмах
- Значительные физические нагрузки
- 1 раз в 2 недели сдавать вагинальные мазки на микрофлору и проводить обработку (санацию) влагалища в амбулаторных условиях (промывание антисептическими растворами, применение вагинальных свечей и др.).
Когда снимают пессарий
Снятие пессария проводится на 36-38 неделе беременности, когда плод считается зрелым, а беременность доношенной. После того, как пессарий снят, влагалище санируют.
Обычно в течение недели после снятия пессария начинается родовая деятельность.
Если доктор рекомендовал Вам установку акушерского пессария, не раздумывайте, ставить ли пессарий, или обойтись без него. Сделайте выбор в пользу Вашего будущего ребёнка. Установка акушерского пессария в составе комплексного лечения невынашивания беременности позволяет достичь успеха – рождения доношенного ребёнка – в 85-95 % случаев.
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.
—> 
Несостоятельность шейки матки во время беременности
Период беременности является непростым для организма женщины, ведь основная задача защитных механизмов – выносить беременность. Серьезная нагрузка падает на шейку матки: она удерживает плод в матке до самых родов. Однако у некоторых будущих мамочек может возникнуть несостоятельность шейки матки. Что это такое и как избежать подобной патологии?

Несостоятельность шейки, так называемая истмико-цервикальная недостаточность (ИЦН), является самой частой причиной поздних выкидышей и преждевременных родов. Частота ИЦН при невынашивании беременности составляет 15-42%.
При ИЦН отмечается расширение цервикального канала, сглаживание шейки матки и, как следствие, повторяющиеся выкидыши во втором или в начале третьего триместра беременности, сопровождающиеся разрывом плодных оболочек или пролабированием (выбуханием) плодного пузыря во влагалище.
Несостоятельность шейки матки может развиться после:
— предшествующих преждевременных, быстрых или стремительных родов;
— использования акушерских щипцов или вакуума, разрывов шейки матки во время предыдущих родов;
— рождения крупного плода весом более 4 кг;
— ранее произведенных операций на шейке матки (конизации, ампутации) или внутриматочных вмешательств (аборта, выскабливания, гистерорезекции);
— воспалительных и инфекционных процессов женских половых органов.
Несостоятельность шейки матки может быть выявлена при:
— врожденных пороках развития женских половых органов (гипоплазии шейки матки, генитальном инфантилизме и пр.);
— генных дефектах, наличие которых приводит к нарушению синтеза соединительной ткани шейки матки (коллагенопатии) и преждевременному ее созреванию (синдрома Альпорта, синдрома Элерса-Данлоса, синдрома Марфана и пр.);
— снижении функции яичников или гиперандрогении (повышенное содержание мужских половых гормонов);
— многоплодной беременности, многоводии, крупном плоде, предлежании плаценты или низком ее расположении.
Диагностика истмико-цервикальной недостаточности во время беременности
Несостоятельность шейки матки во время беременности может не вызывать никаких жалоб. Однако при прогрессировании ИЦН появляются:
— дискомфорт внизу живота,
— чувство давления,
— водянистые выделения из влагалища,
— ощущение мягкого инородного тела во влагалище,
— частое мочеиспускание,
которые нередко являются предвестниками разрыва плодных оболочек.
При гинекологическом исследовании врач может увидеть некоторые признаки ИЦН: безболезненное сглаживание и раскрытие шейки матки; изменение ее длины и консистенции; расширение цервикального канала; пролабирование плодного пузыря.
Диагностика ИЦН базируется на данных УЗИ. Если вы в группе риска, то вам следует проходить УЗИ на предмет выявления несостоятельности шейки: первое – в сроке 14-18 недель, повторное – в сроке 19-24 недели.
УЗ-маркерами несостоятельности шейки матки являются:
— длина шейки матки менее 2-3 см;
— ширина цервикального канала более 1 см;
— отношение длины шейки матки к ее диаметру на уровне внутреннего зева менее 1,16;
— пролабирование плодного пузыря с деформацией внутреннего зева (отверстие, соединяющее цервикальный канал и полость матки) V и U-образной формы.
Особого наблюдения требуют женщины, перенесшие ЭКО и вынашивающие многоплодную беременность. Отличительной особенностью состояния шейки матки при многоплодии является ее более быстрое укорочение после 24 недель (около 0,6 мм в неделю) по сравнению с одноплодной беременностью (1,4 мм в неделю).
Наложение швов (серкляж)
При выявлении признаков ИЦН по данным УЗИ во время беременности проводят хирургическую коррекцию шейки матки в сроки от 13 до 24 недель беременности. При этом накладывается циркулярный шов мерселеновой лентой – серкляж. В качестве анестезиологического пособия используется спинальная анестезия.
Наиболее часто серкляж осуществляют через влагалище. Этот доступ используют отечественные акушеры. За рубежом в последнее время все чаще предпочитают лапароскопию, то есть накладывают шов на шейку матки через «три дырочки» в животе, что позволяет сделать это максимально близко к внутреннему зеву.
Показанием к проведению лапароскопического серкляжа является: неэффективность швов, наложенных ранее через влагалище; практически полное отсутствие шейки матки вследствие произведенного на ней в прошлом вмешательства по поводу новообразования.
Следует помнить, что при пролабировании плодного пузыря наложение швов на шейку матки нежелательно и возможно лишь при отсутствии инфекционного процесса.
Наложение швов на шейку матки, как любое оперативное вмешательство, может сопровождаться развитием ряда осложнений: воспалительных процессов; прорезыванием швов; разрывом шейки матки, плодного пузыря, матки; преэклампсией. К счастью, эти осложнения случаются крайне редко! Для того чтобы предотвратить их возникновение, необходимо регулярное наблюдение после вмешательства, включающее УЗИ и контрольные мазки на флору.
Серкляж необходимо выполнять на фоне медикаментозной терапии, позволяющей снизить риск наступления преждевременных родов. С этой целью используют: препараты токолитического действия; нестероидные противовоспалительные препараты; блокаторы кальциевых каналов; прогестерон.
Тем не мене, в крайне редких случаях вмешательство может не принести желаемого результата, если у женщины имеется воспалительный процесс во влагалище; повышен уровень андрогенов; либо у нее слишком короткая шейка матки (менее 15-20 мм); или по данным УЗИ выявлено U-образное расширение внутреннего зева.
Практически во всех перечисленных и многих других случаях, а также, если срок беременности превышает 24 недели, можно использовать другой метод лечения ИЦН альтернативный хирургическому. О нем мы сейчас и поговорим.
В этом разделе речь пойдет об акушерском разгружающем пессарии. Сегодня применяется несколько его разновидностей – от обычного широкого кольца до плоской структуры в виде розетки сложной формы, учитывающей анатомические соотношения соседних органов: мочеиспускательного канала и прямой кишки.
Воздействие пессария приводит к замыканию и фиксации шейки матки, перераспределению давления плодного яйца, поддержанию мышц тазового дна и беременной матки.
При ношении акушерского пессария снижается давление плода на шейку и улучшается настроение будущей мамочки, что уменьшает угрозу преждевременных родов.
К преимуществам пессария перед хирургическим методом лечения ИЦН я бы отнесла:
— простоту и безопасность использования;
— применение как в условиях стационара, так и амбулаторно;
— возможность установки в сроки, превышающие 24-25 недель беременности (до 33 недели);
— отсутствие необходимости в обезболивании.
Не следует использовать пессарий при выраженной ИЦН и пролабировании плодного пузыря; воспалительных заболеваниях влагалища, шейки матки, наружных половых органов (требуется предварительная санация с последующим бактериологическим контролем); а также при постоянных кровяных выделениях.
Удалять пессарий необходимо в конце беременности, чаще по достижению 37 недели. Предпочтительно это проводить в условиях роддома, так как процедура снятия потенциально может стимулировать начало родов.
Причиной досрочного извлечения пессария может послужить: преждевременное излитие околоплодных вод; развитие регулярной родовой деятельности; подозрение на отслойку или предлежание плаценты.
Применение пессария позволяет пролонгировать беременность до доношенного срока у 80% пациенток и родить здорового малыша!
Несмотря на ряд преимуществ, данный метод не лишен недостатков: неэффективность при очень короткой шейке матки; образование пролежней на месте нахождения пессария; развитие восходящей инфекции при его длительном использовании; возникновение аллергической реакции.
Установление пессария, также как и наложение швов, необходимо выполнять на фоне медикаментозной терапии, позволяющей сохранить беременность.
На долю будущей мамочки, страдающей истмико-цервикальной недостаточностью выпадает много трудностей. Ей стоит запастись терпением, ведь «на карту» поставлено самое дорогое – долгожданная беременность! Верьте в лучшее!
Коррекция ИЦН во время беременности
Истмико-цервикальная недостаточность (сокращенно ИЦН) – это несостоятельность (недостаточность) перешейка и шейки матки. Они укорачиваются, размягчаются и приоткрываются. Такое состояние во время беременности опасно самопроизвольным выкидышем.
Когда беременность протекает нормально, мышцы шейки матки находятся в тонусе. Это мышечное кольцо удерживает плод, не дает ему покинуть матку раньше положенного срока. По мере того как растет срок беременности, увеличиваются размеры и вес плода, объем околоплодных вод. Параллельно возрастает и нагрузка на шейку матки. При истмико-цервикальной недостаточности мышцы матки не в состоянии справляться с растущей нагрузкой.
При ИЦН плод опускается вниз. Оболочки плодного пузыря выбухают в канал шейки матки, происходит их инфицирование, и они вскрываются. Это грозит преждевременными родами.
Чаще всего коррекция ИЦН необходима при многоплодной беременности.
Какими симптомами проявляется истмико-цервикальная недостаточность?
Симптомы ИЦН обычно выражены очень слабо. Ведь патология возникает из-за раскрытия шейки матки – состояния, при котором нет ни заметного кровотечения, ни ощутимых болей.
Беременную женщину могут беспокоить следующие симптомы:
- ощущение тяжести внизу живота;
- частые мочеиспускания;
- обильные выделения из влагалища слизистого характера.
Если возникли подобные проявления, о них нужно сразу же сообщить акушеру-гинекологу.
Лечение истмико-цервикальной недостаточности
Своевременная диагностика, лечебно-охранительный режим, правильная тактика ведения беременности, а также позитивный психологический настрой помогут доносить беременность до нормального срока и родить здорового ребенка.
Существуют разные способы коррекции ИЦН:
- Наложение на шейку матки швов.
- Применение акушерских пессариев.
- Сочетание двух вышеперечисленных методик.
Хирургическое лечение ИЦН
Суть хирургической коррекции ИЦН довольно проста. Швы, наложенные на шейку матки, помогают ее укрепить, предотвратить дальнейшее раскрытие. В итоге она снова в состоянии справляться с растущей нагрузкой. Обычно швы накладывают на 13–17 неделе беременности, но для каждой женщины это индивидуально. Сроки хирургической коррекции определяются временем возникновения ИЦН и ее клинических проявлений.
Хирургическое лечение проводится в условиях стационара, под внутривенным наркозом. Лекарственные препараты, которые при этом применяются, абсолютно безопасны для плода. После того как на шейку матки наложены швы, врач назначает препараты, которые снижают тонус матки.
Применение акушерских пессариев
Акушер-гинеколог может установить акушерский пессарий амбулаторно, для этого не нужна госпитализация в стационар. Обычно на практике акушерские пессарии устанавливают не ранее 20–22 недели беременности. На более ранних сроках врачи предпочитают накладывать на шейку матки швы.
Показания к снятию швов и извлечению пессария:
- Гестационный срок беременности 37-38 недель: если роды произойдут до этого срока, они будут считаться преждевременными и швы будут сняты и /или извлечение пессария по ходу родоразрешения.
- Если необходимо экстренное родоразрешение.
- Если отошли околоплодные воды.
- Если у женщины начались роды.
Если у вас возникли симптомы, описанные на этой странице, обратитесь к врачу. Своевременное лечение поможет предотвратить прерывание беременности и обеспечить оптимальные условия для развития вашего будущего малыша.
Лапароскопия и Оперативная гинекология
Циркляж матки
Циркляж матки выполняется пациенткам, планирующим беременность, с неэффективной хирургической коррекций истмико-цервикальной недостаточности в анамнезе, а также после оперативного лечения по поводу предраковых и раковых заболеваний в связи отсутствием или значительным укорочение шейки матки.
Истмико-цервикальная недостаточность (ИЦН) считается наиболее частой причиной прерывания беременности во II триместре, и её частота у пациенток с привычным выкидышем достигает 13–20%. Невынашивание беременности является одной из актуальных проблем современного акушерства. Это патологическое состояние характеризующееся несостоятельностью шейки и/или перешейка матки, приводящее к самопроизвольному прерыванию беременности во 2 и 3 триместрах гестации.
Недостаточность шейки матки
Функциональная форма недостаточности шейки матки
Функциональная ИЦН развивается при гиперандрогении, дисплазии соединительной ткани, повышенном содержании релаксина в крови (отмечают при многоплодной беременности, индукции овуляции гонадотропинами), а также при повышенной нагрузке на шейку матки (многоводие, многоплодие, крупный плод)
УЗИ-критерии прогрессирования ИЦН во время беременности: укорочение сомкнутой части цервикального канала, формирование воронкообразного внутреннего зева, пролабирование околоплодного пузыря, развитие амнионита, излитие околоплодных вод, приводящее к позднему самопроизвольному выкидышу или преждевременным родам.
История хирургической коррекции ИЦН насчитывает десятилетия. В настоящее время накоплен огромный опыт применения различных способов хирургической и нехирургической коррекции, оценены эффективности методик. Впервые вагинальный циркляж был предложен в 1950 г. А.F. Lash. Наиболее часто выполняемыми пособиями в настоящее время являются методики Shirodkar, предложенная в 1955 году, а также модифицированный и упрощенный ее вариант, предложенный Mcdonald в 1957 году. Обе процедуры выполняются вагинальным доступом для коррекции ИЦН во время беременности.
Эффективность швов достигает 70%, однако возникает вопрос: что делать в остальных случаях?
Органическая форма недостаточности шейки матки.
Данная форма ИЦН развивается как следствие предыдущих травм шейки матки:
- Повреждение шейки матки при родах [разрывы, не восстановленные хирургическим путём, оперативные роды через естественные родовые пути (наложение акушерских щипцов, роды крупным плодом, плодом в тазовом предлежании, плодоразрушающие операции)
- Инвазивные методы лечения патологии шейки матки (конизация, ампутация шейки матки, радикальная трахелэктомия)
Результаты многочисленных мировых статистических исследований свидетельствуют о неуклонном увеличении частоты выявления диспластических процессов и рака шейки матки у молодых женщин, особенно заметно повышение заболеваемости в возрасте до 29 лет, многие из которых не смогли реализовать генеративную функцию.
Адекватным лечением дисплазий, преинвазивной и микроинвазивной карциномы шейки матки у женщин репродуктивного возраста является конизация и/или ампутация шейки матки. Вынашивание беременности у подобных пациенток весьма затруднено ввиду высокой частоты несостоятельности культи шейки матки и развития органической ИЦН. Максимальное число осложнений наблюдается после ножевой ампутации шейки матки по поводу CIN II/III и минимальное – после радиокоагуляции по поводу CIN I. Основными осложнениями гестации в подобных случаях являются угроза прерывания беременности в разные сроки, достигающая 62%, ранние репродуктивные потери и преждевременные роды в 64% случаев.
Радикальная трахелэктомия — уникальная операция, позволяющая сохранить репродуктивную функцию у больных инвазивным раком шейки матки Ia2- Ib1 стадий заболевания. Впервые радикальную влагалищную трахелэктомию с лапароскопической подвздошно-обтураторной лимфаденэктомией выполнил французский хирург D. Dargent в декабре 1986 г., суммарно частота рецидивов не превышает 5 %, что свидетельствует о высокой онкологической эффективности метода, не уступающей классической радикальной гистерэктомии. Однако вынашивание беременности у данных пациенток весьма затруднено в виду высокой частоты функциональной недостаточности маточно-влагалищного анастамоза. При этом частота частота преждевременных родов и перинатальных потерь в 3 триместре достигает 75%.
Таким образом, беременность после различных операций на шейке матки – беременность высокого риска. Учитывая полное отсутствие шейки матки, либо ее влагалищной порции, проведение классических хирургических пособий при формировании истмико-цервикальной недостаточности во время беременности невозможно, что и стало причиной поиска новых технологий прегравидарной подготовки пациенток.
Циркляж матки
Все выше описанное послужило поводом к поиску новых технологий, направленных на снижение риска невынашивания беременности среди пациенток с отягощённым акушерско-гинекологическим анамнезом. Необходимым условием для прогрессирования беременности у подобных больных является наложение циркулярного синтетического протеза, снижающего нагрузку на дистальные отделы культи шейки матки или маточного влагалищного соустья.
В 1965 году Benson предложил методику выполнения циркляжа абдоминальным доступом. Также разработана методика трасвагинального цервико-истмического циркляжа матки. При этом синтетический протез располагается на уровне кардинальных и крестцово-маточных связок.
Проведено сравнение эффективности выполненного трасвагинального цервико-истмического и трансабдоминального циркляжа матки у пациенток, столкнувшихся ранее с неэффективностью классических швов на шейку матки во время беременности, осложнившихся перинатальными потерями. Автор показывает, что частота прерывания беременности в абдоминальной группе составляет 6% против 12,5% в вагинальной группе, что свидетельствует о более высокой эффективности вышерасположенного протеза.
Показания к Циркляжу матки
Наложение «классических» швов на шейку матки во время беременности у пациенток, перенесших оперативные вмешательства, весьма затруднено, а во многих случаях невозможно ввиду отсутствие влагалищной порции.
Таким образом на основании крупных когортных международных исследований, а также в результате проведения собственной научно-исследовательской работы, врачами сформулированы показания к проведению циркляжа матки.
По данным научно-исследовательской работы, проводимой врачами Prior Clinic к.м.н. Федоровым А.А. и к.м.н. Вроцкой В.С с 2011года, выполнение циркляжа матки пациентам на этапе планирования беременности обеспечивает высокие показатели выживаемости новорождённых, достигающее 100% среди пациенток после ампутации/конизации шейки матки, а также с привычным невынашиванием беременности в анамнезе.
На основании нашего опыта, а также данных зарубежных авторов, рекомендуется проведение циркляжа матки на этапе планирования беременности для минимизации рисков осложнений.
Хирурги Prior Clinic выполняют циркляж матки лапароскопическим доступом по запатентованной технологии, включающей в себя следующие этапы (Клик ВИДЕО):
- мобилизация мочевого пузыря, области перешейка матки или маточно-влагалищного анастамоза
- вокруг выделенной области на уровне внутреннего зева или проксимально по отношению к маточно-влагалищному анастомозу укладывали синтетический протез, располагая его медиальнее от восходящих ветвей маточных артерий и мочеточников с обеих сторон.
- фиксация синтетического протеза позади матки на уровне крестцово-маточных связок.
В качестве синтетического протезе используется мерсиленовая лента Ethicon SurgicalTM
Оптимальный период проведения операции, сроки пребывания в стационаре и ограничения и рекомендации в послеоперационном периоде.
Оптимальный период для проведения операции — первая фаза менструального цикла, то есть сразу после окончания менструации.
Операция проводится под общим обезболиванием (эндотрахеальный наркоз). Нахождение пациентки в стационаре варьируется от 1 до 3 суток.
Срок ограничения наступления беременности после циркляжа матки составляет 2 месяца.