Особенности отита и его лечение во время беременности
Особенности отита и его лечение во время беременности




Хронический тонзиллит? Мы лечим!
- Медцентр г. Видное
Отит – патология, при которой наблюдается отечность и воспаление ушной раковины. В группе риска прогрессирования болезни пациенты разных поколений. Часто недомогание диагностируется у детей до 3-летнего возраста.
Существует гнойный, катаральный и экссудативный вид отита. Течение заболевания может быть острым или же хроническим. Кроме того, в зависимости от места локализации воспаления различают три вариации недуга: наружный, внутренний (иногда называют лабиринтитом), а также отит среднего уха.
Наружный отит в большинстве случаев возникает по причине травмы органа слуха, другие виды заболевания провоцируют вирусные и бактериальные инфекции.
Возможные первопричины отита:
- Воспалительные болезни ЛОР-органов.
- Аллергическая реакция.
- Сезонное ослабление иммунитета.
- Операции в зоне носоглотки.
- Анатомические особенности уха.
- Неправильная чистка ушей
Независимо от причин, вызвавших воспаление ушной раковины, пациенту при появлении специфической симптоматики следует обратиться к врачу, поскольку невылеченный отит может привести к потере слуха.
Симптомы отита
Проявление признаков при отите в первую очередь зависит от вида и степени прогрессирования заболевания.
Симптомы наружного отита:
- Болезненные ощущения в области уха – боль имеет пульсирующий характер, может отдавать на зубы, в шею или глаз.
- Изменение цвета слухового прохода – наблюдается покраснение ушной раковины.
- Ухудшение слуха – происходит из-за того, что слуховой проход постепенно заполняется гнойными выделениями.
- Отечность уха.
У пациентов с отитом среднего уха появляется резкая стреляющая боль, может выделяться гной, происходит разрыв барабанной перепонки. Нередко у больных с таким видом патологии повышается температура тела.
При воспалении внутреннего уха появляются шумы в органе слуха, а также могут донимать приступы головокружений. Кроме этого, у многих пациентов возникает тошнота и рвота. Любой из видов отита требует своевременной диагностики и правильного лечения, поскольку может развиться менингит, абсцесс мозга или же полная потеря слуха.
Диагностика и лечение отита
Для того чтобы поставить диагноз отит и выявить его форму врачу нужно провести детальный осмотр слухового прохода (отоскопию) посредством рефлектора с подсветкой. Исследуется также ротоглотка и полость носа. В некоторых случаях назначается рентгенологическое обследование лобных и носовых пазух. Обнаружить признаки воспаления поможет клинический анализ крови по показателям СОЭ и лейкоцитов. Уровень слуха проверяют с помощью аудиометрии.
Если из уха вытекает гной, то его обязательно берут на бактериологическое исследование. Такой анализ необходим для определения чувствительности возбудителя к антибактериальным средствам. Иногда может быть показана компьютерная томография, она позволяет исключить вероятность развития мастоидита.
Лечение отита для каждого пациента подбирается индивидуально, в зависимости от вида патологии и особенностей организма. Антибиотики выписываются при воспалениях уха бактериальной природы, применяют их и в терапии для маленьких детей, чтобы избежать вероятности развития осложнений. Для этих целей могут использоваться макролиды и бета-лактамы, гнойные отиты лечат фторхинолами. При наружном отите часто выписывают местные антибиотики в форме ушных капель. Назначают также антисептики для промывания слухового прохода. Если диагностируется повышенная температура, прописываются жаропонижающие препараты, они обладают и обезболивающим действием.
В случае, когда медикаментозное лечение не дает результатов и пациент чувствует себя хуже, может проводиться прокол барабанной перепонки и эвакуация гнойной жидкости. Такая операция облегчит состояние больного.
В целях профилактики доктора своим пациентам рекомендуют избегать переохлаждения, а также ограничивать контакт с больными ОРВИ и при первых признаках отита обращаться за квалифицированной помощью, а не заниматься самолечением.
Для диагностики и получения подробных консультаций по лечению отита обращайтесь в медицинские центры «Президент-Мед»
Лечение отита в лечебно-диагностическом центре «Витамед»
 Наиболее распространенным заболеванием на сегодняшний день можно назвать отит, лечение которого должно проводиться квалифицированными специалистами. Центр «Витамед» в Воронеже предлагает профессиональную помощь в борьбе с недугом. Инновационные методики, ультрасовременные препараты и индивидуальный подход является гарантией того, что Вы сможете забыть о проблеме в течение короткого времени. Заболевание может проявлять в любое время года, хотя стоит отметить, что осенне-зимний период является наиболее острым. При лечении отита уха следует уделять внимание причинам его возникновения.
Наиболее распространенным заболеванием на сегодняшний день можно назвать отит, лечение которого должно проводиться квалифицированными специалистами. Центр «Витамед» в Воронеже предлагает профессиональную помощь в борьбе с недугом. Инновационные методики, ультрасовременные препараты и индивидуальный подход является гарантией того, что Вы сможете забыть о проблеме в течение короткого времени. Заболевание может проявлять в любое время года, хотя стоит отметить, что осенне-зимний период является наиболее острым. При лечении отита уха следует уделять внимание причинам его возникновения.
Провоцирующими факторами являются:
- Вирусные инфекции;
- Сниженный иммунитет;
- Анатомические особенности уха;
- Бронхиальная астма;
- Риниты;
- Болезни носа и горла.
В летний период частой причиной возникновения недуга является попадание в ушной проход загрязненной воды из водоемов. Однако наиболее провоцирующим фактором является осложнение простудных заболеваний. Лечение отита необходимо проводить оперативно, так как воспаление с опуханием наружного уха может стать причиной тяжелых осложнений.
Виды отита
Различные инфекции могут поражать части слухового аппарата. По этой причине данный недуг проявляет себя по-разному. Среди основных видов заболевания следует выделить следующие:
- Острый катаральный , развитию которого провоцируют инфекции, попавшие из носовой полости. Происходит острое воспаление оболочки среднего уха.
- Гнойный – это осложнение начальных симптомов, которое наступает при отсутствии лечения. При данном виде отита категорически запрещается воздействовать на ухо теплом.
- Экссудативный. Заболевание проявляет себя появлением заложенности и шумом в ушах. Причиной этого является скопление выделяемой жидкости – экссудата.
- Буллезный. Возникает как следствие осложнений перенесенных простудных заболеваний.
- Адгезивный. Проявляет себя наличием в слуховой трубе спайки, ухудшающей слух. При отсутствии лечения отита уха пациентам зачастую приходится использовать слуховой протез.
- Грибковый. Проявляется в виде грибковой плесени, которая покрывает барабанные перепонки и кожу на наружной части органа.
- Секреторный. Основной причиной развития является недолеченный острый отит. Скапливающаяся в ухе жидкость закупоривает слуховые трубы, что становится причиной потери слуха.
Лечение отита уха должно проводиться квалифицированными медицинскими специалистами, которые грамотно подберут необходимую методику с учетом типа заболевания и индивидуальных особенностей пациента.
Симптомы и лечение отита уха
 В зависимости от вида заболевания симптомы могут проявляться по-разному. Распознать недуг можно по общей картине, для которой характерны следующие симптомы:
В зависимости от вида заболевания симптомы могут проявляться по-разному. Распознать недуг можно по общей картине, для которой характерны следующие симптомы:
- Дискомфорт, заложенность и стреляющие боли в ушах;
- Гноетечение и разрыв барабанной перепонки;
- Повышение температуры;
Если Вы обнаружили подобные симптомы отита, лечение должно быть оперативным. В противном случае могут последовать осложнения, проявляющиеся потерей слуха, сильным шумом в ушах и головокружением. Благодаря современным медицинским разработкам существует большое количество методик, позволяющих избавиться от данного недуга. К основным методам лечения отита у взрослых следует отнести лекарственные и хирургические. Своевременное распознавание симптомов позволяет избежать оперативного вмешательства. Хорошие результаты дает и народная медицина. Однако специалисты не рекомендуют пытаться избавиться от недуга самостоятельно, в особенности при беременности.
Профессионалы нашего центра в Воронеже готовы оказать помощь и подобрать грамотное лечение отита у детей и взрослых. Использование ультрасовременных методик позволяет устранить симптомы заболевания лазером или с помощью эффективных препаратов. Узнать подробную информацию можно, связавшись с нами по телефону.
ЛОРМЕД — лор-центр в Запорожье
Диагностика и лечение заболеваний уха, горла и носа
Острый отит у детей

Острый отит – это заболевание, которое характеризуется воспалением анатомических структур уха. Эта болезнь является достаточно распространённой проблемой в педиатрии и детской ЛОР практике. Чаще всего, причиной острых отитов являются бактерии. Микроорганизмы, вызывающие отит, могут быть довольно разными, но наиболее частой причиной является кокковая флора.
С каждым годом возрастает количество штаммов, устойчивых к антибиотикотерапии, что является серьёзной проблемой современной медицины. Также, причиной отита может быть и вирусная инфекция. Среди всего разнообразия вирусов, главная роль отводится аденовирусу, который может вызывать острый отит на фоне гриппозной инфекции.
Факторы развития острого отита у детей
Существует несколько групп факторов, которые играют важную роль в возникновении этого заболевания.
Общие факторы:
- различные детские инфекции (корь, скарлатина, ОРВИ, аденовирусная или грибковая инфекция);
- снижение иммунитета у ребёнка;
- воспалительные болезни матери во время беременности (пиелонефрит, эндометрит, мастит);
- длительные роды, асфиксия новорождённого;
- искусственное вскармливание ребёнка;
- аллергические реакции;
- наследственный фактор;
- заболевания органов бронхолегочной системы.
Местные факторы:
- Анатомические особенности строения слуховой трубы у детей. Если сравнить слуховую трубу ребёнка и взрослого человека, то у детей она существенно короче и шире, без выраженных изгибов и имеет горизонтальнее положение. В совокупности все эти факторы способствуют проникновению инфекционного процесса из носоглотки в полость среднего уха.
- Миксоидная ткань у новорожденных, которая выстилает все структуры среднего уха, является практически идеальной средой для развития микроорганизмов. Также, миксоидная ткань может ухудшать отток гнойных выделений, что негативно сказывается на течении среднего отита.
Клиника острого отита

Типическая клиническая картина острого отита имеет 3 стадии течения:
І стадия характеризуется появлением спонтанной боли в ухе, повышением температуры, снижением слуха. Также, имеются признаки воспаления барабанной перепонки, детей беспокоит заложенность в ухе, посторонний шум. В зависимости от возраста, дети по-разному реагируют на боль. Дети старших возрастных групп могут указать на источник боли, а маленькие дети будут реагировать криком, плачем, отказом от кормления. Чаще всего больной ребенок предпочитает лежать на пораженной стороне, что уменьшает болевые ощущения. Особенностью острого отита у детей грудного возраста является диарея.
ІІ стадия обусловливается перфорацией барабанной перепонки, что ведёт за собой изменение клинической картины. Ребёнка перестают беспокоить сильные боли в ухе, температура снижается, появляются гнойные выделения с уха.
ІІІ стадия характеризуется нормализацией температуры, исчезновением болей и выделений из уха. Восстанавливается целостность барабанной перепонки и у ребёнка возвращается нормальный слух.
Обычно, каждая стадия длится около недели. Но, стоит отметить, что существуют бурно протекающие отиты, которые проявляются более яркой и быстрой симптоматикой. Зачастую, это связано с высокой вирулентностью микроорганизмов, вызвавших болезнь.
Диагностика среднего отита
При данном заболевании очень важна ранняя диагностика, которая поможет прекратить дальнейшее прогрессирование болезни и предупредит возможные осложнения.
- Основное значение в диагностике среднего отита отводят клинической картине. Но, также, немало важно для детей до трёх лет, иметь сведения, которые касаются течения беременности и родов у матери, приём ею лекарственных средств, алкоголя, наркотиков.
- Осмотр ребёнка. ЛОР врач оценивает общее состояние больного, его положение в постели, тщательно обследует лимфатические узлы. Необходимо обратить внимание на неврологическую систему пациента, проверить менингеальные рефлексы, симптомы со стороны глаз (их подвижность, наличие нистагма).
- Отоскопия. После тщательного осмотра, ЛОР — врач проводит обследование барабанной перепонки на наличие частичной или полной гиперемии и патологического выпячивания перепонки. Эти признаки в грудных детей могут и отсутствовать в связи с более толстой барабанной перепонкой.
- Общий анализ крови характеризуется нейтрофильным лейкоцитозом и повышенным СОЭ, что свидетельствует о бактериальной инфекции в организме.
- В редких случаях, рентгенологическое обследование, которое даёт возможность исследовать височные кости и выявить снижение воздушности полости среднего уха.
Лечение острого отита
На сегодняшний день существуют такие принципы лечения острых отитов:
- Антибиотикотерапия. Назначение антибиотика является крайне необходимым, так как именно он устраняет причину заболевания – бактерию. Антибиотики назначаются в зависимости от предположительного возбудителя. Неправильно назначенная антибиотикотерапия ведёт к развитию резистентности микроорганизмов.
- Противовоспалительная терапия. Парацетамол. Ибупрофен. Эреспал.
- Сосудосуживающие капли в нос необходимы для обеспечения свободного носового дыхания и улучшения проходимости слуховых труб, что способствует оттоку экссудата с барабанной полости.
- Местное лечение. Если болезнь находится ещё на первой стадии и врач замечает, что барабанная полость заполнена экссудатом, то может быть проведён разрез барабанной перепонки. Эта процедура способствует эвакуации гноя из полости среднего уха и значительно уменьшает болевые ощущения. В последствие, барабанная перепонка заживает и ни коем образом не влияет на состояние слуха ребёнка.
Вывод
Острый отит – это очень серьёзное заболевание, особенно у детей грудного возраста. Так как, ранняя диагностика достаточно трудная, то врачи порой не могут поставить точный диагноз. Но чем раньше ребёнок попадёт в руки квалифицированного ЛОР врача, тем быстрее начнётся адекватное лечение этой болезни.
Особенности отита и его лечение во время беременности

Ожидание малыша — лучший период в жизни женщины. Однако он не лишён трудностей, которые могут омрачать время вынашивания ребёнка. Одной из них является отит, который часто встречается на разных сроках беременности.
Что такое отит и почему он возникает
Отит — это воспалительный процесс в одном или обоих ушах. Чаще всего он возникает в виде осложнения после заболеваний носоглотки или ОРВИ. Причиной отита также может быть постоянное намокание уха, например, при регулярных посещениях бассейна.
Видео: как проявляется отит и чем его лечить
Виды заболевания
По локализации воспалительного процесса принято выделять отит наружный, средний и внутренний.
Наружный отит — это воспаление ушной раковины и наружного слухового прохода. Он возникает из-за травм эпителия и попадания инфекции.
Говоря о среднем отите, подразумевают заболевание среднего уха. Он в зависимости от развития и течения болезни может быть:
- острым;
- хроническим.
В зависимости от характера выделений отит делят на:
- катаральный;
- гнойный.
Средний отит возникает из-за изменения давления в ухе вследствие отёка евстахиевой трубы. Это канал, который соединяет область среднего уха с глоткой. Из него в полость за барабанной перепонкой могут попасть бактерии.
Внутренний отит, или воспаление внутреннего уха, также называют лабиринтит. Этот вид заболевания встречается редко и, как правило, является осложнением среднего отита или другой тяжёлой болезни, такой, например, как туберкулёз или менингит. Его причиной также могут быть травмы.

Виды отита определяются по нахождению воспаления в наружном, среднем или внутреннем ухе
Особенности отита при беременности
Беременные женщины довольно часто болеют отитом. Это связано с физиологическими особенностями организма в период вынашивания ребёнка. Под влиянием гормона прогестерона происходит задержка жидкости в организме, вследствие чего слизистые разбухают. Кроме того, объем крови беременной женщины увеличивается, что тоже может косвенно влиять на состояние слизистых. Особенно это характерно для позднего срока беременности. Разбухание слизистой влечёт за собой сужение евстахиевой трубы, что увеличивает риск отита.
Ещё одна особенность организма беременной — снижение иммунитета. Это связано с гормональными скачками, необходимыми для успешного вынашивания ребёнка и вызывающими некоторые изменения в органах и тканях. Поэтому будущая мама более подвержена различным заболеваниям, в том числе ОРВИ, которые часто приводят к отиту.
Симптомы отита у беременных могут отличаться от классического проявления заболевания. Часто у женщин вместо острого болевого синдрома наблюдаются следующие симптомы:
- чувство заложенности в ухе;
- снижение слуха;
- дискомформ, шум в ушах;
- выделения из уха;
- притуплённая и слабая боль.
При этом температура тела может незначительно вырасти или не повышаться вовсе. Беременные могут также жаловаться на общую слабость, головную боль, заложенность носа. При осмотре врач, как правило, выявляет стремительное развитие болезни. Поэтому женщина должна серьёзно относится к малейшим недомоганиям и при появлении первых признаков отита обращаться за консультацией к отоларингологу.
Влияние на плод
Само по себе заболевание, если оно не запущено, не оказывает влияния на плод. Опасность заключается в лекарственных препаратах, которыми отит лечится. Особенно опасно воспаление уха, как и любое другое заболевание, в первом триместре. Ведь в это время происходит активное развитие эмбриона, закладывается основание для дальнейшего развития всех органов и тканей ребёнка. Поэтому применение лекарств в этот период крайне нежелательно.
К концу первого триметра плацента уже окончательно сформирована. Она представляет собой барьер, защищающий плод от многих опасных для его развития микроорганизмов и веществ, которые могут попасть в кровь будущей матери. Но достоверно известно, что плацента не задерживает антибиотики и другие лекарственные вещества, наносящие серьёзный вред центральной нервной системе ребёнка, формирование которой длится всю беременность.
После того как установлен диагноз, врач должен оценить все возможные противопоказания и назначить комплексное лечение.
Большинство препаратов, назначаемых при воспалении уха в обычном случае, при беременности применять нельзя.

Осмотр врача поможет поставить правильный диагноз
Как лечить
Сложность лечения беременных женщин заключается в том, что большинство лекарственных препаратов имеют противопоказания для использования в период вынашивания ребёнка. Поэтому, кроме медикаментов, часто применяется физиолечение, а также проверенные народные средства.
Ни в коем случае не занимайтесь самолечением! Это грозит вашему здоровью, а также правильному развитию и даже жизни будущего малыша.
Лекарства
Заложенность носа при отите лечится промыванием водой с добавлением соды и соли. Если такая мера оказывается неэффективной, то назначаются сосудосуживающие капли в детской дозировке. Но к их применению нужно относиться с осторожностью. Они могут сужать сосуды плаценты, что уменьшит поступление кислорода к ребёнку.
Для снятия воспаления общепринято назначать ушные капли. Подавляющее большинство из них токсичны и не применяются при беременности. Разрешено применение капель «Отипакс», но только в том случае, если нет повреждения барабанной перепонки.

Чаще всего врачи назначают при отите капли «Отипакс»
Гнойный отит лечится с применением антибиотиков. Беременным женщинам прописывают «Аугментин», «Амоксиклав» или другие препараты, разрешённые при вынашивании ребёнка. Выбор антибиотика согласовывается с гинекологом, который наблюдает беременность.

Этот препарат можно купить в аптеке только по рецепту врача
При назначении медикаментов врачи руководствуются таким принципом: польза от применения лекарства должна превышать возможный вред, оказываемый им на плод.
Физиопроцедуры
Хороший результат дают физиотерапевтические процедуры. Они абсолютно безопасны и никак не влияют на развитие плода. Пневмомассаж барабанной перепонки помогает организму справиться с воспалением, восстанавливает её подвижность и кровообращение. Он делается вручную или с помощью специальных аппаратов в стационаре квалифицированным специалистом. Продувание слухового канала помогает открыть евстахиеву трубу и может проводиться по разным методикам.
Назначение конкретных продедур и длительность курса физиотерапии осуществляется врачом.
Народные рецепты
Народные средства помогут ускорить выздоровление, если их грамотно применять в комплексе с лечением, назначенным врачом. Это не замена, а дополнение к традиционной медикаментозной терапии. Среди народных способов терапии при отите используются прогревания, промывания, закапывания и компрессы.
При катаральном отите прогревание уха хорошо помогает снять боль и уменьшить воспаление. Для этого используется синяя лампа или соль, разогретая на сухой сковороде и завёрнутая в мешочек из натуральной ткани. Воздействие сухим теплом можно применять только при катаральном отите. Поэтому греть ухо нельзя до осмотра врача и установки точного диагноза.
Если в полости среднего уха есть гной, то прогревания только усугубят ситуацию.
Ещё один способ — промывание наружной слуховой трубы настоем ромашки, который обладает антисептическими и противовоспалительными свойствами. Одну чайную ложку сырья заливают стаканом кипятка и настаивают в течение двух часов. Промывать ухо нужно не менее четырёх раз в день.
Ватные жгутики, смоченные соком алоэ или лука, также помогут справиться с заболеванием. Их следует помещать в слуховой проход на некоторое время, в зависимости от формы заболевания.
При отите можно воспользоваться и таким действенным средством народной медицины, как прополис. Настойку прополиса, смешанную с растительным маслом в пропорции 1 к 4, закапывают в ухо по 1–2 капли несколько раз в день. Её можно смешать с мёдом и вставлять тампоны в слуховой проход на полчаса для лечения отита. Но использование прополиса противопоказано всем, у кого есть аллергия на продукты пчеловодства.
Во время беременности следует настороженно относиться к любым средствам с содержанием спирта, а также к спиртовым компрессам. Спирт проникает через кожу в кровь и попадает через плаценту к плоду, вызывая нарушения развития.
Фотогалерея: народные средства при лечении воспалений уха
Профилактика
Болезнь лучше предупредить, чем лечить. Особенно справедливо это утверждение для беременных женщин, которые несут ответственность за жизнь и здоровье будущего ребёнка. Поэтому укрепление иммунитета во время беременности, а лучше ещё при подготовке к зачатию будет лучшей профилактикой. Здоровый крепкий организм меньше подвержен заражению ОРВИ и другими заболеваниями, которые могут привести к отиту. Ешьте больше свежих овощей и фруктов, выполняйте рекомендации врачей – и вы сведёте к минимуму риск развития воспаления в ушах.
Во время роста частоты случаев заболевания ОРВИ и гриппом по возможности ограничьте перемещение по городу в общественном транспорте. Избегайте мест с большим скоплением людей.
Беременным женщинам, увлекающимся плаванием, также следует в качестве профилактики уделять внимание тому, чтобы вода как можно меньше попадала в уши. Носите резиновую шапочку в бассейне, после купания позаботьтесь о том, чтобы удалить из слухового прохода влагу. Это поможет избежать развития болезни.
Главная задача беременной женщины — выносить здорового ребёнка и предотвратить заболевания, которые могут этому помешать. Относитесь с вниманием к своему здоровью, не занимайтесь самолечением, при появлении первых симптомов воспаления в ухе обратитесь к врачу. Отит нужно лечить своевременно и безопасными средствами. Это позволит родить крепкого здорового малыша.
Особенности отита и его лечение во время беременности
Отит – воспалительное ЛОР-заболевание, поражающее среднее ухо и возникающее на фоне инфекционного, механического или иного поражения ушей. Заболеванию подвержены все люди, но чаще диагностируется отит у детей вследствие особенностей анатомии среднего уха. Острое течение болезни сопровождается лихорадкой, болью в ухе, слабостью и вялостью. При появлении симптомов отита, необходимо записаться на прием к отоларингологу в клинике ЛОРИКА в Одессе.
Причины отита
Анатомически ухо состоит из нескольких отделов, и воспаление может коснуться любого из них. Но чаще всего инфекция поражает среднее ухо и вызывает острый средний отит (ОСО).
Развитию патологического состояния способствует:
- переохлаждение;
- попадание в ухо воды (как морской, так и из бассейна) при купании;
- насморк – отит у ребенка или у взрослого развивается в качестве осложнения ринита;
- перепады давления, возникающие во время взлета/посадки самолета.
Болезнь часто поражает летом и в сезон отпусков, на теплых южных курортах. Отит у детей развивается на фоне кори и дифтерии, у взрослых проявляется в ринофарингитах, риносинуситах, аденоидитах и других ЛОР-патологиях.
ОСО склонен к переходу в хроническую фазу, при которой признаки отита становятся менее выраженными.
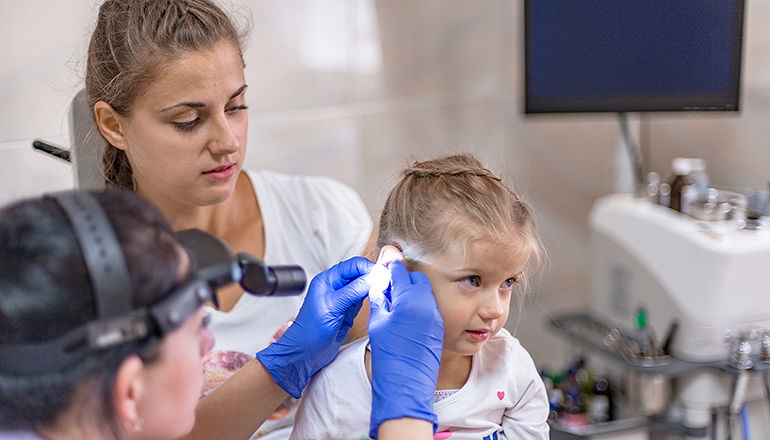
Отоларингологи выделяют три вида ЛОР-патологий:
- евстахиит. Возникает вследствие длительного сдавливания слухового прохода, нарушающего воздухообмен барабанной полости. В среднем ухе создается зона разряженного давления, перепонка втягивается внутрь. Постепенно в полости уха может накапливаться жидкость, служащая питательной средой для патогенов. К евстахииту обычно приводят хронические болезни носовой полости, а также искривление перегородки;
- экссудативный средний отит. Его отличительная черта – накопление в полости жидкости, вызывающей у больного чувство давления. Экссудативный отит у ребенка или взрослого обычно развивается на фоне ОРЗ, ослабивших иммунитет;
- острый гнойный средний отит. Форма патологии, при которой ушная полость наполняется гноем. Воспаление распространяется на внутреннюю часть уха и приводит к развитию осложнений, вплоть до менингита.
Клиническая картина отита состоит из пяти стадий:
- Острый евстахиит: характеризуется воспалением евстахиевой трубы. Пациент ощущает снижение остроты восприятия, появляется гул с пораженной стороны, ощущение давления. Общее самочувствие при этом может не измениться или измениться незначительно, если нет сопутствующих заболеваний. Через три-четыре дня отит переходит во вторую стадию.
- Острое катаральное воспаление: в ухе скапливается экссудат, пациент испытывает давление, появляется умеренная боль, возможно субфебрильное повышение температуры. При осмотре органа видно покраснение и отек тканей.
- Гнойная доперформативная стадия: жидкости становится больше, в ней появляются скопления гноя. Воспаление усугубляется, усиливается боль в пораженном ухе, появляется слабость, спутанность сознания. На этом этапе опасно проникновение гноя в соседние ткани: например, во внутренние полости. При неполучении подходящего лечения высок риск осложнений: мастоидита, менингита, лабиринтита.
- Постперформативная стадия. Перепонка лопается, гной поступает в проход, но при этом боль в ухе ослабевает.
- Рубцевание. После истекания гнойного экссудата, перепонка постепенно затягивается и рубцуется. Общее самочувствие улучшается, но пациент продолжает слышать шумы, испытывать невыраженную болезненность в ухе.
Отит у детей и взрослых не обязательно проходит все пять стадий: при незамедлительном лечении ЛОР-заболевание проходит быстро, слух полностью восстанавливается, нет риска осложнений. Если патология длится более четырех недель, отоларингологи заключают, что острая фаза перешла в хроническую форму.
Симптомы отита
Первым признаком отита является снижение шума в одном или обоих ушах, появление шума или аутофонии (усиленного восприятия собственного голоса). При дальнейшем развитии патологии появляются другие симптомы:
- боль в ушах: от едва ощутимой до невыносимой, отдающей в челюсть, висок, голову, шею;
- повышение температуры;
- потеря работоспособности и общая слабость;
- снижение остроты слуха;
- появление выделений в слуховом проходе (на поздних стадиях болезни).
Обратиться за помощью к отоларингологу необходимо при появлении первого симптома отита – шума и заложенности в ухе. В таком случае ЛОР быстро поставит диагноз, и назначит лечение для полного восстановления здоровья.
Диагностика в клинике ЛОРИКА осуществляется при помощи современного оборудования, позволяющего детально рассмотреть состояние уха: наружного слухового прохода и барабанной перепонки. Изображение выводится на экран – пациент также может увидеть наличие воспаления, покраснения или отека.
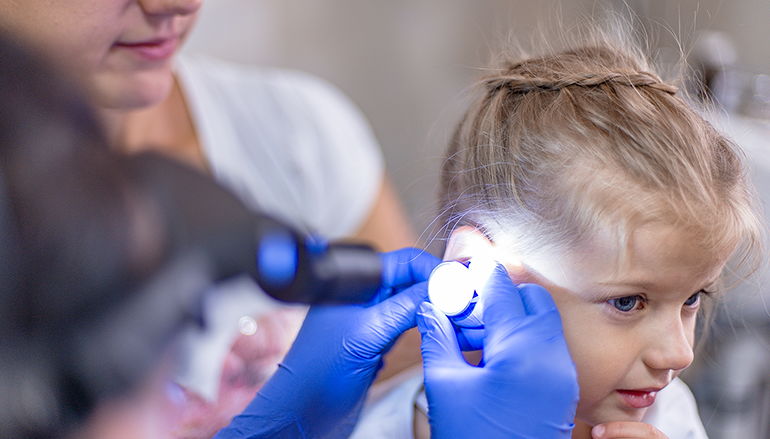
Лечение отита
По результатам эндоскопии и анализов, ЛОР точно устанавливает стадию заболевания и назначает, как лечить отит, исходя из анамнеза пациента и его общего состояния.
Классическая терапия ЛОР-заболеваний включает в себя:
- противовоспалительные капли, воздействующие непосредственно на очаг инфекции;
- нестероидные препараты, снижающие температуру и помогающие организму справиться с заболеванием и ускоряющие выздоровление;
- обезболивающие средства, выписываемые в случае выраженного болевого синдрома;
- капли в нос, снимающие отек в устье евстахиевой трубы и улучшающие вентиляцию уха;
- антибиотики при отите выписываются редко и только в случае запущенной формы. Бережное лечение отита с учетом индивидуальных особенностей каждого пациента в клинике ЛОРИКА позволяет быстро снять симптомы заболевания и полностью восстановить здоровье в сжатые сроки;
- физиопроцедуры не назначаются из-за повышенной температуры тела пациента и скоплений гноя.
Лечение отита медикаментозное, в запущенных случаях возможно хирургическое вмешательство для удаления гнойного экссудата.
Отит у детей
У детей чаще развивается ОСО вследствие таких особенностей организма:
- укороченной слуховой трубы с увеличенным просветом, из-за чего повышается риск попадания в нее инородных масс;
- спецификой слизистой оболочки – до года в ней повышено содержание эмбриональной ткани, служащей питательной средой для патогенных микроорганизмов;
- сниженной иммунной защиты.
Симптомы отита у детей отличаются. Чем младше ребенок, тем менее выражена локальная симптоматика. Но появляются следующие признаки отита:
- плаксивость;
- нарушение сна;
- отказ от пищи;
- появление субфебрильной лихорадки.
ОСО развивается и без внешних причин: средний отит у грудничков вызывается попаданием в барабанную полость околоплодных вод или застойными явлениями в носоглотке из-за постоянного горизонтального положения тела. Поэтому так важно регулярно посещать отоларинголога в Одессе.
Лечение отита у детей также медикаментозное, но с некоторыми отличиями. Детям до двух лет ЛОР часто назначает антибиотики для быстрого подавления возбудителей и предотвращения осложнений. В более старшем возрасте ЛОР выписывает антибиотики при отите только если есть для этого особые показания (например, заболевание развилось на фоне воспаления аденоидов).
Клиника ЛОРИКА сотрудничает с ЛОР-отделением в г.Одессе и в случае необходимости рекомендует госпитализацию.
После выздоровления ребенка рекомендуется несложная профилактика воспаления:
- прием комплексных витаминов для укрепления иммунитета;
- промывание носоглотки специальным солевым или иным раствором;
- проживание в комфортных условиях;
- недопущение переохлаждения;
- регулярные воздушные и солнечные ванны.
Все это позволит укрепить здоровье малыша и уберечь его от воспаления ушей.
Лечение отита у беременных
Когда ЛОР диагностирует отит у беременной или кормящей женщины, требуется особый подход к лечению, безопасный и для мамы, и для ребенка. Важно помнить, что при беременности необходимо по возможности сократить дозы медикаментов и принимать только препараты, назначенные ЛОР-ом. При этом, следует помнить, что лечить самостоятельно отит при беременности категорически запрещается. Это может нанести вред здоровью пациентки и негативно сказаться на развитии плода.
Лечение отита у беременных проходит по такой схеме:
- противовоспалительные капли с лидокаином – борются с причиной инфекции и снимают боль;
- противобактериальные средства, одобренные для беременных;
- в случае тяжелой формы ОСО – безопасные антибиотики, принимаемые строго по схеме, назначенной отоларингологом.
Как лечить отит должен определять ЛОР – только это гарантирует быстрое выздоровление и поможет сохранить здоровье будущей мамы и ее ребенка.
Видео на тему
Муниципальное бюджетное учреждение здравоохранения «Городская больница №8 г. Ростова-на-Дону»
Вы здесь
Беременность и антибиотики
БЕРЕМЕННОСТЬ И АНТИБИОТИКИ
Любая беременная может заболеть бронхитом, пневмонией, тонзиллитом, ангиной, отитом… любым инфекционным заболеванием, которое в подавляющем большинстве лечится только антибиотиками. Насколько лечение антибиотиками совместимо с беременностью?
Считается, что до момента завершения закладки формирования всех органов и систем плода и плаценты никакое лечение беременной нежелательно. Таким моментом является 12-16 неделя беременности. На этом этапе завершается формирование всех органов и систем плода. После этого допускается назначение некоторых антибиотиков, которые не оказывают прямого повреждающего воздействия на плод.
Беременным МОЖНО принимать по показаниям и по назначению врача антибиотики из группы полусинтетических пенициллинов, макролиды и большинство цефалоспоринов. Категорически при беременности НЕЛЬЗЯ применять тетрациклины и аминогликозиды, так как они оказывают повреждающее воздействие на плод, могут вызвать повреждение органа слуха, зачатков зубов и костной ткани.
В каких случаях оправдано лечение антибиотиками?
Лечение антибиотиком оправдано всегда, когда возможное побочное действие от его применения является менее нежелательным, чем последствия имеющегося заболевания. Основанием для серьезного лечения могут быть как экстрагенитальные, т.е. не связанные с состоянием репродуктивных органов, заболевания, (к ним относятся заболевания органов дыхания, ЛОР-органов, некоторые желудочно-кишечные инфекции, заболевания почек и мочевыводящих путей), так и некоторые осложнения самой беременности, например, многоводие, кольпиты и цервициты (т.е. воспалительные процессы нижних отделов половых путей женщины), хориоамниониты (воспаление плодных оболочек). При наличии кольпитов и цервицитов проводится микробиологическое исследование (бак. посевы), лечение проводится в соответствии с чувствительностью выделенных микроорганизмов к антимикробным препаратам.
Многоводие — это акушерская патология, которая в ряде случаев бывает связана с наличием в организме беременной инфекции. Это состояние, которое нередко требует лечения антибиотиками. При многоводии мы обследуем беременных на инфекции и лечим женщин антибиотиками безоговорочно, чтобы предотвратить инфицирование плода. Конечно, при этом врач проводит обследование для исключения и других возможных причин много- или маловодия. Применяются антибактериальные препараты и при лечении инфекций, передающихся половым путем (хламидиоз)
Почему-то у многих создается впечатление, что сейчас беременным чаще назначают антибиотики, чем несколько лет назад. Это неверно. Эра антибиотиков зародилась после второй мировой войны. Акушеры-гинекологи стали успешно лечить такую патологию, как многоводие, антибиотиками уже в 50-е – 60-е годы прошлого века. Как видим, опыт применения антимикробных средств у беременных имеет длительную историю, и наш страх перед антибиотиками не всегда оправдан. Назначив их, мы однозначно застраховываем женщину и ее будущего ребенка от очень серьезных последствий. Хочу привести данные анализа историй наблюдения беременных в нашей консультации за 5 лет. Мы отобрали амбулаторные карты всех женщин, которые перенесли во время беременности те или иные инфекционные заболевания. Часть женщин прошла курс лечения антибиотиками, другая по тем или иным причинам такого лечения не получала. Мы сравнили исход беременности первой и второй групп женщин и установили, что если мы лечим женщину, то снижается процент преждевременных родов и послеродовых инфекционных осложнений, как у мам, так и у детей, реже встречается плацентарная недостаточность. Если женщина отказывается от лечения, то это может привести к задержке развития плода, а на ранних сроках беременности к его гибели (неразвивающаяся беременность), к самоабортам и преждевременным родам, развитию плацентарной недостаточности, послеродовым инфекционным осложнениям как со стороны матери, так и ребенка. Таким образом, не только теория, но и практика убеждают в том, что применение антибиотиков у беременных по показаниям является оправданным.
Как снизить нежелательное действие антибиотика?
Прежде чем назначить курс серьезного лечения, любой врач должен предложить женщине сдать анализ на чувствительность микрофлоры к антибиотикам, так называемый, бактериологический посев. Правда, не всегда существует возможность провести данное исследование. Когда речь идет о гинекологических заболеваниях или патологии мочевыделительной системы (кольпиты, вульвовагиниты, цервициты, пиелонефриты) мы имеем субстрат, который можно легко получить для исследования (мочу, выделения ). Тогда мы проводим идентификацию возбудителя заболевания и подбираем антибиотики по чувствительности к ним выделенного микроорганизма. При многоводии, например, мы не идем на инвазивные методы и околоплодные воды на стерильность не исследуем, выбираем антибиотик, по допустимости для беременной. Если имеет место фетоплацентарная недостаточность, пытаемся выяснить первопричину, найти хронический очаг инфекции или факт наличия заболеваний, передающихся половым путем.
Назначив вам антибиотики, врач обязательно порекомендует принимать препараты, которые помогут легче перенести лечение и уменьшить риск побочных эффектов — пробиотики и пребиотики, поддерживающие нормальную микрофлору кишечника и влагалища, по показаниям — другие необходимые препараты.
САМОСТОЯТЕЛЬНО ПРИНИМАТЬ НИЧЕГО НЕ СТОИТ. НУЖНО ОРИЕНТИРОВАТЬСЯ НА ТО, ЧТО СКАЖЕТ ВРАЧ!
Что нужно помнить всегда
- при назначении антибиотиков всегда нужно рассказать доктору обо всех имевшихся аллергических реакциях на лекарства, особенно на антибиотики, или пищу за всю свою жизнь. Одно из самых серьезных осложнений при лечении антибиотиками это аллергическая реакция.
- ваш доктор обязательно должен знать об имеющихся у вас хронических заболеваниях.
Сколько нужно пить антибиотики?
Ориентируясь на состояние пациента, на степень возможной токсичности препарата, на агрессивность выделенной флоры, продолжительность курса определяет врач. Существуют инфекции, которые нельзя лечить короткими курсами. Иногда мы вынуждены назначать лечение до 14 дней. Особенно при хламидийных процессах. Это связано с индивидуальными особенностями самого возбудителя. Он не гибнет от короткого курса. Минимальный курс вреден, мы получим устойчивость флоры к нашим препаратам и излечения будет достичь сложно. Всегда нужно помнить о необходимости обследования и лечения полового партнера.
Самолечение во время беременности
Даже незначительное недомогание может быть первым симптомом довольно серьезного осложнения беременности. Поэтому обо всем, что вызывает дискомфорт, нужно рассказывать врачу. Самолечением же во время беременности заниматься опасно.
Автор статьи — зав. женской консультацией, врач-акушер-гинеколог Челохова Е.Э.



