На что указывают кашель и чихание у грудного ребенка?
Аллерген f255 — слива, IgE
Сливы как этиологический фактор пищевой аллергии относят к средней степени аллергизирующей активности (без учета индивидуальных особенностей). Чаще всего встречаются такие проявления, как заболевания пищеварительной системы (аллергический стоматит, хейлит, гастрит, колит, гастроэнтерит), кожи (атопический дерматит, крапивница, отек Квинке) и органов дыхания (аллергический ринит, астма). Часто наблюдается перекрестная аллергия к пыльце деревьев (береза, ольха, орешник), латексу. Прием в пищу слив противопоказан при аспириновой бронхиальной астме. Определение специфического иммуноглобулина Е к данному аллергену в повышенном количестве указывает на наличие сенсибилизации организма к этому аллергену.
Специфический иммуноглобулин класса Е к сливе, черносливу.
Синонимы английские
МЕ/мл (международная единица на миллилитр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Аллергия на свежую и сушеную сливу (чернослив) встречается нечасто. Но если есть аллергическая реакция на черешню, вишню, абрикос или персик — фрукты семейства розовоцветные, то вероятно, что будет негативная реакция и на сливу.
У грудных детей чернослив может вызывать аллергию в том случае, если он был введен в рацион слишком рано или если его ела кормящая мать при предрасположенности ребенка к аллергическим реакциям на этот продукт или схожие с ним. В большинстве случаев у них аллергия проявляется в форме сыпи на кожном покрове и проблемами с системой пищеварения. Также аллергия у грудного ребенка возможна после того, как употреблявшая сливу/чернослив мать кормит его грудным молоком.
Аллергические реакции могут проявляться и у взрослого человека, но их выраженность, как правило, слабее. Обычно происходят нарушения функций пищеварительной системы. К главным проявлениям аллергической реакции относятся тошнота, рвота, нарушения стула; отек слизистых оболочек, кожных покровов; аллергический насморк, чихание; кашель, спазм бронхов; приступы астмы, удушья; головные боли, головокружения; анафилаксия; отек Квинке. Нередки высыпания на коже, сопровождающиеся сильным зудом.
Причина развития отрицательной иммунной реакции, как правило, — индивидуальная особенность организма, а именно нарушения работы иммунной системы; предрасположенность к перекрестной, латексной аллергии; наследственная предрасположенность (чаще проявляется у детей). Поводом для развития иммунного ответа может стать состав плода, а также способы его обработки: основной провоцирующий фактор — белок гликопротеин, содержащийся во фрукте, — сильный пищевой аллерген, не исчезающий при термообработке, активно всасывающийся слизистыми тканями желудочно-кишечного тракта; газ этилен — сильное химическое вещество для обработки незрелых плодов для улучшения их сохранности при транспортировке и хранении (постепенно проникая внутрь мякоти, способствует выработке фермента хитиназы — также сильного аллергена). Химикаты, которыми обрабатываются фрукты для сохранности во время длительной транспортировки и хранения, также представляют большую опасность.
Определение аллерген-специфических IgE-антител является тестом на аллергическую сенсибилизацию, подтверждающим связь симптомов аллергии с реакцией гиперчувствительности немедленного типа. Результаты тестирования на специфические IgE-антитела при диагностике аллергии должны интерпретироваться в зависимости от клинической картины заболевания.
Для чего используется исследование?
- Выявление аллергии к сливе;
- определение возможных причин обострения аллергического заболевания (аллергического ринита/риноконъюнктивита, атопического дерматита, крапивницы и т.д.);
- при поиске возможных аллергенов при идиопатической анафилаксии.
Когда назначается исследование?
- При подозрении на аллергию к сливе;
- при наличии идиопатической анафилаксии в анамнезе;
- при невозможности проведения кожных проб или в дополнение к ним.
Что означают результаты?
Референсные значения: 0.00 — 0.10 МЕ/мл.
Причины повышенного результата:
- сенсибилизация к сливе.
Причины отрицательного результата:
- отсутствие сенсибилизации к данному аллергену;
- длительное ограничение или исключение контакта с аллергеном.
- Выполнение данного исследования безопасно для пациента по сравнению с кожными тестами (in vivo), так как исключает контакт пациента с аллергеном. Прием антигистаминных препаратов и возрастные особенности не влияют на качество и точность исследования.
- Суммарные иммуноглобулины E (IgE) в сыворотке
- Смесь пищевых аллергенов № 15 (IgG): апельсин, банан, яблоко, персик
- Аллерген k82 — латекс, IgE, ИФА
- Фадиатоп (ImmunoCAP)
- Фадиатоп детский (ImmunoCAP)
- Экзема
+ определение специфических иммуноглобулинов класса E к прочим аллергенам
Кто назначает исследование?
Аллерголог, гастроэнтеролог, дерматолог, педиатр, терапевт, врач общей практики.
Аллергия у детей

Особенности аллергических реакций у детей
Аллергия у ребенка – это всегда проблема для родителей, которые желают для своего малыша самого лучшего здоровья. Аллергия возникает, когда иммунная система ребенка ошибочно рассматривает обычно безвредные вещества как «вредные и опасные». Вещества, которые вызывают аллергию, называются аллергенами. Симптомы аллергии различаются в зависимости от того, на что и в каком возрасте возникает аллергия у ребенка.
Почему возникает аллергия?
При определенной патологии иммунитет ребенка чрезмерно реагирует на аллерген, вырабатывая аллергические антитела (IgE) против аллергена. Затем иммунная система выделяет гистамин и другие химические вещества, которые вызывают все неприятные симптомы аллергии.
Есть много типов аллергенов. Наиболее распространенными из них являются:
- переносимые по воздуху аллергены, включающие пылевых клещей, перхоть кошек и собак, пыльцу, плесень
- пищевые аллергены
- укусы насекомых
- другие вещества, в том числе лекарственные препараты, латекс, некоторые синтетические материалы и химические соединения
Как только иммунная система выработает иммуноглобулин IgE против аллергена, контакт с этим аллергеном может привести к аллергической реакции с симптомами, диапазон которых может простираться от легкого раздражения, до опасных для жизни состояний, таких как анафилактическая реакция.
У кого может быть аллергия?
До сих пор нет единого мнения, почему у некоторых людей возникает аллергия, а у других нет. Тенденция к развитию аллергии обычно передается через гены. Но не у всех в семье будет проявляться аллергия. Члены одной и той же семьи могут иметь аллергию на разные аллергены, а у некоторых людей может развиться аллергия на вещества, к которым нет аллергии ни у одного члена семьи. Когда у ребенка возникает аллергическая реакция на одно вещество, вполне вероятно, что у него может развиться аллергия и на другие вещества. Наряду с семейной историей, многие факторы в окружающей среде, в том числе – плохая экологическая обстановка, могут оказать влияние на развитие аллергической предрасположенности.
Как диагностируется аллергия?
Врач обычно диагностирует аллергию, как только выслушает жалобы и произведет осмотр ребенка. Определенные причины аллергии могут быть очевидны из истории ребенка например, ребенок испытывает зуд и чихание каждый раз, когда он гладит кошку. Но иногда ребенку может потребоваться сдать анализы на аллергены, чтобы определить источник проблем. Если есть подозрение на пищевую аллергию, вашему ребенку может потребоваться тест на аллергию: кожные пробы или анализ крови на специфические аллергические антитела, чтобы подтвердить, на что у них аллергия. Это делается для того, чтобы родители знали, каких продуктов нужно избегать ребенку.
- Кожная проба на аллергию проводится с помощью прокола кожи и нанесения капли аллергена. Если у ребенка будет реакция на аллерген, то в месте прокола появится покрасневшая припухлость.
- По анализам крови проводится исследование сывороточных антител на специфические IgE, чтобы определить чувствительность к определенным аллергенам. Этот тест можно проводить тем, кто прекратил принимать антигистаминные средства за пять дней.
У новорожденных и детей младшего возраста, с 1 до 3 лет, некоторые пищевые аллергии не вызваны антителами IgE. Эти пищевые аллергии известны как «не-IgE-опосредованные пищевые аллергии». Эти виды аллергии могут занять много времени и сил для их диагностики, которой должен заниматься опытный иммунолог-аллерголог.
Как проявляется аллергия?
Симптомы аллергии различаются в зависимости от того, на что развивается аллергия у ребенка. Передающиеся по воздуху аллергены, такие как пыльца, обычно вызывают «сенную лихорадку» (аллергический ринит). У детей с «сенной лихорадкой» могут быть сезонные симптомы с насморком, зудом в носу или глазах и чиханием во время сезона цветения растений. Дети, страдающие аллергией на пылевых клещей, могут иметь круглогодичную «сенную лихорадку» с насморком или заложенным носом, чиханием, часто усиливающимся в постели. Передающиеся по воздуху аллергены также могут способствовать развитию симптомов астмы и экземы.
У детей с пищевой аллергией чаще всего проявляются симптомы аллергии при употреблении пищи, на которую у них развилась гиперреакция иммунной системы. Симптомы пищевой аллергии могут включать кожные высыпания (такие как крапивница), отек лица, губ и глаз, а также боли в животе, рвоту и диарея. У некоторых детей может быть тяжелая реакция с проблемами с дыханием (например, кашель и хрипы) или коллапс. Это называется анафилаксией и может быть опасным для жизни.
Если у ребенка аллергия на пищу, прикосновение к этой пище вряд ли вызовет серьезную аллергическую реакцию. Некоторые кожные высыпания могут появиться на той части кожи, к которой произошло соприкосновение. Нахождение в одной комнате с едой также вряд ли вызовет реакцию. Но приготовление пищи и пары из некоторых продуктов, таких как яйца или рыба, могут вызвать реакцию у некоторых особенно чувствительных людей.
Аллергические реакции: как быстро они происходят?
Немедленная аллергическая реакция обычно происходит в течение нескольких минут или до 1-2 часов после того, как ваш ребенок вступает в контакт с аллергеном.
Замедленная аллергическая реакция обычно происходит в период между 2-4 часами и до 24-48 часами после контакта с аллергеном.
Симптомы легких или умеренных аллергических реакций
Если у ребенка аллергическая реакция протекает в легкой или средней форме тяжести, ее симптомы могут включать следующие признаки:
- сыпь, крапивница
- отек лица, глаз или губ
- покалывание или зуд
- ухудшение симптомов экземы, сенной лихорадки или астмы
- понос, рвота, спазмы и боль в животе.
Обратите внимание, если проблемы с пищеварительной системой у ребенка возникли после укуса насекомого, это означает, что у него сильная аллергическая реакция.
Пневмония

Воспаление лёгких или пневмония – вирусное заболевание, которое поражает лёгочную ткань и препятствует нормальному кислородному обмену между воздухом и кровью. Воспалительные выделения, которые попадают в альвеолы, не позволяют организму получать достаточный объем кислорода. А если заболевание захватывает большую часть легких, развивается острая дыхательная недостаточность.
Пневмонии подвержены люди со слабой иммунной системой, дети и пожилые люди. Ежегодно только в России от заболевания страдают 1,5 млн человек и 30% из них составляют дети младшего возраста и люди старше 70 лет.
Но пневмонию можно и нужно лечить! И делать это рекомендуется с помощью комплексного подхода. Лечение любого заболевания начинается с правильной постановки диагноза. Поэтому при первых признаках развития патологии обращайтесь за консультацией специалиста.
Какие первые симптомы пневмонии, как правильно и комплексно подходить к лечению и что требуется для диагностики заболевания, мы расскажем в этой статье.
Причины развития пневмонии
Пневмония развивается, когда в легкие попадают бактерии и вирусы, а также инородные агенты, которые поражают часть или всю легочную ткань. Возбудители патологии попадают в организм человека респираторным путем, редко – через кровь.
Почему заболевание быстро развивается в теле человека с пониженным иммунитетом? В нашем организме постоянно присутствуют бактерии, но защитные механизмы не дают им размножаться, вызывая патологию. Но если иммунная система ослаблена, вредная микрофлора увеличивает популяцию, что приводит к появлению воспалительного процесса.
Также часто развивается вирусная пневмония на фоне распространения простудных заболеваний верхних дыхательных путей (бронхита, трахеита). Также причиной воспаления легких может стать переохлаждение организма, стресс, переутомление, злоупотребление курением. Риск развития заболевания повышается у людей с хроническими заболеваниями и ожирением.

Признаки пневмонии у взрослого
При появлении заболевания у человека повышается температура тела, которая может достигать 38°, присутствует общая слабость во всем организме, болит голова, пациенту хочется лечь и расслабиться. Через несколько дней появляется сильный приступообразный кашель, появляется мокрота.
Боль в грудной клетке, особенно в очаге воспаления, а также появление одышки говорят о серьезности ситуации и явно указывают на воспаление лёгких.
Здесь указаны общие признаки, однако характер и время их проявления может отличаться в зависимости от вида пневмонии. При вирусной пневмонии первые симптомы появляются стремительно и больной чувствует резкое ухудшение самочувствия. С самого начала болезни наблюдается боль в мышцах, высокая температура тела, сильная головная боль, мучительный сухой кашель.
Бактериальная пневмония напротив развивается постепенно. Болезнь начинается только через 2 недели после появления первых признаков. После этого наступает резкое облегчение, улучшение общего состояния больного, потом снова резко поднимается температура, возникает головная боль, усиливается кашель, появляется гнойная мокрота.
Одним из серьезных видов заболевания является атипичная двусторонняя пневмония, которая обширно поражает лёгочную ткань и развивает дыхательную недостаточность. По своим симптомам двусторонняя пневмония напоминает простудную вирусную инфекцию, а в лёгких еще не слышны характерные хрипы. Многие начинают лечиться самостоятельно, что усугубляет состояние.
Поначалу заболевший думает, что его состояние улучшилось, симптомы патологии начинают уходить. Но потом кашель усугубляется и начинается вторая волна заболевания.
Симптоматика у пожилых людей может немного отличаться. В первую очередь появляется сухой кашель, одышка во время небольших физических нагрузок на тело или даже в состоянии покоя. Часто заболевание протекает без повышения температуры у людей зрелого возраста.

Признаки пневмонии у ребенка
Часто пневмония у детей появляется как осложнение какой-либо вирусной инфекции (ОРВИ, грипп и т. д.).
- Кашель, который усиливается со временем;
- Если самочувствие малыша улучшилось, а затем снова стало плохо, это может говорить о присутствии осложнений;
- Каждый глубокий вздох приводит к сильному приступу кашля;
- Появляется сильная бледность кожных покровов на фоне развития перечисленных симптомов;
- Появление одышки.
Заразна ли пневмония?
Воспалительный процесс в легочной системе чаще всего появляется по причине размножения вируса и как осложнение перенесенного гриппа или ОРВИ. Самой пневмонией в таких случаях заболеть невозможно, но легко подхватить заболевание, которое стало первопричиной. То есть пневмония сама по себе не заразна, а развитие воспаления в лёгких – самостоятельное осложнение, которое возникло на фоне ослабленного иммунитета и неправильного самолечения.
Как передается пневмония?
Заболевание может передаваться разными способами, среди которых:
- Воздушно-капельный способ. Во время заболевания на слизистой оболочке рта и носа образуются капли, которые распространяются по воздуху во время чихания и кашля. Заразиться воздушно-капельным путем можно в любом общественном месте: больнице, магазине, общественном транспорте. Патогенный возбудитель распространяется по воздуху вместе с частичками слизи, мокроты, слюны.
- Контактный. Также инфекция передается во время соприкосновений – рукопожатия, объятия, поцелуя. Люди подвергаются инфекции, когда прикасаются к загрязненным предметам или во время того, когда трогают грязными руками рот, глаза, нос.
- Бытовой. Инфекция может передаваться через полотенца, посуду и постельное белье общего пользования. Поэтому больного нужно снабдить личными предметами гигиены, и по мере возможности чаще их менять и стирать.
Однако обрабатывать предметы личной гигиены нужно очень тщательно. Доказано, что вирусный микроорганизм способен выживать до 4 часов на любой поверхности. Болезнетворным бактериям нестрашен мороз, даже хлоркой его можно уничтожить лишь спустя пять минут после непосредственной обработки.
Пневмония и бронхит: в чем различие?
Оба заболевания оказывают влияние на дыхательную систему человека, а значит имеют схожие симптомы. Зачастую две патологии бывает сложно отличить друг от друга.
| Пневмония | Бронхит |
| В большинстве случаев сопровождается резким повышением температуры до 38-39° и лихорадочным состоянием. Наблюдается незначительное повышение температуры. | Сопровождается сильным сухим кашлем. В некоторых случаях может появиться мокрота зеленоватого цвета или с прожилками крови. Влажный кашель, мокрота имеет светлый оттенок. |
| При прослушивании грудной клетки слышны «влажные» хрипы. | При прослушивании грудной клетки слышны «сухие» хрипы. |

Как происходит диагностика пневмонии?
Если заболеванием страдает ребенок, нужно обратиться за осмотром педиатра. Если взрослый – запишитесь на прием к терапевту, который направит вас при необходимости к узкопрофильному специалисту. Врач проведет внешний осмотр, соберет анамнез, изучит историю болезни и узнает о проявляющихся симптомах заболевания.
Вас направят на сдачу лабораторных анализов:
- Общий анализ крови;
- Общий анализ мочи;
- Анализ мокроты — проводится для определения воспалительного процесса в организме, а также возбудителя пневмонии и его чувствительности к антибиотикам.
Из диагностических методов исследования вам назначат:
- Рентгенографию грудной клетки – на снимках появляются затемнения в местах поражения тканей;
- Компьютерную томографию и магнитно-резонансную томографию – используют в качестве дополнительных мер, когда другие методы не позволяют поставить точный диагноз.
Способы лечение пневмонии
Если пневмония имеет бактериальную природу, назначают прием антибиотиков. Их эффективность можно оценить через 48-72 часа. Если температура спадает, кашель становится реже, а пациент начинает чувствовать себя лучше, прием продолжается. Прерывать курс лекарств нельзя, и важно принимать их правильно по предписанию врача. Если антибиотики не помогают, назначают другое лечение или меняют на препарат из другой группы.
При вирусной пневмонии антибиотики не эффективны, поэтому назначают противовирусные препараты. В качестве вспомогательных веществ могут быть назначены витамины и иммуномодуляторы.
Как только температура тела больного вернулась к норме, можно назначать физиотерапию. Она позволяет вывести мокроту из лёгких. Для этого нередко принимают и фитопрепараты, например, корень солодки или комплексные грудные сборы.
Вместе с медикаментозным лечением больным необходим постельный режим, питание с содержанием белка и витаминов, обильное теплое питье. Для лучшего эффекта рекомендуются терапевтические методы – электрофорез, ингаляции, массаж, магнитотерапия и т.д.
Прививка от пневмонии как профилактика
Прививаться от пневмококковой инфекции стоит в тех случаях, когда:
- Происходят частые вспышки заболеваний;
- Посещение зон общественного пользования;
- Работа в бактериологической лаборатории;
- Частые пневмонии, ОРВИ и грипп, от которых страдает пациент.
Существует несколько препаратов, которые вводятся внутривенно от защиты от заболевания. Все они отличаются по своему составу, стоимости и широтой спектра действия.
Во взрослом возрасте прививка ставится единоразово, стойкая иммунная реакция на возбудителя вырабатывается через 2-3 недели. Но при этом специалисты рекомендуют прививаться раз в 5 лет.
Диагностикой и лечением пневмонии занимаются специалисты клиники «Медюнион». Записаться на прием к специалисту вы можете одним из удобных для вас способов:
Повышение температуры тела и сухой кашель: симптомы и правила защиты от коронавируса

Вирус передается при кашле и через предметы обихода
Министерство здравоохранения России напоминает, что коронавирус SARS-CoV-2 появился в 2019 году, первоначальный источник инфекции не установлен. Первые случаи заболевания могли быть связаны с посещением рынка морепродуктов в городе Ухань (провинция Хубэй, КНР).
В настоящее время основным источником инфекции является больной человек или тот, кто находится в инкубационном периоде заболевания.
В Минздраве отмечают, что новый вирус может передаваться воздушно-капельным путем (при кашле, чихании, разговоре), воздушно-пылевым, а также при контакте. Факторами передачи могут стать воздух, пищевые продукты и предметы обихода.
В частности, по информации Всемирной организации здравоохранения, коронавирус может быть активен на бумаге в течение трех-четырех дней, а на пластике — до девяти дней. Заразиться также можно прикоснувшись к любой твердой поверхности или предмету, если там есть вирусы (стол, деревянная ручка, телефон, игрушки, перила). Кроме того, вирус может передаваться через рукопожатия, поцелуи и объятия.
Как определяют коронавирусную инфекцию
Высокая температура тела, озноб, головная боль, слабость, заложенность носа, кашель и затрудненное дыхание – это первые признаки болезни. Если к этим симптомам добавляется информация о том, что в течение предыдущих двух недель человек посещал страны со вспышками коронавирусной инфекции, такие как КНР, Италия, Южная Корея, Иран, то специалисты могут предположить наличие инфекции и у пациента.
Если за пределы России человек не выезжал, но в те же две недели общался с людьми, которые находятся под наблюдением, или с теми, у кого лабораторно подтвержден диагноз COVID-19, то и в этом случае специалист предположит наличие коронавируса.
Одним из более тяжелых проявлений болезни могут стать тяжелая форма пневмонии, в том числе с острой дыхательной недостаточностью, острый респираторный дистресс-синдром, сепсис, а также септический шок
Диагноз же подтвердит или опровергнет результат лабораторного исследования на наличие вируса.
Госпитализация зависит от степени тяжести состояния пациента
Для определения диагноза проводится компьютерная томография легких (при отсутствии возможности – обзорная рентгенография органов грудной клетки), а также делается ЭКГ.
Кроме того, для выявления болезни и вынесения диагноза необходимо пройти лабораторную диагностику – сдать общий анализ крови, биохимический анализ крови, исследование уровня С-реактивного белка, сделать пульсоксиметрию. Также пациентам с острой дыхательной недостаточностью проводят исследование газов артериальной крови и коагулограмму.
При подозрении на COVID-19 пациента госпитализируют в инфекционную больницу или специальное отделение независимо от тяжести состояния больного. Если подозрения на наличие вируса не подтвердились, то решение о госпитализации зависит от степени тяжести состояния пациента.
Для профилактики коронавирусной инфекции необходимо соблюдать правил личной гигиены, а также использовать одноразовые медицинские маски
Как сообщают в Минздраве РФ, чтобы избежать заражения, необходимо проводить следующие меры профилактики: соблюдать правила личной гигиены, использовать одноразовые медицинские маски, проводить дезинфекционные мероприятия, а также своевременно обращаться в медицинские организации при появлении симптомов.
В качестве профилактики COVID-19 дезинфекции подлежат все поверхности в помещениях и предметы обстановки
Для проведения дезинфекции используют специальные средства на основе хлорактивных и кислородактивных соединений.
Дезинфекции подлежат все поверхности в помещениях, предметы обстановки, дверные ручки, подоконники, спинки кровати и др.
Отмечается, что согласно правилам обработки столовую посуду, белье больного и предметы ухода обрабатывают, погружая в растворы дезинфицирующих средств.
Клинические симптомы коронавируса: повышение температуры тела, сухой кашель, одышка
По информации Минздрава РТ, в 90% случаев у больных коронавирусной инфекцией повышается температура тела, в 80% появляется кашель – сухой или с небольшим количеством мокроты, в 55% случаев – одышка (наиболее тяжелая одышка развивается к 6–8 дню от момента заражения), у 44% заболевших появляются боли в мышцах и утомляемость, 20% ощущают заложенность в груди.
Выписывать пациентов с лабораторно подтвержденным диагнозом COVID-19 разрешается при отсутствии клинических проявлений болезни и получении двукратного отрицательного результата лабораторного исследования.
Боль в ухе
Боль в ухе может являться симптомом заболевания наружного и среднего уха (первичная оталгия) или патологических процессов, развивающихся за пределами уха (вторичная оталгия, иррадиация боли).
Патомеханизм и причины
1) воспалительные или травматические изменения наружного уха (богатая чувствительная иннервация надкостницы наружного слухового канала и кожи);
2) болезни среднего уха — увеличение (напр., в результате накопления экссудата при остром воспалении среднего уха [ОВСУ]) или значительное уменьшение (напр., нарушение функции слуховой трубы) давления в барабанной полости;
3) иррадиация боли — в результате общей иннервации уха с иными структурами головы и шеи при помощи чувствительных волокон черепных (V, VII, IX, X) или шейных C 2 и C 3 нервов.
Заболевания внутреннего уха, как правило, не вызывают боли.
2. Причины боли в ухе
а) диффузный наружный отит — бактериальный (чаще всего [т. н. ухо пловца]) или грибковый, перихондральное воспаление;
б) фурункул наружного слухового прохода;
в) рожистое воспаление ушной раковины;
г) опоясывающий лишай уха (синдром Рамсея Ханта);
д) экзема (аллергическая, контактная);
е) механическая травма, термическая (отморожение, ожог);
ж) инородное тело или серная пробка;
з) опухоли, эозинофильная гранулема, гранулематоз с васкулитом (гранулематоз Вегенера);
a) воспаление — ОВСУ, обострение хронического воспаления, острый буллезно-геморрагический мирингит;
б) воспаление сосцевидного отростка;
в) опухоль, локализированная в барабанной полости, сдавливающая или инфильтрирующая слуховую трубу;
г) нарушение функции слуховой трубы — воспаление, опухоль, гранулематоз с васкулитом (гранулематоз Вегенера);
д) травма (повреждения и перфорация барабанной перепонки) — непосредственная механическая барабанной перепонки или головы, баротравма (напр. во время полета на самолете, ныряния, взрыва), акустическая (напр., рок-концерт, дискотека);
3) иррадиирующая боль (вторичная оталгия):
a) болезни зубов (наиболее частая причина иррадиирующей боли уха) — пульпит, воспаление пародонтальных карманов, травмы, вросший ІІІ моляр;
б) воспаление или травма височно-нижнечелюстного сустава;
в) воспаление или дегенеративные изменения в шейном отделе позвоночника;
г) невралгия — тройничного нерва, шейных нервов;
д) воспаление прилегающих к уху структур — околоушной железы, носа, горла, придаточных пазух носа, височной артерии;
е) воспаление отдаленных структур — горла и миндалин, лимфатических узлов шеи, щитовидной железы, инфильтрация или паратонзиллярный абсцесс;
ж) злокачественные опухоли дна полости рта, нижнего отдела глотки, миндалин, гортани;
з) афты, острое воспаление слизистой оболочки рта и языка;
и) болезни пищевода — воспаление, гастроэзофагеальная рефлюксная болезнь, грыжа пищеводного отверстия диафрагмы, инородное тело;
й) болезни гортани — острое воспаление, травма, воспаление перстнечерпаловидного сустава, рак;
к) болезни сердечно-сосудистой системы — инфаркт миокарда, аневризма грудного отдела аорты;
л) иное — кривошея, опухоли и травмы головы и шеи, воспаление лицевого нерва (паралич Белла).
Редко изолирований симптом — данные анамнеза и объективного исследования (скрупулезное обследование органов головы и шеи) помогает определить причину:
1) скорость развития:
a) внезапно — острые болезни, наиболее часто ОВСУ или травма, инородное тело;
б) постепенно — болезни с меньшей динамикой развития (напр., воспаление наружного слухового прохода, серная пробка, рак нижнего отдела глотки или гортани);
2) интенсивность и характер:
a) сильная, с постоянной интенсивностью или нарастающая, иногда пульсирующая — чаще всего ОВСУ, травма, фурункул наружного слухового прохода;
б) тупая, меньшей интенсивности — диффузное воспаление наружного слухового прохода, серная пробка, инородное тело, хроническое воспаление среднего уха (во время обострения), дисфункция слуховой трубы, иногда экссудативный средний отит (ЭСО);
в) короткая острая или колющая, пронзительная, появляющаяся периодически — невралгия;
г) зуд или раздражение — диффузное воспаление наружного слухового прохода, экзема кожи наружного уха, серная пробка или инородное тело;
д) прерывистая, периодическая — иррадиирующая боль;
a) острая (несколько дней) — острое воспаление уха или травма; в случае баротравмы, акустической или механической травмы барабанной перепонки, острая боль возникает сразу после травмы и проходит спонтанно в течение 1–2 ч, при ОВСУ нарастает вплоть до перфорации барабанной перепонки или выполнения дренажа;
б) хроническая — напр., хроническое воспаление наружного слухового прохода, инородное тело или серная пробка, опухоли уха, некоторые виды иррадиирующей боли;
a) поверхностная — ушная раковина, слуховое отверстие и внешний слуховой проход;
б) глубокая — среднее ухо;
5) изменение интенсивности боли во время определенных видов деятельности и позиции :
a) усиливается в лежачем положении или во время глотания — ОВСУ;
б) усиливается во время оттягивания и сгибания ушной раковины, особенно при сжатии или сгибании мочки уха — воспаление или фурункул наружного слухового прохода, рожа, воспаление надхрящницы;
в) усиливается при жевании, кусании — воспаление или фурункул наружного слухового прохода, патологические изменения в височно-нижнечелюстном суставе;
6) характерный анамнез и объективное исследование:
a) лихорадка — предполагает инфекцию;
б) симптомы инфекционного воспаления верхних дыхательных путей, ринит — предполагают ОВСУ;
в) рвота — ОВСУ или хроническое воспаление уха и его осложнения;
г) чувство заложенности уха — нарушение функции слуховой трубы, ОВСУ, ЭСО, серная пробка или инородное тело в наружном слуховом проходе; нарушение функции слуховой трубы (исчезновение этого симптома или его уменьшение после пробы Вальсальвы);
д) потеря слуха — болезни среднего уха (ОВСУ, ЭСО, хроническое воспаление уха, травма), серная пробка или инородное тело в наружном слуховом проходе;
е) шум, звон в ушах, головокружение — первичная оталгия;
ж) кашель или чихание — ОВСУ, инородное тело в наружном слуховом проходе (рефлекторный кашель);
з) анамнез , указывающий на рецидивирующее воспаление среднего уха — экссудативный или хронический средний отит;
и) выделение гнойного секрета из наружного слухового прохода — воспаление уха (если выделение связано со значительным уменьшением интенсивности боли или ее исчезновением — предполагает ОВСУ с перфорацией барабанной перепонки или разрывом и вскрытием фурункула; если боль сохраняется или усиливается, несмотря на выделения из уха — это указывает на диффузное воспаление наружного слухового прохода; хронические или рецидивирующие выделения с резким неприятным запахом, без боли — предполагают хроническое воспаление среднего уха [боль свидетельствует об обострении воспалительного процесса]);
й) выделение крови из слухового прохода — травма (барабанной перепонки или костей основания черепа)
к) изменения кожи ушной раковины или в ее зоне: эритема — воспаление наружного уха, рожа, воспаление надхрящницы или хряща, воспаление сосцевидного отростка, ожог или механическая травма; отек — воспаление наружного уха, рожа, воспаление надхрящницы или хряща, воспаление или поднадкостничный абсцесс сосцевидного отростка, ожог или механическая травма, воспаление околоушной железы, лимфатических узлов; покрасневший узелок с инфильтрацией у основания — фурункул; везикулярная сыпь — опоясывающий лишай, герпес; раны, кровоизлияния и синяки, петехии — механическая травма; несимметрично отстающая ушная раковина — воспаление сосцевидного отростка.
При любой боли в ухе необходимо отоскопическое исследование , что имеет ключевое значение для диагностики причины первичной оталгии →рис. 1.6-1. Когда не удается ее установить, обязательным является исключение заболеваний, угрожающих тяжелыми осложнениями (обычно с большой вероятностью это возможно на основании анамнеза и объективного обследования): злокачественное (некротическое) воспаление наружного уха (особенно при сахарном диабете, иммунодефиците, у больных в пожилом возрасте); холестеатома; инфаркт миокарда, воспаление височной артерии; злокачественная опухоль.
Лечение пациента с болью в ухе неясной причины (при отоскопии без изменений):
1) у людей в возрасте ≤40 лет → рассмотрите сначала симптоматическое лечение, дальнейшая диагностика в случае сохранения симптомов;
2) у людей в возрасте >50 лет → проверьте СОЭ при подозрении на воспаление височной артерии;
3) у людей в возрасте >50 лет или с симптомами, или факторами риска развития опухоли (табакокурение, чрезмерное потребление алкоголя, дисфагия, потеря массы тела, хроническая охриплость, воздействие ионизирующей радиации) → направьте к отоларингологу с целью выполнения эндоскопии носа и гортани.
Аллергологические исследования
(анализы на аллергопробы)
Аллергологическая диагностика. Под аллергией чаще всего понимаются состояния и заболевания, в основе которых лежит чрезмерная реакция иммунной системы ребенка на контакт с определенными веществами, чаще всего – белками, которые могут быть как экзогенными (извне организма), так и эндогенными (происходить из собственного организма). Во втором случае такие состояния уже не относятся в чистом виде к аллергическим, специалисты называют ихаутоиммунными заболеваниями, возникающими при изменении некоторых белковых структур собственного организма под действием различных повреждающих факторов. О таких болезнях мы расскажем в отдельном разделе. При развитии аллергического процесса иммунная система ребенка предварительно «знакомится» с веществом – аллергеном и, в силу ряда нарушений или ошибок в работе защитной иммунной системы, «запоминает» его как «опасный» – происходит так называемая сенсибилизация. При повторном контакте с таким веществом-аллергеном организм ребенка чрезмерно активно реагирует на него: быстро проявляются известные симптомы аллергии: отеки и покраснения в местах контакта, резь в глазах, слезотечение, насморк, чихание, крапивница, кашель, отек лица и другие. Аллергия достаточно часто встречаются у младенцев и малышей постарше: связанные с аллергией расстройства относятся к числу ведущих диагнозов хронических заболеваний у детей. По данным статистики у 4-6% детей проявляется пищевая аллергия, а у 15-25% – аллергический ринит (сенная лихорадка). Аллергия может серьезно ухудшить качество жизни ребенка из-за ограничений в диете, свободе передвижения, отдыха на природе, общения с животными. Также аллергические заболевания приводят к пропуску школы, а во взрослом возрасте – к трудопотерям. Кроме того, развитие аллергии может способствовать предшествовать развитию хронических аутоиммунных заболеваний. Также родителям необходимо знать об опасном осложнении аллергии – анафилактическом шоке, возникающем при воздействии сильных аллергенов (чаще при введении лекарств, укусе ядовитых насекомых и животных). В этом случае быстро развивается отек верхних дыхательных путей и происходит падение артериального давления, что потребует оказания неотложной медицинской помощ. Если у Вашего ребенка проявляются симптомы, которые могут быть связаны с аллергией, то необходимо как можно быстрее обратиться к детскому аллергологу, который может выбрать подходящий метод или комбинацию методов для постановки диагноза, выявит причину аллергии и подобрать лечение для скорейшего улучшения состояния здоровья и качества жизни Вашего ребенка.
В каких случаях можно подозревать аллергическое заболевание у ребенка?
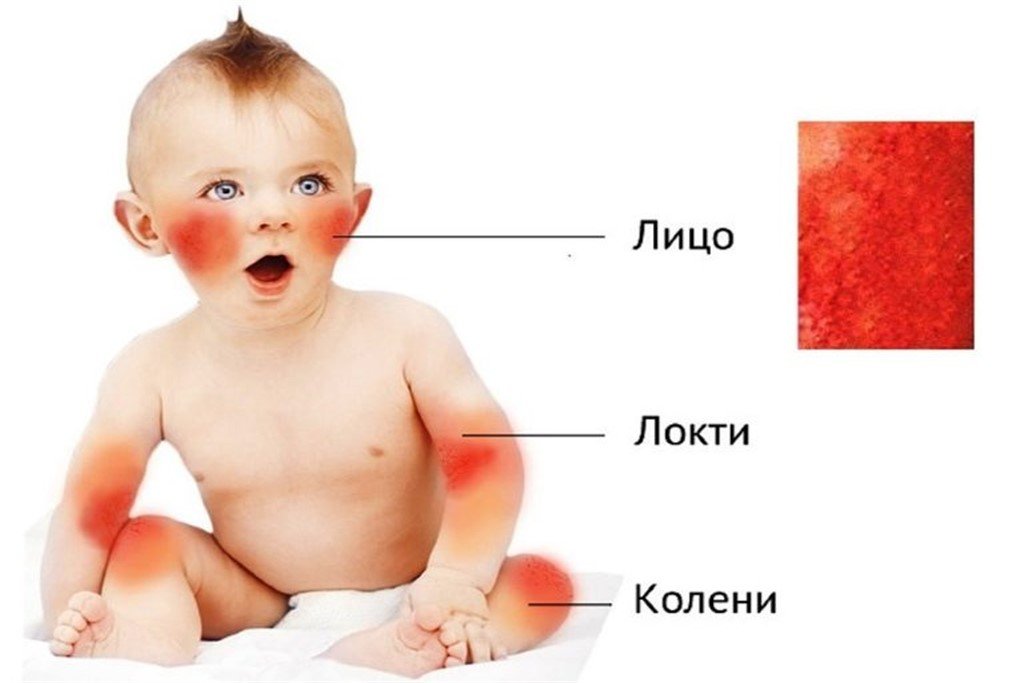
У детей встречается целый ряд симптомов, которые могут указывать на возможное аллергическое заболевание:
- воспаленные или раздраженные носовые ходы;
- простуды, которые продолжаются более недели и происходят примерно в одно и то же время каждый год;
- кашель и хрипы, особенно ночью;
- приступы удушья, одышка, тяжелое дыхание;
- сильные реакции на определенные продукты, укусы насекомых или лекарства;
- кожная сыпь (экзема или контактный дерматит);
- зуд кожи, появление расчесов.
Что включает в себя аллергологическая диагностика?
Основная цель диагностики при аллергических заболеваниях – выявить определенные вещества-аллергены, контакт с которыми вызывает у ребенка аллергию. Врачом-аллергологом проводится аллерген-специфическая диагностика, включающая сбор информации о вероятном аллергене (врач помогает вспомнить, в каких ситуациях или при контакте с чем именно возникает аллергия)При пищевой аллергии врач может назначить специальную диету-исключение, при которой родители будут шаг за шагом исключать из рациона ребенка определенные продукты и вести дневник, записывая особенности состояния ребенка на каждом этапе этой диагностической диеты.При возрасте ребенка менее 6 месяцев, в случаях, когда источник аллергии выявить затруднительно, или ребенок не может прекратить прием лекарств, которые могут «замаскировать» результат кожных проб, проводятся иммунологические аллергологические исследования венозной крови- тест (RAST) или ал крови, такие как радиоаллергерсорбентный лергочип I mmunoCAP.,определение содержаниея Jg E методом хемолюминисцентного анализа и ферментноиммунологический анализ на нитроциллюлозной мембране. Хотя такие тесты могут быть менее информативны, чем кожные пробы, но их проведение абсолютно безопасно даже для самых чувствительных маленьких пациентов, так как они исключают контакт ребенка с аллергеном. Необходимо рассказать аллергологу обо всех лекарствах, которые принимает ребенок. Возможно, врач порекомендует отменить глюкокортикоиды и/или антигистаминных лекарственных средств внутрь за 3-14 дней доисследования. Ингаляционные спиреи, применяемы при астме исследованию не помешают. Также соблюдается гипоаллергенная диета (если она была назначена). Голодать перед исследованием нельзя – иначе его результат может быть ложноотрицательным.
Что делать, если у ребенка будет выявлена аллергия?
Если будет обнаружена аллергия, детский аллерголог выберет наиболее подходящую терапию, которая как правило, включает:
- рекомендации по избеганию аллергенов (диета, коррекция образа жизни)
- прием антиаллергенных лекарственных средств
- проведение специфической десенсибилизации организма (терапия с использованием постепенно увеличивающейся дозы аллергена, для того, чтобы организм «привык» к его присутствию, и перестал на него реагировать.
Чем раньше будет выявлена аллергия и установлены ее причины, тем эффективнее будет лечение, и тем раньше ребенок сможет вернуться к образу жизни без вынужденных ограничений.
Аллергологические исследования является информативным диагностическим методом для выявления источника аллергии и являются основной для назначения своевременного эффективного лечения Вашего ребенка.На дому выполняется забор крови Получить дополнительную информацию об аллергологических исследованиях и записаться на диагностику в медицинском центре «ЧудоДети» можно по телефону +7 (812) 331-24-22.