Причины и лечение крапивницы у новорожденного грудничка
Крапивница у детей



Крапивница или уртикария – это проблема, при которой на коже появляются красные, зудящие и опухшие участки. Она может развиваться как аллергическая реакция на определенные продукты или лекарства. Хотя иногда причина может быть неизвестна. Волдыри и высыпания могут различаться по размеру от 2 — 3 мм до нескольких сантиметров в диаметре. Крапивница может появиться по всему телу или только на одной части тела.
Крапивница – это красные выпуклые шишки или волдыри на коже. Это обычная кожная реакция на разные виды аллергенов (вещества, вызывающего аллергию). Пятна могут появляться на любом участке тела и выглядеть как крошечные пятна, разлитая краснота или большие соединенные между собой шишки. Отдельные волдыри могут держаться от нескольких часов до недели (иногда дольше), и новые могут заменить собой те, которые исчезают. Крапивница, которая сохраняется в течение 6 недель или меньше, называется острой крапивницей. Те формы, которые продолжаются более 6 недель, являются хроническими крапивницами.
Что такое крапивница
Причины крапивницы у детей
Хотя считается, что чаще всего крапивницу провоцирует аллергическая реакция, помимо нее также актуальны и другие факторы:
- экстремальные температуры;
- стресс;
- инфекции;
- некоторые болезни.
В отдельных случаях у ребенка бывает крапивница и ангионевротический отек – состояние, которое вызывает отек вокруг глаз, губ, рук, ног или горла. Очень редко крапивница и ангионевротический отек связаны с аллергической реакцией, затрагивающей все тело, или анафилактическим шоком. Красные волдыри от крапивницы возникают, когда тучные клетки в кровотоке выделяют химический гистамин, который вызывает протекание крошечных кровеносных сосудов под кожей. Жидкость скапливается внутри кожи, образуя пятна и большие волдыри. Это может произойти по ряду причин. Но во многих случаях причина так и не обнаруживается.
Чаще всего крапивница связана с аллергической реакцией, которая может вызвать высыпание на коже в течение нескольких минут. Общие причины аллергии включают:
- продукты, особенно моллюски, арахис и орехи, молоко и фрукты;
- лекарства (антибиотики) и уколы от аллергии;
- домашние животные и дикие животные;
- цветочная пыльца;
- укусы и яды, слюна насекомых.
Иногда появление крапивницы не имеет ничего общего с аллергией. Другие причины включают:
- инфекции, в том числе вирусы;
- упражнения;
- беспокойство или стресс;
- воздействие солнца;
- воздействие холода, например, холодной воды или снега;
- контакт с химическими веществами;
- расчесывание (дерматография);
- сильное давление на кожу, например, из-за слишком долгого сидения или ношения тяжелого рюкзака на плече.
Крапивница, вызванная физическими причинами (такими как давление, холод или пребывание на солнце), называется физической крапивницей. Трудно понять, что вызывает хроническую крапивницу, хотя иногда она связана с заболеванием иммунной системы, например волчанкой. В других случаях лекарства, еда, насекомые, или инфекция могут вызвать очередную вспышку. Однако часто врачи не знают, что вызывает хроническую крапивницу.
Аллергия у детей

Особенности аллергических реакций у детей
Аллергия у ребенка – это всегда проблема для родителей, которые желают для своего малыша самого лучшего здоровья. Аллергия возникает, когда иммунная система ребенка ошибочно рассматривает обычно безвредные вещества как «вредные и опасные». Вещества, которые вызывают аллергию, называются аллергенами. Симптомы аллергии различаются в зависимости от того, на что и в каком возрасте возникает аллергия у ребенка.
Почему возникает аллергия?
При определенной патологии иммунитет ребенка чрезмерно реагирует на аллерген, вырабатывая аллергические антитела (IgE) против аллергена. Затем иммунная система выделяет гистамин и другие химические вещества, которые вызывают все неприятные симптомы аллергии.
Есть много типов аллергенов. Наиболее распространенными из них являются:
- переносимые по воздуху аллергены, включающие пылевых клещей, перхоть кошек и собак, пыльцу, плесень
- пищевые аллергены
- укусы насекомых
- другие вещества, в том числе лекарственные препараты, латекс, некоторые синтетические материалы и химические соединения
Как только иммунная система выработает иммуноглобулин IgE против аллергена, контакт с этим аллергеном может привести к аллергической реакции с симптомами, диапазон которых может простираться от легкого раздражения, до опасных для жизни состояний, таких как анафилактическая реакция.
У кого может быть аллергия?
До сих пор нет единого мнения, почему у некоторых людей возникает аллергия, а у других нет. Тенденция к развитию аллергии обычно передается через гены. Но не у всех в семье будет проявляться аллергия. Члены одной и той же семьи могут иметь аллергию на разные аллергены, а у некоторых людей может развиться аллергия на вещества, к которым нет аллергии ни у одного члена семьи. Когда у ребенка возникает аллергическая реакция на одно вещество, вполне вероятно, что у него может развиться аллергия и на другие вещества. Наряду с семейной историей, многие факторы в окружающей среде, в том числе – плохая экологическая обстановка, могут оказать влияние на развитие аллергической предрасположенности.
Как диагностируется аллергия?
Врач обычно диагностирует аллергию, как только выслушает жалобы и произведет осмотр ребенка. Определенные причины аллергии могут быть очевидны из истории ребенка например, ребенок испытывает зуд и чихание каждый раз, когда он гладит кошку. Но иногда ребенку может потребоваться сдать анализы на аллергены, чтобы определить источник проблем. Если есть подозрение на пищевую аллергию, вашему ребенку может потребоваться тест на аллергию: кожные пробы или анализ крови на специфические аллергические антитела, чтобы подтвердить, на что у них аллергия. Это делается для того, чтобы родители знали, каких продуктов нужно избегать ребенку.
- Кожная проба на аллергию проводится с помощью прокола кожи и нанесения капли аллергена. Если у ребенка будет реакция на аллерген, то в месте прокола появится покрасневшая припухлость.
- По анализам крови проводится исследование сывороточных антител на специфические IgE, чтобы определить чувствительность к определенным аллергенам. Этот тест можно проводить тем, кто прекратил принимать антигистаминные средства за пять дней.
У новорожденных и детей младшего возраста, с 1 до 3 лет, некоторые пищевые аллергии не вызваны антителами IgE. Эти пищевые аллергии известны как «не-IgE-опосредованные пищевые аллергии». Эти виды аллергии могут занять много времени и сил для их диагностики, которой должен заниматься опытный иммунолог-аллерголог.
Как проявляется аллергия?
Симптомы аллергии различаются в зависимости от того, на что развивается аллергия у ребенка. Передающиеся по воздуху аллергены, такие как пыльца, обычно вызывают «сенную лихорадку» (аллергический ринит). У детей с «сенной лихорадкой» могут быть сезонные симптомы с насморком, зудом в носу или глазах и чиханием во время сезона цветения растений. Дети, страдающие аллергией на пылевых клещей, могут иметь круглогодичную «сенную лихорадку» с насморком или заложенным носом, чиханием, часто усиливающимся в постели. Передающиеся по воздуху аллергены также могут способствовать развитию симптомов астмы и экземы.
У детей с пищевой аллергией чаще всего проявляются симптомы аллергии при употреблении пищи, на которую у них развилась гиперреакция иммунной системы. Симптомы пищевой аллергии могут включать кожные высыпания (такие как крапивница), отек лица, губ и глаз, а также боли в животе, рвоту и диарея. У некоторых детей может быть тяжелая реакция с проблемами с дыханием (например, кашель и хрипы) или коллапс. Это называется анафилаксией и может быть опасным для жизни.
Если у ребенка аллергия на пищу, прикосновение к этой пище вряд ли вызовет серьезную аллергическую реакцию. Некоторые кожные высыпания могут появиться на той части кожи, к которой произошло соприкосновение. Нахождение в одной комнате с едой также вряд ли вызовет реакцию. Но приготовление пищи и пары из некоторых продуктов, таких как яйца или рыба, могут вызвать реакцию у некоторых особенно чувствительных людей.
Аллергические реакции: как быстро они происходят?
Немедленная аллергическая реакция обычно происходит в течение нескольких минут или до 1-2 часов после того, как ваш ребенок вступает в контакт с аллергеном.
Замедленная аллергическая реакция обычно происходит в период между 2-4 часами и до 24-48 часами после контакта с аллергеном.
Симптомы легких или умеренных аллергических реакций
Если у ребенка аллергическая реакция протекает в легкой или средней форме тяжести, ее симптомы могут включать следующие признаки:
- сыпь, крапивница
- отек лица, глаз или губ
- покалывание или зуд
- ухудшение симптомов экземы, сенной лихорадки или астмы
- понос, рвота, спазмы и боль в животе.
Обратите внимание, если проблемы с пищеварительной системой у ребенка возникли после укуса насекомого, это означает, что у него сильная аллергическая реакция.
Крапивница у детей
Крапивница – дерматологическое заболевание, для которого характерно появление на теле уртикарной сыпи (элементов в виде зудящих волдырей). Пусковым механизмом развития патологии может быть как аллергический фактор, так и другие причины. По статистике, крапивница диагностируется примерно у 5-6% детей. Заболевание может развиться в любом возрасте, начиная с младенчества.
Обратите внимание! Появление признаков крапивницы должно стать поводом для обращения к педиатру, так как нередко патология сочетается с отеком Квинке (отеком гортани, шеи, губ с возможным затруднением дыхания и последующим удушьем).
Содержание
- Классификация
- Причины
- Патогенез
- Симптомы (признаки)
- Диагностика
- Первая помощь
- Лечение
- Осложнения
- Профилактика
- Питание
Классификация
Учитывая особенности течения патологии, выделяют такие ее формы:
| Форма | Характеристики |
| Острая | Симптоматика нарастает быстро и сохраняется не более 6 недель. Такая форма болезни чаще диагностируется в раннем детском и дошкольном возрасте. |
| Хроническая | Проявления сохраняются дольше 6 недель. Чаще развивается по неясным причинам, характерна для подросткового периода, реже – раннего школьного. |
В зависимости от клинической картины и пускового механизма крапивница у детей может быть следующих разновидностей:
| Вид | Особенности |
| Аллергическая | Возникает после контакта с аллергеном (пища, пыль, пыльца, медикаменты и пр.). |
| Температурная | Развивается в результате действия перепада температуры на кожу. |
| Идиопатическая | Диагностируется при неясной причине появления сыпи. |
| Холинергическая | Возникает вследствие чрезмерной физической нагрузки. |
| Дерматографическая | Отличается появлением на коже элементов в виде линий, образуется при механическом контакте с кожей. |
| Вибрационная | Возникает как реакция на вибрацию, диагностируется редко. |
| Контактная | Развивается при контакте с аллергеном, приеме некоторых препаратов. |
Причины
Крапивница у детей может развиваться как самостоятельное заболевание или в качестве осложнения других болезней в результате сильного ослабления иммунитета.
Спровоцировать появление сыпи могут такие факторы:
- попадание в организм пищевых аллергенов;
- перенесение вирусных заболеваний, детских инфекций (полиомиелит, краснуха);
- паразитарные инвазии (глисты);
- укусы насекомых;
- контакт с бытовой химией, шерстью животных;
- наследственная предрасположенность;
- некоторые неврологические болезни;
- нарушение функций ЖКТ, щитовидной железы;
- прием некоторых препаратов.
Часто достоверно установить причину крапивницы у ребенка не удается.
Патогенез
Проявления заболевания у детей развиваются вследствие повышения чувствительности к определенному фактору. Как результат, в месте размещения волдырей наблюдается скопление тучных клеток (белковых веществ, появляющихся в результате контакта с аллергеном), повышение кровообращения и проницаемости сосудистых стенок. Такие изменения ведут к выходу жидкости в межклеточное пространство и ее скоплению в элементах сыпи. Дополнительно развивается воспалительная реакция в месте поражения, сопровождающаяся покраснением кожи.
Симптомы (признаки)
Главное проявление крапивницы у детей – образование волдырей, заполненных жидкостью и обрамленных красноватой каймой. Они могут размещаться на туловище, руках, ягодицах и вызывать зуд.
При острой крапивнице могут появляться общие симптомы:
- озноб;
- диарея;
- головные боли;
- рвота;
- повышенная температура тела.
При осложнении крапивницы отеком Квинке наблюдается набухание кожи и сосудов в области шеи. В тяжелых случаях возможно развитие удушья. В этом случае ребенок нуждается в неотложной медицинской помощи, так как подобное состояние может привести к летальному исходу.
При хроническом течении крапивницы симптомы проявляются волнообразно – болезнь может затихать на недели и месяцы и вновь обостряться при контакте организма с раздражителем. Дополнительно отмечается общая слабость, боли в суставах, зуд кожи (особенно в ночное время), незначительное повышение температуры.
Появление любых из перечисленных симптомов должно стать поводом для обращения к педиатру, дерматологу или аллергологу-иммунологу.
Диагностика
Предварительный диагноз устанавливают на основе клинических проявлений и данных анамнеза.
Для его уточнения назначаются такие исследования:
- общий и биохимический анализ крови;
- исследование крови на присутствие аллергенов;
- кожные пробы.
Тщательное обследование необходимо для того, чтобы отличить крапивницу от других заболеваний кожи.
Первая помощь
Сама по себе крапивница не несет серьезной угрозы для здоровья и жизни ребенка. Неотложная помощь необходима, если патология сочетается с отеком Квинке. Это опасное состояние, при котором возможно развитие удушья малыша.
Порядок действий при оказании первой помощи:
- вызвать скорую помощь;
- по возможности прекратить контакт с аллергеном;
- взять ребенка на руки, снять давящую одежду;
- обеспечить доступ свежего воздуха;
- можно напоить ребенка минеральной водой.
Для снятия признаков отека Квинке используют адреналин, противоаллергические (антигистаминные) средства, которые вводятся по приезду врача скорой помощи.
Лечение
Лечение крапивницы у детей зависит от ее формы.
Из медикаментозных средств назначают:
- антигистаминные (противоаллергические);
- гормональные;
- антибиотики, противовирусные, противопаразитарные (используются при развитии крапивницы на фоне инфекций, гельминтов (глистов)).
Для местного лечения могут использоваться ванночки с морской солью, травяными отварами. Обязательно назначается соблюдение гипоаллергенной диеты.
После стихания острых признаков патологии могут применяться физиотерапевтические методы:
- ультрафиолетовое облучение кожи;
- иглоукалывание (оба эти метода уменьшают отек тканей, не нанося вреда организму).
Если у ребенка выявлена дерматографическая крапивница, протекающая в легкой форме, специализированное лечение не требуется.
Разработкой схемы лечения крапивницы у детей должен заниматься опытный специалист, поэтому при появлении признаков патологии важно сразу же обратиться за медицинской помощью.
Осложнения
При своевременно начатой терапии достичь улучшения общего состояния и уменьшения зуда удается уже в первые сутки. Правильно назначенное лечение позволяет достичь полного выздоровления.
При отсутствии своевременной медицинской помощи крапивница может привести к развитию таких осложнений у ребенка:
- отек Квинке;
- бронхоспазм – сужение просвета бронхов с последующим затруднением дыхания.
Такие состояния несут угрозу для здоровья и жизни малыша и нуждаются в неотложной помощи. Предупредить развитие осложнений поможет только своевременное обращение к врачу и разработка правильной терапевтической схемы.
Профилактика
Чтобы предупредить развитие крапивницы, а также избежать обострения патологии при наличии у ребенка ее хронической формы, следует соблюдать такие рекомендации:
- избегать попадания в организм пищевых аллергенов;
- минимизировать или исключить пребывание ребенка под прямыми солнечными лучами;
- подбирать свободную одежду из натуральных материалов;
- избегать чрезмерных физических нагрузок, перегрева тела;
- использовать любые медицинские препараты только по назначению врача;
- при холодовой форме крапивницы следует хорошо защищать тело от холода;
- своевременно лечить любые очаги инфекции, хронические патологии.
Соблюдение этих правил поможет уменьшить риск развития крапивницы у ребенка.
Питание
Соблюдение диеты – один из основных факторов успешного лечения крапивницы у детей. При острой форме патологии важно исключить попадание в организм аллергенов и отказаться от таких продуктов:
- красные, желтые, черные фрукты, ягоды, овощи;
- яйца;
- цитрусовые;
- шоколад;
- молочные продукты;
- мед;
- рыба, морепродукты;
- орехи.
Повторно вводить в рацион эти продукты можно после исчезновения проявлений болезни. Также следует отказаться от жареных и жирных блюд, продуктов с добавлением консервантов, химических добавок, красителей, пряностей.
В период заболевания меню должно состоять из легких блюд. Когда волдыри начнут уменьшаться, можно постепенно вводить в рацион фрукты и овощи, нежирную рыбу. В целом особенности питания зависят от первопричины крапивницы. Меню может быть скорректировано специалистом и составлено для конкретного пациента.
Крапивница относится к заболеваниям, от которых успешно удается избавиться при своевременно начатом лечении. Если же не обращаться за медицинской помощью, патология может перейти в хронический процесс и привести к развитию серьезных осложнений. Именно поэтому при появлении первых симптомов болезни не стоит откладывать визит к врачу.
Сыпи у младенцев

Младенцы щедры на различные высыпания. По «доброй» традиции большинство из них считают аллергическими со всеми вытекающими — строгая диета кормящей маме, перевод на искусственное вскармливание, назначение лечебных смесей На самом деле, истинные аллергические сыпи у младенцев не так уж и часто встречаются. К аллергическим заболеваниям, затрагивающим кожу у младенцев, можно отнести: атопический дерматит, острую крапивницу и отек Квинке. Острая крапивница крайне редка у младенцев- это острая аллергическая реакция в виде своеобразных высыпаний по типу волдырей (как при ожоге от крапивы, отсюда и название), которые внезапно появляются на коже и так же внезапно исчезают не оставляя после себя никакого следа, обычно не существуют на коже дольше суток и сопровождаются выраженным зудом, что проявляется в общем беспокойстве ребенка. Причиной, чаще всего, служат пищевые белки(например, коровьего молока), вирусные инфекции, укусы насекомых и лекарственные препараты (например, антибиотики). В тяжелых случаях может сопровождаться отеком и покраснением мягких тканей лица, шеи, гортани, рук, ног, гениталий или брюшной полости — отеком Квинке, который требует незамедлительной врачебной помощи.
Давайте разберемся, что чаще всего незаслуженно называют аллергией:
Токсическая эритема новорожденных — преходящая доброкачественная сыпь, точная причина появления неизвестна (возможно, вследствие раздражения кожи факторами внешней среды).
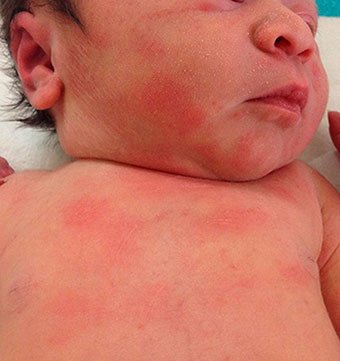
Появляется при рождении или в первые 24–48 часов жизни. Локализация — лицо, туловище, конечности, кроме ладоней и подошв. Исчезает самостоятельно в течение 5–7 дней, иногда, 3 недель. Лечения не требует.
Акне новорожденных (младенческие угри, неонатальный пустулез) — вызваны стимуляцией сальных желез ребенка андрогенами.
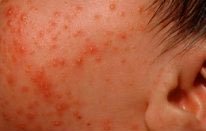
Пик высыпаний приходится на неделю жизни. Локализуется чаще на лице, иногда распространяется на волосистую часть головы, реже в воротниковую зону. Разрешаются самопроизвольно. Кожа требует очищения и увлажнения, в некоторых случаях, может потребоваться применение
лечебных кремов.
, которая возникает в плохо «вентилируемых» областях в результате закупорки потовых желез. Может возникать в любом возрасте.
Локализация — складки кожи, ягодицы и задняя поверхность туловища, иногда лицо (после сна). В зависимости от глубины поражения бывает — кристаллическая потница, красная потница, глубокая потница (поверхностная).
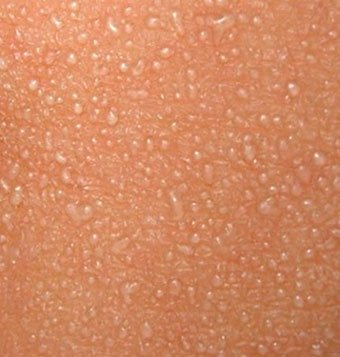
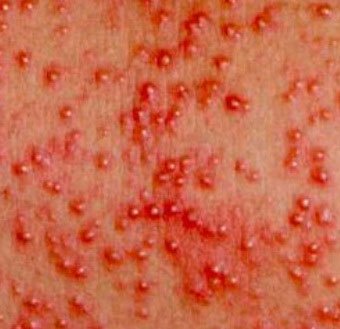
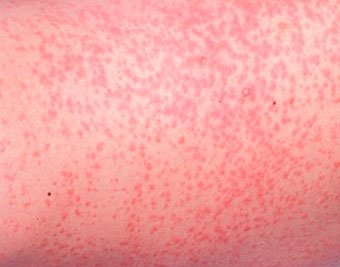
Длительность сыпи — от нескольких часов до нескольких дней.
Лечение — прохладные водные ванны, воздушные ванны, профилактика перегрева. Для лечения некоторых случаев красной и глубокой потницы могут применяться лосьоны, содержащие каламин и крема с кортикостероидами и антибиотиками.
Себорейный дерматит — это кожное расстройство, которое формируется на богатых кожным салом областях. Точная причина неизвестна (определенная роль отводится кожному сапрофиту — грибку малассезия, который хорошо растет и размножается в сальном секрете).
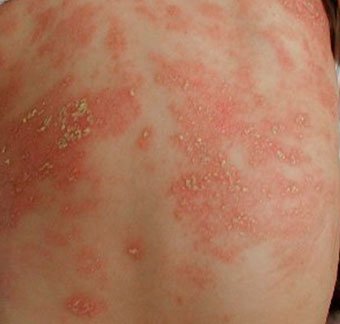
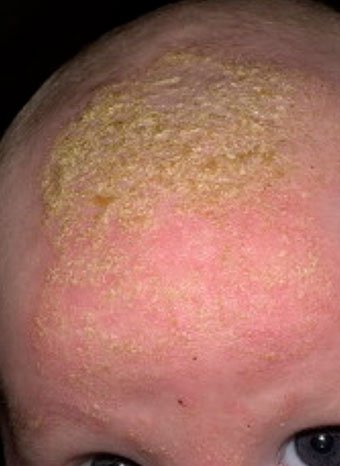
Бывает очагами или распространенный, дерматит с отрубевидными чешуйками, которые на волосистой части головы могут образовывать корку («чепчик», гнейс).
Излюбленная локализация — волосистая часть головы, лицо, складки (!).
Начинаться может с — недели жизни или позже, разрешается спонтанно в течение нескольких недель или месяцев.
Лечение заключается в смягчении корок маслом или кремом с последующим их удалением, увлажнении кожи и, в некоторых случаях, нанесении противогрибковых и противовоспалительных кремов.
Простой контактный неспецифическое повреждение кожи вследствие длительного или многократного воздействия целого ряда веществ — слюна, соки фруктов, пенящиеся средства для ванн, моющие средства (их остатки на стенках ванны) У младенцев слюна зачастую вызывает дерматит в области контакта с соской и в складках шеи.
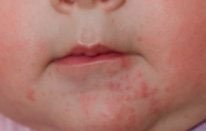
Как правило, устранение повреждающего агента и кратковременное назначение противовоспалительных кремов быстро приводит к выздоровлению, но некоторые дети настолько чувствительны, что выявить причинный фактор практически невозможно.
Пеленочный дерматит (прототип контактного дерматита) — поражение кожи, которое возникает под воздействием физических (перегрев), химических, ферментативных (контакт с потом, мочой и калом) и микробных факторов. Локализация — область подгузника или прилегания пеленок.
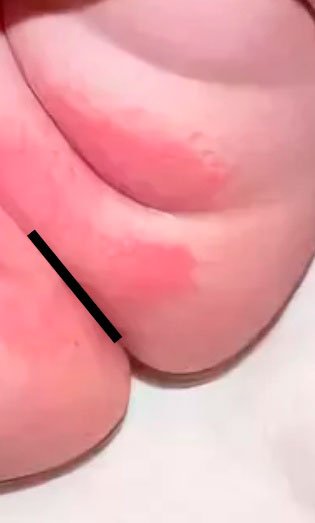
Лечение проводится с использованием аббревиатуры ABCDE (air, barrier, cleansing, diaper, education) — воздух, барьер, очищение, подгузник и обучение родителей. Помогает частая смена подгузников, обмывание кожи и тщательное ее просушивание. Эффективно предупреждает дерматит наложение на чистую кожу средств, полностью ее закрывающих (вазелин, цинковая паста). В упорных случаях могут быть рекомендованы лечебные крема, содержащие кортикостероиды, антибиотики или противогрибковые вещества.
А теперь пару слов об АД:
Атопический дерматит — это хроническое аллергическое воспаление кожи, генетически обусловленное, связанное с потерей кожного барьера и, ввиду этого, сопровождающееся сухостью, зудом и различными высыпаниями. В трети (!) случаев сочетается с пищевой аллергией (самые частые «виновники» — коровье молоко, куриное яйцо, пшеница, рыба, соя, орехи).
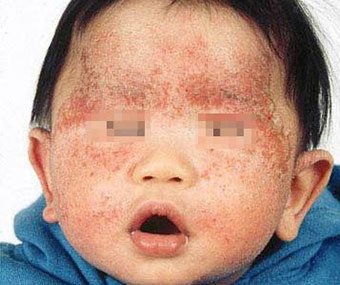
Стартует чаще не ранее 3х месяцев жизни.
Самая частая локализация до 2–3 лет — лицо (щеки, лоб, подбородок), выпуклые части конечностей (разгибательные поверхности) и туловище, никогда не бывает у младенцев в складках (!).
Обострения провоцируются различными факторами — стресс, сухой воздух, пот, пища (гистаминолибераторы), инфекции, контакт с табачным дымом, шерстью животных, грубой тканью, остатками моющих средств на одежде
Лечится тщательным уходом за кожей и использованием противовоспалительных кремов.
Существуют еще:
Псевдоаллергические реакции — это реакции внешне сходные с аллергическими (например, различные высыпания), но не являющиеся таковыми, ввиду не иммунного механизма их развития.
Причина — повышенное содержание гистамина (тирамина, серотонин) в продуктах, или способность продуктов усиливать выброс этих веществ в организме, или усиленное всасывание их, в связи с патологией тракта (ферментопатии, воспаление в стенке кишечника ). К таким продуктам относятся — шоколад, какао, клубника, цитрусовые, мед, квашеная капуста, маринады и специи, морепродукты, рыба, икра, свинина, грибы, сыры, орехи, копчености, консерванты, красители и усилители вкуса.
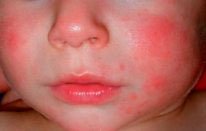
Лечение включает диетические рекомендации, уход за кожей, в некоторых случаях, применение антигистаминных препаратов и противовоспалительных кремов.
Клинические проявления атопического дерматита, простого контактного дерматита у высокочувствительных детей и проявление псевдоаллергических реакций бывают очень похожи друг на друга, поэтому основной задачей остается создание «кожного барьера» путем постоянного увлажнения кожи с помощью эмолиентов, купирование обострения противовоспалительными кремами и исключение провоцирующих обострение факторов.
И последнее:
Инфекции кожи — герпесвирусная, стафилококковая пузырчатка, кандидоз тоже бывают у младенцев, не стоит забывать о них. Обратиться ко врачу стоит немедленно, если ребенок вялый, лихорадит, отказывается от груди или бутылочки, высыпания на коже сопровождаются выделением гноя или покрыты гнойными корками, есть пузыри или группа пызырьков, эрозии (нарушение целостности кожи), выраженный отек и покраснение кожи.
Крапивница у детей
Крапивную сыпь, или крапивницу, можно увидеть и на коже взрослого, и на коже ребенка. Последнее — чаще, так как это заболевание поражает в основном малышей до 3 лет. Они еще очень чувствительны к внешней среде и остро реагируют на разного рода раздражители.
По большей части крапивница у малышей — это аллергическая реакция. Она появляется и через непродолжительное время проходит сама собой, не оставляя на коже никаких следов. Однако, сыпь может быть и симптомом серьезных заболеваний щитовидной железы, пищеварительного тракта или крови. Поэтому при появлении признаков крапивницы будьте бдительны и внимательно следите за самочувствием ребенка.
Симптомы крапивницы
- Сыпь. Красная или розовая, состоящая из мелких «узелков» (их научное название — уртикарии). Точки могут быть хорошо различимы или слиться в одно пятно.
- Сильный зуд. Если крапивница легкая, никаких других признаков не будет. Однако, если болезнь приобретает более тяжелые формы, может начаться лихорадка и отек Квинке. Последний наблюдается на губах, веках, щеках, слизистых оболочках полости рта. При отеке гортани (самом опасном) возникают трудности с дыханием. Это состояние требует немедленного вызова врача.
Причины крапивницы
- Аллергическая. Наиболее частая. Аллергенами могут выступать продукты питания или пищевые добавки, лекарства, укусы насекомых, бытовая пыль, цветочная пыльца, прикосновения к животным, а также вещам, изготовленным из шерсти. Такая крапивница проявляется сразу после контакта с аллергеном, так что причину легко «опознать».
- Неаллергическая. Сыпь могут вызвать вполне обычные вещи — холод, жара, солнце, вода, вибрация, давление на кожу (например, одежды), а также пережитый стресс. Также крапивница может стать симптомом того, что в организме ребенка поселились гельминты.
Как помощь малышу при крапивнице
Сама сыпь не причиняет ребенку никаких неудобств, а вот зуд, который она вызывает, заставит его расчесывать себя до крови. Поэтому следите за крохой и не давайте ему это делать. Приложите на место раздражения прохладный компресс, нанесите на кожу крем от солнечных ожогов, после консультации с врачом можно дать антигистаминный препарат. Надевайте на малыша одежду из натурального хлопка, это снизит раздражение. Ну и, конечно, прекратите контакт ребенка с аллергеном, если причина в нем.
Как и многие заболевания крапивницу можно предупредить профилактическими мерами.
- Укрепляйте иммунитет ребенка
- Обязательно долечивайте все простудные заболевания
- Аккуратно и постепенно вводите в рацион малыша новые продукты
- Регулярно обследуйте домашних животных на наличие паразитов и проводите необходимое лечение
Крапивница — не самая страшная детская болезнь, однако, относиться к ней нужно серьезно. Помните, что ничего важнее здоровья вашего крохи нет. Будьте здоровы!
Причины и лечение крапивницы у новорожденного грудничка
Поделиться с друзьями
Причины
Наука и медицина пока еще не сделали точных выводов о том, почему аллергия может развиться именно у детей. Однако есть определенные факторы, которые способствуют развитию аллергических реакций у малыша. Так, например, если мама во время беременности злоупотребляла продуктами, имеющими славу аллергенов — например, орехами, цитрусовыми, мёдом, копченостями, то вполне возможно, что у новорожденного будут признаки аллергии. Если мама отказалась от грудного вскармливания или его продолжительность была крайне недолгой – аллергия может проявится во всей красе. Ведь аллергия — это иммунный ответ организма, и, если ребёнок не получает необходимых антител от мамы, то риск развития болезни повышается. Также её могут спровоцировать самые разнообразные пищевые привычки ребенка — сладости, шоколад, фрукты, особенно мандарины и апельсины. Содержащиеся в этих продуктах аллергены могут спровоцировать у ребёнка сенсибилизацию — развитие повышенной чувствительности к подобным веществам. В результате иммунного ответа организм бурно реагирует на аллерген, и при последующем его употреблении развивается аллергическая реакция. Среди других многочисленных причин, которые могут спровоцировать развитие аллергий можно выделить частые инфекционные заболевания, постоянный контакт с аллергенами – пылью, кожей животных, средствами бытовой химии, в том числе по уходу за детской кожей. 1,2,4
Аллергический дерматит
Кожные проявления,
которой чаще поражаются открытые
части тел, которые соприкасаются
со средствами для ухода или
подгузниками.

Аллергический конъюнктивит
Развивается при сенсибилизации
на цветение растений, продукты
жизнедеятельности домашних
питомцев, вследствие пищевой
аллергии.

Аллергическая энтеропатия
Лекарственная или пищевая
непереносимость с симптомами
в виде болей в животе,
продолжительных и выраженных
приступов колик.

Поллиноз, сенная лихорадка
Ежегодное обострение аллергии,
связанное с цветением или
созреванием растений.

Аллергия на ультрафиолет
Проявляется в виде крапивницы,
зуда и боли.

Крапивница или уртикарная сыпь
Название точно отображает
характер реакции: она похожа
на ожоги от крапивы
или множественные укусы
насекомых.

Аллергический ринит
Реакция на пищевые и бытовые
аллергены, но основной провокатор
сезонного ринита — цветение
и пыление деревьев и растений.

Лекарственная аллергия
Развивается в ответ на введение
в организм медикаментов.

Холодовая аллергия
Аллергическая реакция на низкую
температуру воздуха,
проявляющаяся в виде
затрудненного дыхания, отека
слизистой носа и глаз,
покраснением кожи.

Отек Квинке
Острая аллергическая реакция,
которая требует экстренной
медицинской помощи. Отмечается
при пищевой, лекарственной
аллергии, при укусах насекомых
или после контакта с
животным. 1,2,3,4
Симптомы и признаки
Диагностика и назначении лечения детской аллергии часто представляет из себя настоящий квест для специалистов, потому что проявления аллергических заболеваний у детей многообразны, к тому же они нередко «прячутся» под другие заболевания или протекают одновременно с ними. Так, например, затруднительна диагностика аллергической энтеропатии, поскольку она легко маскируется под проявление других заболеваний, например, колик или диспепсию. Однако есть наиболее частые проявления заболевания, позволяющие более точно определить их причину.
Так, например, симптомы ринита (заложенность носа, чихание, насморк) указывают на респираторную (дыхательную) аллергию в ответ на попадание аллергена в слизистую дыхательных путей . В более тяжелых случаях дыхательная аллергия сопровождается сухим навязчивым кашлем, одышкой, хрипами. А своеобразной «вершиной» становится бронхиальная астма. 1,3,4
Кожные высыпания на щеках, сгибах локтей и колен, за ушами, вокруг глаз и крыльев носа, на ягодицах сигнализируют о аллергическом дерматите, которые у детей часто провоцируется пищевой, холодовой и лекарственной аллергиями. 1,4
Если же у ребенка покраснели веки, обильно льются слезы (при этом он в обычном настроении), слизь в уголках глаз, чешутся глазки – это все может быть следствием аллергического конъюнктивита.
Но самые опасные симптомы у анафилактического шока, аллергической реакции немедленного типа, требующей срочной медицинской помощи. К ним относятся бледность, липкий холодный пот, одышка, судороги или подергивание отдельных частей тела, непроизвольное мочеиспускание и дефекация, потеря сознания, редкое дыхание а также снижение частоты сердечных сокращений. 1,4
Методы диагностики
При подозрении на аллергию нужно обратиться к педиатру, который после проведения первичного обследования, направит ребенка к аллергологу. И уже там врач назначит все необходимые процедуры, которые помогут точно понять что за аллергическая реакция и на что у ребенка. Это и кожные пробы и анализ крови на общий и специфический IgE. А также провокационные пробы с нанесением препарата с аллергеном на слизистую глаза, носа, в дыхательные пути, внутрь. Естественно, что это исследование проводится только под наблюдением врача. 1,4
Диагноз установлен
Как и в случае аллергии у взрослых, первое, с чего стоит начать — исключить контакт с аллергеном. Например, установить фильтры и мойки воздуха, изменить рацион питания ребенка, начать вести специальный дневник, в который записывать меню каждого дня и внимательно следить за ним. в случаях аллергии у грудных детей, изменения в питании коснутся и кормящей матери. Если эти меры не помогают держать болезнь под контролем, то после обследования врач назначит курс лечения, включающий прием антигистаминных и кортикостероидных препаратов (при аллергии, плохо поддающейся контролю и лечению обычными методами), веществ снимающих отек слизистой носа (при рините, поллинозе), а также метод аллерген-специфической иммунотерапии (АСИТ), при котором ребенку вводят препарат аллергена, начиная с микроскопических доз, постепенно повышая их. Такой прием тренирует организм, приучая его спокойно реагировать на аллерген, а затем и вовсе избавиться от повышенной чувствительности. 1,3,4
Профилактика
Если у малыша есть предрасположенность к аллергии или заболевание уже диагностировано, то для снижения риска повторных приступов необходимо соблюдать ряд мер. Например, как можно дольше сохранять грудное вскармливание, придерживаясь самостоятельной гипоаллергенной диеты. С осторожностью вводить новые продукты в рацион. Отказаться от предметов обихода, в которых могут накапливаться аллергены: ковры, шторы, старые постельные принадлежности, книги. Ежедневно проводить влажную уборку с использованием специальных гипоаллергенных средств бытовой химии. Использовать мойки и увлажнители воздуха. А также одевать малыша в вещи из гипоаллергенных тканей. 2,3