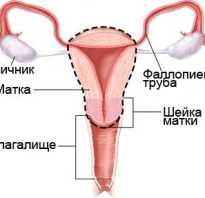
Как берут мазок на ВПЧ и насколько информативно исследование
Анализы на выявление хламидиоза: как проводятся и можно ли прочитать бланк с результатами самостоятельно
Все знают, что такое грипп. Каждому более-менее известно, как себя вести, если произошло заражение, и какие препараты могут помочь. Рассказать о том, что такое хламидиоз, — смогут единицы. А уж о том, какие симптомы у этого заболевания и насколько оно опасно — и того меньше. Между тем хламидиоз является вторым по распространенности инфекционным заболеванием после гриппа. Если игнорировать его проявления, можно нанести серьезный и даже непоправимый вред здоровью.
Что такое хламидиоз и когда стоит сдать анализ
Хламидиоз — это заболевание, передающееся половым путем, его возбудителем является хламидия — Chlamydia trachomatis . Инфекция поражает мочеиспускательный канал, прямую кишку, влагалище, шейку матки и даже глаза (при орогенитальном контакте либо через бытовые предметы). В большинстве случаев заражение происходит во время половых контактов, реже — бытовым путем. Также вероятен вертикальный способ передачи инфекции (от матери к ребенку), в том числе трансплацентарный.
Инкубационный период длится около двух недель. В это время инфекционные агенты встраиваются в здоровые клетки и начинают активно размножаться. Симптомы заражения проявляются на 2–3 неделе, они выражаются в выделениях из мочеиспускательного канала у мужчин и из влагалища — у женщин, отмечается боль при мочеиспускании. Кроме того, женщины ощущают тянущую боль внизу живота, могут столкнуться с межменструальными кровотечениями.
Если симптомов заболевания не возникло или если они были проигнорированы, то болезнь переходит в хроническую форму. У женщин хламидии становятся причиной воспалительных процессов в органах малого таза и брюшной полости, в маточных трубах образуются спайки, которые впоследствии становятся причиной женского бесплодия. У мужчин хламидии вызывают воспаление придатка яичка — эпидидимит, который грозит бесплодием и импотенцией.
Анализ на хламидиоз нужно сдать, если появились описанные выше симптомы, а также если имел место половой контакт, незащищенный барьерным методом контрацепции с человеком, о состоянии здоровья которого ничего не известно.
Какие анализы сдать для определения хламидиоза
Для анализа берут кровь, мочу либо мазок — это зависит от вида исследования. Какие они бывают и в чем особенности каждого — рассмотрим далее.
- Экспресс-тест
Такой тест можно купить в аптеке и провести дома самостоятельно. Материалом для исследования является моча, у женщин допустим также мазок. Биоматериал помещают на кассету и наблюдают — появится одна красно-фиолетовая полоска или две. Тест основан на выявлении липополисахаридного антигена (LPS). Точность экспресс-теста не превышает 20%, поэтому рекомендуется обращаться в клинику для получения достоверного результата. - Цитоскопический метод
Для проведения анализа производится забор уретрального мазка у мужчин и цервикального — у женщин. Биоматериал распределяют на предметном стекле, высушивают и погружают в метанол или ацетон, после чего рассматривают под микроскопом. Таким образом в мазке пытаются выявить цитоплазматические клетки-включения Гальберштедтера-Провачека, свидетельствующие о хламидиозе. Данный метод является достоверным, однако он эффективен лишь для выявления инфекции в острой стадии. В хронической форме заболевание может протекать без наличия клеток-включений, а значит, зафиксировано не будет. - ИФА
Метод иммуноферментного анализа предполагает поиск в венозной крови антигенов хламидий (IgG, IgA, IgM). С помощью ИФА можно диагностировать заболевание, выявить его возбудителя, а также определить — на какой стадии находится болезнь. Точность метода составляет 60%. Анализ крови на хламидии могут назначить не только при подозрении на заболевание, но также при бесплодии неясного генеза или во время беременности, если в анамнезе есть случаи невынашивания. - ПЦР
Суть метода заключается в расшифровке небольшого участка ДНК, анализ фрагмента которой и помогает выявить хламидию. Материалом для исследования методом ПЦР служит урогенитальный мазок. Достоинствами метода являются его высокие чувствительность и точность. Инфекцию можно выявить не только в острой стадии, но и в скрытой или вялотекущей. Анализ назначают при бесплодии неясного генеза и при беременности с осложнениями. Кроме того, исследование назначают для контроля эффективности курса антибактериальной терапии. Следует учитывать, что после курса химиотерапии возможен ложноположительный результат анализа на хламидии. В таком случае требуется повторное исследование иным способом. Также анализ назначается лицам, больным туберкулезом, вирусным гепатитом, ВИЧ-инфицированным.
- Посев на хламидии
Также этот метод называют культуральным, он является «золотым стандартом», так как наиболее точен (100% чувствительность) и позволяет не только выявить возбудителя, но его реакцию на различные антибиотики. Это необходимо для назначения терапии заболевания. Также бактериальный посев назначают больным после прохождения курса антибактериальной терапии — для оценки ее результатов. Суть бакпосева состоит в том, что биоматериал «высеивают» в благоприятную среду и выращивают. Через несколько дней по характеру и размеру колонии определяют, какая именно инфекция присутствует в материале.
Итак, на сегодняшний день наиболее точными являются ПЦР и бактериальный посев. Остальные методы диагностики хламидий обычно используют как дополнительный способ исследования, позволяющий подтвердить диагноз или поставить его под сомнение.
Как подготовиться и как сдавать биоматериал на выявление хламидии
Для того чтобы получить достоверный результат, сдавать биоматериал следует в медицинском учреждении, а последующие обработка и анализ должны осуществляться в специализированной лаборатории.
Накануне забора биоматериала следует отказаться от употребления алкоголя, острой и жирной пищи. На 1–2 суток перед посещением врача следует воздержаться от половых контактов. Нельзя сдавать анализ на хламидии во время приема антибиотиков.
За час до сдачи крови нужно отказаться от курения. Важно не нервничать, не испытывать эмоциональных перегрузок перед исследованием.
Если требуется сдать мазок , то мужчинам рекомендуется не мочиться в течение 1–2 часов до забора материала. Женщинам следует сдавать материал на 5–7 день менструального цикла. У девочек забор биоматериала производится со слизистой оболочки преддверия влагалища.
Мочу для анализа собирают утром, требуется средняя порция мочи. То есть первые капли спускают в унитаз, а последующие — собирают в стерильный контейнер. Для исследования требуется примерно 50 мл жидкости. Перед сбором материала стоит ополоснуть наружные половые органы теплой водой, использовать при этом мыло, гели и другие средства гигиены запрещено.
Если пациент на момент сдачи анализа проходит медикаментозный курс лечения какого-либо заболевания, об этом обязательно нужно сообщить специалисту.
Расшифровка результатов анализов на хламидии
Результаты анализов на хламидиоз обычно готовятся в течение 1–3 рабочих дней, некоторые платные учреждения предоставляют услугу срочного анализа, тогда пациент может получить заключение уже через несколько часов после забора материала. Исключение составляет бактериологический посев, на это исследование требуется несколько дней, обычно — 5–7.
Иммуноферментный анализ
При анализе биоматериала на хламидиоз методом ИФА используют понятие «титр». Рассматриваются титры антигенов IgG, IgA, IgM. В таблице ниже приведены значения и расшифровка.
Стадия заболевания
Титры IgG
Титры IgA
Титры IgM
Рак шейки матки и методы его профилактики

Простые правила профилактики рака шейки матки.
Рак шейки матки (РШМ) — злокачественное новообразование, возникающее на слизистой оболочке. Каждый год в нашей стране регистрируют более 15 тысяч случаев РШМ. Он занимает пятое место среди опасных женских болезней и первое по смертности в возрасте менее 45 лет.
Причиной этого опасного заболевания, как правило, является вирус папилломы человека (ВПЧ). Современные методы исследований позволяют выявить наличие вируса в организме задолго до развития заболевания и предотвратить рак.
В профилактике РШМ существует два направления:
- вакцина против ВПЧ. Она действительно способна предотвратить рак шейки матки. Но максимально эффективной вакцина будет, если она сделана девочке до начала половой жизни, то есть пока вирус не успел попасть в организм. Позднее вакцинацию тоже можно провести, но после контакта организма с вирусом она не будет настолько эффективной.
- скрининг предрака и рака шейки матки, включающий кольпоскопию, цитологическое исследование и тест на ВПЧ.
Чтобы понять, что собой представляет скрининг, необходимо более подробно рассказать о перечисленных исследованиях.
Кольпоскопия — это инструментальное визуальное исследование шейки матки, для которого используется прибор кольпоскоп. В OXY-сenter всегда проводится расширенное исследование, наиболее информативное. Оно позволяет детально рассмотреть слизистые оболочки, увеличив картинку в несколько раз, и определить степень изменения клеток. Рекомендуется проходить кольпоскопию каждый год, это даст возможность своевременно выявить наличие клеточных аномалий (дискариоза), распознать и предотвратить развитие рака шейки матки на самой ранней стадии. При расширенной кольпоскопии используются специальные тесты для оценки реакции здоровых и пораженных тканей с помощью воздействия специальных диагностических растворов. При обнаружении подозрительных участков рекомендуется проведение биопсии (забор участков тканей для гистологического исследования).
Проводится кольпоскопия в любой день менструального цикла, кроме периода менструального кровотечения, которое может снизить эффективность процедуры. Таким образом, провести кольпоскопию можно в OXY-сenter уже на первичном приеме у врача акушера-гинеколога.
Цитология — исследование, которое помогает понять, насколько изменен эпителий шейки матки под воздействием ВПЧ. Существует несколько методов цитологического исследования, однако самым достоверным из них считается жидкостная цитология. Этот метод диагностики рака шейки матки (Пап-тест /РАР-тест) рекомендован Всемирной организацией здравоохранения как один из самых достоверных: точность его результатов равна 95%, в то время как верность результатов других цитологических исследований составляет не более 40%. Жидкостная цитология помогает выявить болезнь на самых ранних стадиях, задолго до клинических проявлений. С того времени, как жидкостная цитология была введена в диагностическую практику, смертность от рака шейки матки снизилась в 10 раз.
Выявление рака in situ, на так называемой нулевой стадии, позволяет назначить эффективное «сберегающее» лечение, которое не даст онкологии развиться.
Способ взятия мазка простой и безболезненный: на гинекологическом кресле у пациентки для исследования берут соскоб с поверхности шейки матки и цервикального канала, а также с зоны трансформации, в которой, собственно, и возникает патологический процесс.
Тест на ВПЧ с помощью полимеразной цепной реакции (ПЦР) позволяет выявить наличие ДНК вируса папилломы человека в тканях, определить тип вируса и его концентрацию. В настоящее время известно более 200 типов ВПЧ, которые подразделяются на неонкогенные, низкоонкогенные и высокоонкогенные. 13 из них — самые опасные, вызывающие злокачественные новообразования. При раке шейки матки практически всегда обнаруживается ВПЧ высокоонкогенных типов, как правило,16 и 18 типы.
Материалом для этого исследования является кровь, взятая у пациента из вены.
Также для раннего выявления ВПЧ используется Digene-тест — новый и очень точный метод анализа на ВПЧ, который отображает концентрацию вируса, его тип и онкогенность. В качестве материала используется соскоб со слизистой влагалища или уретры. Digene-тест часто назначают вместе с цитологическим исследованием, так повышается эффективность исследования и точность результатов.
Кому рекомендован скрининг предрака и рака шейки матки?
- Всем женщинам и девушкам с начала половой жизни необходимо ежегодно обследоваться с целью профилактики рака шейки матки и раннего выявления признаков инфицирования вирусом папилломы человека.
Провести весь комплекс исследований за 1 день можно в OXY-сenter!
Часто задаваемые вопросы о тесте ФЛОРОЦЕНОЗ
До визита к врачу
Тест предназначен для женщин репродуктивного возраста (18-45 лет). У девочек и женщин в менопаузе состав микрофлоры влагалища отличается от такового у женщин репродуктивного возраста, из-за чего результаты теста могут искажаться.
По результатам сравнительных исследований, фаза менструального цикла на момент сдачи биоматериала для анализа не влияет на результат исследования. Исследование не рекомендуется проводить во время менструального кровотечения.
Исследование рекомендовано проводить не ранее, чем через 4 недели после последнего приема антибактериальных или антисептических препаратов. Накануне взятия мазка не рекомендуется проводить спринцевание влагалища.
Все компоненты теста прошли клиническую валидацию относительно традиционных методов исследования, являющихся «золотыми стандартами» диагностики отдельных урогенитальных инфекций. Например, высокие чувствительность и специфичность диагностики трихомониаза, гонококковой и хламидийной инфекций, а также инфекции, вызываемой микоплазмой гениталиум, подтверждены сравнительным исследованием в Laboratory Reference and Research Branch, Division of STD Prevention, CDC, Атланта, США. Подробная информация о клинической валидации теста Флороценоз доступна по запросу.
У врача
Да, тест может применяться не только для выяснения причин зуда, жжения, патологических выделений из влагалища, но и для выявления так называемых «скрытых» инфекций, которые, по оценке различных авторов, составляют 30-50% случаев урогенитальных инфекций.
Да, это одно из основных показаний к назначению данного теста. Перед наступлением беременности рекомендуется провести обследование на наличие облигатных патогенов и клинически значимых условно-патогенных микроорганизмов. Состояние беременности связано с повышенным риском развития дисбиотических состояний (бактериальный вагиноз, вульвовагинальный кандидоз и др.), которые ассоциированы с неблагоприятными исходами беременности.
Мазок (соскоб) из влагалища.
В лаборатории
Технически тест можно выполнить за несколько часов. Обычно лаборатории устанавливают срок исполнения теста в 1-5 дней.
Тест Флороценоз выполняется методом ПЦР в «реальном времени». Суть метода ПЦР заключается в значительном увеличении количества специфических фрагментов ДНК выявляемых микроорганизмов и детекции этого процесса по увеличению флуоресценции реакционной смеси. Поскольку ДНК — это неотъемлемая и уникальная часть каждого живого организма, «перепутать» или «пропустить» ее аналитической системе практически невозможно. Именно поэтому метод ПЦР обладает такой высокой точностью в диагностике инфекций.
Результат теста
Облигатные патогены требуют лечения вне зависимости от того, в каком количестве выявлен возбудитель. В случае инфекций, вызванных условно-патогенными микроорганизмами, решение о необходимости лечения принимается по совокупности данных, среди которых особую роль (наряду с анамнезом и наличием жалоб) играет плотность обсемененности слизистых возбудителем. Поэтому NCMT-инфекции в тесте Флороценоз выявляются в качественном формате, а все остальные — в количественном.
Не ранее, чем через 4 недели, т.к. именно за это время остатки ДНК погибших микроорганизмов полностью устраняются из урогенитального тракта. Срок ожидания контрольного теста можно сократить до 2 недель, если проводить контрольное исследование методом NASBA, который выявляет РНК возбудителей, которая находится преимущественно в живых микроорганизмах. Исследование методом NASBA доступно для трихомониаза, гонококковой и хламидийной инфекциях, а также инфекции, вызванной микоплазмой гениталиум.
В каких единицах выдается количество микроорганизмов в тесте Флороценоз?
Количество условно патогенных микроорганизмов на бланке с результатом теста Флороценоз будет указано в геномных эквивалентах на миллилитр биоматериала, помещенного в транспортную среду (сокращенно — ГЭ/мл). Геномный эквивалент — это «объем» генетического материала, соответствующий одному геному бактерии, гриба или простейшего. Если в бактериологических исследованиях принято считать, что одной клетке возбудителя соответствует КОЕ (колониеобразующая единица) или ЦОЕ (цветообразующая единица), то в молекулярно-биологических исследованиях похожей единицей является ГЭ.
Выявленное методом ПЦР количество ГЭ напрямую отражает количество клеток возбудителя, в то время как КОЕ и ЦОЕ косвенно отражают количество возбудителя в образце и в значительной степени зависят от особенностей исполнения бактериологического исследования (времени и условий транспортировки биоматериала в лабораторию, использованных транспортных и ростовых сред и т.п.). В связи с этим установить универсальное соотношение между величинами КОЕ/ЦОЕ и ГЭ не представляется возможным. Однако, в сравнительных клинических испытаниях было показано, что, например, для условно-патогенных микоплазм (Ureaplasma parvum, Ureaplasma urealyticum и Mycoplasma hominis) 10 ГЭ = 1 КОЕ/ЦОЕ.
Величина ГЭ/мл в бланке результата будет выражена в экспоненциальной форме, удобной для понимания врачом, т.к. его волнует не точное количество выявленных возбудителей, в штуках, а порядок этой величины. Например, число ГЭ/мл, равное 4723546, будет записано так: 4,72Е+0,6. Такая форма записи позволит врачу легко понять, что количество возбудителя в этом примере превышает 10 в шестой степени, и сделать выводы о клинической значимости такой нагрузки.
Перейти в другие разделы:
Посмотреть описание теста Флороценоз >>
Брошюры, информация, статьи >>
Главный офис г. Москва
+7 (495) 664-28-84
Показания к назначению и правила проведения анализа мазка на инфекцию у мужчин

Большинство мужчин с опасением относятся к посещению уролога и взятию мазка для выявления мочеполовых инфекций. Зачастую это происходит из-за недостаточной информированности о технике проведения процедуры и важности результатов анализов. Чтобы развеять собственные страхи и записаться на прием к врачу достаточно посетить сайт медицинского центра «GoldenMed» https://www.goldenmed.ru/. Наши врачи расскажут когда, как и зачем нужно пройти исследование на мочеполовые инфекции.
Когда мужчинам назначают анализ мазка
Анализ мазка – процедура, включающая взятие биологического материала, его помещение на предметное стекло и изучение под микроскопом. В некоторых ситуациях взятый биоматериал исследуется без обработки, в других – его предварительно окрашивают специальными веществами. Для обнаружения болезнетворной микрофлоры может использоваться как электронный, так и обычный световой микроскоп.
Биоматериал может браться со слизистых покровов носа, глотки или уретры. Именно последнее исследование и проходят мужчины при подозрении на инфекцию мочеполовых путей. Анализ может назначаться как при наличии выраженных симптомов заболевания, так и при профилактическом осмотре для выявления скрытых инфекционных болезней или при их обнаружении у полового партнера.
Проведение исследования требуется при наличии:
- выделений из мочеиспускательного канала;
- болезненности во время или после мочеиспускания;
- отечности, покраснения гениталий;
- сыпи, зуда;
- частых позывов к мочеиспусканию;
- воспалительных процессов мочевыделительных органов (уретрита, простатита и др.);
- вероятности инфекционного заболевания (гонореи, хламидиоза, герпеса и др.).
Перед сдачей урологического анализа рекомендуется посетить врача для сбора анамнеза, осмотра и получения направления на процедуру.
Типы анализов на инфекции
В зависимости от цели и техники проведения исследования мужчине могут назначить:
- взятие общего мазка на флору;
- анализ на мочеполовые инфекции.
Первый вид исследования применяют для определения состава микрофлоры в уретре, а также количества лейкоцитов и других клеток в биоматериале. Для этого врач или медицинская сестра специальным стерильным зондом берет биологический материал из уретры и тонким шаром наносит его на предметное стекло. Затем биоматериал окрашивается и исследуется под микроскопом. Недостатком такого анализа является возможность заметить наличие инфекции, но не её возбудителя, так как многие микроорганизмы в биоматериале выглядят похоже. Для более точной диагностики врачи назначают мазок на скрытую инфекцию.
Для выявления возбудителя инфекционного заболевания из уретры также берется биологический материал, но помещается не на предметное стекло, а в стерильную питательную среду для выращивания культур бактерий. Проведение исследования включает использование методики полимеразной цепной реакции, способной показать наличие даже малого количества ДНК патогенных микроорганизмов.
С помощью анализа возможно выявить даже бессимптомную инфекцию, при которой мужчина выступает только носителем. Результаты мазка могут быть качественными (показывают только наличие или отсутствие инфекционного агента) или количественными (позволяют сосчитать число вредоносных микроорганизмов).
Подготовка к забору биоматериала
Взятие мазка предполагает проведение небольшой предварительной подготовки. Мужчине рекомендуется за 1-2 дня до забора биоматериала отказаться от половых контактов. Вечером перед прохождением исследования следует принять душ, а утром – воздержаться от похода в туалет за 2-3 часа до процедуры.
Эта мера необходима, чтобы не исказить результаты анализа, так как микроорганизмы смываются с поверхности мочеточника уриной. Несколько часов перерыва от последнего мочеиспускания до проведения процедуры позволяют восстановить количество бактерий, достаточное для получения точного заключения после исследования.
Как берут мазок у мужчин на инфекции

Чтоб обследование было максимально точным, нужно предотвратить попадание микроорганизмов с поверхности кожи в биоматериал, взятый из уретры. Для этого перед взятием мазка врачи предлагают удалить микрофлору с головки пениса, очистив кожу мылом и водой. Затем член обрабатывается изотоническим водным раствором хлорида натрия и подсушивается стерильной салфеткой.
Для забора биологического материала урогенитальный зонд аккуратно вводится в уретру на несколько сантиметров. Бережными, но интенсивными вращательными движениями врач обеспечивает взятие нужного количества биоматериала для проведения исследования.
После извлечения зонда биоматериал тонким слоем распределяют по чистому предметному стеклу, которое отправляется в лабораторию. При проверке на половые инфекции его транспортируют в контейнере, заполненном специальной средой.
Многие мужчины боятся именно процедуры забора биоматериала, так как опасаются боли. Пациенты, которые уже сдавали данный анализ, говорят, что манипуляция доставляет небольшой дискомфорт и почти не вызывает болевых ощущений. Степень дискомфорта или появление болезненности зависят не только от опыта врача, проводящего исследование, но также от наличия и интенсивности воспалительного процесса в мочеполовых путях.
Несмотря на осторожное обращение медработников, в течение пары дней после сдачи мазка поход в туалет может вызывать жжение, зуд или болезненность, так как слизистая оболочка уретры повреждается самим зондом, а затем – мочой. В этот период важно употребление достаточного объема воды, так как недостаток жидкости способствует повышению концентрации мочи и усилению её раздражающих свойств.
Для устранения болевых ощущений врачи рекомендуют выпить обезболивающее, погрузиться в теплую ванну или принять душ.
Интерпретация результатов
После прохождения самого неприятного этапа остаётся дождаться получения результатов исследования. Изучение биоматериала для определения микрофлоры длится 3-4 дня. Полученные показатели отображают содержание эпителия, лейкоцитов, кокковой флоры или других клеток, которых в норме не должно быть.
При нормальных показателях в мазке определяется:
- 0-5 лейкоцитов;
- 5-10 клеток эпителия;
- умеренное количество слизи;
- минимальное количество микрофлоры (до 10 клеток в видимом поле);
- отсутствие трихомонад и гонококков.
При появлении сторонних элементов крови (эритроцитов, эозинофилов) и повышении числа лейкоцитов можно говорить о воспалении. Гонококки, трихомонады, разные виды грибков свидетельствуют о наличии инфекции. Только доктор может корректно интерпретировать результаты обследования и установить диагноз на основе анализа.
Обнаружение скрытой инфекционной болезни в лаборатории занимает 1-2 дня, а чтобы выявить точного возбудителя потребуется ещё несколько дней. При неопределенных показателях урологи рекомендуют повторную сдачу анализов для выяснения количества патогенных микроорганизмов в исследуемом образце.
Наиболее часто мазок на инфекцию используется для выявления:
- хламидиоза;
- герпеса;
- гонококка;
- уреа- или микоплазмы;
- цитомегаловируса.
С учетом симптомов и результатов анализов врач может исключить не соответствующие клинической картине типы инфекционных болезней или внести в список возможных диагнозов новые.
Взятие мазка – довольно неприятная процедура для каждого мужчины, позволяющая точно и в короткое время диагностировать болезнь. Исследование биологического материала поможет обнаружить даже скрытую инфекцию и в кратчайшие сроки перейти к необходимому лечению. Записывайтесь на обследование в клинику «GoldenMed» по телефонам: +7 (495) 984-01-01 или +7 (495) 181-02-03.
Наши специалисты безболезненно и быстро проведут анализы в собственной современной лаборатории, чтобы вы могли как можно скорее выяснить всё о состоянии своего здоровья.
Клинический центр профилактики и борьбы
со СПИД
министерства здравоохранения Краснодарского края
- Главная
- О центре
- > История Центра
- > Документы Центра
- > Лицензии
- > Страница главного врача
- > Руководство
- > Структура Центра
- > Режим работы Центра
- > Контакты
- > Государственное задание
- > Планы, Отчеты
- > Контрольные мероприятия
- > Политика информационной безопасности
- > Фотогалерея
- Информация для пациентов
- > Территориальная программа государственных гарантий
- > Платные услуги
- Информация для специалистов
- Медицинские работники
- Вакансии
- Лекарственное обеспечение
- Вышестоящие и контролирующие органы
- Документы
- Отзывы пациентов
- Контактная информация
- Медицинский туризм (Medical tourism)
- Новости
- Служба профилактики ВИЧ-инфекции в Краснодарском крае
- Независимая оценка качества оказания услуг медицинскими организациями
- Профилактика ВИЧ-инфекции
- Вопрос-ответ
- Запись на прием
- Карта сайта
Полезные ссылки
Регистратура:
8(861) 251-74-76
«Горячая линия» :
8(861)255-80-90








Вопрос-ответ
Уважаемые посетители сайта!
В соответствии с п.1 ст.12 Федерального закона № 59-ФЗ от 02.05.2006 года «О порядке рассмотрения обращений граждан Российской Федерации» Ваше обращение будет рассмотрено в течение 30 дней со дня регистрации.
Задать вопрос
По данному вопросу Вам необходимо обратиться к врачу акушеру-гинекологу
Использование презерватива не гарантирует 100% защиты от ВИЧ при половом акте, однако он является единственным способом, позволяющим снизить вероятность заражения до 2-3%. В указанные 2-3% входят случаи, когда инфицирование произошло во время прелюдии либо после полового акта.
Все анализы берутся в соответствии с действующими стандартами. По поводу положительного результата обратитесь в ближайший Центр СПИД
Для исключения вероятности заражения ВИЧ-инфекцией необходимо обследоваться сразу, затем через 3, 6 и 12 месяцев после рискованного контакта.
Уточните Ваш вопрос, через какой мазок, каким образом?
Нет. Данная информация является конфиденциальной. Для исключения вероятности заражения ВИЧ-инфекцией Вам необходимо пройти обследование в Центре СПИД.
Вероятность заражения не высокая, но существует. Для исключения вероятности заражения ВИЧ-инфекцией Вам необходимо пройти обследование в Центре СПИД.
Вероятность заражения составляет до 4%. Для исключения заражения ВИЧ-инфекцией Вам необходимо пройти обследование в Центре СПИД.
Уточните, что означает в Вашем обращении 4+? Результат анализа на ВИЧ не измеряется такими цифрами.
Вам необходимо обратиться к профильному специалисту врачу-инфекционисту
Вам необходимо обратиться для проведения послетестового консультирования по месту сдачи анализа.
По данному вопросу Вам необходимо обратиться к врачу-дерматовенерологу
Согласно действующим нормативным документам, косметологи не относятся к контингентам, обязательно обследуемым на ВИЧ-инфекцию при трудоустройстве или при прохождении периодических медосмотров.
Риск заражения ВИЧ инфекцией и вероятность заразиться ЗППП крайне низкая. При необходимости обратитесь к врачу-дерматовенерологу. Для исключения вероятности заражения ВИЧ-инфекцией необходимо обследоваться сейчас, затем через 3, 6 и 12 месяцев после контакта.
Вероятность заражения существует. Для исключения вероятности заражения ВИЧ-инфекцией необходимо обследоваться сразу, затем через 3, 6 и 12 месяцев после рискованного контакта.
Вероятность ложноположительного результата крайне мала. Современные тест-системы высокочувствительны и специфичны.
Исследование на ВИЧ-инфекцию осуществляют путем забора крови.
В чем Ваш вопрос?
Презерватив снижает риск инфицирования и защитит от ВИЧ только при правильном выборе и соблюдении правил его использования.
Вам необходимо обратиться к профильному специалисту врачу-инфекционисту
Вероятность заражения существует. Вам необходимо обследоваться сразу, затем через 3, 6 и 12 месяцев после контакта.
Вероятность заражения с неинфицированным партнером отсутствует.
Препараты для АРВТ не содержат наркотические и сильнодействующие компоненты и прекурсоры.
Вероятность заражения существует. Для исключения вероятности заражения ВИЧ-инфекцией необходимо обследоваться сразу, затем через 3, 6 и 12 месяцев после рискованного контакта.
Для постановки на учет в ближайшем Центре СПИД края Вам необходимо предоставить паспорт гражданина РФ и СНИЛС.
Вопрос о причине отказа в выдаче медицинской справки Вам необходимо адресовать к врачу-наркологу.
Вероятность заражения существует. Для исключения вероятности заражения ВИЧ-инфекцией Вам следует обследоваться сразу, затем через 3, 6 и 12 месяцев после рискованного контакта.
Если после рискованного контакта прошло 12 и более месяцев, а анализы на ВИЧ отрицательные, значит, Ваши симптомы не связаны с заражением ВИЧ. Вам необходимо обратиться в поликлинику по месту жительства для дальнейшего обследования.
Вам необходимо обратиться к профильному специалисту врачу-инфекционисту
© 2020 Государственное бюджетное учреждение здравоохранения
Клинический центр профилактики и борьбы со СПИД
министерства здравоохранения Краснодарского края
При использовании материалов сайта ссылка на источник обязательна
Важные вопросы о вирусе папилломы человека (ВПЧ)
В 2018 году ВЦИОМ выяснил, что о вирусе папилломы человека слышало меньше половины россиян — всего 44% . О том, что заражение ВПЧ способно привести к онкологическим заболеваниям, знает еще меньше людей — всего 39%. В этой статье мы рассказываем, что такое вирус папилломы человека, к чему может привести заражение, как избежать встречи с вирусом и что делать, если вы подозреваете инфекцию у себя или у близкого человека.
Что такое вирус папилломы человека, и почему он опасен?
Вирус папилломы человека (ВПЧ) — общее название более чем 200 типов вирусов, которые иногда вызывают бородавки на коже и на гениталиях. При этом большинство людей даже не подозревают, что у них может быть ВПЧ. И это очень плохо — доказано, что заражение некоторыми типами ВПЧ увеличивает вероятность развития рака.
Вирусы папилломы человека предпочитают жить и размножаться в плоских эпителиальных клетках . Большинство людей заражаются, когда вирус попадает в кожу через трещинки и микротравмы на слизистой или коже. Поэтому проще всего получить вирус от полового партнера — при вагинальном, анальном и даже оральном сексе.
Все ВПЧ делятся на две большие группы:
ВПЧ низкого риска — к этой группе относятся десять типов вируса, но чаще всего упоминают типы 6 и 11. Редко вызывают тяжелые заболевания. Чаще всего вирусы из этой группы приводят к бородавкам в области рта, на шее, на половых органах и вокруг ануса.
Правда, совсем уж безвредными эти бородавки назвать тоже нельзя. Если бородавки появляются на слизистых горла, может развиться рецидивирующий респираторный папилломатоз — состояние, которое способно привести к доброкачественным опухолям дыхательных путей и потребовать неоднократных операций.
ВПЧ высокого риска — к этой группе относится около 14 типов вирусов, но большинство случаев рака вызывает только 2 типа: 16 и 18. У женщин эти вирусы чаще всего провоцируют рак шейки матки, вульвы и влагалища, а у мужчин — рак полового члена. У людей обоих полов эти вирусы могут вызвать орофарингеальный рак (рак гортани).
Насколько часто люди заражаются ВПЧ?
По некоторым данным, вирус можно найти у 11,7% людей по всему миру, по другим — что в определенный момент жизни вирусом заражается 80% людей . А поскольку пик заболеваемости приходится на молодой возраст, в котором люди чаще всего занимаются сексом, велик шанс, что у человека старше 25 лет вирус ВПЧ уже есть или когда-то был.
Как избежать заражения ВПЧ?
«Подхватить» ВПЧ может любой человек, у которого есть половой партнер, уже зараженный вирусом. К сожалению, презерватив нельзя считать 100% защитой . Вирус может пробраться в человеческий организм с любого инфицированного участка кожи — в том числе с неприкрытого презервативом. Тем не менее, при правильном использовании мужские презервативы уменьшают вероятность заражения.
Однако самый надежный способ избежать вирусной инфекции — вовремя привиться от ВПЧ. С этой целью за рубежом действуют программы вакцинации. К сожалению, в России в Национальный календарь профилактических прививок вакцинация от ВПЧ не входит . В нашей стране сделать прививку можно в частной клинике за деньги, или в рамках бесплатных программ вакцинации, которые проходят в некоторых городах.
В нашей стране зарегистрированы две вакцины от ВПЧ: « Гардасил » защищает и от провоцирующих рак вирусов типа 16 и 18, и от вызывающих бородавки вирусов 6 и 11, а « Церварикс » — только от типов 16 и 18.
Когда и кому нужно делать прививку от ВПЧ?
Мировые рекомендации по прививкам от ВПЧ расходятся. Согласно американской практике , оптимальное время для прививки — 11-12 лет, то есть до начала половой жизни. Причем прививать рекомендуют и мальчиков, и девочек.
Девочек прививка убережет от заражения опасным типом ВПЧ. Привитые мальчики, во-первых, получат защиту от некоторых видов рака, а, во-вторых, не смогут стать носителями вируса и инфицировать своих партнеров. Это поможет внести вклад в коллективный иммунитет .
Всемирная Организация Здравоохранения (ВОЗ) рекомендует прививать только девочек в возрасте 9-14 лет . Однако эта рекомендация, скорее всего, связана с экономическими, а не эпидемиологическими причинами.
Долгое время считалось, что вакцинация от ВПЧ оправдана в возрасте до 27 лет. Однако с тех пор появились данные о том, что вакцинация от ВПЧ эффективна и безопасна для женщин в возрасте 25-45 лет .
Даже если у женщины уже есть вирус ВПЧ, все равно имеет смысл привиться . Прививка защитит от других типов ВПЧ, при этом не ускорит и не осложнит то заболевание, которое уже есть.
Как вылечиться от ВПЧ?
Плохая новость: лечения от ВПЧ не существует . Все, что мы можем — вовремя выявлять заболевания, которые может спровоцировать вирус, и начать лечение уже от них.
Важно! ВПЧ не вызывает воспаление на шейке матки и выделений из влагалища. Тем не менее, при подобных симптомах нужно как можно скорее обратиться к гинекологу.
Хорошая новость: как правило, за два года после заражения организм побеждает вирус папилломы человека, так что большинство людей к 30 годам выздоравливают сами. Правда, после этого человек может заразиться снова — переболев ВПЧ, мы не приобретаем к нему иммунитета.
Кому нужно сдавать анализы на ВПЧ?
ВПЧ — основной фактор риска развития рака шейки матки, потому что вирус провоцирует до 99% всех случаев болезни. Самая уязвимая группа по этому раку — женщины в возрасте 25-35 лет. Однако сдавать анализ на вирус ВПЧ нужно далеко не всем, ведь большинство самостоятельно справляется с вирусом еще до 30 лет.
Согласно международным рекомендациям , чтобы избежать рака шейки матки, нужно обследоваться:
с 21 года до 30 лет — каждые 3-5 лет сдавать ПАП-тест (PAP-тест, или мазок по Папаниколау). Если есть возможность выбрать, предпочтительнее, чтобы тест делали методом жидкостной цитологии . Такой анализ проще стандартизировать, поэтому он дает более надежный результат, чем «классический» мазок, который исследуют под микроскопом.
с 30 до 65 лет — каждые 3-5 лет нужно делать ПАП-тест и сдавать анализ на ВПЧ. Это должен быть мазок из влагалища, который будут исследовать методом ПЦР на 16 и 18 типы ВПЧ.
Что будет, если найдут ВПЧ опасного типа
Это зависит от того, насколько вирус успел повредить клеткам. Возможно три исхода:
ВПЧ есть, а изменений в клетках нет . Женщину отнесут к группе риска. Делать ничего не нужно — требуется только регулярно сдавать анализы, проходить обследования и наблюдать.
ВПЧ есть, и есть ранние изменения клеток LSILs (или CIN-1) . Женщину отнесут к группе риска. Как правило, в этой ситуации тоже ничего делать не надо — в большинстве случаев такие изменения проходят сами собой. Скорее всего, врач порекомендует повторно обследоваться через 1 год, или предложит пройти кольпоскопию — осмотр шейки матки, входа и стенок влагалища при помощи прибора, похожего на микроскоп.
ВПЧ есть, и есть заметные изменения клеток HSILs (или CIN-2 — CIN-3) . В этой ситуации, скорее всего, обойтись только кольпоскопией не получится. Потребуется биопсия — процедура, при которой врач заберет подозрительные клетки на анализ и отправит их в лабораторию.
Дальнейшие действия зависят от результатов анализа. Если обнаружатся злокачественные клетки, их потребуется удалить . Конкретный метод удаления опасных клеток должен предложить лечащий врач — онколог.
Считается, что до 21 года сдавать ПАП-тесты и анализы на ВПЧ не имеет смысла. После 65 лет, если предыдущие тесты были отрицательные, обследоваться на рак шейки матки уже не нужно. Мужчинам анализы на ВПЧ сдавать не надо .
Что в итоге
Заражение вирусом папилломы человека увеличивает риск развития онкологических заболеваний. Особенно рискуют женщины — доказано, что 99% случаев заболеваний рака шейки матки связано с заражением ВПЧ.
Лучший способ предотвратить заражение ВПЧ — вакцинация в возрасте 11-12 лет. Женщинам имеет смысл вакцинироваться до 45 лет — даже в том случае, если у них уже есть вирус папилломы человека.
Лекарства от ВПЧ нет. Однако, если женщины с ВПЧ в возрасте 21-65 лет будут регулярно обследоваться, можно вовремя выявить и вылечить рак шейки матки.