Что нужно знать об аневризме межпредсердной перегородки
Что нужно знать об аневризме межпредсердной перегородки
Аневризма межпредсердной перегородки – каверзная болезнь – аномалия сердца, – способная никак не проявлять себя на протяжении многих лет, но существенно влиять на качество жизни человека на протяжении всего его существования от рождения до старости. На ранних этапах его сложно диагностировать, так как оно протекает без симптомов. Важно быть предупреждённым об этом заболевании, а, порой, без сторонней помощи будет сложно понять его тонкости и симптоматику. Решением этого вопроса есть обращение к квалифицированным специалистам, которые могут проконсультировать вас на сайте двадцать четыре на семь, вам достаточно вписать интересующие вопросы в форму снизу.

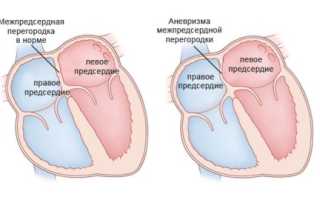
Аневризма МПП представляет собой аномалию в строении сердечной мышцы, которая представлена мешкообразным выступом, что возникает на межжелудочковой перегородке. В большинстве случаев, это выпячивание образуется на том месте, где ткани являются наиболее истощёнными и тонкими. Данное заболевание относится к группе малых аномалий в развитии сердечной мышцы.
Существует три вида деформаций межпредсердной перегородки:
- выпячивание аневризмы влево;
- выпячивание аневризмы вправо;
- S-образное искривление.
Причины возникновения
Несмотря на тот факт, что людям давно известно об этой болезни, никаких действительно серьёзных исследований за всё это время проведено не было. В медицине существует несколько теорий, которые объясняют, из-за чего оно может возникнуть. Первым фактором, который может вызвать предрасположенность к аневризме МПП, учёные называют наследственность. Второй фактор, способный спровоцировать такое заболевание – внутри сердца формирование соединительной было дестабилизировано во время внутриутробного развития ребёнка. Это нарушение обычно спровоцировано инфекционными заболеваниями (внутриутробными инфекциями), которыми болела мать во время вынашивания плода. Третьим фактором может выступать позднее закрытие у детей дефертной части перегородки между правым и левым предсердием.
Физиологической основой для возникновения аневризмы является наличие у ещё не рождённого ребёнка «окошка» – овального отверстия в межпредсердной перегородке. Это «окно» закрывается у новорождённого только после появления на свет, но стенки на месте закрытия больше не уплотняются и являются уязвимым местом. Когда давление крови на него увеличивается, оно может начать растягиваться и выпячиваться – таким способом и возникает аневризма межпредсердной перегородки.
Симптоматика аневризмы
У людей с данной аномалией, как правило, нет особенных жалоб, по которым врач может заподозрить такое заболевание. На ранних этапах аневризма МПП никак не проявлять себя, но в возрасте 1-3 лет при ретардации психологического и физического развития могут быть основания подозревать эту болезнь. Ретардация физического развития здесь выражается в том, что ребёнок тяжело, с трудом способен набрать нужный вес, соответствующий его возрасту. Такие дети имеют повышенную предрасположенность к сезонным болезням, а нагрузка на их правый желудочек увеличена, из-за чего может возникать перегрузка в лёгочном круге кровообращения.
В старшем возрасте, дети, страдающие от аневризмы ниже своих сверстников, имеют низкую склонность к физическим нагрузкам, порой у них может быть аритмия и боли, возникающие в области груди. Характерен видимый глазом выступ в области, где расположена сердечная мышца. Наблюдается атрофия мышечной массы и бледность кожных покровов у детей и взрослых. Во время прослушивания сердца доктор может отметить усиленный тон; систолический шум не является грубым или громким. От физических нагрузок этот шум становится громче.
У взрослых, а особенно у лиц пожилого возраста, может произойти разрыв аневризмы. Разрыв возможен, когда человек подвергается стрессам, сильным физическим нагрузкам и, непосредственно, сердечным травмам.
Это не вызывает мгновенных последствий на здоровье человека, но на месте разрыва формируется дефект, с которым можно жить ещё много лет. Симптомы разрыва аномалии сердца:
- острые боли в зоне деформации;
- ощутимый дискомфорт в области сердечной мышцы;
- повышенная утомляемость организма человека;
- частые сбои в работе сердца.
Обнаружение болезни

Аневризму межпредсердной перегородки чаще всего диагностируют с помощью ультразвукового исследования (УЗИ), также специалисты используют электрокардиографию, компьютерную томографию и ЯРМ. Эту болезнь можно диагностировать у новорождённых с помощью ультразвукового обследования сердца, но окончательный диагноз ставится только в случае дифференциального обследования овального окна в межжелудочковой перегородке. Для того чтобы достоверно поставить диагноз выпячивание в области перегородки должно составлять 10 мм. Эта норма является условной, так как выпячивания больше 5 мм можно тоже назвать аневризмой.
Компьютерная томография в случае диагностирования аневризмы межжелудочковой перегородки позволяет быть проинформированным касательно текущего размера и расположения выпячивания в зоне утонченных тканей.
Последующее обследование сердца доктора назначают в том случае, если есть подозрения на другие сердечные возможные заболевания и патологии.
Аневризма у новорождённых и детей
Аневризма ПММ у грудников относится к категории врождённых пороков сердца. Зачастую, она возникает наследственным путём, то есть, скорее всего, отец или матерь новорождённого сами страдают от этой аномалии. Кроме этого, на формирование такого порока сердечной мышцы у детей влияет физическое состояние матери во время беременности, и даже такая болезнь, как грипп может вызвать дисфункции в развитии сердечной системы ребёнка. Важно, перед началом беременности, вылечить все инфекционные заболевания матери, чтобы снизить шанс рождения детей с аномалией.

С первых дней жизни ребёнка с аневризмой, единственным симптомом, который будет указывать на расстройство, будет синюшный цвет кожи младенца. Если аневризма МПП находится в области 10-15 мм, такой ребёнок будет развиваться без каких либо осложнений. В связи с большей нагрузкой на правый желудочек, из-за сброса крови, сердца детей с этой патологией будут иметь расширение границ вправо и вверх, что обусловлено увеличением размеров правого предсердия и лёгочного ствола. Артериальное давление у таких детей, как правило, пониженное. До двух лет у новорождённых будут частыми респираторные заболевания.
Средняя продолжительность жизни – 40-45 лет, однако, не исключается и длительность жизни в 80 лет и больше.
Но в любом случае, после 40-50 лет, такие пациенты получают статус инвалида из-за повышенного давления в лёгких. Не смотря на это, у небольшого процента (3-5%) детей происходит самостоятельное исправления аномалии.
Зачастую, у детей с таким пороком сердечной мышцы, ставится диагноз хронической пневмонии, вызванной постоянными респираторными недомоганиями. Возможна смерть ребёнка с аневризмой межжелудочковой перегородки в младенчестве. При вторичной пневмонии или ревматизме, больные этой аномалией умирают в 10% случаев. Лечение межжелудочковой перегородки возможно лишь в том случае, если сброс крови является большим. Операция по коррекции заключается во вшивании дефекта или установлении синтетической заплатки на слабое место в перегородке.
Осложнения

Основным осложнением при аневризме является её разрыв, который, однако, не имеет фатальных последствий, несравним с разрывом сердца и не влияет на силу перекачивания крови. Искривление МПП может вызвать осложнения в работе сердца и хронические формы сердечной недостаточности. Также, существует риск образования в аневризме тромбов (эмбол), которые, отрываясь, могут спровоцировать инсульт, но не имеют решающего значения на его возникновение. Однако при выпячивании более чем в 10 мм межжелудочковая аневризма имеет значительно влияние на провокацию эмболии.
При разрыве перегородки, которая случается при острых формах аневризмы оторвавшийся эмбол может попасть в особо важные органы и спровоцировать, например, почечный инфаркт или гангрену.
Лечение
Вначале болезни не требуется никакое специальное лечение – ни медикаментозное, ни оперативное. Достаточным будет состоять на постоянном учёте у кардиолога или терапевта, проходить необходимые обследования с целью наблюдения за заболеванием и его развитием. Если же аневризма межпредсердной перегородки увеличивается сверх нормы (более 10 мм), необходим приём разжижающих кровь препаратов, препаратов, нормализующих работу сердца, налаживающих ритм и снижающих артериальное давление.
В традиционной медицине лечение аневризмы происходит:
- корнями болотного аира;
- плодами шиповника;
- настоем из валерианы.
В большинстве случаев, аневризма межпредсердной перегородки не требует операционного лечения в связи с возможностью возникновения осложнений. Операции назначаются только в том случае, если сброс очень высок, от чего возникает необратимая гипертензия лёгких. Операция в таком случае заключается в коррекции межжелудочковой перегородки – вшивания или установления не синтетической гипоаллергенной перегородки на месте разрыва.
Касательно профилактического лечения аневризмы – таких программ на сегодняшний день не существует, однако, используются те же комплексные мероприятия, которые могут быть использованы в профилактическом лечении инфаркта миокарда, ишемии и атеросклероза. Также, специалисты не рекомендуют людям, страдающим от аневризмы высокие физические нагрузки и работу, способную вызывать сильные стрессы.
Тае Евстигнеевой оплачен окклюдер для операции
31 августа здесь на сайте мы рассказали историю двухлетней Таи Евстигнеевой из Москвы («Сердце не ждет», Артем Костюковский). У девочки врожденный порок сердца: дефект межпредсердной перегородки, осложненный аневризмой – выпячиванием перегородки в месте ее утончения. Дефект прогрессирует, повышается риск развития тяжелых осложнений. Тае необходима операция на сердце. Кардиохирурги ДГКБ №13 имени Н.Ф. Филатова (Москва) готовы провести ее эндоваскулярно: закрыть дефект через сосуды окклюдером – специальным имплантом. Но мама девочки не в силах оплатить дорогой окклюдер. Рады сообщить: вся необходимая сумма (201 810 руб.) собрана. Наталья, мама Таи, благодарит всех за помощь. Примите и нашу признательность, дорогие друзья.
Сердце не ждет
Таю Евстигнееву спасет эндоваскулярная операция
 У маленькой москвички Таи врожденный порок сердца – дефект межпредсердной перегородки. Девочке в октябре исполнится три года, и, по мнению кардиохирургов столичной Детской городской клинической больницы (ДГКБ) №13 имени Н.Ф. Филатова, ей нужна операция – причем в ближайшее время. Отверстие в сердце само не закроется, и без хирургического лечения у девочки могут развиться осложнения. Пока еще размер и форма дефекта позволяют закрыть его щадяще, без разреза грудной клетки, специальным имплантом – окклюдером. Операцию проведут по госквоте, но дорогой окклюдер мама Таи должна оплатить. У нее такой возможности нет.
У маленькой москвички Таи врожденный порок сердца – дефект межпредсердной перегородки. Девочке в октябре исполнится три года, и, по мнению кардиохирургов столичной Детской городской клинической больницы (ДГКБ) №13 имени Н.Ф. Филатова, ей нужна операция – причем в ближайшее время. Отверстие в сердце само не закроется, и без хирургического лечения у девочки могут развиться осложнения. Пока еще размер и форма дефекта позволяют закрыть его щадяще, без разреза грудной клетки, специальным имплантом – окклюдером. Операцию проведут по госквоте, но дорогой окклюдер мама Таи должна оплатить. У нее такой возможности нет.
Только что Тая вместе с другими детьми строила башни в песочнице, затем покачалась на качелях, потом покружилась на каруселях, а теперь увлеченно лазает по горке. И никому невдомек, что у этой подвижной девочки врожденный порок сердца и спасти ее может только операция.
Другие родители не то что следили бы за каждым движением ребенка на детской площадке – вообще бы туда не пустили, с таким-то диагнозом! Но Наталья, мама Таи, разрешает дочери делать все, что та захочет. Хочет бегать – пусть бегает, прыгать – пусть прыгает.
– Мне врачи сказали, чтобы я ни в чем не ограничивала Таю, – объясняет Наталья. – Что если устанет, она сама это поймет и перестанет бегать. И ей не нужно знать, что у нее порок сердца, не нужно забивать этим голову.
 О том, что у Таи проблемы с сердцем, Наталья узнала, только когда девочке было полгода – во время диспансеризации в поликлинике. Во время УЗИ кардиолог обнаружил отверстие в межпредсердной перегородке и сказал, что у Таи врожденный порок. Ничего страшного, по мнению кардиолога, нет, но отверстие само по себе не закроется – и без операции не обойтись.
О том, что у Таи проблемы с сердцем, Наталья узнала, только когда девочке было полгода – во время диспансеризации в поликлинике. Во время УЗИ кардиолог обнаружил отверстие в межпредсердной перегородке и сказал, что у Таи врожденный порок. Ничего страшного, по мнению кардиолога, нет, но отверстие само по себе не закроется – и без операции не обойтись.
– Врач тогда меня успокаивал, говорил, чтобы я не паниковала, что все это лечится, сейчас такие операции делают без разрезов, дефекты закрывают через вену, – вспоминает Наталья. – Но разве можно не нервничать, не переживать?
В ДГКБ №13 имени Н.Ф. Филатова, куда направили Таю с мамой, кардиохирурги решили, что нет необходимости торопиться с операцией. Нужно подождать, пока девочка подрастет, наберет вес. Ну и регулярно показываться врачам.
Прошло два с небольшим года. Тая росла, начала ходить и говорить. И после недавнего обследования врачи сказали, что девочка наконец готова к операции.
Когда Степан, старший брат Таи, приходит домой, она сразу бежит к нему:
 – Ты где был?
– Ты где был?
– На спортивной площадке.
– Я тоже хочу в футбол. Пошли туда?
– Давай лучше дома книжку почитаем.
Степану 13 лет, ему, как всем мальчишкам его возраста, интереснее гулять с друзьями-сверстниками. Но при этом он никогда не отказывается повозиться с младшей сестренкой. Наталья отмечает: удивительно, но ему не бывает скучно играть с ней, рисовать, рассматривать картинки в книжках, собирать пазлы.
– Когда он был маленький, часто просил нас с папой завести еще ребенка, – говорит Наталья. – И даже имя ей – Тая, Таисия – придумал он. На Степана всегда можно положиться. Если мне надо уйти, он посидит с сестрой сколько нужно и не будет при этом ныть, спешить куда-то. Он молодец.
Наталья одна содержит семью с двумя детьми. Она работает удаленно, ее крохотной зарплаты едва хватает на жизнь. И дорогой окклюдер ей не по карману. Вся надежда на добрых людей – на нас с вами.
Артем Костюковский,
Москва
Фото Сергея Величкина

Заведующий отделением кардиохирургии ДГКБ №13 имени Н.Ф. Филатова Владимир Ильин (Москва): «У Таи врожденный порок сердца – дефект межпредсердной перегородки. Дефект расположен в аневризме – месте истончения перегородки. Девочка растет, аневризма увеличивается, что влечет за собой увеличение дефекта, возрастание нагрузки на сердце и развитие осложнений. Поэтому дефект нужно закрыть уже сейчас. Возраст ребенка и конфигурация дефекта позволяют сделать это щадящим, эндоваскулярным способом. После операции девочка быстро восстановится и будет активно развиваться».
Стоимость окклюдера 201 810 руб.
Дорогие друзья! Если вы решите помочь Тае Евстигнеевой, пусть вас не смущает цена спасения. Любое ваше пожертвование будет с благодарностью принято. Все необходимые реквизиты есть в Русфонде.
Можно воспользоваться и нашей системой электронных платежей, сделав пожертвование с банковской карты или электронной наличностью, в том числе и из-за рубежа. А владельцы айфонов и андроидов могут отправить пожертвование через мобильное приложение. Скачать его можно здесь.
Имплантация стент-графта в аорту
Аневризма — это расширение участка сосудистой стенки. Наиболее частой причиной аневризмы является отложение жировых частиц на сосудистой стенке, но может также быть связано с наследственными факторами, травмой или другими заболеваниями которые ослабляют сосудистую стенку. Со временем стенка сосуда теряет свою эластичность, и воздействие нормального артериального давления в аневризме может привести к разрыву сосуда. Расширение сосудистой стенки аорты (один из главных кровеносных сосудов тела) расположенной в брюшной полости называется аневризма брюшного отдела аорты. Бывают также аневризмы грудного отдела аорты.
Эндоваскулярное протезирование является эффективной альтернативой в лечении аневризм брюшного отдела аорты.
Эндоваскулярное протезирование позволяет:
- уменьшить или избежать наркоза и вентиляции легких;
- уменьшить или исключить время нарушения кровообращения в жизненно важных органах и нижних конечностях;
- уменьшить или исключить осложнения, которые могут иметь место при открытой операции;
- уменьшить время госпитализации и восстановительного периода;
- уменьшить кровопотерю.
Пациенты имеющие очень большую аневризму иили аневризмы, или очень извитые сосуды могут быть не подходящими кандидатами для имплантации эндопротеза.
Эндопротез (стент-графт) — тканная полиэстерная трубка покрытая металлическим каркасом устанавливается в аневризму без хирургического воздействия на окружающие ткани пораженного сосуда. Такое альтернативное лечение может быть использовано у пациентов которым по тем или иным причинам не может быть применено хирургическое вмешательство, а также пациентам предпочитающим не подвергаться открытой хирургии. Стент-графт используется для укрепления ослабленной сосудистой стенки, предотвращая разрыв аневризмы.
 Имплантация эндопротеза выполняется под местной анастезией или наркозом. До эндопротезирования выполняются различные диагностические исследования. Эти исследования позволяют визуализировать аневризму и окружающие ее ткани. Для выполнения процедуры эндопротезирования делают маленькие разрезы в верхней части каждого бедра. Используя рентгеноскопию для визуального контроля, доставляющий катетер продвигают через крупный сосуд в вашем бедре к аневризме в вашем животе. Когда доставляющий катетер устанавливается внутри аневризмы, эндопротез освобождается с доставляющего катетера и раскрывается до необходимого размера. После раскрытия эндопротеза доставляющий катетер удаляется. В зависимости от формы и размера аневризмы может быть использован дополнительный эндопротез.
Имплантация эндопротеза выполняется под местной анастезией или наркозом. До эндопротезирования выполняются различные диагностические исследования. Эти исследования позволяют визуализировать аневризму и окружающие ее ткани. Для выполнения процедуры эндопротезирования делают маленькие разрезы в верхней части каждого бедра. Используя рентгеноскопию для визуального контроля, доставляющий катетер продвигают через крупный сосуд в вашем бедре к аневризме в вашем животе. Когда доставляющий катетер устанавливается внутри аневризмы, эндопротез освобождается с доставляющего катетера и раскрывается до необходимого размера. После раскрытия эндопротеза доставляющий катетер удаляется. В зависимости от формы и размера аневризмы может быть использован дополнительный эндопротез.
Что может ожидать пациент после эндопротезирования?
Пациенты могут ощущать некоторый дискомфорт в первые несколько дней после процедуры. Сразу после процедуры необходимо лежать 4-6 часов. У пациентов могут отмечаться такие побочные эффекты как онемение ног, тошнота, рвота, боль в ногах, отсутствие аппетита и/или нарушение деятельности кишечника на протяжении 1-3 дней.
Показания для эндопротезирования.
Имплантация стент-графта показана пациентам с аневризмой грудного или аневризмой брюшного отдела аорты с распространением на подвздошные артерии. Необходимыми условиями являются: хороший подвздошно-бедренный доступ и морфология, подходящая для эндоваскулярного протезирования.
Дефект межпредсердной перегородки
Дефект межпредсердной перегородки (ДМПП) — второй по частоте врожденный порок сердца
При этом пороке имеется отверстие в перегородке, разделяющей правое и левое предсердие на две отдельные камеры. У плода, как мы говорили выше, это отверстие (открытое овальное окно) не только есть, но и необходимо для нормального кровообращения. Сразу после рождения оно закрывается у подавляющего большинства людей. В некоторых случаях, однако, оно остается открытым, но люди и не подозревают об этом. Сброс через него настолько незначителен, что человек не только не чувствует, что «с сердцем что-то не то», но и спокойно может дожить до глубокой старости. (Интересно, что благодаря возможностям УЗИ этот дефект в межпредсердной перегородке хорошо виден, и в последние годы появились статьи, которые показывают, что среди таких взрослых и здоровых людей, которых нельзя причислить к больным с врожденным пороком сердца, существенно выше число страдающих мигренями — тяжелыми головными болями. Эти данные, однако, еще предстоит доказать).
В отличие от незаращения открытого овального окна, истинные дефекты межпредсердной перегородки могут быть очень больших размеров. Они располагаются в разных отделах самой перегородки, и тогда говорят о «центральном дефекте» или «дефекте без верхнего или нижнего края», «первичном» или «вторичном».(Мы упоминаем об этом потому, что от вида и расположения отверстия могут зависеть и выбор вида лечения).
Новорожденные и грудные дети, да и дети раннего возраста в подавляющем большинстве растут и развиваются абсолютно нормально. Родители могут замечать их склонность к частым простудам, иногда заканчивающихся воспалением легких, что должно насторожить. Часто эти дети, в 2/3 случаев девочки, растут бледными, худенькими и несколько отличаются от своих здоровых сверстников. Физических нагрузок они стараются по возможности избегать, что в семье могут объяснить их природной ленью и нежеланием себя утомлять.
Жалобы на сердце могут и, как правило, появляются в отроческом возрасте, и нередко — после 20 лет. Обычно это жалобы на «перебои» сердечного ритма, который человек ощущает. Со временем они становятся чаще, а иногда приводят к тому, что больной становится уже неспособным к нормальным, обычным физическим нагрузкам. Это происходит не всегда: Г.Э. Фальковскому однажды пришлось оперировать больного в возрасте 60 лет, профессионального шофера, с огромным дефектом межпредсердной перегородки, но это — исключение из правил.
Иногда дефект межпредсердной перегородки может сочетаться с неправильным, аномальным впадением одной или двух легочных вен в правое предсердие вместо левого. Клинически это никак себя не проявляет, и является находкой при обследовании ребенка с большим дефектом. Операцию это не усложняет: просто заплата — больше и делается в виде тоннеля в полости правого предсердия, направляющего окисленную в легких кровь в левые отделы сердца.
Сегодня, кроме хирургической операции в некоторых случаях можно безопасно закрыть дефект с помощью рентгенохирургической техники. Вместо ушивания дефекта или вшивания заплаты, его закрывают специальным устройством в виде зонтика — окклюдером, который проводят по катетеру в сложенном виде, и раскрывают, пройдя через дефект.
Это делают в рентгенохирургическом кабинете, и все, что связано с такой процедурой, мы описали выше, когда касались зондирования и ангиографии. Закрытие дефекта таким «безоперационным» методом далеко не всегда возможно и требует определенных условий: анатомического расположения отверстия, достаточный возраст ребенка и др. Конечно, при их наличии этот метод менее травматичен, чем операция на открытом сердце. Больной выписывается через 2-3 дня. Однако он не всегда выполним: например, при наличие аномального дренажа вен.
Сегодня оба способа широко применяются, а результаты – отличные. В любом случае вмешательство носит элективный, не срочный характер. Но нужно делать его в раннем детстве, хотя можно и раньше, если частота простуд и, особенно, пневмоний, становится устрашающей и угрожает бронхиальной астмой, а размеры сердца увеличиваются. Вообще, чем раньше будет сделана операция, тем быстрее ребенок и вы о ней забудете, но это не значит, что при этом пороке надо особенно спешить.
Пациенты с заболеваниями сердца и коронавирус COVID-19: что должны знать родители
Прочтите эту информацию, чтобы узнать, как действовать, если у вашего ребенка есть заболевания сердца.

Семьи детей и подростков с заболеваниями сердца нуждаются в конкретной информации о том, как коронавирус может повлиять на этих пациентов. Специалисты Отделения детской кардиологии Госпиталя Сант Жоан де Деу Барселона отвечают на самые распространенные вопросы о пациентах с сердечными патологиями и как на них влияет коронавирусная инфекция.
Также предлагаем ознакомиться с основными рекомендациями, чтобы узнать, как действовать в ситуации, если у вашего ребёнка есть подозрение на коронавирус или что делать в период карантина.
Являются ли дети или подростки с заболеваниями и пороками сердца более подверженными риску заражения коронавирусом?
В основном, мальчики и девочки с легкими пороками сердца, такими, как дефект межжелудочковой перегородки (ДМЖП) или дефект межпредсердной перегородки (ДМПП), у которых не развилась сердечная недостаточность, а также пациенты, которые были прооперированы успешно, не обладают повышенным риском осложнений, вызванных коронавирусом.
В целом, педиатрические пациенты менее подвержены развитию тяжелых форм коронавируса. Однако, в случае детей с серьезными патологиями сердца, которые инфицированы COVID-19, следует учитывать их предшествующее состояние и быть внимательными в течение всего периода заболевания.
Что считается серьёзными заболеваниями сердца?
Следующее сердечные патологии считаются гемодинамически значимыми заболеваниями сердца (включая цианотические и нецианотические пороки сердца):
- Пороки сердца, требующие медицинского лечения.
- Легочная гипертензия.
- 6 месяцев послеоперационного периода после кардиохирургии или операции на сердце.
- Заболевания сердца, связанные с синдромами или генетическими повреждениями.
- Порок сердца, именуемый «единственный желудочек» или «одножелудочковое сердце»
Кроме того, пациенты, которые перенесли операцию по трансплантации сердца или ожидающие трансплантацию, пациенты с неконтролируемой тяжелой аритмией, перикардитом и пациенты с семейной кардиомиопатией и сердечной недостаточностью, находящиеся на лечении, считаются подверженными повышенному риску.
Может ли иммунная система быть ослабленной из-за наличия врожденного порока сердца (ВПС)?
В основном, люди с врожденными пороками сердца не должны иметь менее компетентную иммунную (защитную) систему. Некоторые пациенты с сопутствующими генетическими синдромами могут иметь ослабленную иммунную систему, но на данный момент, у этой группы еще не была подтверждена более высокая частота инфицирования коронавирусом COVID-19
Что я должен/должна иметь ввиду, если мой ребёнок принимает медикаменты для лечения заболевания сердца?
В последние дни появилась некоторая информация о повышенном риске осложнений от коронавируса у пациентов, принимающие такие лекарства, как каптоприл, эналаприл, лозартан и др. Однако пока нет достоверных доказательств в отношении этих препаратов. По этой причине, рекомендации кардиологических обществ на данный момент не указывают, что лечение этими препаратами следует приостановить.
В любом случае, всегда следует консультироваться с лечащим кардиологом, прежде чем пациент перестанет принимать обычные лекарства.
Какую мне окажут помощь в Госпитале Сант Жоан де Деу во время карантина?
Команда Отделения детской кардиологии Госпиталя Сант Жоан де Деу Барселона разработала план действий во время чрезвычайных ситуаций, чтобы поддерживать качество медицинской помощи для всех своих пациентов в течение всего периода действия карантинных мер безопасности в связи с COVID-19.
Дистанционный каналы связи (Портал для пациентов Госпиталя Сант Жоан де Деу, телефонная связь и телематические услуги помощи) были созданы для наблюдения за пациентами в амбулаторных условиях.
Приемы и процедуры, которые считаются не срочными, будут перенесены. В любом случае срочная кардиологическая помощь гарантируется, как и прежде, 24 часа в сутки, 7 дней в неделю.
Если у пациента температура и симптомы респираторного заболевания
Если у вашего сына или дочери симптомы COVID-19 (температура, кашель, ощущение нехватки воздуха или общий дискомфорт), в качестве первого шага мы рекомендуем вам использовать приложение STOP COVID 19 и следовать его инструкциям.
Если у ребёнка поднялась температура и появились симптомы респираторной инфекции, звоните по номеру 061 или 112.
Если состояние ребёнка ухудшается, обратитесь в Отделение неотложной помощи.
Что делать, если ребёнок был в тесном контакте с человеком, у которого был обнаружен коронавирус SARS-CoV-2
Сообщите об этом и следуйте указаниям представителей здравоохранения вашего региона, обратив внимание, что у вашего сына или дочери есть заболевание сердца.
Помните: вы всегда должны следовать указаниям своего врача, который знает индивидуальные обстоятельства состояния пациента.
Из свежей почты
Вика Жданова, 4 года, поражение центральной нервной системы, спасет восстановительное лечение. 130 430 руб.
Внимание! Цена лечения 199 430 руб. Телезрители ГТРК «Поморье» соберут 69 тыс. руб.
Вика родилась обмотанная пуповиной, с искривленной шеей. В четыре месяца стала заметна задержка в ее развитии, до года дочка не сидела и даже не переворачивалась. Мы не сдаемся, возим Вику на лечение и реабилитацию. Врачи считают, что у нее есть шанс на восстановление. Вика все понимает, любит слушать стихи и сказки, сидит и ходит, держась за руку, но сама встать не может, и речь у нее плохо развита. Вику берет на лечение Институт медтехнологий (ИМТ), но оплатить это лечение мы не в силах. С двумя детьми живем на зарплату мужа и пенсию Вики. Ольга Жданова, Архангельская область
Невролог ИМТ Елена Малахова (Москва): «Вике необходима госпитализация для восстановительного лечения. Надо укрепить мышцы, развить координацию, мелкую моторику и речь девочки».
Катя Карпычева, 3 года, врожденный дефект костей черепа, нужно компьютерное моделирование и имплант. 89 тыс. руб.
Внимание! Цена моделирования и импланта 180 тыс. руб. Фонд «Наша инициатива» компании «М.Видео» внесет 60 тыс. руб. Телезрители ГТРК «Ивтелерадио» соберут 31 тыс. руб.
Катя родилась с серьезными дефектами костей лица и черепа. В 2015 году мы уже обращались к вам за помощью, ваши читатели заплатили за лечение. Спасибо за помощь! А сейчас необходима операция: участок мозга дочки не защищен костью, под кожей видно, как он пульсирует. Мы панически боимся падений, травм, из-за этого не отдаем Катю в детский сад. Московские хирурги готовы прооперировать девочку, закрыть дефект имплантом. Операция за госсчет, но прежде требуется компьютерное моделирование и изготовление импланта за наш счет. Я не работаю, зарплата мужа 8,5 тыс. руб. Помогите нам! Ольга Карпычева, Ивановская область
Руководитель Центра челюстно-лицевой хирургии Виталий Рогинский (Москва): «Девочке требуется пластика костного дефекта. Это сложная операция, ей предшествует комплексная подготовка — моделирование и изготовление индивидуального импланта».
Илья Тютюников, 6 лет, врожденная двусторонняя косолапость, рецидив, требуется лечение. 100 900 руб.
Внимание! Цена лечения 151 900 руб. Телезрители ГТРК «Оренбург» соберут 51 тыс. руб.
Илья родился с искривленными ножками, ступни были подвернуты внутрь. До года его лечил местный ортопед, который предупредил, что малыш все равно останется хромым. Так бы и было, если бы не помощь ярославских докторов и Русфонда. Пять лет назад сыну успешно прооперировали обе ножки, потом была долгая реабилитация. А прошлым летом Илья резко вырос — и произошел рецидив: правая стопа подвернулась. Сыну все труднее ходить, он часто падает. В Ярославле нас ждут на повторное лечение, но мы не можем собрать денег на него. Просим вашей помощи. Ольга Тютюникова, Оренбургская область
Травматолог-ортопед ООО «Клиника Константа» Максим Вавилов (Ярославль): «На фоне интенсивного роста Ильи произошел рецидив косолапости справа. Необходим курс этапных гипсований и операция по перемещению сухожилия».
Женя Козлова, 8 лет, врожденный порок сердца, спасет эндоваскулярная операция. 279 632 руб.
Внимание! Цена операции 606 839 руб. 185 207 руб. перечислено из средств, собранных на операцию другому белгородцу — Алеше Сухину. Компания «Металлоинвест» внесет 100 тыс. руб. Телезрители ГТРК «Белгород» соберут 42 тыс. руб.
В год у дочки обнаружили порок сердца — дефект межпредсердной перегородки. Женю обследовали, назначали лекарства, но дефект не уменьшался. Дочка росла худенькой и слабенькой, часто болела. А когда пошла в школу, стала быстро уставать, от малейшего усилия покрывалась испариной. На недавнем осмотре врачи обнаружили у нее еще и аневризму межпредсердной перегородки. Правые отделы сердца увеличены. Нужна срочная операция. Ее рекомендуют провести щадяще, без вскрытия грудной клетки. Нам ее не оплатить, у нас двое детей, зарплаты небольшие. Просим помощи. Владимир Козлов, Белгородская область
Заместитель главного врача Областной клинической больницы Святителя Иоасафа Игорь Коваленко (Белгород): «Без операции девочке грозят тяжелые осложнения. Мы проведем лечение щадяще — закроем дефект эндоваскулярно. После операции Женя быстро восстановится и окрепнет».