Может ли эндометриоз перерасти в рак связь между патологиями
Эрозия и фоновые заболевания шейки матки
Проблема ранней диагностики и лечения патологических состояний шейки матки имеет особое значение. Рак шейки матки занимает третье место по частоте среди злокачественных новообразований половых органов и шестое в структуре общей онкологической заболеваемости.

Выделяют следующие формы патологических изменений шейки матки:
- Доброкачественные, или фоновые, патологические процессы в тканях шейки матки: псевдоэрозия (эктопия, эктропион); истинная эрозия; полип; лейкоплакия; остроконечные и плоские кондиломы.
- Предраковые процессы шейки матки – патологические процессы, характеризующиеся нарушением нормальной структуры эпителия – дисплазии (Цервикальная интраэпителиальная неоплазия (CIN)).
- Рак шейки матки.
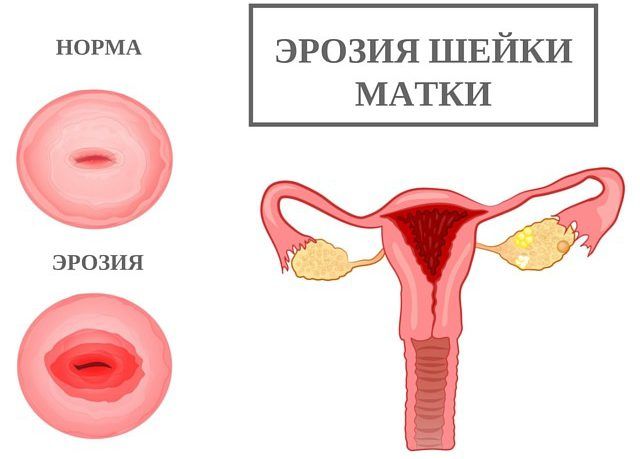
Эрозия шейки матки – расположение однорядного слоя клеток цилиндрического эпителия, выстилающего канал шейки матки, на влагалищной её поверхности, покрытой многослойным плоским эпителием. Стык двух видов клеток называется зоной трансформации. Различают истинную эрозия и псевдоэрозию (эктопию) шейки матки. Истинная эрозия – представляет собой лишенный эпителия участок, возникающий в результате травмы или воспалительных процессов (эндоцервицит). В норме истинная эрозия относится к непродолжительным транзиторным процессам, существуя в течение 1-2 недель и переходя в псевдоэрозию. Внешне эрозия выглядит как красное пятно вокруг наружного отверстия канала.
В связи с чувствительностью цилиндрического эпителия к воздействию гормонов, в течение жизни женщины граница цилиндрического эпителия периодически смещается наружу, приводя к образованию эрозии (эктопии), после чего вновь происходит нарастание плоского эпителия. Так как этот участок слизистой состоит только из одного слоя покровных клеток, просвечивающиеся через него сосуды придают ярко красную окраску участку слизистой шейки матки, где произошла эктопия. Отметим, что при эктопии шейки матки дефекта эпителия не возникает, это качественно и структурно другой эпителий, который легко подвергается травматизации и воздействию возбудителей инфекций и вирусов.
Наличие эктопии наиболее характерно для периода новорожденности, полового созревания, у юных женщин, при беременности и использовании гормональной контрацепции.
«Эрозии» не являются предраковым состоянием и в рак не переходят!
При наличии эрозии шейки матки женщина может жаловаться на кровянистые выделения после половых контактов. Симптомы вызваны повышенной чувствительностью клеток эпителия, которые выстилают снаружи шейку матки. Они продуцируют слизь и легко кровоточат. Удаление эктопии хирургическими методами оправдано только тогда, когда ее наличие сопровождается болевыми ощущениями, дискомфортом и кровянистыми выделениями. Если у женщины есть какой-либо из вышеуказанных симптомов, прежде всего рекомендуется исключить более серьезные причины, способные вызвать такое состояние, такие как: полип шейки матки, полип эндометрия, инфекционные заболевания, эндометриоз, рак тела матки, рак шейк матки.
Диагностировать патологию помогают такие методы, как ПАП-тест, мазок на микробиоценоз, обследование на наличие инфекций, передающихся половым путем, посев из цервикального канала, обследование на ВПЧ, биопсия шейки матки.
Цервикальная интраэпителиальная неоплазия (CIN) – это изменения эпителия шейки матки, заключающиеся в нарушении структуры среднего и базального слоя, без изменений в поверхностном слое и строме, но с нарушением слоистости. Для классификации CIN в 1988 г. цитологами было предложено понятие «Squamous Intraepithelial Lesions» (SIL), предполагающее высокую или низкую степень повреждения плоского эпителия. На этом понятии основывается классификация Национального института рака в США «система Bethesda» (1988, 1991, 2001):
- ASCUS (Atipical Squamous Cells of Undetermined Significance) – атипические клетки плоского эпителия неопределенного происхождения.
- LSIL (Low-grade Intraepitelial Lesion) – поражение эпителия легкой степени или CIN I.
- HSIL (High-grade Intraepitelial Lesion) – поражение эпителия тяжелой степени; понятие объединяет дисплазию умеренной степени, дисплазию тяжелой степени и внутриэпите лиальный рак (CIN II и CIN III соответственно).
- Плоскоклеточный рак.
Основным фактором, вызывающим развитие CIN, является HРV-инфекция (вирус папилломы человека). Развитие рака шейки матки у большинства пациенток происходит закономерно в результате прогрессии дисплазии. Чрезвычайно важным является обеспечить возможность активной профилактики заболеваемости инвазивным раком шейки матки путем своевременной диагностики CIN и своевременного адекватного лечения.
С целью диагностики состояния шейки матки гинеколог обязательно даст направление на ПАП-тест и назначит кольпоскопию и прицельную биопсию с последующим гистологическим анализом.
Тактики лечения CIN. В настоящее время разработано несколько концепций ведения таких пациенток:
- При CIN I (LSIL) выжидательная тактика, или стратегия динамического наблюдения (wait-and-see) с обязательным цитологическим и кольпоскопическим контролем/HРV-тестированием (ПЦР) раз в 12 мес.
- Стратегия немедленного лечения после получения результатов первой кольпоскопии и биопсии CIN II и III (HSIL): патологический эпителий шейки матки подвергается локальному воздействию в виде деструкции пораженного участка описанными выше методами (криодеструкция или электрокоагуляция, петлевая электрическая эксцизии).
В Центре оперативной гинекологии GMS Hospital выполняется лечение фоновых и предраковых заболеваний шейки матки с целью профилактики рака шейки матки.
Может ли эндометриоз перерасти в рак: связь между патологиями
Эндометриоз – это достаточно коварное заболевание, которое протекает бессимптомно. Представляет собой разрастание эндометрия за пределы матки. Может ли эндометриоз стать причиной рака? Врачи утверждают, что у женщин с данной патологией наблюдается больший риск появления онкологических патологий.
- Есть ли связь между эндометриозом и онкологией?
- Какова вероятность, что патология переродится в рак?
- Бывали ли случаи?
- Меры профилактики
- Опасно ли заболевание для жизни?
- Видео
Есть ли связь между эндометриозом и онкологией?
Эндометриоз и рак – это два взаимосвязанных явления. Ведь существует риск, хоть и небольшой, что из-за эндометриоза появится рак яичников. Механизм его озлокачествления неизвестен, однако предполагается, что рак возникает из-за воспалительного процесса, связанного с разрастанием эндометрия.
Притом можно спутать эндометриоз с раком, поскольку они сопровождаются сходными симптомами:
- боль в области поясницы и внизу живота;
- давление в паху;
- выделения из влагалища вне месячных.
Симптомы эндометриоза обычно появляются перед началом месячных. А вот раковое заболевание дает о себе знать в любое время. Наряду с вышеперечисленными симптомами признаки рака включают уменьшение веса, тяжесть в животе, сильные боли в спине, нарушение аппетита, скопление газов и другие.
Из-за разрастания эндометрия на яичниках могут образовываться кисты – доброкачественные новообразования, которые напоминают злокачественные опухоли.
Какова вероятность, что патология переродится в рак?
Риск перерождения эндометриоза в онкологию очень маленький, хотя такая вероятность существует. При наличии эндометриоидной кисты очень высокий риск, что она переродится в злокачественную. Поэтому кисту нужно регулярно наблюдать и следить за ее составом. Если появятся атипичные клетки, новообразование нужно срочно удалять.
Бывали ли случаи?
По статистике, пациентки с эндометриозом в 4-5 раз сильнее подвержены раку яичников, нежели здоровые дамы. Однако это вовсе не означает, что заболевание всегда вызывает онкологию. Поэтому женщины не должны переживать, что у них появится рак. Ведь часто онкологические заболевания появляются под влиянием стресса. И если постоянно себе накручивать, риск рака будет еще более увеличен.
Необходимо учитывать, что разрастание эндометрия наблюдается у женщин детородного возраста. В то же время, рак яичников чаще появляется у пациенток в более старшем возрасте. К тому же, по статистике рак яичников у женщин, ранее перенесших аденомиоз, возникает в среднем на 5,5 лет раньше.
Меры профилактики
Если не лечить патологию, она может вызвать бесплодие у женщины и даже перерасти в рак. В профилактических целях необходимо регулярно проходить обследование у врача, которое состоит из таких этапов:
- осмотр влагалища при помощи зеркал;
- УЗИ органов малого таза;
- КТ и МРТ.

Эндометриоз – это очень распространенное заболевание. Женщины с такой патологией более подвержены развитию карциномы яичника. И если будет отсутствовать квалифицированное лечение заболевания, эндометрий разрастется настолько, что это приведет к появлению сопутствующих патологий, в том числе и рака. Онкология очень коварна, на ранних этапах протекает бессимптомно, поэтому ее тяжело обнаружить. А терапия даст результат только при лечении первых степеней.
Поэтому для предотвращения рака яичников обязательно нужно лечить эндометриоз и любые другие патологии половой системы. Терапия включает в себя хирургические и консервативные методы. Женщине назначают медикаментозные препараты – прогестины, гормоны, антиэстрогены и другие. Если пациентка жалуется на нестерпимые боли, возникающие из-за разрастания эндометрия, требуется хирургическое вмешательство. Чаще всего используется лапароскопическая операция – удаление очагов эндометриоза через проколы в брюшной полости. Тяжелые степени заболевания требуют полного удаления матки и ее придатков.
Опасно ли заболевание для жизни?
Эндометриоз не относится к смертельным заболеваниям. Однако он может значительно осложнить жизнь женщины. Во-первых, при отсутствии лечения она станет бесплодной. Во-вторых, патология сопровождается болевыми ощущениями, особенно во время месячных.
Эндометриоз всегда прогрессирует, если не начать лечение. Не нужно думать, что заболевание исчезнет само собой, оно требует срочной терапии. При ее отсутствии женщина может стать менее работоспособной, в результате чего снижается ее социальная адаптация. Кроме того, эндометриоз может привести к раку, который часто приводит к смертельному исходу.
Поэтому сам по себе эндометриоз не опасен. Но если его запустить, не обращать внимания на симптомы, он может привести к серьезным осложнениям. А вот они как раз очень опасны для жизни.
Видео
Рак шейки матки
Рак шейки матки встречается достаточно часто, занимая в настоящее время у женщин пятое место после кожи, рака молочной железы, тела матки, желудочно-кишечного тракта и яичников и второе – среди злокачественных опухолей женской половой сферы.
Среди гинекологических онкозаболеваний в РБ рак шейки матки на втором месте. В последние годы, к сожалению, отмечен рост числа случаев рака шейки матки. Следует знать, что он часто развивается на фоне доброкачественных и предраковых процессов. К доброкачественным процессам относят эндоцервикоз, эрозию шейки матки, лейкоплакию, эндометриоз, рубцовые изменения посттравматического характера, к предраковым состояниям относится дисплазия различной степени тяжести, лейкоплакия с атипией, эритроплакия.
Причины (факторы риска) развития рака шейки матки
Каждая женщина должна знать о причинах развития рака шейки матки, чтобы предупредить это заболевание.
Возраст. В последние годы, отмечен рост числа случаев рака шейки матки у молодых женщин, включая даже сочетание у них рака шейки матки и беременности (!). Возраст от 15 до 24 лет является критическим в отношении воздействия вредных факторов. Такими вредными факторами являются: раннее (до 18 лет) начало половой жизни, большое число половых партнеров у одной женщины, ее инфицирование различными возбудителями инфекций, применение женщиной для поддержания чистоты влагалища различных моющих средств, а также ранние беременности, в том числе заканчивающиеся абортами, травматизация шейки матки, сопутствующие нарушения функции яичников и др.
Максимальная заболеваемость отмечается в возрастном интервале 40 — 60 лет, что связано с происходящими в организме женщины гормональными изменениями, обусловленные развитием климакса и наступлением менопаузы. Развитие климакса — нормальный физиологический процесс, но в этот период происходит снижение адаптационных возможностей и устойчивости эндокринной системы. Отсюда — увеличение вероятности развития опухолей шейки матки.
Редко рак шейки матки возникает у женщин не живших половой жизнью (у монахинь). В настоящее время многие женщины для предохранения от беременности используют различные контрацептивные (противозачаточные) средства. Последние позволяют успешно предупреждать нежелательную беременность и избегать абортов, опасных осложнениями.
Питание. На развитие рака шейки матки могут влиять определенные отклонения как в режиме, так и в структуре питания. В частности, риск развития заболевания может увеличиваться при систематическом переедании жиров животного происхождения, продуктов с высоким содержанием холестерина, сахаров. Предрасположенности к раку шейки матки способствует чрезмерное потребление жареных и пережаренных пищевых продуктов, концентрированных бульонов, яичного желтка, сливочного масла и других продуктов, богатых холестерином.
Витамины. Витамины играют важную роль в метаболических процессах, в том числе имеющих защитный противоопухолевый эффект.
Ожирение. Ожирение считается одним из факторов риска для возникновения рака шейки матки. Главная причина избыточного веса — снижение физических нагрузок, переедание и увеличение в структуре питания доли животных жиров.
Травмы шейки матки. Любое механическое воздействие – травмы после родов, абортов не обладают канцерогенным действием, то есть травма сама по себе не может превратить нормальную клетку в раковую. Однако механические травмы шейки матки, особенно повторяющиеся неоднократно, и наличие инфекционных заболеваний, передающихся половым путем, могут стимулировать уже имеющиеся предопухолевые или начальные опухолевые изменения.
Фоновые заболевания. Есть группа заболеваний шейки матки, которые называются фоновыми, предраковыми заболеваниями. Наиболее распространенными из таких заболеваний являются эрозия шейки матки, лейкоплакия и цервициты. При хроническом течении этих заболеваний и отсутствии лечения вероятность развития рака шейки матки значительно увеличивается.
Инфицирование вирусом папилломы человека, который способен вызывать диспластические (предраковые) изменения и рак шейки матки. Риск развития рака у женщин с папилломовирусной инфекцией возрастает более, чем в сто раз. Коварство этого вируса заключается в том, что заразившаяся женщина может долгое время не ощущать никаких симптомов, и его всегда возможно определить визуально во время врачебного осмотра.
Венерические заболевания и инфекции, передаваемые половым путем. Вследствие особенностей строения половых органов женщины – микробы легко проникают из влагалища в канал шейки матки. Аборты, роды, особенно протекающие вне больничной обстановки, частая смена половых партнеров способствуют этому.
Нарушения в иммунной системе. Существенная роль в патогенезе заболеваний шейки матки принадлежит системе иммунитета. Выраженная связь иммунологических реакций с атипической пролиферацией эпителия эктоцервикса указывает на влияние клеточного и гуморального иммунитета, на процессы, поддерживающие существование фоновых и предраковых заболеваний, а также провоцирующие их рецидивы.
Стрессы. К заболеваниям, способным стимулировать опухолевые изменения, следует отнести и некоторые психоневрогенные расстройства: неврозы, неврастению, вегето-сосудистую дистонию. Эти расстройства обычно возникают после различных психотравм, психологических перегрузок. Еще в восемнадцатом веке врачи считали, что «дальняя причина рака есть долгая печаль». В то же время невротические расстройства не являются специфическим причинным фактором для рака, поскольку они могут способствовать развитию и многих других заболеваний.
Наследственность. Специальные исследования, проведенные онкологами и генетиками, показали, что рак — не наследственное заболевание. Наследственный фактор может иметь значение только при ограниченном числе случаев заболеваний. При этом его действие не означает передачи самого заболевания по наследству. По наследству может передаваться только предрасположенность к болезни, то есть те или иные особенности органов и тканей, определяющие их большую чувствительность к возможным канцерогенным воздействиям внешней среды. Реализация этой предрасположенности будет прежде всего зависеть от особенностей развития и воздействия на организм целого комплекса других факторов, в частности, определенных нарушений режима здоровой жизни и канцерогенных воздействий окружающей среды.
Курение и алкоголь. В специальных исследованиях было установлено, что курение несколько повышает риск развития рака шейки матки. Оказалось, что потребление различных алкогольных напитков в пересчете на чистый этиловый спирт в дозах более 30 г в день также увеличивает риск рака шейки матки.
Ни один из перечисленных выше факторов в отдельности и даже в ограниченных сочетаниях не может вызвать рак шейки матки. Опухоль развивается только при сложных комбинациях этих факторов.
Симптомы болезни
Клиническая симптоматика складывается из жалоб на бели, кровотечения и боли. Однако все эти три симптома возникают уже в период распада опухоли и время их появления зависит от срока начала изъязвления. Поэтому в ряде случаев в течение длительного периода рак шейки матки может не давать никаких симптомов. Однако для рака шейки матки весьма типичным являются так называемые контактные кровотечения (во время полового сношения, при спринцевании, влагалищном исследовании или после подъема тяжести).
Бели бывают различного характера: водянистые, слизистые, окрашенные кровью, без запаха и зловонные. Примесь крови придает белям вид мясных помоев. Задержка выделений во влагалище и присоединяющаяся инфекция приводит к появлению гнойных белей с запахом. Чаще всего эти сукровичные или кровянистые выделения возникают в результате небольшой травмы опухоли во время поднимания тяжестей, длительной физической работы, после спринцевания или полового акта. У незамужних женщин первым признаком рака шейки матки могут быть довольно обильные кровянистые выделения или кровотечения в результате распада опухоли.
При раке III и IV стадий выделения из половых путей носят гнилостный характер. Кровотечения могут носить характер небольших кровянистых выделений, а также однократных или многократных обильных кровопотерь. Если у женщины уже прекратились менструации, то появление кровянистых выделений из влагалища в большинстве случаев служит признаком злокачественной опухоли.
Боли являются поздним симптомом, свидетельствующим о вовлечении в раковый процесс лимфатических узлов и клетчатки таза с образованием инфильтратов, сдавливающих нервные стволы и сплетения. Общие симптомы и, в частности, кахексия (снижение массы тела) возникают крайне поздно, в очень запущенных стадиях, и обычно женщины, страдающие раком матки, сохраняют внешне цветущий, здоровый вид.
Профилактика
К профилактическим мерам относятся своевременное и эффективное лечение фоновых и предраковых заболеваний шейки матки. Ранняя диагностика и профилактика рака шейки матки возможны только путем систематических профилактических осмотров всех женщин с момента начала половой жизни (не реже 1 раза в год).
- обязательно излечивать заболевания, передающиеся половым путем;
- избегать самолечения патологии шейки матки (особенно вредно длительное бесконтрольное лечение, например, жировыми тампонами);
- при выявлении патологии шейки матки не оставлять ее без внимания даже если «она не беспокоит», необходимо пройти обследование и лечение у гинеколога;
- избегать внеплановой беременности (аборт при первой беременности опасен!), а уж если аборт произведен (даже без видимых осложнений) обязательно пройти восстановительное лечение;
- систематически наблюдаться у акушера-гинеколога во время беременности, особенно если женщине предстоят первые роды в возрасте 27 лет и старше и при интервале между родами 10 и более лет;
- так же необходим отказ от курения, алкоголя;
- вести правильный, здоровый образ жизни.
Косенко И.А., Бакиновская И.Е., Лапцевич Т.П.
Фибромиома
Фибромиома – это доброкачественное образование матки.
Доброкачественное новообразование матки называется «миома» и относится к гормонально-зависимым опухолям. Чаще всего данная патология развивается у женщин позднего репродуктивного (35-45 лет) и перименопаузального (46-55 лет) возраста. Длительное время клинически может себя никак не проявлять и способна к уменьшению с наступлением менопаузы. Но в некоторых случаях может быстро увеличиваться и сочетаться с гиперпластическими процессами эндометрия.
Для диагностики заболевания используют ультразвуковое исследование органов малого таза. Лечение чаще всего симптоматическое, при более тяжелом течении заболевания может потребоваться хирургическое вмешательство.
Что такое миома матки (лейомиома; фибромиома)
В зависимости от соотношения соединительной и мышечной ткани эта опухоль имела названия: миома или фибромиома. Но учитывая, что узлы формируются из гладкомышечных клеток, используется термин лейомиома (миома).
Возникает под влиянием различных факторов, таких как: обменные и дисгормональные заболевания, стрессы, неправильное применение оральных контрацептивов, отсутствие родов и лактации до 30 летнего возраста, аборты, воспалительные заболевания органов малого таза и другие.

Классификация
В зависимости от места локализации, количества и характера роста фибромиомы очень вариабельны. В зависимости от локализации новообразования классифицируют как:
- Интрамуральные (находятся между мышечными слоями). Обнаруживаются в толще стенки матки.
- Субмукозные (расположенные под слизистой оболочкой). Располагаются ближе к полости матки и деформируют ее. Чаще всего сопровождаются кровотечениями.
- Субсерозные (находятся под брюшиной).
- Интралигаментарные (межсвязочные). Расположенные в толще широкой связки матки.
Миоматозные узлы бывают одиночные и множественные. В зависимости от размера выделяют небольшие, средние и большие. В зависимости от клинической симптоматики выделяют бессимптомные и опухоли которые имеют клинические проявления. Миома может располагаться в области тела, дна, шейки или перешейка матки. Характер роста опухоли истинный либо ложный.
Симптомы и признаки
Длительное время заболевание клинически не проявляется. Основным симптомом заболевания является аномальное маточное кровотечение. Их часто можно спутать с менструациями, но такое кровотечение очень обильное и продолжительное. При увеличении размера миомы интенсивность кровотечения значительно увеличивается и может привести к анемии.
Также данная патология сопровождается такими симптомами:
- Болевой. Характерно чувство тяжести и давления внизу живота. Болезненность чаще всего схваткообразная, тупая. При осложнении заболевания (перекрут ножки узла) боль внезапная, режущая, очень интенсивная.
- Дизурический. Нарушение мочеиспускания (учащение), рези, чувство неполного опорожнения могут возникать при миоме больших размеров. Опухоль сдавливает органы мочевыделительной системы, провоцируя такую клинику.
- Дисфункция желудочно-кишечного тракта. Боли при акте дефекации, запоры, метеоризм, что возникают при сдавливании новообразованием прямой кишки.
- Бесплодие или невынашивание беременности.
Диагностика заболевания
Основным методом визуализации является ультразвуковое исследование. Миома обнаруживается в виде очагов круглой формы с пониженной эхогенностью. Также может использоваться томография с физиологическим раствором. Препарат вводят в полость матки для более конкретного обнаружения местоположения миоматозного узла.
В случае, когда ультразвуковое исследование показывает неоднозначные результаты, применяют магнитно-резонансную томографию.

Методики лечения
Консервативная терапия направлена на сохранение репродуктивной функции, а также для предупреждения необходимости оперативного вмешательства. Ее назначают сразу, как только выявлена миома малых и средних размеров.
Медикаментозная коррекция направлена на остановку маточного кровотечения, снижение роста фиброзных тканей, уменьшения размера узла. Используют препараты для блокировки рецепторов прогестерона и антагонисты гонадотропин-релизинг-гормона. Они способствуют уменьшению фибромиом, блокируют их рост, снижают синтез соединительной ткани.
Также широко применяют хирургический метод лечения. Операция показана пациентам с такой патологией:
- Миома матки больших размеров (достигает размера 14 недельного срока беременности).
- Подслизистое (субмукозное) расположение миоматозного узла.
- Миома, которая стремительно растет.
- Миома матки, которая нарушает функции близлежащих органов.
- Маточные кровотечения, которые не поддаются консервативным методам коррекции и сопровождаются хронической анемией.
- Миома матки с рецидивирующей или атипической гиперплазией эндометрия.
- Расположение миомы в области трубного угла, который является причинной бесплодия.
Объем хирургического вмешательства во многом определяется возрастом пациентки, количеством и локализацией узлов, размером матки. С целью сохранения репродуктивной функции выполняется консервативная миомэктомия. Преобладающей методикой доступа в брюшную полость является лапароскопия, но возможен и лапаротомный доступ.
В перименопаузальном и постменопаузальном возрасте при наличии хирургических показаний необходима операция удаления миоматозной матки, поскольку если миома не регрессировала в первые 2 года менопаузы, дальнейшее ее существование сопровождается опасностью возникновения онкопатологии.
Также применяется эмболизация маточных артерий, которая направлена на остановку кровообращения в миоматозном узле и его дальнейшее уменьшение. Но данный метод не подходит для женщин, которые планируют беременность.
Профилактика заболевания
Миома — тяжелое заболевание, которое трудно поддается коррекции. Поэтому важно проводить профилактические мероприятия, чтобы не допустить развития болезни. К таким мерам относят:
- Регулярные посещения гинеколога для проведения профосмотра.
- Своевременное лечение заболеваний органов малого таза.
- Лечение анемий и метаболических нарушений.
- Исключение абортов, коррекция гормональных нарушений.
- Ведение регулярной половой жизни с одним постоянным партнером.
Такие меры безопасности позволят оградить себя от такой проблемы, сохранят здоровье.
Вывод
Миома — доброкачественное новообразование, которое развивается из мышечных клеток матки и редко перерождается в злокачественное. Требует динамического наблюдения врача акушер-гинеколога, своевременного и адекватного лечения.
Эндометриоз: симптомы, диагностика и лечение
В повседневной суете женщины не всегда обращают внимания на какие-то проявления, связанные с их здоровьем. Болезненные менструации? Судьба — так и у мамы было. Тянет поясница? Весь день пробегала на обуви с высоким каблуком.
И все бы ничего, если бы за некоторыми из таких симптомов не скрывалось загадочное заболевание. Имя ему – эндометриоз.
О том, что это за болезнь, рассказывают врачи-гинекологи Ольга Евгеньевна Малафеева и Александра Алексеевна Добренко.
— Ольга Евгеньевна, что же такое эндометриоз и как часто встречается это заболевание у женщин?
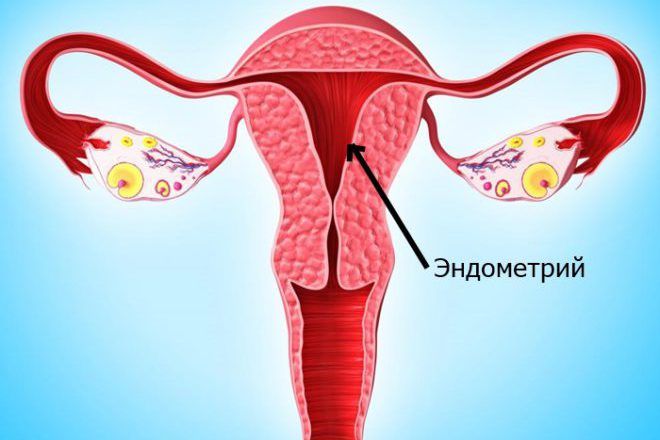
— Это гормонально-зависимое заболевание. Для него характерно нетипичное расположение клеток внутреннего (слизистого) слоя матки — эндометрия. Иными словами, не там, где он должен быть в норме, а в других местах.
Статистические данные разнятся, однако известно, что эндометриоз занимает третье место в структуре гинекологических заболеваний. Страдают обычно женщины репродуктивного возраста, чаще всего — 20-40 лет. Сейчас отмечается тенденция к расширению возрастного диапазона: впервые выявленный эндометриоз описан как у подростков, так и у женщин, вступающих в менопаузу.
— Вы сказали о том, что при этом недуге клетки эндометрия появляются в других местах организма. Возникает вопрос: эндометриоз — это какая-то разновидность рака или все же нет?
— Нет, между ними ни в коем случае нельзя ставить знак равенства.
— Может ли эндометриоз перерасти в рак?
— Только при так называемой атипичной форме эндометриоза (не более 1% случаев эндометриоза).
— Какие органы поражает эндометриоз?
— Это может быть, например, влагалище, шейка матки, миометрий, маточные трубы, яичники, брюшина, кишечник, мочевой пузырь. Встречается также эндометриоз послеоперационного рубца.
— Почему возникает эндометриоз?
— На сегодняшний день причины возникновения до конца неизвестны. Существуют различные теории, объясняющие развитие этой патологии. Например, ретроградная: предполагается, что эндометриоз возникает из-за обратного тока менструальной крови, с забросом её через маточные трубы в брюшную полость.
Причины возникновения до конца неизвестны.
Вероятно, при развитии эндометриоза
играет роль не один фактор
Имеется теория генетической предрасположенности к заболеванию, «гормональная» теория (на фоне неправильного соотношения женских половых гормонов), лимфатическая, а также аутоиммунная теория. Вполне возможно, что при развитии эндометриоза играет роль не один фактор.
— Александра Алексеевна, как вы считаете, здоровый образ жизни, сбалансированное питание – эти факторы помогут снизить риск заболевания эндометриозом?
— Несомненно. Причём это касается не только эндометриоза: отсутствие вредных привычек и правильное питание помогут избежать многих заболеваний.
Питаться правильно вполне возможно. Достаточно подходить к этому вопросу вдумчиво. Цитата из материала «Правила здорового питания. Что нужно есть, чтобы здороветь?»
— Ольга Евгеньевна, расскажите, какими симптомами проявляет себя эндометриоз?
— Наиболее частым и значимым признаком эндометриоза у женщин является хроническая тазовая боль. Также отмечаются бесплодие; нарушения менструального цикла; сильная боль во время и вне периода месячных, располагающая внизу живота, в области поясницы и бедер. Могут отмечаться боли при половом акте. При распространении процесса на соседние органы может отмечаться болезненность при мочеиспускании и акте дефекации.
Хронический стресс — плохой прогностический
фактор для развития многих заболеваний
— Кто в группе риска по возникновению эндометриоза?
— Это женщины репродуктивного возраста с воспалительными процессами половых органов; после внематочной беременности, кесарева сечения, выскабливаний полости матки и иных оперативных вмешательств на матке. Повышают вероятность развития эндометриоза стрессы, продолжительный и интенсивный рабочий режим, «жесткие» диеты, курение.
– Александра Алексеевна, ваше мнение: могут ли постоянные стрессы, без которых, увы, не удаётся обойтись в современной жизни, как-то провоцировать появление заболевания?
– Хронический стресс всегда был плохим прогностическим фактором для развития многих заболеваний, в том числе, и для эндометриоза. Он опасен тем, что имеет накопительный эффект и действует на организм по принципу мины замедленного действия: мы никогда не знаем, когда и на каком «участке» нашего организма она «взорвётся». Накопленный стресс может вылиться, например, в недуг невралгического характера, а может развиться и онкологическое заболевание.
— Ольга Евгеньевна, как проводится диагностика эндометриоза?
— Обследование при эндометриозе начинается с подробного сбора жалоб и анамнеза, общего и гинекологического осмотра. Выполняются кольпо- и цервикоскопия, по показаниям — гистероскопия. При подозрении на вовлечение в процесс мочевого пузыря проводится цистоскопия, а толстой кишки — колоноскопия.
Применяется УЗИ (преимущественно трансвагинальное) и МРТ органов малого таза. Диагностическое значение имеет определение в крови маркеров CA 125, РЭА, CA 19-9. Также используется лапароскопия.
О правильной подготовке к гинекологическому (малого таза у женщин) УЗИ читайте здесь
— На различных форумах можно встретить информацию о том, что самый информативный метод диагностики для эндометриоза матки – это лапароскопия. Это действительно так?
— Зависит от формы эндометриоза. Если необходимо диагностировать процесс, идущий изнутри матки — внутренний эндометриоз (аденомиоз), то более информативно использование гистероскопии. Но если речь идет о наружной форме эндометриоза — на брюшине, яичниках, смежных органах — да, лапароскопия считается «золотым стандартом» диагностики.
— Эндометриоз – это приговор на всю жизнь или он успешно лечится?
— Это, разумеется, не приговор. Однако эндометриоз нуждается в длительном, упорном лечении. Обычно процесс заканчивается с прекращением репродуктивной функции, т.е. в климактерическом периоде он не прогрессирует.
В климактерическом периоде
эндометриоз не прогрессирует
— Возможно ли консервативное лечение эндометриоза?
— Да, консервативное лечение проводят при ранних, некистозных формах эндометриоза (кисты рекомендуется удалять). Из медикаментов используются различные гормональные препараты, нестероидные противовоспалительные препараты (НПВС). Также применяется физиотерапия. По показаниям выполняются хирургические операции. Лечение, как правило, комплексное.
— Александра Алексеевна, в Интернете можно найти немало способов лечения эндометриоза народными способами: это и использование лекарственных растений, и различного рода компрессы, настойки, мази. Каково отношение к этому официальной медицины? Действительно ли, какие-то «бабушкины» рецепты могут реально помочь в лечении, или стоит относиться к ним с разумным скепсисом?
– Скажу сразу: если говорить о лечении эндометриоза, отношение официальной медицины к «бабушкиным» методам однозначно негативное. Для этого существуют разнообразные, применяемые, как правило, комплексно медикаментозные средства, их эффективность проверена практикой. Однако о народной медицине тоже не забываем, поскольку основу многих лекарственных средств составляют экстракты лечебных растений. Да, конечно, надо следовать рекомендациям доктора и применять назначенные им препараты, но при этом не будет хуже, если в меню войдут, скажем, растения семейства крестоцветных – те же петрушка, морковь. Потому что, известно: фитоэстрогены – природные нестероидные растительные соединения – очень полезны для женского здоровья.
— Ольга Евгеньевна, чем опасен эндометриоз для женщины, если его не лечить?
— Последствиями нелеченного эндометриоза может быть постоянная, выматывающая боль. Возможно развитие бесплодия. При наличии процесса в смежных органах — нарушение их функций.
— Что является профилактикой эндометриоза? Какие меры может применять женщина для того, чтобы обезопасить себя от этого заболевания?
— Необходимо избегать абортов. При любых нарушениях менструального цикла сразу обращаться к врачу. Избегать факторов риска, вовремя лечить возникающие заболевания. Вести активный образ жизни, обеспечить соответствующую адекватную физическую нагрузку, закаливаться, избавиться от вредных привычек.
Беседовал: Энвер Алиев
Добренко Александра Алексеевна.
В 2013 году окончила Тульский государственный университет по специальности «Лечебное дело». В 2015 году окончила ординатуру (Российский научный центр рентгенорадиологии) по специальности «Акушерство».
Повышение квалификации – Тульский государственный университет, специальность «Онкология», 2016 год.
Малафеева Ольга Евгеньевна
Выпускница Ивановского государственного медицинского института 1990 года, факультет «Лечебное дело».
В 1991 году закончила интернатуру по специальности «Акушерство и гинекология». Врач высшей категории.
Считается ли эндометриоз предвестником рака?
Очаги поражения, которые могут также принимать форму спаек и кист, чаще всего обнаруживаются на поверхности матки, фаллопиевых трубах, яичниках, брюшине и даже в кишечнике. Реже эндометриоидные образования обнаруживаются во влагалище, на шейке матки и мочевом пузыре.
Женщины с этим диагнозом беспокоятся о том, может ли эндометриоз перерасти в рак. Для того чтобы не впадать в панику раньше времени, необходимо разобраться в каких случаях это возможно и возможно ли вообще.
- Почему появляется эндометриоз?
- Как заподозрить эндометриоз?
- Классификация эндометриоза
- Причастность эндометриоза к бесплодию
- Перерастает ли эндометриоз в рак?
- Лечение эндометриоза
- Беременность при эндометриозе
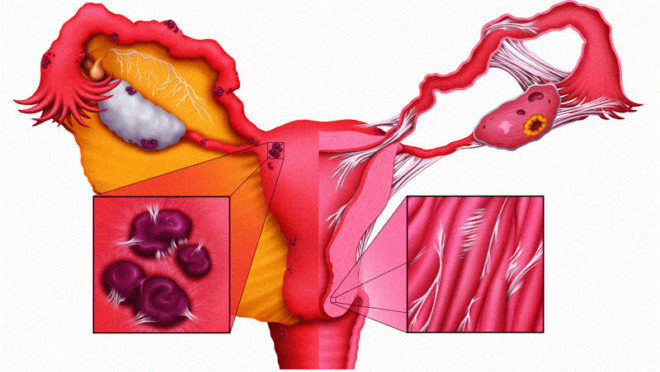
Почему появляется эндометриоз?
До сих пор медицине так и неизвестны точные причины развития эндометриоза. Что удалось установить точно, так это взаимосвязь между эндометриозом и наследственностью. Следовательно, женщина, у которой мама или бабушка имела эту патологию, находится в группе риска.
Помимо этого, есть ещё много факторов, которые оказывают существенное влияние на появление эндометриоза, основными из них являются изменения в гормональном фоне и иммунных процессах. Не последнее значение в развитии болезни имеют поздние роды, кесарево сечение, аборты, лечение эрозии шейки матки методом прижигания.
Однако самой основной и частой причиной появления эндометриоза считается ретроградная менструация. Суть в том, что во время менструального цикла, слизистые частички матки отторгаются и через маточные трубы забрасываются в брюшную полость. Процесс распространяется на внутренние органы, где и приживаются эти частицы. Когда приживление успешно состоялось, начинается их функционирование.
Этот процесс практически ничем не отличается от функционирования слизистой матки в тот момент, когда происходит отторжение частиц во время менструации с дальнейшим кровоизлиянием. Только это действие происходит уже в брюшной полости. Кровь при месячных не выходит наружу, как должно быть, а начинает скапливаться в животе. В результате на участке, пораженном эндометрием, начинается воспалительный процесс.
Загадкой для медицины остаётся тот факт, что обратный заброс частиц во время менструации происходит чуть ли не у каждой женщины, однако, эндометриоз у многих из них никогда не появляется. Врачи могут лишь предполагать, что это связано с расположением матки.
Следует отметить, что эндометриоз у мужчин встречается крайне редко. В большинстве случаев патология была выявлена у мужчин, которые проходили лечение рака предстательной железы высокими дозами эстрогена. При обследовании у мужчин была выявлена ткань, схожая по всем признакам с эндометриальной. Это объясняется реакцией предстательной маточки на гормон.
Как заподозрить эндометриоз?
Как правило, врач может заподозрить эндометриоз по жалобам пациентки. В пользу эндометриоза говорит цикличность симптомов. Болевые ощущения, в большинстве случаев, увеличиваются перед приходом менструации и затихают после её окончания. При распространении эндометриоза боли приобретают хронический характер.
Кроме того, в пользу патологии говорят такие симптомы:
- Кровянистые мажущие выделения как перед менструацией, так и после неё. Они имеют характерный темно-коричневый цвет.
- Боль и дискомфорт во время полового акта.
- Боли во время дефекации и мочеиспускания. Кроме того, в моче или стуле может присутствовать кровь, это объясняется прорастанием эндометрия в прямую кишку или мочевой пузырь.
- Появление болезненных ощущений в середине менструального цикла, что связано с наступлением овуляции.
- Анемия, которая наступает в результате плохой сокращаемости матки, что существенно увеличивает менструальные кровопотери.
- Ухудшается общее состояние женщины перед менструацией: снижается работоспособность, беспокоят головные боли, появляется бессонница и нервозность.
- Самым частым признаком болезни является бесплодие. Множественные попытки женщины забеременеть ни к чему не приводят.
Заболевание можно определить исходя из жалоб пациентки и УЗИ, однако, стопроцентный диагноз можно поставить только после проведения лапароскопии.

Классификация эндометриоза
Когда пораженная ткань распространяется в толще матки, речь идёт о диффузном (равномерном) эндометриозе, который имеет несколько стадий:
- Эндометрий прорастает вглубь не более чем на 1 см. При этом отмечается усиление менструального кровотечения и незначительные болезненные ощущения.
- Распространение эндометрия увеличивается до середины миометрия. В результате боли начинают увеличиваться, происходит отек и опущение матки, появляются кровянистые выделения в промежутках между менструальным циклом.
- Эндометрий прорастает насквозь, поражая внутренние органы: брюшину, яичники и прочее.
Самой опасной формой заболевания является инфильтративный эндометриоз. Эндометрий прорастает в ткани и органы, разрушая их структуру. В таком случае симптомы эндометриоза будут усугубляться признаками дисфункции поражённого органа.
Самым распространенным является очаговый эндометриоз. Характеризуется прорастанием ткани эндометрия в определённый участок миометрия, матка при этом увеличивается в размерах. Основным признаком этой формы недуга является гиперплазия маточных стенок, а также образование кист в местах локализации эндометриоза. Этот вид недуга также можно разделить на стадии, каждая из которых будет иметь свою симптоматику.
Как правило, боль возникает на пораженном участке. Кроме этого, отмечаются темно-коричневые выделения до и после месячных, обильные кровотечения, продолжительность менструации от одной до двух недель. А также проявляется и общее недомогание: сонливость, вялость и ухудшение настроения.
В отличие от очагового эндометриоза, где пораженный участок можно удалить оперативно, диффузный поддается лечению значительно хуже.
Причастность эндометриоза к бесплодию
У каждой второй женщины, столкнувшейся с этой патологией, есть все шансы столкнуться и с бесплодием. Речь идёт не о стопроцентном бесплодии, где женщине приходится смириться с тем, что она никогда не забеременеет естественным путём. В случае эндометриоза снижается лишь вероятность зачатия на фоне не пораженных заболеванием женщин.
Медицина до сих пор не может назвать точных причин, почему эндометриоз препятствует зачатию. Скорее всего, возникновение неблагоприятных условий в организме при эндометриозе, на фоне иммунологических и эндокринных нарушений оказывают негативное действие на зачатие.
Перерастает ли эндометриоз в рак?
Сразу же стоит прояснить ситуацию: официальных доказательств перехода эндометриоза в злокачественный процесс нет. Следовательно, наличие эндометриоза и рак никак не взаимосвязаны, поэтому у женщины с этой патологией шансов заболеть раком столько же, сколько и у совершенно здоровой женщины. Все остальное лишь домыслы и ничем неподтвержденные теории. Однако само по себе заболевание может причинить множество проблем со здоровьем. Самой основной проблемой является бесплодие.
Специальных методов по профилактике эндометриоза не существует, но придерживаясь некоторых правил снизить вероятность патологии вполне возможно. Поскольку в организме человека все взаимосвязано, важно заботиться о здоровье в целом:
- вести активный и здоровый образ жизни (правильное питание, здоровый сон, спорт, больше прогулок и свежего воздуха);
- избегать беспорядочных половых связей, а вместе с тем абортов и инфекций, передающихся половым путём;
- избегать стрессов, любить себя, жить в гармонии с окружающим миром.
Вот такие, казалось бы, простые правила, помогут сохранить здоровье и снизить риск развития болезни. Если же клиническая картина эндометриоза все-таки проявилась, не стоит надеяться на его самоликвидацию и ухудшать ситуацию, своевременное обращение за медицинской помощью поможет преодолеть недуг без негативных последствий для здоровья женщины.

Лечение эндометриоза
Лечение эндометриоза может происходить как медикаментозным, так и оперативным методом. Как именно проводить лечение решает врач исходя из каждого конкретного случая.
Женщинам детородного возраста, у которых диагностированы небольшие очаги эндометриоза, в большинстве случаев назначают гормонотерапию. Этот процесс занимает несколько месяцев, а ещё через два месяца менструальный цикл приходит в норму. С помощью гормонотерапии многим женщинам удаётся забеременеть.
Женщинам, старше 35-летнего возраста, имеющих масштабные очаги поражения, а также спайки и кисты, показано оперативное лечение эндометриоза. Как правило, это лапароскопия. Этот метод позволяет удалить все патологические очаги, в результате чего восстанавливаются функции репродуктивной системы. Несколько дней после операции женщина находится под наблюдением врачей в стационаре.

Беременность при эндометриозе
Бывают случаи, когда уже беременная женщина узнаёт о своём диагнозе. Как правило, это случается очень редко, поскольку не так уж и легко забеременеть вопреки эндометриозу. Первое, что волнует женщину в сложившейся ситуации, это может ли эндометриоз стать причиной срыва беременности? К сожалению, в большинстве случаев именно так и происходит. Поэтому перед тем как зачать ребёнка, женщине необходимо следовать некоторым рекомендациям.
- Не беременеть в процессе эндометриоза. Предугадать как поведет себя заболевание во время беременности невозможно. Именно поэтому изначально необходимо вылечить эндометриоз или, если идёт о хронической форме, дождаться его ремиссии.
- В процессе беременности эндометриоз может снова напомнить о себе. В таком случае необходимо сразу же посетить врача, который назначит противовоспалительные и гормональные препараты, не несущие угрозы для ребенка.
- Можно обратиться за помощью к народным методам лечения или гомеопатии. И хотя эти средства не несут никакого вреда для здоровья мамы и малыша, перед их применением следует проконсультироваться с врачом. К тому же некоторые специалисты сами настоятельно рекомендуют приём этих методов вместо гормонотерапии во время беременности.



