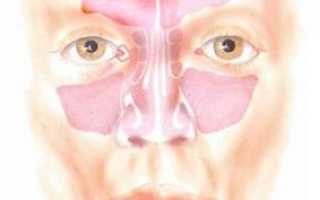
7 основных симптомов которые говорят о гайморите у ребенка
Cochrane
Вопрос обзора
Быстрее ли вылечить инфекции пазух носа у взрослых с помощью антибиотиков, чем без них?
Актуальность
Пазуха – это полость, расположенная в голове. У взрослых с краткосрочной инфекцией пазух отмечаются заложенность носа и густые желтые выделения из него. Люди с инфекцией пазух могут чувствовать слизь на задней стенке глотки, боли в лице, боли при наклоне вперед и боли в верхней челюсти или при жевании. Краткосрочную инфекцию пазух можно заподозрить после физикального осмотра и опроса о симптомах. Анализ крови и визуализация пазух могут подтвердить диагноз, но не рекомендуются в рутинной практике в большинстве стран. Чаще всего краткосрочные инфекции пазух вызываются вирусами. Однако врачи могут назначать антибиотики, которые следует использовать лишь для лечения бактериальных инфекций. Прием антибиотиков без необходимости приводит к антибиотикорезистентности бактерий. Мы оценили, могут ли антибиотики быстрее вылечить взрослых с краткосрочной инфекцией пазух носа в сравнении с лекарствами-пустышками (плацебо) или отсутствием лечения.
Дата поиска
18 января 2018 года.
Характеристика исследований
Мы включили 15 исследований, в которых взрослые с краткосрочной инфекцией пазух носа, подтвержденной или не подтвержденной визуализацией, в случайном порядке были распределены в группы для получения антибиотиков, лекарств-пустышек или отсутствия лечения, в амбулаторных условиях. Исследования охватывали 3057 взрослых, чей средний возраст составлял 36 лет; около 60% участников были женского пола. Участники наблюдались до излечения. Продолжительность испытаний варьировала от 8 до 28 дней.
Источники финансирования исследований
Семь исследований получали финансовую поддержку правительства или научных учреждений; шесть – гранты фармацевтической промышленности; в пяти не сообщалось об источниках финансирования.
Основные результаты
Без антибиотиков почти половина всех участников вылечилась через 1 неделю, а две трети через 14 дней. На каждые 100 участников на 5 (диагноз выставлен на основании симптомов, описанных врачу) — 11 (диагноз подтвержден рентгенографией) человек больше быстрее излечивались при приеме антибиотиков. Компьютерная томография (КТ) может предсказать, кому антибиотики принесут пользу, но ее рутинное использование способно привести к проблемам со здоровьем из-за воздействия радиации. На каждые 100 участников на 10 человек больше быстрее избавлялись от густых желтых выделений из носа при приеме антибиотиков в сравнении с лекарством-пустышкой или отсутствием лечения. На каждые 100 участников на 30 человек больше испытывали побочные эффекты (в основном со стороны желудка или кишечника) при приеме антибиотиков в сравнении с лекарством-пустышкой или отсутствием лечения. При сравнении с людьми, принимавшими антибиотики изначально, дополнительные 5 человек из 100 в группах лекарства-пустышки или отсутствия лечения были вынуждены начать прием антибиотиков из-за ухудшения состояния. Серьезные осложнения (например, абсцесс мозга) встречались редко.
Мы выяснили, что антибиотики не являются средством первой линии для лечения взрослых с краткосрочной инфекцией пазух. Мы не нашли доказательств касательно взрослых с тяжелым синуситом или сниженным иммунитетом или детей.
Качество доказательств
Когда диагноз был основан на симптомах, описанных врачу, качество доказательств было высоким. Мы снижали качество доказательств до умеренного, когда диагноз подтверждался рентгенографически или по КТ, так как число участников было небольшим и оценка становилась менее надежной.
Новообразования
Новообразования
И хотя злокачественные новообразования обнаруживаются редко, рекомендуется проводить такое обследование регулярно, так как в отличие от опухолей на других частях тела, любые новообразования в полости рта лучше поддаются лечению и профилактике. Но чтобы обезопасить себя, необходимо знать основные симптомы этого заболевания. Недаром говорится: «Предупрежден, значит – защищен».
Существует много заболеваний, которые протекают бессимптомно, никак не проявляются внешне и не доставляют человеку никаких неприятностей. Пациент может и не догадываться, что у него не все в порядке, между тем как болезнь развивается все больше. И только на последних стадиях могут появиться первые признаки, порой очень неприятные и болезненные, причем вместе с осложнениями. Такие патологии нередки и в стоматологии. Одним из подобных коварных заболеваний является киста зуба.
Что же это такое – киста зуба?
Если говорить в общем, киста – это образование, наполненное жидкостью и имеющее плотную оболочку. В стоматологии киста зуба обозначает образование в кости, заполненное содержимым жидкого характера (главным образом это отмершие клетки эпителия и бактерии). Заболевание возникает вследствие невылеченной инфекции в зубе. Киста имеет плотную оболочку (это защитная реакция организма, чтобы воспалительный процесс не развивался дальше). Но это не мешает ей расти и достигать размеров 3-4 см и более. Многие люди пренебрежительно относятся к подобного рода образованиям, но киста может давать очень серьезные осложнения – вплоть до раковых опухолей, поэтому является довольно опасным заболеванием.
Причины образования
Зубная киста может образовываться по самым разным причинам, начиная от неудачного падения, при котором происходит травма зуба, заканчивая банальным неудачным лечением корневого канала. Чтобы точно выяснить, почему образовалась киста, врач проводит подробный опрос и направляет пациента на дополнительные методы исследования.
Чаще всего причинами зубных кист служат следующие факторы:
- Травма (смещение зуба провоцирует проникновение инфекции и быстрое размножение микроорганизмов, так как в рану обычно попадает грязь и большое количество патогенных бактерий)
- Некачественное лечение кариеса (в результате в корневой канал попадает инфекция и провоцирует новый воспалительный процесс – кисту)
- Неудовлетворительное эндодонтическое лечение (опять же негативное влияние патогенной микрофлоры и образование очага воспаления)
- Общие заболевания, при которых болезнетворные бактерии попадают в околочелюстные ткани вместе с кровотоком
- Осложнение гайморита (при кистах на верхней челюсти)
- Хронические воспалительные процессы под коронкой
- Хронический периодонтит (если его не лечить, инфекция идет дальше и возникает киста корня
- Заболевания носоглотки
- Сложное прорезывание зубов мудрости. Обычно при этом образуется «капюшон» – часть десны, прикрывающая непрорезавшуюся часть. Там размножаются бактерии, проникают вглубь зуба, провоцируя образование кисты
Стоматологи отдают первые места среди причин возникновения кист двум главным: травмированию зубов и инфицированию корневых каналов. Поэтому очень важно стараться избегать попадания инфекции в зуб – именно она запускает воспалительный процесс.
Симптомы кисты зуба
Особая опасность заболевания таится в том, что первые признаки его появляются тогда, когда киста имеет уже внушительные размеры. Ранние стадии никак себя не проявляют. Кисты образуются довольно медленно – процесс измеряется неделями. Поэтому у пациента есть время, чтобы обнаружить настораживающие симптомы, которые могут свидетельствовать о возникновении кисты зуба:
Бугорок на десне в районе корня зуба, увеличивающийся в размерах со временем (обусловлен накапливанием жидкости в полости кисты)
Неприятные ощущения при приеме твердой пищи (обусловлены давлением на десну кусочками еды)
Образование свища (сообщение между полостью рта и костью в виде полого хода)
Недомогание, повышение температуры наряду с болью в челюсти
Головные боли, не проходящие при приеме таблеток (при кистах, образующихся в гайморовой пазухе)
Следует особо отметить тот факт, что зубная боль при кистах не такая сильная, как кариесе – ее можно назвать тянущей. Если киста воспаляется, боли становятся сильнее.
Человек может и не связывать данные признаки с каким-то заболеванием, полагая, что он «натер» десну, поцарапал язык и т.д. А на самом деле это может быть самая что ни на есть настоящая киста, но, к сожалению, распознать ее действительно нелегко.
Диагностика
Как правило, киста зуба обнаруживается абсолютно случайно – во время профилактического осмотра или лечения соседнего зуба. Заболевание выявляется рентгенологически.
На снимке видно круглое темное пятно, имеющее четкие контуры, располагается у верхушки корня зуба (окружает его в виде «нимба»). Если у доктора сомнения насчет того, опухоль это или киста, он отправляет пациента на пункцию кисты. В этом случае киста прокалывается, иглой делается забор жидкости и она проходит гистологическое исследование на принадлежность клеток к раковым.
Лечение кисты
Зубные кисты лечатся как терапевтическим, так и хирургическим путем. Сейчас врачи стараются по возможности сохранить зуб. «Подводным камнем» в лечении является тот факт, что некоторые кисты даже после удаления зуба продолжают расти, и после проведения любого метода за зубом необходимо наблюдать.
Терапевтический метод применим при раннем обращении и небольших размерах кист (до 0.8 см в диаметре).
Сначала лечится сам зуб, пломбируются каналы. Даже если зуб был лечен ранее, каналы надо обязательно распломбировать, обработать антисептиком.
Затем врач проведет процедуру депофореза меди-кальция.
В зуб вводят суспензию из меди и кальция, а затем подводят электрический ток.
Нужно 3-5 сеансов, после чего зуб можно пломбировать.
Метод очень спорный, у него много противников и сторонников. Врачи, которые ратуют за данную процедуру, говорят о возможности сохранить зуб и щадящем отношении к зубным тканям. Доктора, не принимающие этот метод, утверждают о возможности рецидивирования кисты и потере времени.
Конечно, решение должно приниматься в индивидуальном порядке.
Хирургический метод лечения подразделяется на следующие виды:
Цистотомия. Неполное удаление кисты. Осуществляется при больших размера кист (больше 1.5 см), когда полностью их удалить нельзя из-за возможного повреждения соседних тканей.
Цистэктомия. Полное удаление образования, чаще всего вместе с верхушкой корня. Делают разрез на десне, удаляют кисту и верхушку корня, сразу же пломбируют канал и ушивают десну.
Ретромолярные кисты надо удалять вместе с зубом. При больших размерах кист в их полость вводят костезамещающий препарат (самые популярные на сегодняшний день – это Церабон, JASON, Максресорб).
Любой хирургический метод сопровождается назначением антибиотиков, противовоспалительных препаратов (чаще это Ципролет), антигистаминных средств (по показаниям и индивидуальной переносимости).
Возможные осложнения
Своевременно не диагностированная киста разрастается, разрушает костную ткань и провоцирует образование соединительной ткани. Тогда осложнения могут привести к тому, что зуб будет потерян.
Чаще всего врачами фиксируются следующие осложнения:
- Гнойное воспаление кисты (грозит тяжелым воспалительным процессом на всю челюсть, а именно остеомиелитом)
- Расплавление костной ткани челюсти (возникает вследствие роста кисты, приводит опять-таки к остеомиелиту)
- Лимфаденит (воспаление лимфоузлов, грозит дальнейшим распространением инфекции)
- Хронический гайморит (когда киста прорастает в гайморову пазуху)
- Периостит (воспаление надкостницы)
- Абцесс на щеке или десне (возникает вследствие сильнейшего воспаления)
- Перелом челюсти в результате истончения кости в том месте, где образовалась киста
- Флегмона – тяжелейшее осложнение, при котором воспаляются мягкие ткани, возможно общее заражение крови
- Перерождение клеток кисты в злокачественные, тогда образуется опухоль
Некоторые осложнения могут напрямую угрожать жизни человека, поэтому к кисте зуба ни в коем случае нельзя относиться пренебрежительно и рассуждать на уровне «сама рассосется». Киста может воспалиться, прорваться, но никак не рассосаться, и лечение здесь обязательно.
Профилактика
Избежать возникновения кисты невозможно, но она хорошо видна на ранней стадии при рентгенологическом обследовании, поэтому проходите его каждый год. Так вы избежите ее разрастания (при выявлении) и будете защищены от многих осложнений.
Регулярно наносите визиты к стоматологу, своевременно лечите зубы и заболевания носоглотки. При любых неприятных ощущениях во рту проверьтесь у доктора.
Обязательно правильно чистите зубы – это профилактика множества болезней ротовой полости. Простые профилактические меры помогут вам избежать серьезных проблем и качественно провести лечение при обнаружившейся кисте, возможно, без хирургического вмешательства.
Острый фронтит симптомы, лечение, профилактика
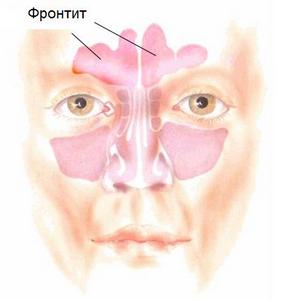 Воспаление лобной пазухи или иными словами острый фронтит — это воспаление слизистой оболочки лобных пазух. По частоте обращений к ЛОР врачу острый фронтит уступает гаймориту, однако в это же время, во много раз может превосходить его по опасности протекания заболевания и возникновению ряда тяжелых осложнений для здоровья человека.
Воспаление лобной пазухи или иными словами острый фронтит — это воспаление слизистой оболочки лобных пазух. По частоте обращений к ЛОР врачу острый фронтит уступает гаймориту, однако в это же время, во много раз может превосходить его по опасности протекания заболевания и возникновению ряда тяжелых осложнений для здоровья человека.
Давайте разберемся в причинах и симптомах его развития
Все дело в том, что лобные пазухи соединяются с носовым проходом не отверстием, а узким лобно-носовым каналом, длина которого равна 1,5-2,5 см. Из-за такой узости канала нарушается отток из пазухи, происходит развитие воспаления, которое распространяется из лобной пазухи в полость черепа и глазницу, тем самым вызывая тяжелые внутричерепные и орбитальные осложнения.
Симптомы острого фронтита
— Слабость, недомогание, повышение температуры тела 38-39 градусов;
— Выраженная головная боль в области лобных пазух, усиливающуюся при наклонах и надавливании на надбровную дугу;
— Заложенность носа, гнойные выделения из носовой полости (со стороны воспаленной пазухи);
— Слезотечение и светобоязнь;
— Наличие припухлости и гиперемии кожи (то есть выраженное покраснение из-за увеличения притока крови) с распространением на верхнее веко и внутренний орбитальный угол глаза;
— Значительное снижение обоняния или его полное отсутствие;
— Воспалительная реакция крови (увеличение СОЭ, лейкоцитоз).
Причины развития болезни

Причинами возникновения данного заболевания может быть, прежде всего, наличие острой респираторной вирусной инфекции (ОРВИ) и значительное переохлаждение организма. Сразу возникает закономерный вопрос : « Почему он развивается у одних людей, а у других нет?» В данной ситуации ответ напрямую зависит не только от вирулентности инфекции, вызвавшей ОРВИ, состояния иммунитета заболевшего, но и от некоторых других предполагающих факторов, а именно:
— искривление носовой перегородки пациента;
— гипертрофические изменения носовых раковин из-за наличия хронического вазомоторного ринита, аллергического ринита, ринита медикаментозного характера, возникающегося на фоне приема нафтизина и других средств;
— разрастание аденоидов и полипов, блокирующих соустье с пазухой и нарушающих отток слизи с пазухи;
— врожденные анатомические нарушения строения костей.
Диагностика острого фронтита
Диагностику и лечение острого фронтита в ФГБУ НКЦО ФМБА России успешно проводят специалисты отделения заболеваний носа и глотки. Правильная диагностика данного заболевания, определение его вида и формы (левосторонний или правосторонний, гнойный или катаральный), крайне важна для проведения полноценного лечения пациента.
После опроса пациента проводится осмотр полости носа с использованием современного эндоскопического оборудования, которое позволяет выполнить детальную диагностику пазух изнутри, увидеть полную картину протекания болезни. При необходимости обследования придаточных пазух, специалист направляет пациента на термографическое исследование, УЗИ. КТ околоносовых пазух помогает специалисту верно оценить весь объем и глубину пазух, точечно определить в них наличие патологического процесса. Некоторым пациентам рекомендуют проведение биопсии пораженных участков.
Опытный оториноларинголог при проведении диагностики острого фронтита должен прежде всего исключить у пациента невралгию. При остром фронтите даже небольшая пальпация или надавливание на пораженный участок (лоб, переносица, внутренняя область глазницы) вызывает болезненные ощущения. При невралгии, аналогичные действия по ходу лицевого нерва, наоборот уменьшают болевые ощущения.
Врач должен определить и основную причину вашего заболевания. Если такой причиной является искривление носовой перегородки, то рекомендуется проведение септопластики для устранения искривления перегородки хирургическим путем.
Лечение острого фронтита
В нашем Центре основным методом лечения неосложненного острого фронтита является комплексная медикаментозная терапия (антибактериальная, противовоспалительная, противоотечная, местная и системная). Схемы применения препаратов подбираются индивидуально и зависят от множества факторов (конституциональные особенности пациента, тяжесть и длительность воспаления).
Хирургическое лечение при острых фронтитах применяется только в тех случаях, когда консервативные методы не дают положительной динамики лечения, когда происходит нарастание симптоматики болезни со значительным усилением болевых ощущений, повышением температуры. В отделении заболеваний носа и глотки ФГБУ НКЦО ФМБА России при хирургическом лечении применяются только современные малотравматичные хирургические методы.
В Центре широко и успешно используют специальное видеоэндоскопическое оборудование, с помощью которого специалист точно проводит манипуляции по расширению соустья лобно-носового канала для оттока гнойного содержимого из пазухи без нарушения и повреждения соседних тканей. После малотравматичной операции наши пациенты быстро идут на поправку и имеют хорошие результаты лечения.
Осложнения острого фронтита
Необходимо помнить, что острый фронтит – это опасное и коварное заболевание. Связанно это с тем, что поразившая лобные пазухи инфекция может активно перемещаться, вызывая ряд тяжелых осложнений:
— остеомиелит – гнойное воспаление лобных костей;
— периостит – воспаление тканей вокруг кости;
— флегмона орбитальной области – воспаление клетчатки глаза;
— внутричерепные осложнения, такие как субдуральный абсцесс, менингит, сепсис.
Все перечисленные заболевания являются угрозой для жизни больного.
Профилактика острого фронтита
Для того, чтобы не подвергать свое здоровье серьезному и долгому лечению, необходимо соблюдать простые меры профилактики, а именно:
— старайтесь одеваться по погоде, чтобы избежать переохлаждения вашего организма;
— следите за работой вашей иммунной системы, держите ее в тонусе;
— занимайтесь физической культурой, проводите закалку своего организма;
— обращайтесь своевременно к врачу, правильно лечите насморк и ОРВИ;
— не занимайтесь самолечением, в том числе не принимайте антибиотики без назначения врача
Острый фронтит очень опасен своими осложнениями. Не стоит пренебрегать симптомами. Научитесь прислушиваться к своему организму. Установка точного диагноза не потребует от вас много времени, но поможет избежать длительного лечения и сохранит ваше здоровье на долгие годы.
Лечение гайморита
Что такое гайморит?
Гайморит — крайне неприятная болезнь, при которой воспаляются гайморовы пазухи. Они расположены справа и слева от носа, прямо под глазами. Кстати, эти пазухи названы в честь врача Натаниэля Хаймора, который их описал в XVII веке. Часто гайморит у взрослых и детей — это осложнение простуды (ОРВИ, ОРЗ). Считают, что эта болезнь появляется только в холодное время года (осенью и зимой), но это не так. Жаркая погода, кондиционеры, сквозняки, купание в холодной воде и ныряние на глубину также способны спровоцировать гайморит. Поэтому берегите себя в любое время года и старайтесь не переохлаждаться!
Теперь расскажем вам об анатомии гайморовых пазух. Как было написано выше, пазухи расположены непосредственно под глазами и соединяются с носом при помощи узкого отверстия, диаметр которого не больше 3 миллиметров. Представьте, 3 миллиметра- это по размеру как стержень от ручки. И через это маленькое отверстие должна выходить слизь из пазухи. Когда слизистая воспаляется и появляется отек, это отверстие перекрывается. Если вовремя не пойти к лору, то отверстие будет полностью заблокировано, слизь не найдет выхода и начнет постепенно превращаться в гной. Это происходит из-за бактерий, активно размножающиеся в пазухах. Гной будет копиться, а состояние становиться все хуже. Картина крайне неприятная.

Теперь вы понимаете, почему гайморит — это не безобидный насморк! Последствия этого заболевания могу быть печальные и неприятные, в редких случаях — летальные. Чаще всего, к таким последствиям относят менингит (поражение оболочки мозга), поражение органов зрения и слуха, сепсис (заражение крови), заболевания дыхательной системы, воспаление костной ткани, абсцесс головного мозга, тромбоз. Из-за этих причин советуем не затягивать с визитом к врачу.
Как понять, что у вас гайморит.
Рассказываем о частых симптомах:
- непроходящая заложенность носа;
- гнусавость;
- боль в районе пазух;
- головные боли (обычно в области лба);
- густые выделения из носа (преимущественно );
- повышенная температура (38 градусов и выше), она говорит о развитии острого процесса;
- болевые ощущения под глазами;
- отек век;
- головная боль (обычно при наклоне головы вниз и вперед);
- покраснение горла.
Как лечить гайморит?
Если вы обнаружили у себя симптомы гайморита, перечисленные выше, и состояние с каждым днем ухудшается, следует обратиться к врачу. На вопрос — как лечить гайморит у детей и взрослых — лучше всего ответит ЛОР, который принимает в каждой поликлинике. Схема лечения подбирается индивидуально, исходя из состояния пациента и взятых анализов. Кстати, чаще всего врач берет анализ крови, мазок из носа, делает рентген пазух, осматривает нос и уши с помощью специального зеркала. В самых сложных случаях назначается компьютерная томография черепа. Без взятия анализов такой диагноз не может быть поставлен.
Существует несколько основных методов лечения гайморита:
1. Медикаментозное лечение без прокола
В этом случае, врач назначит антибиотики и антисептические препараты для устранения бактериальной инфекции. Сосудосуживающие и противоаллергические средства для снятия отека и воспаления. Смягчающие средства для нормализации состояния слизистой оболочки носа. Солевые иди другие растворы для промывания носа. После курса антибиотиков врач также пропишет препараты для нормализации микрофлоры, пробиотики. Очень часто врачи назначают физиотерапию, она способна устранить воспаление и ускорить выздоровление. Важно: физиотерапия назначается только после выхода гноя из пазух.
Также врач может назначить известный метод промывания носа, который называется «кукушка». Метод применяется только на ранних стадиях заболевания, и, скажем честно, не очень приятный в плане ощущений. Суть заключается в том, что в оба носовых прохода вводят специальные катетеры, через один катетер раствор поступает в пазухи, а через другой выводится из них. Смешное название «кукушка» у метода потому, что во время процедуры надо лежать на спине и говорить . Таким образом, вводимое лекарство не попадет в дыхательные пути и не вызовет удушье.
2. Прокол пазухи — хирургическое лечение
Если гайморит запущен и гной скопился в пазухах, единственный действенный метод — прокол. Самое страшное в этой процедуре — длина иглы, которой проводится пункция. На самом же деле, процедура безобидна. С помощью этой иглы гной удаляется из пазух носа, а затем в них вводится антибиотик, чтобы избежать развития бактериальной инфекции. Сразу после прокола состояние нормализуется: снижается температура тела, проходят головные боли и чувство давления под глазами. Конечно, вокруг хирургического метода возникают споры. Считается, что один прокол вызовет последующие при повторном гайморите. Однако мы советуем выбрать надежного врача и довериться его мнению. И, конечно же, не затягивать с лечением гайморита, чтобы не доводить лечение до критического момента — прокола гайморовой пазухи.

3. Домашние средства для облегчения симптомов гайморита
Сделайте разнообразные капли и мази своими руками из продуктов, которые есть в каждом доме и которые можно легко купить в магазинах в любое время года.
- Капли от гайморита
Простой рецепт, с которым каждый справится. Выжмите сок из ялтинского или другого фиолетового лука и сырой картошки, добавьте мед. Капайте в нос. Важно: это средство от гайморита храниться в холоде.
- Свекла против гайморита
Очень часто врачи при диагнозе «гайморит» назначают промывание солевыми растворами. Попробуйте сделать эту процедуру домашней смесью. Для этого смешайте сок свеклы с солью и водой. Промывайте пазухи носа 3 раза в день.
- Мазь с хозяйственным мылом
Это действенный рецепт, для которого потребуется много ингредиентов. Возьмите сок репчатого лука, спирт, мед, молоко, растительное масло и простое хозяйственное мыло натертое на терке. Поставьте составляющие греться на водяной бане, как только мыло растопится — средство готово. Наносите мазь ее на ваточки и вставляйте их в нос.
- Настойка из календулы
Используйте настойку календулы, чтобы вылечить гайморит в домашних условиях. Настойка продается в каждой аптеке, например в ЛекОптТорг. Для получения смеси смешайте 250 мл воды 35 капель настойки. В течение 14 дней капайте в нос с утра и перед сном.
- Лавровый лист
Лаврушка есть в доме у каждой хозяйки. Для приготовления домашнего средства для лечения гайморита залейте 3 лавровых листочка водой и доведите до кипения. Полученным отваром делайте теплые примочки к пазухам и переносице. Этот метод врачи рекомендуют применять только на этапе выздоровления, когда гайморовы пазухи уже освобождены от гноя и слизи. Иначе прогревание может спровоцировать еще большее распространение инфекции.
- Капли из глицерина и мумие для лечения гайморита
Готовить капли совсем не сложно. Смешайте 10 таблеток мумие по 200 грамм каждая, 7 грамм глицерина и 20 миллилитров воды. Капайте в нос три раза в день, но не больше 21 дня.
Лечение невралгии
Невралгия переводится с греческого как «боль в нерве» и характеризуется приступообразными болезненными ощущениями в области зоны иннервации того или иного нервного ствола. Чаще всего подобное состояние развивается в периферических нервах, которые находятся в узких костных каналах или отверстиях. При этом отсутствуют органические поражения нервных оболочек и нарушения чувствительной или двигательной функции нервов.






Причины и симптомы невралгии
При первичной невралгии отсутствуют какие-либо сопутствующие заболевания. Если невралгические боли являются следствием опухолевых, инфекционных или воспалительных процессов – говорят о вторичной невралгии. Это состояние может стать следствием таких обстоятельств, как:
- травматические повреждения;
- перенесенные инфекционные заболевания, очаги хронического воспаления, например, разрушенные зубы или гайморит;
- переохлаждение организма, злоупотребление алкоголем;
- остеохондроз различных отделов позвоночника;
- наличие опухолей, в том числе и злокачественных.
Характерным симптомом невралгии является жгучая приступообразная боль, которая имеет тенденцию распространяться по ходу периферических ветвей пораженного нерва. Например, при невралгии тройничного нерва острая боль иррадиирует в верхнюю и нижнюю челюсти, а также в область лба, а при межреберной невралгии боль возникает при дыхании и локализуется в межреберных промежутках. Может наблюдаться рефлекторное подергивание мышц, а также изменение цвета кожи над пораженным фрагментом нерва.
Методы диагностики и лечения невралгии
Основой для постановки диагноза являются данные опроса и осмотра пациента, а также исключение других возможных причин возникновения болевых приступов. Как правило, используются лабораторные и инструментальные методы диагностики – анализы крови и мочи, компьютерная томография, МРТ.
Лечение невралгии комплексное и направлено на снятие болевых симптомов и стимуляцию естественных защитных сил организма. Широко применяются современные анальгетики и противовоспалительные средства, инъекции витаминов группы В, физиотерапевтическое воздействие, иглорефлексотерапия. В некоторых случаях хороший терапевтический эффект дает психотерапия, применение гомеопатических препаратов.
При наличии основного заболевания, вызвавшего невралгию, следует направить усилия на его лечение. Чем раньше будет начата терапия, тем скорее восстановится трудоспособность и качество жизни человека. При несвоевременном обращении к неврологу процесс может прогрессировать и привести к появлению признаков органического поражения нервных волокон. В период терапии пациенту нужен полный покой и соблюдение постельного режима.
Профилактика невралгии
Основным направлением профилактики является соблюдение правил здорового образа жизни. Следует избегать переохлаждений и сквозняков, поддерживать физическую активность на достаточном для своего возраста уровне, своевременно посещать профилактические осмотры у врача. Рацион должен содержать достаточное количество белков, жиров и углеводов, а при необходимости следует принимать витаминные комплексы.
Запах изо рта: причины и лечение

Соавтор, редактор и медицинский эксперт – Варенникова Анастасия Сергеевна.
Количество просмотров: 254 291
Дата последнего обновления: 30.10.2020 г.
Среднее время прочтения: 7 минут
Несвежее дыхание – причина дискомфорта окружающих и появления комплексов у взрослого человека, который страдает от плохого запаха изо рта. Из-за чего дыхание становится неприятным? Как можно избавиться от него в домашних условиях? Эти вопросы возникают у многих людей, которые страдают галитозом, – этим термином специалисты называют зловонное (несвежее) утреннее дыхание.
zapah-2-min.jpg

Сначала выясни причины плохого запаха изо рта
Не спеши бросаться на поиски чудодейственных методов лечения, которые бы быстро убрали эту неприятную проблему. Сначала выясни причины плохого запаха изо рта, сведи возможные причины к минимуму. А лучше – посети грамотного и квалифицированного стоматолога. Современные стоматологические кабинеты оснащены оборудованием, позволяющим с легкостью диагностировать галитоз и выявить причины этого недуга.
Как определить у себя галитоз?
myata_na_yazike.jpg

Многие люди даже не догадываются о том, что их дыхание зловонно, потому что не чувствуют его. Если ты подозреваешь, что у тебя несвежий запах изо рта, то можно попросить близкого человека откровенно ответить, чувствует ли он неприятный запах при общении. Если ты стесняешься это сделать, можно обратиться к стоматологу и пройти обследование или попытаться выявить признаки галитоза самостоятельно.
Учти, что в домашних условиях пытаться обнаружить несвежее дыхание лучше в середине или в конце дня. Многие зубные пасты или жевательные резинки маскируют плохой запах, поэтому тест лучше проводить через 3–5 часов после их использования.
- Подыши в слегка согнутую ладонь и поднеси её к носу. Чувствуешь несвежее дыхание? Значит, пора начинать проводить лечение запаха изо рта.
- Возьми зубную нить, вставь её между зубами в межзубный промежуток, слегка потяните назад и вперед. Если после этого она имеет плохой запах, значит, проблема несвежего дыхания существует, а вовсе не надумана.
- Также можно воспользоваться ватным диском: протри им язык, внутреннюю поверхность щек. Сделай это легко, без напора. Если на диске останется неприятный запах, надо приступать к лечению галитоза.
Из-за чего может появиться несвежее дыхание?
luk_chesnok.png

Существует ряд причин неприятного запаха изо рта (галитоза):
- использование некачественных средств гигиены. Зубная щетка должна быть максимально маневренной, иметь среднюю жесткость и подвижную головку, которая способна проникать в труднодоступные места;
- нерегулярная чистка зубов. Ухаживать за полостью рта нужно не реже 2 раз в день, ведь кариесогенные бактерии постоянно вырабатывают зловонный сероводород, что и становится причиной появления несвежего дыхания;
- курение. Запах изо рта у курильщиков возникает на фоне продолжительного курения и хронических болезней зубов;
- кариес. Застрявшие в кариозных полостях перегнившие фрагменты еды усиливают проявления несвежего дыхания;
- некоторые заболевания. Часто зловоние появляется вследствие болезней органов пищеварения (например, гастрита);
- неправильный рацион. Употребление большого количества фастфуда и продуктов, богатых простыми углеводами, газированных напитков может стать причиной несвежего дыхания;
- другие причины.
Кто находится в группе риска?
В группе риска развития галитоза также находятся люди, которые имеют:
- эндокринные расстройства;
- избыточную массу тела;
- гормональные нарушения;
- проблемы функционирования слюнных желез;
- склонность к газообразованию (метеоризм);
- иммунодефицитные расстройства;
- воспалительно-инфекционные процессы в полости рта;
- нарушения микрофлоры кишечника.
Как пройти обследование на галитоз?
Иногда сложно узнать, чем вызван сильный запах изо рта у взрослого, не используя методы инструментальной и лабораторной диагностики. Поэтому, если ты страдаешь галитозом, симптомы которого не уменьшаются на фоне усиления гигиенических мероприятий, стоит пройти комплексное обследование, посетить гастроэнтеролога, диетолога, стоматолога-гигиениста, сдать анализы крови и мочи.
В кабинете стоматолога ты можешь пройти диагностику выдыхаемого воздуха и оценить степень развития галитоза. Специалист точно определит, есть ли у тебя это заболевание или ты страдаешь галитофобией. Воздух, выдыхаемый через нос, имеет запах, который исходит от небных миндалин и полости носа. В нем нет запаха, исходящего из полости рта. Иногда неприятным является именно носовое дыхание (при гайморите, аденоидах, полипах). Поэтому для определения точной локализации источника зловония специалист будет оценивать отдельно носовой, легочный и ротовой воздух.
Устранение галитоза
Избавься от запаха изо рта, поменяв свой подход к питанию и ежедневной гигиене:
Пользуйся качественными зубными пастами и гелями известных производителей, которые позволяют эффективно убрать микробный налет, способствуют профилактике кариеса, а также устранению запаха изо рта.
Используй ультразвуковые зубные щетки, потому что их щетинки вычищают остатки пищи даже из труднодоступных мест.
Используй флосс для очистки межзубных промежутков от кусочков пищи, которыми и питаются бактерии, создающие во рту несвежий запах.
Проводи регулярную процедуру полоскания рта. Пользуйся ополаскивателями, например, LISTERINE®. В их состав входит комплекс эфирных масел, которые могут убрать неприятный запах изо рта, воздействуя непосредственно на причину его появления – патогенные микроорганизмы. Компоненты в составе LISTERINE®, снижают образование микробного налета на поверхности зубов, уничтожают до 99,9 % бактерий 1 , которые вызывают галитоз, а также болезни десен и зубов. При правильном применении ополаскиватели LISTERINE® позволяют избавиться от плохого запаха на 24 часа!
Продукты питания. В ряде случаев помочь уменьшить неприятный запах способны некоторые продукты, такие как яблоки, морковь, брокколи, шпинат, брюссельская капуста и другие овощи.
Полезные рекомендации при галитозе
Придерживаясь наших несложных рекомендаций, ты сможешь в той или иной степени справиться с проблемой запаха изо рта.
Как видишь, причины несвежего дыхания многообразны. Порой бывает трудно определить, почему неприятный запах изо рта возникает у людей, которые регулярно посещают стоматолога, ведут правильный образ жизни и тщательно ухаживают за зубами. В каждом конкретном случае необходима индивидуальная диагностика и грамотное лечение.
1 In vitro studies using model of oral biofilms have shown that LISTERINE® can reduce the viability of plaque biofilm by up to 99 % compared to a water control. Reduces up to 99 % of plaque (or plaque forming) bacteria in lab tests. Internal reports for studies by Minoli G., October 3, 2008 (mixed species biofilm flow through assay performed from Sept. 30, 2008 through Oct. 3, 2008) and by Ilg D et al, Febriary 20, 2009 (mixed species biofilm flow through assay performed from February 16, 2009 to February 20, 2009).