Атеросклероз сосудов почек симптомы и методы лечения
Атеросклероз сосудов
Атеросклероз сосудов — это хроническое заболевание, при котором холестерин откладывается в стенке сосуда. Сопровождается местной воспалительной реакцией в стенке сосуда и эндотелиальной дисфункцией. Атеросклероз сосудов – грозное заболевание, развивается постепенно, поначалу бессимптомно, и часто приводит к развитию осложнений, инвалидности или смерти. Смертность от осложнений атеросклероза по статистике — одна из самых высоких в мире, она достигает 800 случаев на 100 000 населения (каждый 125-й!).
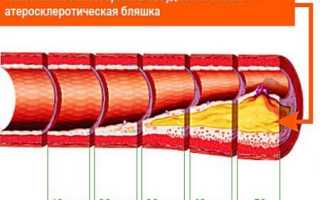
Атеросклероз приводит к формированию атеросклеротической бляшки, которая постепенно увеличивается в размерах и сужает просвет сосуда. Поступление крови к органу уменьшается.
Стадии и степень сужения сосуда при атеросклерозе в различном возрасте представлены на рисунке ниже.

При атеросклерозе сосудов сердца развивается ишемическая болезнь сердца, которая может привести к развитию инфаркта миокарда. Если суженный сосуд питает мозг – развивается недостаточность кровотока головного мозга, а при обострении заболевания — инсульт.
Некоторые симптомы атеросклероза:
- боли за грудиной;
- одышка;
- головные боли;
- головокружение;
- шум в ушах;
- ухудшение памяти;
- снижение работоспособности;
- повышенная утомляемость;
- повышенное артериальное давление;
- возможны боли в ногах при ходьбе, в случае поражения сосудов ног;
- бывают боли в спине и пояснице при поражении атеросклерозом аорты и др.
На поздних стадиях атеросклероза развиваются:
- старческое слабоумие;
- расстройства памяти на текущие события (так называемая фиксационная амнезия);
- нарушение ориентировки во времени, месте, окружении и ложные воспоминания и др.
При атеросклерозе сосудов атеросклеротическая бляшка может частично распадаться (изъязвляться). Фрагмент бляшки иногда отрывается, перемещается по кровеносным сосудам, закупоривает некоторые из них, вызывая тромбоз. В результате может развиваться инсульт. Кроме того, атеросклеротическая бляшка, находящаяся в просвете сосуда сердца или мозга может повреждаться под действием различных факторов (воспаления, повышенного артериального давления, учащенного сердцебиения). На месте этого повреждения образуется кровяной сгусток (тромб), который быстро перекрывает кровоток в сосуде и развивается инфаркт миокарда или инсульт.

Наиболее опасными локализациями атеросклероза являются коронарные сосуды (сосуды сердца) и каротидные (сонные артерии, питающие мозг). Мозг также питают позвоночные артерии, которые проходят через позвоночник в специальном канале, где могут деформироваться и симулировать атеросклероз.
По статистике атеросклероз имеет место у каждого шестого человека во втором десятилетии жизни и приблизительно в 90% — после 50 -55 лет.
Атеросклероз обнаруживается у мужчин обычно в третьем, а у женщин — начиная с четвертого десятилетия жизни. Чем старше человек, тем больше рисков для пропитывания бляшки и стенки сосуда кальцием и развития так называемого кальцифицирущего атеросклероза (атеросклероз Манкеберга). Кальцифицирующий атеросклероз значительно чаще обнаруживается у мужчин, нежели у женщин. Кальцифицирующий атеросклероз не лечится. Целесообразнее не допустить кальцификации стенки сосуда при атеросклерозе путем своевременного лечения атеросклероза.
Основными факторами риска развития атеросклероза являются:
- Нарушения липидного обмена (дислипопротеинемия).
- Артериальная гипертензия ( повышение АД более 140/90 мм рт.ст.)
- Курение.
- Нарушение углеводного обмена (например, сахарный диабет).
- Гормональные дисфункции.
- Избыточная масса тела, или ожирение.
- Гиподинамия.
- Неправильное питание.
- Наследственность (наличие атеросклероза у ближайших родственников).
- Возраст (после 45 лет у мужчин и после 55 лет у женщин).
- Стрессы.
- Инфекции.
- Повышение вязкости и свертываемости крови.
Повышение холестерина в крови может только косвенно расцениваться как возможная причина атеросклероза. Холестерин в сосуде откладывается только при изменении биохимии и структуры самой стенки сосуда. Если стенка сосуда здорова — атеросклероз не развивается. Бывают случаи, когда человек употребляет с пищей очень много холестерина, а сосуды — здоровы. И наоборот, человек ест мало и пищу с минимальным содержанием жиров, в атеросклероз развивается. Поэтому, наша основная задача при лечении атеросклероза сосудов найти причину болезни стенки сосудов и вовремя устранить ее.
Как диагностировать атеросклероз?
1. Вычленение характерных жалоб, с которыми пациент обращается к доктору. Вероятные симптомы атеросклероза:
- головные боли;
- головокружение;
- шум в ушах;
- снижение памяти;
- боль в сердце;
- боль за грудиной;
- одышка;
- повышенная утомляемость;
- боли в ногах при ходьбе;
- иногда возможна боль в спине или;
- боль в пояснице и др.
2. Атеросклеротический тест и тест на эндотелиальную дисфункцию — показывает наличие и локализацию атеросклероза в его «излюбленных местах», а также склонность к развитию атеросклероза и иных заболеваний сосудов. Тест разработан в центре «Медиагностика» и успешно используется более 10 лет.
3. Исследования биохимического состава крови, включая липидный спектр (холестерин, его фракции)
4. Диагностика причин заболевания сосудов (эксклюзивная разработка Центра «Меддиагностика» совместно с Национальным медицинским университетом). Лечить всегда легче причину, чем заболевание.
5. Уточнение состояния органов – мишеней, которые могут пострадать в первую очередь на предмет дефицита кровотока. Проверяют питание сердца (кардиопакет и нагрузочные пробы) и сосудов головного мозга (МРТ, реконструкция сосудов головы и дуплексное сканирование сосудов головы и шеи с функциональными пробами). Эти органы наиболее часто поражаются при атеросклерозе сосудов, в них развивается инфаркт и инсульт.
Лечение атеросклероза
Атеросклероз лечат, используя медикаменты: специальные препараты статины, которые снижают концентрацию холестерина в крови. Назначается диета. Также используют сосудорасширяющие препараты. Это правильная тактика, которая позволяет улучшить кровоток. На поздних стадиях развития атеросклероза, когда через суженный сосуд кровь постепенно перестает поступать в орган, назначают хирургическое лечение по замене сосуда или его расширению (стентирование). Нужна ли операция или можно без нее обойтись – зависит от результатов обследования. Всегда нужно помнить, что хирургическое лечение атеросклероза сопряжено с большими рисками, и использовать шанс нехирургического излечения.
- Определить наличие атеросклероза и его причину в каждом конкретном случае.
- Провести своеобразную «чистку» сосудов изнутри, быстро и ощутимо улучшить просвет сосудов (улучшить кровоток), предупредить разрушение бляшек и, таким образом, избавить пациента от возможных осложнений (инфаркт, инсульт), не довести ситуацию с сужением сосудов до хирургического лечения.
Диагностировать атеросклероз и лечить его нужно своевременно, пока не разыгралась сосудистая катастрофа.
Эффективным лечение может быть только при верном диагнозе. Диагностика и лечение атеросклероза сосудов проводится в Центре «Меддиагностика».
Заболевания почек: профилактика, диагностика, лечение
автор статьи: Хруленко Т.О.
Признаки поражения почек отмечаются у каждого десятого жителя Земли. Но многие, страдающие хронической болезнью почек, длительное время не подозревают, что больны. Коварство заболеваний почек заключается в том, что они могут многие годы не давать о себе знать, не вызывая никаких жалоб, и обнаружить их можно только пройдя медицинское обследование. Именно поэтому хроническую болезнь почек, наряду с сахарным диабетом и артериальной гипертонией относят к «тихим убийцам».
Если не взять болезнь под контроль и позволить ей прогрессировать, со временем развивается терминальная почечная недостаточность, то есть почки перестают выполнять жизненно важные функции. На этой стадии болезни уже появляются серьезные жалобы, однако момент, когда можно обратить ее вспять или хотя бы затормозить прогрессирование, уже упущен.
Единственным методом лечения остается заместительная почечная терапия, то есть диализ (искусственная очистка крови) или пересадка донорской почки. Число людей в мире, нуждающихся в таком лечении, удваивается каждые 10 лет. В России от осложнений хронической болезни почек ежегодно умирают десятки тысяч граждан трудоспособного возраста.
Сохраняется низкая информированность, настороженность населения о факторах риска почечных заболеваний, из-за чего болезнь выявляется на поздней стадии, когда уже по жизненным показаниям необходимо срочно начинать гемодиализ. В современной медицине имеются простые и доступные методы ранней диагностики, разработаны надежные и необременительные методы лечения, сохраняющие почки от развития терминальной почечной недостаточности (нефропротективная терапия), однако часто они не используются или применяются с опозданием и поэтому неэффективны.
По данным Всемирной организации здравоохранения, больше половины россиян подвержены вредным привычкам, ведут нездоровый образ жизни, неправильно питаются, что вызывает не только заболевания сердечно-сосудистой системы, но и заболевания почек.
Почки занимают центральное место в системе поддержания постоянства внутренней среды организма, играют роль не только главного чистильщика, но и сами управляют процессами, отвечающими за наше здоровье, самочувствие и работоспособность. Наши почки- неутомимые труженики, не знающие отдыха. Мы не задумываемся о том, что когда мы употребляем вредные продукты питания, испытываем стрессы и перегрузки, употребляем токсические вещества, наши почки принимают удар на себя и нейтрализуют возможные драматические последствия. Нейтрализуют до тех пор, пока сами здоровы и функционально активны. Так, у людей с нарушенной работой почек, риск инфаркта и инсульта возрастает в 25-30 раз. Иными словами, состояние почек определяет молодость нашей сердечно-сосудистой системы и организма в целом.
Болезней почек (нефропатий) существует великое множество. Выделяют генетически обусловленные болезни (поликистозная болезнь почек, болезнь Альпорта, болезнь Фабри), как правило, они проявляют себя уже в раннем детстве или юности. Другие болезни могут не иметь такой жесткой генетической предопределенности, но неблагоприятная наследственность имеет при них большое значение. Это волчаночный нефрит, диабетическая и гипертоническая нефропатии. Имея родственников, страдающих этими заболеваниями, необходимо регулярно обследоваться у нефролога.
Различают первичные болезни почек, которые являются одним из проявлений системной болезни, и вторичные нефропатии, когда поражение почек вызвано осложнением заболевания другого органа. Большая часть болезней почек – вторичные нефропатии. Безусловным лидером считаются вторичные поражения почек при сердечно-сосудистых заболеваниях (артериальная гипертония и системный атеросклероз) и сахарном диабете. Их распространенность среди населения высока и продолжает увеличиваться быстрыми темпами.
Сегодня отмечается увеличение продолжительности жизни больных гипертонической болезнью и сахарным диабетом (в прежние годы они просто не доживали до развития серьезного поражения почек и умирали значительно раньше от инфарктов и инсультов), большинство больных доживает до терминальной почечной недостаточности, но на этом их «везение» заканчивается. Поскольку почечная недостаточность приводит к необходимости проведения заместительной почечной терапии (диализа или пересадки почки), а риск инфаркта или инсульта возрастает в десятки раз по сравнению с людьми без заболеваний почек.
При гипертонической болезни признаком повреждения фильтрующего аппарата клубочков является повышенная потеря альбумина с мочой (микроальбуминурия), а затем и появление белка в моче (протеинурия). При атеросклерозе возникновение атеросклеротических бляшек в почечных артериях приводит к постепенному сужению их просвета и развитию ишемического повреждения, что может привести к склеротическому сморщиванию почки. И если своевременно не заподозрить заболевание (ранние проявления ишемической болезни почек очень скудны и неспецифичны), то пользы от восстановления проходимости хирургическим путем не будет- ангиопластика возможна только на ранних стадиях болезни.
Поражение почек при сахарном диабете носит комбинированный характер: кроме диабетической нефропатии развивается тяжелый пиелонефрит, высокая артериальная гипертония и ускоренный атеросклероз почечных артерий. Поражение почек могут вызвать и другие заболевания, связанные с неправильным обменом веществ: ожирение, подагра.
Большую группу составляют аутоиммунные заболевания почек, то есть связанные с неправильной работой иммунной системы, которая при определенных обстоятельствах начинает агрессию против собственных тканей, в данном случае, тканей почек. Это гломерулонефриты, которые могут быть как первичными, так и вторичными, в рамках системных васкулитов: системной красной волчанки, ревматоидного артрита, болезни Бехтерева. Кроме того, употребление некоторых лекарственных препаратов, применяемых в ревматологии (нестероидные противовоспалительные препараты, анальгетики) может вызвать серьезные почечные осложнения — острый канальцевый некроз, острый или хронический интерстициальный нефрит.
Вторичный гломерулонефрит может развиваться в ответ на появление в организме злокачественной опухоли. Опухоль легкого, кишечника, женских половых органов, иногда крошечная по своим размерам, сенсибилизирует, то есть «раздражает» иммунную систему, что может вызвать вторичное повреждение почек, которое и заставляет больного обратиться к врачу нефрологу.
Вдумчивый подход врача, тщательный диагностический поиск позволяют в этих случаях не только справиться с почечным недугом, но и своевременно выявить и излечить еще более опасное онкологическое заболевание.
Почки нередко поражаются при заболеваниях крови (гемобластозах) – миеломной болезни, лейкозах и др., что требует совместного ведения больного гематологом и нефрологом. Иногда гемобластозы длительное время скрываются под маской болезни почек, и выявляются при нефрологическом обследовании.
Существует еще одно, не вполне корректное, деление болезней почек на «нефрологические» и «урологические». Известно, что болезнями почек занимаются два специалиста: нефролог и уролог. Так к какому же из них обращаться в каждом конкретном случае?
Урология – хирургическая специальность, поэтому область интересов урологов – это, в первую очередь, те болезни, которые могут потребовать хирургического лечения: опухоли, крупные камни, аномалии, туберкулез почек и др.
Нефрология – отрасль внутренней медицины (терапии), поэтому сфера интересов нефрологов – болезни почек, требующие терапевтического подхода, консервативного лечения. Это острый и хронический гломерулонефрит, интерстициальный нефрит, пиелонефрит и инфекция мочевых путей, гипертоническая болезнь с поражением почек, амилоидоз почек, наследственные нефропатии (поликистозная болезнь почек, болезнь Альпорта и др.).
Конечно, деление на «нефрологические» и «урологические» болезни весьма условно. Так, лечить мочекаменную болезнь на ранних стадиях может и уролог, и нефролог, и терапевт – при помощи коррекции диеты и назначения лекарств, нормализующих обмен веществ, препятствующих камнеобразованию и растворяющих уже существующие камни. Однако, на поздней стадии болезни, при больших размерах камней, когда ожидать существенного улучшения от консервативного лечения не приходится, возникает нарушение оттока мочи, создаются условия для развития осложнений (обструктивного пиелонефрита). В этом случае больной нуждается в помощи уролога, который проводит дробление или удаление камней.
Сохранение функции почек при заболеваниях разной природы, или нефропротективная терапия – одно из важнейших направлений работы нефролога. Важно подчеркнуть, что и при тех болезнях почек, которые требуют хирургического лечения, задача дальнейшего многолетнего наблюдения, динамического контроля функции почек, коррекции артериальной гипертонии и обменных нарушений – прерогатива нефролога. Нефролог определяет показания к заместительной почечной терапии (диализу или пересадке почки), проводит лечение диализом.
Позднее обращение к нефрологу ведет:
-к повышению заболеваемости и смертности от ХПН
-к социальным проблемам, инвалидизации пациентов трудоспособного возраста
-к необходимости назначения острого диализа и уменьшению возможности выполнения трансплантации почки
Атеросклероз
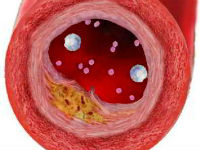
Атеросклероз — наиболее распространенное хроническое заболевание артерий эластического (аорта, ее ветви) и мышечно-эластического (артерии сердца, головного мозга и др.) типа, с формированием одиночных и множественных очагов липидных, главным образом холестериновых отложений — атероматозных бляшек — во внутренней оболочке артерий. Последующие разрастания в ней соединительной ткани (склероз) и кальциноз стенки сосуда приводят к медленно прогрессирующей деформации и сужению его просвета вплоть до полного запустевания (облитерации) артерии и тем самым вызывают хроническую, медленно нарастающую недостаточность кровоснабжения органа, питаемого через пораженную артерию. Кроме того, возможна острая закупорка (окклюзия) просвета артерии либо тромбом, либо (значительно реже) содержимым распавшейся атероматозной бляшки, либо и тем и другим одновременно, что ведет к образованию очагов некроза (инфаркт) или гангрены в питаемом артерией органе (части тела). Атеросклероз встречается с наибольшей частотой у мужчин в возрасте 50-60 и у женщин старше 60 лет.
Патогенез сложен и не вполне расшифрован. Несомненно значение так называемых факторов риска развития атеросклероза. Некоторые из них неустранимы: возраст, принадлежность к мужскому полу, отягощенная по атеросклерозу семейная наследственность. Другие вполне устранимы: артериальная гипертензия, алиментарное ожирение, курение сигарет. Третьи устранимы частично (потенциально): различные виды гиперлипидемий, сахарный диабет, недостаточный уровень липопротеидов высокой плотности. К факторам риска относят также недостаточную физическую активность, избыточные эмоциональные перенапряжения и личностные особенности человека. Противодействие всем вышеперечисленным факторам риска либо полное или частичное устранение устранимых факторов составляют основу профилактики атеросклероза.
Симптомы, течение. Клиническая картина варьирует в зависимости от преимущественной локализации и распространенности процесса, но всегда (за исключением атеросклероза аорты) определяется проявлениями и последствиями ишемии ткани или органа, зависящими как от степени сужения просвета магистральных артерий, так от развития коллатералей. Диагноз обосновывается признаками поражения отдельных сосудистых областей или артерий. Раньше всего и, как правило, тяжелее поражается атеросклерозом аорта, в особенности абдоминальный ее отдел. Наиболее доказательное проявление атеросклероза — трансмуральный инфаркт миокарда. Диагноз весьма вероятен также при сочетании признаков стеноза каких-либо магистральных артерий и артерий сердца; у лиц зрелого возраста, которые выглядят значительно старше своих лет; в случае отягощенной атеросклерозом и гипертонической болезнью наследственности. Следует учитывать также наличие факторов риска.
Если у вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи: +7 (495) 292-39-72
Лечение атеросклероза
Лечение ставит своей целью предупредить прогрессирование процесса и стимулировать развитие путей окольного притока крови. Основные принципы лечения:
1). регулярная мышечная деятельность (в любых формах), соразмерная возрасту и физическим возможностям больного; дозировку упражнений, особенно при целенаправленной тренировке наиболее пораженного органа (артериального бассейна), рекомендует врач;
2). рациональное питание с преобладающей долей жиров растительного происхождения в общем содержании жиров, обогащенное витаминами и исключающее прибавку массы тела; 3) при избыточной массе тела — настойчивое ее снижение до оптимального уровня; 4) контроль регулярности стула; возможны периодические приемы солевого слабительного (отчасти с целью эвакуации холестерина, выводимого в кишечник с желчью); 5) систематическое лечение сопутствующих болезней, в особенности артериальной гипертензии, сахарного диабета; но при наличии у больного существенного стенозирования просвета одной или нескольких магистральных артерий следует избегать резкого снижения АД (а также уровня сахара в крови) ввиду опасности падения притока крови (и глюкозы) по стенозированным артериям. Медикаментозная терапия собственно атеросклеротического процесса играет пока второстепенную роль. Прогноз — неопределенный. Трудоспособность определяется функциональной сохранностью органов и систем, магистральные артерии которых поражены атеросклерозом.
Атеросклероз аорты. Клинические его проявления: постепенно нарастающая, преимущественно систолическая, артериальная гипертензия, короткий систолический (не ромбовидный на ФКГ) шум и акцент II тона в пятой точке и над аортой; над ее бифуркацией и подвздошными артериями;
признаки умеренной гипертрофии левого желудочка сердца на ЭКГ при отсутствии диастолической гипертензии в анамнезе; повышение скорости распространения пульсовой волны на тахоосциллограмме. Линейные кальцинаты в стенках дуги и брюшного отдела аорты на рентгенограммах (в боковой проекции) — наиболее доказательный, хотя и поздний диагностический признак.
К осложнениям атеросклероза аорты, непосредственно угрожающим жизни больного, относится расслаивающая гематома аорты, проявляющаяся приступом продолжительной, мучительной боли в шейно-грудной или в брюшной полости (чаще сзади), возможен коллапс, возникают симптомы острой кровопотери; характерно отсутствие на ЭКГ признаков инфаркта миокарда. Субинтимальная гематома стенки аорты нередко обтурирует устья ее ветвей, вызывая — в зависимости от локализации разрыва интимы — симптомы либо ишемического инсульта, либо асимметрию полноты пульса и уровня АД на руках, либо резкую артериальную гипертензию (нефрогенную), либо окклюзию подвздошных артерий. Другим, более частым осложнением атеросклероза является аневризма аорты, которая, как и расслаивающая ее гематома, чревата внезапным разрывом со смертельным кровотечением либо в грудную (чаще плевральную) полость, либо в забрюшинное пространство (изредка — в двенадцатиперстную кишку). Аневризма грудного отдела аорты нередко проявляется грубым систолическим шумом, дисфагией, охриплостью голоса (сдавление возвратного нерва с парезом голосовой складки гортани), пальпаторно ощутимым и синхронным пульсу подергиванием щитовидных хрящей вниз; распознается она при многоосевой рентгенографии. Аневризма брюшного отдела аорты (более частая локализация) распознается при глубокой пальпации, иногда рентгенологически; течение чаще малосимптомное (см. также Аневризма в главе ?Хирургические болезни?). Стенозирующий атеросклероз брюшного отдела аорты, в особенности терминальной его части, может осложниться тромбозом области бифуркации с острым нарушением кровоснабжения нижних конечностей (синдром Лериша): острая боль, нарушение чувствительности и движения в обеих ногах, побледнение кожных покровов, возможно возникновение гангрены. Лечение -хирургическое, менее эффективна и не всегда допустима тромболитическая терапия. Атеросклероз аорты дифференцируют с неспецифическими и специфическими (сифилитический, бактериальный септический) аортитами. Больных с аневризмой аорты направляют в специализированные учреждения для обследования и решения вопроса о возможности реконструктивной хирургической операции.
При атеросклерозе ветвей дуги аорты наблюдаются симптомы хронической (а при тромботической окклюзии — острой) недостаточности кровоснабжения головного мозга либо верхних конечностей. Возможна реконструктивная хирургическая операция.
Атеросклероз брыжеечных артерий проявляется двумя главными синдромами: брюшной жабой и тромбозом артериальных (часто и венозных) ветвей с инфарктом стенки кишки и брыжейки. Брюшная жаба — приступ коликоподобных болей в животе — возникает вскоре после еды, часто облегчается нитроглицерином, нередки рвоты и вздутие кишечника; голодание прекращает приступы брюшной жабы; диагноз затруднителен (редкость синдрома, отсутствие специфических признаков), высокоответствен в связи с опасностью несвоевременного распознавания острых абдоминальных болезней.
Атеросклероз почечных артерий проявляется клинически хронической ишемией почки (часто в виде реноваскулярной артериальной гипертензии) с исходом в артериосклеротичес-кий нефросклероз и хроническую почечную недостаточность. Окончательный диагноз устанавливается в специализированных нефрологических или ангиохирургических учреждениях; при невозможности хирургического лечения проводят гипотензивную терапию (см. Артериальные гипертензи). Тромбоз почечной артерии — острый синдром с внезапной болью, болезненностью при ощупывании и при сотрясении поясничной области на стороне тромбоза, острой почечной недостаточностью (олигоанурия) и, как правило, высокой артериальной гипертензией; диагностическое обследование и лечение проводится в специализированных учреждениях.
Диагностика и лечение атеросклероза (Александров)
Атеросклероз – симптомы, причины, профилактика, диагностика и лечение в клинике «Парацельс», Александров
ВНИМАНИЕ: Доступны онлайн-консультации врачей (более 18 специальностей).
Атеросклероз ー это заболевание, которое поражает крупные и средние артерии. Характеризуется отложением липидов, фиброзных волокон и солей в стенке сосудов. В программу диагностики входит биохимический анализ крови, липидограмма, допплерография, ангиография. К лечению атеросклероза необходим комплексный подход: диетотерапия, модификация образа жизни, медикаментозное и хирургическое лечение.

Общие сведения об атеросклерозе
Постоянное повышение уровня холестерина и других липидов в крови приводит к проникновению и накоплению их в стенках артерий в местах, где они поддаются большой нагрузке давлением (аорта, коронарные сосуды, артериолы мозга, сосуды нижних конечностей и кишечника). Это приводит к сужению просвета артерий и нарушению кровоснабжения органов. Кровотоку мешает как сама атеросклеротическая бляшка, так и тромбы, которые появляются в этих местах. Особенно опасен этот процесс для сердца и головного мозга.
Классификация атеросклероза
В зависимости от локализации патологического процесса выделяют атеросклероз аорты, коронарных сосудов, сосудов головного мозга, почечных артерий, артерий нижних конечностей, мезентериальных (кровоснабжающих кишечник) сосудов.
Клинические формы атеросклеротического поражения сосудов:
- ишемическая болезнь сердца (стенокардия, инфаркт миокарда, кардиосклероз, аритмии, сердечная недостаточность);
- аневризмы;
- нарушение мозгового кровообращения (инсульт);
- артериальная гипертензия (повышение давления выше 140/80);
- тромбоз мезентериальных сосудов;
- ишемическое поражение нижних конечностей (перемежающаяся хромота, гангрена);
- атеросклероз почечных артерий с развитием гипертензии.
Механизм развития атеросклероза
Основную роль в патогенезе заболевания играет нарушение баланса между липидными фракциями крови. При понижении уровня липопротеидов высокой плотности (содержатся в растительных жирах, рыбе, морепродуктах, сыре) и повышении липопротеидов высокой плотности (животные жиры) последние откладываются в стенке сосудов. Этому предшествует локальное повреждение внутренней стенки артерий. В этом играет роль курение, низкий уровень антиоксидантов, некоторые вирусы и бактерии.
Стадии развития атеросклеротических нарушений:
- Стадия липидного пятна. Бляшка не возвышается над уровнем стенки сосуда, клинически не проявляется, никакими методами исследования при жизни не определяются.
- Стадия липосклероза. В липидную массу прорастают волокна соединительной ткани. Это делает бляшку более плотной, она выпячивается в просвет сосуда и затрудняет кровоток в этом участке.
- Стадия атерокальциноза. В бляшке появляются очаги кальцификации, откладываются соли. Бляшка окончательно затвердевает и не подлежит обратному развитию. Здесь же начинается изъязвление бляшки и свертывание крови в сосуде, что ведет к тромбозам.
Факторы риска развития атеросклероза
Все факторы, которые могут привести к развитию атеросклеротического поражения можно условно разделить на 3 группы: управляемые (на них мы можем повлиять), неуправляемые и относительно управляемые.
Управляемые факторы риска:
- рацион богатый животными жирами, транс-жирами, недостаточное потребление растительной пищи;
- курение;
- малоподвижный образ жизни.
Неуправляемые факторы риска:
- наследственность;
- возраст старше 55 лет;
- мужской пол.
Относительно управляемые факторы ー хронические заболевания, которые приводят к метаболическим нарушениям. Их нельзя вылечить, но можно контролировать при помощи диеты и медикаментов. Сюда относят сахарный диабет 2 типа, гипертоническую болезнь, ожирение, тяжелые инфекционные заболевания (например, туберкулез).
Симптомы атеросклероза
Атеросклеротического поражение артерий не проявляет себя, пока не произойдет значительного сужения просвета сосудов. Так, болезнь себя может не проявлять и при 75% перекрытии артерии (если компенсаторные механизмы работают на обычном уровне). Также симптоматика болезни зависит от локализации поражения:
- давящие, жгучие боли за грудиной с иррадиацией в левую руку, лопатку при поражении коронарных артерий;
- гипертония (повышенное артериальное давление), если процесс сосредоточен в аорте или почечных артериях;
- боли в животе, вздутия, метеоризм, частые запоры при локализации бляшки в мезентериальных артериях;
- ухудшение памяти, внимания, интеллекта, расстройства психики, нарушение сна при поражении сосудов головного мозга;
- перемежающаяся хромота (человек останавливается, чтобы успокоить боль в ноге во время ходьбы), похолодание конечности, потеря чувствительности, ощущение “мурашек” при поражении сосудов ноги.
Диагностика атеросклероза
Всем пациентам с признаками атеросклероза нужна консультация кардиолога или сердечно-сосудистого хирурга, после физикального обследования пациенту назначаются такие анализы и диагностические процедуры;
- клинический и биохимический анализы крови с определением уровня холестерина и других липидов;
- УЗИ сердца с допплерографией (ЭХО Кардиография);
- допплерография сосудов (исследование кровотока при помощи УЗИ);
- артериография (рентгенологическое исследование с введением контрастного вещества в интересующие сосуды);
- УЗИ почек и органов брюшной полости;
- реовазография нижних конечностей (определение достаточности кровотока).
Прогноз и профилактика атеросклероза
Прогнозы для человека с атеросклерозом неоднозначные. Если он придерживается рекомендаций врача (диеты, отказа от курения и алкоголя, медикаментозного лечения), то прогноз благоприятный, рост бляшек удается затормозить. У пациентов, которые не прислушиваются к этим рекомендациям картина более печальная: значительно повышается риск инфаркта миокарда и инсульта.
Основные меры профилактики:
- меньше животных жиров, больше растительных масел;
- достаточное количество витаминов и микроэлементов;
- отказ от курения;
- ограничение потребления алкоголя;
- физическая активность, нормализация веса тела;
- избегание эмоциональных стрессов и переживаний.
Диагностика и лечение атеросклероза в Медицинском центре «Парацельс»
В медицинском центре “Парацельс” можно записаться на прием к сердечно-сосудистому хирургу в г. Сергиев Посад, который проведет консультацию, назначит диагностические мероприятия и нужное лечение.
Когда нужно обратиться к врачу?
При появлении описанных симптомов следует обратиться за консультацией кардиолога или сердечно-сосудистого хирурга. Также, если есть факторы риска, профилактическое обследование рекомендовано проходить раз в год.
Не стоит заниматься лечением атеросклероза народными способами! Средств народной медицины, которые помогли бы растворить атеросклеротические бляшки нет, а медикаменты нужно принимать только в заданной врачом дозировке.
Медикаментозное лечение
Пациентам с атеросклеротическим поражением артерий назначают средства, снижающие уровень холестерина в крови, антигипертонические, антитромботические, комплексы витаминов и антиоксидантов.
Хирургическое лечение
Основная цель оперативного лечения ー восстановление кровотока в тканях. Этого можно достичь путем расширения суженной артерии (установка стента), создания коллатерального пути кровоснабжения (шунтирование).
Аортокоронарное шунтирование
Принцип метода состоит в создании дополнительного сосуда между аортой и участком пораженной коронарной артерии дальше бляшки. Для этого берется участок подкожной вены с голени пациента.
Лазерное лечение
Этот метод становится популярным из-за своей малой инвазивности, не нужно делать большие разрезы и проходить долгий период реабилитации. Смысл в том, что в пораженную артерию вводится кварцевая нить, а снаружи на нее воздействуют лазером. В результате бляшка просто растворяется.
В случае необходимости хирургического лечения атеросклероза, пациенты нашего медицинского центра будут направлены в Москву в ФГБУ НМИЦ ССХ им. А.Н.Бакулева Минздрава России в отделение Реконструктивной Хирургии Клапанов Сердца и Коронарных Артерий, где будет сделана операция на сосудах сердца по квоте ОМС.
Записаться на приём к врачу можно каждый день, без выходных, выбрав удобный для Вас способ:
Записаться к врачу по телефону:
Оставить заявку (мы перезвоним в ближайшее время)
С заботой о Вашем здоровье, Медицинский центр “Парацельс”
Лечение атеросклероза
Лечение атеросклероза и его осложнений — одно из приоритетных направление в деятельности клиники «Мединеф». Проблемой атеросклероза наши специалисты занимаются уже не первый год. Ежегодно в России от заболеваний сердечно-сосудистой системы умирает более 1 миллиона человек. И «главным виновником» этой необъявленной войны является атеросклероз.
Атеросклероз — заболевание сосудов (атеросклероз сосудов головного мозга), которое сопровождается уплотнением стенок и сужением просвета за счет атеросклеротических бляшек, что ограничивает кровоток в жизненно важных органах (сердце, головной мозг, почки). Ограничение кровоснабжения, длительный спазм пораженного сосуда или разрыв поверхности бляшки приводит к гибели тканей, питаемого органа – инфарктам и инсультам.
Об этом стоит задуматься
Не надо думать, что Атеросклероз головного мозга является болезнью пожилых людей. Исследования Всемирной Организации Здравоохранения показали, что в России Атеросклероз развивается в молодом возрасте и приводит к инфарктам миокарда и мозговым инсультам до достижения 50-летнего возраста. Наверняка в своей жизни ВЫ уже сталкивались с тем, что из Вашего круга общения «уходили» люди «на фоне полного здоровья…молодые…перспективные…» 
Атеросклероз сосудов головного мозга очень коварное заболевание. Длительное время он протекает скрытно, бессимптомно. А дебютировать он может внезапной сердечной смертью (25%).
Опасен ли атеросклероз?
Многие медицинские центры занимаются лечением атеросклероза сосудов и вызванных атеросклерозом заболеваний, рассчитывают вероятность развития фатального осложнений сердечно-сосудистой патологии. Но все эти мероприятия являются лишь попытками исправить то, что уже состоялась и отсрочить неизбежное. А если пациент молод и ни на что не жалуется, то он, с большой долей вероятности, попадет в категорию с «низким риском» и не получит надлежащих лечебных мероприятий. Опасно ли это? Безусловно. Согласно данным исследования выполненного в США ¾ случаев осложнений ИБС развиваются у больных с низким риском (рассчитанным по традиционным системам).
Лечение атеросклероза сосудов — мы используем уникальный диагностический метод
В Клинике «Мединеф» используют уникальный диагностический метод лечения атеросклероза сосудов, который позволяет прогнозировать Вероятность развития клинических проявлений Атеросклероза (т.е. до момента возникновения сердечно-сосудистых заболеваний). Данная методика послужила основой одной из лучших диссертаций по медицине (Высшая аттестационная комиссия при Совете Министров РФ), защищенной в 1997 году профессором Бовтюшко В.Г. 
Патент на изобретение №2385668 «Способ индивидуальной количественной оценки риска развития клинических проявлений атеросклероза».
Огромный опыт работы, накопленный за годы научного и практического труда коллектива Клиники, показывает несомненную эффективность применяемого подхода в лечении атеросклероза сосудов мозга. Наши подопечные, находящиеся под динамическим врачебным наблюдением на протяжении многих лет, избежали «сосудистых катастроф».
Наши преимущества
Мы анализируем не только Ваш пол, возраст, вредные привычки (что используется в традиционных системах), но и Взаимосвязь обмена веществ, многочисленных биохимических показателей, клинических данных. Вы получаете не только величину Индивидуального риска развития клинических проявлений атеросклероза, но и подробные рекомендации по коррекции образа жизни, питания, план лечебных мероприятий. При необходимости Вам будет выполнено дополнительное обследование, по выявленной сопутствующей патологии.
Доверяя нам своё Здоровье, пациенты получают высококачественное медицинское обслуживание и долгосрочное успешное сотрудничество.

Инвестиции в своё здоровье – самое надежное вложение капитала!
Мы находимся по адресу г. Санкт-Петербург, ул. Боткинская д. 15, к. 1
(5 минут ходьбы от ст. м. Пл. Ленина, выход на ул. Боткинская).
- Аллергология
- Гастроэнтерология
- Лечение дисбактериоза
- Лечение язвенной болезни
- Хелик-тест
- Комплексное обследование по гастроэнтерологии
- Гинекология
- Гирудотерапия
- Дерматология
- Иммунология
- Кардиология
- Комплексное обследование сердца
- Лечение атеросклероза
- Лечение гипертонии
- Лечение сердечной недостаточности
- Лечение стенокардии напряжения
- Косметология
- Инъекционная косметология
- Маммология
- Неврология
- Ортопедия кисти рук
- Лечение контрактуры Дюпюитрена
- Отоларингология (ЛОР)
- Педиатрия
- Пульмонология
- Лечение астматического бронхита
- Терапевт
- Трихология
- Урология
- Лечение простатита
- Лечение мужского бесплодия
- Комплексное лечение хронического цистита от 3 100 ₽
- Комплексная программа лечения хронического уретрита — 6 000 ₽.
- Комплексная программа лечения хронического простатита
- Обрезание крайней плоти (циркумцизия)
- Эндокринология
- Комплексное обследование щитовидной железы
- Лечение ожирения
- Лечение сахарного диабета
- Процедурный кабинет
- ДИАГНОСТИКА
- УЗИ
- Функциональная диагностика (ЭКГ и АД)
- Cуточное мониторирование ЭКГ и АД
- Компьютерный анализ состояния сосудов
МРТ Кириши, ул. Романтиков 21, тел.: 8 (81368) 540-03 Кириши, ул. Советская 24, тел. : 8 (81368) 535-66 , 8 (81368) 603-03 Санкт-Петербург, ул. Боткинская д.15 к.1, тел.: 8 (812) 603-03-03
Атеросклероз сосудов
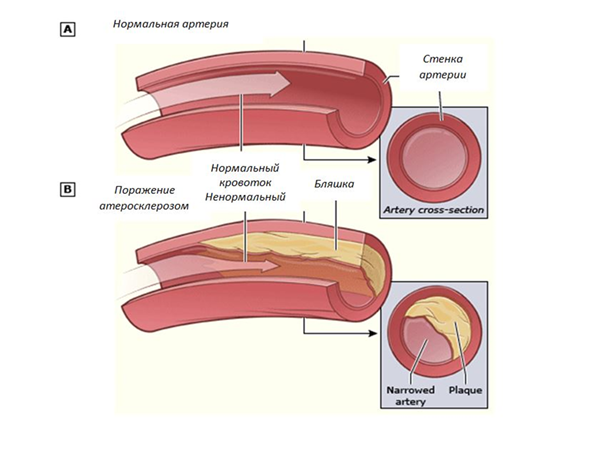 Атеросклероз представляет собой патологический процесс, который вызывает заболевание коронарных, церебральных и периферических артерий. Атеросклеротическое поражение сосудов и в наши дни занимает печальное первенство среди причин смертности населения, опередив в этом отношении онкологические, инфекционные и вирусные заболевания вместе взятые.
Атеросклероз представляет собой патологический процесс, который вызывает заболевание коронарных, церебральных и периферических артерий. Атеросклеротическое поражение сосудов и в наши дни занимает печальное первенство среди причин смертности населения, опередив в этом отношении онкологические, инфекционные и вирусные заболевания вместе взятые.
Какие органы поражает атеросклероз:
Атеросклероз может поражать артерии по всему телу. Есть разные проявления атеросклероза в зависимости от артерий, которые он затрагивает.
Болезнь сонных артерий является формой атеросклероза с поражением артерий, приносящих кровь к головному мозгу. Эта форма атеросклероза может привести к инсульту.
Ишемическая болезнь сердца, которая также называется болезнью коронарных артерий, является формой атеросклероза, который воздействует на коронарные артерии приносящие кровь к сердечной мышце. Эта форма атеросклероза может вызвать боль в груди и привести к сердечному приступу или острому инфаркту миокарда.
Стеноз почечной артерии является формой атеросклероза, который влияет на почечные артерии, приносящие кровь к почкам. Эта форма атеросклероза может вызвать повышенное кровяного давления или привести к заболеванию почек.
Заболевания периферических артерий является формой атеросклероза, влияющего на артерии, которые приносят кровь к рукам и ногам. Люди с этим заболеванием ощущают боль, покалывание или онемение в ногах при ходьбе.
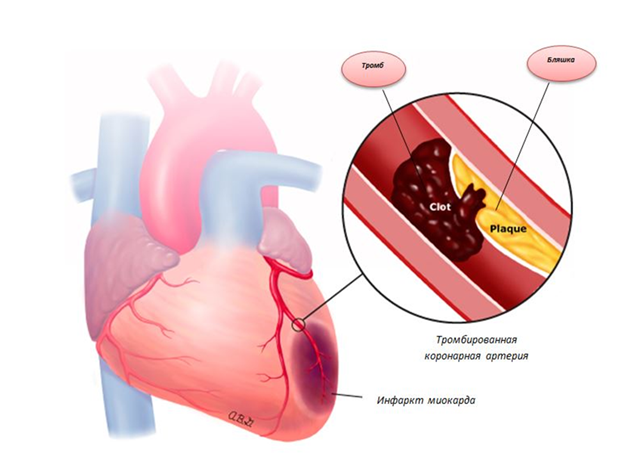
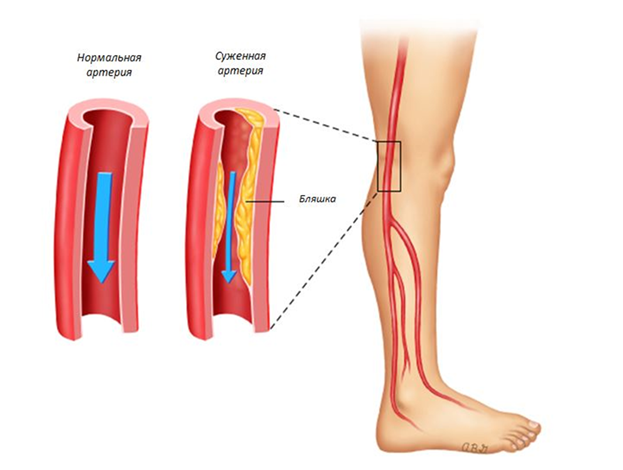
Причины сердечных приступов, инсультов и других проблем при атеросклерозе:
1. Бляшка может быть слишком большой и уменьшить приток крови к определенным частям тела. Это может вызвать симптомы (например, боль) в части тела, которая не получает достаточного количества крови.
2. Бляшка может быть нестабильна с элементами надрыва и кровоизлияния. Когда это происходит, сгустки крови образуются внутри артерии и блокируют приток крови к тканям. Это то, что происходит во время инсульта или сердечного приступа.
Как возникает атеросклероз
Атеросклероз начинается в детстве с развитием жировых прожилок в нашем основном сосуде — аорте. Прогрессирование атеросклероза происходит с возрастом. Жировые прожилки — первая фаза при атеросклерозе. Гистологически происходит фокальное утолщение интимы с накоплением липидных макрофагов (пенистые клетки) и внеклеточного матрикса. Гладкие мышечные клетки могут также заполнить выстилающий слой сосуда — интиму, некоторые из которых могут возникнуть из гемопоэтических стволовых клеток, мигрировать и размножаться. Липиды накапливаются в начале формирования жировой полоски. Пенные клетки являются отличительной чертой ранней атеромы — раннего атеросклероза. Поскольку эти повреждения расширяются, со временем происходит переход жировых прожилок в атеросклеротические бляшки. Множество факторов вносит вклад в патогенез атеросклероза, в том числе эндотелиальная дисфункция, дислипидемии, воспалительные и иммунологические факторы, разрыв бляшки и курение.
Факторы риска
Кто находится в группе риска развития атеросклероза? Человек имеет более высокий шанс развития атеросклероза, если он или она:
имеет высокий уровень холестерина или триглицеридов;
имеет высокое артериальное давление;
имеет сахарный диабет;
имеет избыточный вес или снижена физическая активность;
имеет мать или отца, которые страдают атеросклерозом в возрасте до 50 лет.
Профилактика атеросклероза
Общий тест, который часто делается у людей, которые могли бы иметь атеросклероз, называется «липидный профиль». Это тест крови, который измеряет количество различных форм жиров и холестерина.
Чтобы уменьшить ваши шансы на сердечный приступ, инсульт, или связанные с этим проблемы, необходимо выполнить следующие действия:
Посетить вашего врача кардиолога, который поможет выявить все факторы риска, разобраться в состоянии вашего организма, составить план обследования и в случае необходимости лечения в клинике, определит прогноз заболевания.
Четко принимать лекарства, которые ваш врач прописывает для лечения высокого артериального давления, высокого уровня холестерина, а также для предотвращения образования тромбов.
1. Похудеть (если у вас избыточный вес).
2. Выбрать диету, богатую фруктами, овощами, и обезжиренными молочными продуктами. Не ешьте много мяса, сладостей, или очищенного зерна.
3. Делать что-нибудь активное в течение по крайней мере 30 минут в день в большинство дней недели.
4. Бросить курить (если вы курите). Попросите вашего врача о помощи в этом.
5. Ограничить количество алкоголя, если вы пьете.
Согласно проведенным исследованиям, комбинация трех факторов, таких как гиперхолестеринемия, повышенное диастолическое давление (выше 90 мм рт.ст.) и курение сигарет, увеличивает число случаев смерти от коронарной недостаточности в 8 раз, комбинация из двух факторов – в 4 раза и наличие одного фактора – в 2 раза по сравнению с контрольной группой лиц того же возраста, не имеющей упомянутых выше факторов риска. Надо полагать, что при наличии четырех факторов риска и более синергизм действия возрастает в еще большей степени. Это ставит на повестку дня организацию многофакторной профилактики атеросклероза в широком популяционном плане.
И отдельный вопрос — стратификации риска развития атеросклероза у детей. Скрининг холестерина однократно рекомендуется для детей в возрасте от 9 до 11 лет и снова в возрасте от 17 до 21 лет.
Комплексная диагностика и лечение атеросклероза сосудов
Пациенты Клиники Сердца имеют доступ к самым современным методам диагностики и лечения сердечно-сосудистых заболеваний. Наши специалисты предлагают индивидуальную схему лечения для каждого пациента, основанную на рекомендациях ведущих европейских кардиологических обществ и результатах мультицентровых рандомизированных исследований в области профилактики, диагностики и лечения атеросклероза сосудов и связанных с ним заболеваний.
Диагностика атеросклероза сосудов
По результатам осмотра кардиолога могут быть назначены следующие исследования:
анализы крови – липидный профиль крови (холестериновый комплекс) и уровень сахара крови;
ультразвуковое эхокардиографическое исследование сердца (ЭХО-КГ);
чреспищеводное эхокардиографическое исследование сердца;
дуплексное и триплексное ультразвуковое исследование сосудов;
коронарография, ангиография аорты и ее ветвей (экстра –и интракраниальные сосуды головного мозга, артерии нижних конечностей и мезентериальные артерии).
Хирургические процедуры для лечения последствий атеросклероза
В некоторых случаях, при прогрессировании заболевания, необходимо хирургическое лечение последствий атеросклероза сосудов: ангиопластика и стентирование артерий любого бассейна (артерии головного мозга, артерии сердца, аорты, ее ветвей и нижних конечностей).
Лечение в Клинике Сердца – это возможность получить помощь в Старом Осколе по высочайшим международным стандартам, с применением современного оборудования и эффективных методов лечения, при необходимости в условиях комфортабельного стационара.