Дисплазия тазобедренных суставов у детей старше года
Дисплазия тазобедренных суставов
Дисплазия тазобедренного сустава – это врожденное нарушение процесса образования сустава, которое может стать причиной вывиха или подвывиха головки бедра. При данном состоянии может наблюдаться либо недоразвитие сустава, либо его повышенная подвижность в комбинации с недостаточностью соединительной ткани. Предрасполагающими факторами являются неблагоприятная наследственность, гинекологические болезни матери и патология беременности. При несвоевременном выявлении и отсутствии должного лечения дисплазия тазобедренного сустава может стать причиной нарушения функции нижней конечности и даже выхода на инвалидность. Поэтому данную патологию необходимо выявлять и устранять в раннем периоде жизни малыша. При своевременном обнаружении и правильном лечении прогноз условно благоприятный.
Причины
Возникновение дисплазии обусловлено целым рядом факторов. Отмечается четкая наследственная предрасположенность – данная патология в 10 раз чаще наблюдается у пациентов, родители которых страдали врожденным нарушением развития тазобедренного сустава.
Вероятность развития дисплазии в 10 раз увеличивается при тазовом предлежании плода. Кроме того, вероятность возникновения этой патологии увеличивается при токсикозе, медикаментозной коррекции беременности, крупном плоде, маловодии и некоторых гинекологических заболеваниях у матери.
Исследователи также отмечают связь между частотой заболеваемости и неблагоприятной экологической обстановкой. В экологически неблагополучных регионах дисплазия наблюдается в 5-6 раз чаще.
Дисплазия тазобедренного сустава у взрослых возникает по причине наследственности, недостаточного развития спинного мозга и позвоночника, травмы таза, предрасположенности организма к суставным проблемам, а также в результате неправильного лечения болезни в детском возрасте. Дисплазия приводит к несоответствию головки бедра и суставной впадины на костях таза, что является следствием врожденного вывиха тазобедренного сустава.
Симптомы
Прежде всего обращают внимание на симметричность кожных складок бедра, имея в виду то, что при двусторонней патологии этот признак может быть и не виден. Асимметрия кожных складок более информативна у детей старше 2-3-месячного возраста. Кожные складки при врожденном вывихе бедра располагаются на разных уровнях, отличаются глубиной и формой.
Диагностическое значение имеют ягодичные, подколенные и паховые складки. На стороне подвывиха или вывиха они глубже и их больше. Этот симптом наблюдается у половины больных детей и сам по себе диагностического значения не имеет.
Взрослые люди должны обратить внимание на такие проблемы как: проявление резкой боли в области бедра при ходьбе или в состоянии покоя, невозможность постоянного движения конечностей, ярко выраженное укорочение конечности, хромота при движении.
Часто взрослые пациенты могут не догадываться о том, что у них дисплазия тазобедренного сустава. Только в ситуации, когда нарушения суставных функций достигают критической точки, человек начинает подозревать наличие проблемы. Высокая эластичность связок и гиперподвижность суставов в большинстве случаев помогает в занятиях спортом и не вызывает дискомфорта, поэтому болезнь можно распознать только после проведения ультразвукового или рентгенологического исследования.
Если врожденный вывих вовремя не вправлен, это может привести к образованию неполноценного сустава, укорочению конечности и нарушению функций мышц.
Диагностика
Наиболее сложна диагностика дисплазии тазобедренного сустава 1 степени (предвывих). В этом случае можно обнаружить лишь ассиметрию кожных складок и положительный симптом щелчка (слышен характерный щелчок, свидетельствующий о вправлении вывиха при разведении в стороны ножек, согнутых в коленных и в тазобедренных суставах).
Дисплазия тазобедренного сустава 2 степени (подвывих) у грудничков диагностируется с помощью выявления ассиметрии кожных складок, положительного симптома щелчка и симптома ограничения отведения бедра. Иногда удается выявить незначительное укорочение конечности.
При дисплазии тазобедренного сустава 3 степени (вывих) клиника более яркая, так что нарушения могут заметить родители ребенка. Для подтверждения диагноза необходимы дополнительные методы обследования.
При выявлении признаков дисплазии тазобедренного сустава у новорожденных и младенцев до трех месяцев в обязательном порядке назначают ультразвуковое исследование.
Рентгенологическое исследование является наиболее информативным методом диагностики дисплазии тазобедренного сустава у детей, начиная с седьмого месяца жизни.
Лечение
Современное консервативное лечение дисплазии тазобедренного сустава у младенцев проводится последующим основным принципам: придание конечности идеального для вправления положения (сгибание и отведение), максимально раннее начало, сохранение активных движений, длительная непрерывная терапия, использование дополнительных методов воздействия (лечебная гимнастика, массаж, физиотерапия). Достаточно давно было замечено, что при положении ножек ребенка в отведенном состоянии, наблюдается самовправление вывиха и центрация головки бедренной кости.
Консервативное лечение предусматривает длительную терапию под контролем УЗИ и рентгенологического исследования.
Наибольшее распространение получила стандартная схема лечения: широкое пеленание до трех месяцев, подушка Фрейка или стремена Павлика до окончания первого полугодия, а в дальнейшем — различные отводящие шины для долечивания остаточных дефектов.
ЛФК (лечебная физкультура) при дисплазии тазобедренного сустава применяется с первых дней жизни. Она не только способствует укреплению мышц пораженного сустава, но и обеспечивает полноценное физическое и психическое развитие ребенка. Физиотерапевтические процедуры (парафиновые аппликации, теплые ванны, грязелечение, подводный массаж и т.п.) назначают согласовано с педиатром.
Массаж при дисплазии тазобедренных суставов также начинают с первой недели жизни, поскольку он помогает предотвратить вторичную дистрофию мышц, улучшает кровоснабжение в пораженной конечности и способствует, таким образом, скорейшему устранению патологии.
Операции при дисплазии тазобедренного сустава показаны в случае грубого нарушения строения сустава, когда консервативное лечение будет заведомо неэффективным. Хирургические методы также применяют, когда вправление вывиха без оперативного вмешательства невозможно.
При лечении взрослых применяется та же самая методика: массаж, лечебная гимнастика, физиотерапия. На основании показателей степени деформации суставов и их состояния может быть выбран разный способ хирургии: от открытого вправления вывиха до эндопротезирования (замещение на искусственную конструкцию тазобедренного сустава при наличии коксартроза, когда болезнь сопровождается сильными болями и нарушением подвижности).
Дисплазия тазобедренных суставов у детей старше года

г. Смоленск,
пр. Строителей, д. 29,
т. +7 (4812) 70-10-03
т. +7 (4812) 70-10-99


- Сведения об организации
- История
- Структура Центра
- Сотрудники Центра
- Карта охвата пациентов
- Нормативные документы
- Аналитика и отчеты
- Оказываемая медпомощь
- Стандарты медицинской помощи
- Памятки пациентам
- Правила и сроки госпитализации
- Подготовка к исследованиям
- Контролирующие организации
- Права и обязанности граждан
- Вся информация.
- Заболевания взрослых
- Детские заболевания
- Стандарты
- Технологии
- ОТО №1
- ОТО №2
- ОТО №3
- ОТО (детское)
- Операционный блок
- Отделение АиР
- Консультативная поликлиника
- Отделение лучевой диагностики
- Трансляции
- Конференции
- Научные публикации
- Олимпиады
Новости
Заболевания Детские заболевания Врожденный вывих бедра
Врождённый вывих бедра (Дисплазия тазобедренного сустава) — врожденная неполноценность сустава, которая обусловлена его недоразвитием и может привести к подвывиху или вывиху головки бедра (англ. congenital dislocation o fthe hip).
Диагноз и диагностика Диагноз «дисплазия тазобедренного сустава» ставят на основании клинических признаков, результатов ультразвукового исследования и рентгенодиагностики. Ультразвуковое и рентгенологическое исследование, информативные и чрезвычайно важные методы диагностики, но являются вторичными по отношению к клиническим методам. Диагноз «дисплазия тазобедренного сустава» всегда предполагает вероятность развития вывиха бедра и необходимость безотлагательного лечения.
А – Ассиметричное расположение кожных складок на бедрах;
Б – Избыточная наружная ротация бедра;
В – Укорочение конечности;
Г – Ограничение отведения ног, согнутых под прямым углом в тазобедренных и коленных суставах.
Все дети должны быть осмотрены ортопедом в 1 месяц с применением ультразвукового метода исследования, при выявлении изменений врач назначает лечение. Если есть необходимость, обследование дополняется рентгенографией тазобедренных суставов. Диагноз окончательно формулирует врач ортопед по месту жительства на основании осмотра, результатов инструментальных методов и динамического наблюдения ребёнка.

 Ультразвуковая диагностика тазобедренных суставов детей первого года жизни является диагностическим стандартом. Основным показанием к применению этого метода являются факторы риска и клинические признаки дисплазии суставов у детей до 3-х месяцев. Это достойная альтернатива рентгеновскому исследованию у детей до 6-ти месячного возраста. Ультразвуковой метод достаточно точен и практически безопасен для ребёнка. Для вычисления степени дисплазии определены сонографические (ультразвуковые) критерии развития тазобедренного сустава. Угол костной крыши – α (альфа) (см. рисунок выше)- характеризует степень развития костной крыши. Угол Альфа по мере созревания сустава увеличивается. Угол хрящевой крыши (угол бета β) проходит от верхнего костного края впадины до края лимбуса. Величина, характеризующая соотношение между головкой бедра и вертлужной впадиной: вертикальный вектор давления (вертикальная линия проходящая через центр головки бедра). В норме — вектор давления должен пересекаться
Ультразвуковая диагностика тазобедренных суставов детей первого года жизни является диагностическим стандартом. Основным показанием к применению этого метода являются факторы риска и клинические признаки дисплазии суставов у детей до 3-х месяцев. Это достойная альтернатива рентгеновскому исследованию у детей до 6-ти месячного возраста. Ультразвуковой метод достаточно точен и практически безопасен для ребёнка. Для вычисления степени дисплазии определены сонографические (ультразвуковые) критерии развития тазобедренного сустава. Угол костной крыши – α (альфа) (см. рисунок выше)- характеризует степень развития костной крыши. Угол Альфа по мере созревания сустава увеличивается. Угол хрящевой крыши (угол бета β) проходит от верхнего костного края впадины до края лимбуса. Величина, характеризующая соотношение между головкой бедра и вертлужной впадиной: вертикальный вектор давления (вертикальная линия проходящая через центр головки бедра). В норме — вектор давления должен пересекаться  с костной или хрящевой линией крыши вертлужной впадины. У детей от 3-х месяцев вертикальный вектор давления должен приходится на костную крышу впадины. В зависимости от количественных и качественных показателей тазобедренные суставы разделены на типы. Показанием к лечению при помощи различных ортопедических пособий является выявление предвывиха (тип сустава 2с), подвывиха (тип 3а/в) и вывиха (4 тип) в тазобедренном суставе. Таблица типов тазобедренного сустава по Графу.
с костной или хрящевой линией крыши вертлужной впадины. У детей от 3-х месяцев вертикальный вектор давления должен приходится на костную крышу впадины. В зависимости от количественных и качественных показателей тазобедренные суставы разделены на типы. Показанием к лечению при помощи различных ортопедических пособий является выявление предвывиха (тип сустава 2с), подвывиха (тип 3а/в) и вывиха (4 тип) в тазобедренном суставе. Таблица типов тазобедренного сустава по Графу.
 Рентгенодиагностика При подозрении на врожденный вывих бедра обязательно проводится рентгенография тазобедренных суставов. Схема оценки тазобедренных суставов по рентгенограмме представлена ниже.
Рентгенодиагностика При подозрении на врожденный вывих бедра обязательно проводится рентгенография тазобедренных суставов. Схема оценки тазобедренных суставов по рентгенограмме представлена ниже.
 Лечение Основным принципом раннего функционального лечения врожденной дисплазии тазобедренного сустава является придание нижним конечностям положения отведения в тазобедренных суставах при сохранении активных движений в них. При сохраняющихся явлениях недоразвития крыши вертлужной впадины, и/или гипоплазии ядра окостенения головки бедра в сравнении с противоположной стороной, но стабильном вправлении, после 6 месяцев ношения стремян (ортезов), следует продолжить лечение ребенка в абдукционной шине Виленского.
Лечение Основным принципом раннего функционального лечения врожденной дисплазии тазобедренного сустава является придание нижним конечностям положения отведения в тазобедренных суставах при сохранении активных движений в них. При сохраняющихся явлениях недоразвития крыши вертлужной впадины, и/или гипоплазии ядра окостенения головки бедра в сравнении с противоположной стороной, но стабильном вправлении, после 6 месяцев ношения стремян (ортезов), следует продолжить лечение ребенка в абдукционной шине Виленского.
Ходьба у детей с дисплазией тазобедренного сустава разрешается не ранее чем через 8-10 месяцев после восстановления соотношений в тазобедренных суставах. При этом рекомендуется в качестве своеобразной лечебной гимнастики, для восстановления тонуса мышц нижних конечностей после длительного вынужденного положения, сначала обучить ребенка ползать, кататься на велосипеде, в дальнейшем назначается щадящий режим ходьбы, с ограничением бега, прыжков.
Чаще всего для лечения врождённого вывиха бедра применяют: подушку Фрейка, шину Виленского, ортез Тюбингера, шину Кошля, шину Мирзоевой и т.д.

 При неэффективности консервативного лечения применяют различные виды оперативных вмешательств.
При неэффективности консервативного лечения применяют различные виды оперативных вмешательств.
Пример лечения ребенка в ортезе Тюбингера.
У детей старше 1 года при врожденном вывихе бедра выявляется нарушение походки. При двустороннем вывихе походка раскачивающаяся, по типу “утиной”, при одностороннем — так называемая “ныряющая” хромота.
У всех детей старше 1 года с двусторонним вывихом бедер отмечается усиление поясничного лордоза, в положении стоя. Это обусловлено несовпадением во фронтальной плоскости оси туловища и оси нижних конечностей, в связи с чем, для сохранения равновесия больной принимает вынужденную позу (на фото). Укорочение нижней конечности при врожденном вывихе бедра зависит от смещения бедра кверху. При этом абсолютная длина конечности (от большого вертела до 
 внутренней лодыжки) на больной и здоровой стороне одинаковая, относительная же длина больной конечности всегда меньше, чем на здоровой. Относительное укорочение конечности может составить от 0,5 до 9 см. При исследовании движений в тазобедренных суставах выявляется различной степени выраженное ограничение отведения, более выраженное в старшем возрасте. Ротационные движения в тазобедренном суставе увеличены, причем увеличение амплитуды имеет место в основном за счет наружной ротации, которая обнаруживается даже в покое как привычное положение конечности.
внутренней лодыжки) на больной и здоровой стороне одинаковая, относительная же длина больной конечности всегда меньше, чем на здоровой. Относительное укорочение конечности может составить от 0,5 до 9 см. При исследовании движений в тазобедренных суставах выявляется различной степени выраженное ограничение отведения, более выраженное в старшем возрасте. Ротационные движения в тазобедренном суставе увеличены, причем увеличение амплитуды имеет место в основном за счет наружной ротации, которая обнаруживается даже в покое как привычное положение конечности.
Хирургическое лечение Если консервативное лечение не дало результатов, или в случаях, когда заболевание было обнаружено поздно, применяют хирургическое вмешательство. На сегодняшний день существует большое множество различных видов операций, направленных на лечение врожденного вывиха бедра. Чаще используют внесуставные операции. При таких операциях сохраняются выработанные адаптационные механизмы и создаются благоприятные условия для дальнейшего функционирования сустава. Для лечения врождённого вывиха бедра применяют большое количество хирургических методов, которые можно разделить на группы:
- Открытое вправление вывиха
- Операции на проксимальном отделе бедренной кости
- Операции на тазовом компоненте
- Комбинация вышеперечисленных способов
Пример оперативного лечения вывиха бедра и отдаленный результат.


 Правильное и своевременно начатое лечение является залогом быстрого выздоровления при врожденном вывихе бедра.
Правильное и своевременно начатое лечение является залогом быстрого выздоровления при врожденном вывихе бедра.
Возможности ультразвуковой диагностики патологий тазобедренных суставов у детей в первые 6 месяцев жизни


УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Введение
Анатомически правильное строение тазобедренного сустава у детей первых дней жизни позволяет в дальнейшем ребенку удерживать туловище в вертикальном положении, ограничивать разгибание в тазобедренном суставе, обеспечивая правильную походку, возможность справляться с физическими нагрузками [1]. Тазобедренный сустав — это чашеобразный сустав (разновидность шаровидного), образован суставной поверхностью головки бедренной кости, которая покрыта гиалиновым хрящом на всем протяжении (кроме ямки) и вертлужной впадиной тазовой кости, покрытой хрящом только в области полулунной поверхности, а на остальном протяжении выполнена жировой клетчаткой и покрыта синовиальной мембраной [2].
Врожденная дисплазия тазобедренных суставов проявляется повышенной подвижностью, слабостью связочного аппарата, несформировавшейся вертлужной впадиной тазовой кости (плоская), в результате чего головка бедренной кости не занимает правильное положение в вертлужной впадине. Дисплазия проявляется к концу первого года жизни, когда ребенок начинает ходить (движения асимметричны и затруднены). Вывих тазобедренного сустава резко ограничивает движения и приводит к развитию калечащей походки, нарушению осанки с последующим искривлением позвоночника.
Проведение своевременного ультразвукового исследования (УЗИ) тазобедренных суставов у детей первых 3 мес жизни позволяет визуализировать структуры сустава, которые еще не подверглись оссификации. У детей в возрасте от 3 до 6 мес УЗИ дает возможность определения сроков оссификации без лучевой нагрузки, выявить дисплазию, определить правильную тактику лечения, провести курс терапии и наблюдать за развитием суставов в динамике.
Материалы и методы
УЗИ тазобедренных суставов было проведено 395 детям в возрасте до 6 мес по методу Г. Рейнгарда [3] с одновременной оценкой развития костно-хрящевого соотношения сустава, определением сонографических типов тазобедренных суставов.
Результаты
В ходе обследования тазобедренных суставов у 395 детей были выявлены следующие типы тазобедренных суставов.
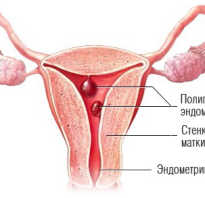
По результатам УЗИ у 286 (72,41%) детей диагностированы типы 1а и 1б тазобедренных суставов (по Г. Рейнгарду). Клинически и сонографически типы 1а и 1б соответствуют возрасту ребенка — это здоровые суставы. Костная часть вертлужной впадины хорошо определяется, костный эркер слегка сглажен или прямоугольный, хрящевая часть крыши охватывает головку бедренной кости, костно-хрящевое соотношение больше или равно 2/3. Угол α больше или равен 60°. Угол β меньше 55° — тип 1а (рис. 1); угол β больше 55° — тип 1б.
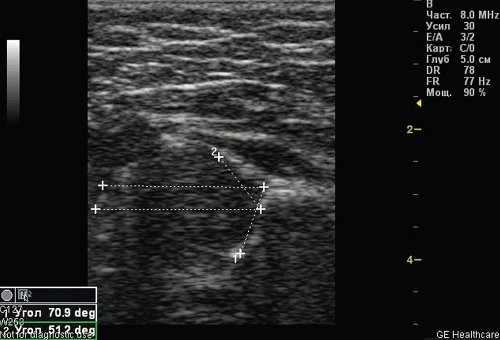
Рис. 1. Тазобедренный сустав тип 1а.
1 — угол α=70,9°;
2 — угол β=51,2°.
У 35 (4,81%) детей выявлена простая двусторонняя дисплазия тазобедренных суставов, без пространственных нарушений (рис. 2). В результате данной патологии происходит задержка сроков оссификации (формирования ядра), которая связана с пониженным содержанием кальция в организме ребенка (впоследствии при увеличении физической нагрузки на суставы, когда ребенок после 6 мес начинает сидеть и стоять, может произойти деформация головки бедренной кости).
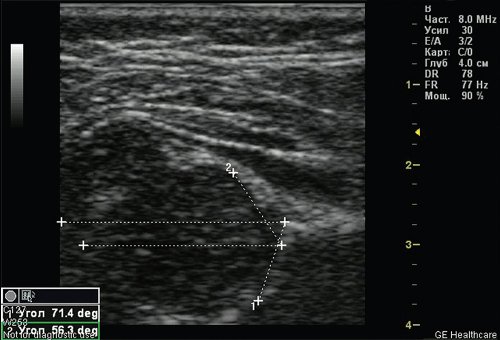
Рис. 2. Простая дисплазия — задержка сроков оссификации без пространственных нарушений (ребенок 5 мес).
Тип 2а тазобедренных суставов (рис. 3) диагностирован у 46 (11,6%) детей. Это вариант физиологической задержки развития тазобедренных суставов у детей в возрасте до 12 нед, при котором угол α меньше 59°, но больше 50°, соответственно угол β больше 60°.
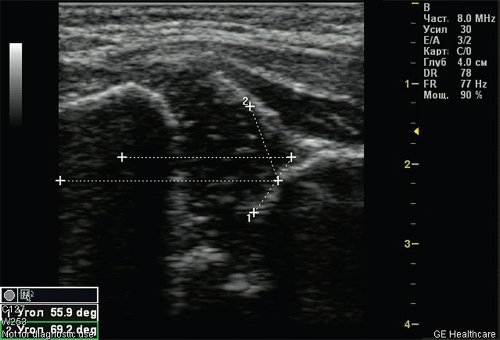
Рис. 3. Тазобедренный сустав тип 2а.
1 — угол α=55,9°;
2 — угол β=69,2°.
Тип 2б тазобедренных суставов выявлен у 25 (6,33%) детей — дисплазия тазобедренных суставов у детей старше 3 мес (рис. 4). Костная вертлужная впадина недостаточно развита, костный эркер закруглен, костнохрящевое соотношение меньше 2/3, хрящевая часть крыши охватывает головку бедренной кости. Угол α меньше 59°, но больше 50°, угол β больше 60°.
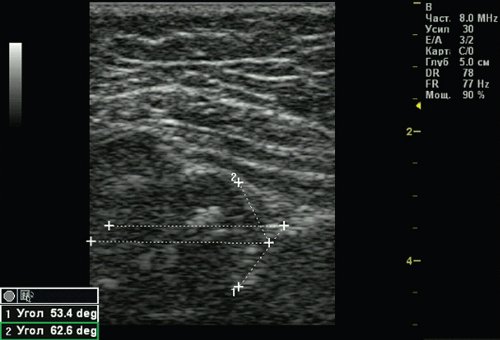
Рис. 4. Тазобедренный сустав тип 2б.
1 — угол α=53,4°;
2 — угол β=62,6°.
Тип 2с тазобедренных суставов (рис. 5) обнаружен у 2 (0,51%) детей. Это вариант тяжелой дисплазии в любом возрасте. Все составляющие сустава недоразвиты. Костная часть вертлужной впадины уплощена, костный эркер закруглен или плоский, хрящевая часть вертлужной впадины расширена, но еще охватывает головку бедра. Угол α меньше 49°, но больше 43°, угол β больше 65°, но меньше 72°. Такой тип суставов без соответствующего лечения, влечет прогрессирующее децентрирование головки бедра.
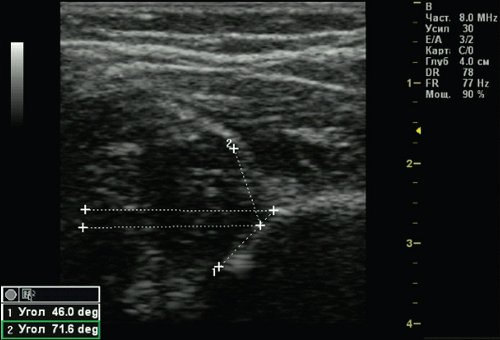
Рис. 5. Тазобедренный сустав тип 2с.
1 — угол α=46,0°;
2 — угол β=71,6°.
У 1 (0,25%) ребенка выявлен 3а тип тазобедренного сустава — врожденный вывих бедра (рис. 6). Костная часть вертлужной впадины и эркер плоские, хрящевая часть вертлужной впадины смещается краниально, так как головка бедра не может быть зафиксирована в вертлужной впадине, происходит ее децентрация. Структура хрящевой части крыши не изменена. Угол α меньше 43°.
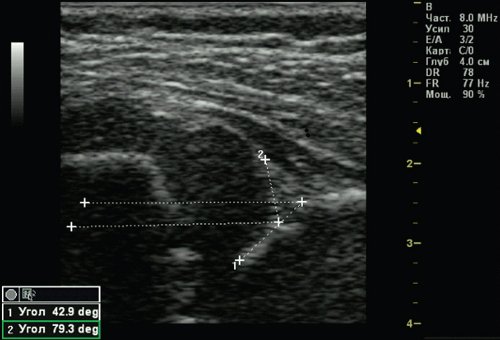
Рис. 6. Тазобедренный сустав тип 3а.
1 — угол α=42,9°;
2 — угол β=79,3°.
Все 106 детей, с выявленной патологией, были направлены на консультацию к врачу-ортопеду. После курса физиотерапии, широкого пеленания, при необходимости, на контрольном УЗИ (50 детей), были выявлены следующие изменения:
- Из 8 детей с простой двусторонней дисплазией тазобедренных суставов, без пространственных нарушений, с задержкой сроков оссификации, у 2 изменений не наблюдалось, а у 6 детей сроки оссификации соответствовали возрасту.
- Из 25 детей с тазобедренными суставами типа 2а после проведенного курса лечения у 10 установлен тип 1а, у 7 — тип 1б, у 3 — тип 2б, у 5 детей имела место простая двусторонняя дисплазия тазобедренных суставов, без пространственных нарушений, с задержкой сроков оссификации.
- Из 17 детей с тазобедренными суставами типа 2б после проведенного курсалечения у 5 установлен тип 1а, у 7 — тип 1б, у 1 — тип 2б, у 4 детей сохранялась простая двусторонняя дисплазия тазобедренных суставов, без пространственных нарушений, с задержкой сроков оссификации.
В результате 35 (70%) детей со своевременно диагностированной патологией после проведенной терапии имеют здоровые суставы 1-го типа, 15 (30%) детей, с сохранившейся патологией были направлены на повторный курс терапии.
Заключение
Проведенное исследование подтверждает необходимость УЗИ тазобедренных суставов детям в возрасте до 6 мес в амбулаторных условиях, позволяющего избежать неоправданной лучевой нагрузки. Использование полученной информации дает возможность своевременного проведения корректирующей терапии для всех типов тазобедренных суставов в раннем периоде с последующим правильным их формированием.
Литература
- МакНелли Ю. Ультразвуковые исследования костномышечной системы: Практическое руководство. Издательский дом Видар-М, 2007. 400 с.
- Синельников Р.Д., Синельников Я.Р. Атлас анатомии человека.Учебное пособие. 2-е издание, стереотипное. В 4-х томах. Т. 1. М.: Медицина, 1996. 344 с.
- Рейнгард Г. Сонография тазобедренных суставов новорожденных. Диагностические и терапевтические аспекты: Руководство. 5-е издание // Сонографические типы тазобедренных суставов / Изд-во Том. ун-та, 2005. 196 с.

УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
УЗИ тазобедренного сустава
Дисплазия тазобедренного сустава – это состояние, обусловленное его недоразвитием или неправильным развитием. По разным данным, оно присутствует в среднем у 2–4% новорожденных.
Доказано, что дисплазия является причиной как ближайших осложнений — нарушения походки (из-за формирования привычного вывиха бедра), выраженного болевого синдрома в данной области, так и отдаленных — раннего развития коксартроза, асептического некроза головки бедренной кости. Все данные состояния выраженно нарушают биомеханику нижних конечностей и снижают качество жизни пациента.
Существуют следующие группы риска:
- тазовое предлежание плода;
- крупный плод;
- наличие дисплазии у родителей ребенка;
- гестоз (токсикоз у беременных).
Новорожденные указанных групп подлежат клиническому осмотру ортопедом в течение первого месяца жизни.
Ортопед, педиатр, неонатолог или родители ребенка обращают внимание на перечисленные ниже симптомы:
- асимметрия кожных складок. Признак информативен у детей старше 2–3 месяцев. Обращают внимание на паховые, ягодичные и подколенные складки;
- укорочение бедра;
- симптом соскальзывания Маркса-Ортолани и в модификации Барлоу (в возрасте до шести месяцев — пока длина бедра невелика). Тест очень надежен и заключается в проверке возможности ребенка дотянуться кончиками средних пальцев до большего вертела. Однако следует знать, что даже положительные результаты теста на симптом Маркса-Ортолани могут быть выявлены и у полностью здоровых малышей до двух недель от рождения.
Между больными и здоровыми новорожденными c симптом соскальзывания соотношение составляет 60 и 40% случаев соответственно. У 60% малышей симптом пропадает в первую неделю жизни, а у 88% — в течение первых 2 месяцев. А оставшиеся 12% случаев — это и есть дисплазия тазобедренного сустава в разных стадиях. Чем старше ваш ребенок, тем неинформативнее тест на этот симптом — его можно выявить только у 25% детей старше 2–3 недель;
- характерное ограниченное отведение бедра на стороне дисплазии.
Тесты необходимо проводить в комплексе. Они позволяют выявить подвывих и вывих — крайние проявления данной патологии, при этом незрелость или саму дисплазию они не выявляют. При этом обследование необходимо проводить в тёплом и тихом помещении, у ребенка после кормления.
Врач-ортопед должен вовремя заподозрить дисплазию или поставить диагноз еще при осмотре в роддоме. Позже больные дети, а также дети из группы риска должны наблюдаться ортопедом по месту жительства, и до окончательного диагноза им назначается ортопедическое лечение. Дети должны обследоваться с применением УЗИ, а с 3-месячного возраста — рентгена. Окончательный диагноз устанавливает лечащий врач-ортопед на основании результатов инструментальных методов осмотра и динамического наблюдения ребенка.
Сонография тазобедренных суставов — наиболее стандартизированный вид обследования, который помогает выявить предвывих (2с), подвывих (3 а/в) и вывих (4 тип). Детям с предвывихом бедра и подвывихом без структурных изменений в хрящевой части крыши вертлужной впадины показано лечение на стременах Павлика; детям с вывихом и подвывихом бедра со структурными изменениями в хряще — лечение с использованием функциональных гипсовых повязок.
Однако функциональные тесты при ультрасонографии, не подтвержденные клиническим тестом, не однозначно достоверны. Тогда как провокационные пробы при сравнении их с надежным рентгеном достоверны на 69%.
Как видите, дисплазия тазобедренных суставов — это патология, которую можно скорректировать, если сразу начать лечение.
Мировой опыт доказывает, что ранее выявление данной патологии возможно только при полном ультразвуковом скрининге новорожденных — в роддоме или на первом месяце жизни с повторным скринингом детей с пограничными изменениями или с патологией — на 3–4 месяце жизни.
Приглашаем вас на УЗИ тазобедренных суставов у грудных детей. Поможем нашим деткам расти здоровыми!
Рентгенодиагностика дисплазий тазобедренных суставов.

Рентгенологическое исследование является ведущим в диагностике дисплазий, подвывихов, вывихов и другой патологии тазобедренных суставов в связи с наглядностью, доступностью и «относительной» простотой при производстве снимка.
Рентгенограммы выполняются в положении пациента лежа на столе рентгенаппарата. Для правильной диагностики крайне важна правильность (симметричность) укладки ребенка, т.к. на снимке врач оценивает наличие, положение, соотношение костей в суставах, измеряет углы в градусах, размеры и расстояния в миллиметрах, поэтому любое смещение или разворот пациента может привести к диагностическим ошибкам, а как следствие — к неадекватному лечении.
Квалификация врача-рентгенолога и его знание нормальной рентгенанатомии у детей разных возрастных категорий не менее важны, чем правильная укладка пациента. Наличие сколиоза поясничного отдела позвоночника приводит к деформации и развороту таза, что так же отражается на рентгенограмме нарушением соотношения костей и приводит к неправильной оценке нормы или патологии, и, как, следствие, к пропущенной патологии или гипердиагностике.
Рентгенанатомия тазобедренного сустава вариабильна в зависимости от возраста. И чем моложе ребенок, тем больше этих особенностей.
Сустав состоит из вертлужной впадины, образуемой подвздошной, седалищной и лобковой костями и верхних отделов бедренной кости. У грудничков и детей младшего возраста многие косточки состоят из хрящевой ткани, которая на снимках не видна. Их визуализация начинается только по мере окостенения хрящевых зачатков костей.
Диагностика патологии на рентгенограмме очень сложа в связи с тем, что у каждой возрастной категории своя рентгенологическая норма, например, отсутствие ядер окостенения головок бедер у детей в возрасте до полугода — вариант нормы, а у детей старше года — признак эпифизарной дисплазии бедра, плоская крыша вертлужной впадины подвздошной кости у детей до года – норма, у более старшего возраста – признак дисплазии крыши, шеечно-диафизарный угол у детей до года 142 град. – норма, а у подростка — признак вальгусной деформации, и, наоборот, 125 град. у маленького ребенка — признак варусной деформации, а у взрослого — норма, небольшое смещение т.н. линии Шентона у грудничков не является патологией, а у более старших детей — признак нестабильности, значительное ее смещение — подвывиха или вывиха бедра.
Вовремя не диагностированная дисплазия сустава чревата осложнением в дальнейшем в виде подвывиха или полного вывиха бедра.
В возрасте около года ребенок начинает ходить, т.е. появляется вертикальная нагрузка на сустав. При недиагностированной и нелеченой дисплазии головка бедра начинает выходить из полости вертлужной впадины вплоть до полного вывиха, и, как правило, здесь показано только оперативное вмешательство. Гипердиагностика дисплазий ведет к необоснованному назначению ортопедических средств реабилитации, ведущих к ограничению движения в суставах, что может привести к гипотрофии мышц и задержке моторного и нервнопсихического развития.
Дисплазия тазобедренных суставов у детей раннего возраста
На приеме у ортопеда в первый месяц жизни ребенка может выясниться неприятная деталь: у малыша — незрелость тазовых костей. Чаще всего при этом детский врач произносит слова «дисплазия тазобедренного сустава», которые мгновенно пугают всех без исключения молодых родителей. Но пугаться — это совсем не то, что нужно делать в этой ситуации. Нужно запастись терпением и строго выполнять рекомендации лечащего врача. Тем не менее все медики окажутся правы, когда скажут вам, что дисплазия суставов, которая осталась без внимания родителей и врачей на первом году жизни малыша, может уже к двум-трем годам сформировать у ребенка тяжелейшие воспалительные процессы, болезненный вывих бедра и в будущем — хромоту на всю жизнь.
Дисплазия тазобедренного сустава – это врожденное нарушение процесса образования сустава, которое может стать причиной вывиха или подвывиха головки бедра. При данном состоянии может наблюдаться либо недоразвитие сустава, либо его повышенная подвижность в комбинации с недостаточностью соединительной ткани. Предрасполагающими факторами являются неблагоприятная наследственность, гинекологические болезни матери и патология беременности. Дисплазия тазобедренного сустава в 10 раз чаще встречается у тех детей, родители которых имели признаки врождённого вывиха бедра и у родившихся при тазовом предлежании плода, чаще при первых родах. Часто дисплазия выявляется при медикаментозной коррекции беременности, при беременности, осложнённой токсикозом. Чаще поражается левый тазобедренный сустав (60 %), реже правый (20 %) или оба (20 %). Замечена связь заболеваемости с экологическим неблагополучием. При несвоевременном выявлении и отсутствии должного лечения дисплазия тазобедренного сустава может стать причиной нарушения функции нижней конечности и даже выхода на инвалидность. Поэтому данную патологию необходимо выявлять и устранять в раннем периоде жизни малыша.
Дисплазия тазобедренного сустава может проявляться в самых разных формах. Различают три основные формы дисплазий: дисплазию вертлужной впадины — ацетабулярную дисплазию; дисплазию проксимального отдела бедренной кости; ротационные дисплазии.
При своевременном обнаружении и правильном лечении прогноз условно благоприятный.
Статистика утверждает: до 25 % новорожденных ребятишек имеют ту или иную форму дисплазии тазобедренного сустава, иными словами — рождаются с подвывихами. В большинстве случаев под постоянным наблюдением ортопеда суставы самостоятельно «дорастают» и приходят в анатомическую норму. В остальных — им просто нужно немного помочь.
Предварительный диагноз может быть выставлен еще в роддоме. В этом случае нужно в течение 3-х недель обратиться к детскому ортопеду, который проведет необходимое обследование и составит схему лечения. Кроме того, для исключения данной патологии всех детей осматривают в возрасте 1- 4 месяцев. Особое внимание обращают на детей, которые входят в группу риска. К данной группе относят всех пациентов, в анамнезе у которых наблюдался токсикоз матери во время беременности, крупный плод, тазовое предлежание, а также тех, чьи родители тоже страдают дисплазией. При выявлении признаков патологии ребенка направляют на дополнительные исследования.
Для уточнения диагноза применяются такие методики, как рентгенография и ультрасонография. У детей раннего возраста значительная часть сустава образована хрящами, которые не отображаются на рентгенограммах, поэтому до достижения 2-3-месячного возраста этот метод не используется. Ультразвуковая диагностика является хорошей альтернативой рентгенологического исследования у детей первых месяцев жизни. Эта методика практически безопасна и достаточно информативна.
При дисплазии существенно изменяется форма, взаимоотношение и размеры структур тазобедренного сустава. Тазобедренный сустав новорождённого даже в норме является незрелой биомеханической структурой. При нарушении развития сустава избыточно эластичные связки и суставная капсула не способны удерживать головку бедренной кости в суставной впадине, она смещается вверх и латерально (кнаружи). При определённых движениях головка бедра может выйти за пределы вертлужной впадины. Такое состояние сустава называется «подвывих». При тяжёлой форме дисплазии тазобедренного сустава головка бедренной кости полностью выходит за пределы вертлужной впадины, такое состояние называется «вывих бедра». Дисплазия тазобедренного сустава может проявляться не только в виде нарушения вертлужной впадины (ацетабулярная дисплазия), но и в виде неправильного развития проксимального отдела бедренной кости.
Подозрение на дисплазию возникает при наличии укорочения бедра, асимметрии кожных складок, ограничении отведения бедра и симптоме соскальзывания Маркса-Ортолани. Асимметрия паховых, подколенных и ягодичных кожных складок обычно лучше выявляется у детей старше 2-3 месяцев. Во время осмотра обращают на разницу в уровне расположения, формы и глубины складок. Следует учитывать, что наличия или отсутствия данного признака недостаточно для постановки диагноза. При двухсторонней дисплазии складки могут быть симметричными. Кроме того, симптом отсутствует у половины детей с односторонней патологией. Асимметрия паховых складок у детей от рождения до 2 месяцев малоинформативна, поскольку иногда встречается даже у здоровых младенцев. Но самым важным признаком, свидетельствующим о врожденном вывихе бедра, является симптом «щелчка» или Маркса-Ортолани. Медленно отводят бедра равномерно в обе стороны. При нормальных отношениях в суставах оба бедра в положении крайнего отведения почти касаются наружными поверхностями плоскости стола. При вывихе головка бедра в момент отведения соскальзывает в вертлужную впадину, что сопровождается характерным толчком – момент, когда головка бедренной кости из положения вывиха вправляется в вертлужную впадину.
Еще один симптом, свидетельствующий о патологии сустава – ограничение движений. У здоровых новорожденных ножки отводятся до положения 80-90° и свободно укладываются на горизонтальную поверхность стола. При ограничении отведения до 50-60° есть основания заподозрить врожденную патологию. У здорового ребенка 7-8 месяцев каждая ножка отводится на 60-70°, у малыша с врожденным вывихом – на 40-50°.
Основной метод профилактики дисплазии тазобедренного сустава широкое пеленание. Как только в 1971 году национальная оздоровительная программа провела пропаганду широкого пеленания, уже спустя несколько лет только 0,2% ребятишек в возрасте после года страдали этим недугом. Ортопедические устройства, которые надежно фиксируют ножки младенца в согнутом и разведенном виде. К таким устройствам относятся всевозможные шины (своего рода распорки между ног), пластиковые корсеты и даже гипсовые фиксаторы. Самое популярное фиксирующее приспособление — это так называемые стремена Павлика. Причем Павлик здесь — это не мальчик, который первым испробовал на себе чудо-агрегат, а талантливый чешский врач-ортопед, придумавший фиксировать ножки малыша с помощью особой шлейки. Массаж и гимнастика. Конкретным упражнениям и приемам для ежедневного массажа и гимнастики вас обучит ваш лечащий ортопед, поскольку набор манипуляций строго зависит от того, как именно недо-сформирован сустав. Использование переносок, слингов, рюкзачков и автокресел. Но только тех моделей, которые позволяют малышу свободно держаться, широко расставив ноги в стороны. В странах Азии и Африки, где женщины издревле носят своих младенцев на себе, привязывая их себе на спину или на живот (то есть ребенок все время проводит в положении сидя, с широко расставленными ножками), такого явления как дисплазия тазобедренного сустава у детей вообще не существует.
Лечение должно начинаться в самые ранние сроки. Увы, но лечение дисплазии — дело не быстрое. Как правило, оно занимает несколько месяцев, иногда — год-полтора. Это и понятно: тазобедренный сустав не может принять правильное положение и обрасти надежными связками за пару дней. Но поверьте, ваши старания и терпение того стоит! Конечно, не слишком приятно ежедневно «стреножить» свою кроху ортопедическими стременами, а на ночь пеленать его с подушкой между ног или «заковывать» в пластиковый корсет. Но лучше немного погрустить, пока ему еще нет и года, чтобы потом увидеть, как лихо он отплясывает в свои 17-18 лет на выпускном балу. Чем наоборот: умиляться кривенькими ножками сейчас и бездействовать, а потом пожинать ужасные последствия своей беспечности. Не так ли?
Врач-рентгенолог УЗ «3-я городская детская клиническая поликлиника»