Стрептококк агалактия характеристика норма и патогенность диагностика лечение
Характеристика стрептококка агалактия
Streptococcus agalactiae вызывает у новорожденных детей тяжелые заболевания и в определенных случаях опасен для взрослых пациентов. Болезни, вызванные этой бактерией, отличаются тяжелым течением и высокой летальностью, что позволяет специалистам называть агалактию наиболее патогенным стрептококком.
- 1 О стрептококках
- 1.1 Характеристика вида стрептококк агалактия
- 2 Инфекции, вызываемые бактерией
- 2.1 Беременность и заражение
- 3 Диагностика
- 3.1 Экспресс-тест
- 4 Лечение и профилактика
- 4.1 Терапевтическия действия в родах
О стрептококках
Стрептококки – грамположительные анаэробные бактерии. Их особенность – способность образовывать цепочки различной длины. В организме человека они вырабатывают токсины, способные растворять кровь, чем объясняется их патогенность.
Медики делят стрептококки на несколько групп, которые обозначаются буквами латинского алфавита. Группа В состоит из несколько десятков видов стрептококка. В медицинском отношении опасен только один – агалактия.
Характеристика вида стрептококк агалактия
Стрептококк группы Б агалактия – представитель условнопатогенных бактерий. Множество видов этих микроорганизмов живут в человеческом организме, до поры до времени не проявляя себя.
Агалактия распространена повсеместно. В природе она находится в различных млекопитающих, птицах, холоднокровных животных. Инфекция передается между людьми и от животных к людям.
Стрептококк агалактия у мужчин обитает в кишечнике и (как патология) в мочеполовом тракте, активизируясь после приема антибиотиков или при падении иммунитета.
Причинами появления стрептококков в мочеполовых путях мужчины являются:
![]()
- дисбактериоз кишечника;
- половой акт с женщиной носительницей бактерий;
- анальный половой акт.
Около 25% женщин являются носителями стрептококков во влагалище и при этом даже не догадываются о своем носительстве, так как симптомы никак не проявляются. Неприятных ощущений не возникает, а инфекция обостряется только при беременности или сильном снижением иммунитета.
Инфекции, вызываемые бактерией
Сильно размножившись, агалактия становится причиной разнообразных болезней.
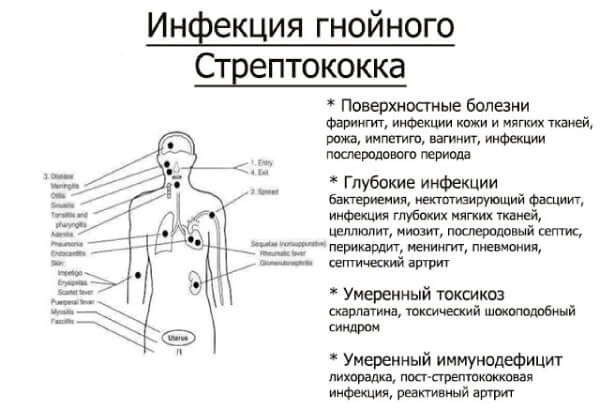
Наиболее чувствительны к стрептококку:
- новорожденные;
- беременные;
- диабетики;
- люди старше 65 лет;
- люди с проблемным иммунитетом.
В определенных условиях бактерии group B могут создавать тяжелые инфекции: поражать кожу, центральную нервную систему, сердце и легкие, реже другие органы и ткани.
У пожилых людей агалактия вызывает болезни кожи и костей, сепсис и уросепсис, воспаление легких, воспаление брюшины. Нередко пожилые люди страдают от инфекции многократно.
Беременность и заражение
Носительство агалактия во влагалище не является постоянным. У беременных женщин репродуктивного возраста она выявляется чаще чем у пожилых и девочек-подростков.
Редко какая современная мама, только что выписавшаяся с малышом из роддома, не знает, что это такое – стрептококк агалактия. Повезло тем, кто вылечился от этой инфекции еще до родов.
У беременных агалактия вызывает самопроизвольные преждевременные роды, пиелонефрит и другие инфекции мочеполовых путей, приводит к осложнениям процесса родов вплоть до необходимости кесарева сечения. У только что родивших женщин стрептококк способен вызвать менингит, мастит, эндометрит. Попадая в организм новорожденного, streptococcus agalactiae становится причиной сепсиса, менингита, пневмонии.
Факторы риска:
- присутствие бактерий на шейке матки роженицы;
- обширная колонизация;
- у роженицы уже появлялись дети с инфекцией;
- аномально долгий безводный промежуток;
- острый цистит, обусловленный агалактией;
- недоношенность;
- кесарево сечение,
- введение инородных тел в матку во время беременности.
Диагностика
Чтобы поставить диагноз, нужно выделить возбудителя или выявить его ДНК. Для исследования берут кровь, мокроту, околоплодные воды, больные ткани, соскобы из матки, цервикального канала, со слизистой оболочки влагалища, ректальный мазок и из зева.
Если есть подозрение на инфекцию на анализ берут биологический материал сразу нескольких видов. Как правило, у женщин, ждущих ребенка, бактерию обнаруживают в мазке из влагалища и ануса на сроке 34-36 недель.
Золотой стандарт диагностики – культуральный метод. Он выявляет бактерию за 4-5 дней. Метод полимеразной цепной реакции обнаруживает ДНК агалактий, но не позволяет проверить их реакцию на антибиотики.
Когда обследование на бактерию является обязательным:
- у роженицы ранее уже была диагностирована стрептококковая инфекция;
- обнаружение в моче беременной бактерий;
- время между отхождением вод и родами более 18 часов;
- у роженицы была температура выше 38.
В норме стрептококк агалактия может встречаться:
- в кишечнике 10 в 5-10 в 6 степени;
- в носоглотке 10 в 4 степени;
- у женщин во влагалище 10 в 4 степени;
- у мужчин в урогенитальных органах – норма отрицательный результат
- серологическое исследования крови результат отрицательный, то есть ДНК стрептококка в крови не обнаружено.
Экспресс-тест
Если состояние пациента тяжелое, необходимо получить срочный анализ. В таких случаях прибегают к помощи специального экспресс-теста. Приобрести его можно в любой аптеке и сделать срочную диагностику самостоятельно. 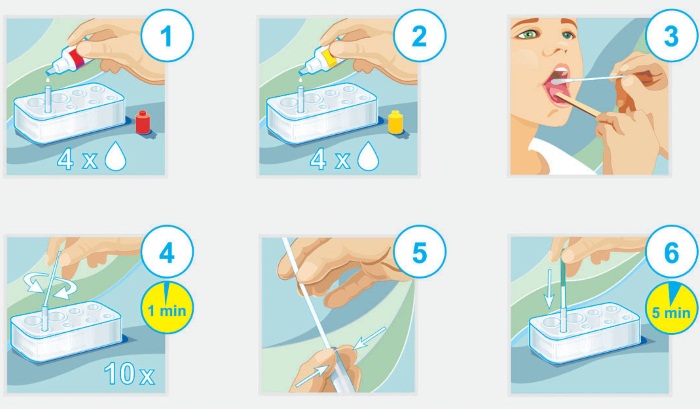
Для этого нужно:
- Снять обертку с упаковки и вынуть пробирки.
- В одну из пробирок добавить по 4 капли каждого цвета (в упаковке есть 2 жидкости: красного и желтого цвета).
- Тщательно перемешать жидкости встряхиванием (10-15 раз) и дать постоять 60 сек.
- Произвести забор биологического материала с помощью чистой ватной палочки из зева.
- Поместить палочку с биоматериалом в пробирку с раствором на 60 сек.
- Вынуть палочку и отжать в другую пробирку (пустую).
- Опустить тестовую полоску в отжатую жидкость на 5 мин.
По истечении 5 мин. можно смотреть результат. На тест-полоске появится:
1 полоска – это значит, что результат отрицательный и в организме нормальное содержание стрептококков;
2 полоски – тест положительный, следовательно, концентрация бактерий превышена.
Существенным недостатком данного метода является низкая достоверность. Это происходит из-за того, что во внешней среде бактерии сохраняют жизнеспособность недолго и при обработке раствором они живут не более 15 мин.
Лечение и профилактика
Существуют факторы риска, способствующие заражению бактерией новорожденных детей:
- возраст беременной менее 20 лет;
- рождение на сроке 28 и менее недель.
Самые эффективные препараты для лечения инфекции по-прежнему – антибиотики пенициллинового ряда. Для лечения стрептококковых инфекций выписывают:
- Ампициллин;
- Линкомицин;
- Клиндамицин;
- Оксациллин.
Агалактия чувствительна также к препаратам с широким спектром действия:
- Тиенпенему;
- Секуропену;
- Пициллину.
Большинство штаммов агалактии устойчивы к тетрациклину, метронидазолу. Бактерии никак не реагируют на нистатин и антибиотики из групп полимиксины и аминогликозиды, поэтому популярные при лечении смешанных вагинитов и молочницы вагинальные свечи Полижинакс не помогут при стрептококковой инфекции.
Терапевтическия действия в родах
Давно решен вопрос, чем лечить стрептококк у беременных. Из-за того, что любые антибиотики отрицательно влияют на плод, женщине прокапывают лекарство непосредственно во время родов – для предотвращения инфицирования новорожденного.
Для исследования беременных женщин используют такие биологические материалы:
- вагинально-ректальный мазок;
- моча;
- кровь из вены.
Примерно у семи процентов беременных женщин стрептококки обнаруживаются в анализе мочи. Врачебная стратегия в этом случае предполагает использование антибиотиковой терапии в родах, чтобы предотвратить заражение при прохождении ребенка по родовым путям и избежать негативного воздействия лекарств на его внутриутробное развитие.
Отображается ли присутствие бактерий в анализе крови? Серологические тесты выявляют в плазме антитела к бактериям. По ним можно делать выводы о перенесенной или текущей стрептококковой инфекции.
Стрептококковая инфекция во время беременности:
У новорожденных для обнаружения стрептококк агалактии исследуют:
- меконий;
- мазки из ротоглотки и ануса;
- при наличии признаков инфекции – кровь из вены;
- при подозрении на менингит – пробу спинномозговой жидкости.
Для профилактики стрептококковых инфекций, вызванных agalactiae, нужно поддерживать высокий общий уровень здоровья, соблюдать правила личной гигиены, не заниматься незащищенным сексом с непроверенными партнерами, поддерживать естественный иммунитет приемом витаминов и ведением здорового образа жизни.
Streptococcus agalactiae (стрептококк агалактия)
| Приглашаем в Telegram-канал @Gastroenterology | Если лечение не помогает | Популярно о болезнях ЖКТ | Кислотность желудка |
 Streptococcus agalactiae (стрептококк агалактия) — вид грамположительных факультативно анаэробных β-гемолитических бактерий. По классификации R. Lancefield является стрептококком серогруппы B, распространённая аббревиатура GBS и др. Клетки Streptococcus agalactiae, как и другиих стрептококков, имеют сферическую форму. Чаще всего встречаются парами. Не образует спор. Все штаммы Streptococcus agalactiae обладают группоспецифическим полисахаридом, который состоит из глюкозы, галактозы, N–ацетилглюкозамина и рамнозы.
Streptococcus agalactiae (стрептококк агалактия) — вид грамположительных факультативно анаэробных β-гемолитических бактерий. По классификации R. Lancefield является стрептококком серогруппы B, распространённая аббревиатура GBS и др. Клетки Streptococcus agalactiae, как и другиих стрептококков, имеют сферическую форму. Чаще всего встречаются парами. Не образует спор. Все штаммы Streptococcus agalactiae обладают группоспецифическим полисахаридом, который состоит из глюкозы, галактозы, N–ацетилглюкозамина и рамнозы.
Streptococcus agalactiae — возбудитель мастита крупного и мелкого рогатого скота, с чем и связано его название: «агалактия» — отсутствие молока.
Инфекции Streptococcus agalactiae наиболее опасны для новорожденных. Однако в последние годы отмечается относительный рост числа заболеваний, вызываемых Streptococcus agalactiae у пожилых лиц, у которых они чаще всего вызывают инфекцию кожи и костей, сепсис без явного источника его происхождения, уросепсис, пневмонию и перитониты.
Инфекция Streptococcus agalactiae новорожденных
Streptococcus agalactiae — стрептококк, встречающийся у некоторых лиц в составе нормальной микрофлоры кишечника, у 20-30 % здоровых женщин — в урогенитальном тракте. Передача инфекции от инфицированной матери происходит, как правило, незадолго до родов или непосредственно во время родов. В первые часы и сутки после рождения ребенок также может инфицироваться, однако это случается значительно реже по сравнению с пре– и интранатальным заражением. Streptococcus agalactiae новорожденных не всегда приводит к развитию инфекционного процесса у новорожденных. Факторами риска заболевания ребенка, рожденного инфицированной Streptococcus agalactiae женщиной, являются: возраст беременной ( 12 часов), задержка внутриутробного развития и наличие инфекции Streptococcus agalactiae у ранее рожденных детей.
Стандартную антибиотикопрофилактику проводят бензилпенициллином (в дозе 5 млн ЕД в/в с момента начала родовой деятельности, переходя в дальнейшем на дозу 2,5 млн ЕД каждые 4 часа до окончания родов) или ампициллином (в/в, первоначально в дозе 2 г на введение, а затем – по 1 г каждые 4 часа). При аллергии к пенициллинам их заменяют клиндамицином или эритромицином, но чаще в этих случаях рекомендуют цефазолин (в/в, начиная с 2 г на введение, затем по 1 г каждые 8 часов до окончания родов). При высоком риске развития анафилаксии на бета-лактамные антибиотики может быть использован ванкомицин в/в по 1 г каждые 12 часов до окончания родов.**
* Prevention of perinatal group В streptococcal disease: Revised Guidelines from CDC // Morb. Mortal. Wkly Rep. 2002. Vol. 51. Р. 10–22.
** Садова Н.В., Заплатников А.Л., Шипулина О.Ю., Подкопаев В.Н., Шаргородская А.В., Карасева Л.Н., Скачкова Т.С., Смирнова В.С., Фомина С.Г. Современные возможности этиотропного лечения и профилактики врожденных инфекций // РМЖ. 2016. №6. С. 348-350.
Инфекция Streptococcus agalactiae у младенцев
Streptococcus agalactiae в систематике бактерий
Антибиотики, активные в отношении Streptococcus agalactiae
При подозрении на инфекцию Streptococcus agalactiae препаратом выбора является ампициллин. Предпочтителен внутривенное введение. При менингите дозы ампицилина увеличивают. При неинвазивных формах инфекции Streptococcus agalactiae продолжительность монотерапии составляет 10 суток, при вызванных Streptococcus agalactiae неосложненных менингитах — две недели, артритах и остеомиелитах — 3–4 недели, эндокардите и вентрикулите — не менее 4 недель.
Из представленных в данном справочнике антибактериальных средств в отношении Streptococcus agalactiae активны: ципрофлоксацин, норфлоксацин, левофлоксацин, моксифлоксацин, ванкомицин, клиндамицин, азитромицин.
Обнаружение Streptococcus agalactiae у взрослых пациентов, не относящихся к группам риска (беременных женщин и др.) в относительно небольшом количестве (10*3. 10*4 КОЕ на мл) не требует специального лечения, в особенности антибиотикотерапии, если иного не назначит лечащий врач, консультация с которым в данном случае необходима.
Из-за чего появляется стрептококк агалактия в мазке?
Стрептококки группы B (Streptococcus agalactiae) входят в нормальную микрофлору человека, поэтому стрептококк агалактия в мазке – это явление довольно частое.
Данные микроорганизмы обнаруживаются во влагалищной флоре, половых путях и пищеварительном тракте.
При этом носители таких бактерий не имеют абсолютно никаких симптомов и чувствуют себя здоровыми.
Однако внутренние очаги инфекции у женщин негативно действуют на некоторых новорожденных, провоцируя возникновение целого ряда тяжелых заболеваний.
Стрептококки агалактия
Streptococcus agalactiae привлекают внимание множества медицинских специалистов, поскольку вызывают инфекционные заболевания мочеполовой системы.
При этом зуд, боли, воспалительные процессы, сопровождающиеся гнойными, кровянистыми выделениями, характеризуют целый ряд инфекций, вызванных различными возбудителями.
Streptococcus agalactiae представляют собой бета-гемолитические стрептококки группы B. Эти сферические или овальные микроорганизмы имеют капсулы и образуют своеобразную цепочку, располагаясь попарно.
В условиях лаборатории такие стрептококки, которые являются возбудителями заболеваний, диагностируются без особых проблем.
Этих возбудителей инфекции зачастую выделяют из влагалища у женщин и уретры мужчин, поэтому передаются они большей частью половым путем.
Клиническими проявлениями болезнетворных стрептококков при патологическом обострении инфекции являются жжение уретры мужчин при мочеиспускании, эякуляции, обилие слизи, тянущие боли в области яичников у женщин при занятии сексом, отечность половых губ.
Кроме того, данные возбудители инфекции могут локализоваться внутри горла человека.
Данный вид стрептококка часто составляет микрофлору влагалища беременных женщин. При этом, хотя у самих беременных отсутствуют какие-либо симптомы, возрастает риск возникновения тонзиллита, фарингита, эндометрита, инфекций мочевыводящих путей, послеродового сепсиса.
Инфицированность беременной женщины с большой долей вероятности отразится на ребенке.
При этом опасность инфекционного заражения ребенка во время родов возрастает.
А активированный стрептококк может спровоцировать развитие пневмонии, менингита, неврологические осложнения, сепсис.
Беременность у женщин, инфицированных данным видом стрептококка, вероятнее всего может закончиться преждевременными родами.
Таким образом, если стрептококк агалактия выявляется в мазке беременных женщин, то требуется незамедлительное врачебное вмешательство и проведение эффективной комплексной терапии.
Первопричины и способы появления
До трети всех бактерий внутренней среды организма человека составляют стрептококки.
Наибольшее их количество сосредотачивается внутри кишечника, но также они присутствуют на коже, половых органах, внутри ротовой полости и на слизистой оболочке дыхательных путей.
При ослаблении иммунитета появление стрептококков группы B внутри организма – это явный повод для развития инфекционных заболеваний и воспалительных процессов.
Например, стрептококковый тонзиллит, фарингит, инфекции мочеполовой системы, эндометрит, сепсис возникает на фоне патогенной среды, благоприятной для развития заболевания.
Причины попадания стрептококков в организм человека могут быть внутренними и внешними.
При ежедневном приеме пищи через грязные руки на фоне плохих санитарно-гигиенических условий стрептококки чаще всего проникают в ротовую полость и желудочно-кишечный тракт.
Кроме того, инфекция может передаваться воздушно-капельным, бытовым, половым путем, а также от зараженной матери к ребенку через плаценту.
Причины самозаражения кроются в нескольких ключевых факторах: инфекционных заболеваниях внутри полости рта, хирургическом удалении миндалин, самостоятельном выдавливании гнойных фурункулов, стоматологических операционных процедурах, хроническом бронхите.
Если стрептококковая инфекция локализуется в дыхательных путях, то это представляет особую опасность для общего состояния организма.
Такие заболевания, как бронхит, пневмония, отит, менингит, гнойная ангина, скарлатина и абсцесс мягких тканей могут быть легко спровоцированными стрептококком под названием агалактия.
При начале инфекции воспалительные процессы заболевания развиваются очень быстро, поражая близлежащие ткани.
Половые органы мужчин стрептококки агалактия инфицируются несколькими способами:
- гематогенным путем из инфицированной носоглотки;
- посредством мочи из пораженных почек;
- при дисбактериозе из кишечника через его стенки;
- половым путем при оральном или анальном сексе.
Если мужчина имеет в качестве полового партнера женщину, которая заражена данным видом стрептококка, то инфекция поражает его мочеиспускательный канал.
А самозаражение женщин происходит бактериями из заднего прохода, которые попадают во влагалище разными способами.
Женщины, ведущие активную половую жизнь, имеют большую вероятность скрытого заражения стрептококками данной группы.
Характерным для инфекции Streptococcus agalactiae у мужчин и женщин есть отсутствие четко выраженных симптомов.
Воспаления влагалища и мочеиспускательного канала женщин происходит достаточно редко. С другой стороны, обычным явлением можно считать цистит, особенно у беременных женщин.
Такие проявления опасны для протекания беременности, родов и здоровья будущего ребенка.
Инфекция у новорожденных детей проявляется на третьи сутки их жизни в виде пневмонии, а на более поздних стадиях заболевания – менингита.
Выявление инфекции и лечение
Диагноз инфекционного заболевания, вызванного стрептококками агалактия, подтверждается анализами мочи, окраской мазка по Граму.
Наиболее популярным является культуральный метод. При этом в третьем триместре беременности диагностический мазок из влагалища для выявления данных микроорганизмов просто необходим.
При положительном диагнозе, который подтверждает наличие инфекции, назначаются терапевтические процедуры, призванные подавить патогенный стрептококк.

При таких случаях назначаются антибиотики пенициллиновой группы, цефалоспорины, макролиды, а лечение проводится в течение десяти дней.
Важнейшее значение имеют также профилактические мероприятия для предупреждения более серьезного заболевания.
Начинать лечение рекомендуется с применения «Нитрофурантоина», поскольку этот препарат отличается достаточно большой универсальностью и действует на множество видов бактерий.
При обнаружении стрептококков группы B назначается «Ампициллин», который накапливается в моче, секрете и стенках влагалища.
Такая особенность данного препарата повышает вероятность эффективной профилактики заражения стрептококком новорожденного младенца.
Кроме того, для предотвращения инфицирования будущего ребенка беременной женщины следует особое внимание уделять соблюдению правил личной гигиены, поскольку обсеменение влагалища может происходить из прямой кишки.
С другой стороны, определенную опасность заражения несет незащищенный секс. При соблюдении таких правил и применении данных медикаментозных средств удается не допустить заражения младенца стрептококком.
Лечение инфекционных заболеваний, вызванных стрептококком алагактии, производится с использованием антибиотиков.
Больше всего применяются антибиотики пенициллиновой группы и цефалоспорины. При этом приоритет не отдается какому-то отдельному препарату, а используется комплексная терапия инфекции.
Существует опасность самолечения, которая может выражаться в том, что у стрептококков вырабатывается устойчивость к медикаментозным средствам.
При проведении местной терапии важно соблюдать санитарно-гигиенические требования асептики и антисептики.
Если у одного из супругов выявляются признаки стрептококкового инфицирования, то важно обследовать более подробно все половые контакты.
Кроме того, мужчинам рекомендуется произвести исследования мазка из носоглотки на присутствие стрептококков.
При выявлении инфекции следует незамедлительно начинать профилактическое лечение.
В любом случае, важно с самого начала возникновения признаков заболевания проконсультироваться у врача, который сможет назначить комплексное обследование и выбрать наиболее оптимальный курс лечения инфекции.
Только своевременное выявление возбудителя заболевания и его чувствительности к определенным антибиотикам поможет назначить эффективные методы терапии.
Последовательное комплексное лечение инфекции даст хороший терапевтический результат.
Стрептококк агалактия у мужчин и женщин
Часть микрофлоры организма составляют условно-патогенные бактерия, такие как стрептококки группы В рода агалактия. В норме они присутствуют в теле человека в низких концентрациях, не оказывая влияния на работу его органов и систем. Воспаление начинается при их интенсивном размножении, под воздействием внешних или внутренних провоцирующих факторов (изменения гормонального фона, падение иммунитета).
Что такое стрептококк агалактия
Группа условно-патогенных бактерий, называемая стрептококками, в небольших концентрациях может присутствовать в организме человека, не вызывая развития инфекции или воспаления. Все микроорганизмы рода Streptococcus по характеру роста на питательных средах подразделяют на гемолитические, негемолитические и зеленящие. Стрептококки из рода агалактия (Streptococcus agalactiae) относятся к грамположительным бета-гемолитическим стрептококкам группы В.
Бактерия попадает в организм после начала половой жизни, обитает во влагалище, прямой кишке, урогенитальном тракте и носоглотке. Существует риск заражения ребенка от инфицированной матери во время родоразрешения или незадолго до его начала). Показателями нормы считают концентрации не более 10 в 4 степени КОЕ/мл. Инфекции, вызываемые стрептококками этого типа при росте их концентраций, особенно опасны для новорожденных и людей пожилого возраста, для которых они чреваты уросепсисом, перитонитом и пневмонией, инфекциями костей и кожи.
Пути и условия инфицирования
К основным путям попадания бактерии рода агалактия в организм относят половой, бытовой, воздушно-капельный, пищевой, и пренатальный или интранатальный (от матери к новорожденному). Активное размножение стрептококков происходит на фоне нарушения баланса нормальной микрофлоры из-за ряда следующих факторов:
- ослабление иммунитета;
- нарушение правил интимной личной гигиены;
- регулярные спринцевания (у женщин);
- гормональные сбои;
- ношение нижнего белья из синтетических тканей;
- незащищенный сексуальный контакт.
Стрептококк агалактия у мужчин активизируется либо после секса без использования презерватива, либо на фоне дисбактериоза кишечника после антибиотикотерапии или в следствие влияния иных факторов. После первоначального инфицирования носитель становится способен передавать бактерию возбудителя своим половым партнерам (самый распространенный путь передачи инфекции).
Отдельную группу риска представляют собой новорожденные. По статистике, носителями стрептококка Agalactiae является около 30% всех здоровых женщин, у которых во время беременности на фоне гормональных изменений могут обостряться вызываемые патогенным микроорганизмом инфекции (циститы, уретриты и др.). Угроза заражения ребенка растет при следующих обстоятельствах:
- возраст матери старше 20 лет;
- аборты или выкидыши в медицинском анамнезе матери;
- преждевременные роды (до 37 недели);
- амнионит;
- хроническая инфекция мочеполовых путей;
- задержка внутриутробного развития;
- лихорадочный синдром во время родов.

Механизм воздействия на организм
Микроорганизмы типа агалактия при интенсивном размножении вызывают инфекционные заболевания мочеполовой системы, сопровождающиеся воспалительным процессом. Активность бактерии сопровождается выделением следующих соединений и токсичных веществ:
- Некротоксинов и летальных токсинов, провоцирующих некроз тканей.
- Лейкоцидина, разрушающего клеточный иммунитет.
- Стрептолизина, способствующего разрушению тканей.
- Амилаза, гиалуронидаза, протеиназа, способствующие распространению стрептококковой инфекции.

Симптомы увеличения концентрации стрептококка агалактии
Бактерия стрептококк агалактия в моче или влагалищном мазке в увеличенных концентрациях свидетельствует о текущем воспалительном инфекционном процессе. В зависимости от типа инфекции, проявляется характерная симптоматика:
- При инфицировании мочевыделительных путей – зуд или жжение в области половых органов, цервикального канала, учащенные болезненные мочеиспускания, отечность и покраснение половых губ или анальных складок, боли в нижней части живота, выделения из мочеиспускательного канала.
- При стрептококковом тонзиллите (ангине), фарингите и др. бактериальных инфекциях дыхательных путей – лихорадка, признаки тяжелой общей интоксикации, поражение слизистых.
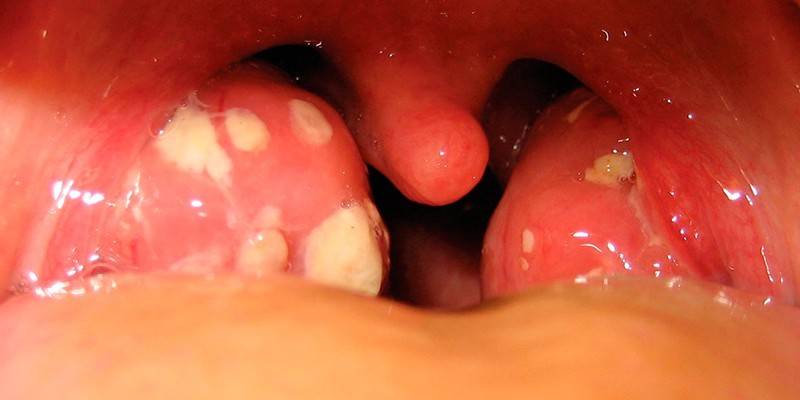
Чем опасен стрептококк агалактия при беременности
Согласно статистике, стрептококки в мазке у женщин почти в 40% случаев обнаруживаются во время беременности. На фоне сниженного иммунитета максимально активное размножение агалактии наблюдается на 33-37 неделе, поэтому на этих сроках обязательно назначаются анализы для выявления возбудителя и его обезвреживания (при необходимости). Факторами, увеличивающими риск инфицирования, являются:
- обнаружения стрептококков этой группы в моче;
- диагностированная угроза преждевременных родов;
- диагностирование стрептококковой инфекции у предыдущих детей.
У беременной женщины агалактии могут вызывать воспаления мочеполовой системы, легких, спровоцировать следующие опасные осложнения беременности и родовой деятельности:
- эндометрит (воспаление внутренней оболочки матки);
- преждевременное отхождение околоплодных вод;
- хориоамнионит (воспаление плодных оболочек);
- выкидыш на любом сроке;
- преждевременное родоразрешение;
- сепсис, менингит, эндокардит(воспаление внутренней оболочки сердца) у новорожденного.
Диагностика
Обнаруживается стрептококк агалактия в мазке из влагалища, уретры или прямой кишки, который может быть назначен при обнаружении кокковой флоры в анализе мочи. После обследования биоматериала методом лабораторной микроскопии проводят посев на питательную среду, помогающий точно идентифицировать тип бактериального заражения, степень концентрации микроорганизмов и их устойчивость к антибактериальным препаратам.
Дополнительно назначаемыми анализами являются скрининг-тесты: ИФА (иммуноферментный анализ) и метод ПЦР (полимеразно-цепной реакции). Остальные лабораторные и инструментальные методы диагностики (общий и биохимический анализ крови, мочи, УЗИ и пр.) назначаются для выявления заболеваний, развитие которых вызвано активным размножением Streptococcus agalactiae.
Лечение streptococcus agalactiae
Необходимость медикаментозного лечения возникает при обнаружении концентраций стрептококков этой группы до 10 в четвертой степени КОЕ/мл и выше, даже если инфекция протекает скрыто. При воспалении мочеполовых органов терапию проходят оба половых партнера, при инфекции смешанного типа возможен прием антибиотиков разных фармакологических групп, при хронической форме заболевания пациенту с острой стадией болезни рекомендован прием иммуностимуляторов, ферментов, прохождение курса физиотерапии.
В зависимости от типа инфекции антибактериальные препараты назначаются в форме средств для перорально приема или в иных лекарственных формах (например, вагинальные таблетки или свечи Флуомизин, Тержинан, Гексикон,). Активность по отношению к агалактии проявляют пенициллины (Оксациллин, аминопенициллины), макролиды (Эритромицин) и Цефалоспорины (Цефазолин).
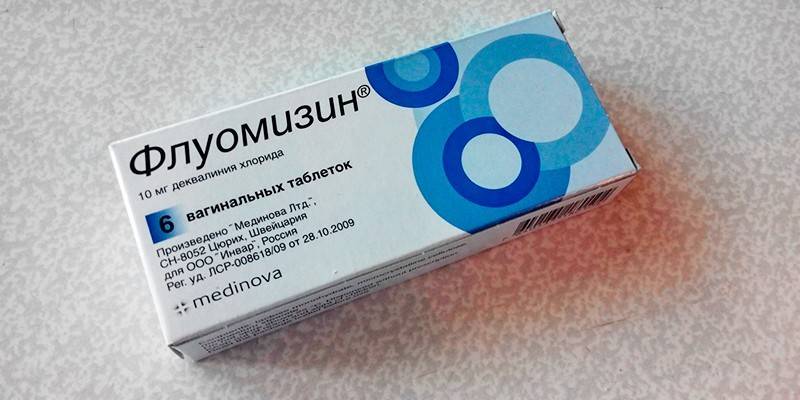
Если существует опасность заражения ребенка во время родов, матери назначаются внутривенные инъекции, проводимые прямо при родоразрешении, может рекомендоваться антибактериальная санация родовых путей перед родами. После курса антибиотиков и выведения бактерии требуется терапия с применение пробиотиков или энтеросорбентов (например, Атоксила) для восстановления естественной нормальной микрофлоры кишечника.
Профилактика
К профилактическим мерам предотвращения стрептококкового заражение является соблюдение правил личной гигиены и безопасности половых контактов, мероприятия по поддержанию естественного иммунитета, нормального баланса микрофлоры:
- полноценное питание;
- активный образ жизни, занятия спортом;
- здоровый режим дня;
- прием витаминов;
- закаливание организма, избегание переохлаждения;
- полноценный отдых;
- отказ от вредных привычек.

Стрептококк агалактия в мазке – что это означает?
Микрофлора влагалища представлена разнообразными микроорганизмами. В зависимости от их соотношения различают понятие нормы и патологии. Основу нормальной флоры составляют палочки – лактобактерии. Их дополняют условно-патогенные микроорганизмы, представленные стрептококками, стафилококками, гарднереллами, кандидами, уреа- и микоплазмами.
До тех пор, пока количество этих микроорганизмов незначительно, нет большого числа лейкоцитов, состояние влагалища считают удовлетворительным. Если в мазке из цервикального канала преобладает один из них, например, стрептококк агалактия, тогда диагностируют неспецифическое воспаление.
Немного о возбудителе
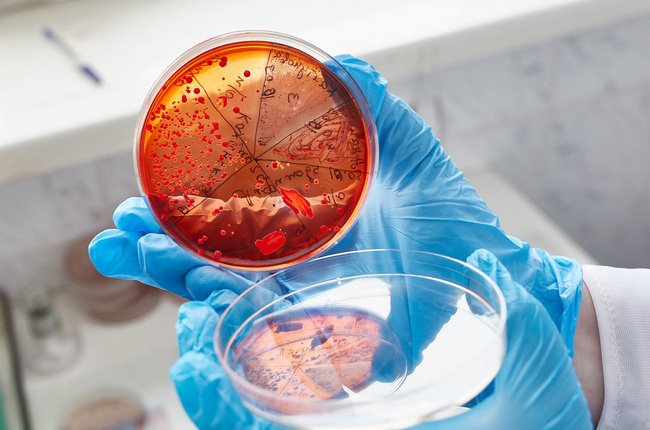
Стрептококки представляют собой большую группу микроорганизмов, сходных по морфологическим признакам. В зависимости от характера роста на питательных средах, серогруппы разделяют на гемолитические, зеленящие и негемолитические. Во влагалище присутствуют группы B, D и зеленящие. Показатели нормы не должны превышать 10 в 4 степени КОЕ/мл.
Агалактия относится к бэта-гемолитическим стрептококкам группы В. Это значит, что при посеве на питательную среду на основе агара и крови, по мере роста колонии вокруг нее образуется зона полного гемолиза эритроцитов. При этом питательная смесь обесцвечивается.
Активность микроорганизма сопровождается выделением различных токсических веществ:
- стрептолизин разрушает окружающие ткани;
- лейкоцидин разрушает клетки иммунитета, позволяет уходить от него микробам;
- некротоксин и летальный токсин вызывают некроз тканей;
- набор ферментов, которые помогают стрептококку внедряться в окружающие ткани: гиалуронидаза, протеиназа, амилаза, стептокиназа.
Заселение стрептококков происходит с периодом полового созревания и началом половой жизни. Возможен бытовой путь передачи при использовании общих предметов гигиены. Женщины способны самозаражать себя, если при подмывании половых органов движения направлены сзади наперед. Микробы из анальных складок попадают во влагалище. Беременная женщина во время родов способна инфицировать своего ребенка.
Мужчины могут заражаться от женщин во время орального или анального секса, через стенки кишечника при дисбактериозе, нисходящим путем из почек или носоглотки.
По каким признакам можно определить инфекцию?
До того момента, пока количество возбудителя находится на минимальном уровне, во влагалище достаточно лактобактерий, которые подавляют рост условно-патогенной флоры. У мужчин стрептококк агалактия появляется после незащищенного полового акта. В дальнейшем они становятся носителями инфекции и способны предавать возбудителя другим партнершам.
Активация стрептококка происходит при нарушении баланса нормальной микрофлоры. К этому приводят следующие причины:
- изменение гормонального фона;
- снижение иммунитета;
- нарушение гигиенических процедур;
- использование спринцевания для личной гигиены;
- сахарный диабет и тяжелые патологии.
В период беременности первые два фактора особенно актуальны. Прогестерон, который постепенно повышается, угнетает местный иммунитет. Этот процесс направлен на сохранение беременности, но он имеет негативные последствия: у беременных часто обостряются скрытые инфекции мочеполовых органов, развиваются вагиниты и кольпиты.
Симптомы агалактии отсутствуют. Эти возбудители не вызывают воспалительной реакции влагалища. Выявление высокой концентрации возбудителя происходит случайно при плановом осмотре. У беременных признаки активации инфекции проявляются в виде уретрита или цистита.
Изначально возбудитель появляется в уретре, а потом поднимается выше. Характерными симптомами цистита являются боль и жжение при мочеиспускании, затем присоединяется чувство неполного опорожнения мочевого пузыря, частые позывы, которые не сопровождаются выделением большого количества мочи.
Острый цистит сопровождается ухудшением общего состояния, слабостью, головной болью. Повышение температуры бывает редко.
В чем опасность заражения?

Стрептококк агалактия при беременности выявляется у 20 % женщин. Отсутствие своевременного лечения может привести к развитию следующих осложнений:
- инфекция мочевыделительных путей;
- самопроизвольный аборт;
- послеродовый эндометрит;
- хориоамнионит;
- сепсис неонатального периода;
- пневмонию новорожденного;
- эндокардит;
- менингит.
Для женщины в большинстве случаев инфекция будет протекать скрыто, у новорожденного она часто является причиной осложнений.
В каких случаях необходимо обследование?
Существуют определенные группы риска по развитию стрептококковой инфекции:
- преждевременные роды;
- длительный безводный промежуток более 18 часов;
- подъем температуры тела у женщины в родах;
- бактерии в моче;
- рождение недоношенного ребенка;
- маленький вес новорожденного;
- роды посредством кесарева сечения.
Если у женщины в предыдущих беременностях рождался ребенок со стрептококком агалакия, то обследование во вторых родах обязательно.
Лабораторные способы диагностики
В плановом порядке беременным выполняют мазки из цервикального канала. Этот метод исследования позволяет определить степень чистоты влагалища и установить первые отклонения от нормы. Если в мазке преобладает кокковая флора, необходимо культуральное исследование, которое является основным методом диагностики инфекции.
Для посева используют жидкие или плотные питательные среды. В некоторых лабораториях в них добавляют вещества, подавляющие рост других микроорганизмов. Это повышает выделение стрептококка на 50%.
Для посева материал берут из влагалища, аноректальной области. Рекомендуется брать отделяемое с нескольких участков слизистой одновременно. Это также увеличивает вероятность выявления возбудителя. Выявление 10 в 3 степени КОЕ/мл является вариантом нормы.

Поскольку роль стрептококка агалактия в инфицировании новорожденного очень велика, разработана система скрининг-тестов для выявления агалактии. Для этого используют определение антигенов микроорганизма в латекс-агглютинации, ИФА, коагглютинации. Эти методы обладают высокой скоростью, но имеют некоторые недостатки. Если проводить исследование в родах, то отделяемое из влагалища может быть смешано с околоплодными водами, кровью. Это понижает чувствительность тестов.
Также применяется ПЦР диагностика. С ее помощью можно выделять стрептококк агалактия в моче, отделяемом из влагалища, с кожи новорожденного. В ходе исследования определяется ДНК возбудителя. Последние разработки в этой области позволяют изучать гены вирулентности. Выявление такого генетического состава говорит о высокой вероятности инфицирования новорожденного тяжелой формой болезни.
Беременным исследование проводят на 35-37 неделе. Метод ПЦР позволяет выявить качественно и количественно стрептококк в исследуемом материале. Выявление количества микроорганизмов позволяет судить о зараженности исследуемого участка. Недостатком метода является то, что невозможно выявить живых представителей рода и определить их устойчивость к антибиотикам.
Лечение и его основные приемы
Как лечить стрептококк агалактию зависит от состояния женщины. Если она не планирует детей, нет симптомов заболевания, то достаточно провести небольшое местное лечение.
Для тех, кто планирует зачатие, лечение проводят только после появления симптомов.
Для беременной женщины, если определили стрептококк задолго до родов, но ярких симптомов нет, нужно наблюдать за ее состоянием, а в сроке 35 недель провести повторное исследование.
Инфекция может быть выделена и у кормящей матери. В таком случае назначают местное лечение до полного исчезновения признаков. Терапия антибиотиками для приема внутрь не проводится, т.к. они способны проникать в грудное молоко.
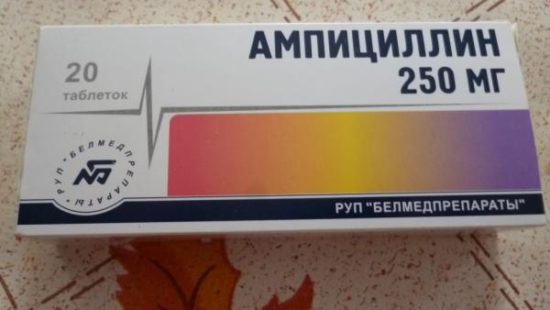
Лечение стрептококка агалактия в гинекологии проводят с помощью антибиотиков пенициллинового ряда. Необходимость терапии есть при выявлении 10 в 5 степени КОЕ/мл.
Рост и размножение бактерий подавляют следующие препараты:
- пенициллины;
- цефалоспорины;
- макролиды.
Это наиболее эффективное лечение. Препараты используют для приема внутрь.
Беременным даже при титре 10 в 6 степени на раннем сроке до 12 недель лечение не назначают. Это связано с особенностями формирования плаценты. После 12 недель можно проводить терапию с помощью препаратов для приема внутрь.
Важно при инфекции уретры и диагностированном цистите правильно подобрать беременной лечение – антибиотики некоторых групп запрещены для приема в связи с высоким риском перинатальной смерти.
Местная терапия
Для местного лечения применяют вагинальные таблетки и свечи. Беременным необходима санация влагалища перед родами, чтобы уменьшить риск инфицирования новорожденного. Если санация не проводилась, но выявлен стерптококк 10 в 8 степени, то необходима антибактериальная терапия в родах.
Для местного использования применяют вагинальные таблетки Флуомизин. Они эффективны при бактериальном вагинозе. Также с его помощью можно проводить санацию влагалища пред родами и гинекологическими операциями.
К препарату практически не развивается устойчивость у микроорганизмов. Противопоказано применение препарата в возрасте до 18 лет, при аллергической реакции на один из его компонентов, язвенных изменениях слизистой влагалища.
Таблетку вводят глубоко во влагалище вечером перед сном. Курс лечения – 6 дней. При использовании лекарства менее этого срока, развивается устойчивость, в следующий раз эти же компоненты окажутся неэффективными.
Тержинан представляет собой желтоватую таблетку. В ее составе есть несколько действующих веществ, которые помогают бороться с бактериальной и грибковой инфекцией. Также в него входит преднизолон, который оказывает противовоспалительное действие, уменьшает отечность.
Тержинан можно применять у беременных со второго триместра, в период кормления грудью с большой осторожностью. Длительность терапии 10 дней. Таблетку перед использованием нужно смочить водой и поместить в положении лежа глубоко во влагалище. Если проводится лечение не у беременной женщины, то на время менструации прерывать терапию не нужно.
Стрептококком агалагкия заражаются не все новорожденные дети. Во многих случаях санация родовых путей или назначение антибиотика внутрь помогает снизить инфекционную нагрузку и вероятность заражения ребенка до 1-2%.
Почему опасны стрептококки в моче и как с ними бороться
Стрептококки относятся к грамположительным анаэробным бактериям, обитающим в пищеварительном тракте, дыхательных путях, на слизистых оболочках носа и ротовой полости. Патогенные микроорганизмы способны вызвать пневмонию, тонзиллит, пародонтит, скарлатину, фарингит, инфекции урогенитальной области. Чтобы обнаружить стрептококк в моче необходимо сдать анализ на бактериологический посев.
Подготовка к анализу
Бакпосев – это лабораторное исследование, направленное на выявление бактерий в составе мочи, оценить их уровень концентрации и подобрать антибактериальные препараты, к которым чувствительны стрептококки. Для проведения анализа поводится забор утренней урины в стерильный контейнер. Мочу собирают после гигиенических процедур наружных половых органов без применения антисептических средств.

Женщинам необходимо закрыть вход во влагалище стерильным ватным тампоном, чтобы микрофлора вульвы не попала в материал. Для анализа берется средняя порция мочи, первые и последние капли нужно слить. При сборе биоматериала нужно стараться полностью исключить контакт урины с кожей. Неправильно собранная моча может стать причиной ошибочного диагноза.
Лечение назначают только после проведения анализа, так как прием антибиотиков может дать ложноотрицательный результат.
Чтобы быстро выявить наличие стрептококков в моче при беременности и у детей проводят стрептотест с помощью специальных полосок, которые после нанесения мочи изменяют цвет. Индикатор погружают в контейнер с мочой, ждут, пока закончится реакция, и оценивают результат по шкале показателей. Экспресс-диагностика требуется при фарингитах, тонзиллитах невыясненной этиологии, инфекциях мочевого пузыря, уретры.
Проведение бакпосева
Утреннюю мочу помещают в пробирки с 5% кровяным агаром и раствором глюкозы. Емкости хранят в теплой среде, способствующей росту бактерий. Если на 2 день обнаруживается колония стрептококка, ее помещают в бульон с кровью. Это необходимо для определения свойств микроорганизмов.
На третьи сутки устанавливают тип бактерий, после этого проводят исследование на чувствительность стрептококка к различным антибиотикам. Этот метод позволяет подобрать лекарственный препарат, с помощью которого будет проводиться дальнейшее лечение инфекции.
Пути заражения стрептококком
Стрептококк агалактия живет на коже и слизистых оболочках человека, не вызывая развития инфекции. При ослаблении иммунитета, после сильного стресса, перенесенного вирусного заболевания бактерии начинают активно размножаться, попадают в кровь, лифу, к внутренним органам, вызывая острый воспалительный процесс, интоксикацию.
Стрептококковая инфекция мочевыделительной системы может развиваться после катетеризации, проникать в уретру с поверхности кожи рук и промежности. Патогенные микроорганизмы попадают из прямой кишки к наружным половым органам и по восходящему пути инфицируют мочеиспускательный канал, вызывают воспаление мочевого пузыря и почек, предстательной железы. У больных диагностируют уретрит, цистит, пиелонефрит, гломерулонефрит, простатит.

Основные пути заражения стрептококками:
- половой;
- контактно-бытовой;
- пищевой;
- воздушно-капельный;
- через рану или пупок у новорожденных;
- от беременной матери к ребенку.
Инфекция урогенитальных путей передается во время сексуального контакта с зараженным партнером. В быту стрептококки находятся на предметах личной гигиены: полотенцах, нижнем белье, оседают в пыли. Бактерии попадают в ЖКТ и разносятся по всему организму при недостаточной термической обработке пищи (молоко, салаты, жирные кремы, бутерброды).
Наиболее тяжелые последствия имеет внутриутробная стрептококковая инфекция и заражение ребенка во время прохождения через родовые пути. У новорожденных диагностируется неонатальная пневмония, сепсис, поражение центральной нервной системы, головного мозга. Такое состояние очень опасно для жизни малыша и часто приводит к летальному исходу или тяжелой инвалидности. У женщин нередко развивается послеродовой сепсис.
Симптомы стрептококковой инфекции
Если в моче обнаруживается высокая концентрация стафилококка, пациенты отмечают следующие признаки недомогания:
- болезненное мочеиспускание;
- частые позывы в туалет;
- острая боль внизу живота;
- вкрапления крови в моче;
- повышение температуры тела;
- увеличение паховых лимфоузлов;
- кожная сыпь пятнами;
- повышение или понижение артериального давления;
- тошнота, рвота;
- ноющая боль в поясничной области.
В организме зараженного человека развивается аллергическая реакция на продукты жизнедеятельности бактерий, на коже появляется пятнистая сыпь, которая начинает гноиться, покрывается желтыми корочками. Инфекция может спровоцировать аутоиммунные процессы, в результате происходит разрушение здоровых клеток почек, сердца, суставов. Из-за нарушения функционирования почек в крови пациентов обнаруживается высокий уровень креатинина, в 2 раза выше нормы.

В процессе жизнедеятельности стрептококки выделяют в кровь сильнодействующие токсины, это вызывает симптомы тяжелой интоксикации: головную боль, рвоту, диарею, миалгию, ломоту в суставах, высокую температуру до 39–40°С.
Возможные осложнения
Стрептококковая инфекция может вызывать острое воспаление урогенитальной области, органов малого таза. Развивается кандидоз влагалища, уретрит, эндометрит, полипы, эрозия шейки матки, хроническое воспаление мочевого пузыря, предстательной железы. Появляются гнойные выделения из мочеиспускательного канала, беспокоит отечность, зуд наружных половых органов, боль внизу живота и в поясничной области.
К позднему осложнению, которое возникает через 2–4 недели после того, как было проведено лечение, относится аутоиммунное заболевание – гломерулонефрит. Происходит замещение здоровой ткани на соединительную, нарушается выделительная функция. В результате образуются отеки, повышается артериальное давление, болит поясница, в моче присутствует кровь. По мере прогрессирования гломерулонефрит приводит к почечной недостаточности и необратимому нарушению работы органа.
Стрептококки вызывают отмирание поврежденных клеток паренхимы, в этом месте образуется абсцесс, флегмона. Такое осложнение грозит заражением крови, септическим шоком и летальным исходом, если не будет вовремя оказана медицинская помощь больному.
Как лечить стрептококк в моче
Лечение стрептококковой инфекции проводят с помощью антибиотиков. Препараты, к которым чувствительны патогенные микроорганизмы, подбирают во время лабораторного исследования мочи, так как стрептококки устойчивы ко многим антибактериальным препаратам.
Дополнительно требуется прием витаминов, средств для восстановления кишечной и микрофлоры влагалища (Линекс, Бифидумбактерин). Аскорбиновая кислота назначается для укрепления кровеносных сосудов и выведения токсинов из организма. Для понижения температуры показан прием Ибупрофена, Найза, болевой синдром снимает Но-Шпа.
При гнойном уретрите выполняется промывание антисептиками мочеиспускательного канала. Лечение иммуномодуляторами возможно, если нет симптомов аутоиммунных реакций.
Стрептококк в составе мочи обнаруживается при инфицировании органов мочеполовой системы. Без проведения своевременной терапии заболевание вызывает тяжелые осложнения, которые могут привести к инвалидности или летальному исходу.