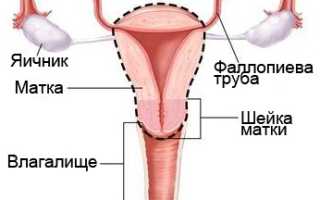
Кровь из влагалища – что делать? Самые распространенные симптомы
Как диагностируют рак кишечника?
Симптомы
Симптомы рака кишечника зависят от локализации и стадии опухоли. Однако, похожие симптомы могут наблюдаться и при других заболеваниях. Важным является тот факт, что нередко симптомы появляются только на поздних стадиях рака.
Наиболее частые симптомы:
- Кровь в кале,
- Много слизи в кале,
- Изменения стула – понос или запор;
- Боли в животе,
- Уменьшение массы тела,
- Слабость, бессилие.
Однако ни один из этих симптомов не является специфичным только для колоректального рака. Например, кровь в кале может появиться при геморрое, а понос может вызвать инфекция кишечника.
Если кровотечение вызвала опухоль, оно может продолжаться в течение многих месяцев. В этом случае человек может даже не заметить, что теряет кровь, и его основными жалобами будут отдышка, усталость и головокружение, которые по существу являются симптомами анемии. Когда опухоль достигнет большого размера, она может полностью закупорить кишечник. В этом случае закупорка или значительное сужение кишечника препятствует перемещению кала и кишечных газов, поэтому происходит вздутие живота. Содержимое кишечника не может проникнуть через блокаду, накапливается в кишечнике, происходит всасывание не только воды и питательных веществ, но и токсинов, которые вызывают тошноту и рвоту. В этом случае необходима неотложная медицинская помощь, так как увеличение давления в кишечнике может вызвать его разрыв, в результате всё содержимое кишечника попадёт в брюшную полость, вызвав опасную для жизни острую хирургическую патологию, называемую перитонитом.
Обследование
Пациентам с подозрением на рак кишечника необходимо провести срочное обследование. При мануальном обследовании в прямой кишке можно нащупать патологическую массу, которая может свидетельствовать о раке прямой кишки, расположенному близко к анальному отверстию. Однако для того, чтобы осмотреть сегменты кишечника за прямой кишкой или подтвердить присутсвие опухолевой массы в прямой кишке, необходимы визуализирующие диагностические исследования.
Эндоскопия, которую при исследовании кишечника называют колоноскопией, является основным методом исследования для диагностирования рака кишечника. Это — амбулаторно проводимая процедура, во время которой производят осмотр прямой и толстой кишки изнутри при помощи специального зонда (эндоскопа). Эндоскоп – это длинный, гибкий пучок кварцевых оптических волокон толщиной приблизительно с палец. Этот инструмент помещают в прямую кишку. Ободочная кишка расширяется при помощи небольшого объёма воздуха, чтобы врач мог осмотреть выстилающие её ткани (изображение видно на видиомониторе). Если какой-то отдел кишечника необходимо оценить более подробно, через эндоскоп вводят инструмент для безболезненной биопсии или получения образца ткани. Эти ткани отправляют в лабораторию для анализа. Микроскопический анализ тканевой биопсии существенно необходим для правильной постановки диагноза и определения стадии рака кишечника.
Во время колоноскопии можно осмотреть всю ободочную кишку, а другой метод обследования – сигмоскопия позволяет осмотреть нижнюю треть ободочной кишки, прямую кишку и сигму. Для этого доступно два вида инструментов – ректоскоп и гибкий сигмоскоп. Ректоскоп используют для пациентов, неподготовленных для обследования, т.е. нижняя часть кишечника не очищена при помощи слабительных средств или при помощи клизмы. Однако при помощи ректоскопа можно осмотреть примерно 20 см прямой кишки, в свою очередь гибкий сигмоскоп более сложен в применении, однако позволяет получить изображение большей части нисходящей ободочной кишки и прямой кишки. Если визуализирующие диагностические исследования указывают на то, что необходимо более подробное обследование, нужно проводить полную колоноскопию с биопсией.
Очень важно рак кишечника отличить от болезни Крона и тяжёлого неспецифического язвенного колита (нужно отметить, что оба заболевания являются факторами риска для развития рака кишечника). В случае тяжёлого неспецифического язвенного колита эндоскопически можно наблюдать характерные признаки – общее воспаление слизистой оболочки, отёк, хрупкость слизистой с кровоизлияниями. При болезни Крона повторные циклы образования язв, которые сменяются периодами заживления, местами вызывают поднятие участков слизистой оболочки, которая в результате становится похожей на полипы, называемых ненастоящими или псевдополипами. Характерный признак болезни Крона при эндоскопическом обследовании –типичный вид слизистой , похожей на булыжную мостовую.
Бариевая клизма (или воздушная контрастная бариевая клизма) – метод рентгенологического обследования, котрый применяют для получения изображения ободочной кишки. Два дня до исследования с бариевой клизмой пациент должен принимать лёгкую, в основном жидкую пищу, а вечером перед обследованием нужно принять слабительное средство. В день обследования вводят клизму с барием, в ободочную кишку впускают воздух и делают рентгеновский снимок живота.
Кровь из влагалища – что делать? Самые распространенные симптомы
Онкология или как ее еще называют рак — это группа опухолей, которые растут из клеток кожи и слизистых оболочек. Другое название, саркома, относится к злокачественным опухолям мышц, костной ткани, а также жировой клетчатки. Эти опухоли имеют свойство метастазироваться и вживаться в нормальные ткани органов, поэтому хирургическое вмешательство не всегда способствует положительному результату. Лучше всего, когда опухоль может быть обнаружена на ранней стадии своего развития, но такая диагностика несколько затруднительна. Для такого выявления онкологии на ранней стадии развития нужно знать признаки рака, и при малейшем подозрении надо срочно обратиться к врачу-онкологу.
ПЕРВЫЕ ПРИЗНАКИ ВОЗНИКНОВЕНИЯ ОНКОЛОГИИ
У каждого человека эти признаки проявляются индивидуально, но общая картина такова: вначале появляется быстрая утомляемость, слабость. Вес человека резко снижается без видимых на то причин. Появляются утолщения и опухоли, подкожные узелки. Особенно это относится к области молочных желез, паховых областей и подмышечных впадин. В моче и стуле могут появиться кровь или гной, иногда слизь. Раны долго не заживают, может долго не проходить кашель, изменяется тембр голоса. Температура тела колеблется от 37 градусов и до 38 градусов по Цельсию, такое колебание температуры длится от двух недель и до нескольких месяцев, иногда и до нескольких лет. Онкологические заболевания очень коварны, поэтому первые стадии болезни могут проходить бессимптомно. Каждый для себя может сделать правильный вывод, что предупредить болезнь, свести ее на нет намного проще, чем потом лечить уже запущенную форму онкологии. Для предупреждения онкологических заболеваний на ранней стадии развития нужно обратиться в наш медицинский центр, где, благодаря современному оборудованию и новым методам диагностики, своевременно будет поставлен правильный диагноз, а значит, вовремя начнется лечение этой непростой болезни. Диагностика на ранней стадии значительно повысит шансы человека на полное выздоровление. Совсем не лишним будет узнать и причины возникновения онкологических заболеваний.
ПРИЧИНЫ ПОЯВЛЕНИЯ ЗАБОЛЕВАНИЯ
Точной формулировки причин возникновения онкологических заболеваний нет, но есть две версии возникновения и причины онкологии. Первая из них, это генная. В клетках ДНК нарушается наследственная информация. Вторая – вирусная. Происходит активация вируса, которая приводит к нарушению генного аппарата клетки. Обе эти версии говорят о том, что болезнь появляется из-за нарушения генетической информации, которая происходит под действием внешних факторов. Человек, сам того не подозревая, может быть носителем этого заболевания, воздействие внешних и внутренних факторов только лишь запускает процесс перерождения клеток организма. Некоторые из этих факторов известны, это канцерогены: радиация, ультрафиолетовое облучение, вирусы, некоторые химические вещества. Самое страшное в том, что эта болезнь способна появиться в любом возрасте, от нее ни кто не застрахован.
ПРОТЕКАНИЕ БОЛЕЗНИ
Течение онкологических болезней делится условно на несколько этапов:
1. Для первого этапа характерно деление появившихся атипичных клеток.
2. На втором этапе формируется и появляется опухоль.
3. Третий этап характеризуется появлением метастазов в других органах.
4. Четвертый этап отличается появлением рецидивов, разрушением других органов и тканей. К сожалению, лечение на этом этапе практически невозможно.
СИМПТОМЫ
Симптомы онкологического заболевания зависят он структуры и характера роста опухоли, а также от всех заболеваний, которые имеются у человека. На симптомы могут оказывать влияние и возраст, и пол, и способ жизни больного. Но есть самые яркие симптомы, которые говорят о присутствии болезни. Первый симптом это появление опухоли. Она может быть доброкачественной, и к раку не имеет никакого отношения. Однако, обратившись к онкологу, следует пройти детальное обследование и диагностику. Опухоль может быть безболезненной, но определить ее характер и опасность для здоровья и жизни может только врач-специалист. У людей, которые имеют большой стаж курения, может появиться кашель. Иногда это говорит о процессах в дыхательных путях, но если несмотря на лечение кашель не проходит в течение двух и более недель и, тем более, сопровождается наличием прожилок крови в мокроте – скорей всего, можно говорить о подозрении на онкологию легких. Появление кровотечения говорит о нарушениях в организме человека, это могут быть различные заболевания, но нередко такое кровотечение является верным симптомом злокачественной опухоли. Обращение к доктору в любом из этих случаев обязательно! Большое внимание нужно уделять родинкам. Родинка является доброкачественной опухолью, и сама по себе она не представляет опасность. Но эта опухоль может перейти в злокачественную – меланому.
КАКИЕ СИМПТОМЫ ВАС ДОЛЖНЫ НАСТОРОЖИТЬ?
Обратите внимание на следующие моменты:
1. Родинка имеет гладкую и ровную поверхность.
2. Края родинки должны быть ровными, у меланомы, они, как правило, с зазубринами.
3. Цвет меланомы может быть любым: черным, розовым, белым, красным и с синим оттенком.
4. Меланомы могут кровоточить, вызывать зуд и иметь корочку.
Такие показательные симптомы могут встречаться достаточно редко, но знать их нужно. При появлении каждого из вышеописанных симптомов нужно обратиться к онкологу поликлиники по месту жительства или в диагностический центр. При подтверждении диагноза показано оперативное лечение в любом специализированном учреждении онкологического профиля (поликлиника, стационар). Также обратиться к специалисту нужно, если на теле появились подозрительные пятна, которые не исчезают продолжительное время. Откладывать визит к онкологу не стоит, вовремя поставленный диагноз и начатое лечение способствует полному выздоровлению. Следует помнить, что если у человека обнаружен рак, отчаиваться не нужно. Хотя заболевание до сих пор считается практически неизлечимым, оно успешно поддается лечению на ранних этапах болезни. Наша медицина, которая вооружена новыми технологиями и методами, способна вылечить пациентов на втором и третьем этапах онкологического заболевания. Самым тяжелым считается четвертый этап течения болезни, это этап крайне запущенного случая заболевания. Но в наше время встречается немало примеров излечения онкопатологии. Главное быть оптимистом, еще древние медики говорили о том, что хорошее расположение духа помогает в излечении любой болезни. Своевременное обращение к врачу-специалисту, постановка правильного диагноза и эффективное лечение обязательно спасет вашу жизнь!
Рак шейки матки — скрининг и профилактика
 Рак шейки матки – злокачественная опухоль женских половых органов. Это одно из редких новообразований, которое можно предупредить. В большинстве случаев болезнь возникает на фоне длительно существующих предраковых процессов, которые достаточно легко выявить при скрининговых обследованиях населения. Врачи массово обследуют пациенток на наличие измененных клеток. Благодаря такому подходу в большинстве случаев удается распознать болезнь на ранних стадиях, когда ее можно полностью вылечить.
Рак шейки матки – злокачественная опухоль женских половых органов. Это одно из редких новообразований, которое можно предупредить. В большинстве случаев болезнь возникает на фоне длительно существующих предраковых процессов, которые достаточно легко выявить при скрининговых обследованиях населения. Врачи массово обследуют пациенток на наличие измененных клеток. Благодаря такому подходу в большинстве случаев удается распознать болезнь на ранних стадиях, когда ее можно полностью вылечить.
В последнее время прослеживается рост заболеваемости раком шейки матки среди молодых женщин в возрасте до 40 лет.
Симптомы рака шейки матки
На начальных этапах болезнь никак себя не проявляет и женщина не ощущает ничего необычного. Но потом опухоль прорастает в более глубокие слои матки. Это вызывает появление таких симптомов:
1. Менструации становятся более длительные, обильные или болезненные
2. Появляются обильные межменструальные кровотечения или мажущиеся кровянистые выделения в середине цикла
3. Кровянистые выделения из влагалища после спринцевания, физических нагрузок и посещения гинеколога
4. Обильные слизистые выделения, иногда с примесью крови
5. Боль во время полового акта
6. Ноющая боль внизу живота
7. У женщин в период климакса могут начаться выделения крови из влагалища
Хотя эти симптомы могут появиться и при других гинекологических болезнях, они должны насторожить женщину. Это повод обратиться к врачу.
Повышают риск появления злокачественной опухоли: ранняя беременность, большое количество сексуальных партнеров, венерические заболевания, воспалительные процессы половых органов, курение и длительный прием гормональных контрацептивов.
Гинекологическое обследование
Рак шейки матки – одно из немногих онкологических заболеваний, которое можно предотвратить. Защититься поможет регулярное посещение гинеколога. Первым делом врач собирает анамнез. Это значит, что гинеколог расспрашивает о признаках болезни, которые беспокоят женщину. Узнает, были ли среди ее родственников случаи рака половых органов.
После этого врач проводит диагностические процедуры:
1. Влагалищное исследование с помощью гинекологических зеркал. При этом он оценивает состояние шейки матки, сводов и стенок влагалища. Примерно у 95% больных женщин можно обнаружить признаки рака при обычном осмотре.
2. Двуручное гинекологическое исследование. Одна рука врача прощупывает матку через влагалище, а другая через переднюю стенку живота. При раке матка увеличенная, болезненная и более плотная. Если возникли метастазы, то она плохо сдвигается в стороны.
3. Мазок на онкоцитологию (анализ Папаниколау, Пап-тест). Это мазок железистогэпителия (поверхностных клеток). Для этого из канала шейки матки берут мазок специальной щеточкой. Потом ею проводят по предметному стеклу и получают отпечаток. В лаборатории под микроскопом исследуют строение клеток. При обнаружении отклонения в строении их ядер или цитоплазмы возникает подозрение на то, что у женщины может появиться опухоль. Положительный результат теста не доказывает наличие рака, а служит поводом провести более тщательное обследование. Если выявлены атипичные клетки, то врач советует сделать анализ для выявления ДНК вируса папилломы человека.

4. Кольпоскопия проводится в том случае, если есть атипичные клетки или признаки папилломавируса человека. Колькоскоп позволяет сильно увеличивать изображение слизистой влагалища и шейки матки. Для того чтобы изменения стали более заметны, слизистую обрабатывают раствором уксусной кислоты и раствором Люголя. Во время осмотра врач может заметить даже самые незначительные изменения и малейшие опухоли. Насторожить могут язвы, участки, которые возвышаются над остальной слизистой, бородавки.
5. Биопсия – это взятие образца ткани для гистологического исследования.
6. Прощупывание лимфатических узлов. Врач проверяет на ощупь лимфоузлы, определяет их размер и плотность. Это делают для выявления метастазов.
7. Дополнительные исследования. Врач может назначить УЗИ органов малого таза, рентген, компьютерную и магнитно-резонансную томографию. Если опухоль подтверждена, то для уточнения ее размеров и поиска метастазов могут быть использованы такие методы, как цистоскопия, экскреторная урография, радиоизотопная ренография, ректороманоскопия.
Профилактика рака шейки матки
1. Лечение предраковых состояний. В первую очередь – это дисплазия шейки матки, а также эрозия, папилломы и бородавки на этом участке. Такие дефекты способны стать основой для опухоли, так как их клетки могут перерождаться в раковые.
2. Профилактика заражения вирусом папилломы человека и генитального герпеса. Эти инфекции передаются половым путем. Защитить от них помогают презервативы – эффективное средство и от других венерических болезней, которые повышают риск развития рака.
3. Отказ от беспорядочной половой жизни. Исследования показали, что если в жизни женщины было больше 10 половых партнеров, то риск заболеть раком шейки матки увеличивается в 3 раза.
5. Необходимо рассказывать девушкам о вреде раннего начала половой жизни и ранней первой беременности (до 16 лет). В этом возрасте слизистая оболочка половых органов еще не до конца сформировалась, а ее клетки активно растут и делятся. Если их травмировать, то есть высокая вероятность того, что они начнут мутировать.
6. Если возникла необходимость в гинекологических манипуляциях: аборт, выскабливание, постановка спирали, то обращайтесь к квалифицированному гинекологу. Некачественное выполнение этих процедур приводит к появлению рубцов. А они могут послужить основой для опухоли.
7. При выборе гормональных противозачаточных таблеток нужно обратиться к гинекологу. Самостоятельный прием этих средств может вызвать гормональные нарушения, которые приводят к появлению гормонозависимых опухолей. Сбой выработки гормонов может произойти и по другой причине. Поэтому если вы заметили, что менструации стали нерегулярными, то сообщите об этом своему врачу. Он назначит необходимые анализы, и потом выпишет лечение.
8. Отказ от курения помогает уменьшить количество канцерогенов, которые влияют на женский организм. Эти соединения вызывают мутацию клеток и появление опухолей.
9. Регулярное посещение гинеколога помогает не допустить развития рака или выявить его на ранних стадиях. Поэтому не реже, чем раз в год, приходите на профилактический осмотр к врачу, даже если вас ничто не беспокоит.
Опущение матки: симптомы и лечение
Опущение матки – это гинекологическая проблема, которая может затронуть не так и мало женщин, как это может показаться на первый взгляд. Данная болезнь характеризуется постоянным нарастающим смещением органов малого таза вниз. Опущение матки приносит в жизнь женщины немало неудобств и дискомфорта, поэтому решать такую проблему нужно как можно скорее. В этой статье мы постараемся разобраться с тем, что же представляет собой это заболевание и какими методиками его принято лечить.
Симптомы опущения матки
Опущение стенок матки характеризуется такими симптомами:
- Изменения в нормальном графике менструации. Менструальный цикл начинает отодвигаться, или же наоборот приходит намного быстрее ожидаемого.
- Ощущение инородного тела во влагалище. У женщины будет возникать ощущение, будто бы ее влагалище чем-то заполнено. Сами ощущения могут быть как постоянными, так и периодически пропадать.
- Болезненный половой акт. Занятия сексом при опущении матки могут вызывать как резкие, так и не самые сильные боли. В любом случае, дискомфорт будет присутствовать.
- Тянущие боли внизу живота. Живот будет болеть: не слишком резко, однако сами приступы боли будут относительно затяжными.
- Тянущие боли в пояснице и крестце. Спина также будет страдать при опущениях матки, поэтому при возникновении подобного симптома также должны возникнуть подозрения на опущение матки.
- Проблемы с мочеиспусканием. Они могут проявляться совершенно по-разному. У кого-то начинаются слишком частые позывы в туалет, а у кого-то при мочеиспускании начинаются болезненные ощущения.
- Застой в мочевыделительных органах. Этот симптом приводит к более серьезным осложнениям, которые характеризуются инфицированием нижних и верхних отделов мочевыделительного тракта.
- Недержание мочи. Ввиду проблем с мочеиспусканием может начаться неконтролируемое выделение мочи. При этом оно может быть как спонтанным, без наличия каких-либо позывов к мочеиспусканию, так и с предварительным желанием немедленно посетить уборную.
- Проктологические проблемы. При опущениях матки они случаются практически у трети пациентов. Это могут быть как недержание газа и каловых масс, так и запоры и колиты.
- Выпадение матки. Если женщина вовремя не обратится к врачам с целью вылечить опущение матки, может начаться ее выпадение. Матка начинает выступать из влагалища. Ее внешний может быть как матовым, так и блестящим, а поверхность окажется матовой и покрытой ссадинами. Собственно, женщина самостоятельно сможет обнаружить такое образование, что чаще всего и служит причиной обращения к доктору.

Причины опущения матки
Существует немало причин, по которым может начаться опущения матки. Так, наиболее распространенной является замедление выработки коллагена в соединительных тканях. Из-за этого начинают растягиваться связки, что и приводит к опущению органов таза – как матки, так и влагалища.
Еще одной распространенной причиной проблем с опущением матки является снижение тонуса мышц. Этот процесс чаще всего наблюдается у беременных или у недавно рожавших женщин. Дело в том, что во время родов на организм оказывается достаточно серьезная нагрузка, и особенно сильная приходится именно на тазовые органы. Если будет потерян оптимальный тонус, мышцы не смогут воспрепятствовать смещению матки к влагалищу.
Достаточно часто такие проблемы возникают в следствие родовых травм. Случаи, когда женщина получает травмы промежности во время родов – совершенно не редкость. Если роды проходили особо тяжело, органы брюшной полости могут достаточно сильно пострадать, от чего и начинается выпадение матки.
Изменения с возрастом – еще одна причина опущения и даже выпадения матки. С возрастом у женщин начинается сокращение выработки эстрогенов, из-за чего начинается постепенная потеря тонуса мышц. Особенно часто опущение матки проявляется в период климакса.
Опущение матки – стандартный синдром у женщин со слишком выраженным лишним весом. Так, избыточная масса тела создает дополнительную нагрузку на внутренние органы. Более того, хронические расстройства пищеварительной системы (в особенности запоры) могут вызывать изменения в нормальном расположении матки.
Диагностика опущения матки
Если определить проблему такого характера на ранней стадии, есть все шансы избежать оперативного вмешательства и появления более серьезных и болезненных симптомов.
Диагностика опущения матки комбинируется из нескольких этапов:
- Полноценный осмотр пациентки на гинекологическом кресле,
- Диагностика при помощи специальной аппаратуры,
- Сдача лабораторных анализов.
Если случай повлек за собой немало дополнительных симптомов, гинеколог может назначать дополнительные консультации проктолога и уролога.
Лечение опущения матки
Лечение опущения матки является достаточно затяжной и сложной процедурой. Так, если сами симптомы являются относительно несерьезными, вполне можно обойтись упражнениями Кегеля. Их в индивидуальном порядке будет предписывать доктор каждой пациентке с подобными проблемами.
Если проблема оказалась достаточно запущенной, в обязательном порядке назначается оперативное вмешательство. Собственно, хирургическое вмешательство предписывается тем, у кого опущение матки перешло в ее выпадение. В этом случае назначается фиксация матки хирургическим путем. Если ситуация и вовсе критическое, а пациентка не планирует больше становиться матерью, врачи могут предписать полное удаление органа.
Молодым пациенткам могут назначить один из видов гинекологической пластики, которая поможет подтянуть органы, избавиться от пролапсов и зияния половой щели. Подобные процедуры отличаются достаточно высокой скоростью выполнения: в большинстве случаев они занимают не более одного часа.
Опущение матки – это не приговор, как могут счесть многие женщины, столкнувшиеся с подобными проблемами. Если начать заниматься своим интимным здоровьем на этапах зарождения проблемы – можно избежать более серьезных последствий. Поэтому не стесняйтесь обращаться к гинекологам.
Глисты

Глисты – это паразитические черви, нередко обитающие в человеческом организме и приносящие значительный вред его органам и системам. Диагностикой и лечением данного заболевания занимается гастроэнтеролог.
Описание заболевания
Глистная инвазия или гельминтоз (поражение организма глистами) является широко распространенным в детском возрасте явлением. Мало какой ребенок хотя бы раз в жизни не болел гельминтозом. Проявления болезни, как правило, всем известны: ребенка мучают зуд в области заднего прохода (усиливающийся ночью), расстройства желудка, потеря аппетита, чувство усталости.
Находясь в кишечнике, черви питаются за счет организма хозяина, поражая внутренние органы и системы. В настоящее время известно более 300 разновидностей глистов. Наиболее распространенными в детском возрасте являются острицы и аскариды.
Глистная инвазия требует незамедлительного лечения у квалифицированного гастроэнтеролога. Находясь в организме ребенка, глисты нарушают процесс усвоения питательных веществ, продукты их жизнедеятельности отрицательно действуют на желудочно-кишечный тракт, а, при отсутствии лечения, могут поражать и другие жизненно важные органы – легкие, головной мозг и др.
Симптомы глистов
 Различаются две формы течения гельминтоза с присущими им проявлениями: острая и хроническая.
Различаются две формы течения гельминтоза с присущими им проявлениями: острая и хроническая.
При остром гельминтозе глисты попадают в организм и провоцируют немедленный иммунный ответ в виде аллергических реакций (в связи с этим родители часто путают наличие паразитов с обычной аллергией). Проявления хронического гельминтоза могут быть весьма разнообразными. Клиническая картина зависит от локализации паразитов, их количества и специфики ответной реакции организма на наличие гельминтов.
Выделим наиболее характерные признаки глистной инвазии:
- общее недомогание, слабость, быстрая утомляемость;
- повышение температуры тела;
- темные круги под глазами;
- аллергические реакции в виде кожной сыпи (крапивницы);
- проблемы с аппетитом;
- тошнота и рвота;
- запах изо рта;
- болезненные ощущения в брюшной полости;
- расстройства стула (запор/диарея);
- потеря веса;
- зуд в анальном отверстии;
- выделение фрагментов червей с калом.
Помимо этого у ребенка могут присутствовать проявления дисфункции органов, пораженных червями. Так, при поражении печени могут отмечаться боль в правом боку под ребрами, тошнота, желтушность кожи. При поражении легких может возникнуть асфиксия дыхательных путей и т.д. Дети, страдающие глистными инвазиями, относятся к числу часто болеющих. Такие дети подвержены частому возникновению ОРВИ, стоматита, гингивита, вульвовагинита (девочки) и др.
Причины глистов
Главная причина заболеваемости гельминтами заключается в широкой распространенности личинок и яиц паразитов в окружающей ребенка среде и несоблюдении правил личной гигиены. Способ распространения паразитической инфекции – фекально-оральный. Яйца гельминтов выделяются с калом зараженных людей и животных.
У человека после туалета яйца глистов могут остаться на коже рук, под ногтями или на белье. Чаще всего дети заражаются в местах скопления большого количества людей (в детских садах, школах, на детских площадках). Заражение происходит через совместное использование игрушек, спортивного инвентаря и т.д.
Помимо этого выделяются следующие причины развития глистной инвазии:
- употребление некачественной воды и пищи, зараженной яйцами гельминтов;
- использование чужих предметов личного пользования (полотенец, белья);
- плохая обработка овощей и фруктов;
- близкие контакты ребенка с домашними и уличными животными.
Высокая частота заражения гельминтозом в младшем детском возрасте обусловлена исследовательским инстинктом маленького ребенка. До 2 лет основная форма познания окружающей действительности – оральная. Малыши все предметы пытаются попробовать «на зубок». Именно поэтому родителям важно уделять особое внимание чистоте предметов и вещей, окружающих ребенка.
Диагностика глистов
 Из-за неспецифической симптоматики гельминтоза часто родители обращаются к различным специалистам (пульмонологам, аллергологам, иммунологам и др.), подозревая у ребенка серьезные заболевания. Однако причина возникших симптомов нередко может крыться в поражении организма паразитами. Именно поэтому дети с хроническими дерматитами, гастроэнтерологическими патологиями и легочными заболеваниями в обязательном порядке должны обследоваться на предмет наличия гельминтов.
Из-за неспецифической симптоматики гельминтоза часто родители обращаются к различным специалистам (пульмонологам, аллергологам, иммунологам и др.), подозревая у ребенка серьезные заболевания. Однако причина возникших симптомов нередко может крыться в поражении организма паразитами. Именно поэтому дети с хроническими дерматитами, гастроэнтерологическими патологиями и легочными заболеваниями в обязательном порядке должны обследоваться на предмет наличия гельминтов.
Так как гельминты обычно преобладают в кишечнике, для того, чтобы выявить глистную инвазию, пациент в первую очередь направляется на исследование кала. Анализ поможет выявить наличие паразитов в желудочно-кишечном тракте ребенка, а также определить вид проникшего червя.
Помимо этого могут использоваться следующие методы диагностики гельминтоза:
- общий анализ крови;
- рентгенография;
- УЗИ;
- МРТ;
- КТ;
- эндоскопия с биопсией.
Основная задача диагностических мероприятий – подтвердить наличие в организме гельминтов, определить их вид и точное местоположение. В соответствии с полученными данными исследований врачи подбирают наиболее подходящее в конкретном случае лечение.
Лечение глистов
Эффективное лечение направлено на борьбу с паразитами на всех фазах развития (на стадии яйца, личинки и взрослой особи), устранение последствий их жизнедеятельности, снятие неприятных симптомов и восстановление организма ребенка. Для этого пациенту в первую очередь подбираются противоглистные препараты в виде таблеток, свечей или суспензий. Средства помогут блокировать мышечную и нервную систему паразитов с последующим удалением их из организма естественным путем (через каловые массы).
В ряде случаев приема одного лишь антигельминтного препарата недостаточно. Необходим комплексный подход к процессу выздоровления. Для этого ребенку назначаются следующие группы препаратов:
- Энтеросорбенты – для выведения из организма вредных токсических продуктов жизнедеятельности червей.
- Пробиотики – для восстановления микрофлоры кишечника после глистной инвазии.
- Антигистаминные препараты – для предотвращения и устранения аллергических проявлений, сопровождающих гельминтозы.
- Иммуномодуляторы – для поддержания защитных сил организма ребенка.
- Глюкокортикостероиды – показаны при тяжелых формах течения заболевания для подавления патологической иммунной реакции.
Следует отметить, что условием эффективного лечения заболевания является одновременное проведение терапии у всех членов семьи ребенка (для предотвращения повторного заражения).
Профилактика глистов
Для того, чтобы не допустить развития глистной инвазии, необходимо придерживаться следующих правил:
- Как можно раньше формировать у малыша навыки личной гигиены.
- Следить за чистотой рук ребенка.
- Употреблять в пищу только чистую воду.
- Тщательно мыть фрукты, овощи и зелень перед их употреблением в пищу.
- Проводить необходимую термическую обработку мяса и рыбы.
- Проводить своевременную вакцинацию и дегельминтизацию домашних животных.
В том случае, если у родителей возникли подозрения на наличие у ребенка гельминтов, необходимо незамедлительно прийти на консультацию к специалисту. Врачи клиники для детей и подростков «СМ-Доктор» помогут быстро диагностировать гельминтоз и назначат соответствующее лечение, которое уничтожит идентифицированных возбудителей.
Что такое имплантационное кровотечение?
Как функционирует наш организм и какие изменения происходят в нем ежемесячно всегда интересно. Особенно в тот период, когда мы беременны или надеемся забеременеть. Почти наверняка никогда мы следим за своим состоянием так тщательно и пристально, как в тот период, когда надеемся забеременеть. От чувства усталости до ощущения легкой тошноты –изучаются самые незначительные признаки и проверяются на предмет их значимости. В этой статье мы рассмотрим некоторые из наиболее распространенных проблем, связанных с кровотечением при имплантации. Эта проблема пугает и приводит в смятение, если желанная беременность уже наступила.
Таким образом, попытаемся разобраться каковы симптомы и признаки имплантационного кровотечения, как распознать самые ранние признаки имплантации и беременности? Такой самоконтроль у людей, проходящих вспомогательное лечение бесплодия, может быть гораздо сильнее, что вполне понятно. В этом контексте мы рассмотрим, следует ли ожидать каких-либо иных симптомов имплантации при беременности, и если да, то каким образом.
Что такое имплантационное кровотечение?
Около 30-40% женщин испытывают небольшую потерю крови после имплантации эмбриона в матку. Это явление известно как имплантационное кровотечение. Поскольку это происходит в начале цикла, то может оказаться даже первым признаком осознания, что вы беременны. Кровотечение обычно происходит в первые недели беременности, так как матка представляет собой орган, богатый кровеносными сосудами, которые могут легко «повредиться». Когда эмбрион прилипает к внутренней стенке матки, разрываются мелкие вены и артерии, которые обычно соединяются с эндометрием, и это может вызвать кровотечение. Если это происходит, обычно через 6-10 дней после оплодотворения, то, как правило, совпадает с теоретической датой менструации, и поэтому может быть перепутано с ее наступлением. Не существует установленного шаблона, и при одной или при всех беременностях конкретного человека может возникнуть кровотечение при имплантации.
Как распознать имплантационное кровотечение?
Первый вопрос для многих людей состоит в том, как распознать, что это кровотечение при имплантации, а не просто начало цикла, другими словами, как различаются эти виды кровотечения? Наиболее распространенная причина путаницы здесь заключается в том, что кровотечение происходит через 10-14 дней после зачатия, примерно в то время, когда наступила бы менструация, если бы зачатие не произошло. Тем не менее, влагалищное кровотечение может произойти в любое время в течение первых 8 недель беременности. Кровопотеря может длиться 1- 3 дня, и объем выделений обычно меньше, чем во время менструации, хотя цвет может быть более темным. Это может выглядеть как легкое пятно или легкое постоянное кровотечение, и кровь может быть смешана со слизью, а может и не быть. Цвет может варьироваться в зависимости от того, сколько времени понадобилось, чтобы выйти из организма. Свежее кровотечение выглядит красным, оно может выглядеть розовым или оранжевым, если смешивается с другими выделениями из влагалища, а старая кровь может выглядеть коричневой из-за окисления.
Насколько тяжелым может быть имплантационное кровотечение? Может ли кровотечение при имплантации иметь сгустки?
Обычно кровотечение, которое возникает в результате имплантации эмбриона в матку, проявляется пятном или легким кровотечением. Обычно оно не сильное и не имеет сгустков, как в обычном цикле. Если вы подозреваете, что можете забеременеть и у вас сильное кровотечение со сгустками, вам следует обратиться к врачу, поскольку это может сигнализировать о проблемах или даже начале преждевременного выкидыша. С другой стороны, если у вас нет других причин подозревать, что вы беременны, этот тип кровотечения, скорее всего, станет просто началом вашего цикла.
Каковы другие симптомы имплантации на ранних сроках беременности?
Поскольку имплантационное кровотечение происходит только примерно в трети беременностей, вы, скорее всего, будете среди большинства, кто этого не испытывает. Тем не менее, ваша бдительность в отношении признаков и симптомов успешной имплантации, вероятно, все еще масштабно высока! Так каковы другие ранние признаки того, что вы можете быть беременной? Они могут включать в себя:
Утреннее недомогание
Это может начаться уже через 4 недели после зачатия (10-14 дней после переноса эмбрионов), хотя чаще это происходит примерно через 6 недель. К счастью, для тех, кто проходит через это, утреннее недомогание, как правило, носит временный характер и обычно облегчается к 16-20 неделе беременности.
Чувствительность к запахам и вкусам
Внезапная чувствительность к запаху и вкусу может быть признаком ранней беременности и, несомненно, способствует продолжительным рассказам о «тяге» беременных к определенным продуктам. И обостренная чувствительность, и утреннее недомогание являются результатом гормональных изменений, происходящих в вашем организме.
Учащенное мочеиспускание
Это кажется странным, когда ваш ребенок еще совсем маленький, но потребность в более частом мочеиспускании на ранних сроках беременности является одним из наиболее часто встречающихся симптомов. Это также является результатом гормональных изменений, которые вызывают более быстрый кровоток через печень и почки, для максимально эффективного удаления отходов. Кроме того, Матка быстро увеличивается в размерах даже на этой ранней стадии беременности и поэтому легче давит на мочевой пузырь, особенно ночью.
Болезненность молочных желез
Хорошо известный симптом болезненности молочных желез является еще одним признаком ранней беременности. Это является результатом увеличения притока крови и задержки жидкости в молочных железах на фоне резкого повышения уровня женских половых гормонов в сыворотке крови.
Спазмы желудка
Спазмы могут возникать сами по себе или сопровождаться небольшим кровотечением, что может быть сигналом имплантации. Можно подумать, что все эти возможные ранние признаки и симптомы беременности помогут быть легко уверенными в ее наступлении. Но дело в том, что некоторые симптомы также присутствуют у некоторых людей в качестве предвестника их нормального месячного цикла при предменструальном синдроме. Таким образом, несмотря на все возможные подсказки, единственный способ быть уверенным в беременности, это сделать тест на беременность, и с ним подтвердить беременность у вашего врача
Является ли имплантационное кровотечение таким же, когда вы проходите лечение ЭКО?
Люди, проходящие ЭКО или любое другое вспомогательное лечение бесплодия, часто интересуются о том, будут ли симптомы беременности такими же в случае успешного переноса эмбрионов и имплантации. Одним словом да. Хотя некоторые стадии ЭКО стимулируются приемом лекарств, и, несмотря на то, что фактическое соединение яйцеклетки и спермы происходит в лаборатории, конечный результат идентичен.
Давайте посмотрим на краткое изложение шагов, которые привели к имплантации эмбрионов. Первым шагом является стимуляция яичников, которая заставляет яичники производить ряд ооцитов. Затем, когда ооциты достигли подходящей стадии зрелости, их извлекают во время пункции яичников, чтобы потом оплодотворить их подготовленной спермой в условиях эмбриологической лаборатории. Это точка, в которой происходит оплодотворение и образуются эмбрионы. Они культивируются- «растут» в особых инкубаторах и проходят необходимые тесты (если выполняется генетическое исследование эмбрионов). Наиболее здоровый и жизнеспособный эмбрион затем переносится в матку женщины. Это, в двух словах, завершающий этап процесса. Имплантация эмбриона в стенку матки, после того как он был перенесен, не является частью процесса вспомогательной репродукции; это то, что происходит естественным образом точно так же, как в при обычном зачатии. Эта заключительная стадия не гарантируется в результате лечения ЭКО, точно так же, как незащищенный секс в период овуляции не гарантированно приведет к беременности. Это объясняет абсолютную одинаковость симптомов в случае вспомогательной репродукции и естественной беременности, которые вы можете ожидать, включая любое кровотечение при имплантации.