Особенности проявлений и лечения трихомонадного кольпита
Кольпит при беременности

Для многих женщин материнство – долгожданное и радостное событие, а 9 месяцев беременности подготовка к нему. И каждая из беременных женщин всеми силами старается быть здоровой, чтобы никоим образом не навредить будущему ребенку. Здоровый образ жизни, полезные продукты, размеренная половая жизнь – все это составляющие правильной беременности.
Но что делать, если женщина чувствует и наблюдает изменения, которые возникли в ее интимном здоровье? Не нужно думать, что это само пройдет, обращайтесь к специалисту! К таким частым недомоганиям в интимном плане относится кольпит при беременности, которым, в частности, болеет более 70% женщин в положении.
Кольпит, или еще одно название, которое ранее употреблялось, вагинит, является заболевание, провоцирующее воспалительный процесс, затрагивающий слизистые влагалища и шейку матки. Само по себе заболевание несложное, как и лечение. Но кольпит при беременности может быть опасен для плода, и лечить его нужно обязательно.
Вагинит может возникнуть на фоне:
- банального переохлаждения гениталий;
- стресса;
- дисбаланса флоры;
- из-за гормональной перестройки организма;
- попадания бактерий, таких как Candida, так называемый кандидозный или дрожжевой кольпит;
- нечистого инструментария;
- механических повреждений;
- отсутствие соблюдения интимной гигиены;
- аллергические реакции и эндокринные нарушения;
- лекарственные антибактериальные препараты.
Кроме этого, женщина должна знать, что назначенные врачом спринцевания также могут привести к вагиниту.
Симптоматика заболевания может проявляться по-разному. Но есть общие симптоматические проявления, свойственные многим женщинам в положении.
Кольпит при беременности может проявляться:
- общее недомогание;
- резкое изменение температуры, возникающее внезапно;
- неприятное ощущение ноющих болей низа живота;
- зуд в вагине;
- чувство жжения на половых губах и преддверии влагалища;
- отдельно стоит обратить внимание на выделения из влагалища. Наличие белей – нормальное явление для женщины, но если их количество увеличивается, и появляется неприятный запах с изменением цвета белей, то это повод немедленно обратиться к гинекологу и сдать анализы. Это позволит определить, имеет ли место кольпит во время беременности, или это другое более серьезное заболевание, такое как вагиноз, трихомоноз, кандидоз и пр.
Вагинит по своей этиологии разделяется на несколько разновидностей, но основное разделение – специфический и неспецифический. Специфический вагинит возникает при внесении во влагалище патогенных бактерий. Это может случиться при незащищенном сексе, отсутствии интимной гигиены, механических вмешательствах. Неспецифический кольпит появляется при изменении микрофлоры влагалища из-за гормональных изменений, эндокринных нарушений и пр.
Чаще всего у беременных женщин встречается дрожжевой (кандидозный) кольпит, так как бактерии кандиды присутствуют в микрофлоре. Другие виды кольпита, такие как синильный, эмфизематозный, трихомонадный возникают намного реже.
Как определить заболевание? Пока не существует более надежного определения болезни, как бактериологическое исследование. Придя на прием к гинекологу, женщина получает направление на анализы, сдает их, а врач точно определяет диагноз.
Бактериологические исследования состоят в следующем:
- сдача мазка из влагалища на микрофлору;
- посев выделений определит инфекционный возбудитель, и его устойчивость к антибиотикам;
- ПРЦ-анализ даст возможность определить половые инфекции.
Почему это необходимо сделать? Потому что только гинеколог, зная все составляющие болезни, чтобы назначить лечение кольпита при беременности, и не нанести вред плоду.
Учитывая индивидуальные особенности беременной женщины, гинеколог назначает медикаментозное лечение, но в не осложненных случаях он может рекомендовать и лечение, к которому прибегали наши бабушки и мамы, с применением растительных отваров.
Как правило, врач назначает:
- физиотерапевтические процедуры;
- соблюдение диеты;
- негорячие ванны, содержащие кислую среду;
- лекарственные препараты, в том числе и антибиотики.
Однако следует заметить, что именно прием лекарственных препаратов осложнен воздействием на плод. Поэтому, исходя из формы и вида кольпита, гинеколог назначает препараты, которые не могут негативно повлиять на будущего ребенка. Кроме того, современная фармацевтическая промышленность предлагает разнообразные мази и гели, которые губительно действуют на патогенную микрофлору, и не вызывают негативных побочных явлений для будущего ребенка.
Сохранение здоровья плода при лечении вагинита – главная цель, которую ставит перед собой врач, назначая лекарственные препараты. Какие это лекарства? Спросите у своего доктора! Только он сможет их назвать, учитывая общее состояние здоровья беременной.
Арсенал средств народной медицины может и не столь разнообразен, но он достаточно эффективен. Ромашка, календула, мать-и-мачеха, мед – не весь список средств, которые применяются для лечения вагинита. Из трав делаются отвары, которыми с осторожностью проводят спринцевания, аппликации из меда снимут жжение и зуд. Но прежде, чем применять то или иное народное средство, необходимо проконсультироваться с лечащим доктором, и только на основе его рекомендаций, применять их.
И запомните самое главное – самолечение – тупик, который сможет перевести болезнь в хроническое состояние, что в свою очередь приводит к более длительному и дорогостоящему лечению. Кроме того, принимая препараты, которые посоветовали знакомые и подруги, можно в значительной степени навредить здоровью плода, так как антибиотики и антигрибковые лекарственные средства весьма токсичны, и не всем подходят. Не стоит откладывать посещение доктора, если женщина заметила отклонения в своем состоянии.
Что происходит с плодом при не излеченном кольпите? Надеясь на русский авось, некоторые женщины пренебрегают лечением вагинита. Это безответственно и неправильно! Самое опасное, что может ее ожидать – инфицирование ребенка в утробе, которое при рождении малыша сможет проявиться такими патологиями, как пиодермия, пневмония, а также с высоким риском появления ребенка с умственной отсталостью и низким иммунитетом. Почему умственная отсталость? Такая патология возникает на почве плацентарной недостаточности, обусловленная вторжением патогенных бактерий в плаценту, с ярко выраженной иммунной реакцией, и снижает ее функциональность. Соответственно, плод ограничен в получении кислорода и других питательных веществ. Недостаточность кислорода приводит к недоразвитию клеток мозга, и ребенок рождается уже с патологией, как ни прискорбно это констатировать.
Но кроме заболеваний у плода, сама женщина сможет получить «букет» заболеваний, которые переходят в хроническую форму. Это болезни внутренних половых органов, мочевого пузыря, почек. Не излеченный кольпит у беременной женщины может привести к значительному разрыву тканей при родах, вызвать обильные кровотечения. Поэтому, если уж диагноз установлен – обязательно пройдите курс лечения!
Профилактика заболевания начинается еще с планирования беременности. То есть необходимо сдать все анализы, чтобы убедиться, что «чаша сия» миновала вас. Желательно еще до беременности заняться укреплением иммунитета, вести здоровый образ жизни, превентивно пройти курс приема витаминов. Если есть хронические заболевания – постарайтесь от них избавиться. Непосредственно уже в положении, необходимо помнить, что интимная гигиена должна стоять на первом месте. Исключить пользование чужими полотенцами и вещами, а нижнее белье выбирать из натуральных тканей. Для профилактики гормональных изменений в организме, способных вызвать кольпит, нужно проконсультироваться у врача, какие препараты могут помочь в этом. Исключив сомнительные половые контакты – еще один путь профилактики болезни.
Лечение трихомонадного кольпита
Трихомонадный кольпит — воспаление слизистой оболочки влагалища, вызванное размножением патогенных микроорганизмов трихомонад. До 4/5 всех случаев заболеваний развивается в результате полового инфицирования, но специалисты не исключают и контактно-бытовой способ передачи.
Стоит отметить, что трихомонады склонны к «сбору» других микроорганизмов, поэтому очень часто по результатам обследования определяют сочетанную инфекцию. Исключительно трихомонады обнаруживают только в 10% случаев. Самое распространенное сочетание — трихомонады и дрожжеподобные грибки, стафилококки и другая условно-патогенная флора.
Заболевание редко встречается у девочек, которые не ведут половую жизнь, а также женщин в периоде менопаузы. В этом случае речь идет о контактно-бытовом пути заражения. Несмотря на то, что случаи очень редки, такое возможно при посещении общественных мест и пользовании общими полотенцами, бельем и пр. с зараженным человеком.
Симптомы трихомонадного кольпита
Симптоматика заболевания ярко выражена. Уже спустя несколько суток после незащищенного интимного контакта возникают дискомфортные ощущения и следующие признаки:
- отечность промежности, покраснение;
- появление обильных, нетипичных выделений: желтого оттенка, пенистых, с неприятным запахом;
- болезненность при половом акте, движении;
- боль при мочеиспускании, частые позывы;
- жжение, сильный зуд;
- возможны, но необязательны нарушения менструального цикла, подъем температуры тела до 37,5С;
- тянущие боли внизу живота.
При усилении болей внизу живота, существенном повышении температуры возможен переход воспалительного процесса на органы малого таза. В этом случае следует обратиться за медицинской помощью незамедлительно.
Диагностировать заболевание проще в острой фазе, поэтому важно обратиться к врачу-гинекологу при появлении любых тревожных симптомов. Хроническая форма отличается меньшей выраженностью признаков, но она опасна рисками перехода воспаления в другие органы мочеполовой системы.
Причины трихомонадного кольпита
Главная причина заболевания — попадание трихомонад на слизистую оболочку влагалища, что чаще происходит при половом контакте с носителем инфекции. Бытовой путь встречается реже, но заразиться можно и в результате пользования общими средствами гигиены с зараженным человеком.
Инфицирование происходит с большей вероятностью в случаях ослабления иммунных сил организма. Последнее может быть связано с некоторыми факторами:
- перенесенные тяжелые инфекционные заболевания;
- обострение хронических болезней;
- переохлаждение;
- наличие вредных привычек;
- чрезмерные физические и эмоциональные нагрузки;
- заболевания эндокринной системы, ожирение и др.
Частая смена половых партнеров также является существенным фактором риска.
Возможные осложнения болезни
Обратиться к гинекологу своевременно очень важно, поскольку при отсутствии терапии существует высокая вероятность осложнений:
- цервицит;
- эндометрит, метрит;
- аднексит;
- бесплодие;
- спаечный процесс в малом тазу;
- цистит, уретрит, пиелонефрит.
Для беременных пациенток существует риск преждевременных родов и инфицирования ребенка в процессе.
Диагностика заболевания
Трихомонадный кольпит диагностируется с помощью осмотра с применением зеркал: таким образом врач оценивает состояние слизистой оболочки, определяет наличие экссудата. Уточнить природу заболевания представляется возможным с помощью лабораторных анализов: мазка на флору, бактериальный посев из влагалища. Тип возбудителя определяют проведением ПЦР, методом цитологии и др. В некоторых случаях требуется дополнительная консультация и помощь дерматовенеролога. На основании результатов анализов врач назначает комплексное лечение.
Особенности лечения
Комплексное лечение трихомонадного кольпита позволяет решить две задачи: устранить возбудитель заболевания и снять неприятные симптомы. В подавляющем большинстве случаев лечение проводится амбулаторно, достаточно выполнять назначения врача-гинеколога.
Общая системная терапия заключается в применении антибактериальных лекарственных препаратов. Используются антибиотики широкого спектра действия, что позволяет уничтожить основной возбудитель и эффективно воздействовать на сочетанную инфекцию, если таковая имеет место. Местное лечение заключается в использовании антисептических средств: свечей, мазей, растворов для подмывания и ванночек.
Дополнительно могут быть назначены витаминно-минеральные комплексы, а также средства для восстановления нормальной флоры слизистой влагалища — как местные, так и с системным действием (про-, пребиотики, эубиотики).
Курс лечения длится от 7 до 14 дней, после чего обязательно необходимо пройти контроль: повторно сдать анализы. Зачастую рекомендован контроль эффективности после очередной менструации.
Для выздоровления необходимо также строго соблюдать врачебные рекомендации:
- воздерживаться от половой жизни;
- лечиться с половым партнером одновременно (специфического иммунитета к трихомонадам не вырабатывается, поэтому есть риск повторного заражения);
- соблюдать лечебную молочно-растительную диету, отказаться от жирной, соленой, острой пищи, алкоголя, кофе.
Терапия хронической формы болезни включает в себя также общеукрепляющие меры, применение иммуномодулирующих препаратов. Восстановление нормальной микрофлоры является обязательным условием полного выздоровления.
Для решения деликатной проблемы вы можете обратиться к любому из опытных врачей клиники «Семейный доктор». Мы окажем всю необходимую помощь в постановке диагноза и назначении эффективного лечения. Все анализы вы можете сдать в одном месте, а записаться на консультацию к специалисту доступно в любое удобное время.
Запись на прием по телефону контакт-центра +7 (495) 775 75 66 , через форму on-line записи и в регистратуре клиники.
Кольпит: заболевание, которое требует внимания

Вас беспокоят зуд и жжение в области половых органов, отечность и покраснение? Возможно, это кольпит – заболевание, с которым в разные периоды жизни сталкивается каждая третья женщина.
Кольпит (вагинит) представляет собой воспалительный процесс во влагалище и является одним из самых распространенных заболеваний в гинекологии. Также это заболевание может охватить и наружные половые органы – вульву. Один из самых распространенных видов кольпита, знакомых большинству женщин, – это молочница.
Чаще всего кольпит встречается у женщин детородного возраста, но периодически он наблюдается у женщин, переживших климакс, и даже у детей, в том числе у новорожденных.
Проявления кольпита могут существенно снизить качество жизни женщины, стать причиной постоянного дискомфорта, усложнить половую жизнь и даже послужить причиной ухудшения отношений с половым партнером. Ведь непросто вести привычный образ жизни, жить, работать и отдыхать в обычном режиме, когда в области половых органов постоянные зуд, жжение, слизистые или гнойные выделения, боли. Все это может сопровождаться появлением неприятного запаха, что приносит женщине дополнительные переживания.
Стремясь избавиться от дискомфорта, некоторые женщины прислушиваются к советам родных, подруг и пытаются лечиться самостоятельно, вооружившись рецептами народной медицины. И совершают при этом большую ошибку.
Чем опасно самолечение кольпита
Существует несколько видов кольпита, которые требуют разного лечения. Если же женщина пытается лечиться без посещения гинеколога и принимает медицинские препараты, руководствуясь статьями в Сети или рассказом подруги, которой «эта таблетка помогла в точно такой же ситуации» – есть риск, что со временем вагинит станет хроническим.
Кроме того, неправильное лечение может привести к распространению воспаления выше, в область матки и придатков. А это становится причиной эндометрита, эрозии шейки матки, бесплодия и других серьезных последствий, которые могут быть непоправимыми.
Никакие разрекламированные препараты против молочницы, аппликации, настойки, спринцевания и отвары из трав, рецептами которых богат любой сайт о народной медицине, не способны гарантированно помочь избавиться от кольпита. К выздоровлению приведут только помощь опытного врача, своевременная диагностика и лечение с обязательным учетом возбудителя заболевания.
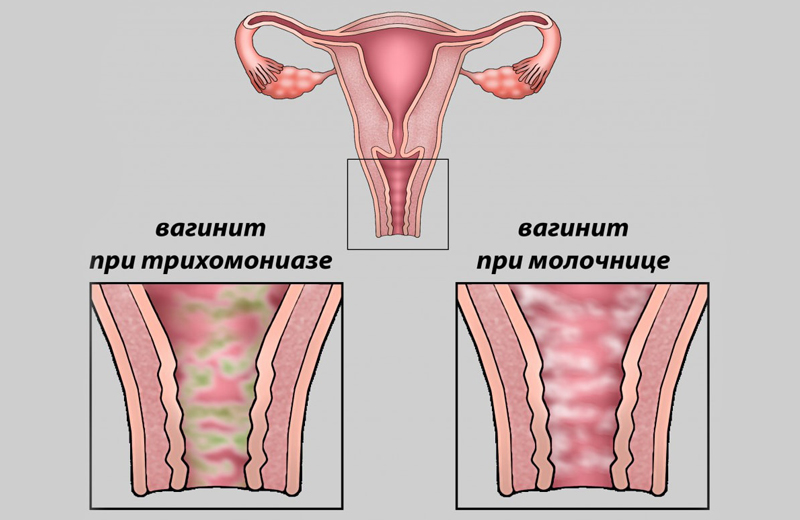
Диагностика и лечение кольпита
Диагностика кольпита основана на осмотре влагалища и шейки матки – при наличии воспаления слизистая оболочка выглядит утолщенной и рыхлой, ее цвет ярко-алый. Также может наблюдаться слизистый или гнойный налет. Кроме осмотра, проводится кольпоскопия, бакпосев, УЗИ и применяются другие диагностические методы.
В большинстве случаев комбинированная терапия вагинита основывается на наружном и внутреннем применении лекарственных препаратов в зависимости от вида заболевания, возраста пациентки и сопутствующих заболеваний. Среди наружных препаратов – вагинальные свечи, суппозитории, таблетки, капсулы, средства для спринцеваний, пропитанные лекарствами тампоны, крем и гель в аппликаторах, специальные гели и лосьоны для интимной гигиены.
Также может потребоваться прием препаратов, направленных на повышение иммунной защиты организма и восстановление правильного обмена веществ.
Виды кольпита
Первичный кольпит начинает свое развитие сразу в области влагалища, а вторичная форма этого заболевания может развиться при распространении инфекции из области наружных половых органов или матки.
Острый кольпит обычно дает о себе знать бурными проявлениями симптомов и значительным ухудшением самочувствия. Правильное и своевременное лечение поможет полностью избавиться от этой болезни. Если же происходит хронизация воспалительного процесса, это приводит к периодическим рецидивам вагинита. В этом случае справиться с проявлением заболевания намного сложнее.
Бактериальный вагиноз
Бактериальный вагиноз является заболеванием, при котором нарушается баланс между нормальной и условно-патогенной микрофлорой влагалища. Происходит резкое снижение количества лактобактерий, которые вырабатывают полезную молочную кислоту. Из-за этого меняется pHвлагалища, наблюдается сдвиг в щелочную сторону, что и приводит к развитию вагиноза и появлению неприятных симптомов.

Кандидоз (молочница)
Кандидоз – этозаболевание, поражающее слизистую оболочку половых органов. Его развитие происходит вследствие заражения организма женщины дрожжеподобными грибками рода Candida. Чаще всего встречается у женщин репродуктивного возраста, но также может возникать у девочек и у мужчин, поражая головку полового члена и крайнюю плоть. Хронический кандидоз отличается рецидивирующим течением и устойчивостью к проводимой противогрибковой терапии.
Специфический кольпит
Причиной развития специфического кольпита становятся заболевания, передающиеся половым путем, в том числе трихомониаз, хламидиоз, гонорея и сифилис. Борьба с этим видом кольпита основана на лечении основного заболевания и его последствий. Важно, чтобы лечились оба половых партнера.
Атрофический кольпит
Атрофический кольпит развивается на фоне физиологического старения организма по причине дефицита женских половых гормонов – эстрогенов. Истончение многослойного эпителия влагалища может привести к сухости, зуду, покраснению слизистой оболочки влагалища, болям и дискомфорту во время полового акта и при мочеиспускании.
Причины развития кольпита
Среди факторов, которые увеличивают риск развития кольпита:
- заболевания, передающиеся половым путем;
- бесконтрольный прием антибиотиков;
- заболевания внутренних органов;
- травмы слизистой оболочки влагалища, в том числе аборты и роды;
- аллергия;
- несоблюдение правил личной гигиены;
- ношение неудобного и тесного синтетического нижнего белья;
- неправильное питание с преобладанием жирной, жареной и острой пищи.
Симптомы кольпита
Срочно записывайтесь к гинекологу при появлении любого из следующих симптомов:
- зуд и жжение в области вульвы;
- обильные слизистые или гнойные выделения;
- отеки в области наружных половых органов;
- дискомфорт во время полового акта;
- болезненное мочеиспускание;
- боли внизу живота.
Выпускающий редактор — Юдинцева Мария
Вагинит
Вагинит – воспаление слизистой оболочки влагалища. Это заболевание очень распространено и является одной из основных причин обращения женщин к гинекологу. Оно может иметь как инфекционную, так и неинфекционную природу. Чаще всего встречаются бактериальный вагиноз, молочница и трихомонадный вагинит, после менопаузы – атрофический вагинит.
Лечениезависит от непосредственной причины вагинита. В целом прогноз заболевания благоприятный – в большинстве случаев оно полностью излечивается. Однако при отсутствии своевременных мер это заболевание может приводить к ряду осложнений, таких как воспалительные заболевания органов малого таза, бесплодие, преждевременные роды. При вагините также повышается риск заражения инфекциями, передающимися половым путем.
Кольпит, бактериальный вагиноз, вульвовагинит.
Vaginal infections, vaginitis, bacterial vaginosis, vulvovaginitis.
- Изменение цвета, запаха, консистенции, количества влагалищных выделений.
- Зуд, жжение в области половых органов.
- Боль, жжение, дискомфорт во время мочеиспускания и/или при половом акте.
У женщины могут присутствовать как все перечисленные симптомы одновременно, так и лишь некоторые из них. Проявления вагинита могут усиливаться во время менструаций или после полового акта.
Хотя симптомы и сходны для всех видов вагинита, некоторые признаки, например цвет и запах выделений, могут отличаться в зависимости от причины болезни.
Общая информация о заболевании
Во влагалище здоровой женщины содержится определенный состав микроорганизмов. Основное их количество составляют лактобактерии (палочки Додерляйна, молочнокислые бактерии). Они участвуют в поддержании нормальной микрофлоры влагалища и защищают его от инфекции. Под действием женских половых гормонов в клетках слизистой оболочки влагалища синтезируется полисахарид гликоген, из которого с помощью лактобактерий образуется молочная кислота. Благодаря молочной кислоте поддерживается кислая среда, препятствующая инфицированию и размножению микроорганизмов, которые могут присутствовать в небольшом количестве во влагалище здоровой женщины, но не приводят к заболеванию.
У женщин детородного возраста клетки слизистой оболочки влагалища продуцируют небольшое количество секрета. В норме влагалищное отделяемое имеет белый цвет и нейтральный запах. В определенные дни менструального цикла, а также при стрессе количество выделений может увеличиваться.
Вагинит возникает при нарушении нормальной микрофлоры влагалища и изменении баланса между нормальными и патогенными микроорганизмами. Причиной этих изменений может быть прием антибактериальных или гормональных препаратов, использование оральных контрацептивов, стресс, заболевания, передаваемые половым путем, смена полового партнера, заболевания других органов и систем, например сахарный диабет, изменения гормонального фона во время беременности или менопаузы, травма слизистой оболочки влагалища. Воздействие химических веществ, например при применении вагинальных спреев, спермицидов, может приводить к аллергической реакции, раздражению слизистой и неинфекционному вагиниту. Атрофический вагинит возникает в менопаузу за счет дефицита женских половых гормонов. Это приводит к истончению, сухости, раздражению слизистой оболочки влагалища, что способствует более легкому проникновению инфекции.
Чаще всего встречаются следующие виды вагинита.
- Бактериальный вагиноз. Составляет 40-50 % всех случаев вагинита. При нем лактобактерии замещаются другими микроорганизмами (Prevotella, Gardnerella vaginalis, Mycoplasma hominis). У многих женщин он протекает бессимптомно. Основными признаками заболевания являются обильные выделения сероватого цвета с неприятным запахом, боль и жжение при мочеиспускании.
- Молочница (или вагинальный кандидоз). Составляет 20-25 % случаев вагинита. Вызвана микроскопическими грибами рода Candida. В течение жизни у 3 из 4 женщин хотя бы однажды проявляются симптомы вагинального кандидоза. Наиболее подвержены этому заболеванию женщины во время стресса, беременности, при приеме антибиотиков и других лекарственных препаратов. Женщины с сахарным диабетом или ВИЧ-инфекцией склонны к повторяющимся эпизодам вагинального кандидоза. Наиболее характерными симптомами молочницы являются белые, творожистые выделения из влагалища и зуд в области половых органов.
- Трихомонадный вагинит (трихомониаз). Составляет 15-20 % случаев вагинита. Вызван простейшим одноклеточным микроорганизмом Trichomonas vaginalis. Передается половым путем и поражает влагалище, шейку матки и мочеиспускательный канал, а также увеличивает риск преждевременных родов у беременных. При трихомонадном вагините выделения имеют зеленовато-желтый цвет и неприятный запах.
Кто в группе риска?
- Беременные.
- Женщины после менопаузы.
- Женщины, имеющие нескольких половых партнеров.
- Женщины, страдающие инфекциями, передаваемыми половым путем.
- Женщины, использующие оральные контрацептивы.
При симптомах вагинита необходимо обратиться к врачу, который после опроса пациентки, гинекологического осмотра и ряда дополнительных лабораторных и инструментальных исследований сможет определить причину заболевания и назначить эффективное лечение.
- Микроскопическое исследование отделяемого мочеполовых органов женщин (микрофлора), 3 локализации. Это один из основных методов выявления вагинита. Проводится исследование образца материала под микроскопом после предварительного окрашивания специальными красителями или без него. Позволяет выявить признаки воспаления и обнаружить возбудителя, вызвавшего заболевание.
- Исследование микробиоценоза влагалища с определением чувствительности к антибиотикам. Проводят посев влагалищного отделяемого на определенную питательную среду, что дает возможность выявить даже небольшое количество возбудителя в материале. При вагините может быть назначен посев на микоплазму, уреаплазму, хламидию, грибы рода Candida, трихомонаду.
- Цитологическое исследование мазков-соскобов с поверхности шейки матки и наружного маточного зева – окрашивание по Папаниколау (Рар-тест). Это исследование клеток влагалища и шейки матки в целях выявления атипичных, злокачественных клеток. Необходим для диагностики изменений, предшествующих раку шейки матки. Является обязательным для женщин старше 30 лет и для женщин, инфицированных определенными типами вируса папилломы человека.
- Определение специфических иммуноглобулинов к возбудителям урогенитальных инфекций. Проводится методом иммуноферментного анализа (ИФА). Позволяет выявить антитела (иммуноглобулины) к определенным инфекциям – специфические белки, которые вырабатываются в организме в ответ на проникновение микроорганизма. Таким образом можно обнаружить антитела к дрожжеподобным грибам, уреаплазме, трихомонаде.
- Определение генетического материала возбудителя инфекции во влагалищном отделяемом женщины с использованием метода полимеразной цепной реакции (ПЦР). Выявляют ДНК хламидии, микоплазмы, гарднереллы и других возбудителей.
Другие методы исследования
- Измерение влагалищного рН. Это исследование кислотно-щелочного баланса влагалища. В норме рН влагалища составляет 3,8-4,2. Для измерения используют специальную индикаторную бумагу, которая при контакте с влагалищным отделяемым меняет цвет в зависимости от уровня рН, или приборы рН-метры. При вагинитах рН может увеличиваться за счет уменьшения количества лактобактерий, образующих молочную кислоту.
- Аминотест. Используется для диагностики бактериального вагиноза, вызванного Gardnerella vaginalis, и заключается в добавлении одной или двух капель влагалищного отделяемого к 5-10-процентному раствору гидроокиси калия. Появление рыбного запаха является признаком гарднереллеза.
- Кольпоскопия. Это исследование стенок влагалища с помощью специального прибора кольпоскопа, оснащенного оптической системой и источником света. Позволяет оценить состояние слизистой оболочки влагалища, выявить повреждения или новообразования, а также провести биопсию, то есть взять образец ткани слизистой оболочки для последующего микроскопического исследования.
В случае обнаружения у пациентки трихомонадного вагинита врач может дополнительно назначить анализы на другие заболевания, передаваемые половым путем. Иногда дополнительно проводятся исследования, позволяющие оценить гормональный фон женщины.
Лечение зависит от причины вагинита. Могут использоваться лекарственные препараты как в виде свечей, гелей, мазей, так и в виде таблеток или инъекций. Выбор препарата, доза, способ введения зависят от причины вагинита, тяжести и длительности заболевания, наличия сопутствующих заболеваний и состояний. Например, при бактериальном вагинозе используются антибиотики, при молочнице – противогрибковые препараты. При атрофическом вагините хороший эффект достигается приемом эстрогенов в виде кремов или таблеток.
- Соблюдение правил интимной гигиены.
- Использование барьерных способов контрацепции.
- Своевременные профилактические гинекологические осмотры.
Лечение кольпита
- Лечение заболеваний органов малого таза
- Лечение заболеваний влагалища
- Лечение кольпита
- Лечение и удаление полипа цервикального канала
- Лечение заболеваний придатков матки
- Лечение воспаления придатков
- Лечение заболеваний шейки матки
- Лечение заболеваний шейки матки аппаратом Фотек
- Лечение заболеваний матки
- Медикаментозное лечение кист яичника
- Лечение синдрома хронических вегетативно-ирритативных тазовых болей
- Лечение женского бесплодия
- Лечение климакса
- Тест на беременность
- Фармакологическая проба с прогестероном
- Фармакологическая проба с дексаметазоном
- Шиллер тест
- Гистологическое исследование матки
- Гименопластика
- Пластика половых губ
- Увеличение точки G
- Хирургическая дефлорация
- Планирование беременности
- УЗИ для определения беременности
- УЗИ на 1–13 неделе беременности
- УЗИ на 14–30 неделе беременности
- УЗИ на 31–40 неделе беременности
- Наблюдение беременности



Наши доктора имеют большой опыт в лечении кольпита всех видов: острого, хронического, атрофического и трихомонадного. Основной способ лечения кольпита — терапия, направленная на устранение причин и факторов развития заболевания. Только после прохождения всех исследований выбирается правильная тактика лечения.
Кольпит представляет собой одно из распространенных женских заболеваний половой сферы. Оно вызывает воспаление слизистой влагалища. Возбудителями болезни могут являться трихомонады, хламидии, микоплазма, стафилококк, стрептококк, гемофильная палочка и ассоциации микроорганизмов. Чаще всего данное заболевание встречается у женщин репродуктивного возраста.
Причины кольпита
В здоровом состоянии естественная флора влагалища защищает его от попадания и развития патогенных микробов, благодаря окислительной реакции содержимого. Кольпит у женщин может развиться по следующим причинам: половые инфекции, любые другие инфекционные заболевания, нарушения питания слизистой влагалища, механические повреждения оболочки влагалища, долгий прием антибиотиков, аллергические реакции на контрацептивы, нарушение анатомических особенностей влагалища, эндокринологические заболевания, неправильное соблюдение личной гигиены.
Если вовремя не начать лечение кольпита, воспалительный процесс перейдет на придатки, канал шейки матки, матку, что может привести к эрозии шейки матки, эндометриту и бесплодию.
Основные методы лечения кольпита
Кольпит лечится при помощи терапии, направленной на устранение причин и факторов развития заболевания, а также лечения сопутствующих заболеваний при учете клинических проявлений.
- Физиотерапия
- Антибактериальная терапия
- Местная гормональная терапия
- Прием препаратов для общего укрепления
- Мазевые аппликации
- Соблюдение диеты
- Противомикробные мази и свечи
- Спринцевание
- Влагалищные ванночки
При лечении кольпитов врачи рекомендуют придерживаться диеты, а также ограничить прием жидкости. Данная диета не раздражает слизистую оболочку шейки матки и влагалища.
Антибактериальную терапию назначают исключительно после того, как врач определит чувствительность возбудителя заболевания к антибиотикам. Обязательно нужно учитывать форму и стадию заболевания. Пациентам с гипофункцией яичников назначают местную гормональную терапию.
Лечение кольпита проводится только под строгим контролем врача. Не пытайтесь врачевать самостоятельно. Правильно определить причину заболевания и назначить лекарства может только квалифицированный специалист. Обращайтесь в сеть клиник «Здоровье», где вам будет оказана грамотная и эффективная помощь врача.
Лечение вагинита
Одно из самых распространенных заболеваний женской репродуктивной сферы – вагинит, называемый также кольпитом. Это воспаление влагалища, вызванное отдельными микроорганизмами или их ассоциацией, требующее общего и местного лечения.

Что такое вагинит?
Биоценоз влагалища – сложная система, предотвращающая активность патогенных микроорганизмов и регулируемая гормонами. Основа этой системы – лактобактерии, обеспечивающие кислую среду, губительную для микробов. Во влагалище обитают также условно-патогенные бактерии, которые при отсутствии патологий не вызывают заболеваний.
Болезнь развивается только при наличии предрасполагающих факторов. Под их влиянием влагалище заселяется нетипичной для него микрофлорой, и начинается воспалительный процесс. Существует несколько разновидностей вагинита:
- По длительности – острый (до 2 месяцев) и хронический (длительный, волнообразного характера).
- В зависимости от причины:
- бактериальный;
- трихомонадный;
- гонорейный;
- микоплазменный;
- дрожжевой;
- атрофический (обусловленный низким уровнем эстрогенов);
- аллергический.
- По характеру воспаления кольпит может быть серозным, слизистым или гнойным.
Кроме того, выделяют специфический и неспецифический вагинит. Первый вызывается микроорганизмами, которые передаются половым путем, второй – условно-патогенной микрофлорой влагалища.
Причины возникновения
Вагинит возникает при наличии провоцирующих факторов:
- проникновение болезнетворных микроорганизмов во время полового акта от незащищенного партнера;
- нарушения в работе иммунной системы (после аутоиммунных и респираторных заболеваний, при переохлаждении);
- травмы, полученные в результате родов, операций, выскабливаний, полового акта;
- гормональные изменения, в результате которых изменяется баланс прогестеронов и эстрогенов;
- стрессы, вызывающие нарушения гормонального фона (из-за повышенной выработки кортизола уменьшается синтез прогестерона);
- несоблюдение правил гигиены;
- эндокринные нарушения, вызывающие избыточное отложение углеводов;
- состояния, связанные со снижением синтеза эстрогена, — беременность, климакс, пониженная функция яичников.
Чаще всего болезнь возникает в репродуктивном возрасте, но встречается также и у пожилых женщин (так называемый старческий кольпит), и у девочек, не живущих половой жизнью.
Симптомы заболевания
Все виды вагинита сопровождаются общими симптомами. К ним относятся:
- раздражение и зуд в промежности;
- ощущение чувства сдавливания влагалища;
- болезненность во время мочеиспускания и полового акта;
- небольшое повышение температуры (до 38 градусов);
- изменение характера, количества выделений.
Кроме того, для каждой формы заболевания характерны специфические проявления:
- Гонорейный кольпит сопровождается желтыми или зелеными выделениями, для заболевания характерны ложные позывы на мочеиспускание. Нередко его путают с циститом и кандидозом.
- Трихомонадный вагинит проявляется пенистыми выделениями с пузырьками газа серого или желтоватого цвета.
- Для хламидийной и микоплазменной форм характерны необильные выделения, которым женщины часто не придают значения, поэтому поздно обращаются к врачу.
- Кандидозный кольпит сопровождается творожистыми выделениями с кисловатым запахом, прилипающими к стенкам влагалища. Зуд и жжение в этом случае обычно усиливаются после водных процедур.
- Атрофический вагинит можно подозревать при появлении чувства сухости во влагалище, кровянистых выделений после полового акта, сильной боли.
Осложнения
Лечения требует любая форма вагинита, поскольку это заболевание не только вызывает постоянный дискомфорт и ухудшает качество жизни, но и становится причиной ряда осложнений:
- воспаления в органах малого таза;
- переход в хроническую форму, характеризующуюся периодами затишья и рецидивов;
- заражение полового партнера;
- осложнения при беременности (инфицирование плода или околоплодных вод, преждевременные роды);
- бесплодие, вызванное воспалениями, образованием спаек.
Кольпит, лечение которого начато вовремя, проходит без последствий, поэтому важно обращаться к врачу при появлении первых симптомов.
Диагностика заболевания
Вагинит диагностируется врачом-гинекологом. Поставить предварительный диагноз доктор может во время осмотра, ориентируясь на состояние слизистой и характер выделений. Для подтверждения и уточнения диагноза назначаются лабораторные исследования:
- Микроскопия выделений из влагалища, с помощью которой определяется возбудитель.
- Посев из влагалища, позволяющий подобрать препарат, действующий на возбудителя.
- ПЦР-диагностика половых инфекций.
- При необходимости назначается анализ крови для определения антител при ЗППП. С его помощью врач устанавливает вариант течения болезни – острое или хроническое.
Сдать все анализы быстро и по доступным ценам можно в клинике Репромед в Челябинске.
Лечение вагинита
Лечение проводится в амбулаторных условиях: врач назначает препараты для самостоятельного применения в зависимости от выявленного возбудителя. Есть несколько общих принципов терапии кольпита:
- Если обнаружены половые инфекции, лечиться должны оба партнера.
- На время терапии необходимо отказаться от алкоголя.
- Одно из условий выздоровления – полный половой покой.
После обследования врач клиники Репромед, ориентируясь на полученные данные и персональные особенности пациентки, подберет индивидуальную схему лечения. В нее включаются следующие лекарственные средства:
- Антибиотики, в зависимости от возбудителя. Так, при трихомонадном кольпите рекомендованы Метронидазол (внутрь) и Тинидазол (местно); грибковый вагинит лечат Флуконазолом и влагалищными антибактериальными свечами (Эконазол, Метамицин).
- После курса антибактериальных препаратов назначаются свечи с лактобактериями для восстановления микрофлоры и нормализации кислотности – Лактонорм, Ацилакт и другие.
- Во время курса лечения необходимы спринцевания составами, оказывающими антимикробное, противовоспалительное действие. Также рекомендованы сидячие ванночки с отварами лекарственных трав.
Чтобы не столкнуться с неприятными симптомами вагинита, стоит уделить внимание профилактике. Ее элементарные правила – использование презервативов, соблюдение правил гигиены, нормализация гормонального фона и своевременное обращение к врачу при появлении любых признаков болезни.