Симптомы и лечение различных форм воспаления влагалища
Кольпит — воспаление влагалища
У здоровых женщин, не предъявляющих жалоб, во влагалище обычно присутствуют от пяти до пятнадцати различных микроорганизмов. Нормальные выделения из влагалища белого или слегка сероватого цвета, слизистые или слегка хлопьевидные, не имеют запаха и состоят преимущественно из слущенного эпителия. Вагинит обычно возникает в результате изменения микрофлоры влагалища.
Вагинит — одна из самых частых причин обращения за медицинской помощью. Часто вагинит проявляется незначительными симптомами, в связи с чем женщины не обращаются к врачу. Кроме того, многие лечатся самостоятельно.
Распространенность различных форм вагинита сильно зависит от возраста. Так, бактериальный вагиноз и трихомонадный вагинит чаще наблюдаются у женщин детородного возраста. Атрофический (неинфекционный) вагинит характерен для постменопаузы. Целый ряд возбудителей вагинита и цервицита повышают риск преждевременных родов и рождения маловесных детей. Рецидивирующий кандидозный вагинит может быть первым проявлением ВИЧ-инфекции.
Жалобы
Вагинит проявляется выделениями из влагалища, зудом, жжением и болью при половом сношении. Особенности клинической картины помогают различить формы вагинита, однако окончательный диагноз на основании анализа только жалоб невозможен. При вагините, вызванном грибком Candida albicans, выделения белые, творожистые, иногда с кислым запахом (это заболевание называют также молочницей). Среди жалоб преобладает зуд, жжение менее выражено. При вагините, вызванном другими грибами рода Candida, выделения менее обильные, а жжение преобладает над зудом. При бактериальном вагинозе наблюдаются обильные, серые, зловонные выделения. Поскольку бактериальный вагиноз — не воспалительное заболевание, такого сильного зуда, как при кандидозном вагините, при нем не бывает. Трихомонадный вагинит сопровождается выраженным воспалением, проявляющимся болью, отеком и гнойными выделениями из влагалища.
Боль при половом сношении может приводить к снижению полового влечения.
Диагностика
Диагностика вагинита основана на микроскопии мазка выделений из влагалища. Посев выделений из влагалища проводят редко. Посев выделений из влагалища целесообразен при рецидивирующем кандидозном вагините.
Диагноз бактериального вагиноза ставят при наличии трех из четырех перечисленных ниже критериев: 1) серые зловонные выделения, покрывающие тонким слоем стенки влагалища, 2) повышение pH (показатель кислотности) выделений более 4,5, 3) эпителиальные клетки, покрытые бактериями, 4) усиление запаха при добавлении гидроксида калия.
Для кандидозного вагинита характерны зуд, жжение и белые творожистые выделения из влагалища. При микроскопии обнаруживаются почкующиеся клетки и псевдомицелий; pH выделений обычно в норме (3,8—4,4).
Трихомонадный вагинит проявляется обильными гнойными выделениями с неприятным запахом. Обычно наблюдаются отек и гиперемия влагалища и вульвы. Как правило, pH превышает 4,5. При исследовании нативного препарата обнаруживаются подвижные Trichomonas vaginalis.
При атрофическом вагините наблюдаются покраснение или, напротив, бледность и истончение слизистой влагалища. Больные могут отмечать боль и зуд.
Зудом и жжением могут проявляться дистрофии вульвы. При этом все клинические проявления ограничены вульвой, выделения из влагалища нормальные.
Синдром преддверия влагалища — редкое заболевание, характеризующееся воспалением малых желез преддверия. При гинекологическом исследовании отмечаются гиперемия преддверия влагалища и выраженная болезненность при его пальпации.
Вульводиния, или боль в области вульвы, может быть обусловлена рецидивирующим кандидозным вульвовагинитом, синдромом преддверия влагалища или не иметь органических причин (идиопатическая вульводиния).
Лечение
Основа лечения вагинита — точная диагностика. В большинстве случаев неосложненный вагинит быстро поддается лечению.
При бактериальном вагинозе назначают метронидазол или клиндамицин для приема внутрь или для местного применения. Лечение половых партнеров не улучшает результаты лечения бактериального вагиноза и не снижает частоту его рецидивов. При кандидозном вагините назначают имидазолы и триазолы для местного применения. Полное выздоровление наступает через 3—5 дней после начала лечения. Эффективность флуконазола, 150 мг внутрь однократно, сравнима с эффективностью препаратов для местного применения.
Трихомонадный вагинит лечат метронидазолом.
При атрофическом вагините назначают эстрогены для приема внутрь или местного применения. В процессе лечения сначала появляется гиперемия (покраснение), а затем восстанавливается нормальное состояние слизистой. Гиперемия обычно сопровождается зудом, обусловленным улучшением кровоснабжения слизистой. Многие связывают зуд с аллергией на применяемый препарат и необоснованно прекращают лечение.
Лечение пролапса гениталий (опущение, выпадение матки, влагалища)
Пролапс гениталий — проблема, при которой возникает ослабление мышц тазового дна в результате травматичных родов, естественного старения. Проявляется провисанием стенок влагалища. Сам по себе пролапс не является опасным заболеванием, но качество жизни женщины существенно ухудшается.

Факторы, влияющие на развитие пролапса гениталий
- Патологические роды (стремительные роды, роды крупным плодом), родовые травмы.
- Тяжелый физический труд.
- Дефицит эстрогенов (раннее истощение яичников, климакс, перенесенные операции по удалению яичников).
- Соматическая патология, сопровождающаяся повышением внутрибрюшного давления (хронические запоры, синдром раздраженного кишечника, воспаление в органах ЖКТ, хронический кашель).
- Наследственность – наличие данного заболевания у бабушки, матери.
- Системная несостоятельность соединительной ткани (ДСТ) –генетическое врожденное дисплазия соединительной ткани)
Симптомы пролапса гениталий
- Ощущение инородного тела во влагалище.
- Проблемы с мочеиспусканием, недержание мочи (слабая, прерывистая струя мочи, недержание мочи при кашле и физических нагрузках).
- Выбухание половых органов за пределы вульварного кольца.
- Проблемы при интимной близости (хлюпающие звуки при половом контакте).
- Возможные кровянистые выделения.
- Болезненные ощущения в области промежности при движениях. Попадание воздуха во влагалище при физических упражнениях.
- Хронические ноющие боли в пояснице.
Диагностика

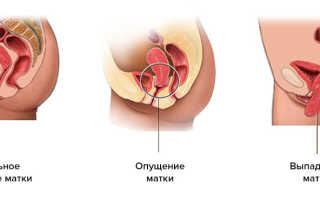
Рисунок – опущение и пролапс матки
Степень пролапса:
I степень – шейка матки опускается не больше, чем ½ длины влагалища
II степень — шейка матки и/или стенки влагалища опускаются до входа влагалище
III степень — шейка матки и/или стенки влагалища опускаются за пределы входа влагалище, а тело матки располагается выше него
IV степень – вся матка и стенки влагалища находятся за пределами входа во влагалище
Форма пролапса:
· Простая (без функциональных нарушений тазовых органов)
· Сложная (с наличием функциональных нарушений тазовых органов)
Методы лечения пролапса гениталий
Консервативное лечение – ЛФК, лазеротерапия, лечение эстрогенами (свечи, мази), коррекция пролапса пессариями (кольцо, кубики).
Хирургическое лечение показано при анатомическом дефекте, сопутствующем пролапсу II, III и IV степени.
Выбор метода лечения глубоко индивидуален и зависит от:
- самой женщины, её возраста, социальной и жизненной активности;
- степени пролапса гениталий;
- типа недержания мочи;
- сопутствующей патологии гениталии.
Виды оперативных вмешательств выполняемых в клинике «Гранд Медика»:
- Операции, направленные на укрепление тазового дна.
- Операции с применением различных модификаций укорочения и укрепления круглых связок матки и фиксация матки с использованием указанных образований.
- Операции, направленные на укрепление фиксирующего аппарата матки (кардинальных, крестцово-маточных связок).
- Операции с так называемой жесткой фиксацией выпавших органов к стенкам таза (к лобковым костям, к крестцовой кости, сакроспинальной связке и т.д.).
- Операции при элонгации шейки матки и опущении стенок влагалища.
- Операции при полном выпадении матки.
- Операции с использованием синтетических протезов.
Лазеролечение пролапса гениталий
Зачастую лечение опущения стенок влагалища осуществляется именно с помощью хирургических методов. Операция при опущении влагалища выполняется с целью качественной фиксации стенок половых органов и устранения существующих функциональных нарушений.
В клинике «Гранд Медика» мы готовы предложить вам полный набор методик по лечению любых форм и стадий пролапса гениталий.
Эрбиевы лазеры компании FOTONA открыли широкие возможности для решения деликатных женских проблем. Уникальные технологии IncontiLase и IntimaLase активно внедряются в работу гинекологов по всему миру. И на то есть все основания: лечение с помощью эрбиевого лазера — это максимально комфортная и безопасная процедура, которая проходит без кровопотери и боли. Запатентованные методики коррекции пролапса позволяют в максимально короткие сроки улучшить самочувствие пациенток и значительно уменьшить выраженность патологии.
Процедура занимает 20–30 минут, сразу после неё женщина может отправляться домой. Отсутствует длительный восстановительный период: лазер сам по себе обладает противовоспалительным действием, поэтому риск развития инфекционных осложнений после коррекции отсутствует. Лазерное лечение укрепляет стенки влагалища, делает их более эластичными, решает проблему «большого влагалища», которая встречается у большинства женщин после рождения ребёнка.
Эрбиевы лазеры благотворно влияют на качество половой жизни женщины и её партнёра, позволяют почувствовать себя увереннее. Лазер не оставляет рубцов на шейке матки и не провоцирует возникновение затруднений при последующих естественных родах.
Выбор метода лечения с учётом ваших индивидуальных особенностей, тяжести заболевания и иных дополнительных факторов будет осуществляться врачом в рамках первичной консультации.
Симптомы цистита у женщин, лечение, причины возникновения, к какому врачу обращаться?

Один из вариантов воспаления мочвыводящих путей — цистит — это заболевание на 80% считается женским недугом, в связи с анатомическими особенностями женского организма. У женщин мочевой пузырь чаще нуждается в опорожнении, чем у мужчин, а также более подвержен атаке различных микробов, бактерий и вирусов, которые могут вызывать цистит у женщин.
Симптомы и лечение этого заболевания напрямую зависят от ряда факторов:
• характера процесса,
• локализации,
• возбудителя инфекции
Цистит протекает достаточно болезненно, с учащенным мочеиспусканием, жжением и резкими болями после опорожнения, с постоянным чувством переполненности мочевого пузыря, невысокой температурой тела, иногда даже с примесью крови и слизи в моче.
Если у женщины появились перечисленные симптомы, к какому врачу обращаться?
При цистите у женщин для уточнения диагноза следует в первую очередь обратиться к урологу, поскольку диагностикой и лечением цистита занимается именно этот врач,
Для обследования необходимо сдать анализ мочи — общий анализ, на бактериальный посев по Нечипоренко, провести УЗИ мочевого пузыря и цитоскопическое исследование.
Кроме того, следует обязательно посетить гинеколога, так как зачастую цистит может быть вызван не только банальными бактериями, но и сочетаться с инфекциями передающимися половым путем, поэтому осмотр гинеколога и сдача мазка на исследование микрофлоры влагалища также необходимы.
При цистите у женщин лечение включает и антибиотики, и уросептики, иногда врачом может быть назначены инстилляции мочевого пузыря, а также физиотерапия.
Причины возникновения цистита у женщин.
Чаще всего причиной цистита у женщин является инфекционные агенты, поскольку близкое нахождение влагалища, заднего прохода, короткий и достаточно широкий мочеиспускательный канал располагают к проникновению различных патогенных микроорганизмов в мочевой пузырь по восходящим путям. Однако, существуют и другие способы проникновения бактерий в мочевыделительную систему.
Причины частого мочеиспускания у женщин восходящий путь — уретральный, то есть из уретры нисходящий путь — наоборот, из верхних мочевых путей лимфогенный — из других органов малого таза гематогенный — редкий способ проникновения инфекции из отдаленных органов. Когда у женщины появляются симптомы цистита, не стоит заниматься самолечением, поскольку причин возникновения цистита, возбудителей большое количество, а для правильного успешного лечения следует сначала определиться с ними, уточнить их чувствительность к противомикробным препаратам и только затем по назначению врача проводить комплексное лечение.
Цистит у женщин, очень редко бывает изолированным процессом, когда нарушение гигиены, запоры, простуда, злоупотребление острыми продуктами или алкоголем, использование трусиков — стрингов, смена партнера, редкое опорожнение мочевого пузыря и пр. вызывают размножение банальных патогенных бактерий. В 80% это кишечная палочка, в 15% стафилококк, 5% прочие бактерии, такие как синегнойная палочка, клебсиелла, протей. Чаще всего цистит возникает на фоне воспалительных процессов во влагалище или при заболеваниях женских половых органов, таких как бактериальный вагиноз, молочница, заболевания передающиеся половым путем (гонорея, микоплазмоз, хламидиоз, уреаплазмоз), иногда цистит сопровождает туберкулез женских половых органов. Многие скрытые инфекции и туберкулез долгое время протекают бессимптомно, незаметно, женщина только периодически испытывает некоторый дискомфорт, субфебрильную температуру, слабость, не посещает врача, и не обращается в диагностические центры по исследованию причины легких недомоганий. К дополнительным провокационным факторам развития цистита можно отнести пиелонефрит, камни в мочевом пузыре, застои мочи при дивертикулах. Очень часто возникает цистит у беременных женщин, это объясняется изменением микрофлоры и влагалища, и урологического тракта, под действием эндокринной и гемодинамической перестройкой в организме у беременной женщины. Если у женщины сахарный диабет, частые проявления аллергических реакций, она подвергается постоянному токсическому воздействию или проводит лечение онкологических заболеваний с применением лучевой терапией — это также являются факторами риска по развитию цистита. Иногда после проведения хирургических манипуляций, операций, эндоскопического обследования происходит травмирование слизистой, что способствует развитию цистита в женщин. Симптомы цистита также возникают в период менопаузы, поскольку при климаксе атрофические изменения в организме и недостаток эстрогенов отражаются и на урогенитальном тракте. Кроме острого цистита, очень много женщин страдают хроническим воспалительным процессом на фоне либо вялотекущих инфекции, перечисленных выше, либо хронический цистит у женщин ассоциируется с опущением матки, влагалища. Симптомы цистита у женщин После провокационных факторов, таких как травмирование, простуда, после незащищенного полового акта, инфекционного заболевания и пр. может возникать острый цистит у женщин, который начинается всегда очень резко, внезапно: Дизурия — учащенное мочеиспускание, рези в мочевом пузыре, жжение и болевые ощущения в уретре, постоянное желание опорожнить мочевой пузырь. Перед мочеиспусканием обычно женщине приходится прикладывать усилия, тужиться. Частота позывов настолько высока, что женщине приходится посещать туалет каждые 15 минут, иногда происходит непроизвольное недержание мочи. Никтурия — преобладание ночного желания опорожнять мочевой пузырь. Боль обычно сопровождает начало и конец процесса мочеиспускания. Вне процесса опорожнения боль локализуется только в лобковой части и промежности. Интенсивность болей может быть различной, от небольшого дискомфорта до нестерпимых, сильных резей. Почти всегда при цистите у женщин моча мутная, гнойная. При остром цистите может повышаться температура до 38С, соответственно возникает слабость, ухудшение общего самочувствия. Очень часто после первого острого процесса случаются рецидивы заболевания, если через месяц после лечения снова развивается острый цистит, следовательно, это указывает на сохранение инфекции. При хроническом цистите у женщины симптомы и лечение заболевания идентичны, возможно только, что боли и частота позывов к мочеиспусканию выражены не так резко. Во время обострения хронического процесса возможна клиническая картина острого цистита, а в период ремиссии ни лабораторные, ни симптоматические данные не указывают на воспалительный процесс. Лечение цистита у женщин Для лечения и острого, и хронического цистита у женщин следует обращаться за консультацией одновременно и к гинекологу, и к урологу. Обычно при остром цистите при адекватной терапии излечение наступает буквально через неделю. Если подтверждается инфекционная природа возникновения цистита у женщины, лечение в обязательном порядке направлено на уничтожение патогенных микроорганизмов противомикробными средствами, антибиотиками, к которым чувствительны возбудители: В последнее время широко используются для лечения цистита у женщин фторхинолоны, такие как ципрофлоксацин (Цифран, Ципролет А), норфлоксацин (Нолицин, Нормакс), фосфомицин (Монурал), нитрофураны (Фурадонин). Эти препараты для лечения цистита у женщин обладают побочными действиями и имеют ряд противопоказаний, поэтому их применение возможно только по назначению врача. Если по анализам обнаруживается специфическая микрофлора, то лечение включает возможные противовирусные средства, противогрибковые или противомикробные. При сильных болях назначают спазмолитики — Но-Шпа, Папаверин или нестероидные противовоспалительные препараты — Диклофенак, Нимесил. Если нет аллергических реакций на лекарственные травы, то можно использовать различные варианты фиточая — лист брусники, полевой хвощ, толокнянку. Лучше всего использовать травы не пакетированной фасовки, а виде сбора, порошка — заваривать и настаивать их как любой обычный отвар из лекарственных трав. Монурал — антибиотик широкого спектра действия, уроантисептик, который является эффективным средством при цистите, достаточно единовременного приема этого препарата. Существует также масса готовых таблетированных лекарственных средств растительного происхождения, которые используются как вспомогательные при затихании острого воспалительного процесса, их следует употреблять длительное время, для более стойкого эффекта — Цистон, Канефрон, Фитолизин. Также многим помогает клюква, клюквенный морс при цистите или таблетированная форма препарата, содержащего экстракт клюквы — Монурель. При лечении цистита женщинам следует увеличить суточное количество выпиваемой жидкости, для скорейшего выведения токсинов из организма, также стоит придерживаться молочно-растительной диеты. Профилактика цистита — полезные советы для женщин Дефлорационный цистит и транзитоорная инфекция мочевыводящих путей, ассоциированная с сексуальной жизнью возникает при частой смене партнеров, если мужчина не соблюдает гигиену и не используются презервативы при половом акте. Соблюдение личной гигиены — залог отсутствия рецидивов бактериального цистита. Используйте для интимной гигиены средства с нейтральным кислотно-щелочным балансом. Контролируйте наполненность и своевременное опорожнение мочевого пузыря, не допускайте длительного застоя мочи. Переохлаждение, особенно мокрые ноги в холодную погоду, провоцируют обострение. Выпивайте ежедневно не менее 2 литров воды, свежевыжатых соков или клюквенного морса. Не носите трусики стриги, если у вас хронический цистит, при ношении такого белья кишечная палочка попадает у уретру очень легко. А также не стоит носить слишком обтягивающую одежду, джинсы, они нарушают нормальное кровообращение в тазовой области. Запоры также провоцируют рецидивы цистита, старайтесь включать в свой ежедневный рацион курагу, чернослив, свежую капусту и прочие фрукты и овощи.
Источник
Вагинит – воспаление влагалища
С ним сталкиваются до 50% женщин, особенно в молодом возрасте. Вагинит (или как он еще называется кольпит) – это воспалительный процесс слизистой оболочки влагалища, вызванный разными причинами.
Виды вагинита
Воспаление влагалища – это общее определение для группы острых и хронических патологий. В зависимости от причины и типа возбудителя различают вагинит:
- неинфекционный – вызван не бактериальными причинами;
- инфекционный – бактериальный, грибковый (кандидоз или молочница), трихомонадный.
Неинфекционные вагиниты появляются из-за возрастных и гормональных изменений, микротравмам влагалища, агрессивных средств гигиены, аллергии, тесной и синтетической одежды. Появиться заболевание может и у девочки, из-за снижения местного иммунитета, эндокринных нарушений. Инфекционные вагиниты – распространены больше, они возникают от попадания на слизистую или патологического роста грибов и микроорганизмов.
Стоит отличать острый (появившийся недавно) и хронический (рецидивирующий) виды вагинита. Последний встречается на фоне инфекционных поражений, не вылеченных до конца. Обострения происходят в периоды ослабления иммунной системы, а вылечить такую форму сложнее.
Причины и симптомы вагинита
Факторы, которые увеличивают риск появления симптомов вагинита:
- ЗППП – хламидиоз, гонорея, кандидоз;
- гормональные сбои, нарушения обмена веществ, прием антибиотиков, снижение иммунитета – приводят к уменьшению «полезных» микроорганизмов, которые оказывают антибактериальное действие;
- травмы слизистой при спринцевании, активной половой жизни, медицинских манипуляциях;
- несоблюдение личной гигиены;
- аллергия на компоненты в косметических средствах для интимного ухода, латекс.
Основные жалобы, которые можно считать признаками вагинита:
- выделения, от белесых до бело-зеленых, которые могут иметь специфический неприятный запах;
- зуд и дискомфорт в области гениталий, усиливающиеся при мочеиспускании или половом акте.
Как выявить и чем лечить вагинит
Диагноз можно поставить на основании консультации, гинекологического осмотра и обследования. Врач увидит воспаленную, покрасневшую слизистую влагалища, налет выделений на стенках. Для уточнения диагноза потребуется:
- исследование микрофлоры мазка;
- бактериологический посев выделений – определяет вид возбудителя инфекции и чувствительность к группам антибиотиков;
- УЗИ – назначается при хроническом вагините, чтобы определить область распространения воспалительного процесса.
По результатам анализов врач назначит курс лечения вагинита. Применяются:
- антибактериальные, противогрибковые, противовоспалительные средства в форме мазей, таблеток, свечей, антибиотики;
- мази с анестетиками для уменьшения неприятных симптомов;
- препараты для восстановления микрофлоры влагалища, иммуномодуляторы.
Дополнительно рекомендован перерыв в половой жизни и диета: исключение сладких блюд, алкоголя. При инфекционной природе болезни потребуется курс антибактериального лечения вагинита и половому партнеру, который мог и стать носителем инфекции. После окончания лечения проводятся повторные анализы для исключения рецидивов.
Воспаление успешно лечится. Для выздоровления важно, заметив первые признаки вагинита, обратиться к врачу и не заниматься самолечением.
Урогенитальный синдром
Сухость во влагалище, боль при интимном контакте, зуд в области половых органов – все эти жалобы появляются у женщин во время климакса, негативно действуют на их психику, приводят к депрессии. Их причина в возрастном дефиците женских половых гормонов – эстрогенов.
Первой от дефицита эстрогенов страдает слизистая влагалища. Именно по этой причине после наступления климакса сначала появляются жалобы на сухость и жжение во влагалище, сильный зуд в области половых органов при трении нижним бельем. Эти проявления являются последствием вульвовагинальной атрофии.
Отсутствие увлажненности, смазки и снижение эластичности тканей влагалища вызывает боль при интимных контактах, тканей вульвы — боль в области наружных половых органов и, как следствие, сексуальную дисфункцию, включая потерю оргазма.
Если при этих жалобах не обратиться к гинекологу и не начать лечения, то вскоре ситуация усугубляется, дефицит эстрогенов на слизистой прогрессирует и приводит уже к появлению урогенитальных расстройств:
недержанию мочи разных типов,
гиперактивному мочевому пузырю,
частым рецидивам циститов.
Симптомы вагинальной атрофии и урогенитальных расстройств в настоящее время объединяют под одним термином — урогенитальный синдром.
При отсутствии лечения проявления прогрессируют и обычно женщины думают, что климакс проявляется в основном приливами, из-за чего часто нарушается сон. Но гораздо чаще, после наступления менопаузы, женщины не спят из-за того, что вынуждены ночью просыпаться и вставать, чтобы помочиться. Этот симптом называется – ноктурия. Он вызван снижением эластичности мочевого пузыря из-за дефицита эстрогенов и, как следствие, уменьшением ёмкости мочевого пузыря. По этой же причине и днём женщина вынуждена мочиться часто (более 8 раз за сутки) и небольшими порциями.
Атрофический вагинит
Постменопаузный атрофический вагинит выявляется почти у 75% женщин спустя 5-10 лет после прекращения менструаций.
Состояние и функционирование многослойного плоского эпителия во влагалище зависит от эстрогенов. Когда женщина вступает в период менопаузы, в ее яичниках начинает вырабатываться все меньше эстрогенов, затем процесс выработки полностью останавливается. Это приводит к тому, что эпителий влагалища становится тонким, сухим (атрофируется), теряет эластичность и способность противостоять различным воспалениям.
У здоровой женщины репродуктивного возраста во влагалище поддерживается кислая среда, которая является препятствием для проникновения условно-патогенных и патогенных микроорганизмов.
Снижение выработки женских половых гормонов в яичниках приводит к тому, что из флоры влагалища начинают исчезать лактобактерии, производящие молочную кислоту, благодаря которой патогенные микроорганизмы не могут размножаться. Влагалищная среда становится щелочной, что приводит к снижению ее защитных свойств и появлению различных инфекций.
Наиболее частыми симптомами атрофического вагинита являются:
сухость влагалища (урогенитальная атрофия);
зуд и жжение во влагалище;
мажущие кровянистые выделения из половых путей;
опущение стенок влагалища;
кольпит (воспаление слизистой оболочки влагалища, вызванное различными инфекциями);
болезненные ощущения во влагалище при сексуальных контактах.
Снижение работы яичников также отражается на качестве интимной жизни женщины. Из-за эстрогенного дефицита снижается либидо, возникают сухость во влагалище и боль при половом акте.
Также растяжение тазовых связок и ослабление тонуса мышц связок приводит к опущению органов, частым позывам к мочеиспусканию и недержанию мочи.
Диагностика урогенитальной атрофии достаточно простая и включает несколько обследований, таких как:
расширенная кольпоскопия помогает увидеть толщину слизистой влагалища, имеется ли кровоточивость, состояние субэпителиальной сосудистой сети;
лабораторные исследования (мазок на флору и бакпосев).
Расстройство уродинамики
Из всех урогенитальных расстройств недержание мочи – одно из самых неприятных как в физическом, так и в психологическом смысле. Это отклонение негативно отражается на всех сферах жизнедеятельности, приводит к стрессу, ограничению подвижности, социальной изолированности. Частый спутник неудержания мочи — инфекции мочевыводящих путей.
Женщины с урогенитальными расстройствами чаще всего обращаются к урологу. Однако урогенитальный синдром, вызванный, в первую очередь, снижением выработки эстрогенов, должен лечить совсем другой специалист — гинеколог, тогда лечение достигнет нужного эффекта!
Различают стрессовое, ургентное и смешанное недержание мочи.
Стрессовое недержание мочи происходит при физической нагрузке (смех, кашель, изменение положения тела, поднятие тяжести), при резком повышении внутрибрюшного давления.
Ургентным недержанием мочи называется состояние, при котором женщина испытывает частые внезапные позывы к мочеиспусканию.
При смешанном недержании происходит непроизвольная утечка мочи как в результате внезапного позыва на мочеиспускание, так и после кашля, чихания или какого-то физического движения.
Существуют также ночной энурез (мочеиспускание во время сна) и постоянное недержание мочи (когда подтекание мочи происходит все время).
При гиперактивности мочевого пузыря отмечается учащенное мочеиспускание (свыше 8 раз в сутки, в том числе пробуждение в ночной период), непреднамеренная потеря мочи сразу после ургентного позыва к мочеиспусканию.
Нарушения мочеиспускания в той или иной мере знакомо многим женщинам зрелого возраста. Очень важно не оставаться один на один с проблемой, а обратиться к специалисту, который поможет найти максимально комфортное решение в данной ситуации
Лечение урогенитальных расстройств
Лечение урогенитальных расстройств, связанных с возрастным дефицитом эстрогенов, и улучшение качества жизни невозможно без применения заместительной гормональной терапии. Эстрогены оказывают положительное влияние на все структуры урогенитального тракта в связи с наличием в последних эстрогеновых рецепторов у 60-70% женщин вне зависимости от причин нарушений мочеиспускания (у многорожавших женщин, при врожденной слабости мышечных структур мочевыводящих путей, в связи с хирургическими вмешательствами).
Назначение эстрогенов способствует восстановлению влагалища, препятствует развитию рецидивирующей вагинальной и мочевой инфекции и играет важную роль в лечении недержания мочи, особенно стрессорного и связанного с нестабильностью мышц мочевого пузыря.
Перечисленные факторы способствуют не только удерживанию в уретре оптимального давления, но и препятствуют восходящей урологической инфекции в результате возникновения зоны повышенного давления в средней части уретры, которая действует как механический барьер, и секреции иммуноглобулинов парауретральными железами и слизи эпителием уретры.
В результате часть уретры остается стерильной до тех пор, пока давление в уретре превышает давление в мочевом пузыре и в ее просвете находится достаточное количество слизи. Эти механизмы являются защитным экологическим барьером.
Биологический эффект эстрогенов при урогенитальных расстройствах, вне зависимости от способа применения, включает в себя:
увеличение количества лактобацилл, гликогена и снижение рН влагалищного содержимого;
улучшение кровоснабжения стенки влагалища и улучшение увлажненности;
улучшение кровоснабжения всех слоев уретры, восстановление ее мышечного тонуса, пролиферацию уретрального эпителия и увеличение количества уретральной слизи;
повышение давления в средней части уретры до величин, превышающих давление в мочевом пузыре, что препятствует развитию стрессорного недержания мочи;
улучшение трофики и сократительной активности мышц мочевого пузыря;
улучшение кровообращения, трофики и сократительной активности мышц и коллагеновых волокон тазового дна;
стимулирование секреции иммуноглобулинов парауретральными железами, что вместе с увеличением количества уретральной слизи создает биологический барьер, препятствующий развитию восходящей мочевой инфекции.
Выбор вида заместительной гормональной терапии, также как и лекарственной формы эстрогенов при их изолированном или комбинированном с прогестагенами применении диктуется индивидуальными особенностями и характером постменопаузальных системных изменений у женщины.
В женском организме усиления влияния нервной системы на функционирование сфинктера мочевого пузыря зависит от циклических изменений в яичниках, которые происходят как на протяжении всей жизни, так и в течение одного менструального цикла. Дефицит эстрогенов – установленная многочисленными исследованиями причина развития возрастных атрофических процессов в урогенитальном тракте.
У женщин с недержанием мочи в климактерическом периоде назначение эстрогенов сопровождается достоверным увеличением внутриуретрального давления. Механизмы действия эстрогенов на структуры мочевого тракта проявляются следующим образом:
Под влиянием эстрогенов улучшается кровоснабжение всех слоев уретры, восстанавливаются ее мышечный тонус и качество коллагеновых структур, происходит пролиферация уротелия, увеличивается количество слизи. Следствием этого воздействия становится увеличение внутриуретрального давления и уменьшение симптомов истинного недержания мочи при напряжении.
Эстрогены улучшают состояние коллагеновых структур, входящих в состав связочного аппарата малого таза, что также способствует удержанию мочи и препятствует опущению стенок влагалища и развитию цистоцеле. Эстрогены стимулируют секрецию иммуноглобулинов), что становится одним из факторов локального иммунитета, препятствующих развитию восходящей урологической инфекции.
Заместительная гормонотерапия направленная на подавление механизма развития болезненного процесса для женщин в климактерическом периоде, наиболее эффективна для лечения симптомов — поллакиурии, ноктурии, ощущения жжения и дискомфорта в области уретры.
Вагинит
Что такое вагинит
Вагинит — это воспаление слизистой оболочки влагалища, чаще всего связанное с наличием патогенной инфекции либо возникающее по причине нарушения соотношения нормальной микрофлоры.
Заболевание также известно как
- Вульвовагинит;
- кольпит;
- вагиноз.
На английском заболевание называется vaginitis.
Причины
У здоровых женщин репродуктивного возраста pH влагалищной среды кислая, а микробиота влагалища представлена лактобактериями. Плохое соблюдение личной гигиены, сдвиг pH влагалища в щелочную сторону нарушает микробиоценоз влагалища, лактобактерии заменяются другими микроорганизмами. Более 90 % случаев вагинита объединяют в три группы:
- бактериальные вагинозы;
- вульвовагинальные кандидозы;
- трихомонадные вагиниты.
Бактериальные вагинозы могут быть неспецифическими и специфическими. Неспецифические вызываются условно-патогенными микроорганизмами (кишечной палочкой, стрептококками, стафилококками и др.). Они в норме обнаруживаются в организме, но не вызывают заболевания. При наличии факторов риска естественная защита влагалища нарушается, развиваются вагиниты. Причиной кандидозного вагинита являются грибы рода Candida, как правило, C. albicans.
Специфические вагиниты обусловлены инфекционными заболеваниями, передаваемыми половым путем (хламидиоз, микоплазмоз), в т.ч. трихомонадный вагинит — результат генитальной инфекции трихомониаза.
Кто в группе риска
- Женщины, ведущие половую жизнь;
- женщины с измененным гормональным фоном (беременные, принимающие оральные контрацептивы, в период менопаузы);
- женщины, принимающие антибактериальные, стероидные препараты;
- женщины, страдающие эндокринными заболеваниями (сахарный диабет, ожирение, патология щитовидной железы);
- пациентки, особенно детского возраста, плохо соблюдающие правила личной гигиены.
Как часто встречается
Чаще всего встречается у взрослых женщин, реже у девочек предпубертатного периода. Около половины случаев вагинита составляет батериальный вагиноз, 20-25 % — кандидозный вагиноз и 15-20 % — трихомонадный вагинит.
Симптомы
При различных формах вагинита симптомы варьируются, многие совпадают.
Бактериальный вагиноз:
- серые, жидкие выделения с “рыбьим” запахом;
- зуд и раздражение влагалища.
Кандидозный вагиноз:
- густые белые выделения;
- зуд влагалища, жжение, раздражение вульвы;
- дискомфорт при половом акте.
Трихомонадный вагинит:
- обильные, зловонные, желто-зеленые выделения;
- нарушения мочеиспускания;
- дискомфорт при половом контакте.
Воспалительный вагинит — как правило, у женщин в постменопаузе:
- гнойные выделения;
- сухость и истончение слизистой влагалища;
- дискомфорт при половом акте;
- нарушение мочеиспускания.
Диагностика заболевания
Опрос и осмотр
Оценивается общее состояние пациента. Врач осматривает влагалище с помощью специальных гинекологических зеркал. Оценивают цвет, консистенцию, рельеф слизистой оболочки влагалища, характер выделений.
Лабораторное обследование
- Микроскопический метод — обнаружение в мазках “ключевых” клеток — клеток плоского влагалищного эпителия, покрытого большим количеством бактерий. Могут обнаруживаться незрелые эпителиальные клетки, лейкоциты. При окрашивании мазка на флору можно идентифицировать возбудителя вагиноза.
- pH-метрия влагалищного содержимого — при бактериальном вагинозе pH более чем 4,5.
- Аминный тест — капля выделений смешивается с каплей 10-процентного раствора гидроксида калия (KOH). Положительный тест на запах аммиака свидетельствует о бактериальном вагинозе.
- Посев на дрожжеподобные грибы — микробиологическое исследование, позволяющее выявить в биоматериале дрожжеподобные грибы рода Candida.
- Пап-тест (мазок по Папаниколау) — цитологическое исследование, позволяющее определить предраковые или раковые клетки. Тест необходимо проводить всем женщинам, живущим половой жизнью, особенно с клинической картиной вагинита.
Функциональная, лучевая и инструментальная диагностика
Для диагностики вагинита дополнительные методы исследования не требуются.
Лечение
Цели лечения
Заключаются в полном устранении возбудителя заболевания, восстановлении нарушенных функций и предотвращения развития осложнений.
Образ жизни и вспомогательные средства
- Воздержание от половой жизни на время диагностики вагинита;
- воздержание от незащищенного полового акта во время лечения вагинита;
- сокращение в рационе простых углеводов, рафинированных продуктов, алкоголя — это способствует уменьшению частоты развития инфекций;
- включение ацидофильных бактерий в рацион способствует восстановлению нормального биоценоза влагалища.
Лекарства
- Противогрибковые препараты назначаются при вагинальном кандидозе в форме капсул для приема внутрь и вагинальных свечей.
- Антибактериальные препараты назначаются после определения антибактериальной чувствительности микроорганизма. Применяются антибиотики из групп линкозамидов, цефалоспоринов, макролидов, тетрациклинов в пероральной и интравагинальной формах.
- Препараты эстрогена — причиной атрофического вагинита служит дефицит эстрогена в менопаузе. Гормональная заместительная терапия направлена на восстановление уровня эстрогена.
- Вагинальные свечи с йодом — йод является местным антисептиком, который разрешен в первом триместре беременности для лечения вагинита.
Процедуры
Дополнительные процедуры не требуются.
Хирургические операции
Для лечения вагинита хирургические операции не требуются.
Восстановление и улучшение качества жизни
При соблюдении назначений происходит полное излечение без остаточных явлений. Качество жизни при этом не страдает.
Возможные осложнения
- Восходящая инфекция — нелеченый вульвовагинит приводит к распространению инфекции на другие органы малого таза с развитием воспалительных заболеваний — цервицита (воспаление шейки матки), сальпингита (воспаление маточных труб), оофорита (воспаления яичников) и др.
- Хронический вагинит — при нелеченом вагините либо недобросовестном приеме назначенных препаратов острая инфекция трансформируется в хроническую. После стихания острой инфекции при снижении иммунитета в сочетании с факторами риска инфекция обостряется вновь.
- Болезнь Рейтера — заболевание, характеризующееся сочетанием цервицита, сальпингита, конъюнктивитом и артритом.
- Осложнения во время беременности: угроза прерывания беременности, внутриутробное инфицирование плода.
Профилактика
- Следует избегать ванн, джакузи.
- Отдавать предпочтение средствам личной гигиены без раздражителей и ароматических отдушек.
- Не использовать жесткие мыла с дезодорирующими или антибактериальными свойствами.
- После туалета очищение промежности следует проводить в направлении спереди назад. Это позволит избежать распространения фекальных бактерий во влагалище.
- Половые контакты с использованием латексных барьерных методов контрацепции (мужские и женские презервативы) — это предотвращает передачу половых инфекций.
- Необходимо отдавать предпочтение нижнему белью с хлопковой ластовицей. Она впитывает избыточную влагу, которая является питательной средой для грибов.
Прогноз
Прогноз благоприятный: большинство инфекций излечивается. Тем не менее хроническая вагинальная инфекция ведет к повреждению и формированию спаек и рубцов. Это может явиться причиной сексуальной дисфункции. Хроническая инфекция может способствовать передаче различных ЗППП, в том числе ВИЧ. Во время беременности трихомонадная инфекция и бактериальный вагиноз ассоциированы с повышенным риском неблагоприятных исходов беременности, включая преждевременные роды, разрыв плодных оболочек, низкий вес при рождении и послеродовый эндометрит.