Методы и средства для лечения дерматита у взрослых
Контактный дерматит? Решение есть, и оно оригинально!
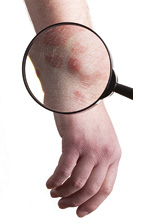 В современном мире бывает очень сложно, а порой даже невозможно оградить себя и своих близких от всех потенциальных опасностей. С каждым днем человечество отдаляется от природы — практически повсюду нас окружают вещества, вследствие воздействия которых в организме могут возникнуть различные патологические состояния. Так, сегодня широко распространен дерматит — заболевание, развивающиеся в виде воспалительной реакции в ответ на воздействие разнообразных раздражителей. Симптомы, проявляющиеся при дерматите, приводят к снижению качества жизни пациентов, а также их социальной дезадаптации.
В современном мире бывает очень сложно, а порой даже невозможно оградить себя и своих близких от всех потенциальных опасностей. С каждым днем человечество отдаляется от природы — практически повсюду нас окружают вещества, вследствие воздействия которых в организме могут возникнуть различные патологические состояния. Так, сегодня широко распространен дерматит — заболевание, развивающиеся в виде воспалительной реакции в ответ на воздействие разнообразных раздражителей. Симптомы, проявляющиеся при дерматите, приводят к снижению качества жизни пациентов, а также их социальной дезадаптации.
В общей структуре дерматологической патологии особое место занимает контактный дерматит, который может развиваться вследствие воздействия многочисленных факторов окружающей среды: при воздействии на кожу кислот или щелочей, физических факторов (трение, давление, высокая или низкая температура окружающей среды и т.д.).
При развитии аллергического контактного дерматита (одного из наиболее распространенных заболеваний в дерматологической практике) происходит предварительная сенсибилизация — приобретение организмом повышенной чувствительности к чужеродному агенту (антигену).
Термин «сенсибилизация» означает, что иммунная система вступила в контакт с антигеном, «запомнила» его особенности и готова продуцировать антитела в ответ на его воздействие, в частности — иммуноглобулины Е. Потому при повторном контакте этот антиген будет немедленно распознан и атакован.
Среди типичных симптомов, характерных для этих состояний, следует отметить покраснение кожи, отечность, мокнутие, появление пузырей в месте воспаления, что в большинстве случаев сопровождается интенсивным кожным зудом (O’Neill J.L., 2011). В некоторых случаях тяжелое течение заболевания может приводить к ограничению жизнедеятельности, временной утрате трудоспособности и общему снижению качества жизни.
Отдельного внимания в контексте развития кожных заболеваний заслуживает влияние на состояние пациента такого неприятного симптома, как зуд. Люди, сталкивающиеся с данной проблемой, знают не понаслышке, что вести привычный образ жизни становится крайне сложно. Это подтверждают и результаты исследований: зуд является одним из факторов, который приводит к наиболее значимому снижению качества жизни больных с кожной патологией (Darsow U. et al., 2001; O’Neill J.L., 2011).
Аллергический контактный дерматит — причины и следствия
Интерес специалистов медицины и фармации к проблеме аллергического контактного дерматита объясняется социальными и медицинскими аспектами. В частности, распространенность данной патологии составляет 2–2,5% в общей популяции Земли (Землякова С.С., 2012).
В последние годы заболеваемость аллергическим контактным дерматитом и ассоциированных с ним осложнений возросла. Это обусловлено, среди прочего, частым использованием химических веществ в разных сферах жизнедеятельности.
По данным эпидемиологических исследований, распространенность аллергического контактного дерматита снижается после 40 лет. И, если раньше данное заболевание редко отмечалось у детей и подростков, то сейчас вследствие развития сфер деятельности, связанных с химической промышленностью, такие случаи регистрируют чаще (Землякова С.С., 2010; Шишалова Т.Н., 2012). Таким образом, данная патология чаще возникает у наиболее социально активной части населения.
Помимо общего роста заболеваемости, в повышении распространенности аллергического контактного дерматита важную роль играют сезонные факторы.
Так, в весенне-летний период, характеризующийся активным цветением растений, повышается частота возникновения аллергических реакций, в частности аллергического контактного дерматита. При этом распространенность аллергической патологии в мире продолжает неуклонно расти, увеличиваясь каждое десятилетие в 5–10 раз (Яковлева Е.В., 2005).
Среди причин, приводящих к развитию аллергического контактного дерматита, особое место занимают контакты с нержавеющими металлическими сплавами, из которых изготавливаются бытовые изделия. Среди них предметы кухонной утвари, украшения, часы, ключи, производимые с применением таких металлов, как никель, кобальт и хром (Степанова Е.В., 2009).
Лечение, лечение и еще раз лечение
 Провизору, к которому пациент обратился за советом, отведена очень важная роль в том, чтобы помочь справиться с симптомами аллергии. На отечественном фармацевтическом рынке представлены различные препараты, для лечения кожной патологии, и порой непросто принять решение о медикаментозной терапии.
Провизору, к которому пациент обратился за советом, отведена очень важная роль в том, чтобы помочь справиться с симптомами аллергии. На отечественном фармацевтическом рынке представлены различные препараты, для лечения кожной патологии, и порой непросто принять решение о медикаментозной терапии.
К тому же, многие препараты, применяемые для лечения аллергического контактного дерматита, являются рецептурными. К решению данного вопроса, провизору важно подходить с максимальной серьезностью, ведь от выбора лекарственного средства зависит не только устранение симптомов заболевания, но и такой важный аспект жизни, как психологический и социальный комфорт пациента.
Поскольку патогенез аллергического контактного дерматита ассоциирован с взаимодействием с определенными веществами, главным способом борьбы с заболеванием является избежание контакта с ними. Однако по причине того, что зачастую среднестатистическому человеку это бывает практически не под силу, требуется применения препарата, который устранит симптомы заболевания.
Нельзя также забывать, что проявления аллергического контактного дерматита могут дополнять клиническую картину других кожных заболеваний, таких как псориаз или экзема.
При выборе лекарственного средства необходимо учитывать ряд факторов, среди которых характер патологического процесса, площадь поражения кожи, биодоступность препарата, риск развития побочных эффектов и т.д.
СМЕНА ПАРАДИГМЫ ИЛИ ПОЧЕМУ ГЛЮКОКОРТИКОСТЕРОИДЫ
В течение последних 50 лет подходы к лечению дерматологических заболеваний претерпели существенные изменения, и в настоящее время их терапию сложно представить без применения наружных лекарственных средств, в состав которых входят глюкокортикостероиды.
Глюкокортикостероиды действуют на 3 звена воспалительной реакции: экссудацию, пролиферацию и вторичную альтерацию, а их терапевтический эффект проявляется уменьшением отека, эритемы, выраженности зуда, жжения, а также снижением местной температуры тканей (Мурзина Э.А., 2009). Таким образом, наличие в арсенале дерматологов глюкокортикостероидов коренным образом изменило возможности местной терапии многочисленных кожных заболеваний (Шупенько Н.М., 2004).
Особое внимание в контексте лечения данной группы заболеваний следует уделить такому важному аспекту, как продолжительность лечения. Ведь поскольку установить причину патологии часто бывает практически не под силу, может потребоваться длительный курс терапии. Это, в свою очередь, может привести к увеличению частоты развития тех или иных побочных реакций. Поэтому предпочтение стоит отдать препарату, который не вызывает развития тяжелых побочных реакций.
В лечении обостренных хронических воспалительных заболеваний кожи, когда важно купировать выраженное островоспалительное явление, часто применяют наружные глюкокортикостероиды III поколения. Данная группа препаратов была разработана с целью повышения эффективности лечения.
Среди глюкокортикостероидов III поколения особого внимания заслуживает ЦЕЛЕСТОДЕРМ – В ® (бетаметазон) от компании «MSD».
Лекарственные средства на основе бетаметазона сегодня широко применяются для устранения симптомов контактного дерматита и являются «золотым стандартом» за счет своей высокой противозудной и противовоспалительной активности (Мурзина Э.А., 2009). ЦЕЛЕСТОДЕРМ-В ® — оригинальный препарат, который применяют при лечении различных воспалительных заболеваний кожи как аллергического, так и неаллергического генеза. Согласно Европейской классификации потенциальной активности местных глюкокортикостероидов, данный препарат по своей эффективности относится к группе активных глюкокортикостероидов (Шахтмейстер И.Я., 1999).
Многие глюкокортикостероиды, представленные на фармацевтическом рынке Украины, отпускаются в аптеках только по рецепту. ЦЕЛЕСТОДЕРМ-В ® — лекарственное средство в форме мази или крема 0,1% в тубах 15 г, которое, по данным аналитической системы исследования рынка PharmXplorer/«Фармстандарт» компании «Proxima Research», входит в среднестоимостную ценовую нишу, что также свидетельствует о его привлекательности для потребителя.
ЦЕЛЕСТОДЕРМ-В ® оказывает местное противовоспалительное, противозудное и сосудосуживающее действие, благодаря чему его можно применять для уменьшения выраженности воспалительных проявлений кожных заболеваний, чувствительных к глюкокортикостероидам, таких как экзема (атопическая, монетовидная), дерматит (контактный, себорейный, солнечный, эксфолиативный, радиационный, интертригинозный), нейродермит, стаздерматит и псориаз.
Это лекарственное средство необходимо наносить на пораженную поверхность кожи тонким слоем 1–3 раза в сутки (в зависимости от тяжести заболевания).
В большинстве случаев для достижения желаемого терапевтического эффекта достаточно наносить его 1–2 раза в сутки, а при легком поражении ЦЕЛЕСТОДЕРМ-В ® наносят 1 раз в сутки.
В заключение
ЦЕЛЕСТОДЕРМ-В ® — лекарственное средство, обладающее рядом достоинств: оригинальность, стоимость, а также тройное действие, позволяющее применять препарат как для уменьшения выраженности воспалительных проявлений кожных заболеваний, так и для борьбы с таким усложняющим жизнь симптомом, как зуд. Помимо этого, ЦЕЛЕСТОДЕРМ-В ® является препаратом, который отпускается без рецепта врача.
Подводя итог, можно сказать, что ЦЕЛЕСТОДЕРМ-В ® является лекарственным средством, которому можно доверить решение такой непростой и в определенной степени деликатной проблемы, как контактный дерматит.
- оригинальность
- стоимость
- тройное действие
- отпускается без рецепта
- применяется 1–2 раза в сутки
ЦЕЛЕСТОДЕРМ-В ® — ведь радость полноценной жизни должна быть не роскошью, а нормой.
И когда в следующий раз пациент обратится к провизору с просьбой посоветовать что-то от контактного дерматита, ему определенно будет что предложить.
Cochrane
Вопрос обзора
Насколько эффективны (с точки зрения излечения и улучшения качества жизни) и безопасны методы лечения себорейного дерматита младенцев (СДМ) в период от рождения до 24 месяцев при сравнении их друг с другом, с отсутствием лечения или с плацебо (идентичным внешне, но неактивным средством)?
Актуальность
СДМ – это воспалительное состояние кожи с образованием чешуек, которое может возникнуть вскоре после рождения и обычно длится от нескольких недель до месяцев. При поражении кожи головы его обычно называют «молочной корочкой». Это состояние встречается у детей любой этнической принадлежности и во всех климатических зонах. До 71% детей страдают им в первые три месяца жизни.
В то время как причина образования «молочных корочек» остается неясной, в их возникновении могут играть роль такие факторы, как рост дрожжевых грибков на коже, естественное выделение жиров на коже и присутствие гормонов матери в организме ребенка после рождения. СДМ обычно имеет легкую степень тяжести и не вызывает беспокойства у ребенка. Однако он может волновать родителей.
Лечение детей, страдающих СДМ, включает смягчающие средства с последующим механическим удалением чешуек (во время массирования кожи головы и расчесывания), а также средства, применяемые при себорейном дерматите у взрослых – например, противогрибковые и кортикостероиды. В отличие от себорейного дерматита у взрослых, безопасность и эффективность средств для лечения СДМ остаются неопределенными.
Характеристика исследований
Мы включили 6 небольших исследований с участием 310 младенцев, 297 из которых были включены в анализ. Исследования были короткими (от 10 до 42 дней), а их качество в целом низким. Исследования проводились в разных странах и, где это было указано, в педиатрических клиниках. В трех исследованиях указывалось, что 60% детей составляли мальчики (144 мальчика из 241 младенцев). Возраст большинства детей был меньше 7 месяцев; двое были в возрасте 7 и 12 лет. Тяжесть СДМ варьировала от легкой до умеренной; в одном исследовании у двух участников СДМ был тяжелым.
Оценивали следующие варианты лечения: пероральный биотин (витамин группы В) в сравнении с плацебо; кремы или гели разных торговых марок в сравнении с плацебо (или контрольной группой); стероидный лосьон или мазь в сравнении с кремом из ликохалкона (китайского лакричника) и эозином (красным окрашивающим веществом).
Четыре исследования получали поддержку фармацевтических компаний: в трех исследованиях компания предоставляла исследуемый продукт; в одном исследовании компания принимала участие в статистическом анализе; в одной из компаний работал автор исследования; авторы одного из исследований были консультантами фармацевтической компании.
Доказательства актуальны на 22 мая 2018 года.
Основные результаты
В двух испытаниях пероральный биотин сравнивали с плацебо. В одном исследовании оценивали только длительность присутствия сыпи; в другом сообщали лишь об отсутствии различий между группами. Таким образом, неясно, какое лечение было более эффективным.
В двух испытаниях, в которых продукты для ухода за кожей разных торговых марок сравнивали с плацебо, отмечалось схожее уменьшение тяжести СДМ в группе крема Промисеб (96 %) и группе плацебо (92 %). В одном испытании гель лактамид МЕА с шампунем сравнивали с одним лишь шампунем. В группе геля уменьшение площади поражения и тяжести сыпи было чуть более выраженным (81,4%), чем в группе одного лишь шампуня (70,2%).
При сравнении 1% лосьона гидрокортизона и 0,025 % лосьона ликохалкона в одном исследовании показатели излечения (признак тяжести) также были схожими (95,8% для гидрокортизона и 97,1% для ликохалкона). Уменьшение площади поражения было схожим при сравнении 0,02% мази флуметазона пивалата (9%) и 2% водного раствора эозина (7%).
Лишь в двух испытаниях сообщали о побочных эффектах, среди которых был один случай покраснения кожи при использовании ликохалкона. В исследовании, в котором гель лактамид МЕА с шампунем сравнивали с одним лишь шампунем, о специфических побочных эффектах не сообщали.
Ни в одном из исследований не оценивали улучшение качества жизни.
Качество доказательств
Качество доказательств для всех исходов в этом обзоре было очень низким из-за серьезных недостатков в проведении исследований (риска смещения, систематической ошибки), оценке и сообщении результатов, а также из-за различий между оценивавшимися вариантами лечения и малого числа участников. Таким образом, мы не можем быть уверены в их точности.
Лечение аллергического дерматита у детей в Екатеринбурге
В нашей клинике успешно лечатся разнообразные кожные заболевания. Например, такие, как аллергические дерматиты. Лечением с неизменным успехом занимается наш доктор-дерматолог Наталья Павлова Анатольевна. Записаться на приём в клинике «Магнолия» Вы можете по телефону +7 (343) 257-93-98.
| Услуги | Цены |
|---|---|
| Первичная консультация врача дерматолога | 1200 руб |
| Повторная консультация врача дерматолога | 1000 руб |
| Справка в бассейн | 350 руб |
Аллергический дерматит: описание болезни и рекомендации к лечению
Красные щечки, а на коленях, локтях и лице появились красные шелушащиеся пятна? Скорее всего, у малыша аллергический дерматит. Аллергический дерматит – это распространенная болезнь среди детей, особенно до 2 первых лет жизни. Аллергическая реакция, сопровождаемая покраснением кожи, может развиваться вследствие наследственной предрасположенности. Процесс аллергического дерматита может развиваться на фоне сенной лихорадки, крапивницы, бронхиальной астмы – заболеваний аллергического характера.
Атопический дерматит, его еще называют детская экзема, в каждом случае развивается индивидуально, поэтому способы его лечения тоже разнятся. Реакция возникает на широкий спектр аллергенов, и с течением жизни ребенка может меняться. Этот процесс зависит от дозы аллергена и иммунитета вашего ребенка. АД – это наследственная болезнь. В случае, когда один из родителей в детстве страдал от АД, риск развития этой реакции у ребенка превышает 50%.
Предрасположенность к аллергическим реакциям передается от старшего поколения к младшему, и это не обязательно атопический дерматит. Ребенок может получить «в подарок» от родственников бронхиальную астму или экзему.
Повышение риска развития аллергического дерматита возрастает при проживании в неблагоприятной среде. В качестве «толчка» выступает абсолютно все – это загрязненная вода или почва, воздух, модифицированные продукты или растительная пища, обработанная химикатами.
Часто переносимые инфекционные и вирусные заболевания приводят к сенсибилизации к инфекционным агентам. Лечение болезни препаратами, которые оказывают влияние на иммунитет, может стать причиной развития аллергии.

Выделяют следующие причины развития аллергического дерматита детей:
- пренебрежение правилами питания во время беременности и грудного вскармливания;
- ранний переход на ГВ, наличие в меню продуктов, не содержащих важные для растущего организма иммуноглобулины;
- употребление в больших количествах соли и сахара. Соль и сахар не являются белком, но первая ускоряет процесс всасывания аллергии, а сахар усиливает брожение и нарушает процесс всасывания белка;
- перекармливание. В результате него в организм поступает много белка, который не дает ферментам справляться с усвоением поступающей пищи. Не белок, а его чрезмерное количество становится толчком к развитию дерматита у детей.
Своевременное и правильное лечение АД у детей гарантирует перерастание болезни для 75% малышей.
Симптомы и клиническая картина заболевания
Ярким симптомом дерматита у ребенка становится зуд. Кожные покровы малыша пересыхают из-за низкой влажности воздуха, в результате чего снижаются защитные функции. На коже появляется сыпь, площадь распространения которой зависит от сложности течения болезни:
- Легкое течение заболевания сопровождается незначительной гиперемией и сыпью: очаги шелушения и редкие мокнущие пятна. Ребенок беспокойный, старается почесать места скопления сыпи. Обострения болезни случаются около 2 раз в год, но период ремиссии – 7 месяцев.
- Средняя тяжесть течения заболевания. Множественные очаги сыпи, ярко выраженная гиперемия. Очаги сыпи мокнут, и на этом фоне происходит уплотнение некоторых участков кожи. Зуд становится нестерпимым, а малыш постоянно пытается расчесать кожу. Обострение этой формы болезни может происходить до 4 раз в год, а период между ремиссией сокращаются до 3 месяцев.
- Тяжелая форма протекания заболевания. При тяжелой форме атопического дерматита наблюдается большое количество мокнущих участков с уплотненной кожей. Из-за мокроты участки трескаются, из них сочится жидкость, и образовываются эрозии. Зуд постоянный и настолько сильный, что не дает ребенку ни минуты покоя. При тяжелой форме обострения заболевания происходят около 5 раз в год, а период ремиссии всего 1,5 месяца. В особенно тяжелых случаях периоды ремиссии отсутствуют.
Как проходит лечение аллергического дерматита у детей

Для правильного лечения аллергического дерматита у детей необходимо убедиться, что очаги воспаления и сыпи являются результатом именно аллергии, а не схожих по клинической картине инфекционных или кожных патологий. После точного диагноза обязательно нужно выяснить какое вещество или продукт стал первопричиной развития АД.
Выявленный продукт сразу же исключают из меню ребенка. К группе аллергенного риска относят шоколад, клубнику, мед и орехи, экзотические овощи и фрукты, сыр и рыбу.
До 6 месяцев ребенок питается только грудным молоком или искусственной смесью, но по достижению 6 месяцев младенцу рекомендуется вводить прикорм. Новую пищу ребенку дают аккуратно и минимальными порциями. В течение 1 недели вводится 1 продукт, часто это пюре из яблока или картофеля. Начинайте прикармливать малыша с ½ чайной ложки, постепенно увеличивая количество.
Если организм малыша плохо реагирует на пищу, то ее прекращают вводить в рацион. А спустя 1–2 месяца можно повторить эксперимент с продуктами. Малыш не сразу полюбит новые продукты, поэтому их рекомендуют добавлять в уже знакомые ребенку блюда. Питьевая вода для ребенка отличается от той, которую пьют взрослые. Она должна быть экологически чистой, без газа, красителей и усилителей вкуса.
Лечение аллергического дерматита у детей: поиски аллергена
Случается так, что причиной аллергического дерматита становится использование некачественной бытовой химии, использование детских вещей из синтетических тканей или игрушек низкого качества. Для предотвращения и лечения аллергического дерматита у детей стоит принять такие меры:
- Использование гипоаллергенного порошка и кондиционера для белья, детских моющих средств для посуды. Белье после стирки и посуду после мыть рекомендуется прополоскать в чистой воде, предварительно очищенной от хлора.
- Во время купания ребенка используют чистое детское мыло 2 раза в неделю.
- Ребенок может играться только экологически чистыми игрушками без «химического аромата».
Если родители не смогли выяснить, по какой причине их малыш страдает от дерматита, то следует обратиться к врачу для проведения аллергической пробы. Иногда врач рекомендует сдать на пробу кал, чтобы узнать, не страдает ли ребенок от дисбактериоза.
Пыль, домашние животные и их шерсть, несоблюдение правил гигиены могут стать причиной аллергического дерматита у малыша до 2 лет.
Для снятия нестерпимого зуда врачи выписывают такие препараты:
- Антигистаминные, блокирующие выброс в кровь веществ, которые провоцируют аллергию.
- Глюкокортикостероиды для противовоспалительного и антитоксического воздействия.
Также кератолитические и противовоспалительные препараты в форме болтушки, пасты или мази. Мази являются самыми эффективными средствами для лечения аллергического дерматита у детей, ведь они обладают высоким проникающим свойством, а при попадании на пораженный болезнью участок кожи увлажняют его.
В комплекте с местными средствами необходимо обрабатывать пораженные участки кожи малыша любым из перечисленных антисептиков:
- Зеленка.
- Фукорцин.
- Резорцин.
- Хлоргексидин и другие.
Причины АД у детей до 6 месяцев
Первые проявления дерматита у новорожденных происходят в 2–3 месяца. В этом возрасте малыш еще не ест прикорм и главной причиной аллергического дерматита становится наследственная предрасположенность. Если у мамы или папы ребенка есть аллергия, то возможность ее развития у малыша значительно возрастает.
Также причиной аллергического дерматита у новорожденных может быть несовершенная пищеварительная система, недостаток ферментов, слабый пока иммунитет и повышенная уязвимость стенок кишечника. Ведь защитные функции у таких крошек еще слабы, а пищеварение адаптируется к новой среде.
Чаще всего реакция организма происходит во время перехода с грудного на искусственное кормление, или в период введения раннего прикорма. Педиатры предупреждают родителей о том, что любая, новая пища может стать причиной аллергической реакции. Поэтому стоит вводить продукты аккуратно, своевременно и по рекомендации педиатра.
Выявить аллергический дерматит у малышей до 6 месяцев просто: характерная первая сыпь появляется за ушками и на щечках крохи. А потом она перетекает на разные участки тела и даже волосяную часть. Реакция, как и у старших детей, сопровождается зудом.
Принято считать, что аллергический дерматит – это болезнь детства. Но ведь не все малыши перерастают заболевание, и, переступив 10–15 летний рубеж, уже повзрослевшие дети страдают от нейродермита.
Лечение болезни у детей до полугода
Лечение аллергического дерматита у детей-грудничков предполагают исключение из рациона пищи, которая спровоцировала развитие реакции. Малыша переводят на гипоаллергенный стол до тех пор, пока кожа перестанет зудеть и полностью не очиститься от высыпаний. Очень часто с ростом ребенка аллергия постепенно проходит, но бывает и так, что она сохраняется, перерастая в астму.
Искусственное вскармливание до 1 года – это сильный толчок к развитию аллергического дерматита у детей. При ИВ малыш получает больше пищи, которая не утоляет чувство голода сразу, что приводит к перееданию при грудном кормлении молоко усваивается в процессе сосания груди, в результате чего малыш насыщается равномерно.
При аллергическом дерматите у детей этого возраста назначается следующее медикаментозное лечение:
- Системные глюкокортикоиды.
- Антибиотики, предназначенные для удаления гнойных процессов.
- Препараты, содержащие кальций и группу витаминов (А, В, Е), помогут ускорить выздоровление ребенка.
В госпитализации ребенок, страдающий от аллергического дерматита в легкой форме, не нуждается. Но при отсутствии положительной динамики во время лечения стандартными средствами и выявлении сопутствующих аллергических болезней педиатр может положить малыша в больницу. Такая мера необходима для наблюдения за состоянием ребенка и подбора нужных методик, способствующих скорейшему выздоровлению малыша.
Имеются противопоказания, необходима консультация доктора
Новые подходы и лекарства позволяют контролировать течение атопического дерматита

Атопический дерматит (АтД) — одно из самых распространенных и тяжелых хронических аллергических иммуноопосредованных системных заболеваний, которому подвержены не только дети, но и взрослые. О тяжелом бремени АтД и подходах к лечению рассказала Муза Михайловна Кохан, проф., д.м.н., заведующая научным клиническим отделом дерматологии ГБУ СО « Уральский НИИ дерматовенерологии и иммунопатологии ».

— Муза Михайловна, есть ли сейчас рост заболеваемости атопическим дерматитом в РФ? Если да, то в чем его причина?
— Заболеваемость АтД находится на довольно высоком уровне, особенно среди детей до 14 лет, у подростков она ниже и еще ниже у взрослых. За последние 20 лет мы внедрили в практику новые подходы к лечению, расширились наши знания о патогенезе заболевания. Это способствовало тому, что в настоящее время заболеваемость не возрастает, а те пациенты, которые уже болеют, демонстрируют улучшение в течении своего заболевания, хотя надо отметить, что около 15% пациентов все-таки имеют среднетяжелое и тяжелое течение АтД.
— Насколько российская статистика коррелирует с мировой?
— По официальным данным, заболеваемость в РФ ниже, чем в других зарубежных странах. Возможно, это связано с тем, что у нас люди действительно реже болеют АтД, также не исключены некоторые недостатки статистического учета, так как не все пациенты обращаются в государственные и муниципальные учреждения здравоохранения дерматовенерологического профиля. Если пациент лечится в частных центрах, он просто не попадает в статистику.
— Анамнез и характерная клиника — два кита диагностики АтД. Основная масса пациентов — дети и подростки. Насколько педиатры подготовлены к выявлению заболевания?
— В соответствии с правилами оказания медицинской помощи все врачи, в том числе педиатры, врачи общей практики, а также специалисты (аллергологи, невропатологи, гастроэнтерологи и другие), к которым обращаются пациенты при подозрении на наличие атопического дерматита, обязательно направляют их на консультацию к дерматовенерологу, который подтверждает этот диагноз или снимает его. Врачи первичного звена имеют всю необходимую информацию о симптомах заболевания. Педиатры проявляют особое внимание к пациентам с высыпаниями на коже и зудом: после первичных осмотров и лабораторных исследований, педиатры обязательно направляют их к дерматовенерологам, которые затем консультируют пациентов, ставят на учет и занимаются их терапией. Обратная связь от дерматолога к педиатру или врачу общей практики тоже возможна.
— АтД — проблема не только лишь детского возраста. В чем особенность диагностики и ведения взрослых пациентов?
— У 80% пациентов классическая форма атопического дерматита стартует в детском возрасте, иногда даже в раннем детском возрасте (1–3 года). Тем не менее есть когорта пациентов, у которых при наличии генетической предрасположенности АтД стартует поздно и начинает проявляться в подростковом или даже во взрослом возрасте. Надо сказать, что диагностика АтД чаще всего носит клинический характер. Очень важно, чтобы все пациенты с подозрением на АтД были проконсультированы профильными специалистами дерматовенерологами.
— АтД классически сочетается с бронхиальной астмой, аллергическим ринитом, пищевой аллергией, нередко и вторичное инфицирование — насколько текущие подходы к лечению данных пациентов позволяют управлять заболеванием и состоянием пациента?
— Вопрос сложный. В целом: и в мировой практике, и в повседневной работе российских специалистов — новые подходы и лекарства позволяют контролировать течение атопического дерматита. Что касается сочетания с другой аллергопатологией, это достаточно частое явление. У большинства пациентов с наличием генетической детерминированности этот атопический процесс стартует с АтД в детском возрасте, а позже присоединяются бронхиальная астма, риниты, конъюнктивиты и другие проявления атопического состояния, что называется «атопическим маршем». Не у всех пациентов он развивается, но те, у кого появляется сопутствующая патология, находятся на учете не только у дерматолога, но и у аллерголога и клинического иммунолога. Рационально вести таких пациентов совместно.
Современные подходы позволяют осуществлять профилактику рецидивов гнойных и вирусных осложнений у пациентов с атопическим дерматитом. По клиническим наблюдениям, осложненные формы атопического дерматита за последние 15–20 лет стали фиксироваться реже, потому что мы правильно лечим и учим пациентов рационально и тщательно ухаживать за кожей, соблюдать гипоаллергенный режим, диету. Более того, использование современных медикаментозных препаратов наружного и системного действия тоже вносит свою лепту в то, что сейчас АтД можно контролировать, осуществлять профилактику, справляться с обострениями и осложнениями.
— Одна из серьезных проблем — социальная изолированность. Из-за внешних проявлений АтД около 40% подростков и четверть детей подвергались негативному отношению со стороны общества в связи с болезнью. Насколько этот негативный фон влияет на течение заболевания?
— Безусловно доказанным является отрицательное влияние хронического стресса на течение заболевания, что реализуется в организме человека дисбалансом нейромедиаторов. Однако, кроме негативного отношения окружающих к ребенку или подростку из-за дефектов внешности, крайне неприятным для больного является хронический зуд, нарушение сна, общее ухудшение качества жизни. Для того чтобы помочь пациенту, нужна правильно подобранная патогенетическая терапия как стандартными средствами, так и новыми биологическими препаратами. Помимо эффективного лечения для пациентов, важен гипоаллергенный щадящий режим в быту. Важна психологическая поддержка со стороны семьи, врачей, медицинского персонала, чтобы помочь снять стрессовое состояние, научить пациента жить с этим заболеванием и видеть перспективы излечения.
— Как реализуется на практике междисциплинарный подход?
— Междисциплинарный подход мы декларируем всегда. Если есть необходимость, взаимные консультации должны быть проведены. Более того, пациент сам вправе выбирать, сейчас это разрешено законом. Конечно, все зависит от клинической ситуации, какие поражения преобладают. Если это тяжелая бронхиальная астма, тяжелые риниты, то, конечно, в первую очередь помощь оказывает аллерголог, а дерматолог консультирует по наружной терапии. Если же у пациента присутствуют в основном кожные поражения, то его ведет дерматолог. Если мы подозреваем наличие сопутствующей соматической патологии, то подключаются терапевты, гастроэнтерологи, невропатологи и другие врачи.
— По оценкам некоторых специалистов, выросло и число пациентов с тяжелыми формами заболевания и резистентных к лечению. Что может предложить этим пациентам классическая терапия топическими кортикостероидами или же системными ГКС и иммуносупрессорами и пр.?
— Я бы не сказала, что число пациентов со среднетяжелым и тяжелым АтД резко возросло, тем не менее количество таких пациентов на приеме у врача может достигать 15–20%. Отечественные клинические рекомендации, разработанные экспертной группой Российского общества дерматовенерологов и косметологов, корреспондируются с таковыми, принятыми в странах Европы, США, Японии, и содержат четкие указания по диагностике и терапии АтД, приведены доказательно эффективные методы и алгоритмы.
При тяжелых формах АтД может применяться фототерапия, использование коротких курсов системных кортикостероидов, назначение курсов циклоспорина и других разрешенных препаратов. Однако ограничение применения циклоспорина и системных глюкокортикостероидов связано не только с проблемами в отношении безопасности данной терапии — есть когорта пациентов, которым эта терапия не дает длительного клинического эффекта или вообще действует неэффективно, таких пациентов около 3–5%. И перед нами, безусловно, стоит вопрос: чем же лечить тяжелых пациентов, которые не отвечают на назначенную стандартную терапию.
— Каковы возможности таргетной терапии АтД?
— Уже почти 20 лет мы знаем о генно-инженерной биологической терапии, которая применяется во всем мире и в России для лечения псориаза и псориатического артрита. Мы считаем этот метод лечения достаточно эффективным и безопасным, так как приобрели опыт и понимаем теоретическую обоснованность таргетной терапии в лечении псориаза. Теперь и для атопического дерматита в США, Европе и России существует таргетная генно-инженерная биологическая терапия. Мы приветствуем инновационные методы лечения и заинтересованы в их внедрении в широкую клиническую практику. Применение патогенетической терапии (направленной на ключевые цитокины, которые вовлечены в патогенез атопического дерматита) позволяет достичь стойкой клинической ремиссии.
Чувствую всей кожей


На прошедшем в конце прошлого года конгрессе Европейской академии дерматологии и венерологии (EADV) большая часть докладов была посвящена именно этому заболеванию. Лучшие мировые специалисты пришли к выводу, что возможности традиционной терапии этой болезни практически исчерпаны, нужны новые подходы и новые препараты. Об этом «РГ» рассказала заместитель директора Государственного научного центра иммунологии Федерального медико-биологического агентства, доктор медицинских наук, профессор Наталья Ильина.
Наталья Ивановна, какова ситуация с заболеваемостью атопическим дерматитом в нашей стране? Растет ли она?
Наталья Ильина: Атопический дерматит — это аллергическое заболевание кожи, которое возникает у лиц с наследственной предрасположенностью к аллергическим заболеваниям. Среди атопических аллергических заболеваний на первом месте по распространенности — аллергический ринит, которым страдает около 20-25 процентов популяции. Сюда относится и поллиноз, который вызывают сезонные факторы — пыльца различных растений, и круглогодичный ринит, возникающий при аллергии на бытовые и эпидермальные аллергены. На втором месте — бронхиальная астма, это 5-7 процентов населения. И приблизительно от 3 до 5 процентов — больные, страдающие атопическим дерматитом, заболеваемость которым действительно в последние годы растет. Его еще называют атопической экземой, нейродермитом.


И среди этих больных есть особая группа, в которой сочетается и астма, и кожные проявления, то есть наблюдается так называемый дермато-респираторный синдром. Таких пациентов примерно 10 процентов, и у них болезнь протекает в самой тяжелой форме и трудно поддается лечению.
Можно ли назвать атопический дерматит социально значимым заболеванием? Влияет ли оно на бюджет семьи и в целом на расходы системы здравоохранения?
Наталья Ильина: Безусловно, особенно в тяжелых формах, когда возникает поражение всего кожного покрова. В этих случаях пациенту приходится не только принимать лекарственные препараты, но и ежедневно в больших количествах использовать различные средства ухода за кожей. Это эмоленты (увлажняющие вещества. — Ред.), различные кремы, мази, специальные повязки и т.д. Но другого выхода нет. Если не осуществлять такой уход, то обострения болезни неминуемо возникают чаще, и тогда увеличиваются расходы на лекарства, а нередко требуется и госпитализация.
Вы сказали, что заболевание проявляется с детства. А какие возрастные группы наиболее уязвимы?
Наталья Ильина: У детей раннего возраста все начинается с кожных проявлений — покраснений, шелушений, зуда, мокнутия. Но наиболее уязвимая группа — подростки. Во-первых, в это время у них идет гормональная перестройка, и помимо физического страдания, нестерпимого зуда, возникают еще и очень выраженные косметические нарушения. Многие переносят их крайне тяжело, у них возникают неврозы, а порой и суицидальные настроения. Кроме того, подростки не очень комплаентны, то есть не хотят сотрудничать с медиками, с родителями. Маленького ребенка мама может уговорить — помазать высыпания, дать лекарство. С подростками все сложнее, они нередко прибегают к самолечению, не соблюдают врачебных рекомендаций. И в результате болезнь приобретает более тяжелые формы.
Основным фактором возникновения заболевания является генетический?
Наталья Ильина: Безусловно, есть генетическая предрасположенность. Особенно, если атопическим дерматитом страдает мать, и ребенок получил конституцию матери, то вероятность того, что у него тоже будет это заболевание, достаточно высока. Но огромное значение имеют и факторы окружающей среды. Это и стрессы, и экология жилища, и пищевые аллергены, и различные поллютанты (вещества, загрязняющие воздух. — Ред.). Еще одна проблема заключается в том, что при распространенном процессе очень часто присоединяется вторичная инфекция — стафилококк, различные грибковые инфекции. Образуется замкнутый круг: поскольку больного мучает нестерпимый зуд, возникают расчесы, нарушается эпидермальный барьер — в организм проникают различные аллергены и химические вещества, которые утяжеляют его состояние. Даже когда такие пациенты просто надевают шерстяную одежду, то и она усиливает зуд, вызывает раздражение.


Значит, атопический дерматит — это еще и особый образ жизни?
Наталья Ильина: Безусловно. Конечно, существует фармакотерапия — различные мази, при тяжелых формах — прием глюкокортикостероидов, местные стероиды, а если есть грибковое поражение, то и противогрибковые средства. Но огромное значение имеет особый уход за кожей, гигиенические мероприятия утром и вечером, использование эмолентов — имеется огромная линейка всех этих средств, для разных проявлений заболевания требуются разные средства, и сейчас все они в наших аптеках есть. Но иногда соблюдать все эти процедуры сложно и материально, и организационно. Порой мы сталкиваемся с тем, что и врач замечательный, и все расписал, но не все рекомендации пациенты выполняют, просто не хватает организованности и тщательности.
А если пациент все выполняет правильно, следит за состоянием кожи, можно ли добиться того, что ремиссия может быть достаточно длительной?
Наталья Ильина: К сожалению, никто предугадать этого не может. Часто провоцирующим моментом является стресс, воздействие аллергенов, нарушение диеты.
Распространенность атопического дерматита среди детей больше, чем среди взрослых. Значит ли это, что с возрастом болезнь сама проходит?
Наталья Ильина: С возрастом интенсивность проявления у значительной части пациентов действительно снижается, поскольку иммунная система стареет и уже не так бурно отвечает на аллергические факторы. В результате болезнь приобретает более стертые формы. Но не всегда. Бывают очень тяжелые пациенты, когда дерматит осложняется инфекционным процессом, либо длительным приемом антибиотиков, и тогда им требуется и плазмаферез с замещением, и применение новых иммунобиологических препаратов, которые, к счастью, появились и у нас в стране. Мы участвовали в клинических испытаниях этих препаратов, и в группе самых тяжелых больных получили великолепный эффект.


При этом для многих других заболеваний новейшая терапия появляется достаточно регулярно, но атопический дерматит — совершенно другой случай, за последнее десятилетие врачи не получали лекарственных препаратов для патогенетической терапии. Ситуация наконец стала меняться в лучшую сторону, и у пациентов со среднетяжелой и тяжелой формой атопического дерматита может появиться шанс. Поэтому сейчас наша задача — найти экономические возможности, чтобы такая группа пациентов имела возможность получать современную иммунобиологическую терапию моноклональными антителами. Считаем, что они должны быть доступны пациентам в рамках программы государственных гарантий.
Но еще очень важно, чтобы родители детей, у которых возникают какие-то кожные проявления, не занимались самолечением, а сразу обращались к специалистам — врачу-дерматологу или аллергологу. То же касается и подростков, и взрослых — лечить это заболевание надо с первых же проявлений, и лечить грамотно. Оно может возникнуть и как результат стрессовой ситуации, или после тяжелой инфекции, или как реакция на какие-то препараты. Точная аллергодиагностика, терапия, основанная на доказательной медицине, являются залогом успеха в лечении атопического дерматита.
Дерматит у взрослых: симптомы, причины, лечение

Автор статьи: Мишурова Анна Федоровна, Дерматовенеролог, Дерматолог (трихолог)
Под воздействием различных факторов внешней среды и по ряду других причин на коже взрослого человека может появиться раздражение вследствие воспалительного процесса. Дерматит представляет собой воспаление кожных покровов различной этимологии, проявляющееся у представителей разных возрастных групп.
Специалисты выделяют три стадии заболевания:
- дерматит острый, возникающий сразу после контакта с раздражителем и исчезающий после контакта;
- дерматит корковый или чешуйчатый;
- дерматит кожи хронический, возникающий периодически после длительного контакта с раздражителем.
Классификация
Дерматит у взрослых специалисты разделяют на несколько видов в зависимости от природы происхождения патологии:
- контактный дерматит простой или аллергический возникает вследствие действия раздражающих веществ, результатом чего является воспаление тканей и разрушение эпидермиса;
- аллергический дерматит представляет собой аллергическую реакцию организма на раздражающие вещества. Развиться аллергический дерматит может как после однократного контакта, так и в результате длительного воздействия;
- атопический дерматит считается сложным хроническим заболеванием, причиной которого являются поступающие с пищей или вдыхаемые аллергены. Атопический дерматит может приобрести хроническую форму;
- себорейный дерматит возникает в большинстве случаев у мужчин. Он может приобретать различные формы: от высыпаний на теле до небольшой перхоти. Основные участки локализации – кожные покровы с большим количеством сальных желез.
Если заболевший приобрел мазь от дерматита без рекомендации врача, применение препарата может стать причиной осложнений. Решение о том, чем лечить дерматит принимает квалифицированный врач после обследования пациента и установления точной причины заболевания.
Симптомы и признаки дерматита
В случае развития дерматит симптомы может иметь самые различные, в зависимости от локализации высыпаний и степени поражения. При слабом поражении могут возникнуть:
- покраснение кожи на пораженной области;
- ощущения покалывания, жжения, зуда;
- небольшие высыпания.
В тяжелых случаях могут наблюдаться:
- сильные боли;
- отечность;
- болезненные мокнущие пузыри;
- сильный зуд.
Проявиться дерматит на ногах может в области коленных сгибов. Дерматит на руках чаще всего проявляется в области локтевых сгибов, на участках с самой тонкой кожей. Также возможны высыпания в области шеи, в складках кожи, на лице и т.д.
Контактный дерматит аллергический опасен тем, что симптомы проявиться могут спустя значительное время после контакта с аллергеном, поэтому причину установить сложно.
Атопический дерматит или дерматит экзема носит также название нейродермита. Симптоматика ярко выраженная. Проявляется заболевание:
- сильным зудом с шелушением кожи на пораженных участках;
- болезненными ощущениями;
- появлением гнойничковых образований с повышением температуры,
Себорейный дерматит может иметь различные симптомы:
- дерматит на голове проявляется появлением бляшек с жирными желтыми чешуйками;
- дерматит на лице может проявиться красными пятнами с четкими границами.
Появиться пятна или бляшки могут на внутренней поверхности ушной раковины, на коже верхней части туловища, в складках кожи. При легких формах возможен только незначительный зуд. Если появился дерматит на лице, лечение требует привлечения квалифицированного специалиста.
Устанавливается диагноз клинически на основании осмотра. При необходимости доктор назначает дополнительные анализы.
Причины возникновения
Вызвать дерматит причины могут различные. Выделяют следующие причины:
- травма кожи;
- прием медикаментов;
- отморожение или ожог;
- рентгеновское излучение;
- воспаление вокруг раны и т.д.
В числе наиболее частых причин развития патологии:
- частые стрессы и сильные негативные эмоции;
- заболевания в хронической форме;
- наследственность;
- воздействие аллергенов;
- действие патогенов.
Атопический дерматит кожный – заболевание, точные причины которого не установлены. Основными причинами патологии врачи называют генетические факторы и индивидуальные особенности строения кожи.
При заболевании дерматиты рекомендации относительно лечения может дать только врач после обследования.
Факторы риска
Развитию заболевания способствуют:
- низкий иммунитет и иммунодефицит;
- наличие заболеваний нервной системы;
- бесконтрольный прием лекарств;
- вредные привычки;
- частые стрессы.
Осложнения
При отсутствии квалифицированного лечения возможен переход заболевания в хроническую или тяжелую форму вплоть до некроза кожных покровов.
Когда следует обратиться к врачу
Дерматит кожный – заболевание, проявляющееся в различных формах. Срочно обратиться к врачу следует при наличии:
- воспаления или отечности;
- зуда или жжения;
- появления пузырьков или волдырей;
- повышения температуры на участке воспаления.
Для того чтобы узнать, как вылечить дерматит, достаточно записаться на прием к дерматовенерологу АО «Медицина» (клиника академика Ройтберга) в Москве. Клиника АО «Медицина» (клиника академика Ройтберга) находится в центре Москвы по адресу 2-й Тверской-Ямской переулок, дом 10.
Диагностика
Кожный дерматит требует тщательной диагностики, которую предлагает АО «Медицина» (клиника академика Ройтберга). Дерматолог диагностирует заболевание на основании осмотра пациента со сбором анамнеза и следующих исследований:
- общего анализа крови;
- микроскопии;
- иммунограммы;
- аллергических проб;
- данных гистологического и бактериологического исследований.
При диагнозе дерматит лечение у взрослых выполняется исключительно с учетом данных обследования.
Лечение
Установка диагноза позволяет дерматологу определить природу и тип патологии. В зависимости от полученных данных лечение дерматита может включать:
- медикаментозную терапию (дерматит лечение крем, дерматит лечение мази);
- аллопатию;
- физиотерапию;
- ультразвуковое или инъекционное лечение.
Профилактика
Профилактическими методами, которыми можно предотвратить дерматит кожный – заболевание, доставляющее немало проблем, являются:
- соблюдение диеты;
- использование специальных средств по уходу за кожей;
- исключение контактов с раздражителями.
Более подробные рекомендации даст дерматолог АО «Медицина» (клиника академика Ройтберга) в ходе консультации.
Как записаться к дерматологу
АО «Медицина» (клиника академика Ройтберга) в Москве предлагает услуги европейского уровня по диагностике, лечению и профилактике дерматитов у взрослых. Для получения высококвалифицированной медицинской помощи необходимо записаться к дерматологу, который проведет осмотр и комплексное медицинское обследование.
Для записи к специалисту АО «Медицина» (клиника академика Ройтберга) воспользуйтесь одним из следующих способов:
- формой быстрой записи;
- по телефону 7 (495) 995-00-33;
- с помощью мобильного приложения.
Расположена АО «Медицина» (клиника академика Ройтберга) в центре Москвы по адресу 2-й Тверской-Ямской пер., 10, в пяти минутах ходьбы от метро «Маяковская».



