Гипертоническая болезнь 3 степени – что это такое?
Лечение артериальной гипертензии
Главная цель лечения пациентов с артериальной гипертензией — максимальное снижение риска развития сердечно-сосудистых осложнений

Нечесова Татьяна Александровна, ведущий научный сотрудник лабораторией артериальной гипертонии РНПЦ «Кардиология», кандидат медицинских наук
Человек должен знать, как помочь
себе самому в болезни, имея в виду,
что здоровье есть высочайшее
его богатство.
Гиппократ
В наши дни все публикации, в которых освещаются вопросы сердечно-сосудистых заболеваний (ССЗ), начинаются, как правило, с таких утверждений, как «Артериальная гипертензия — главный фактор риска сердечно-сосудистой заболеваемости и смертности», «Гипертензия вследствие своей высокой распространяемости является общемировой проблемой здравоохранения». В документах Всемирной Организации здравоохранения указано, что «высокое артериальное давление является одной из наиболее важных управляемых причин преждевременной смерти во всем мире».
Насколько справедливы эти утверждения?
Современная наука вооружила нас знаниями, которые дают возможность серьезно разобраться во многих сложных проблемах медицины. Во-первых, артериальная гипертензия (АГ) — это состояние широко распространенное в мире. В настоящее время на нашей планете более 1 млрд. человек имеют повышенное артериальное давление, а учитывая демографические тенденции к увеличению числа лиц старше 65 лет, численность «гипертоников» будет увеличиваться. Доказано в процессе многолетних наблюдений, что у лиц с высоким артериальным давлением (АД) в 3-4 раза чаще развивается ишемическая болезнь сердца и в 7 раз чаще — острое нарушение мозгового кровообращения. В Седьмом докладе Объединенного Национального Комитета США по профилактике, выявлению, оценке и лечению АГ указывается, что начиная с уровня АД 115/75 мм рт. ст. повышение АД на каждые 20/10 мм рт.ст. увеличивает риск развития ССЗ в 2 раза. Таким образом цифры убедительно говорят о том, что иметь высокое АД, значит подвергать себя риску развития инфаркта, инсульта, проще говоря — сокращать свою жизнь.
Что же надо знать, уметь и главное делать, чтобы чувствовать себя хорошо?
1. Знать что такое АГ и как ее контролировать.
В современной медицине под артериальной гипертензией принято понимать стойкое повышение артериального давления до 140/90 мм рт.ст. и выше в отсутствие приема препаратов, снижающих давление. Важно помнить, что повышение АД должно быть зарегистрировано как минимум дважды с интервалом в две недели. Выделяют три степени повышения АД.
Систолическое АД, мм рт.ст.
Диастолическое АД, мм рт.ст.
2 ) = индекс массы тела). Если индекс массы тела больше 28 у женщин и 30 у мужчин можно говорить об ожирении. Именно с эпидемией ожирения, которая поразила многие страны, ученые связывают и рост числа людей с повышенным артериальным давлением.
Регулярные физические тренировки очень важны как для борьбы с ожирением, так и для снижения артериального давления. Даже умеренные, но постоянные физические тренировки помогают снизить артериальное давление на 10-15 мм рт.ст. Быстрая ходьба на свежем воздухе, езда на велосипеде, плавание в течение 30-40 минут 6-7 раз в неделю самые физиологичные типы нагрузок для пациентов с артериальной гипертензией. Не рекомендуется изометрические нагрузки, например упражнения со штангой.
Прежде чем заняться, физическими тренировками надо проконсультироваться у врача, а еще лучше начинать заниматься с методистом по лечебной физкультуре.
Немедикаментозные методы лечения артериальной гипертензии врачи сегодня называют модификацией образа жизни, потому, что только изменение образа жизни, а не кратковременные диетические мероприятия и эпизодические физические нагрузки реально помогут снизить артериальное давление. И еще один момент, о котором мы забываем. Дорогие родители и учителя, мероприятиям по здоровому образу жизни необходимо обучать уже в детском и подростковом возрасте, когда закладываются основы поведения и образа жизни человека. Ведь не секрет, что наследственный фактор имеет большое значение в развитии АГ, а у детей повышение АД может начаться на 10-12 лет раньше, чем у их родителей, если не принять мер по здоровому образу жизни.
До какого уровня надо снижать артериальное давление?
После больших клинических исследований, в которых наблюдались и получали препараты несколько десятков тысяч пациентов, учеными были определены целевые уровни артериального давления, к которым следует стремиться при лечении артериальной гипертензии. Целевой уровень артериального давления — это такие цифры АД, при которых риск развития осложнений, в том числе смертельных, будет минимальным. Целевой уровень АД во многом зависит от сопутствующих заболеваний. Для больных артериальной гипертензией целевой уровень АД должен быть ниже 140/90 мм рт.ст. Если АГ сочетается с сахарным диабетом, целевой уровень АД должен быть ниже 130/85 мм рт.ст. Конечно, для большинства больных АГ для достижения таких уровней АД необходимо постоянно принимать гипотензивные препараты.
Итак, мы подошли к медикаментозному лечению пациентов с артериальной гипертензий. В настоящее время на фармацевтическом рынке нашей республики представлены препараты всех пяти групп лекарственных средств, которые Европейское общество по кардиологии и Европейская Лига по артериальной гипертензии рекомендуют для лечения пациентов с артериальной гипертензией. Это ингибиторы ангиотензинпревращающего фермента, диуретики, антагонисты кальциевых каналов, блокаторы бета-рецепторов, антагонисты к рецепторам ангиотензина II. Следует отметить, что эффективный контроль уровня АД редко возможен только с помощью одного лекарственного препарата. Большинство пациентов для адекватного контроля АД должны получать 2-3 лекарственных средства. Для удобства лечения сейчас предлагается много фиксированных комбинаций препаратов, в которых содержится два лекарства с разными механизмами действия. Оптимальными препаратами или комбинациями препаратов являются такие, которые действуют плавно в течение суток, обладают защитным действием в отношении органов-мишеней, не ухудшают углеводный и липидный профиль, а также не снижают работоспособность и качество жизни пациентов. Где же взять такую таблетку? Они есть в наших аптеках, и причем в широком экономическом диапазоне. Белорусская фармацевтическая промышленность активно включилась в производство отечественных антигипертензивных препаратов, что позволило снизить их стоимость. Только необходимо помнить, что у каждого больного с АГ — своя таблетка и правильно назначить ее может только врач. Поэтому так важно диспансерное наблюдение за пациентом. В период подбора дозы гипотензивного препарата рекомендуется как минимум ежемесячные визиты к врачу. Очень хорошо, если пациент ведет дневник самоконтроля АД, измеряя его дважды утром и дважды вечером. Средние результаты этих измерений необходимо записать в дневник, а на визите показать врачу. Когда же целевой уровень АД достигнут, врача можно посещать не чаще одного раза в квартал/полугодие. Обязательно один раз в год следует провести контрольное обследование органов-мишеней, потому что современные лекарственные средства позволяют не только снизить АД, но и уменьшить толщину стенок левого желудочка сердца, повысить эластичность сосудов, предотвратить развитие почечной и сердечной недостаточности.
И помните, при подборе лекарства вы с врачом союзники, а не противники. Эффективность лечения во многом зависит от самого пациента, его приверженности к назначенному лечению, так как оно должно быть длительным, часто в течение всей жизни.
Занятие 1
Артериальная гипертония: как ее распознать?
Артериальная гипертония — широко распространенное в мире заболевание. В России артериальной гипертонией страдают свыше 40% мужчин и женщин. Растет смертность от осложнений артериальной гипертонии. Так, в России заболеваемость и смертность от такого грозного осложнения артериальной гипертонии, как мозговой инсульт, остаются одними из самых высоких в мире. Вместе с тем осведомленность наших пациентов о симптомах и осложнениях этого заболевания недостаточна для его раннего выявления.
Недостаточная информированность об артериальной гипертонии приводит к недооценке тяжести этого заболевания, к низкой обращаемости за помощью к врачам на ранней стадии болезни, когда еще можно избежать серьезных осложнений. Все это вместе, к сожалению, приводит к недостаточно эффективному лечению: нормализовать уровень артериального давления удается только у 17% женщин, страдающих этим заболеванием, а у мужчин этот показатель еще ниже — менее 6%!
Поэтому, чтобы победить болезнь, необходимо иметь знания о причинах ее возникновения, проявлениях и способах борьбы с нею.
Повышение уровня артериального давления — основное проявление артериальной гипертонии. Однократное повышение артериального давления после эмоционального перенапряжения, тяжелой физической работы и некоторых других воздействий еще не означает, что развилась артериальная гипертония. Только при устойчивом и продолжительном повышении артериального давления врачи говорят о заболевании артериальной гипертонией. Артериальная гипертония — хроническое заболевание.
Артериальное давление характеризуется двумя показателями: верхнее — систолическое давление определяется усилием, с которым при сокращении сердца кровь давит на стенки крупных артерий. Нижнее — диастолическое артериальное давление соответствует расслаблению сердца, когда напор крови внутри артерий уменьшается.
О наличии артериальной гипертонии свидетельствует уровень артериального давления более 14090 мм рт.ст.
О наличии артериальной гипертонии свидетельствует уровень артериального давления более 14090 мм рт.ст. Эти пределы применимы ко взрослым людям обоих полов.
У большинства больных (90-95%) артериальная гипертония является первичным заболеванием, которое получило в нашей стране название «гипертоническая болезнь», а за рубежом именуется «эссенциальной гипертонией». При гипертонической болезни повышение артериального давления не связано с первичным повреждением каких-либо органов. Важная роль в развитии гипертонической болезни отводится перенапряжению основных нервных процессов. Гипертоническая болезнь — хроническое заболевание. Длительное повышение артериального давления в результате сложных изменений в организме приводит к нарушению регуляции работы сердца и повышению толщины гладкой мускулатуры сосудов, их спазму, что в свою очередь, ведет к нарушению питания таких важных органов как мозг, сердце и почки.
По уровню артериального давления (АД) выделяют 3 степени гипертонической болезни:
- 1 степень (мягкая гипертония) — АД 140-159 / 90-99 мм.рт. ст.
- 2 степень (умеренная) — АД 160-179 / 100-109 мм. рт. ст.
- 3 степень (тяжелая) — АД равное или превышающее 180/110 мм. рт. ст.
Нередко при 1 и 2 степени гипертонической болезни пациенты недооценивают серьезность заболевания
1 степень гипертонической болезни, именуемая также «мягкой» формой, отнюдь не является безобидной. Эта форма болезни является наиболее распространенной: ею страдает около 70% пациентов и именно у таких больных риск развития мозговых инсультов увеличивается в 2-4 раза по сравнению с риском у лиц с нормальным артериальным давлением.
Поэтому, к 1 и 2 степени гипертонической болезни отношение должно быть бдительным и не менее серьезным, чем к 3 степени.
Нередко при 1 и 2 степени гипертонической болезни пациенты недооценивают серьезность заболевания, не знают, на какие субъективные ощущения следует обратить внимание. Болезнь постепенно прогрессирует. Сначала наблюдается лишь наклонность к повышению артериального давления, повышение его может быть нестойким, но со временем, если болезнь не лечить, артериальное давление становится весьма устойчивым и вызывает тяжелые нарушения состояния внутренних органов.
Как уже упоминалось, наиболее частой причиной артериальной гипертонии является гипертоническая болезнь. Однако, у некоторых больных артериальная гипертония является следствием заболевания ряда органов, т.е. повышение артериального давления — вторичное проявление на фоне изначального поражения почек (например, при их воспалении), артерий, кровоснабжающих почки (при их сужении), а также при расстройстве функций некоторых эндокринных органов (надпочечников, щитовидной железы).
Такая форма артериальной гипертонии носит название симптоматической или вторичной. Выявление истинной причины заболевания и правильное лечение может в таких случаях привести к полному выздоровлению и нормализации артериального давления.
Для своевременного выявления артериальной гипертонии необходимо знать, каковы ее проявления, или, как говорят врачи, симптомы.
Наиболее характерны для повышенного артериального давления проявления со стороны центральной нервной системы и сердца.
Следует также помнить, что при повышении артериального давления могут возникать носовые кровотечения
Частые невротические симптомы — это головная боль, быстрая утомляемость, нервозность, возбудимость, плохой сон.
При длительном течении заболевания возникают изменения со стороны сердца, которые проявляются приступами боли в области сердца, учащенным сердцебиением, нарушением ритма работы сердца, одышкой. Развивается сердечная недостаточность.
Следует также помнить, что при повышении артериального давления могут возникать носовые кровотечения, поэтому, если они повторяются, обязательно надо измерить артериальное давление и обратиться к врачу.
Головная боль, обычно в затылочной области, часто сопутствует повышенному артериальному давлению. В некоторых случаях выраженность головной боли нарастает по мере повышения артериального давления. Однако, бывает и так, что больные даже с высоким артериальным давлением не ощущают головной боли и чувствуют себя хорошо, что затрудняет выявление заболевания. Это зависит от особенностей психологического склада человека и от постепенной адаптации к болезни.
Поэтому, следует быть внимательным к своим ощущениям, но полагаться только на них нельзя: регулярное обращение к врачу и контроль артериального давления позволит вовремя выявить артериальную гипертонию
Законодательная база Российской Федерации

Бесплатная горячая линия юридической помощи
- Энциклопедия ипотеки
- Кодексы
- Законы
- Формы документов
- Бесплатная консультация
- Правовая энциклопедия
- Новости
- О проекте
Бесплатная консультация
Навигация
Федеральное законодательство
- Конституция
- Кодексы
- Законы
Действия

- Главная
- ПРИКАЗ Минздрава РФ от 24.01.2003 N 4 «О МЕРАХ ПО СОВЕРШЕНСТВОВАНИЮ ОРГАНИЗАЦИИ МЕДИЦИНСКОЙ ПОМОЩИ БОЛЬНЫМ С АРТЕРИАЛЬНОЙ ГИПЕРТОНИЕЙ В РОССИЙСКОЙ ФЕДЕРАЦИИ»

3. Определение стадии гипертонической болезни
В Российской Федерации по-прежнему актуально, особенно при формулировке диагностического заключения, использование 3-х стадийной классификации гипертонической болезни
Гипертоническая болезнь I стадии предполагает отсутствие изменений в органах-мишенях, выявляемых при вышеперечисленных методах обследования.
Гипертоническая болезнь II стадии предполагает наличие одного и нескольких изменений со стороны органов-мишеней (табл.3)
Гипертоническая болезнь III стадии устанавливается при наличии одного или нескольких ассоциированных (сопутствующих) состояний (табл.3)
Установление III стадии болезни не отражает развитие заболевания во времени и причинно-следственные взаимоотношение между АГ и имеющейся патологией (в частности, стенокардией). Наличие ассоциированных состояний позволяет отнести больного в более тяжелую группу риска и поэтому требует установления большей стадии заболевания, даже если изменения в данном органе не являются, по мнению врача, непосредственным осложнением ГБ. При формулировке диагноза ГБ следует указать и стадию заболевания, и степень риска. У лиц с впервые выявленной АГ и не получающих антигипертензивную терапию указывается степень АГ. Кроме того, рекомендуется детализация имеющихся поражений «органов-мишеней», факторов риска и сопутствующих клинических состояний.
Определение и классификация уровней артериального давления
| Категория | АДс (мм рт.ст.) | АДд (мм рт.ст.) | ||
| Нормальное АД | ||||
| Оптимальное | = 180 | >= 110 | ||
| Изолированная систолическая гипертензия | >= 140 | 55 лет — Женщины > 65 лет — Курение — Холестерин > 6,5 ммоль/л — Семейный анамнез ранних сердечно-сосудистых заболеваний (у женщин факторы риска, негативно влияющие на прогноз больного с АГ: — Снижение холестерина ЛПВП — Повышение холестерина ЛПНП — Микроальбуминурия при диабете — Нарушение толерантности к глюкозе — Ожирение — Малоподвижный образ жизни — Повышение фибриногена — Социально-экономическая группа риска | Гипертрофия левого желудочка (ЭКГ, ЭХОКГ или рентгенография) Протеинурия и/или креатининемия 1.2 — 2.0 мг/дл Ультразвуковые или рентгенологические признаки атеросклеротической бляшки Генерализованное или очаговое сужение артерий сетчатки | Цереброваскулярные заболевания Ишемический инсульт Геморрагический инсульт Транзиторная ишемическая атака Заболевания сердца Инфаркт миокарда Стенокардия Коронарная реваскуляризация Застойная сердечная недостаточность Заболевания почек Диабетическая нефропатия Почечная недостаточность (креатининемия > 2,0 мг/дл) Сосудистые заболевания Расслаивающая аневризма аорты Симптоматическое поражение периферических артерий Гипертоническая ретинопатия Геморрагии или экссудаты Отек соска зрительного нерва |
Роль этих факторов в настоящее время считается существенной, их наличие может увеличивать абсолютный риск в пределах одной группы риска, поэтому их оценка желательна при наличии возможности.
Определение степени риска
| Факторы риска и анамнез | Артериальное давление (мм рт.ст.) | ||
| Степень 1 (мягкая АГ) АДс 140 — 159 или АДд 90 — 99 | Степень 2 (умеренная АГ) АДс 160 — 179 или АДд 100 — 109 | Степень 3 (тяжелая АГ) АДс >= 180 или АДд >= 110 | |
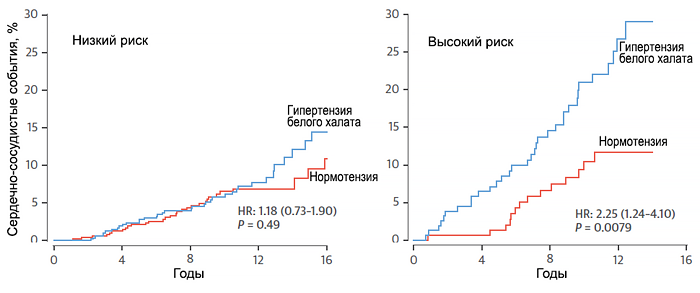
| I. Нет ФР, ПОМ, АКС | Низкий риск | Средний риск | Высокий риск |
| II. 1 — 2 фактора риска (кроме СД) | Средний риск | Средний риск | Очень высокий риск |
| III. 3 и более ФР и/или ПОМ, и/или СД | Высокий риск | Высокий риск | Очень высокий риск |
| IV. АКС | Очень высокий риск | Очень высокий риск | Очень высокий риск |
ФР — факторы риска,
ПОМ — поражение органов-мишеней,
АКС — ассоциированные клинические состояния
Уровни риска (риск инсульта или инфаркта миокарда в ближайшие 10 лет):
Лечение гипертонии 2 степени






Для гипертонии 2 степени характерно стойкое повышение артериального давления до уровня 160/110 мм рт. ст. и выше. На этой стадии заболевание грозит серьезными осложнениями, поражающими органы — «мишени» (сердце, головной мозг, почки). Врачи клиники Елены Малышевой в Ижевске успешно справляются с проявлениями болезни и помогают избежать тяжелых последствий, несущих угрозу жизни. Полную информацию о симптомах и лечении гипертонии 2 степени пациент получает в кабинете специалиста.
Причины возникновения
К факторам риска, способствующим развитию гипертонии, врачи относят:
- длительные стрессы, психоэмоциональное перенапряжение;
- интенсивную интеллектуальную деятельность, работу по ночам;
- влияние шума, вибрации;
- избыточное употребление соли;
- вредные привычки (алкоголь, курение);
- гиподинамию, ожирение;
- неправильное питание;
- сопутствующие заболевания сердца, сосудов, надпочечников, почек, щитовидной железы;
- атеросклероз, сахарный диабет;
- генетическую предрасположенность.
Определенную роль в развитии болезни играет возраст. Чем старше человек, тем выше риск возникновения гипертонии.
Симптомы гипертонической болезни 2 степени
Признаки гипертонии второй степени:
приступы пульсирующей головной боли, отдающей в затылок или в височную область;
- шум в ушах;
- головокружение;
- нечеткость зрения, появление мушек перед глазами;
- давящие боли в области сердца;
- слабость, тошнота;
- одышка, нарушения сердечного ритма;
- отечность и покраснение лица.
Артериальная гипертензия 2-й степени опасна осложнениями. Резкое повышение АД грозит развитием гипертонического криза и может закончиться инфарктом или инсультом. Любой из вышеперечисленных признаков должен стать поводом для обращения к врачу. На консультации специалист расскажет о симптомах, методах лечения гипертонии и направит пациента на обследование с целью подтверждения предварительного диагноза.
Диагностика гипертонии II степени
При подозрении на гипертонию необходим ежедневный контроль уровня АД на протяжении 1-2 недель. Дополнительно врач может назначить ЭКГ, МРТ головного мозга, УЗИ почек, щитовидной железы, лабораторные исследования крови и мочи. Прежде, чем лечить болезнь, необходимо установить причину, вызывающую стойкое повышение АД и постараться устранить любые провоцирующие факторы.
Преимущества лечения в клинике Малышевой
После подтверждения диагноза терапевт работает с каждым пациентом индивидуально. Оптимальная схема медикаментозной терапии подбирается с учетом причины болезни, тяжести симптомов, наличия сопутствующих патологий и противопоказаний. Кроме приема лекарств гипертоник должен скорректировать образ жизни, питания, отказаться от вредных привычек.
В борьбе с гипертонией специалисты медицинского центра Елены Малышевой применяют передовые методики диагностики и лечения. Отсутствие очередей, высокая квалификация врачей, внимательное отношение медицинского персонала, – важные преимущества, которые наши пациенты оценили по достоинству.
Записывайтесь на прием к врачу-терапевту по номеру (3412)52-50-50 или свяжитесь с нами через форму обратной связи на сайте клиники.
Артериальная гипертензия

Первичная
• Эссенциальная гипертензия, гипертоническая болезнь
Вторичная
• Нефрогенная: гломерулонефрит, диабетическая нефропатия, стеноз a.renalis
• Эндокринная: гиперальдостеронизм, феохромоцитома, синдром Кушинга, дисфункции щитовидной железы, гиперпаратиреоз
• Гемодинамическая: аортальная регургитация, коарктация аорты, брадиаритмии
• Лекарственная: кортикостероиды, нестероидные противовоспалительные препараты, циклоспорин, эстрогены, эритропоэтин
• Другие причины: обструктивное апноэ сна, моногенные заболевания
Рутинная
• Монитрорирование АД: домашнее, суточное.
• Биохимический анализ крови: глюкоза, липидограмма.
• Анализ мочи.
• Креатинин с расчетом СКФ (CRD-EPI).
• Электрокардиограмма.
• Сердечно-сосудистый риск: HeartScore, PCE.
Дополнительная
• Биохимический анализ крови: калий, натрий, кальций, мочевая кислота.
• HbA1c (гипергликемия или диабет в анамнезе).
• Количественная протеинурия.
• Тиреотропный гормон.
• Эхокардиография, масса левого желудочка.
• Холтеровское мониторирование в случае аритмии.
• Стресс-тест.
• Сонография каротидных артерий.
• Сонография абдоминальных/периферических артерий.
• Лодыжечно-плечевой индекс.
• Исследование глазного дна.
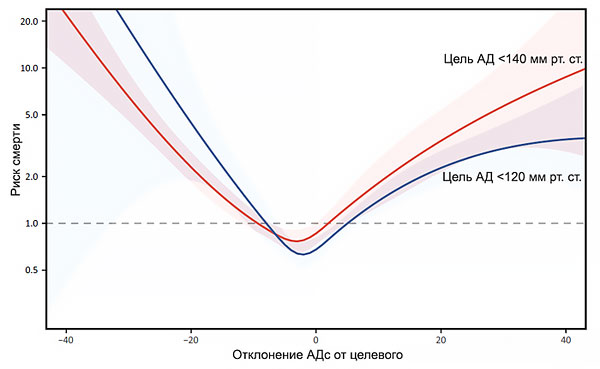
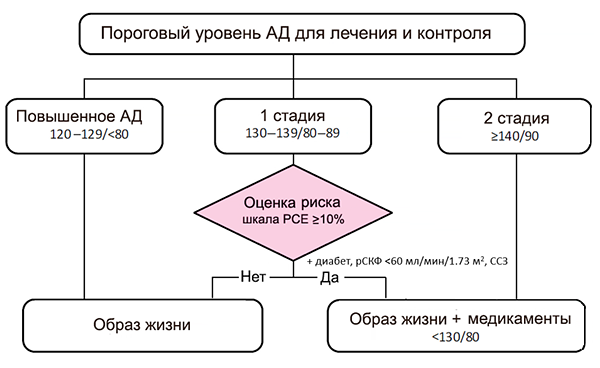
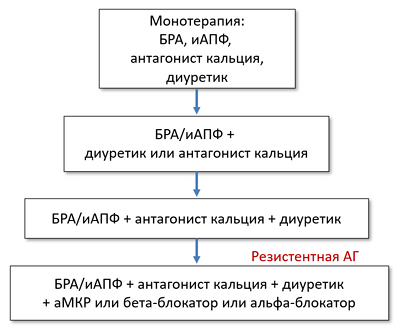
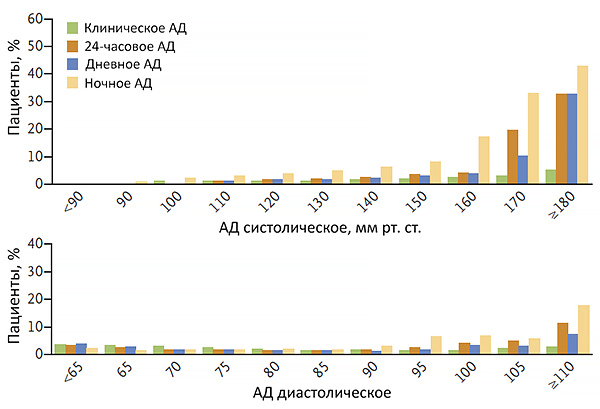
Клиническое АД ≥130–140/80–90 мм рт. ст., несмотря на прием ≥3 антигипертензивных препаратов в максимальных или максимально переносимых дозах.
Причины
• Плохая приверженность к лечению.
• Образ жизни: алкоголь, ожирение, соль.
• Лекарства: кортикостероиды, НПВП.
• Обструктивное апноэ во сне.
• Вторичные причины.
• Необратимое поражение органов.
• Перегрузка объемом: NaCl, почечная недостаточность, недостаточная терапия диуретиками, гиперальдостеронизм.
• Псевдорезистентность: «белого халата», малая манжетка, псевдогипертензия.
Лечение
• + антагонисты альдостерона: спиронолактон 25–50 мг однократно, эплеренон 50–100 мг в 1–2 приема.
• + бета-блокатор, бета-альфа-блокатор, при непереносимости пролонгированный дилтиазем/верапамил.
• + доксазозин, клонидин, гидралазин, миноксидил.
• Ренальная денервация: полная с помощью современных катетеров.
Неотложная терапия (urgency)
• Характеристика: выраженное (>180/120 мм рт. ст.) повышение АД без острого повреждения органов-мишеней.
• Проявления: головная боль, тревога, отсутствие симптомов выраженного повреждения органов.
• Условия лечения: кабинеты неотложной помощи с амбулаторным контролем.
• Лечение: дополнительная доза препарата или каптоприл 25–50 мг, амлодипин 5–10 мг, спрей изокета.
Экстренная терапия (emergency)
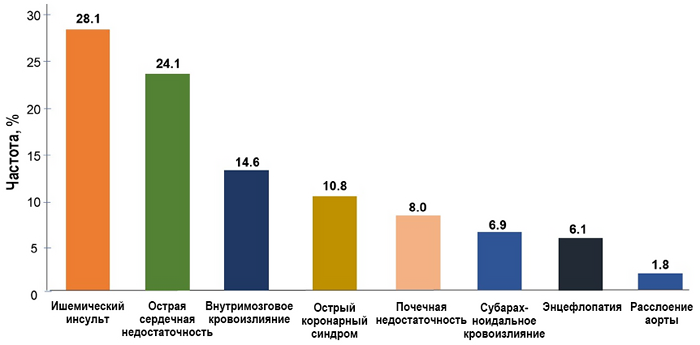
• Характеристика: выраженное повышение АД с острым повреждением органов-мишеней.
• Проявления: энцефалопатия, отек легких, геморрагический инсульт, острый коронарный синдром, острая почечная недостаточность, расслаивание аорты, эклампсия, постоперационное кровотечение, тромболизис при ишемическом инсульте.
• Условия лечения: стационар, палата интенсивной терапии.
• Лечение внутривенное: эналаприлат 1.25–5 мг, клонидин 0.1–0.2 мг, урапидил 25–50 мг болюсом, фуросемид 40–60 мг.
• Лечение инфузионное: нитроглицерин (клевидипин, лабетолол, никардипин, нитропруссид Na, фенолдопам).
Обструктивное апноэ сна (25–50%)
Диагностика
• Резистентная, ночная гипертензия.
• Храп, прерывистый сон, остановка дыхания во сне, сонливость днем.
• Ожирение.
• Ночная оксиметрия, полисомнография (≥5 эпизодов апноэ-гипопноэ в час).
Лечение
• СРАР аппараты.
• Внутриротовые устройства.
• Увулопалатофарингопластика.
Первичный альдостеронизм (8–20%)
Диагностика
• Резистентная гипертензия >160/100 мм рт.ст.
• Мышечная слабость, судороги, аритмии (особенно фибрилляция предсердий).
• Гипокалиемия (спонтанная или индуцированная диуретиками).
• Инциденталома надпочечника.
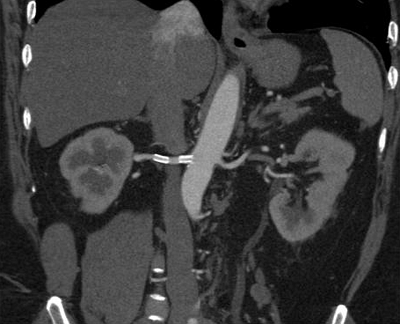
• Повышение альдостерона (>550 пмоль/л стоя) + значительное снижение ренина плазмы ( 1.5 см.
• Дуплексная допплерография почечных артерий.
• Магнитно-резонансная 3-мерная ангиография с гадолинием.
• Компьютерная томографическая ангиография.
• Двусторонняя селективная почечная артериография.
Лечение
• ИАПФ или БРА (без двустороннего стеноза).
• Ангиопластика/стенты (при атеросклерозе в случае прогрессирования дисфункции почек, неконтролируемой гипертензии).
• Хирургия сосудов.
Болезни почечной паренхимы (1–2%)
Диагностика
• Гломерулонефрит (отеки, протеинурия, гематурия, нефротический синдром, нефробиопсия).
• Диабетическая нефропатия.
• Злоупотребление анальгетиками.
• Поликистоз по сонографии.
Лечение
• Лечение основного заболевания. 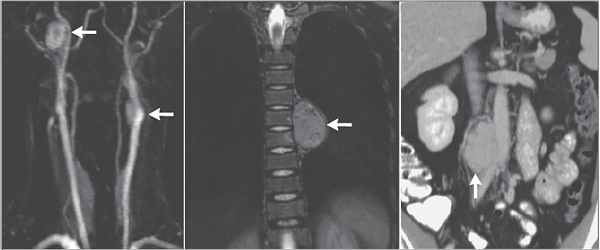
Гипертоническая болезнь, ее симптомы и профилактика
Гипертоническая болезнь – очень распространенное заболевание, особенно среди людей старше 40 лет. Оно встречается в среднем у 10-20% взрослого населения. Если вести неправильный образ жизни и игнорировать первые признаки заболевания, то оно начинает прогрессировать. Прохождение курса оздоровления в санаторно-курортных учреждениях позволяет снизить риск прогрессирования гипертонической болезни, а на ранней стадии может остановить болезнь.
Что такое гипертоническая болезнь
Гипертоническая болезнь (эссенциальная гипертензия, первичная гипертензия) – хроническое заболевание, характеризующееся длительным и стойким повышением артериального давления (АД), вызванное нарушением работы сердца и регуляции тонуса сосудов и не связанное с заболеваниями внутренних органов. Не следует путать гипертоническую болезнь с симптоматическим повышением АД, когда это является симптомом определенного заболевания (болезни эндокринной системы, заболевания почек и т.д.).
Всемирная организация здравоохранения (ВОЗ) определила верхнюю границу АД, которое можно считать нормальным – 140/90 мм ртутного столба. Давление, превышающее эти цифры, считается повышенным.
Гипертоническая болезнь может ускорить развитие атеросклероза и ишемической болезни сердца.
Симптоматика гипертонической болезни
У некоторых людей гипертоническая болезнь имеет длительный бессимптомный период. Чаще всего признаки заболевания проявляются во время гипертонических кризов, то есть резкого скачка АД. Тогда больные чувствуют головную боль, головокружение, боль в груди, одышку и чувство страха.
Большинство же людей при повышении давления чувствуют тяжесть в затылке, быструю утомляемость, мелькание перед глазами. Иногда возникают тошнота, головокружение, происходят носовые кровотечения, которые могут уменьшить головную боль. При многолетней гипертонии возможно образование одышки и стенокардии, увеличение левого желудочка, а также — нарушения зрения и нарушения работы почек.
Как у больных, так и у здоровых людей АД изменяется в течение суток. Оно достигает своего минимума обычно ночью, в состоянии покоя, между 23 и 3 часами ночи (базальное давление), и максимума – ближе к вечеру, с 17 до 20 часов. Дневное АД изменяется в зависимости от физических нагрузок, эмоционального состояния, температуры окружающей среды и других факторов. Поэтому для диагностики гипертонической болезни эффективнее всего использовать метод суточного мониторирования.
Классификация гипертонической болезни
Гипертония классифицируется по степени повышения артериального давления:
- 1 степень – 140-159/90-99 мм ртутного столба;
- 2 степень – 160-179/100-109 мм ртутного столба;
- 3 степень – выше 180/100 мм ртутного столба.
В развитии гипертонической болезни выделяют несколько стадий:
- 1 стадия – незначительные и непостоянные изменения артериального давления, без нарушений функций сердечно-сосудистой системы;
- 2 стадия – постоянные изменения артериального давления, сопровождающиеся гипертрофией левого желудочка, но без других органических изменений;
- 3 стадия – постоянное повышенное артериального давления с наличием изменений в сердце (ишемическая болезнь сердца, сердечная недостаточность), головном мозге и почках.
Причины развития гипертонической болезни
К группе риска повышения АД относятся, прежде всего, люди среднего и пожилого возраста: мужчины после 40 лет и женщины после 50 лет, а также — больные сахарным диабетом. Предполагается, что не последнюю роль в развитии гипертонии играет наследственность.
Кроме того, к факторам, способствующим развитию гипертонии относятся:
- курение;
- злоупотребление алкоголем;
- переедание и ожирение;
- повышенный уровень холестерина в крови;
- сильные эмоциональные стрессы;
- гиподинамия (низкая физическая активность).
Лечение и профилактика гипертонической болезни
Почему обязательно контролировать свое артериальное давление и при выявлении стабильно повышенного уровня обязательно стремиться привести его к нормальному? Потому что чем длительнее сосуды находятся под высоким давлением, тем быстрее в их стенках происходят необратимые изменения. Стенки артерий утолщаются и теряют эластичность, просвет сосуда значительно уменьшается. При гипертонии все сосуды подвергаются таким изменениям, возникает «гипертоническое сердце», «гипертоническая почка», гипертоническая ангиопатия сосудов сетчатки и другие подобные проявления болезни.
Лечение гипертонической болезни обязательно должно быть комплексным, индивидуально подобранным и направленным на нормализацию артериального давления и постоянное поддержание его на оптимальном уровне. Санаторно-курортное лечение гипертонической болезни является исключительно важной частью лечебного комплекса, и особенно — на ранних стадиях заболевания.
Курс оздоровления в санаторно-курортных учреждениях включает комфортные условия, помогающие пациентам расслабиться и отдохнуть от стрессов и волнений, специальную диету, ограничивающую потребление соли, жиров и калорий, полезные физические упражнения и подходящие бальнео- и физиопроцедуры.
Как правило, назначаются следующие процедуры:
- ванны (минеральные, пенно-солодковые, сульфидные, йодобромные);
- сухие углекислые ванны;
- ароматерапия и фитотерапия;
- гирудотерапия;
- апитерапия;
- спелеотерапия;
- инфракрасная сауна;
- лечебная физкультура.
Противопоказанием для санаторно-курортного лечения является 3 стадия гипертонической болезни.