4 ведущих симптома и 3 современных метода лечения кератоконуса
Лечение кератоконуса
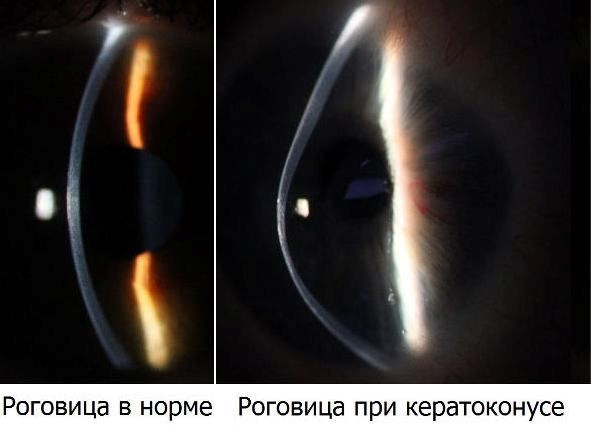
Кератоконус — заболевание глаз, при котором роговица вследствие структурных изменений истончается и принимает коническую форму в отличие от нормальной сферической. Эта патология обычно возникает в подростковом возрасте, но иногда встречается также у детей и молодых людей до 40 лет. Изменение формы роговицы происходит медленно, как правило, в течение нескольких лет. Однако, встречаются случаи более быстрого прогрессирования кератоконуса.
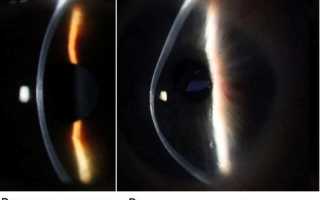
Симптомы кератоконуса.
Первые признаки кератоконуса – это нечеткое зрение, частая смена очков, или невозможно подобрать очки. Классическим симптомом данного заболевания является возникновение множества мнимых изображений. Этот эффект наиболее заметен при рассматривании светлой точки на тёмном фоне. Вместо того, чтобы видеть одну точку, глаз с кератоконусом видит хаотичную картину из множества ее изображений.
Причины кератоконуса.
Несмотря на проведенные обширные исследования, этиология кератоконуса остаётся неизвестной. Предположительно, это заболевание имеет несколько причин. В их числе: генетическая предрасположенность, стресс, травма роговицы, клеточные факторы и влияние окружающей среды. Все они могут послужить толчком к развитию кератоконуса. Еще одна причина развития кератоконуса – аллергия , которая проводит к жжению и зуду конъюнктивы, к снижению продукции слезы- что дает, красный, раздраженный и сильно чешущийся глаз. Постоянное трение, чесание глаз может привести к развитию кератоконуса.
Диагностика кератоконуса.
Кератоконус трудно выявить на ранних стадиях, так как зрение страдает еще незначительно. Одним из ранних признаков, вызывающих настороженность у офтальмолога, является сложность достижения максимальной остроты зрения у пациента, даже при идеальной очковой коррекции.
Мы применяем для диагностики современное оборудование – ПЕНТАКАМ, который позволяет сканировать переднюю и заднюю поверхность роговицы, а также определяет пахиметрическую карту роговицы, позволяет выявить истончение роговицы на самых ранних стадиях.
Еще одним методом, позволяющим оценить состояние роговицы является оптическая когерентная томография роговицы, которая позволяет оценить все структуры роговицы, особенно после ранее проведенных операций. Кроме того, возможно оценить эпителиальный профиль роговицы, который изменяется при начальных проявлениях кератоконуса.
Лечение кератоконуса.
I стадия – роговичный кросслинкинг – это метод, основанный на способности коллагеновых волокон роговицы изменять структуру в результате воздействия ультрафиолетовых лучей в присутствии светочувствительного витамина В2.. В результате волокна коллагена полимеризуются, склеиваются между собой и упрочняются.
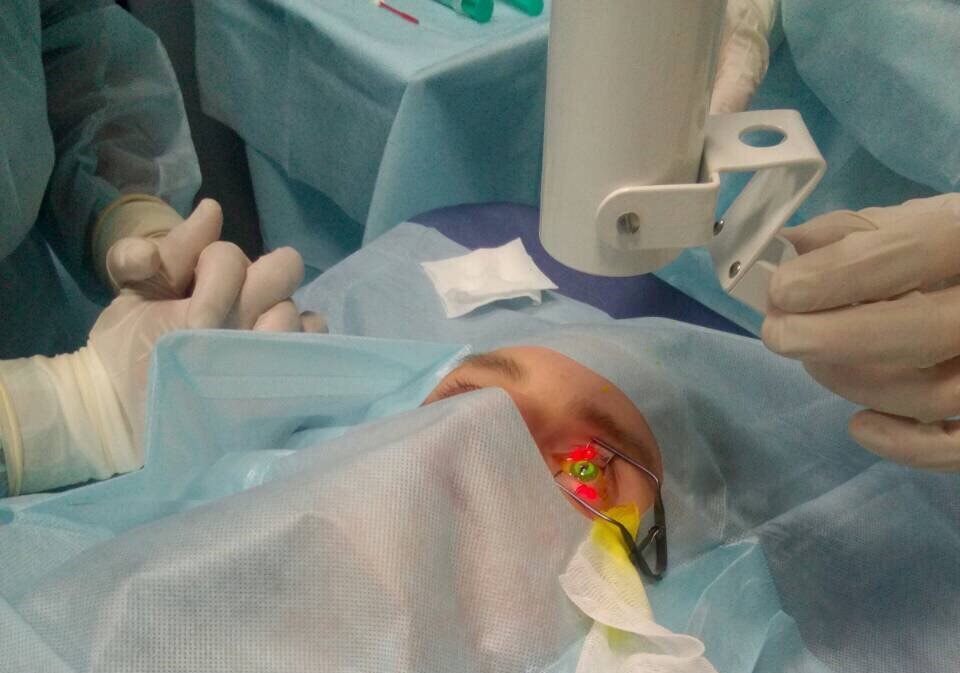
Протокол кросслинкинга, предложенный профессором Зейлером еще в 2004 году на конгрессе ESCRS в Лондоне, получил название «дрезденского протокола». Включает три стадии: деэпителизацию + 30 минут закапывание рибофлавина + 30 минут облучения специальной ультрафиолетовой лампой.
Операция проводится под местной анестезией и длится около часа. Во время процедуры пациент не испытывает никаких болевых ощущений. После операции больному надевается мягкая контактная защитная линза и выдаются капли. Последующее заживление происходит в течении 3-4 дней. Максимального эффекта кросслинкинг достигает через 6-12 месяцев после операции.
Основной задачей кросслинкинга является остановка прогрессирования кератоконуса, что удается в подавляющем большинстве случаев. Метод не гарантирует повышения остроты зрения.
II – III стадия – роговичный кросслинкинг или имплантация интрастромальных сегментов.
Имплантация интрастромальных сегментов. Стромальные кольца, также называемые роговичными, представляют собой небольшие элементы полукруглой формы. Они изготавливаются из инертного материала, обладающего уникальной биосовместимостью с тканями глаза. Роговичные сегменты обеспечивают уплощение центральной и периферической областей роговицы, сохраняя ее сферичность. Роговичные сегменты имеют разный размер и рассчитываются индивидуально для каждого пациента.
Операция проходит под местной анестезией. Состоит из 2 этапов: 1 этап с помощью фемтолазера формируются специальные тоннели, в которые имплантируются роговичные сегменты. Вся процедура занимает 8-10 минут, абсолютно безболезненна. После операции в течение 2-4 часов может быть небольшое слезотечение, дискомфорт. На следующий день можно приступать к учебе или работе.
Хорошего рефракционного эффекта и повышения остроты зрения можно достичь в 50-60% случаев.
III – IV стадия – глубокая кератопластика или сквозная кератопластика.
Лечение кератоконуса
Вниманию пациентов с кератоконусом и с различными патологиями роговицы. Для вас каждый вторник по предварительной записи проводятся консультации к.м.н. Евгении Аркадьевны Каспаровой.
Диагностика кератоконуса на ранних стадиях сложна и требует применения специального оборудования. Клиника «Новый взгляд» имеет большой опыт в ведении пациентов с кератоконусом и других заболеваний роговицы и все необходимое современное оборудование для достижения максимально возможного эффекта в лечении кератоконуса. Подбор оптимальной индивидуальной программы лечения для каждого пациента позволяет не только остановить или замедлить прогрессирование кератоконуса, но и добиться высокой остроты зрения.
Симптомы кератоконуса
Возможности и прогнозы в лечении
В последнее десятилетие в связи с ухудшением экологической обстановки наблюдается увеличение заболеваемости кератоконусом. В запущенных случаях в исходе кератоконуса происходит перфорация роговицы, которая при отсутствии лечения может привести к потере глаза. Диагностика кератоконуса на ранних стадиях сложна и требует применения специального оборудования, поэтому при наличии подозрения на кератоконус, появлении астигматизма, требуется проведение обследования в современно оборудованной клинике.
На самых ранних сроках развития заболевания в качестве лечения показано ношение жёстких контактных линз, которые достаточно хорошо корректируют зрение, кроме того, выступают в роли каркаса, сдерживающего прогрессирование кератоконуса. Однако не все пациенты с кератоконусом могут переносить коррекцию жесткими контактными линзами. Причин может быть много: аллергические заболевания, недостаток слезы, раздражение и боли в глазу при надевании контактной линзы, невозможность подбора адекватной коррекции, отек роговицы и, в конце концов, нежелание самого пациента.
Специалистами клиники «Новый взгляд» был разработан уникальный комплекс диагностических и хирургических мероприятий для пациентов с различными стадиями кератоконуса:
- диагностика кератоконуса (разработан оптимальный набор современных диагностических методик, которые позволяют четко выявить наличие начального кератоконуса, включающий компьютерную топографию роговицы, ультразвуковую пахиметрию минимум в 5-ти различных точках роговицы для определения ее толщины, а также тщательный осмотр роговицы в щелевую лампу);
- эксимерлазерная хирургия начального кератоконуса (ФРК+ФТК, этот разработанный нами уникальный метод был удостоен патента РФ);
- кросслинкинг (новый современный метод, позволяющий укрепить роговицу);
- кераринг (имплантация роговичных колец);
- кератопластика (сквозная пересадка роговицы).
В отличие от обычных рефракционных эксимерлазерных процедур (ФРК, ЛАСИК), операция ФРК+ФТК имеет своей целью не только устранить патологию рефракции, но и оказать терапевтическое, лечебное действие на патологически измененную роговицу.
Таким образом, своевременное проведение эксимерлазерной операции ФРК+ФТК при начальном кератоконусе позволяет:
- получить высокую остроту зрения и избавиться от близорукости и астигматизма,
- предотвратить дальнейшее прогрессирование кератоконуса,
- отсрочить или предотвратить проведение сквозной кератопластики.
При существенной потере толщины роговицы эксимерлазерная хирургия не может быть проведена и тогда остается один выход – сквозная пересадка роговицы (кератопластика). Мы имеем большой опыт в проведении этого радикального метода, однако с ним сопряжен ряд вопросов – юридического плана и в отношении донорской роговицы, в связи с чем операция проводится в крайних случаях.
Уже несколько лет в России с успехом применяется кросслинкинг (в мировой практике – с 2004 года). Этот метод лечения, применяющийся как на начальной стадии, так и в далеко зашедших случаях, позволяет воздействовать на прочность роговицы, тем самым дает возможность…
- остановить или существенно замедлить дальнейшее прогрессирование кератоконуса,
- отсрочить и, возможно, проведение сквозной кератопластики.
Этот метод лечения кератоконуса может выполняться в качестве подготовки к другим видам операций. К сожалению, кросслинкинг проводится только с целью терапевтического эффекта и не приводит к значительному повышению качества зрения (возможно улучшение лишь на 1-2 строчки, вследствие уплощения роговицы), поэтому при наличии достаточной толщины роговицы зрение может быть восстановлено с помощью операции ФРК+ФТК, а при ее недостаточности, когда кератоконус перешел уже в развитую стадию, рассматривается имплантация интрастромальных колец – кераринг (операции проводятся д.м.н. Евгенией Аркадьевной Каспаровой и ведущим офтальмохирургом Е.В.Шестых).
При кераринге в роговицу имплантируются полукольца, которые за счет выправления деформации роговицы (растягивают и уплощают ее центральную зону) влияют на качество зрения, кроме того, в некоторых случаях повышается прочность роговицы. Кераринг дает возможность повысить остроту зрения и уменьшить имеющиеся близорукость и астигматизм, улучшить посадку жестких или мягких контактных линз (если это необходимо).
Каждому пациенту, обратившемуся в нашу клинику, после тщательной диагностики подбирается оптимальная индивидуальная программа лечения кератоконуса с использованием всех возможных современных методик, позволяющих добиться максимального эффекта.
Безопасность, безболезненность и быстрое восстановление после операции
Операция эксимерлазерной хирургии начального кератоконуса ФРК+ФТК:
- бескровная и бесшовная (не используется скальпель, проводится лазерное воздействие),
- безболезненная (проводится под местной анестезией – капли пропакаина),
- быстрая (длится около 5-7 минут),
- безопасная (операции проводятся на самом современном оборудовании, оснащенном автоматической системой слежения)
- не требует длительного времени на реабилитацию (период восстановления основной остроты зрения – до 4 дней, окончательной – 2-3 недель).
- бескровная и бесшовная (представляет собой воздействие ультрафиолетового излучения на коллагеновые волокна роговицы, предварительно обработанные фотосенсибилизирующим веществом),
- безболезненная (проводится под местной анестезией – капли алкаина),
- длится недолго (воздействие ультрафиолетом длится около 30 минут + закапывание),
- безопасная (при кросслинкинге не повреждается эндотелий и глубжележащие структуры глаза)
- не требует длительного времени на реабилитацию (возможно слезотечение в первую неделю после процедуры и синдром раздраженного глаза – в течение 1-2 недель).
Имплантация роговичных колец (кераринг) при кератоконусе:
- бескровная и бесшовная (представляет собой введение полуколец в толщу роговицы с целью ее уплощения),
- безболезненная (проводится под местной анестезией или общим наркозом),
- длится недолго (амбулаторная, длится около 30 минут),
- безопасная (не повреждается эндотелий и глубжележащие структуры глаза, обратимость – при необходимости кольца могут быть извлечены)
- не требует длительного времени на восстановление трудоспособности (ограничения в течение не более 1-2 недель).
Лечебный эффект операции нарастает со временем. Через 1-2 года у большинства пациентов отмечается улучшение зрения на несколько строчек и небольшое утолщение роговицы.
Стабильность результата и уверенность в будущем
Диагностика кератоконуса на ранних стадиях сложна и требует применения специального оборудования. Клиника «Новый взгляд» имеет большой опыт в ведении пациентов с кератоконусом и других заболеваний роговицы и все необходимое современное оборудование для достижения максимально возможного эффекта в лечении кератоконуса.
Пациентов с роговичной патологией, в том числе с кератоконусом, в нашей клинике консультирует доктор медицинских наук Евгения Аркадьевна Каспарова.
Подбор оптимальной индивидуальной программы лечения для каждого пациента позволяет не только остановить или замедлить прогрессирование кератоконуса, но и добиться высокой остроты зрения. Поскольку кератоконус – прогрессирующее заболевание, к сожалению, гарантировать стойкость эффекта, однако благодаря опыту клиники добиться стабилизации процесса удалось у большинства пациентов на длительное время.
Отсутствие ограничений
После операций ФРК+ФТК и кросслинкинг никаких ограничений по зрительным нагрузкам нет. В течение 2-4 недель следует избегать сильных физических нагрузок и прямого воздействия на глаз. Не посещать сауну, баню, бассейн в течение 2-4 недель.
Список необходимых анализов для проведения операции
При проведении операций ФРК+ФТК и кросслинкинг анализов не требуется.
Для проведения операции по имплантации интрастромальных колец:
- общий анализ крови, мочи,
- биох.анализ крови (общий белок, мочевина, креатинин, К,Nа, сахар крови, билирубин (по фракциям),
- группа крови, резус-фактор, время свертываемости крови (Дюке либо Сухарев) или коагулограмма,
- ВИЧ, RW, HвS, HCV, ЭКГ, рентгенография грудной клетки (флюорограмма),
- консультация терапевта, оториноларинголога, стоматолога (при сахарном диабете — консультация эндокринолога).
Стоимость
Записаться на консультацию офтальмолога
Для записи на прием в офтальмологическую клинику «Новый Взгляд» заполните форму ниже:
Операции при заболеваниях роговицы глаза
Среди пациентов, которые по тем или иным причинам обращаются к офтальмологу, заболевания роговицы встречается у 25%.
Роговицей называют прозрачную оболочку глаза, диаметр которой составляет примерно 10-12 мм. Она, как часовое стекло, покрывает окрашенную область глаза – радужку.
Уменьшение прозрачности роговицы является причиной потери зрения. Среди факторов, вызывающих данное состояние, могут быть ожоги, травмы глаз, язвы и кератиты роговицы, кератоконус и кератоглобус, первичные и вторичные дистрофии. Данные заболевания и нарушения структуры роговицы глаз нуждаются в хирургическом лечении.
Методы лечения
Хирургическое лечение заболеваний роговицы, при нарушении её прозрачности или других физических свойств, можно разделить на два основных направления:
1. Кератопластика. Пересадка роговицы с использованием донорской роговичной ткани.
2. Кератопротезирование. Замена патологической роговицы искусственной.
Кератопластика выполняется пациентам, у которых диагностированы следующие заболевания: кератоконус, дистрофия роговицы, помутнение роговицы и т.д.
До проведения операции кератопластики пациент проходит обследование и сдает необходимые анализы. На четвертый день ему будет назначено выполнение самой процедуры. Дата выполнения кератопластики будет зависеть от наличия у пациента необходимых для операции анализов.
Донорский материал в нашей клинике для послойной (передней и задней) и сквозной кератопластики всегда имеется в наличии.
После операции осуществляют лечебные процедуры и контрольные осмотры.
Кератопротезирование обычно выполняют при наличии бельма роговицы и отсутствии трасплантата или индивидуальных особенностях пациента, не позволяющий использовать донорский трансплантат.
Лечение состоит обычно из нескольких этапов. Общий срок одного этапа составляет 5 дней. Предоперационное обследование проводится 2-3 дня. Операцию назначают на второй-третий день. На первом этапе выполняют укрепление бельма и имплантацию опоры элементов. Период послеоперационного наблюдения занимаем 1-2 дня. Через 3-4 месяца после операции назначают дату второго этапа, на котором проводят имплантацию кератопротеза. Общий срок выполнения второго этапа составляет также 5 дней.
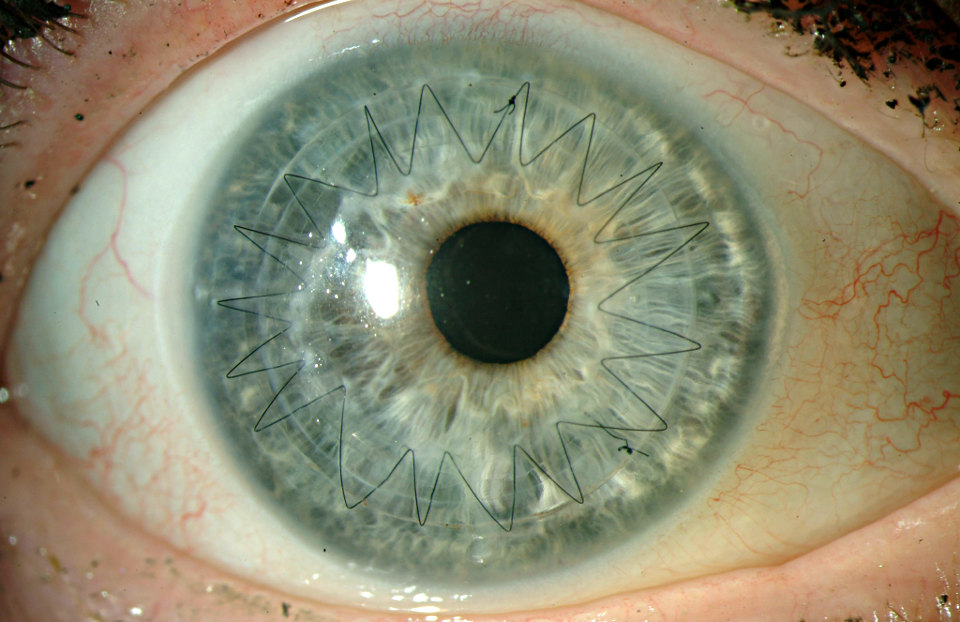
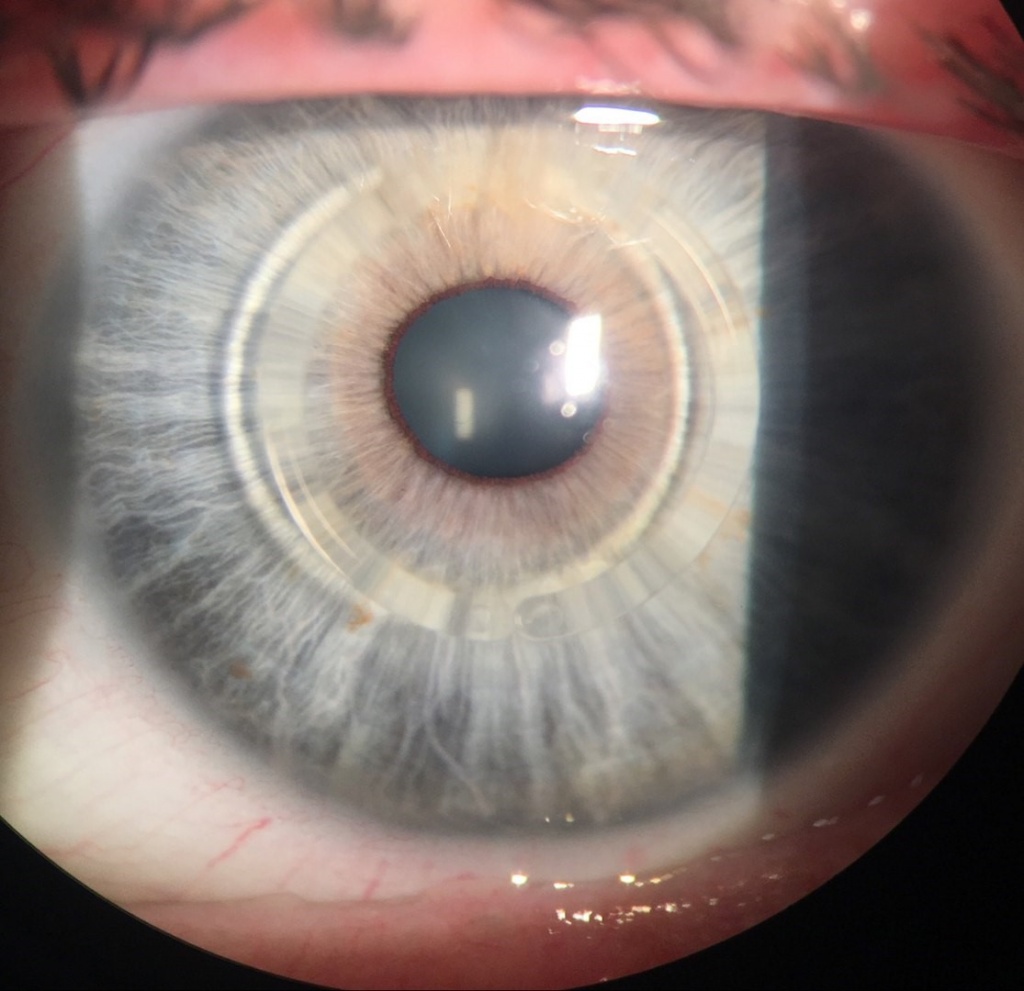
На фотографии изображен глаз пациента после операции сквозной кератопластики (пересадки роговицы глаза) при кератоконусе.
Кератопластика и кератопротезирование могут проводиться как в условиях стационара, так и амбулаторно. Продолжительность самой операции занимает от 30 минут до часа. В операции участвуют хирург, анестезиолог, ассистент хирурга, операционная медсестра и медсестра-анестезистка.
Современные методы анестезии, которые применяют во время операции, позволяют полностью исключить болевые ощущения. Операцию выполняет хирург, который занимается трансплантационным и оптико-реконструктивным лечением переднего отрезка глазного яблока. В работе используется современное оборудование от лучших мировых производителей.
На сегодняшний день в микрохирургии глаз широко применяются новейшие технологии для лечения кератоконуса и дистрофии роговицы на ранних стадиях заболевания.
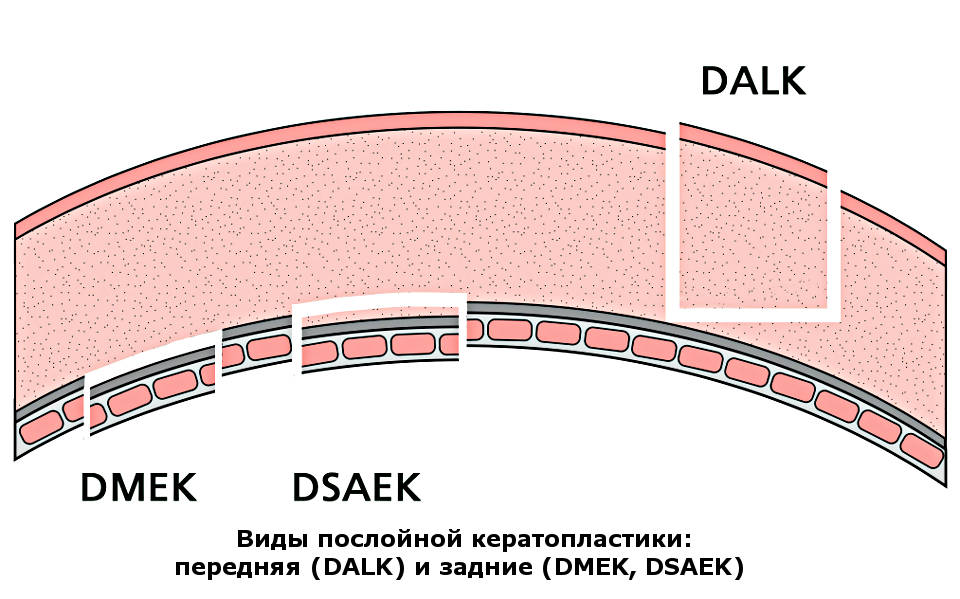
Передняя глубокая послойная кератопластика (DALK — deep anterior lamellar keratoplasty) позволяет избежать вскрытия глазного яблока (разгерметизации) и сохранить собственный здоровый эндотелий. При выполнении данного вида операции значительно снижается риск развития операционных, послеоперационных осложнений, в том числе отторжения трансплантата.
Послойная задняя (эндотелиальная кератопластика) — этот вид операции используют для устранения дистрофии роговицы. Методика позволяет использовать донорскую ткань минимально, только для замещения задней поверхности роговицы.
Операция доступна в разных вариантах:
- DLEK (Deep Lamellar Endothelial Keratoplasty) – глубокая послойная эндотелиальная кератопластика
- DSEK — неавтоматизированная эндотелиальная кератопластика или автоматизированная, при которой трансплантат выкраивают при помощи кератома (DSAEK) либо фемтосекундного лазера (FS-DSEK)
- DMEK (Descemets Membrane Endothelial Keratoplasty) — трансплантация десцеметовой мембраны с эндотелием
Это способствует сохранению большей части собственной роговицы и снижает риск отторжения трансплантата.
Реконструкция переднего отрезка глазного яблока проводится в сочетании с имплантацией искусственной радужки. Часто операция выполняется в сочетании со сквозной кератопластикой. Обычно используется при тяжелых травмах роговицы, которые сопровождаются потерей хрусталика и радужки.
Интрастромальная кератопластика и имплантация сегментов являются альтернативой выполнения сквозной кератопластики на начальных и поздних стадиях развития кератоконуса. При выполнении операции на начальной стадии кератоконуса результат будет иметь ортопедический эффект, укрепляется истонченная зона, повышается острота зрения, прогрессирование кератоконуса останавливается.
Кросслинкинг (в т.ч. трансэпителиальный) или перекрестное связывание роговичного коллагена на основе биохимической ремодуляции роговицы способствует замедлению и остановке прогрессирования кератоконуса.
Микрохирургическая техника и инструментарий постоянно совершенствуются. Разработка новой аппаратуры (появление фемтосекундных лазеров), использование передовых подходов в пред- и послеоперационной терапии значительно расширяют диапазон хирургического вмешательства на роговице, а также обеспечивают больший процент положительных исходов операции и позволяют получать хороший результаты.
В нашем офтальмологическом центре доступны все современные методы лечения заболеваний роговицы, которые позволяют вернуть зрение пациенту даже в самых сложных случаях.
Наличие современного оборудования (фемтосекундного лазера последнего поколения), собственного банка роговичных трансплантатов и присутствие в клинике офтальмохирургов с мировым именем (как российских, так и ведущих европейских офтальмологов) является гарантией успешности операции. Обращайтесь – мы Вам поможем!
Цены на операции
Стоимость операций на роговце определяется европейскими стандартами их проведения, использования 100% немецких технологий и привлечением ведущих специалистов в области заболеваний роговой оболочки, что дает максимально возможный эффект от лечения и значительно снижает необходимость повторных хирургических вмешательств и осложнений.
- Кросслинкинг классический (один глаз) — 34 000 руб.
- Кросслинкинг трансэпителиальный (один глаз) без стоимости препарата 34 000 руб.
- Фототерапевтическая кератэктомия (ФТК) 80 000 руб.
- Кератопластика покровная 50 000-80 000 руб. (1-2 категория сложности)
- Кератопластика десцеметовой мембраны (DMEK) от 300 000 руб.
- Кератопластика задняя послойная (DSАEK или DSEK) от 300 000 руб.
- Кератопластика сквозная (пересадка роговицы) 300 000-500 000 руб. (1-2 категория сложности)
- Установка интрастромальных сегментов с фемтосопровождением 100 000 — 130 000 руб. (1-2 категория сложности)
- Передняя послойная кератопластика (DALK) — от 300 000 руб.
- Передняя послойная кератопластика (DALK) с фемтосопровождением + 100 000 руб.

Задать уточняющие вопросы и записаться на прием в нашу клинику вы можете онлайн или по телефону в Москве:
Диагностика и хирургическое лечение кератоконуса: +7(495)369-17-15
Подбор жестких склеральных контактных линз: +7(495)369-17-56 .
Офтальмологическая клиника НЬЮ ВИЖН
- Клиника
- Услуги
- Врачи
- Цены
- Акции
- Пациентам
- Контакты
Кератоконус лечение
Кератоконус — это редкое заболевание глаз известно около 200 лет, но в последнее время статистика заболеваний глаз кератоконусом отмечает рост, что требует раннего диагностирования и лечения кератоконуса.
Что такое кератоконус
 Кератоконус это заболевание при котором происходит дегенеративное утончение роговицы глаза ведущее к ухудшению зрения.
Кератоконус это заболевание при котором происходит дегенеративное утончение роговицы глаза ведущее к ухудшению зрения.
Из-за утончения роговицы глаза, снижается ее прочность и под действием даже нормального внутриглазного давления, роговица приобретает форму конуса.
Такое патологическое изменение формы роговицы глаза ведет к ухудшению зрения, которое в запущенных стадиях уже невозможно улучшить очками или линзами.
Для успешного лечения важно диагностирование кератоконуса на ранних стадиях, поэтому, при наличии симптомов следует обратиться по адресу офтальмологической поликлиники.
Симптомы кератоконуса
К симптомам кератоконуса относят:
- раздвоение изображение или несколько изображений одного объекта
- размазывание изображения
- изображение объекта видно как через стекло залитое дождем
- туманность изображения
- светобоязнь
- расплывчатость текста
- утомляемость глаз
- сильные ореолы от источника света
Коварность кератоконуса заключается в невоспалительном характере течения заболевания, развитие кератоконуса сказывается на ухудшении зрения практически без боли в глазах.
Проверка на кератоконус
Простая проверка на кератоконус доступна дома, для этого прикрыв один глаз нужно рассмотреть белую точку на черном фоне листа, если Вы видите несколько изображений точки или ее размытость, то следует посетить окулиста. Другой глаз проверяется аналогично. Такой тест дает лишь примерный результат, лучший вариант это диагностика на кератоконус у глазного врача.
Диагностика кератоконуса
Проверка на кератоконус тестом или наличие симптомов не может однозначно диагностировать кератоконус, поэтому важно своевременное обращение в глазную клинику.
Диагностировать заболевание кератоконусом в зависимости от стадии, возможно при осмотре у офтальмолога, проведении первичной диагностики зрения и дополнительных методов обследования с помощью щелевой лампы, биомикроскопии, скиаскопии, кератотопографии, кератопахиметрии, компьютерной кератометрии.
Лечение кератоконуса
Успешность и методы лечения кератоконуса сильно зависят от стадии кератоконуса при которой происходит обращение к лечащему кератоконус доктору. Для лечения кератоконуса, в настоящее время используют следующие методы.
Методы лечения кератоконуса
Оптимальный метод лечения определяется врачом и зависит от стадии развития кератоконуса. При начальных стадиях кератоконуса применяется консервативное лечение.
К методам консервативного лечения кератоконуса относят:
Ношение контактных линз — твердость контактных линз препятствует прогрессированию деформации роговицы на самых ранних стадиях кератоконуса. При лечении кератоконуса возможно комбинированное ношение твердых и мягких линз, гидрофильных, склеральных линз. Однако, этот метод не излечивает кератоконус, а замедляет скорость его развития.
Уф кросслинкинг – в настоящее время, кросслинкинг коллагена роговой оболочки относится к современным консервативным способам лечения кератоконуса. Эффективность и безопасность такого лечения основана на уплотнении роговицы под воздействием ультрафиолета на рибофлавин. 
Хирургическое лечение кератоконуса применяется в зависимости от индивидуальных особенностей и на последних стадиях развития кератоконуса. К хирургическим способам лечения кератоконуса относятся:
Имплантация стромальных колец (сегментов) при этом способе хирургического лечения кератоконуса происходит повышение твердости за счет имплантантов – полимерных стромальных полуколец. Такие сегментные кольцевые имплантаты приживаются и не видны в глазу не вооруженным глазом. После имплантации интрастромальных колец требуется закапывать противовоспалительные капли около месяца.
Кератопластика это пересадка роговицы от донора, кератопластика может быть сквозной и послойной. Такое хирургическое лечение имеет большую эффективность до 90%, но процесс восстановление зрения после операции может быть длительным ( до года).
Эксимерлазерная хирургия начального кератоконуса
Назначаемые методы лечения кератоконуса зависят от стадии развития болезни.
Стадии кератоконуса
Различают следующие стадии развития кератоконуса:
Начальные стадии I-II кератоконуса характеризуются незначительными морфологическими отклонениями роговицы глаза с видимыми нервными окончаниями, также неправильным астигматизмом и остротой зрения 1,0 – 0,5 для I стадии и 0,4 – 0,1 для II стадии кератоконуса.
При развитии заболевания в III стадию – хорошо видно помутнение роговицы в вершине конуса, наблюдаются трещины десцеметовой оболочки, снижение остроты зрения до 0,12-0,02.
Помутнение с истончением большей части роговицы характеризует течение болезни уже в IV стадии кератоконуса со снижением остроты зрения до 0,02-0,01, что без лечения кератоконуса ведет к практически полному помутнению роговицы глаза – переходу в V стадию кератоконуса.
Острый кератоконус выделен отдельно. Также классифицируют первичный или вторичный кератоконус и стационарный или прогрессирующий.
Причины возникновения кератоконуса
Несмотря на большой возраст заболевания, причины возникновения кератотонуса не выявлены. Одной из основных гипотез возникновения кератоконуса считают сбой в эндокринной системе и нарушение обмена веществ вследствие наследственности и ухудшения экологии в виде радиационного и ультрафиолетового фона.
Лечение кератоконуса в Краснодаре
Врачи нашего глазного центра в Краснодаре производят лечение кератоконуса. В зависимости от стадии развития заболевания мы назначаем эффективный метод лечения кератоконуса. Успешно применяем раннее диагностирование, УФ кросслинкинг и современные методы восстановления зрения.
Лечение заболеваний роговицы
Кератоконус —
Термин кератоконус происходит от двух греческих слов: «kerato», означающее в переводе «роговица», и «konos» — «конус». Кератоконус — прогрессирующее заболевание, при котором роговица истончается и принимает коническую форму в отличие от нормальной сферической.
Заболевание обычно начинается в возрасте от 15 до 37 лет, но иногда встречается у детей. Кератоконус является двусторонним асимметричным заболеванием, то есть поражаются оба глаза, хотя, как правило, роговица одного глаза истончена в меньшей степени. Изменение формы роговицы и снижение зрения происходит в течение нескольких лет.
Редко встречаются случаи более быстрого прогрессирования кератоконуса (острый кератоконус). Острый кератоконус является самой неблагоприятной формой заболевания, поскольку резкое истончение приводит к перфорации (разрыву) роговицы и требует экстренной пересадки роговицы.
Несмотря на проведенные обширные исследования, этиология кератоконуса остаётся неизвестной. Предположительно, это заболевание имеет несколько причин. В их числе: генетическая предрасположенность, стресс, травма роговицы, клеточные факторы и влияние окружающей среды. Все они могут послужить толчком к развитию кератоконуса.

Симптомы
В следствие того, что кератоконус является асимметричным заболеванием, зрение на один глаз снижено в большей степени. Основной причиной снижения зрения пациентов является искривление поверхности роговицы и появление астигматизма высокой степени и неправильного астигматизма. При неправильном астигматизме нарушается регулярность поверхности роговицы и зрение не может быть скорректировано очковой линзой. Пациенты часто предъявляют жалобы на «появление теней», раздвоенность изображения букв, предметов; частую необходимость смены очков в связи с ухудшения зрения. При клинически выраженном кератоконусе очковая коррекция не дает полного восстановления зрения, так же из-за высокой степени астигматизма очки плохо переносятся и часто вызывают дискомфорт и головокружение.
Диагностика
Нередки случаи, когда кератоконус, особенно на ранних стадиях, по ошибке принимают за близорукость или астигматизм из-за схожих зрительных ощущений. Точно выявить причину ухудшения зрения можно только при специальном обследовании включающем современные компьютерные методики исследования роговицы глаза – кератотопография (дает возможность получить карту кривизны), кератотомография (показывает толщину и высоту роговицы).
На сегодняшний день наиболее достоверным способом диагностики кератоконуса является Шеймпфлюг томография. Шеймпфлюг кератотомография позволяет получить сразу все необходимые данные для диагностики кератоконуса: карту кривизны роговицы (кератотопограмма), карту толщины роговицы, элевационные карты передней и задней поверхности роговицы.
Технологии лечения кератоконуса
Основной целью лечения кератоконуса является укрепление роговицы, стабилизация эктазии (конусообразного выпячивания) и улучшение зрительных функций пациента. Данное заболевание требует комплексного лечения, которое в зависимости от стадии заболевания, будет включать различное сочетание процедур направленных на укрепление роговицы, уплощение вершины конуса, восстановление зрения пациента.
На сегодняшний день безопасными, эффективными и признанными ведущими офтальмологическими организациями мира* являются следующие методики лечения кератоконуса:
- Имплантация роговичных сегментов.
- Кросслинкинг роговичного коллагена.
- Пересадка роговицы — сквозная кератопластика (пересадка всех слоев роговицы).
- Передняя послойная кератопластика (пересадка передних слоев роговицы).
Следующие методики восстановления зрения могут применяться у пациентов с кератоконусом: Топографически ориентированная ФРК, имплантация торических факичных интраокулярных линз, замена хрусталика с имплантацией торической интраокулярной линзы, подбор жестких линз, очковая коррекция.
Имплантация роговичных сегментов (Интрастромальная кератопластика с имплантацией роговичных сегментов)
Современная методика лечения кератоконуса, направленная на укрепление роговицы, исправление ее формы и улучшение зрительных функций. Суть метода состоит введение в роговицу стромальных полуколец (сегментов), создающих своеобразный каркас для истончённой из-за кератоконуса роговицы. Механизм действия сегментов похож на пяльца, они как бы натягивают и уплощают вершину конуса. После имплантации сегментов форма роговицы становится более правильной, вершина конуса — менее выраженной, значительно снижается астигматизм и нерегулярности роговицы. Исправление формы роговицы (снижение неправильного астигматизма) позволяет более эффективно провести коррекцию зрения после стабилизации роговицы.
Роговичные кольца представляют собой небольшие дугообразные элементы, выполненные из биосовместимого с тканями глаза материала. Они не вызывают реакции отторжения или ощущения инородного тела. Сегмент имплантируется внурть роговицы через микроразрез. В своей практике мы используем как мануальную, так и фемтолазерную (безножевую) технологии имплантации роговичных сегментов.

Кросслинкинг
Кросслинкинг роговичного коллагена в переводе с английского (cross-linking) означает поперечные сшивки, связи. Операция направленная на укрепление роговицы при кератоконусе. Во время операции роговица пропитывается фотосенсибилизирующим веществом (рибофлавин или витамин В2) и под воздействием ультрафиолетового излучения между волокнами коллагена роговицы в результате химической реакции образуются дополнительные химические связи — углеродные «мостики».

Операция проводится под местной, капельной анестезией и длится около одного часа. Во время операции болевых ощущений нет. После операции надевается мягкая контактная лечебная линза. После операции могут быть болезненность, слезотечение, светобоязнь. Последующее заживление происходит в течении трех-четырех дней после операции. В течение месяца после операции может отмечаться затуманенность зрения, это связано с клеточной реакцией тканей роговицы. Максимального эффекта кросслинкинг достигает через 6-12 месяцев после операции.
Основной задачей кросслинкинга является остановка прогрессирования кератоконуса, что удается в подавляющем большинстве случаев. Метод не гарантирует повышения зрения, хотя в некоторых случаях острота зрения может повышаться на 1-2 строчки – за счет уплощения роговицы.
Методы зрительной реабилитации (данные методики направлены на улучшение зрения, но не укрепляют роговицу):
Топографически ориентированная ФРК
Это персонализированная лазерная коррекция, направленная на устранение неправильного астигматизма и неровностей роговицы, сглаживание вершины конуса и улучшение зрения. Данная операция при кератоконусе проводится лишь в комплексе в укрепляющими роговицу процедурами. До появления укрепляющих роговицы операций лазерная коррекция была противопоказана при кератоконусе. Сегодня после предварительного укрепления роговицы методом кросслинкинга или его сочетанием с имплантацией роговичных сегментов можно безопасно выполнить операцию ФРК с целью дополнительного выравнивания роговицы и улучшения зрения. Стоит так же отметить, что пациентам с кератоконусом даже после проведения укрепляющих процедур абсолютно противопоказана операция ЛАСИК, поскольку формирование клапана значительно ослабляет биомеханику роговицы.
Операция топографически ориентированная ФРК безболезненная и бесконтактная проходит под местным обезболиванием (капли Алкаин). Поскольку поверхностный слой роговицы — эпителий удаляется лазером (без применения хирургических инструментов) операция называется трансэпителиальная. Далее с помощью лазера избирательно удаляются те участки роговицы, которые создают наибольшие неровности. Алгоритм работы лазера создается индивидуально для каждого пациента на основании карты кривизны, элевации (высоты) и толщины роговицы. В течение 4-х дней после операции необходимо ношение мягкой контактной линзы. Болезненные ощущения, светобоязнь выражены в первый день после операции и на 2-3-ий день минимальны.
Витреоретинальная хирургия
- Лечение катаракты
- Лечение глаукомы
- Витреоретинальная хирургия
- Эпиретинальный фиброз
- Отслойка сетчатой оболочки
- Макулярный разрыв
- Диабетическая ретинопатия
- Гемофтальм
- Кератоконус
- Окулопластическая хирургия
- Детская офтальмология
- Диагностика и лечение заболеваний сетчатки
- Причины заболеваний сетчатки
- Патологии сетчатки
- Группы риска
- ДИАГНОСТИКА
- Лечение
- Как проходит лазерное лечение сетчатки
- Безопасность и безболезненность
- Лечение косоглазия
- Диагностика зрения
- Когда стоит обратиться к офтальмологу
- Как правильно подготовиться к диагностике зрения
- Как проходит диагностика
- Что входит в диагностику
- Коррекция зрения


Витреоретинальная хирургия
В Клинике «Сокол» имеется все необходимое для оказания полного спектра медицинской помощи по диагностике и лечению заболеваний сетчатки и стекловидного тела на самом высоком уровне. Обследование проводится на современном оборудовании, позволяющем визуализировать структуры заднего отрезка глаза, точно и быстро поставить диагноз. Хирургические вмешательства выполняются согласно мировым стандартам, с использованием одноразовых стерильных инструментов.
На вооружении у хирургов – новейшие методики. В нашем центре используются передовые технологии в хирургии сетчатки и стекловидного тела.
Перед операциями, проводимыми при заболеваниях сетчатки и стекловидного тела, Вам необходимо будет сдать ряд анализов, о которых Вам сообщит врач после обследования. Сделать их можно, как у нас в Клинике «Сокол», так и в любом медучреждении, в частных, либо государственных клиниках. 
Перечень обследований и анализов:
- Анализ крови (клинический, на сахар, на протромбиновый индекс, на РМП (RW), на HBs-антиген и антитела к гепатиту С, ВИЧ).
- Анализ мочи клинический.
- Флюорография.
- Электрокардиограмма.
- РППН(рентгенограмма придаточных пазух носа)
- Заключение отоларинголога.
- Заключение стоматолога.
Заключение терапевта (аллергологический анамнез, противопоказания к операции, если таковые имеются).
Следите за любыми изменениями состояния глаз или остроты зрения после операции.
Немедленно отправляйтесь к врачу-офтальмологу, если вы чувствуете:
• ухудшение, «затуманивание» зрения;
• отек век и выраженное покраснение глаза;
• зуд или раздражение глаза;
• повышенное слезотечение;
• отмечаете наличие выделений из глаз.
Памятка пациенту после операции:
Дома необходимо выполнять следующие рекомендации:
1. Необходимо строго выполнять все назначения, которые указаны в выписном эпикризе. При непереносимости препаратов заменить или отменить их можно только по согласованию с лечащим врачом.
2. Повязку можно снять вернувшись домой.
3. Пища должна быть полноценной, содержать весь спектр витаминов и микроэлементов. Употреблять алкогольные напитки в течение 1 месяца после операции категорически запрещено.
4. Зрительные нагрузки 30-60 минут (чтение, просмотр телепередач, работа на компьютере). Перерыв 15-30 минут.
5. Обязательны прогулки на свежем воздухе.
6. Первую неделю рекомендовано спать на спине, либо на противоположном операции боку. Затем можно спать, как привыкли.
7. Исключены физические нагрузки, деятельность, связанная с напряжением, вибрацией и сотрясением тела. Можно делать легкую гимнастику (без наклонов), дыхательные упражнения.
В течение 2-х месяцев Вам можно поднимать 5-10 кг.
Резкий кашель, удары по глазу, давление на оперированный глаз могут привести к серьезным осложнениям.
При запорах пользуйтесь слабительными средствами.
8. Умываться нужно очень осторожно, не трогая оперированный глаз, стараться, чтобы вода не попадала. Ванну и душ принимать можно, от посещения бани и сауны необходимо отказаться на 3 месяца. После водной процедуры – сразу закапать капли.
9. Вы должны понимать, что перенесли операцию по поводу очень сложного заболевания. Операция помогает справиться с проблемой, но зрение часто остается низким. Как показывает опыт, нарушенные обменные процессы в сетчатке восстанавливаются очень медленно, в течение 3-12 месяцев. Поэтому Вы должны находиться под наблюдением Вашего лечащего врача и выполнять все рекомендации.
10. При резком снижении зрения, покраснении или боли в оперированном глазу, необходимо сразу же обратиться к врачу.
11. Через 30 дней после операции, если глаз спокоен и нет явлений дискомфорта, Вы можете вернуться к своей работе и обычному образу жизни, учитывая рекомендации и ограничения, данные вашим врачом.